Конкременты опухоль в почках
Образование конкрементов в мочеполовых путях – распространенный повод для обращения к урологу. Насколько серьезно следует отнестись к мочекаменной болезни, и почему этот диагноз получают до 40% пациентов? Как проявляется заболевание и чем опасны камни в почках, расскажут специалисты Государственного центра урологии.
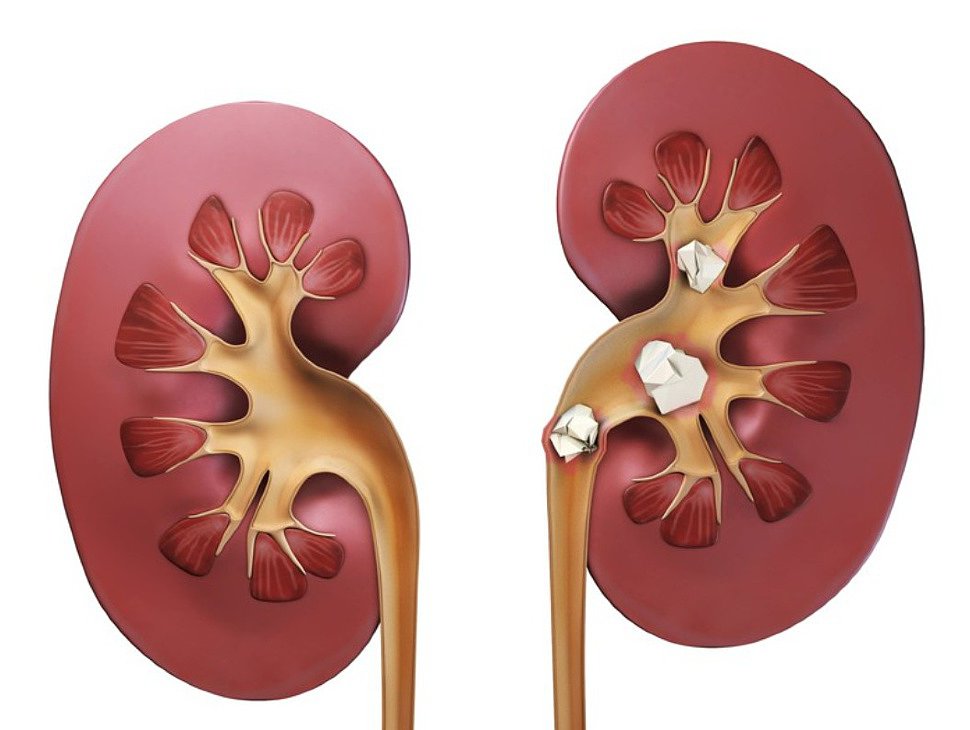
О патологии
Уролитиаз – хронические изменения в организме, которые приводят к образованию камней в почках. В большинстве случаев процесс обусловлен нарушением обмена веществ. Иногда заболевание протекает абсолютно бессимптомно и заявляет о себе уже на серьезной стадии. Патология характерна для любого возраста, но чаще мочекаменную болезнь диагностируют у людей 30-50 лет. Заболевание имеет гендерные предпочтения: по медицинской статистике мужчины подвержены уролитиазу в три раза чаще, чем женщины.
Насколько все серьезно?
Опасны ли камни в почках – вопрос, который задают многие пациенты. Риски в каждом случае оцениваются врачом индивидуально. Они зависят от размеров и типов конкрементов, места их расположения, подвижности. Немаловажную роль играет общее состояние здоровья, наличие сопутствующих патологий или особых состояний, таких как беременность.
Среди распространенных последствий камней в почках:
высокая вероятность частичной закупорки мочеточника и нарушение оттока мочи;
высокий риск бактериального заражения, поскольку на поверхности камня фиксируются и размножаются микроорганизмы;
развитие глобального воспалительного процесса – пиелонефрита;
образование гнойного очага и трансформация почечной ткани;
высокий риск полной закупорки мочеточника камнем, что препятствует нормальному оттоку мочи и требует срочного оперативного вмешательства;
Отрицательные последствия камней в почках отражаются на организме целиком, поскольку нарушается нормальная работа фильтрующего органа. Пациент часто страдает общей интоксикацией, в тяжелых случаях у больного могут наблюдаться тошнота, рвота, повышение температуры. При серьезных повреждениях почек пациенту нередко необходим диализ.
Не стоит также забывать о выраженном болевом синдроме. Песок является самой мелкой фракцией конкрементов в почках, на даже при его выходе пациент ощущает дискомфорт и чувство жжения. Движение камней по мочевыводящих путям сопровождается почечной коликой. Пациенты ее описывают как интенсивную боль в нижней части спины, спазмы в области поясницы. Боль может иррадиировать в пах и в половые органы.

Отвечая на вопрос, чем опасны камни в почке при беременности, нельзя не отметить риски различных осложнений. Хотя само наличие инородных тел не опасно для эмбриона, общая интоксикация организма и дискомфорт матери могут сказаться на вынашивании. Если уролитиаз сопровождается интенсивным болевым синдромом, это может спровоцировать преждевременные роды или выкидыш.
Можно ли не лечить?
Если не лечить камни в почках, последствия могут быть очень тяжелыми: от развития хронического воспаления до полной потери органа. Своевременную помощь вы можете получить в Государственном центре урологии. Здесь работают квалифицированные специалисты, которые проведут комплексное обследование, скорректируют диету и назначат эффективное лечение.
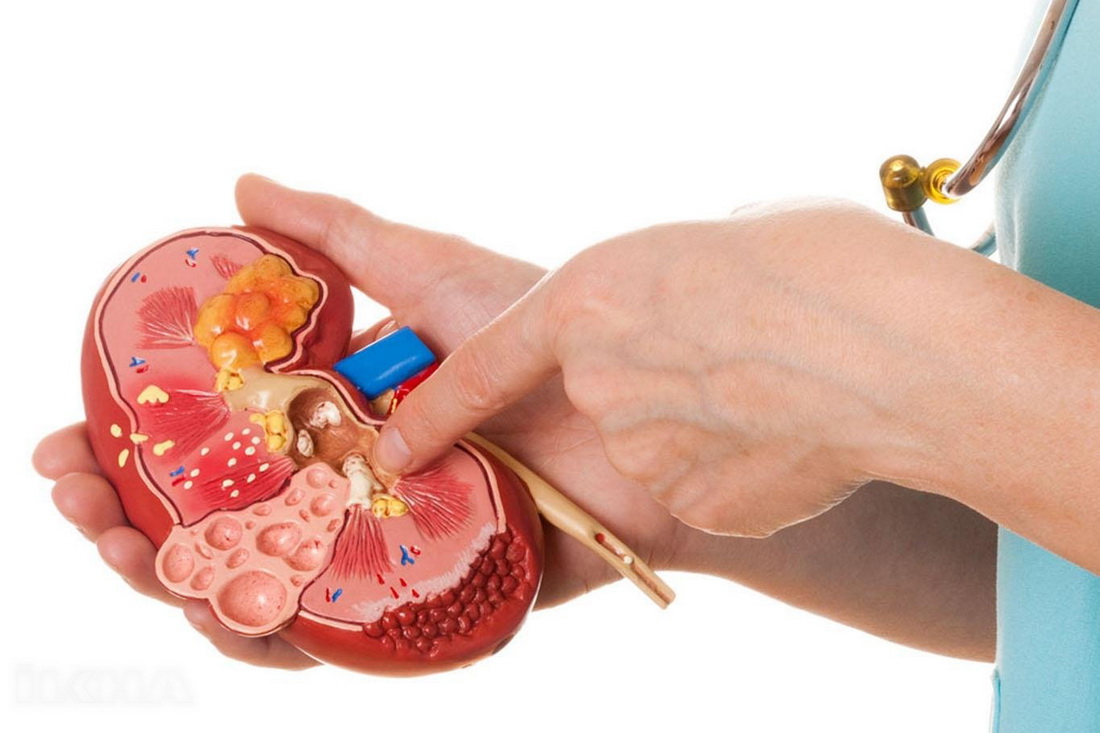
Важно понимать, что если единожды у вас была диагностирована мочекаменная болезнь, необходимо регулярно проходить медицинский мониторинг. Своевременное выявление конкрементов позволяет их удалить максимально безболезненно и без последствий для организма.

В процессе функционирования системы мочевыделения в структурах почек образуются мельчайшие кристаллы, которые в норме должны покидать организм вместе с мочой.
Если в чашечках почек и лоханках нарушается процесс фильтрации, кристаллы увеличиваются в размерах и формируются в конкременты – почечные камни.
Общая информация и статистика

Конкремент – это плотный камень, который формируется в полостных органах и выводящих протоках желез. Почечные камни образовываются из-за нарушения фильтрации в почках и метаболизма в организме.
Патология встречается как среди детей, так и среди взрослых. Развитию этой патологии подвержены в основном мужчины, хотя у женщин это заболевание тоже встречается.
Согласно статистическим данным, в мире 7% мужчин и 3% женщин страдает от мочекаменной болезни. В России каждый второй пациент, госпитализируемый в отделение урологии, имеет этот диагноз.
Патогенез и причины заболевания

Чтобы понять механизм образования почечных камней, нужно проанализировать состав мочи. Человеческая моча – это жидкость, содержащая богатый перечень разнообразных химических веществ.
Моча насыщенна кристаллами, но, если почки человека функционируют полноценно, они не выпадают в осадок, а все благодаря белковым соединениям, содержащимся в моче. Белки предотвращают слипание кристаллов и их оседание.
Если в моче появляются мукопротеины, к примеру, гной или слизь, они нейтрализуют действие белковых соединений, предотвращающих слипание кристаллов, из-за чего начинается формирование будущего твердого образования.
Постепенно он увеличивается за счет присоединения солей, фибриновых нитей и инородных тел и мешает нормальному функционированию почек.
К причинам мочекаменной болезни относят:
- невылеченные очаги воспаления в органах выделительной системы;
- заболевания, на фоне которых нарушается минеральный обмен, это гастрит, печеночная недостаточность, остеопороз;
- наследственный фактор;
- нарушение питьевого режима;
- лишний вес;
- неправильное питание;
- врожденные аномалии почек.
Есть мнение, что чрезмерное употребление пищи, содержащей животный белок и щавелевую кислоту, повышает риск возникновения мочекаменной болезни.
Виды камней
В зависимости от химического состава, выделяют несколько видов почечных камней, отличающихся друг от друга причинами формирования, химическим составом и размерами, а именно:
![]()
Уратные. Это гладкие образования округлой формы. Размер варьируется от одного миллиметра до нескольких сантиметров. Образуются из мочевой кислоты и солей. Сами ураты имеют желтовато-коричневый цвет. Ураты при отсутствии лечения превращаются в коралловидные образования, которые могут распространиться на всю почечную полость.- Оксалатные. Являются наиболее распространенными среди остальных видов почечных конкрементов. Оксалаты формируются из-за чрезмерного количества щавелевой кислоты и нарушенного процесса ее обмена в организме. Откладываются в основном на почечных чашечках и имеют форму бляшек разного размера (от 1 миллиметра до 4 сантиметров). Оксалаты считаются наиболее опасными почечными камнями, поскольку они травмируют ткани почек, что приводит к кровотечениям.
- Струвитные. Эти твердые новообразования еще называют инфекционными, поскольку они развиваются на фоне воспалительных процессов в почках. Состоят из аммония фосфата и карбоната кальция. Формируются из-за застоя мочи и присоединения инфекции. Опасность струвитных образований заключается в том, что они могут провоцировать острую почечную недостаточность и сепсис.
- Фосфатные. Состоят из солей фосфатной кислоты и стремительно увеличиваются в размерах, что может приводить к заполнению полых структур почки. При таком состоянии человеку незамедлительно делают хирургическую операцию по удалению камней.
- Белковые. В состав таких камней входит фибрин и бактерии. Их размер не превышает нескольких миллиметров. Считаются наименее распространенными среди остальных видов конкрементов.
- Холестериновые. Возникают из-за нарушения холестеринового обмена в организме. Образования мягкие, но имеют черный цвет. Легко разрушаются.
- Цистиновые. Формируются на фоне редкой патологии почек – цистинурии, которая проявляется тем, что цистин не реабсорбируется, а накапливается в органе.
- Ксантиновые. Развиваются на фоне врожденной аномалии функционирования почек. Камни формируются из-за того, что ксантин выводится из почки, но не трансформируется в мочевую кислоту.
Опасность почечных камней заключается в том, что их стремительное увеличение приводит к закупорке мочевыводящих протоков и усложнению выведения мочи из организма.
Классификация конкрементов
Почечные камни можно классифицировать не только в зависимости от их химического состава, но и с точки зрения их локализации, а именно:
- Правая почка. Именно в правой почке чаще всего образуются конкременты. Закупорка мочевыводящего протока правой почки проявляется тошнотой, аритмией, колющей болью в правом боку, слабостью и сухостью во рту.
- Левая. Конкременты в левой почке диагностируются реже, и при левостороннем поражении наблюдается слабость и сильная боль под ложечкой.
Проявление клинической картины
Мочекаменная болезнь в 97% случаев протекает бессимптомно, но до тех пор, пока не усложняется пиелонефритом, циститом или закупоркой мочевыводящих протоков. В 3% случаев пациенты изначально ощущают периодическую тянущую боль в пояснице.

Когда у пациента началось развитие конкрементов в почках, то каких-либо ее симптомов не наблюдается. Позже микротравмы тканей органов провоцируют пиелонефрит, к симптомам которого относят:
- повышение температуры тела;
- изменение оттенка и запаха мочи;
- тошноту;
- упадок сил;
- тяжесть и боль в пояснице.
Когда происходит эвакуация камней из почек, размер которых превышает 5 миллиметров, у человека развивается почечная колика.
При обструкции возникает резкая боль в пояснице, причем она не зависит от положения тела, из-за чего пациент становится беспокойным. Также отмечается тошнота, рвота, сильные спазмы кишечника и учащенное мочеиспускание.
Постепенно пораженный орган отекает, а пациент страдает от сильного болевого синдрома. Если твердое образование не извлекается, развивается уросепсис и острая почечная недостаточность, что грозит летальным исходом.
Диагностические меры

Если человек наблюдает у себя симптомы мочекаменной болезни, ему следует обратиться к врачу-нефрологу. Точный диагноз ставят только после прохождения пациентом всех необходимых исследований:
- общего анализа крови;
- детального анализа мочи;
- ультразвукового исследования;
- эксреторную урографию;
- компьютерную томографию.
В процессе диагностики уделяется вниманию наличию заболеваний, провоцирующих образование конкрементов в почках (сахарный диабет, ожирение, ишемическая болезнь сердца).
Методы терапии
На выбор тактики лечения конкрементов в почках влияет общее состояние здоровья пациента, его возраст, размеры и их виды.

Консервативная терапия при мочекаменной болезни включает прием препаратов, способствующих снятию воспаления, болевого синдрома и растворению твердых образований.
Традиционные методы лечения применяется в том случае, когда диаметр образований не превышает 5 миллиметров.
Способствуют выведению конкрементов из почек такие препараты:
- Цистон;
- Канефрон;
- Уролесан;
- Фитолизин;
- Камнелом;
- Гортекс.
Такие препараты как Папаверин, Но-Шпа и Баралгин способствуют расслаблению мышечного слоя мочевыводящих протоков и снятию болевого синдрома, связанного с отхождением камней.
Для растворения уратов пациенту прописывают Аспаркам и Блемарен – препараты, которые способствуют выведению песка. При оксалатах небольшого размера больному прописывается комплекс витаминов А, Е и группы В.
Для растворения и выведения фосфатных камней применяется лечебная диета. Если конкременты спровоцировали воспалительный процесс, пациенту прописываются антибиотики.
Как было отмечено, на начальных этапах мочекаменной болезни применяется консервативная терапия.
Если существует риск обструкции мочевыводящих протоков, возникший из-за стремительного увеличения конкрементов, применяются современные методы дробления камней. Твердые образования дробят с помощью лазера или ультразвука.

Ультразвуковая литотрипсия включает такие разновидности:
- контактная: подразумевает инструментальное разрушение конкрементов;
- дистанционная ударно-волновая: с помощью ультразвука генерируется ударная волна, которая дистанционно разрушает твердые образования, при этом не повреждая орган;
- экстракорпоральная: применяется в том случае, когда диаметр конкрементов не превышает 25 мм, и подразумевает воздействие на камни очереди ударных волн.
Хирургическое удаление инородного тела назначается при острой обструкции мочевыводящих путей, спровоцировавшей резкое нарушение оттока мочи.
К трансплантации почки прибегают в случае формирования цистиновых и ксантиновых камней, формирующихся при врожденных аномалиях парного органа.
Нетрадиционные методы лечения мочекаменной болезни применяются после консультации с доктором. К эффективным народным средствам от конкрементов относят:
![]()
Отвар корней шиповника: берут 2 столовые ложки фито-сырья, заливают их стаканом воды и кипятят все 25 минут. После этого отвар настаивают, процеживают и принимают трижды в день по трети стакана на протяжении двух недель.- Сбор для выведения камней: берут 2 столовые ложки смеси, состоящей из спорыша, мелиссы, шалфея и зверобоя. Все заливают половиной стакана кипятка и настаивают. Первую неделю настой принимают по половине стакана, а со второй недели в отвар добавляют 5 капель пихтового масла. Курс лечения – 3-4 недели.
- Отвар толокнянки: столовую ложку сухой травы заливают стаканом кипятка, ставят заготовку на водяную баню, накрывают крышкой и томят 30 минут. Отвар принимают по столовой ложке 3-5 раз в день.
Альтернативные способы лечения не могут рассматриваться как полноценная замена приема фармакологических препаратов при мочекаменной болезни.
Если не лечить мочекаменную болезнь, она провоцирует такие осложнения:
- Гидронефроз: полное перекрытие оттока мочи и ее накопление в почке, что приводит к частичному или полному некрозу органа.
- Острая почечная недостаточность: малораспространенное состояние, возникающее при двухсторонней закупорке мочевыводящих протоков.
- Гипертрофический цистит: развивается при постоянном раздражении мочевого пузыря частицами конкрементов.
Осложнения могут иметь инфекционное происхождение. Примерами подобных осложнений считают пиелонефрит, хронический цистит и уретрит.
Предупреждение болезни
Чтобы избежать формирования конкрементов, необходимо соблюдать питьевой режим, следить за качеством употребляемой жидкости, правильно питаться, контролировать массу тела и своевременно лечить заболевания выделительной системы.
Если вовремя приступить к терапии, шансы на полное выздоровление повышаются. Самолечение при мочекаменной болезни может нанести непоправимый вред здоровью пациента.

- Опухоли почки
- Метастазы рака почки
- Как часто и у кого встречается рак почки?
- Диагностика опухолей почек
- Лечение рака почки на разных стадиях
- Цены в Европейской онкологической клинике на лечение рака почки
Опухоли почки
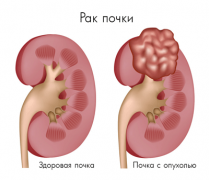
Второй характеристикой опухоли почки, как впрочем и большинства других опухолей, является потеря спецификации клетки – так как клетка быстро делится, она просто не успевает специализироваться. Таким образом, опухоль почки в первом приближении можно характеризовать, как массу клеток, бесконтрольно делящихся и потерявших способность к специализации. Чем меньше специализирована клетка опухоли для выполнения своей функции, чем быстрее она делится и чем больше его способность к распространению по кровеносным и лимфатическим сосудам, тем опухоль злокачественнее.
Почти 90 % опухолей почки злокачественны. Оставшиеся 10 процентов приходятся на ангиомиолипомы и другие, гораздо более редкие доброкачественные опухоли почки. Между тем, даже доброкачественные опухоли почки вполне могут быть опасны для здоровья. Например – ангиомиолипома может повредить сосуды почки, вызывая кровотечение. Что же касается злокачественных опухолей или рака почки, то тут мы сталкиваемся с повреждением функционирующей почечной ткани, ее сосудов и кровотечением, с метастазированием в кости, легкие, головной мозг и, соответственно, нестерпимыми болями.
Метастазы рака почки
Метастазирование — это распространение опухоли по кровеносным или лимфатическим сосудам. Опухоли, как и всему живому в организме, требуется питание, обеспечиваемое сосудами. Вот в эти сосуды и попадают 1-2 клетки из основной опухоли, которые распространяются на различные органы. Для рака почки характерно метастазирование в кости и легкие, а также в печень, надпочечники и головной мозг.
рака почки, как и основная опухоль, нарушает функцию органа, где развивается. Например, метастаз рака почки в легкие вызывает упорный кашель, метастаз в кости — страшные, изнуряющие боли, от которых помогают только сильнодействующие наркотические препараты. К сожалению, часть пациентов, обративших к врачу, уже имеют отдаленные метастазы в тех или иных органах. Это резко ухудшает прогноз течения заболевания, так как приходится бороться не с одной опухолью, а, по сути, с опухолями множеством опухолей в нескольких органах.
Как часто и у кого встречается рак почки?
Диагностика опухолей почек
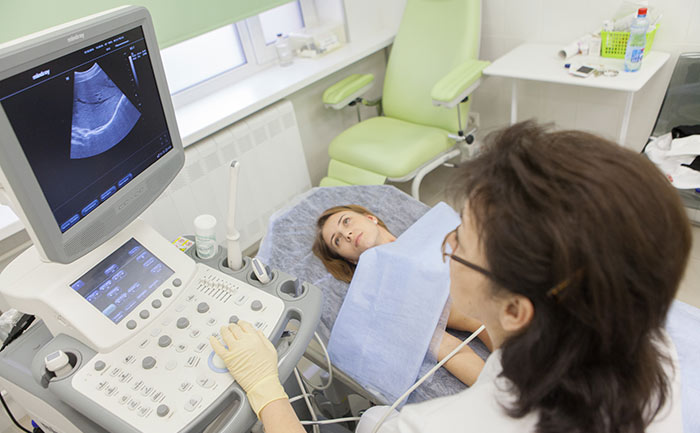
При подозрении на рак почки пациенту назначают общий анализ мочи, общий и биохимический анализы крови.
Один из наиболее информативных методов диагностики рака почки – компьютерная томография. Она помогает оценить размер, форму и локализацию злокачественного новообразования, обнаружить очаги в лимфатических узлах и других анатомических структурах за пределами почек. Исследование нередко дополняют внутривенным контрастированием. Введение контраста противопоказано при нарушении функции почек.
Магнитно-резонансную томографию применяют реже, чем КТ. Она показана, когда пациенту нельзя проводить компьютерную томографию с контрастом, если имеется подозрение на прорастание опухоли в нижнюю полую вену или другие крупные сосуды, для обнаружения метастатических очагов в головном и спинном мозге.

Ангиография – рентгенография с контрастирование сосудов, почки. Она помогает в диагностике заболевания и планировании хирургического лечения.
Позитронно-эмиссионная томография помогает обнаружить вторичные очаги рака в различных частях тела. Суть метода в том, что в организм пациента вводят вещество, которое обладает слабой радиоактивностью и накапливается в опухолевых клетках. Затем выполняют снимки с помощью специального аппарата, и на них опухолевые очаги хорошо видны.
В отличие от других онкологических заболеваний, биопсия при раке почки проводится редко. Обычно результатов других исследований хватает для того, чтобы принять решение о необходимости хирургического вмешательства. Уже после операции удаленную опухоль направляют в лабораторию, чтобы подтвердить диагноз. Биопсию проводят, если другие исследования не позволяют разобраться, показана ли операция. В случаях, когда хирургическое вмешательство противопоказано, исследование опухолевой ткани помогает определиться с тактикой лечения.
В медицине нет категоричных, стопроцентных ответов. Какова цель операции по удалению рака почки? Удалить опухоль? Удалить почку с подлежащими структурами? Удалить только первичный очаг опухоли, а потом бороться с метастазами теми или иными способами? Перенесет ли пациент операцию, каково его общее состояние? Какую именно операцию выбрать для конкретного больного? На эти вопросы должен ответить онкоуролог, перед тем, как предложить хирургическое, консервативное или комбинированное лечение. В основном, это зависит от стадии рака почки, расположения опухоли, наличия метастазов в лимфатические узлы и общего состояния здоровья пациента.

Это зависит главным образом от стадии, на которой была диагностирована опухоль, и начато лечение. Пятилетняя выживаемость (процент пациентов, оставшихся в живых спустя 5 лет) наиболее высока для I стадии и составляет 81%. На II и III стадиях она, соответственно, составляет 74 и 53%. При IV стадии — 8%.
Стадия рака почки зависит от размеров и расположения опухоли. Так, рак почки первой стадии — это опухоль меньше 7 см, не выходящая за пределы почки. Рак почки второй стадии — это опухоль меньше 10 см, также не выходящая за пределы почки. А вот рак почки третьей стадии — это уже опухоль любых размеров, ограниченная почкой, либо повреждающая надпочечник, почечную вену, но имеющую метастаз в ближайших лимфатических узлах. Рак почки четвертой стадии может быть любых размеров, однако при этой стадии опухоль либо выходит за пределы почечной фасции, либо имеются больше одного метастаза в ближайших лимфатических узлах, либо имеются метастазы в легкие, кости, печень или головной мозг.
Стадию рака почки определяют в соответствии с международной классификацией TNM. Рядом с каждой из трех букв аббревиатуры указывают индекс, описывающий характеристики первичной опухоли (T), поражение регионарных лимфатических узлов (N), наличие отдаленных метастазов (M):
T1 – опухоль, находящаяся в пределах границ почки и имеющая наибольший диаметр не более 4 см (T1a) или 4–7 см (T1b).
T2 - опухоль, находящаяся в пределах границ почки и имеющая наибольший диаметр 7–10 см (T2a) или более 10 см (T1b).
T3 – злокачественное новообразование распространяется на почечную вену и ее ветви, на надпочечник на одноименной стороне, паранефральную клетчатку, не прорастая фасцию Героты (T3a), на нижнюю полую вену ниже (T3b) или выше (T3c) диафрагмы или врастает в стенку вены.
T4 – опухоль распространяется за пределы фасции Героты.
N0 – опухолевые очаги в регионарных лимфоузлах отсутствуют.
N1 – обнаруживается опухолевый очаг в одном лимфоузле.
N2 – обнаруживаются опухолевые очаги в двух и более регионарных лимфоузлах.
M0 – отдаленных метастазов нет.
M1 – отдаленные метастазы присутствуют.
В зависимости от значений T, N и M, выделяют четыре стадии рака почки:
- Стадия I: опухоль в почке не более 7 см (T1), лимфоузлы не поражены, отдаленных метастазов нет.
- Стадия II: первичная опухоль более 7 см (T2), отсутствуют очаги поражения в лимфатических узлах и отдаленные метастазы.
- Стадия III: злокачественная опухоль распространяется на соседние структуры (T3) и/или поражен один регионарный лимфатический узел (N1).
Стадия IV: опухоль распространяется на соседние структуры (T4), либо поражено 2 и более регионарных лимфоузла (N2), либо обнаружены отдаленные метастазы (M1).
Опухоль почки размером 2 см может быть расположена вблизи почечных сосудов и ее удаление технически может быть невозможным. Однако данные литературы указывают, что если нет метастазов в лимфатические узлы и отдаленные органы, то опухоль почки до 7 см можно удалять с сохранением почки, что, безусловно, лучше полного удаления почки и инвалидизации пациента.
Лечение рака почки на разных стадиях
Выбор тактики лечения при раке почки в первую очередь определяется стадией опухоли и состоянием здоровья пациента.
При стадиях I и II возможно хирургическое лечение. Стандартным вариантом считается нефрэктомия. К органосохраняющим операциям прибегают реже, в частности, при опухолях в единственной почке. Кроме того, на выбор объема операции влияет размер опухоли. Также удаляют близлежащие лимфатические сосуды, особенно если они увеличены, окружающую жировую клетчатку.
При III стадии рака почки основным методом лечения также является нефрэктомия, при этом должны быть удалены все регионарные метастазы. Если опухоль прорастает в почечную или нижнюю полую вену или мигрирует в их просвете в виде опухолевого тромба, пораженные ткани также нужно удалить, при этом может потребоваться подключение пациента к аппарату искусственного кровообращения.
При высоком риске рецидива после операции применяют адъювантную терапию таргетным препаратом сунитинибом. Пациенты получают его в течение года.
Если хирургическое вмешательство противопоказано, прибегают к радиочастотной аблации, эмболизации.
На IV стадии подходы к лечению могут быть разными, в зависимости от степени распространения рака в организме. В некоторых случаях возможно хирургическое лечение, в том числе циторедуктивные операции, во время которых хирурги не могут убрать опухоль полностью, но стараются удалить как можно больший ее объем. В редких случаев возможно удаление основной опухоли в почке и единичных вторичных очагов в других органах. После операции назначают курс таргетной терапии, иммунотерапии.
При неоперабельном раке почки основными методами лечения становятся иммунотерапия и таргетная терапия.

В некоторых случаях рак почки удается выявить на ранних стадиях, когда опухолевые клетки не распространяются за пределы органа. Но зачастую заболевание диагностируют на более поздних стадиях. Во-первых, это связано с тем, что рак почки может очень долго протекать бессимптомно. Во-вторых, для этого типа рака на данный момент не существует рекомендованных скрининговых исследований.
Все симптомы можно разделить на ренальные (связанные с поражением почек) и экстраренальные.
Среди ренальных проявлений рака почки наиболее характерны три:
- Гематурия (примесь крови в моче) – самый распространенный и зачастую первый симптом. Он возникает более чем у половины пациентов с раком почки. Моча приобретает красный цвет, при этом боль не беспокоит либо носит острый характер и возникает после гематурии. Этим злокачественная опухоль отличается от неопухолевых заболеваний почки, например, мочекаменной болезни, при которой обычно сначала возникает боль, а потом появляется примесь крови в моче. Гематурия периодически исчезает, но через некоторое время снова появляется, причем, промежутки между кровотечениями сокращаются. Количество крови в моче не зависит от размеров опухоли.
- Боли беспокоят около половины пациентов. Острая боль после гематурии возникает из-за того, что сгустки крови перекрывают просвет мочеточника. Тупые сильные боли зачастую говорят о плохом прогнозе.
- Пальпируемая опухоль – симптом, который выявляет врач во время осмотра примерно у трети пациентов.
Все три симптома одновременно встречаются у одного из десяти пациентов с раком почкеи. Обычно при этом выявляют запущенные опухоли.
Среди экстраренальных симптомов в первую очередь стоит отметить повышение температуры тела. У 5% больных лихорадка – единственное проявление заболевания. У некоторых пациентов повышается артериальное давление, отмечается покраснение лица из-за увеличения количества эритроцитов в крови, у мужчин – расширение вен мошонки (варикоцеле). На поздних стадиях снижается аппетит, пациент теряет вес без видимой причины, постоянно ощущает утомление, недомогание.
Образование в мочевыделительной системе конкрементов может происходить таким образом, что человек длительное время не будет даже догадываться о наличии нежелательных отложений в организме. Но постепенно камни в почках начинают показывать первые признаки появления, к которым относится внезапная почечная колика и болевые ощущения, локализованные в пояснице. И такие проявления недуга считаются не самыми опасными, а отсутствие адекватного лечения нередко приводит к тяжёлым последствиям.
Процесс камнеобразования
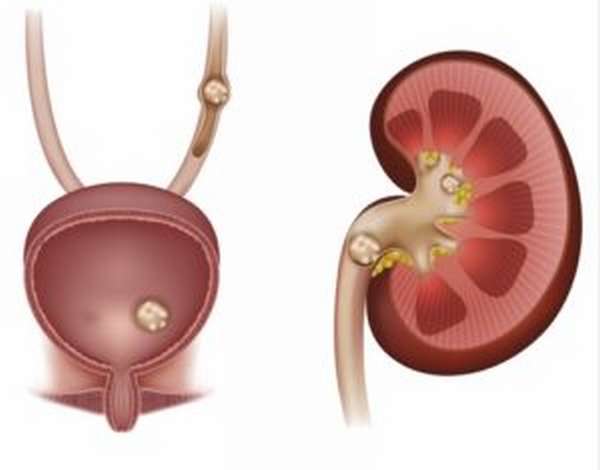
Возникновение нежелательных отложений в почках обусловлено протеканием физико-химического взаимодействия веществ, из-за чего появляются отклонения в коллоидном балансе, обуславливающие нежелательные изменения в почечной паренхиме. В некоторых случаях при удачном стечении обстоятельств из группы молекул появляется клетка, считающаяся ядром будущего камня, – мицелла. После этого к ней присоединяются аморфные осадки, фибриновые нити, бактерии, клеточный детрит или инородные тела, присутствующие в моче, которые и становятся основой нежелательного новообразования в почке. На прогрессирование формирования камня и песка влияют: концентрация солей в моче, а также кислотно-щелочной баланс этой физиологической жидкости и состав коллоидных систем, находящихся в урине.
Вне зависимости от того, какие виды камней в почках образуются, процесс их формирования начинается в сосочках описываемого органа. Изначально в почечных канальцах появляются микролиты, однако, они практически в полном объёме без проблем вымываются вместе с уриной, не оставаясь в почках. А вот в случае значительного изменения кислотно-щелочного баланса мочи или повышения её концентрации могут образоваться кристаллы, из-за чего микролиты остаются в почках, что приводит к блокировке почечных сосочков. Развивается нефроуролитиаз, и постепенно камень либо продолжает свой рост в самой почке, заполняя её полость, либо начинает выходить и спускается дальше по мочевыделительной системе.
Виды конкрементов

Классификация новообразований достаточно простая. В преимущественном количестве случаев в почках образовываются кальциевые камни, которые обнаруживаются у 4 из 5 пациентов, страдающих от подобного заболевания. Считаются самыми твёрдыми конкрементами в почках, из-за чего их практически невозможно растворить. К таким конкрементам относятся оксалатные и фосфатные новообразования в почках. Первые представляют собой плотные камни серого или чёрно-серого цвета с шершавой поверхностью, из-за чего без проблем повреждают слизистые, что приводит к появлению болевых ощущений и гематурии. Они образуются из-за накопления в организме солей щавелевой кислоты, большие объёмы которой содержатся в шоколаде, петрушке, сладкой пище, сдобной выпечке и прочих продуктах. Единственным способом избавиться от таких камней считается их выведение из организма естественным путём или при помощи хирургического вмешательства.
Второй разновидностью кальциевых камней являются фосфатные новообразования. Такие конкременты в почках несколько мягче описанных ранее оксалатов, а потому легче поддаются дроблению и дальнейшему движению по мочевыделительной системе. Обладают гладкой поверхностью, светло-серым оттенком и могут иметь различную форму (в том числе коралловую). Причиной появления подобных камней считается повышенная щелочность урины, которая вызвана нарушениями в процессе метаболизма. Такие конкременты в почках стремительно увеличиваются в размерах, а их первым признаком становится выделение вместе с уриной светлых рыхлых хлопьев. Из-за относительной мягкости подобных новообразований в некоторых случаях возможно успешное их растворение при помощи употребления минеральных вод (например, Трускавец, Арзни или Саирме) или кислых соков (отлично подойдут напитки из клюквы или брусники).

Следующим видом камней в почках считаются уратные конкременты. Такие нежелательные новообразования фиксируются примерно у 15 процентов пациентов, у которых диагностирован нефролитиаз почек. Зачастую образование обусловлено развитием подагры, однако, также повлиять на возникновение уратных камней в почках может жаркий климат, приводящий к обезвоживанию человеческого тела. На рентгене уратные камни определить невозможно, из-за чего установление их наличия возможно лишь после проведения анализов. Их лечение не доставляет проблем, так как в подавляющем большинстве случаев увеличение количества потребляемой жидкости и ощелачивание урины при помощи медикаментов и употребляемой пищи обеспечивает скорейшее растворение нежелательных новообразований уратного типа.
Также камни в почках могут быть образованы из-за деятельности бактерий – такие конкременты, появляющиеся в мочевыделительной системе, называются струвитными. Микроорганизмы взаимодействуют с мочевиной, из-за чего происходит щелочная реакция, вызывающая выпадение в осадок карбонатов, аммония, магния и фосфатов, что обуславливает начало формирования конкрементов. Намного чаще от таких камней страдают женщины. Обнаружение конкрементов происходит при выявлении в моче кристаллов, которые выглядят как крышки гроба. Лекарственные методики лечения таких камней в почках не отличаются особенной эффективностью, а вот при помощи дистанционной литотрипсии или чрескожной литотомии удаётся эффективно избавиться от подобных конкрементов. В некоторых случаях также используется методика проведения открытой операции (когда размеры камня оказываются слишком большими).

Наиболее редким видом новообразований, появляющихся в почках в результате патологических процессов, являются цистиновые камни, встречающие в 1-3 % всех случаев подобного заболевания. Это происходит из-за развития цистинурии. Такой недуг обусловлен врождённой аномалией процесса метаболизма, из-за чего в моче всё время слишком высокий уровень цистина. Из-за того, что это вещество плохо растворяется в воде, обнаружить заболевание можно при фиксации в сданной на анализе моче шестиугольных кристаллов. Однако растворение таких конкрементов возможно благодаря современным медикаментозным средствам. В случае отсутствия положительного эффекта при лечении таблетками врачи прибегают к литотрипсии и прочим видам операций.
Причины образования
Почечнокаменная болезнь считается заболеванием хронического характера, связанным с нарушением процесса обмена веществ в организме, во время которого происходит формирование твёрдых образований в почках (или иных органах мочевыделительной системы). Из-за расстройства метаболизма в моче накапливаются нерастворимые соли, которые и становятся основой для появления камней (в том числе коралловидных) в почках. При этом количество новообразований, их точное положение, форма и размеры различаются в каждом конкретном случае.

Кроме того, виновником появления нежелательных новообразований в мочевыделительной системе становится неправильный ежедневный рацион пациента, нарушение режима питья, вода плохого качества или климатические условия, вызывающие обезвоживание организма. Также среди причин появления камней в почках отмечаются приём некоторых лекарственных препаратов, аномалии развития мочевой системы, стриктуры мочеточника, гиперпаратиреоз, нехватка витаминов A и D, хронические заболевания воспалительного характера, поражающие органы мочевыделительной системы (пиелонефрит, цистит), а также генная предрасположенность к развитию условий, благотворно влияющих на появление нежелательных новообразований в почках.
Симптомы
Появление камней в почках на первых порах никак не проявляется, однако, со временем появляется целый ряд признаков, которые сигнализируют о возникновении подобного патологического процесса в мочевыделительной системе. Основными же являются следующие симптомы, фиксирующиеся чаще всего:

- болевые ощущения в почках, локализованные в области поясницы,
- почечная колика слева или справа (в зависимости от того, с какой стороны орган поражён), отдающая болью в лобок или внутреннюю часть бедра,
- появление малого или значительного количества крови в урине, выходящей из человеческого тела,
- увеличение температуры человеческого тела,
- появление отёков на теле пациента,
- повышение артериального давления,
- болевой синдром в процессе мочеиспускания, который иногда сопровождается изменением оттенка урины, а также появлением нехарактерных выделений (песчинок, белых хлопьев, крови),
- снижение количества выделяемой за сутки мочи до полулитра (олигурия), 50 миллилитров (анурия)или увеличение до 10 литров (поллакиурия),
- отклонения, связанные с изменением цвета кожи,
- общая слабость, потеря аппетита и веса, ухудшение самочувствия.
Диагностика

Начало любых диагностических процедур вне зависимости от того, какими на самом деле бывают нежелательные камни в почках, начинается с консультации у врача. После изучения анамнеза доктор задаст несколько уточняющих вопросов, после чего назначит прохождение дополнительных диагностических процедур. Для того, чтобы во время обращения к врачу как можно точнее ответить на все интересующие его вопросы, необходимо заранее выписать вызывающие беспокойство симптомы, составить список принимавшихся в последнее время лекарственных препаратов (в том числе витаминных комплексов и БАДов), а также взять с собой анамнез жизни с перечислением всех перенесённых заболеваний. Кроме того, необходимо указать родственников, страдающих от мочекаменной болезни, если такие имеются, и подготовить список вопросов, которые хочется задать доктору.
Среди анализов, прохождение которых назначают врачи в случае подозрения на наличие камней в почках, прежде всего значится общий анализ мочи, во время которого особое внимание уделяется обнаружению кристаллов солей в урине при помощи микроскопа. Также выясняется кислотно-щелочной баланс этой жидкости и наличие в ней микроорганизмов. После этого нередко назначается прохождение общего и биохимического анализа крови. В некоторых случаях врач назначает пациенту суточный сбор мочи для проведения соответствующего клинического исследования. Также существуют следующие методы диагностики почек:
Терапевтические процедуры, применяемые к пациенту, могут быть двух совершенно противоположных по алгоритму воздействия на организм типов: консервативными и хирургическими. Использование первого варианта лечения возможно лишь в случаях, когда новообразования отличаются сравнительно малыми размерами (не более 5-8 мм), благодаря чему их не так трудно растворить и целиком вывести из человеческого тела. Наиболее популярными медикаментами во время консервативного лечения считаются Фитолизин, Уролесан, Фитолит, Цистон, Пролит, Гинджалелинг, Роватинекс и некоторые другие препараты. Все они отличаются выраженным мочегонным, антибактериальным и спазмолитическим воздействием на организм пациента.
К применению хирургического вмешательства обращаются в тех случаях, когда медикаментозная терапия не отличается эффективностью, из-за чего выводить камни из организма приходится другими способами. Ранее подобная методика лечения подразумевала проведение открытой операции, во время которой удалялся не только образовавшийся в почке камень, но и сам поражённый орган, что наносило вред здоровью пациента, приводя к осложнениям, ухудшающим состояние больного. Сейчас к проведению операции прибегают лишь в случаях острой почечной недостаточности или когда размер камня не позволяет избавиться от него другими методами. Наибольшую популярность набирают методики литотрипсии, при которых после введения в мочеиспускательный канал специального инструмента на камень воздействуют при помощи лазера, ультразвука или иных способов, что приводит к дроблению конкремента. Побочным эффектом является появление кровотечения, однако, оно не представляет серьёзной опасности (особенно у мужчин).
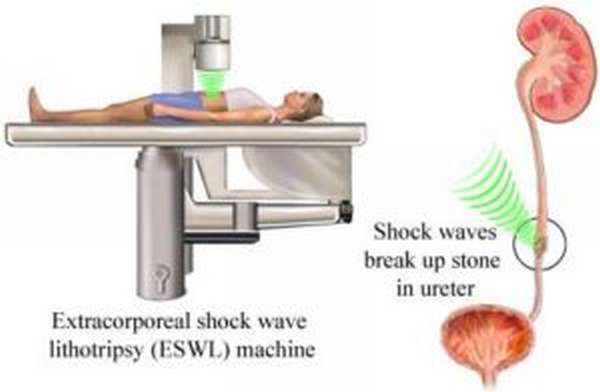
В последнее время наибольшую популярность завоевал метод дистанционной ударно-волновой литотрипсии, появившийся в восьмидесятых годах прошлого века. Он качественно отличается от всех остальных способов лечить камни в почках тем, что является неинвазивным, малотравматическим и высокоэффективным. Для проведения операции такого характера используются электрогидравлические, электромагнитные и пьезокерамические аппараты, генерирующие ударные волны.
Прогноз
Появление камней в почках чаще всего отличается болезненностью этого процесса, однако, в преимущественном количестве случаев избавление от них не представляет большой проблемы в нынешних условиях развития медицины. Ликвидация конкрементов вовсе не гарантирует то, что в дальнейшем они не образуются вновь. Рецидив заболевания особенно часто возникает в тех случаях, когда применяемое лечение не было адекватным, либо причина появления камней в почках не была установлена. При обнаружении заболевания на поздних стадиях нередко происходит повреждение органов мочевыделительной системы человека (мочеточника или мочевого пузыря), связанное с естественным выводом новообразований из тела. Для полного избавления от подобного недуга необходимо не только удалить из организма сами камни, но также устранить причину их образования.
Профилактика
Прежде всего, стоит пересмотреть свою диету: питание должно быть сбалансированным и разнообразным. Дальнейшие действия зависят от типа конкрементов, которые стали появляться в организме пациента. Например, при появлении оксалатных камней из рациона следует исключить шпинат, щавель, продукты, богатые витамином C, а также кофе, шоколад и сдобу. В случае обострения патологического процесса следует полностью ограничить приём молочных продуктов, пряностей и поваренной соли, а вот количество масла, рыбы, мяса и сладких ягод следует увеличить.
При фиксации у пациента уратов вводится полное ограничение употребления жирной пищи, бульонов, соусов, а также рыбы и бобовых. При этом положительно на здоровье пациента сказываются молочные продукты. В случае появления фосфатных камней строго ограничивается приём пищи, обогащённой кальцием, а также спиртных напитков, мяса и пряностей, а вот употребление кислых продуктов (фруктов и ягод) следует увеличить. Кроме того, рекомендуется делать отвары из растительных ингредиентов и трав с мочегонным воздействием, а после консультации с врачом возможно применение народных методов (например, пшена).
Читайте также:



