Клинико рентгенологические формы рака легкого
1. Центральный (прикорневой) рак:
а) эндобронхиальный - опухоль растет в просвет бронха, вызывает его сужение и нарушает вентиляцию. R: эмфизема, сегментарные и долевые ателектазы треугольной формы с основанием, обращенным к периферии; при ателектазе всего легкого - смещение средостения в сторону поражения.
б) перибронхиальный - рост происходит кнаружи от стенки бронха. Нарушение вентиляции возникает за счет сдавления бронхиальной стенки извне. R: выявляется тень опухолевого узла.
в) разветвленный - опухоль развивается как со стороны слизистой бронха, так и кнаружи от его стенки. R: тень узла + нарушение вентиляции.
2. Периферический рак:
а) круглая опухоль - наиболее частая форма периферического рака. Имеет вид узла, овальной или округлой формы, без капсулы. Структура чаще однородная, но иногда возникают участки распада и кровоизлияний. R: образование округлой формы с неровным контуром; по периметру могут располагаться лучистые контуры, как следствие сдавления лимфатических сосудов и инвазии опухоли в паренхиму; появление "дорожки" - направлена в сторону корня.
б) пневмониеподобный рак - характерен для бронхиолоальвеолярной аденокарциномы. Развивается из альвеолярного эпителия и макроскопически выглядит как участок инфильтрации легочной паренхимы, часто с очагами распада. R: симптом "перстня", стенки неравномерной величины, при деструкции - горизонтальный уровень.
в) полостной рак - очаг деструкции, стенками которого является опухоль
3. Атипические формы:
а) рак верхушки легкого (Пенкоста) - распространяется на I-II ребра, позвонки, нервы шейного и плечевого сплетения, симпатический ствол, подключичные сосуды.
б) медиастинальный - характеризуется метастазированием в л.у. средостения с развитием синдрома верхней полой вены. Первичный очаг в легком выявить не удается. 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 в л.у. изуется метастазированием плечевого сплетения, симпатический ствол, инфильтрации легочной паренхимы, часто с очагами ра
в) милиарный канцероматоз - рак с мультифокальным, чаще двусторонним поражением. R: синдром легочной диссеминации.
4.4. Рак легкого: клинические проявления – симптомы первичной опухоли, местно распространенного процесса, признаки отдаленных метастазов.
I. Первичные симптомы:
Кашель (70-90%) - симптом связан с раздражением слизистой бронхиального дерева опухолью или сопутствующим эндобронхитом. Вначале кашель сухой, затем с выделением слизистой или слизисто-гнойной мокроты.
Кровохаркание (30-50%) - в виде прожилок или густого окрашивания мокроты. Причины: распад опухоли, изъязвление слизистой, деструктивные изменения в ателектазе.
Боль в грудной клетке (50-70%) - вследствие ателектаза, смещения средостения, раздражения париетальной плевры. Боли часто иррадиирующие.
Одышка (30-60%) - связана с ателектазом, смещением средостения, нарушением кровообращения, плевритом, перикардитом.
Повышение температуры тела (30-70%) - от субфибрилитета до высоких цифр.
II. Симптомы (синдромы) местно распространенного рака:
Синдром (сдавливания) верхней полой вены - вследствие сдавления опухолью или метастазами.
Синдром Пенкоста - проявляется интенсивными болями в плечевом поясе, парестезиями, атрофией мышц верхней конечности, синдромом Горнера.
Дисфагия - обусловлена метастазами в заднее средостение либо распространением опухоли на пищевод, развиваются бронхо- и трахеопищеводные свищи.
Осиплость голоса (афония) - поражение метастазами возвратного нерва.
III. Симптомы отдаленных метастазов:
Поражение ЦНС – у 10% больных
Метастазы в лимфоузлах отдаленных групп – у 15% больных
Метастазы в печени
Метастазы в надпочечники
4.5. Диагностика рака легкого.
Обязательные методы диагностики:
Рентгенография в 2 проекциях
Томография для изучения состояния бронхиального дерева
Томограмма периферической тени в лёгком
Цитологическое исследование мокроты (центральный рак легкого)
Биопсия увеличенных лимфоузлов
При подозрении на злокачественную опухоль легкого обязательными методами исследования являются: рентгенография в двух проекциях, томография и бронхоскопия.
Компьютерная (ЯМР) томография
УЗИ органов брюшной полости
Биопсия костного мозга
Уточняющая диагностика включает всестороннюю оценку топографии первичного опухолевого очага и зон потенциального метастазирования.
Гистологическая принадлежность опухоли (мелкоклеточный или немелкоклеточный рак)
Степень распространения (TNM, стадия)
Метод лечения (хирургический, лучевой, лекарственный)
4.6. Методы лечения рака легкого.
1) хирургическое (лобэктомия, билобэктомия – верхняя или нижняя, пневмонэктомия) – принципы:
- раздельная обработка элементов корня
- пересечение бронха должно осуществляться в пределах здоровых тканей, но не ближе 2 см от опухоли
- опухоль удаляется вместе с органом или его частью (доля, 2 доли) вместе с регионарным лимфатическим аппаратом
2) лучевая терапия – используется как самостоятельный метод (при противопоказаниях к операции) или как компонент комбинированного и комплексного лечения. Объем тканей, подлежащих воздействию, включает первичную опухоль, неизмененную паренхиму легкого по периметру новообразования, область корня на стороне поражения и средостение, при мелкоклеточном раке + корень противоположного легкого и шейно-надключичные области с обеих сторон.
3) химиотерапия – особенно эффективна у больных мелкоклеточным раком легкого
4) комбинированное лечение – эффективно у больных местно-распространенным немелкоклеточным раком легкого.
5) комплексное лечение
4.7. Паранеопластические синдромы при раке легкого
а) синдром Кушинга (эктопическая продукция АКТГ при мелкоклеточном раке)
б) синдром Швартца-Бартера (АДГ): мышечная слабость, тошнота; гипонатриемия, повышение натрия в моче
в) карциноидный синдром (гиперпродукция серотонина, брадикининов, катехоламинов): астматический приступ, тахикардия, вздутие живота, диарея, потеря массы тела, анорексия, гиперемия лица и верхней половины тела (при карциноиде)
г) гинекомастия (гонадотропин): увеличение грудной железы на стороне опухоли (при крупноклеточном раке)
д) акромегалия (СТГ) (при карциноиде)
е) гиперкальциемия (ПТГ): анорексия, тошнота, слабость, нарушение речи, полиурия
Возникновение злокачественных образований, развивающихся из эпителия бронхов, бронхиальных желез и альвеол, отмечается преимущественно у людей старше 50 лет. У мужчин рак легких встречается в 10 раз чаще, чем у женщин. Во всем мире насчитывается около 1,3 млн случаев заболевания. Данный вид онкологии составляет 35% от общего числа злокачественных образований.

Причины возникновения
Специалисты утверждают, что существует ряд факторов, которые способствуют развитию рака легких:
- Курение (80-90% летальных исходов). Табачный дым содержит много канцерогенных веществ, которые со временем нарушают структуру и функции эпителия бронхов. Постепенно происходит метаплазия цилиндрических структур в многослойные плоские, что впоследствии приводит к развитию злокачественного образования.
- Воздействие химических и токсических веществ окружающей среды (6-10%). Задымленность воздуха в больших городах и наличие вблизи населенных пунктов различных заводов и фабрик также опасны. Риски развития рака легких повышаются у лиц, чья профессиональная деятельность связана с контактом с никелем, хромом, асбестовой пылью и мышьяком.
- Влияние радоновых лучей (4-10%).
Среди предрасполагающих факторов прогрессирования онкологического процесса следует выделить хронические воспалительные заболевания легочной паренхимы и бронхов, очаги пневмосклероза и рубцовые изменения, возникающие после перенесенного туберкулеза.

Виды рака легких
В зависимости от области локализации различают периферический и центральный злокачественный процесс. По гистологическому и цитологическому строению онкоклеток – мелко- и немелкоклеточный.
Особенность данного вида заключается в том, что злокачественное образование развивается вследствие мутаций, которые происходят на поверхности мелких бронхов. Периферический узел стремительно увеличивается в размерах. Злокачественный процесс переходит в область средостения. Клиническое значение – длительное отсутствие симптоматики. Подробнее о периферическом раке легких
Злокачественное образование находится в бронхах. Заболевание проявляет себя, когда раздражаются болевые рецепторы, в канцерогенез вовлекаются органы средостения и закупориваются крупные бронхи, что чревато потерей большой дыхательной поверхности. Диагностика не осложнена. Подробнее о центральном раке легких
Клиническая симптоматика имеет схожесть с периферическим процессом. В данном случае имеют место такие отличительные признаки как синдром Панкоста (сильная боль в руке при сдавливании плечевого сплетения) и синдром Горнера (глазодвигательные нарушения: птоз, миоз и энофтальм), связанный с повреждением нервных структур, которые регулируют функции глазодвигательных мышц.
Агрессивная форма, которая встречается в 25% случаев и отличается такими биологическими чертами, как активное удвоение размеров на протяжении 1 месяца (у других форм – около 3 месяцев). Онкоклетки в данном случае обладают чувствительностью к лучевой и химиотерапии. Мелкоклеточные образования вырабатывают гормоны (соматотропный, антидиуретический, АКТГ).
Характеризуется прогрессирующим снижением массы тела. Симптоматика может появиться только на 2-3 стадии прогрессирования злокачественного процесса. В запущенных стадиях наблюдается быстрое течение: на протяжении 5 лет в живых остается только около 15% пациентов. Подробнее о плоскоклеточном раке легких

Стадии рака легких
От стадии прогрессирования рака легких зависит, сколько может прожить больной. В соответствии со степенью поражения выделяют следующие стадии:
- 1А – размер опухоли – до 3 см, отмечается поражение главного бронха.
- 1В – образование увеличивается до 3-5 см, но не распространено на иные участки легких. Располагается на 2 см ниже трахеи.
- 2А – опухоль достигает 3 см, главный бронх не затронут. Возможно поражение региональных лимфатических узлов (единично).
- 2В – злокачественное новообразование переходит на внутренние органы, расположенные в области грудной клетки. Отмечается поражение перибронхиальных лимфатических узлов.
- 3А – размер опухоли составляет до 5 см. Другие участки легких не поражены. На стороне расположения отмечается поражение бифуркационных лимфоузлов.
- 3В – образование может достигать любых размеров, чаще всего наблюдается поражение сердца, трахеи и крупных сосудов. Наблюдается вовлечение в патологический процесс лимфатических капсул.
4) Рак легких 4-й стадии – злокачественное образование достигает любого диаметра, происходит поражение лимфатических структур и наблюдается метастазирование.
Симптомы рака легких
Признаки заболевания имеют неспецифический характер и могут дифференцироваться в зависимости от стадии, формы и области поражения:
- Кашель.
- Одышка.
- Кровохарканье.
- Боли в грудной клетке.
- Симптомы интоксикации организма.
Температура при раке легких повышается. Возможно появление временной симптоматики ОРВИ. Подробнее о симптоматике рака легких

Диагностика рака легких
Чем раньше заболевание будет диагностировано, тем больше шансов на выздоровление. Среди основных методов диагностики следует выделить следующие:
- ФГ (флюорография).
- Рентгенография.
- Рентгеноскопия.
- КТ (компьютерная томография).
- МРТ (магнитно-резонансная томография).
- ПЭТ-КТ (позитронно-эмисионная томография с компьютерной томографией).
- ПЭТ-МРТ (комплексное исследование, объединяющее позитронно-эмиссионную томографию и магнитно-резонансную томографию).
- Бронхоскопия.

Для определения клеточного состава назначаются гистологические и цитологические исследования (бронхоскопия, торакоцентез, биопсия и др.). Пациент сдает анализ крови на специфические белки. Подробнее о методах диагностики рака легких
Как лечить рак легких
Чем раньше будут приняты меры, тем более эффективными они становятся. Лечение рака легких проводится комплексно и последовательно. Рак легких 4-й степени с метастазами подлежит только паллиативному лечению. При незапущенных стадиях наблюдается пятилетняя выживаемость.
Основные методы лечения:
- Лучевая терапия.
- Химиотерапия.
- Хирургическое лечение.
В Южной Корее на государственном уровне закреплена национальная задача – исследование рака и создание эффективных методик лечения. Здесь применяются интегрированная терапия, диагностика и терапия проводятся врачебным консилиумом. В клиниках используется новейшее диагностическое и лечебное оборудование. Подробнее о лечении рака легких в Южной Корее
При немелкоклеточном раке легких 2-й стадии прогноз следующий: в 60-70% симптоматика заболевания сохраняется даже после лечения. При ограниченной стадии, если пациент получает комбинированное лечение, пятилетняя выживаемость наблюдается в 12-15% случаев.

Обширные стадии злокачественного процесса неизлечимы. Рак легкого 4-й степени имеет неутешительный прогноз – выживаемость составляет не более 7 месяцев. Только в 2% случаев наблюдается 5-летняя выживаемость.
Профилактика заболевания
Профилактика рака легких включает в себя:
- Отказ от курения.
- Периодическое обследование сотрудников на производстве (асбест, радионуклиды).
- Своевременное лечение воспалительных процессов в области легких и бронхов.

Диета при раке легкого включает следующие принципы питания:
- Употребление зерновых продуктов, водорослей и бобовых.
- Включение в рацион брокколи и жирной морской рыбы.
- Отказ от острых, жареных блюд и полуфабрикатов.
Видео
Рак легкого Рак легкого (РЛ) является актуальнейшей социальной и научной проблемой, важность которой не уменьшается со временем, несмотря на научно-технический прогресс и возрастающие возможности диагностики. Заболеваемость РЛ неуклонно растет во всех развитых странах мира (рис. 1).
Параллельно с этим наблюдается и увеличение показателей смертности от рака легких. Эти статистические показатели повышаются каждые 5 лет на 8-10%. В большинстве промышленно развитых стран мира в последнее десятилетие в структуре общей онкологической заболеваемости рак легкого занимает первое место. Первые пять мест по смертности от РЛ занимают Шотландия, Нидерланды, Великобритания, Люксембург и Финляндия (рис. 2).
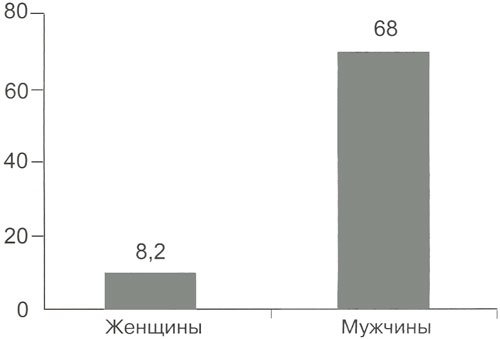
Рисунок 1. Заболеваемость раком легкого среди мужчин и женщин
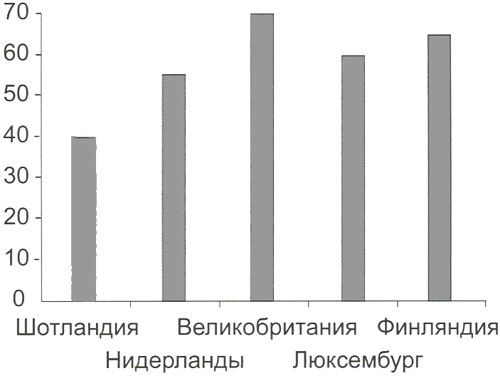
Рисунок 2. Заболеваемость раком легкого по странам
Например в России рак легкого у мужчин занимает первое место среди рака других локализаций. Стандартизованный показатель заболеваемости по России составляет в среднем у мужчин 68 человек и у женщин 8,2 на 100000 жителей.
В современной вероятностной статистике факторами риска называют условия, не являющиеся непосредственной причиной развития опухоли, но увеличивающие вероятность ее возникновения. Рост заболеваемости РЛ можно связать со следующими факторами:
- общими демографическими особенностями (пол, возраст, раса);
- вредными бытовыми привычками (курение);
- профессиональными воздействиями;
- промышленно-климатическими условиями окружающей среды (загрязнение);
- ионизирующим излучением;
- индивидуальными особенностями организма (наследственность, гормональные и иммунологические сдвиги).
Факторы среды представляются самыми существенными в этиологии РЛ. Основными канцерогенами являются диметилнитрозамин и бензпирен. По данным разных авторов, считается, что от 5 до 15% наблюдений РЛ связано с профессиональными воздействиями. В России повышенная заболеваемость РЛ отмечена у шахтеров и металлургов.
Не меньшую роль клиницисты отводят курению табака. При обследовании около 7000 больных раком легкого в Западной Европе при контрольной группе в 14 000 человек было отмечено, что относительный риск развития этого заболевания максимально увеличивался при курении только сигарет (9%), в меньшей степени сигарет и сигар (7%), сигарет и трубки - до 8,1%, только сигар - до 3%. При курении только трубки риск был минимальным - 2,5%. Однако нельзя забывать, что у любителей курить трубку возрастает риск развития рака другой локализации - рака губы.
Проблема диагностики рака легкого в настоящее время не может считаться успешно разрешенной, поскольку клиницисты-онкологи подразумевают под этим возможность своевременного выявления опухоли. Поэтому становится совершенно очевидным тот факт, что основное бремя ответственности за диагностику рака легкого возлагается на врача-рентгенолога, обладающего широким спектром лучевых методик, главной задачей которого на данном этапе становится выработка наиболее оптимального диагностического алгоритма в каждой индивидуальной ситуации.
Существуют различные классификации рака легкого, однако наиболее удобной и информативной является клиникоанатомическая. Выделяют следующие формы рака:
1. Центральный рак, исходящий из эпителия главных, долевых и сегментарных бронхов:
а) эндобронхиальный (экзофитный и эндофитный);
б) перибронхиальный (узловой и разветвленный).
2. Периферический рак, исходящий из эпителия субсегментарных и более мелких бронхов:
а) внутридолевой узел;
б) субплевральная форма, в том числе рак Панкоста.
3. Бронхиолоальвеолярный рак (БАР), исходящий из эпителия бронхиол и альвеол.
Выбор метода лечения и прогноз заболевания определяются прежде всего гистологической принадлежностью опухоли и стадией развития процесса.
При экзофитной форме центрального рака опухоль растет в просвет бронха (рис 3), при эндофитной - распространяется в стенке бронха вдоль оси, деформируя и сужая его просвет, впоследствии приводя к ателектазу. Рентгенологически ателектаз характеризуется уменьшением объема вентилируемого пораженным бронхом участка и снижением прозрачности или полной его безвоздушностью с наличием ровных, слегка вогнутых контуров (рис 4, а-в).
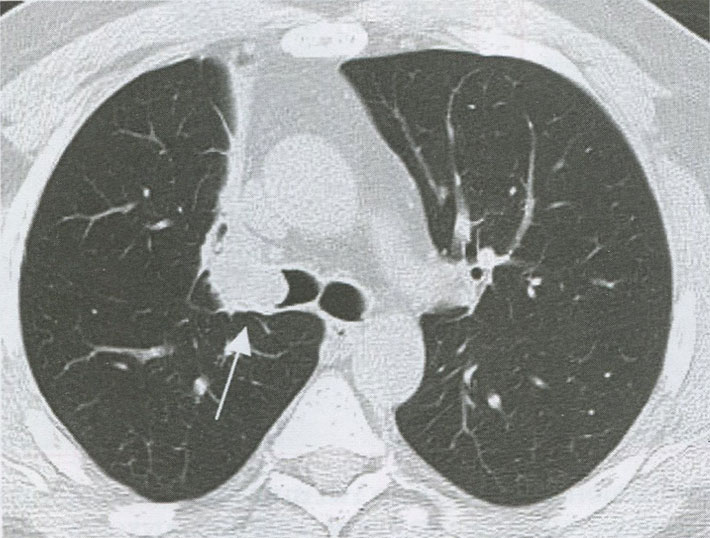
Рисунок 3. Экзофитная форма центрального рака. В просвете правого главного визуализируется опухолевый узел (стрелка)
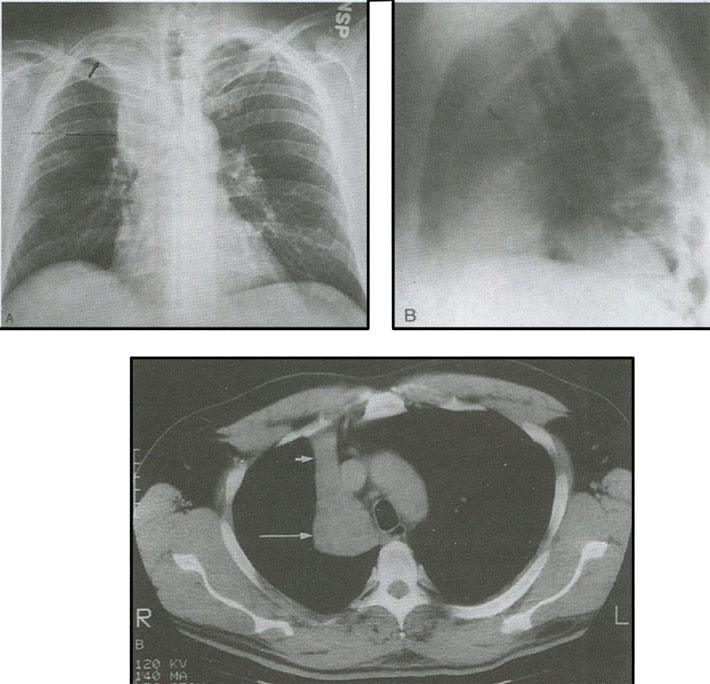
Рисунок 4. Рентгенограммы органов грудной клетки: а – в прямой и б – боковой проекциях; в – КТ. Ателектаз верхней доли правого легкого
Вследствие присоединившейся вторичной инфекции в ателектазированном участке легкого может возникнуть пневмонит - воспаление доли или сегмента легкого на фоне окклюзии бронха или абсцедирование.
Перибронхиальная форма центрального рака не проявляется в начальных стадиях столь же ярко, как эндобронхиальная, поскольку нарушение бронхиальной проходимости развивается медленно. Перибронхиально разветвленная форма центрального рака не сопровождается образованием опухолевого узла (рис. 5), а растет в виде диффузного инфильтрата вокруг бронхов (рис. 6). Эта форма заболевания представляет наибольшие трудности для диагностики. Рентгенологические признаки центрального РЛ представлены в табл. 1.
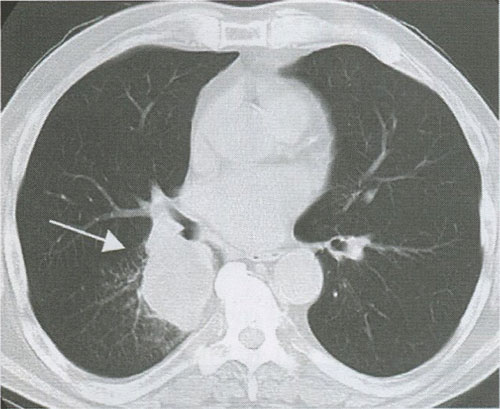
Рисунок 5. Центральный рак промежуточного бронха. Опухолевый узел (стрелка)
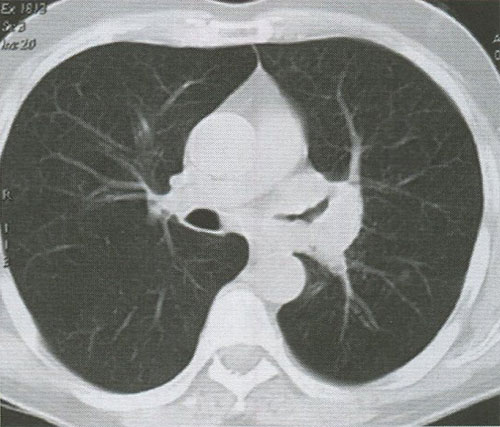
Рисунок 6. КТ органов грудной клетки. Перибронхиально-узловая форма центрального рака легкого верхнедолевого бронха
- Шаровидный узел в корне легкого
- Расширение корня легкого
- Нарушение бронхиальной проходимости:
а) усиление легочного рисунка у корня легкого (гиповентиляция)
б) обтурационная эмфизема
в) ателектаз
Клиническими симптомами центрального рака являются сухой надсадный кашель (у курильщиков меняется его частота и характер), кровохарканье и одышка. На ранних стадиях развития заболевания рентгенография малоэффективна, поэтому исследование сразу следует начинать с проведения компьютерной томографии (КТ) и фибробронхоскопии (ФБС). Необходимо заметить, что линейная томография уже не может служить достойной заменой современных компьютерных методов исследования, поэтому при подозрении на центральный рак легкого пациента следует ориентировать на те диагностические центры, которые оснащены современной техникой и где может быть проведено соответствующее обследование.
Особенностью периферического рака легкого является длительное бессимптомное течение заболевания, так как опухоль располагается в периферических отделах легкого. Первые признаки болезни проявляются только тогда, когда опухоль увеличивается и прорастает плевру, грудную стенку или бронхи 2-3-го порядка. Рентгенологическими признаками периферической опухоли является узел, как правило, округлой формы, с неровным, бугристым контуром (рис. 7). Применение КТ позволяет наиболее точно выявить основные рентгенологические признаки периферического рака (табл. 2).
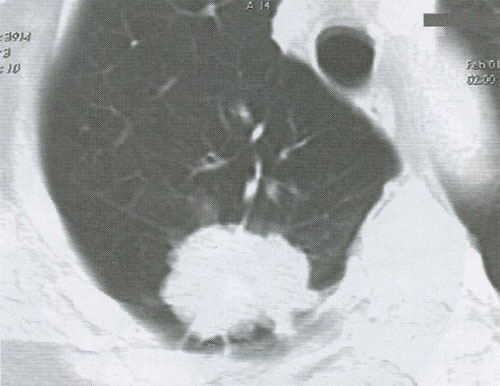
Рисунок 7. Периферический рак верхней доли правого легкого. Опухолевый узел с неровными, бугристыми контурами и тяжами к костальной плевре
1. Опухолевый узел, расположенный в легочной ткани или субплеврально:
- контуры опухолевого узла неровные, бугристые, лучистые
- стректура опухоли неоднородная (кальцинаты, распад)
3. Медиастинальная лимфаденопатия
4. Выпот в плевральной полости
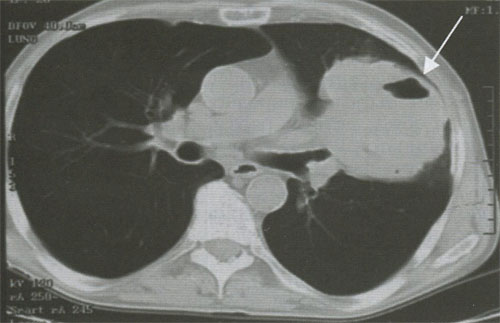
Рисунок 8. Опухолевый узел с распадом (стрелка)
Кортикоплевральный рак легкого, исходящий из верхней легочной борозды (опухоль Pancoast), по гистогенезу и биологическим особенностям не отличается от бронхиального рака. Особенностью клинической картины периферического рака данной локализации является распространение на окружающие структуры - сосуды, нервные стволы, плевру, позвонки и клинически проявляющегося в виде плексита и триады Горнеа (птоз, миоз и энофтальм). Диагностика верхушечного рака весьма затруднительна с помощью не только рутинной рентгенографии, но и КТ (рис 9). Несомненным преимуществом в данной ситуации обладает магнитно-резонансная томография (МРТ) (рис. 10).
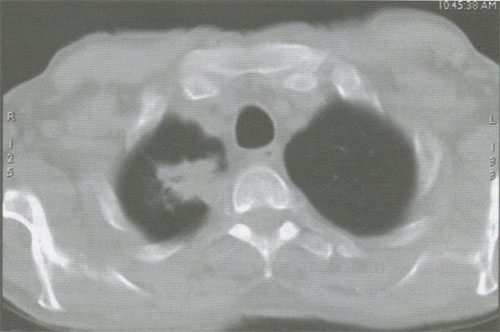
Рисунок 9. КТ органов грудной клетки. Рак Панкоста
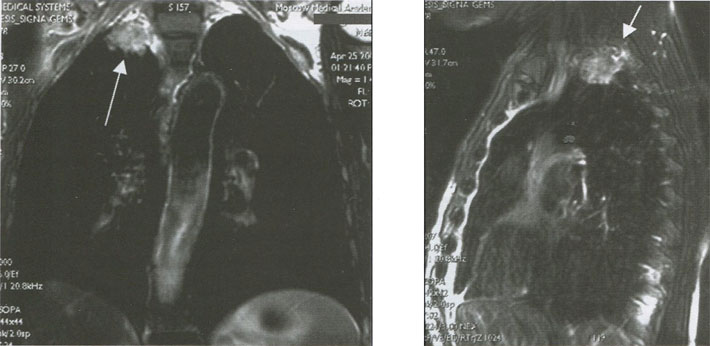
Рисунок 10. МРТ органов грудной клетки. Опухолевый узел прорастает тело верхнегрудного позвонка
БАР, или пневмониеподобный PJI, исходит из эпителия бронхиол и альвеол и характеризуется своеобразным клинико-рентгенологическим проявлении. Отмечается инфильтрирующий рост опухоли, которая развивается на уровне альвеол и терминальных бронхиол, в процессе которого в ней возникают некрозы с распадом ткани и формированием микрополостей (рис. 11). Клинически и рентгенологически эта форма рака легкого, протекающего под маской вялотекущей пневмонии с тенденцией к рецидивам. Весьма характерным киническим признаком является наличие большого количества пенистой мокроты розового цвета. Эта форма рака легкого чаще встречается у женщин и по своему гистологическому строению является высокодифференцированной аденокарциномой.
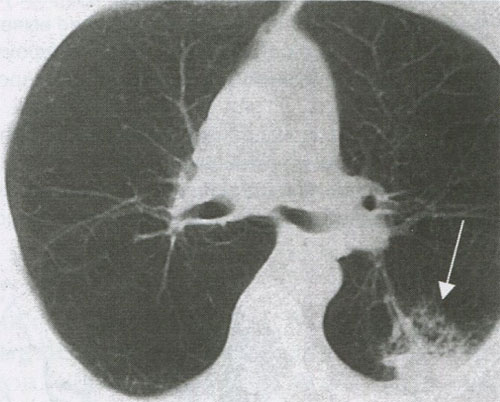
Рисунок 11. КТ органов грудной клетки. Бронхоальвеолярный рак (стрелка)
В настоящее время установлена способность новообразований разных локализаций, помимо опухолей эндокринных органов, синтезировать биологически активные вещества, которые могут проявлять себя различными симптомами и синдромами (табл. 3). Этой способностью обладает и рак легкого. Некоторые из этих синдромов сопровождаются выраженными электролитными и другими метаболическими нарушениями, приводящими к гиперкальциемии, гипокалиемии, гипонатриемии и др. Указанные изменения полностью исчезают при радикальном удалении опухоли.
Клинический синдром
Продуцируемый гормон
Гистологическое строение опухоли
Источником гормонально-активных веществ, или гормонов, являются клетки опухоли, гистогенетически относящиеся к так называемым APUD-клеткам (Amine Precursor Uptake and Decarboxilation). Развитие учения об APUD-системах (диффузная эндокринная система, клетки которой способны депонировать предшественников биогенных аминов, синтезировать биогенные амины и полипепдидные гормоны) связано с именем A. Pears (1966 г). Он обнаружил, что APUD-клетки располагаются в органах пищеварительного тракта, эндокринных железах, легких и других органах. Опухоли из этих клеток, называющиеся апудомами, могут локализоваться в любом органе и служат причиной эктопической секреции гормонально-активных веществ при раке легкого. Доказательством гормональной активности опухоли являются высокие концентрации гормонов в плазме крови. Радикальное удаление опухоли приводит к нормализации уровня гормонов в плазме крови. При этом удаление гипофиза не снижает уровня этих гормонов. Многие из гормонов в настоящее время рассматриваются как биохимические маркеры опухолей. Рак легкого обладает способностью продуцировать большое количество гормонов - АКТГ, АДГ, ПТ, МСТ, ПТГ, СТГ.
Важной диагностической задачей, определяющей лечебную тактику и выбор оптимального метода лечения, является оценка распространенности опухолевого процесса. В мировой практике применяют два основных варианта классификации стадий рака легкого. Первый вариант - система TNM для немелкоклеточного рака. Второй - двустадийная система классификации мелкоклеточного рака как ограниченного и распространенного. Бронхогенная карцинома распространяется путем локальной инвазии, лимфогенно во внутрилегочные, бронхопульмональные и медиастинальные лимфоузлы, а также гематогенно в легкие и другие органы - печень, надпочечники, головной мозг, кости (рис 12).
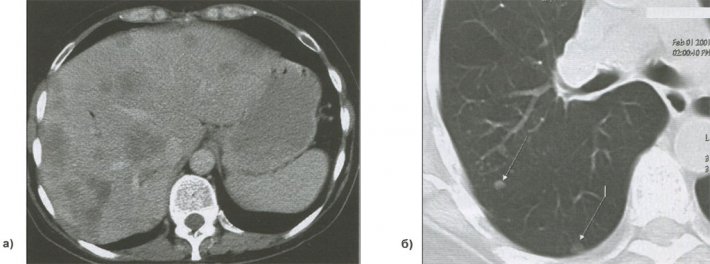
Метастазы в печень, легкое
Рисунок 12. Метастазы в печень (а), легкое (б)
Международная система оценки стадии рака легкого была разработана Американским объединенным комитетом по раку в 1986 г. В классификации TNM учитывают протяженность (размеры) первичной опухоли (категория Т), состояние внутригрудных лимфатических узлов (категория N) и наличие или отсутствие отдаленных метастазов (категория М). В четвертой редакции классификации TNM для рака легкого были приведены новые категории Т4 и N3, указывающие на неоперабельность опухоли.
При определении категории Т оценивают:
а) размеры опухоли и протяженность опухолевой инфильтрации стенки бронхов;
б) взаимоотношение опухоли с грудной стенкой;
в) топографические взаимоотношения опухоли со структурами средостения.
Tx-To-Tis - три этапа, когда опухоль не визуализируется рентгенологически, но ее существование доказано присутствием злокачественных клеток в бронхопульмональном секрете.
Т1 - максимальные размеры опухоли 3 см и менее, нет признаков роста в долевой бронх при ФБС.
Т2 - максимальный размер опухоли более 3 см с вовлечением в процесс висцеральной плевры, долевого бронха и как результат ателектазы или обструктивные пневмониты. При ФБС - опухоль внутри долевого бронха и дистальнее карины на 2 см.
ТЗ - опухоль любого размера с прямым прорастанием в грудную стенку, диафрагму, медиастинальную плевру, но без вовлечения сердца и крупных сосудов.
Т4 - опухоль прорастает в структуры средостения.
В настоящее время КТ является основным методом оценки состояния лимфатических узлов средостения.
Для стандартизации терминологии в лучевой диагностике, торакальной хирургии и патанатомии специалисты пользуются картой лимфоузлов, предложенной Американским торакальным обществом, которая определяет местоположение узлов во взаимоотношении с фиксированными анатомическими структурами (рис. 13).
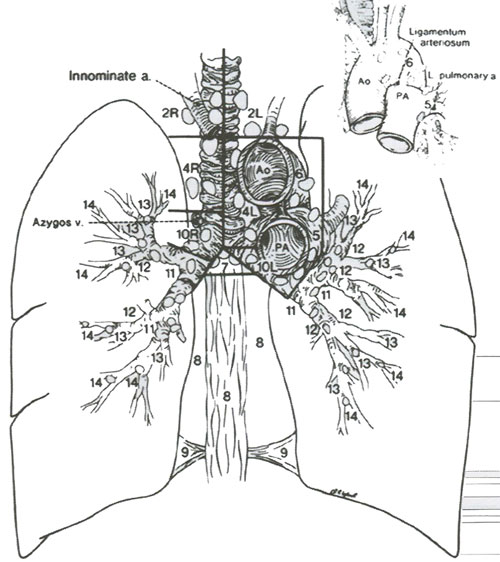
Рисунок 13. Карта лимфатических узлов.
В соответствии с TNM-классификацией выделяют следующие формы поражения внутригрудных лимфатических узлов:
N0 – метастазы в регионарных лимфоузлах не выявлены;
N1 – метастазы в перибронхиальных и/или лимфоузлах корня легкого на стороне поражения, включая прямое прорастание первичной опухоли;
N2 – метастазы в бифуркационных и медиастинальных лимфоузлах на сторне поражения;
N3 – метастазы в лимфатических узлах средостения или корня на противоположной стороне, в надключичных лимфоузлах.
Несмотря на то что путь лимфогенного распространения опухоли обычно последовательный: от внугрилегочных лимфатических узлов к воротам легкого и далее в средостение, нередко наблюдаются так называемые прыгающие метастазы. Медиастинальные метастазы без вовлечения в процесс лимфатических узлов корня легкого описаны в 33% случаев.
Единственным рентгенологическим признаком метастазирования опухоли в лимфоузлы является их увеличение (рис. 14). Другие признаки, такие как изменение плотности (размягчение или уплотнение) и их структура, не являются критериями опухолевого поражения. Морфологический анализ ткани лимфоузлов на основе магнитно-резонансного сигнала, по данным зарубежных авторов, не дал ожидаемого результата.
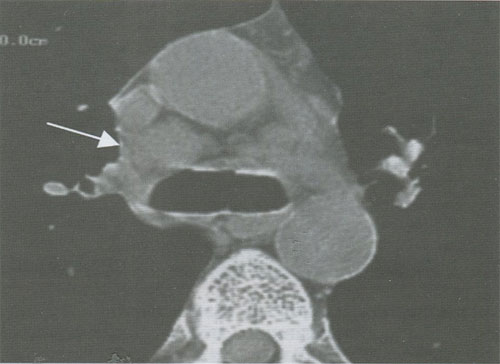
Рисунок 14. Лимфаденопатия. Визуализируются множественные увеличенные лимфатические узлы бифуркационной группы (стрелка)
Сцинтиграфия с галлием-67 является слабочувствительным методом оценки поражения лимфоузлов.
Много ложноположительных результатов при проведении позитронно-эмиссионной томографии. Увеличение размеров лимфатичеких узлов может быть обусловлено, кроме метастатического поражения воспалительной гиперплазией, невоспалительными заболеваниями, такими как саркоидоз. С другой стороны, верно утверждение, что лимфоузлы нормального диаметра могут содержать микроскопическую опухоль, что характерно для аденокарциномы. Выбор пределов в оценке размеров лимфатических узлов дискутируется до сих пор. Однако для минимизации частоты необоснованных торакотомий большинство авторов используют в качестве порогового критерия пораженного лимфатического узла диаметр около 10 мм.
Дифференциальная диагностика РЛ достаточно сложна, требует полноценного обследования и проводится со следующими заболеваниями:
- неспецифические воспалительные заболевания легких (пневмония, абсцесс, ограниченная эмпиема легких);
- туберкулез легких, в том числе туберкулома;
- доброкачественные опухоли и кисты легких (аденома, гамартома, бронхогенная киста);
- опухоли средостения (лимфома, саркома);
- саркоидоз;
- лимфогрануломатоз;
- метастазы в легкие рака внелегочной локализации.
Для дифференциальной диагностики доброкачественного и злокачественного поражения легкого некоторые авторы предлагают различные методики. Так, например, Segelman предложил денситометрию опухолевого узла с применением фантомов, представляющих собой пластиковые цилиндры, симулирующие форму, размеры и плотность структур грудной клетки.
Таким образом, диагностика рака легкого до настоящего времени остается сложной диагностической проблемой, несмотря на появление новых лучевых технологий. Реально оценивая общую ситуацию, следует констатировать неуклонно возрастающую заболеваемость, позднюю диагностику и связанные с этим низкие показатели операбельности и резектабельности РЛ. Данные КТ и МРТ не являются полностью достоверными в диагностике рака легкого и его распространенности, так как нередко расходятся с хирургическо-патологической стадией по TNM. Порой эти расхождения достигают 40%. Необходимость лобэктомии или пульмонэктомии остается интраоперационным решением.
Однако поиск и совершенствование организационных мероприятий по активному выявлению ранних форм заболевания, в чем КТ имеет абсолютный приоритет, являются одними из основных направлений современной медицины.
Читайте также:

