Клинические исследования рак кишечника
Кишечник состоит из двух отделов: тонкого (диметром от 4 до 6 см в начале и от 2,5 до 3см в конце) и толстого (диаметром от 4 до 10 см). Общая длина кишечника достигает 7-8 метров. Онкологические заболевания могут развиться в любом из данных отделов. В зависимости от локализации опухоли могут отличаться симптомы, лечение и диагностика рака кишечника. При своевременном обнаружении и лечении данное заболевание имеет благоприятный прогноз.
Ранняя диагностика рака кишечника проводится в Юсуповской больнице Москвы. Благодаря современному диагностическому оборудованию и огромному опыту наших специалистов достигается максимальная точность результатов исследований.
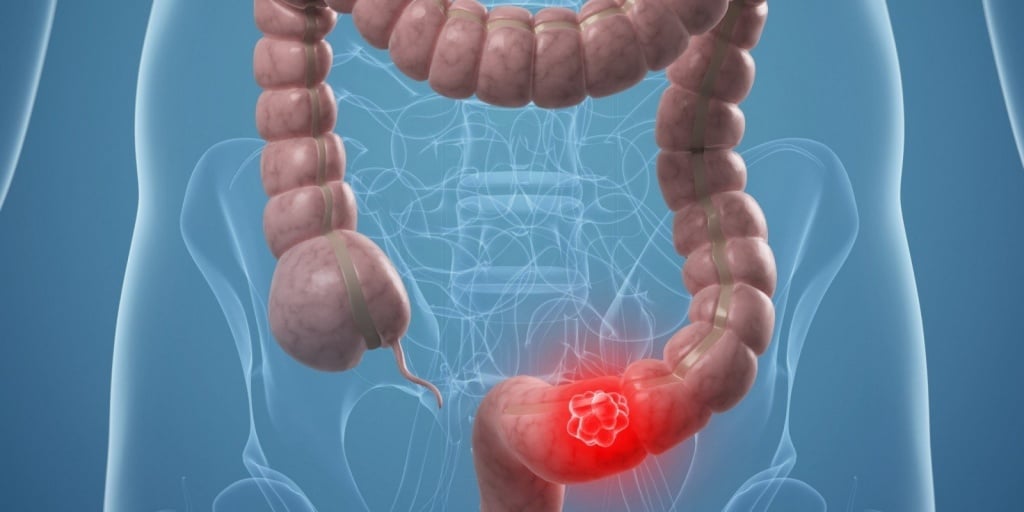
Классификация рака кишечника
Рак кишечника является комплексом онкологических патологий, различающихся следующими признаками:
- местом расположения новообразования в кишечнике: основные симптомы заболевания напрямую зависят от локализации первичной опухоли;
- гистологическим типом: тип опухоли определяется видом клеток, из которых развилось первичное новообразование;
- направлением и характером роста, склонностью к метастазированию: от этих факторов зависит то, насколько быстро присоединяются новые симптомы и их перечень.
Первичные признаки рака кишечника
Как и многие другие онкологические недуги, рак кишечника на начальных стадиях проявляется стертыми и неявными симптомами, которые зачастую остаются без внимания:
- определенными изменениями перистальтики кишечника;
- общей слабостью, утомляемостью, потерей массы тела, не имеющей под собой естественных причин;
- анемией;
- присутствием крови в каловых массах;
- изменением вкусовых пристрастий, появлением отвращения к определенной пище.
Наличие подобных признаков и симптомов рака кишечника, как правило, не становятся причиной обеспокоенности больных. Данная онкопатология на ранних стадиях может обнаруживаться случайно, когда пациент проходит эндоскопическое исследование по совершенно другому поводу. Чаще всего рак кишечника выявляется уже на поздних, запущенных стадиях, требующих длительного и сложного лечения.
Ранняя диагностика рака кишечника обеспечивает своевременное начало лечения, повышающего шансы больного на выздоровление и сохранение качества жизни. Поэтому при наличии хотя бы одного из вышеперечисленных признаков данного заболевания необходимо без промедлений обратиться к врачу и пройти тщательное обследование.
Диагностику и лечение онкологических заболеваний проводят в одном из ведущих центров Москвы - Юсуповской больнице.
Основные симптомы рака кишечника
Появление более существенных признаков опухоли кишечника отмечается по мере роста новообразования:
- в кале наблюдается присутствие крови: как отдельных прожилок, так и полностью окрашенных каловых масс;
- в каловых массах отмечается наличие гноя и слизи, вызывающее неприятный запах испражнений;
- больных начинают беспокоить запоры, которые сменяются диареей;
- понижается артериальное давление, отмается побледнение кожных покровов, периодически возникают приступы холодного пота – при локализации опухоли в слепой кишке;
- развитие тошноты и рвоты, не приносящей облегчения и сопровождающейся повышением температуры тела;
- появлением болевого синдрома, возникающего в проекции новообразования на брюшную стенку;
- ощущение неполного опорожнения кишечника после акта дефекации;
- долгое отсутствие дефекации, которое может продолжаться несколько недель. Брюшная стенка при этом становится твердой и болезненной;
- со временем происходит присоединение общих онкологических симптомов и проявление вторичных опухолей.
Проявления рака кишечника зависят от целого ряда факторов, прежде всего – от того, где локализовано злокачественное образование.
Симптомы рака тонкого кишечника
Образование раковых опухолей в тонком кишечнике происходит достаточно редко, однако такие случаи все же имеют место быть. В таких случаях заболевание проявляется следующими симптомами:
- диспепсией: тошнотой, рвотой, спазмами кишечника, болями в области эпигастрия;
- отсутствием аппетита, отвращением к еде, снижением массы тела;
- кишечными кровотечениями, основным проявлением которых является темный цвет каловых масс;
- кишечной непроходимостью – на поздних стадиях заболевания;
- сдавливанием близлежащих органов с последующим развитием множества тяжелых симптомов: желтухи, асцита, панкреатита, перитонита.
Симптомы рака толстого кишечника
При локализации опухоли в одном из отделов толстого кишечника у больного развиваются симптомы, подобные раку тонкого кишечника, однако имеются и некоторые отличия. Развитие рака толстого кишечника характеризуется следующими проявлениями:
- болями в области живота: они могут быть достаточно длительными, тупого и ноющего характера;
- присутствием в кале крови (как правило, это алые прожилки, нередко принимаемые больным за симптомы геморроя);
- ухудшением аппетита, слабостью, апатией, похудением;
- периодическим вздутием живота, усилением перистальтики;
- присутствием в каловых массах слизи и гноя.
Рак толстого кишечника на ранних стадиях протекает чаще всего без характерных признаков или со смазанными симптомами. По мере развития опухоли симптоматика усугубляется, возникают тяжелые кишечные расстройства.
Диагностика рака толстого кишечника
Учитывая скрытый характер заболевания на ранних стадиях развития, каждый человек старше 50 лет должен регулярно проходить профилактический осмотр у гастроэнтеролога, который подробно опрашивает пациента, осматривает и пальпирует брюшную полость. При возникновении подозрений на наличие опухоли назначается проведение анализа кала на предмет скрытой крови и общего анализа крови. При подтверждении подозрений специалиста необходимо прохождение дальнейшего обследования.
Конкретизировать локализацию новообразования и определить его размеры можно с помощью следующих диагностических процедур:
- ирригоскопии – рентгенологического исследования кишечника, предполагающего введение в организм посредством клизмы контрастного вещества с последующей визуализацией состояния толстой кишки;
- ректороманоскопии – частичного осмотра кишечника с помощью специального аппарата, который вводится в задний проход больного;
- колоноскопии – метода, аналогичного вышеописанному, однако позволяющим визуализировать более длинный участок толстой кишки;
- биопсии – гистологического исследования небольшого фрагмента слизистой оболочки толстой кишки;
- анализ на онкомаркеры (на колоректальный рак) – диагностика по крови позволяет выявить степень активности ракового процесса;
- ультразвукового исследования – метода, позволяющего визуализировать состояние толстой кишки при помощи введения датчика через задний проход или брюшную полость;
- ПЭТ-КТ – наиболее чувствительного метода исследования для определения локализации и размеров опухоли и распространенности ракового процесса в организме (процесс метастазирования).
Диагностика рака тонкого кишечника
Диагностика рака тонкого кишечника в Юсуповской больнице проводится, прежде всего, с помощью рентгенологического и эндоскопического исследований.
Кроме того, наши специалисты назначают проведение УЗИ (ультразвукового исследования), которое дает возможность выявления прорастания новообразования в сосуды брыжейки, поджелудочную железу, а также метастазы в печени и лимфоузлах и асцит.
В рамках диагностического обследования в Юсуповской больнице проводят дуоденоскопию и последующее цитологическое исследование биопсийного материала из пораженного участка слизистой оболочки тонкой кишки.
Благодаря использованию современного рентгенологического оборудования, имеющегося в распоряжении специалистов Юсуповской больницы, диагностика рака кишечника отличается максимальной точностью. Эндоскопические исследования проводятся с применением аппаратуры, позволяющей выявить патологические изменения, не визуализирующиеся при выполнении других исследований.
В борьбе за здоровье и жизнь своих пациентов высококвалифицированные специалисты Юсуповской больницы используют новейшие медицинские технологии, индивидуальный подход, чутко и внимательно относятся к каждому пациенту.

вместе создадим единую базу клинических исследований в онкологии
- Руководства ESMO
- Помощь пациентам в период пандемии COVID-19
- Руководства RUSSCO
- Школа жизни онкологического пациента во время коронавируса (интервью члена Правления RUSSCO, проф. Н.В. Жукова)
Клинические исследования, которые проходят в данный момент
Многоцентровое, рандомизированное, открытое клиническое исследование фазы 3 в трех группах применения препаратов энкорафениб, цетуксимаб совместно с биниметинибом или без него, по сравнению с применением препаратов иринотекан/цетуксимаб или инфузионной терапии с применением 5-фторурацила (5-ФУ)/ фолиновой кислоты (ФК)/ иринотекана (FOLFIRI)/ цетуксимаба с определением безопасной дозы введения комбинации препаратов энкорафениб, бениметиниб, цетуксимаб для лечения пациентов с метастатическим коларектальным раком с мутацией BRAF V600E
Рандомизированное двойное слепое плацебо-контролируемое исследование для сравнения двух гуманизированных моноклональных антител направленного специфического действия против фактора роста эндотелия сосудов, применяемых в сочетании с химиотерапией по модифицированной схеме FOLFOX6 у пациентов с нерезектабельной метастатической колоректальной опухолью
TASCO1
Открытое рандомизированное исследование II фазы по оценке эффективности комбинации препарата TAS-102 с бевацизумабом и комбинации капецитабина с бевацизумабом у пациентов с метастатическим колоректальным раком, ранее не получавших лечение по поводу распространенного опухолевого процесса и которым не показано проведение интенсивной химиотерапии
Двойное слепое рандомизированное плацебо-контролируемое исследование III фазы препарата нинтеданиб в комбинации с оптимальной поддерживающий терапией (ОПТ), по сравнению с плацебо в комбинации с ОПТ, у пациентов с колоректальным раком, устойчивым к стандартному лечению
Рандомизированное двойное слепое плацебо-контролируемое многоцентровое международное исследование III фазы дурвалумаба или комбинации дурвалумаба с тремелимумабом в качестве консолидирующей терапии у пациентов с локализованным мелкоклеточным раком легкого I-III стадии, у которых не произошло прогрессирование после одновременной химиолучевой терапии (ADRIATIC)
Рандомизированное двойное слепое плацебо-контролируемое многоцентровое международное исследование III фазы дурвалумаба или комбинации дурвалумаба с тремелимумабом в качестве консолидирующей терапии у пациентов с локализованным мелкоклеточным раком легкого I-III стадии, у которых не произошло прогрессирование после одновременной химиолучевой терапии (ADRIATIC)
База, на которой проводится исследование:
Международное, рандомизированное, открытое исследование 3 фазы препарата REGN2810 (анти-PD 1 антитело) по сравнению с химиотерапией препаратами платины в качестве первой линии терапии у пациентов с распространенным или метастатическим PD-L1-положительным немелкоклеточным раком легких
Рандомизированное, открытое исследование 3 фазы комбинации препарата REGN2810 (анти-PD 1 антитело), ипилимумаба и двухкомпонентной схемы химиотерапии производными платины в терапии первой линии пациентам с распространенным или метастатическим немелкоклеточным раком легкого и уровнем экспрессии в опухоли PD-L1 менее или равно 50%
Открытое многоцентровое исследование III фазы, проводимое для сравнения действия препарата авелумаб с действием двухкомпонентной химиотерапией препаратами платины при их применением в качестве первой линией терапии рецидивирующего или PD-L1-положительного немелкоклеточного рака легкого IV стадии
Протокол № EMR 100070-005
Многоцентровое исследование 2 фазы с целью изучения пероральной терапии ингибитором cMET, препаратом INC280 у взрослых пациентов с распространенным немелкоклеточным раком легкого при немутантном статусе EGFR (WT)
2) Аболмасов Александр Евгеньевич
+7 (925) 928-51-59
Открытое многоцентровое рандомизированное исследование 3 фазы по изучению эффективности и безопасности препарата BGB-A317 (анти-PD1 антитела) по сравнению с доцетакселом у пациентов с немелкоклеточным раком легкого и прогрессированием заболевания после курса платиносодержащей химиотерапии
Рандомизированное открытое исследование фазы 3 применения Бригатиниба (Алунбриг™) в сравнении с Алектинибом (Алеценса ® ) у пациентов с распространенным ALK-позитивным немелкоклеточным раком легких, у которых возникла прогрессия заболевания на фоне применения Кризотиниба (Ксалкори ® )
Многоцентровое рандомизированное, двойное слепое, плацебо-контролируемое исследование III фазы, проводимое с целью оценки эффективности и безопасности анаморелина гидрохлорида, применяемого для восполнения дефицита массы тела и лечения анорексии, развившихся на фоне распространенного немелкоклеточного рака легкого у взрослых пациентов
Двойное слепое, рандомизированное, проводимое в параллельных группах исследование 3-й фазы с использованием активного препарата в качестве контроля с целью сравнения эффективности и безопасности препарата CT-P16 и разрешенного в ЕС препарата Авастин, применяемых в качестве первой линии терапии метастатического или рецидивирующего неплоскоклеточного немелкоклеточного рака легкого
Протокол № CT-P16 3.1
Рандомизированное, двойное слепое, многоцентровое исследование III фазы для оценки эффективности, безопасности, фармакокинетики и иммуногенности исследуемого препарата SB8 (предлагаемого биоаналога бевацизумаба) в сравнении с препаратом Авастин ® у пациентов с метастатическим или рецидивирующим неплоскоклеточным немелкоклеточным раком легкого
2) Козлов Вадим Викторович
+7 (913) 463-828-6
2) Бабина Ксения Геннадьевна
+7 (968) 267-77-76
Открытое исследование препарата афатиниб у пациентов с местнораспространенным или метастатическим немелкоклеточным раком легкого с мутацией рецептора эпидермального фактора роста, ранее не получавших лечение или предварительно получавших химиотерапию
Рандомизированное, двойное-слепое, плацебо-контролируемое исследование III фазы по изучению ARQ 197 плюс эрлотиниб vs эрлотиниб у ранее леченых пациентов с местно-распространенным или метастатическим неплоскоклеточным немелкоклеточным раком легкого
Программа расширенного доступа к ИПИЛИМУМАБУ для больных глиобластомой и глиомой
Mногоцентровое, рандомизированное, открытое исследование III фазы Атезолизумаба (антитело к PD-L1) в комбинации с адъювантной химиотерапией на основе антрациклина/таксана в сравнении только с химиотерапией у пациентов с операбельным трижды негативным раком молочной железы
Двойное слепое рандомизированное исследование III фазы, проводимое в параллельных группах, по сравнению эффективности, безопасности и иммуногенности TX05 и препарата Герцептин ® у пациентов с ранней стадией HER2-положительного рака молочной железы
Двойное слепое продолженное исследование для проведения адъювантной монотерапии препаратом Герцептин ® или препаратом TX05 для продолжения оценки безопасности и иммуногенности у пациентов с ранней стадией HER2-положительного рака молочной железы после проведения неоадъювантной терапии и хирургической резекции в рамках протокола TX05-03
Рандомизированное открытое исследование 3 фазы по оценке препарата абемациклиб в комбинации со стандартной адъювантной эндокринной терапией по сравнению с применением только стандартной адъювантной эндокринной терапии у больных раком молочной железы на ранней стадии, с высоким риском развития рецидива, поражением регионарных лимфатических узлов, с положительным статусом гормональных рецепторов и отрицательным статусом рецептора эпидермального фактора роста человека 2-го типа
Рандомизированное, многоцентровое, открытое, III фазы исследование лапатиниба плюс капецитабин или трастузумаб плюс капецитабин упациенток с Her2/neu позитивным метастатическим раком молочной железы ранее получавших антрациклины и таксаны
Международное проспективное открытое многоцентровое неинтервенционное исследование OPTIMIS.
Изучение результатов лечения больных гепатоцеллюлярным раком, получавших или не получавших сорафениб после трансартериальной химиоэмболизации (ТАХЭ), и влияние времени начала терапии сорафенибом
Многоцентровое открытое исследование 1b фазы с эскалацией дозы по изучению безопасности и переносимости препарата квинакрин у пациентов с опухолевыми заболеваниями печени различного происхождения
Многоцентровое рандомизированное открытое исследование (3 фаза) эффективности и безопасности Ленватиниба (E7080) в сравнении с Сорафенибом в первой линии лечения больных неоперабельным печеночно-клеточным раком
Рандомизированное многоцентровое двойное слепое исследование III фазы препарата регорафениб у больных ГЦР, ранее получавших сорафениб
Рандомизированное, двойное-слепое исследование II фазы по сравнительной оценке режимов рамуцирумаба в комбинации с цисплатином и гемцитабином; мерестиниба в комбинации с цисплатином и гемцитабином или плацебо в комбинации с цисплатином и гемцитабином в качестве первой линии терапии у пациентов с распространенным или метастатическим раком желчевыводящих путей
JAVELIN BLADDER 100
Многоцентровое, международное, открытое, рандомизированное, проводимое в параллельных группах исследование 3-й фазы, в котором Авелумаб (MSB0010718C) в комбинации с наилучшей симптоматической терапией сравнивается с наилучшей симптоматической терапией в качестве поддерживающего лечения у пациентов с местно-распространённым или метастатическим уротелиальным раком, который не прогрессировал после завершения первой линии химиотерапии на основе препаратов платины
2) Аболмасов Александр Евгеньевич
+7 (925) 928-51-59
Многоцентровое, рандомизированное, двойное слепое исследование III фазы для оценки эффективности и безопасности препарата BIBIF 1120 в комбинации с карбоплатином и паклитакселом в сравнении сплацебо в комбинации с карбопалином и паклитакселом у пациентов с распространенным раком яичников
Многоцентровое, двойное слепое, плацебо-контролируемое, рандомизированное исследование II фазы по изучению омрабулина у больных с чувствительным к препаратом платины рецидивирующим раком яичников, получающих карбоплатин/паклитаксел
MK1775 в сочетании с карбоплатином и паклитакселом при платиночувствительном раке яичников
Эффективность и безопасность Пембролизумаба у пациентов с прогрессией распространенного рака яичников (KEYNOTE 100)
Рандомизированное двойное слепое плацебо-контролируемое исследование III фазы эффективности и безопасности копанлесиба в комбинации с ритуксимабом у пациентов с рецедивами индолетных В-клеточных лимфом (иНХЛ) – CHRONOS-3
Исследование II/III фазы по оценке продолжительности тяжелой нейтропении при лечении плинабулином в сравнении с пэгфилграстимом у пациентов с солидными опухолями, получающих миелосупрессивную химиотерапию доцетакселом
Мультинозологичное исследование: анализ предиктивных биомаркеров для применения пембролизумаба при распространенных солидных опухолях (KEYNOTE 158)
* Критерии включения и исключения представлены не в полном объёме
При раке кишечника анализ крови считается основным методом определения патологии. Злокачественная опухоль – ткань организма с патологическими изменениями, которая активно растёт и потребляет энергию, материал для роста, одновременно выделяя продукты жизнедеятельности и обмена, включая токсичные. Отклонения от нормы, показывающие гематологические исследования, связаны именно с указанными процессами.
Диагностика по анализу крови позволяет определить развивающийся онкологический процесс в организме.
Общий клинический анализ
Общий анализ крови – это метод исследования, по результатам которого возможно определить много важных параметров организма. Это состояние иммунитета, химический состав, наличие враждебных микроорганизмов, воспалительных процессов, малокровие. Исследуются все виды клеток крови: тромбоциты, эритроциты, лейкоциты, уровень гемоглобина, объём клеток, их количество и качество.
Основные параметры клинического анализа при диагностике рака кишечника:
- Гемоглобин – это химическое соединение атомов белка и железа, составная часть эритроцитов. Норма гемоглобина у женщин – 118-152 гр/л, у мужчин – 126-158 гр/л. Во время беременности у женщин диапазон показаний может расширяться – 112-156 гр/л. При пониженном уровне гемоглобина наступает анемия. В состоянии анемии количество гемоглобина и эритроцитов снижается, что приводит к нехватке кислорода и гипоксии тканей. Когда гемоглобин низкий и его показатели падают до 70 гр/л, то это возможно признак онкологического заболевания. Одна из причин резкого понижения уровня – это устойчивое внутреннее кровотечение, вызванное запущенным злокачественным новообразованием кишечника.
- Лейкоцитоз – повышение в крови количества лейкоцитов. Лейкоциты – это белые кровяные тельца, их главная задача – защита. Концентрируются лейкоциты, как и тромбоциты, на первой линии защиты организма, борются с инфекциями и вирусами, чистят кровь от сломанных и мертвых клеток. В норме организм взрослого человека содержит лейкоцитов 5,4-8,7 х 109 Ед/л. Но их уровень нестабилен и может изменяться в течение дня, к примеру, после еды либо занятий спортом. При лейкоцитозе уровень лейкоцитов выше 8,9 х 109 Ед/л. Это показатель наличия инфекции или воспаления в организме, так как длительное воспаление без видимых причин может означать и онкологическое заболевание.
- СОЭ – скорость оседания эритроцитов. Норма СОЭ для мужчин среднего возраста составляет 1-10 мм/час, у женщин – до 15 мм/час. Метод проведения исследования на СОЭ прост – кровь помещают в вертикальный сосуд и оставляют на некоторое время. Эритроциты оседают на дно, вверху остаётся полупрозрачный слой плазмы. Некоторые эритроциты при оседании слипаются, образуются так называемые комплексы. Скорость осаждения комплексов выше за счёт увеличенной массы. При воспалении в организме комплексов становится больше, следовательно, повышается общая скорость оседания, что и показывает СОЭ, косвенно подтверждая воспалительный процесс и указывая на распад тканей в организме. Превышение нормы до 60 мм/час и более говорит о возможном злокачественном новообразовании.
- Тромбоциты – это первая линия обороны при травме: они закрывают повреждённые места сосуда, останавливая кровопотерю, и ускоряют свёртываемость плазмы. Норма для мужчин составляет 200 000 – 400 000 ед/мкл, для женщин – 180 000 – 320 000 ед/мкл. Показатель тромбоцитов выше 400 000 ед/мкл говорит о воспалительном процессе, о возможной раковой патологии.
Биохимический анализ
Указанный метод лабораторной диагностики назначается не только при подозрении на рак, но также при диагностике других заболеваний. Расшифровка результатов биохимии позволяет врачу определить состав крови, отклонения от нормы, оценить качество работы и состояние внутренних органов. Доктор получает информацию о метаболизме, выясняет недостаток и наличие микроэлементов в организме.
При подозрении на онкологическое заболевание ЖКТ в биохимическом исследовании особое внимание уделяют нескольким важным компонентам:

- Общий белок – концентрация белков в сыворотке крови. Опухоль в кишечнике может активно потреблять белок в качестве строительного материала, поэтому снижение уровня белка (гипопротеинемия) часто происходит при раковых заболеваниях. В норме белок взрослого человека держится в пределах 60-90 грамм на литр. Если показатели ниже 60 грамм на литр, то значит в организме сбой, возможно онкология.
- Гаптоглобин – белок плазмы, связывающий гемоглобин. Благодаря ему организм может экономить расход внутренних запасов железа. В норме содержание гаптоглобина составляет 450-1650 миллиграмм на литр. При развитии патологического процесса результат анализа покажет повышение уровня. Это может быть после травмы или приёма кортикостероидов, а также возможно развитие злокачественной опухоли.
- Мочевина – конечный продукт жизнедеятельности белков. В норме уровень мочевины составляет 2,5-8,3 миллимоль на литр. Повышенный уровень мочевины при исследовании может указывать на возможную интоксикацию вследствие распада тканей опухоли в кишечнике, нарушениях в работе выделительной системы.
- Гемоглобин – как и клиническое исследование, биохимия подтверждает либо опровергает понижение количества гемоглобина, позволяя констатировать устойчивость снижения его уровня.
Иммунологический анализ
Общий клинический анализ и биохимия позволяют предположить развивающуюся патологию. Также информативен способ определения онкологического заболевания кишечника по анализу крови на онкомаркеры.
Онкомаркер – продукт жизнедеятельности клеток новообразования.
Возможно развитие рака, к примеру, из маленького безобидного полипа в кишечнике. С течением времени злокачественный рост полипа приведёт к раковой опухоли. В начальной стадии человек не подозревает развитие онкологии. Но перерождающиеся клетки не могут существовать без выделения продуктов жизнедеятельности, и уже на ранней стадии антигены удаётся определить иммунологическим анализом.
При диагностировании рака кишечника выделяют пять онкомаркеров, помогающих определить тип опухоли, стадию развития, реакцию организма.
- Онкомаркер РЭА. Этот антиген используется для диагностики рака прямой кишки и определения стадии развития патологии. Когда в организме развивается онкологический процесс, повышается уровень раково-эмбрионального антигена. В нормальном состоянии показания уровня РЭА малы. Также наблюдается повышенный уровень РЭА у курящих.
- СА 19-9 – раковый маркер, с помощью которого оценивают вероятность рецидива опухоли, возможность полного удаления новообразования. Используется в диагностике колоректального рака и поджелудочной железы. Если показатели СА 19-9 выше 1000 ед/мл, то в 90% случаев это последняя стадия – неоперабельный рак.
- CA 72-4 – антиген, использующийся в диагностике воспалительных процессов ЖКТ, онкологии желудка и яичников. В норме он полностью отсутствует в организме или присутствует в минимальном количестве. При развитии злокачественной опухоли раковые клетки начинают производить его в большом объёме. Референтные значения маркера – 0-4,6 Ме/мл.
- АФП – альфа-фетопротеин. Показывает наличие метастазов в печени, что возможно при запущенном состоянии опухоли и является частым спутником рака тонкого и толстого кишечника на поздних стадиях.
- Онкомаркер СА-125. Указанный маркер используется для диагностики рака яичников, но при положительном результате также велика вероятность рака прямой кишки – 88%. В норме уровень СА-125 не высок, но при половых инфекциях, перитонитах, циррозе печени и хроническом панкреатите может доходить до 100 ед/мл. Если уровень выше, это бывает следствием злокачественного новообразования.
Тест на Септин-9
Септин-9 – это относительно новый тест. Биомаркер mSEPT9 прошел успешные клинические испытания. Специфичность диагностического теста с выявлением рака составила 90%.
Анализ крови на свёртываемость
Коагулограмма – так называется комплексное исследование коагуляции крови, определяет риски кровотечений или тромбов.
Главный показатель – время, за которое образуется сгусток, останавливающий кровотечение. В норме капиллярная кровь сворачивается за 0,5-3 мин., а венозная в течение 5-10 мин.
Коагуляция крови при онкологии повышается. Изменение свёртываемости провоцирует тромбозы больших сосудов и капиллярные микротромбозы, что в дальнейшем ухудшает течение онкологии, повышает вероятность метастазирования. В комплексном лабораторном исследовании повышенная свёртываемость крови будет дополнительным подтверждением злокачественного новообразования.
Как правильно сдавать гематологический анализ
Чтобы сдать кровь на исследование и получить верные результаты, соблюдают правила:
- Анализы сдают с утра, натощак. Вечером рекомендуется умеренное питание, ранний ужин.
- Нельзя принимать пищу минимум за 12 часов до сдачи.
- Пациент исключает из рациона за сутки до анализов жареное, жирное, алкоголь.
- Три часа нельзя курить.
- Перед анализом нельзя позволять себе физические нагрузки, к примеру, утреннюю пробежку.
При подозрении на рак кишечника исследование проводится комплексным, включая дополнительные методы. В числе обязательных: копрограмма, по калу диагностирует заболевания органов пищеварения; анализ мочи и кала, по крови в котором определяют наличие внутреннего кровотечения; биопсия, эндоскопия, УЗИ, МРТ и другие. Это позволит точно определить вид и стадию заболевания, вовремя приступить к лечению и сохранить здоровье, даже жизнь пациента.
Международное медицинское сообщество в марте традиционно стремится привлечь внимание к росту заболеваемости раком ободочной и прямой кишки и повысить осведомленность людей о проблеме. Это важно потому, что вовремя выявленный колоректальный рак излечим. При постановке диагноза на ранней стадии 9 из 10 пациентов могут быть спасены.

- Алексей Викторович, кто и почему заболевает колоректальным раком?
- Этимология данного вида рака, как и многих других онкозаболеваний, до сих пор неясна. Есть предрасполагающие факторы, или факторы риска. Это прежде всего наличие в анамнезе пациента доброкачественного образования толстой кишки (есть такое понятие, как трансформация или перерождение доброкачественного образования в злокачественное). В зоне риска также пациенты с язвенным колитом и болезнью Крона. Чаще других подвержены заболеванию и те, у кого в анамнезе у родственников есть подобные новообразования. Существует фактор генетической предрасположенности, виды наследственного колоректального рака - это семейный аденоматоз толстой кишки и синдром Линча. Эти заболевания передаются по наследству от родителей детям, и пациенты составляют особую группу, поскольку заболевание развивается у них еще в подростковом и даже детском возрасте. В меньшей мере, но тоже играют роль экологические факторы, факторы питания. По данным мультицентрового исследования, проведенного в США, доказано, что курение - один из предрасполагающих факторов к развитию не только рака легких и желудка, но и кишечника.
Основную группу наших пациентов составляют граждане от 60 лет и старше, еще недавно на них приходилось до 95% случаев заболеваний. Но сейчас колоректальный рак стал молодеть, это тренд последнего десятилетия, появляются пациенты от 40 до 50 лет, их где-то 10%.
- Как проявляется заболевание и как ставится диагноз?
- Ранних клинических проявлений колоректальный рак практически не имеет, чем он и коварен, чем и обусловлена его поздняя диагностика. Начальные проявления заболевания дают о себя знать чаще всего болью в животе, появлением крови в кале, отмечается чередование поносов и запоров. На поздних стадиях появляются анемия, потеря массы тела. Онконастороженность у наших пациентов немного притуплена, из-за чего болезнь часто выявляется на 3-й и 4-й стадиях, когда уже проявляются первые симптомы. Поздние симптомы – это кишечная непроходимость, сопровождающаяся отсутствием самостоятельного стула, выраженным дефицитом веса, кахексией.
В диагностике колоректального рака золотым стандартом признана колоноскопия - эндоскопическое исследование толстой кишки и терминального отдела подвздошной кишки при помощи специального гибкого эндоскопа. Только она дает возможность при малейших подозрениях взять у пациента биопсию для верификации выявленных образований. А вспомогательными методами могут быть компьютерная и магнитнорезонансная томография, ирригоскопия и ультразвуковое исследование. В качестве скрининга может использоваться исследование кала на скрытую кровь. Есть еще онкомаркеры - раково-эмбриональный антиген (РЭА) и СА19.9. Но они не всегда коррелируют с наличием опухоли, то есть могут давать как ложноотрицательные, так и ложноположительные результаты. Поэтому онкомаркеры обычно используются для диагностики возможного рецидива у пациентов, которым уже был установлен диагноз и проведено комплексное лечение.
- Каковы показатели смертности и выживаемости от колоректального рака?
- Если лечение включено на ранней стадии, то полное излечение достигается в 97-99% случаев, если больной обращается на 2-й стадии, то в 90-95%. На 3-й стадии результат будет значительно хуже: в зависимости от вида опухоли и ее гистологического строения – около 60-70%, и уже высока частота рецидивов заболевания. При 4-й стадии прогноз еще хуже, выживаемость невысокая и зависит от количества метастазов, характера течения заболевания, характера опухоли.
В нашей стране годичная летальность от колоректального рака все еще высока - в некоторых субъектах достигает 60-65%. И смертность от заболевания высока. Если в год у нас регистрируется около 60 тыс. случаев, то и смертность составляет где-то 50-60 тыс. случаев. Но это не годичная летальность. Половину составляют люди, которым поставили диагноз меньше года назад, а вторая половина - это те, у кого рецидивы возникли на поздних стадиях, они прожили больше года, но все равно пополнили этот список.
- Как лечат этих больных? Какие новые методики применяются?
- Лечение колоректального рака прежде всего хирургическое. Хирургический этап лечения может выполняться врачами-онкологами или колопроктологами. Есть комплексное лечение, включающее предоперационную лучевую терапию, которая особенно актуальна при лечении рака прямой кишки. Есть и комплексная дооперационная и послеоперационная химиотерапия. Дооперационная используется для уменьшения объемов самой опухоли или метастазов. Чаще всего опухоль метастазирует в печень и легкие, и химиотерапия позволяет уменьшить размеры поражения этих органов и открывает возможность радикального удаления метастазов. Что касается послеоперационной комплексной химиотерапии, ее используют при метастатическом колоректальном раке у пациентов с 3-й и 4-й стадиями или когда есть риск развития метастазов. В последние годы активно применяется персонифицированный индивидуальный подход, исследуется эпителиально-мезенхиальный переход, иммуногистохимическое типирование опухоли, по которому с применением четких прогнозирующих критериев определяется, будет опухоль метастазировать или нет. При средних и высоких рисках метастазирования проводится послеоперационная химиотерапия. Если же риск низкий, ее не применяют, поскольку химиотерапия сама по себе токсична, не говоря уже о том, что стоит недешево.
В последние годы в практику широко внедряются лапароскопические технологии. Вместе с лапароскопией стали применяться люминесцентные методы. Это специальное свечение в узком спектре света, при котором видна зона анастомоза, а также метастазы, которые могут быть не обнаружены на глаз и пропущены хирургом. Очень важно их увидеть, потому что увеличивается радикализм операции и снижается риск возможного рецидива. Среди эндоскопических технологий – трансанальная эндомикрохирургия и радикальное удаление опухоли через гибкий эндоскоп, которое можно делать, не совершая разрезы, а внутрипросветно. Но такая технология чаще применяется для колоректального рака на первой стадии.
- Как финансируется лечение и какова его стоимость?
- Общая стоимость лечения колоректального рака на 1-2 стадиях колеблется от 80 до 200 тысяч рублей. Лечение на 3-й стадии дороже - 300-500 тысяч, а на 4-й сумма достигает уже от 500 тысяч до 1,5 миллиона рублей. Названные цифры – это то, во сколько обходится государству лечение каждого пациента. Практически 100% больных получают необходимое лечение в рамках Программы государственных гарантий бесплатного оказания гражданам медицинской помощи. Часть средств получаем по программам ВМП из ОМС, часть идет по программе дополнительного лекарственного обеспечения, которое закупается за бюджетные средства.
- Дайте, пожалуйста, рекомендации: что должно насторожить врача первичного звена при осмотре пациента с колоректальным раком? И каким должно быть взаимодействие врачей разных специальностей в борьбе против этого заболевания?
- На самом деле на данный момент уже выстроена система организации такой помощи, включающая врачей-онкологов, колопроктологов, радиологов, эндоскопистов, химиотерапевтов, ну и в меньшей степени врачей общей практики и некоторых других специальностей.
Мультидисциплинарный подход – ключевой момент в успешности диагностики и лечения рака толстой кишки. По хирургии колоректального рака мы проводили пять лет назад исследование и выяснили, что органосохраняющие операции при раке прямой кишки в основном делают как раз специалисты-колопроктологи, а не онкологи. Последние делают в основном радикальную операцию с удалением сфинктерного аппарата без дальнейшей возможности реконструктивно-восстановительных операций. Поэтому такое взаимодействие очень важно.
Читайте также:

