Классификация доброкачественных опухолей по воз
Существует много гистологических классификаций доброкачественных опухолей легких (Плетнев С.Д., 1969; Перельман М.И. и др., 1981; Hochberg L., Schacter B., 1955; Arrigoni М. et al., 1970; Kaiser L.R., Bavaria J.E., 1995), а также международные классификации опухолей легких (ВОЗ, 1981, 1999).
По гистологической структуре опухоли в целом разделены на 5 групп:
До 80-х годов во многие классификации были включены явно злокачественные опухоли - аденома карциноидноготипа (карциноиды), мукоэпидермоидного типа (мукоэпидермоидный рак) и цилиндроматозного типа (цилиндрома), которые, по материалам самих авторов, озлокачествлялись в значительном проценте наблюдений.
Включением этих вариантов аденом в группу доброкачественных опухолей и объясняется их большой удельный вес (табл. 2.2): от 36 до 44,4%.
Таблица 2.2. Частота гистологических типов доброкачественных опухолей легких 
* Плетнев С.Д. Доброкачественные опухоли легких. — М., 1969.
** Перельман М.И. и соавт. Доброкачественные опухоли легких. — М., 1981.
*** Arrigoni M.G. et al. Benign tumors of the lung: a ten-year surgical experience // J. Thorac.
Cardiovasc. Surg. — 1970.
**** Кавернозная геманглиома — 6. склерозирующая геманглиома — 5, гемангиоэндотелио-ма — 3, гемангиоперицитома — 2.
Центральные и периферические доброкачественные опухоли легких, поданным литературы, встречаются почти одинаково часто. Центральные опухоли в отличие от рака легкого чаше (85%) развиваются в долевых и главных бронхах, основным гистологическим типом (до 65%) является аденома. Из периферических опухолей чаще (до 70%) наблюдаются гамартомы.
По нашим данным, частота выявления центральных доброкачественных опухолей легких составила 29,3%. В последние годы (1968-1998) аденомы карциноидного, аденомы разные, в среднем 2-3 см. Периферические аденомы достигают 10 см в диаметре, имеют выраженную соединительнотканную капсулу, плотноэластической консистенции, на разрезе поверхность их зернистая, желтовато-серого цвета.
Папиллома
Папиллома — обычно центральная доброкачественная опухоль.
Плоскоклеточная папиллома представлена сосочковыми разрастаниями фиброзной ткани, покрытыми многослойным плоским эпителием, иногда содержащим примесь слизепродуцирующих клеток. Признаки дисплазии и тенденция к рецидивированию наблюдаются редко.
Переходно-клеточная папиллома — опухоль сосочкового строения, развивающаяся из респираторного эпителия. Иногда обнаруживают участки выстилки из кубического, цилиндрического и даже мерцательного эпителия, а также плоского и слизесекретирующего. После резекции могут отмечаться рецидивы, наблюдаются случаи малигнизации опухоли.
Гамартома
Гамартома — наиболее часто выявляемая доброкачественная периферическая опухоль. Эндобронхиальные гамартомы наблюдаются редко (1-12%). Периферическая гамартома чаще локализуется в передних сегментах легких.
Нередки единичные гамартомы в одном или обоих легких. Гамартому рассматривают как результат нарушения развития в эмбриональном периоде. Форма опухоли обычно округлая, поверхность мелкобугристая или гладкая, консистенция плотная или плотноэластическая. Опухоль четко отграничена от окружающей легочной ткани, не имеет капсулы.
На разрезе сероватого или серовато-желтоватого цвета с часто определяемыми известковыми включениями. Микроскопически опухоль представлена гиалиновым (реже эластическим) хрящом атипичной структуры, окруженным прослойкой жировой и соединительной ткани (рис. 2.41).

Рис. 2.41. Хондрогамартома легкого. Окраска гематоксилином и эозином. х 200.
Часто выявляют участки обызвествления или окостенения. В опухоли иногда обнаруживают гладкие мышечные волокна, скопления лимфоидных клеток. По признаку преобладания ткани выделяют хондроматозную (хондрогамартома, хондрома), липоматозную, лейомиоматозную и фиброматозную формы. Гамартомы не озлокачествляются.
Тератомы
Тератомы — образования дизэмбрионального происхождения, могут иметь вид дермоидных кист или клеточных тератом с элементами различных зародышевых листков. Опухоли имеют округлую форму, бугристую поверхность, плотноэластическую консистенцию, диаметр их варьирует от 5 до 20 см.
Стенка кисты состоит из соединительной ткани, выстланной изнутри однослойным или многослойным эпителием. Киста состоит из отдельных полостей с жидким содержимым желтого или коричневого цвета. В полостях обнаруживают зубы, волосы, хрящи, кость, сальные и потовые железы, иногда органоидные образования, кожу.
Нет достаточных оснований, как это было принято раньше, относить к доброкачественным опухолям псевдоопухоли — образования неопухолевой природы округлой формы.
Макроскопически они представляют собой узел округлой форе мы, иногда с бугристой поверхностью, достаточно хорошо отграниченный от легочной ткани, плотной и/или студенистой консистенции. Микроскопическая картина свидетельствует о воспалительно-грануляционном пролиферативном происхождении образования.
Основу такой гранулемы составляют фибробласты и гистиоциты, среди которых встречаются плазматические клетки, лимфоциты, эозинофилы. В центре встречаются очаги фиброза, некроза, кровоизлияния, отложения пигмента.
Одной из форм псевдоопухоли легкого является плазмоцитома — воспалительно-грануляционное пролиферативное образование. К доброкачественным опухолям не следует также относить артериовенозную аневризму — врожденное дизонтогенетическое заболевание легких.
Мышечные опухоли наблюдаются в 1-2% случаев. Они состоят из поперечнополосатых мышечных волокон (рабдомиомы) или гладких волокон (лейомиомы). Рабдомиомы легких наблюдаются крайне редко.
Легиолейомиома
Легиолейомиома — относительно часто выявляемая мягкотканная мышечная опухоль, локализующаяся в бронхах и легких. Опухоль развивается из гладких мышечных волокон бронхиальной стенки или кровеносных сосудов — бронхиальных артерий.
Лейомиома имеет мягкую консистенцию, заключена в хорошо выраженную капсулу. Центральные опухоли имеют вид полипа на ножке или широком основании, реже растут перибронхиально. Периферические лейомиомы могут проявляться в виде множественных узлов.
На разрезе лейомиома имеет розовый цвет, зернистость и спиралеобразную волокнистость. Микроскопически определяют пучки гладких волокон, переплетающихся между собой, иногда обнаруживают псевдожелезистые структуры и кисты, выстланные эпителием (рис. 2.42). Кровеносных сосудов мало.
В клетках лейомиомы иногда наблюдается зернистость цитоплазмы — так называемая зернисто-клеточная лейомиома, или опухоль Абрикосова.

Рис. 2.42. Клеточная ангиолейомиома легкого. Окраска гематоксилином и эозином. х 200.
В литературе имеются сообщения более чем о 100 случаях лейомиом легких, которые могут иметь большой размер. Описаны единичные случаи озлокачествления лейомиомы. В настоящее время признана первичность лейомиосаркомы легкого.
В последние годы появился противоположный обоснованный взгляд на происхождение этих опухолей. Согласно новой гипотезе, лейомиома легких является метастазом аналогичной опухоли матки (Mackay В. et al., 1991).
Микроскопически в так называемых доброкачественных метастатических лейомиомах легкого минимальное количество митозов и/или очагов некроза, что соответствует сведениям в миомах матки. Распространение идет гематогенным путем.
Сосудистые опухоли легких встречаются в 3-4% наблюдений. К ним относят гемангиоэндотелиому, гемангиопери питому, капиллярную гемангиому и склерозирующую гемангиому.
Все они преимущественно периферические, имеют округлую форму, плотную консистенцию, выраженную соединительнотканную капсулу, могут быть одиночными и множественными. Опухоли могут быть очень большими — до 20х15х10 см. На разрезе поверхность опухоли имеет бледно-розовый или красный цвет.
Капиллярная гемангиома
Капиллярная гемангиома по гистогенезу представляет собой дизонтогенетическое образование, однако клинико-рентгенологическая и морфологическая картина соответствует таковой доброкачественной опухоли.
Микроскопически опухоль имеет вид скопления новообразованных капилляров. Часть из них имеет расширенные просветы, проходимые для крови, и похожа на очень мелкие вены, часть находится в спавшемся состоянии и представлена протоплазматическими тяжами из эндотелиальных клеток без просвета между ними.
Внутреннюю поверхность капилляров выстилают эндотелиальные клетки, расположенные в один или несколько рядов. Строма опухоли состоит из соединительной ткани, чаще гиалинизированной. Местами паренхима опухоли представляет собой диффузные скопления тяжей и эндотелия, причем эндотелиальные клетки обычно выстилают внутреннюю поверхность сосуда в один ряд. Капиллярная гемангиома может медленно увеличиваться или, будучи дизонтогенетическим образованием, оставаться стабильной.
Гемангиоэндотелиома наблюдается чрезвычайно редко, чаще бывает одиночной и располагается глубоко в легочной ткани. Микроскопически состоит в основном из слоев эндотелиальных клеток, выстилающих просвет сосуда изнутри (рис. 2.43).

Рис. 2.43. Гемангиоэндотелиома легкого. Окраска гематоксилином и эозином. х 200.
Между этими клетками обнаруживают соединительнотканные волокна и гигантские многоядерные клетки. Опухолевые клетки образуют пучки (скопления) или группы, из которых формируются тяжи или канальцы с послойно расположенными 2-3 рядами клеток, суживающих или полностью закрывающих просвет сосудов.
В этих случаях сосудистое происхождение опухоли устанавливают только путем обнаружения сосудистых мембран после импрегнации гистологических срезов серебром.
Гемангиоперицитома
Гемангиоперицитома встречается несколько чаще гемангиоэндотелиомы, чаще располагается субплеврально.
В связи с большим количеством сосудов ее иногда называют гломусной опухолью, или гломусангиомой. Диаметр опухоли от 2 до 15 см.
Опухоль развивается из перицитов — веретенообразных клеток с длинными отростками, находящихся в стенке капилляров. Диагностика сложна, поскольку опухоль содержит перициты, имеющие сходство с соединительнотканными, мышечными и нервными клетками, встречающимися при сосудистой нейрофиброме, фиброзном полипе, лейомиоме и даже некоторых саркомах. Основное отличие — в наличии капиллярных перицитов.
Микроскопически гемангиоперицитома состоит из новообразованных капилляров, выстланных однослойным эпителием и окруженных большими скоплениями перицитов, расположенных в виде пучков, рядов или наподобие палисада.
Клетки опухоли овальные или слегка вытянутые с почти бесструктурными ядрами и едва различимым узким пояском протоплазмы. От сосуда клетки отделены незначительной прослойкой соединительной ткани.
Окраска срезов на ретикулярные волокна позволяет выявить мембраны капилляров и радиально расположенные опухолевые клетки в нежной ретикулярной сеточке. Импрегнация ретикулярных волокон серебром позволяет отличить гемангиоперицитому от гемангиоэндотелиомы. В гемангиоперицитоме опухолевые клетки расположены вне просвета сосудов, а в гемангиоэндотелиомах — внутри сосудистой стенки.
Гемангиоперицитомы и гемангиоэндотелиомы могут озлокачествляться, а после удаления — рецидивировать и метастазировать.
Склерозирующая гемангиома
Склерозирующая гемангиома проявляется в виде солитарного, периферического, хорошо отграниченного узла, частично кальцинированного.
По материалам К. Sugio и соавт. (1992), эта опухоль заняла второе место среди 45 доброкачественных опухолей, выявленных в общей когорте из 919 оперированных больных: у 10 (22,2%) была склерозирующая гемангиома и у 22 (48,9%) — гамартома. Диаметр опухоли от 1,3 до 8 см.
Гистологические находки (рис. 2.44) различны, и многие элементы (солидные, папиллярные, сосудистые и склеротические) могут быть обнаружены при других новообразованиях.

Рис. 2.44. Склерозирующая гемангиома. Окраска гематоксилином и эозином. х 400.
S.A. Yousem (1992) считает, что бывает злокачественный вариант склерозирующей гемангиомы в случае многоузлового образования, поскольку одноузловая форма всегда является доброкачественной опухолью.
Неврогенные опухоли выявляют у 2% всех больных с доброкачественными опухолями легких. В литературе опубликовано более 100 наблюдений таких опухолей. Они развиваются из клеток шванновской оболочки (невриномы, шванномы, леммоцитомы, нейрофибромы. неврилеммомы), из элементов симпатической нервной системы (ганглионевромы, симпатикобластомы), из нехромаффинных параганглиев (хемодектомы, феохромоцитомы).
Внутрилегочная локализация наблюдается гораздо чаше, центральные опухоли с эндобронхиальной локализацией — редкость. Наиболее часто встречаются невриномы и нейрофибромы, реже — хемодектомы (рис. 2.45) и др.

Рис. 2.45. Хемодектома легкого. Окраска гематоксилином и эозином. х 200.
Макроскопически они представляют собой округлые плотные узлы различных размеров с выраженной капсулой, на разрезе имеют серовато-желтый цвет, иногда студневидны с очагами расстройства кровообращения и кистами. Эти опухоли растут медленно.
Микроскопическая картина невриномы чаще схожа с таковой мягкой фибромы, местами отмечается параллельное расположение ядер, близкое к полисадообразным структурам.
Отмечается сходство спиралей с тельцами Фатера-Пачини или Гольджи-Маццони, т.е. имеются образования структур, подобных Рецепторным окончаниям (но без аксона в них). Иногда наблюдаются коллагенизация аргирофильных волокон и пучки коллагеновых волокон.
По суммарным материалам литературы, злокачественное превращение нейрофибромы наблюдается у 16,6% больных.
Фиброма
Фиброма — сравнительно часто встречающаяся опухоль: ее диагностируют у 1-8% больных с доброкачественными опухолями легких. В литературе имеются сведения о 121 наблюдении фибром легких. Они бывают периферической и, реже, центральной клинико-анатомической формы.
Эндобронхиальная форма представляет собой полиповидное образование размером 1-2 см, с шероховатой или гладкой поверхностью. Внутрипаренхиматозная опухоль имеет вид опухолевого узла округлой или овальной формы с бугристой поверхностью плотноэластической консистенции.
Бугристость иногда резко выражена, и создается впечатление, что опухоль состоит из 2-3 и более узлов. Фибромы могут достигать гигантских размеров и занимать почти половину грудной полости. Они могут локализоваться в обоих легких и быть множественными. На разрезе ткань опухоли сероватого цвета. Отмечаются участки различной плотности, очаги оссификации и кистозные полости.
Микроскопически фиброма представлена пучками коллагеновых волокон, между которыми залегают вытянутые соединительнотканные клетки — фиброциты и фибробласты. Иногда могут быть обнаружены расширенные до полостей кровеносные или лимфатические сосуды, воспалительные элементы (лимфоциты и эозинофильные клетки), миксоматозные изменения, кристаллы Шарко-Лейдена, комочки гемосидерина (рис. 2.46).

Рис. 2.46. Фиброма легкого. Окраска гематоксилином и эозином. х 400.
В зависимости от соотношения между количеством волокон и клеточных элементов различают плотные и мягкие фибромы. Нередко опухоли имеют строение смешанных опухолей — сочетание соединительнотканных элементов с жировой (фибролипома), эпителиальной (фиброаденома), мышечной (фибролейомиома) тканью, с тяжами кровеносных сосудов (ангиофиброма, фиброэндотелиома). В литературе нет убедительных данных о возможности озлокачествления фибром легких.
Липома
Липома — редкая форма доброкачественной опухоли легкого, развивающаяся преимущественно в крупных бронхах. Липома часто имеет выраженную ножку, иногда форма опухоли напоминает песочные часы.
Внутрипаренхиматозная липома имеет вид опухолевого узла округлой или дольчатой формы с выраженной капсулой мягкоэластической консистенции. На разрезе поверхность опухоли напоминает жировую клетчатку, лимонно-желтого цвета, дольчатого строения. Мы нашли в литературе около 100 липом легких.
При микроскопическом исследовании липома состоит из зрелых жировых клеток неодинаковой величины, прослойки нежной соединительной стромы разделяют опухоль на островки жировой ткани различной величины, что обусловливает дольчатое строение (рис. 2.47). Каждая долька имеет приводящий и отводящий сосуды. Иногда в опухоли могут встречаться слизистые железы и лимфоидные инфильтраты.

Рис. 2.47. Липома легкого. Окраска гематоксилином и эозином. х 400.
Ксантома
Ксантома — сборная группа соединительнотканных и, реже, эпителиальных опухолей, клетки которых содержат холестеринэстеры, нейтральные жиры, железосодержащий пигмент и обычно имеют желтовато-бурый цвет. Описания ксантом легких единичны.
Опухоль обычно округлой формы, мягкой консистенции, с фиброзной капсулой.
Микроскопически характеризуется наличием гистиоцитов, заполненных жиром, других воспалительных клеток и коллагенновых волокон. Ядра клеток крупные, вытянутые, с мелкими глыбками хроматина. Встречаются гигантские клетки с Центрально расположенным ядром. В строме иногда имеется небольшое количество сосудов мелкого калибра, окруженных сетью коллагеновых волокон.

Рис. 2.48. Фиброзная мезотелиома легкого. Окраска гематоксилином и эозином. х 200.
Доброкачественные опухоли легких сопровождаются вторичными изменениями легочной ткани. При центральных опухолях развиваются эмфизема, бронхит, бронхоэктазы, абсцедирующая пневмония, пневмофиброз, оказывающие влияние на выбор хирургической тактики.
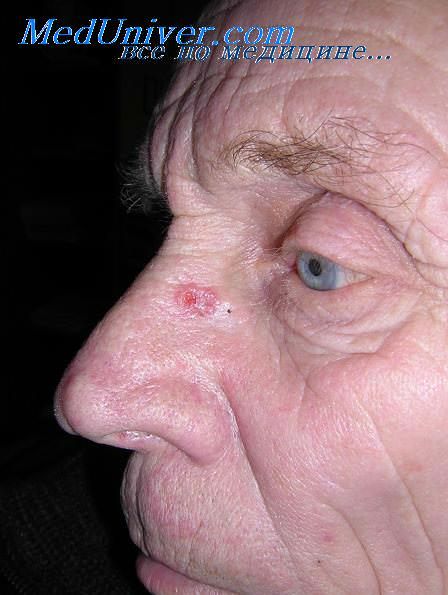
1. Меланоцитарные опухоли
1.1. Доброкачественные опухоли (невусы)
1.1.1. Обычные (вульгарные) приобретенные меланоцитарные невусы
1.1.1.1. Лентиго simplex
1.1.1.2. Пограничный меланоцитарный невус
1.1.1.3. Смешанный меланоцитарный невус
1.1.1.4. Дермальный меланоцитарный невус Варианты приобретенных невусов
1.1.1.5. Галоневус
1.1.1.6. Смешанный (комбинированный) невус
1.1.1.7. Глубоко пенетрируюшии невус
1.1.1.8. Рецидивируюший (повторный) меланоцитарный невус
1.1.2. Веретеноклеточные и эпителиоидно-клеточные невусы
1.1.2.1. Spitz невус
1.1.2.2. Пигментный веретеноклеточный невус Рида (Reed)
1.1.3. Голубые невусы
1.1.3.1. Простой голубой невус
1.1.3.2. Клеточный голубой невус
1.1.4. Дермальные меланоцитозы
1.1.4.1. Невус Огы (Ota)
1.1.4.2. Невус Ито (Ко)
1.1.4.3. Монгольское пятно
1.1.6. Диспластические меланоцитарные невусы
1.1.6.1. Пограничные и смешанные диспластические невусы
1.2. Злокачественные опухоли (меланомы и родственные поражения) 1.2.1. Поверхностно распростаняюшаяся ме-ланома 1.2.2. Злокачественное лентиго 1.3. Меланома типа злокачественного лентиго (lenyigo maligna melanoma) 1.2.4. Узловая нодулярная меланома 1.2.5. Меланома с не классифицируемым эпи-дермальным компонентом 12.6. Акрально-лентигинознаямеланома 1.2.7. Лентигинозная меланома слизистых поверхностей 1.2.8. Десмопластическая меланома 1.2.9. Не йротропная меланома 1.2.10. Злокачественный голубой невус 1.2.11. Меланома во врожденных меланоцитарных невусах 1.2.12. Минимально-отклоненная меланома 1.2.13. Светлоклеточная саркома 1.2.14 Злокачественная меланоцитарная шван-нома
2. Эпителиальные опухоли
2.1. Доброкачественные опухоли
2.1.1. Эпидермальные опухоли
2.1.1.1. Эпидермальный невус
2.1.1.2. Себорейный кератоз
2.1.1.3. Светлоклеточная акантома
2.1.1.4. Фибро эпителиальный полип
2.1.1.5. Бородавчатая дискератома (изолированный фолликулярный дискератоз)
2.1.1.6. Лучевой кератоз (солнечный кератоз)
2 1 1.7. Кератоакантома
2.1.1.8. Доброкачественный лишаевидный (lichenoid) кератоз (кератоз, подобный плоскому лишаю)
2.1.2. Бородавчатые (связанные с вирусом) поражения
2.1.2.1. Простая бородавка
2.1.2.2. Подошвенная (plantaris) бородавка
2 1 2.3. Плоская бородавка
2.1.2.4 Остроконечная (acuminatum) кондилома
2.1.2.5. Гигантская кондилома Бушке—Ле-венштейна (Buschke, Lowenstein)
2.1 2.6. Бовеноидная папула
2.1.2.7. Контагиозный моллюск
2.2. Злокачественные опухоли 2.2.1. Плоскоклеточная карцинома
2.2.1.1. Веретеноклеточная плоскоклеточный рак
2.2.1.2. Акантолитическая плоскоклеточны и рак
2 2 1.3. Бородавчатая плоскоклеточный рак 2.2.1.4 Плоскоклеточный рак с образованием рога
2.2.1.5. Лимфоэпителиальный плоскоклеточный рак
2.2.2. Базальноклеточный рак
2.2.2.1. Мультифокальный поверхностный базальноклеточный рак (поверхностная мультицентри-ческая)
2.2 2 2. Нодулярный базальноклеточный рак (солидная, железисто-кистозная)
2.2.2.3. Инфильтрирующий базальноклеточный рак
2.2.2.3.1. Несклерозирующийся
2.2.2.3.2. Склерозирующийся (десмоплас-тический. морфеа)
2.2.2.4 Фибро эпителиальный базальноклеточный рак
2.2.2.5. Базальноклеточный рак с придатковой дифференцировкой
2.2.2.5.1. Базальноклеточный рак с фолликулярной дифференцировкой
2.2.2.5.2. Базальноклеточный рак с сальной дифференцировкой
2.2.2.5.3. Базальноклеточный рак с эк-кринной дифференцировкой
2.2.2.6. Базальноклеточный рак с плоскоклеточной диференцировкой
2.2.2.7. Кератотический базальноклеточный рак
2.2.2.8. Пигментный базальноклеточный рак
2.2.2.9. Базальноклеточный рак с базальноклеточный невоидным синдромом
2.2.2.10. Микронодулярный базальноклеточный рак
2.2.3. Метатилический рак кожи
3 Опухоли придатков
3.1. Эккринные опухоли
3.1.1. Доброкачественные опухоли
3.1.1.1. Папиллярная киста
3.1.1.2. Гидрокистома (эккринная цистаде-нома)
3.1.1.3. Папиллярная эккринная аденома
3.1.1.4. Сирингома
3.1.1.5. Смешанная опухоль кожи (хондро-идная сирингома)
3.1.1.6. Эккринная пороыа
3.1.1.7. Фирингофиброаденома
3.1.1.8. Нодулярная гидраденома (эккринная акроспирома, светлоклеточная гидраденома)
3.1.1.9. Эккринная спираденома
3.1.1.10. Цилиндрома
3.1.2. Злокачественные опухоли
3.1.2.1. Склерозирующийя рак протоков потовых желез (сирингоматозный рак, микрокистозный придатковый рак)
3.1.2.2. Злокачественная смешанная опухоль кожи (злокачественная хонд-роидная сирингома)
3.1.2.3. Порокарцинома
3.1.2.4. Злокачественная нодулярная гидраденома
3.1.2.5. Злокачественная эккринная спираденома
3.1.2.6. Муцинозная эккринная карцинома
3.1.2.7. Аденоидно-кистозный эккринный рак
3.1.2.8. Агрессивная папиллярная аденома/ аденокарцинома пальцев
3.2. Апокринные опухоли
3.2.1. Доброкачественные опухоли
3.2.1.1. Апокринная цистаденома (широки -стома)
3.2.1.2. Гидраденома папиллеформная
3.2.1.3. Сирингоцистаденома папиллеформная
3.2.1.4. Апокринная аденома
3.2.1.5. Цилиндрома
3.2.2. Злокачественные опухоли
3.2.2.1. Апокринная аденокарцинома
3.3. Опухоли сальных желез
3.3.1. Доброкачественные опухоли
3.3.1.1. Аденома сальных желез (себоцейная)
3.3.1.2. Себоцейная эпителиома
3.3.2. Злокачественные опухоли
3.3.2.1. Себоцейная карцинома
3.3.3. Пилосебоцейные гиперплазии и гамартомы
3.3.3.1. Фолликулярные невусы
3.3.3.2. Себоцейный невус
3.3.3.3. Гиперплазия сальных желе
3.4. Опухоли волосяных фолликулов
3.4.1. Доброкачественные опухоли
3.4.1.1. Коническая акантоыа воронки волосяного фолликула (расширение пор)
3.4.1.2. Акантома волосяного влагалища
3.4.1.3. Трихолеммома
3.4.1.4. Опухоль фолликулярной воронки
3.4.1.5. Трихоэпителиома
3.4.1.6. Трихофолликулома
3.4.1.7. Пиломатриксома
3.4.1.8. Волосяная опухоль (пролиферирую-щая трихолеммальная киста)
3.4.2. Злокачественные опухоли
3.4.2.1. Трихолеммокарцинома
3.4.2.2. Злокачественная трихоматриксома (матриксомальная карцинома)
3.4.3. Фолликулярные кисты
3.4.3.1. Киста воронки
3.4.3.2. Трихолеммальная киста (волосяная киста)
3.4.3.3. Стеатокистома множественная (multiplex)
3.4.3.4. Дермоидная киста
3.4.3.5. Эруптивная волосяная (велюсная) киста
3.4.4. Опухоли пилосебоцейной мезенхимы
3.4.4.1. Фолликулярная фиброма (триходискома, перифолликулярная фиброма)
4. Болезнь Педжета
4.1. Маммарная болезнь Педжета
4.2. Эксграмаммарная болезнь Педжета
5. Кожные лимфопролиферативные опухоли
5.1. Кожные Т-клеточные лимфомы
5.1.1. Грибовидный микоз
5.1.2. Синдром Сезари
5.1.3. Педжетоидный ретикулез (болезнь Woringer—Kollop)
5.1.4. Т-клеточнаялимфома/лейкемия взрослых
5.2. Кожная В-клеточная лимфома
5.3. Кожная плазмоцитома
5.4. Кожная лимфома, плеоморфный вариант
5.4.1. Т-иммунобластная лимфома
5.4.2. Крупноклеточная анапластическая лимфома
5.5. Диспластические лимфоцитарные пролиферации (лимфоматоидные васкулиты)
5.5.1. Лимфоматоидный папулез
5.5.2. Лимфоматоидный гранулематоз
5.5.3. Ангиоиммунобластная лимфаденопатия
5.6. Гисгиоцитоз из клеток Лангерганса (ги-стиоцитоз X)
5.7. Регрессирующий атипичный гисгиоцитоз
5.8. Мастоцитоз
5.9. Кожная лейкемия
6. Сосудистые опухоли
6.1. Доброкачественные опухоли
6.1.1. Капиллярная гемангиома
6.1.2.1 Кавернозная гемангиома
6.1.3. Ангиокератома
6.1.4. Бородавчатая кератотическая гемангиома
6.1.5. Пучковая гемангиома
6.1.6. Веретеноклеточная ангиоэндотелиома
6.1.7.1 Гломусная опухоль
6.1.8. Гломангиома
6.2. Злокачественные опухоли
6.2.1. Саркома Капоши
6.2.2. Ангиосаркома
6.3. Сосудистые мальформации
6.3.1. Невус flammeus (пламенеющий)
6.3.2. Наследственная геморрагическая теле-ангиоэктазия
6.3.3. Ангиома серпингинозная (serpingi-nosum)
6.4. Сосудистые гиперплазии
6.4.1. Акроанги одерм атиты
6.4.2. Внутрисосудистая папиллярная эндотелиальная гиперплазия
6.4.3. Бациллярный ангиоматоз
6.4.4. Пиогенная гранулема (дольчатая гемангиома, гемангиома типа грануляционной ткани)
6.4.5. Ангиолимфоидная гиперплазия с эозинофилией (эпителиоидная гемангиома)
7. Опухоли лимфатических сосудов
7.1. Доброкачественные опухоли
7.1.1. Капиллярная лимфангиома
7.1.2. Кавернозная гемангиома
7.1.3. Кистозная гемангиома (гигрома)
7.2. Злокачественные опухоли
7.2.1. Лимф ангиосаркома (злокачественная лимф ангиоэндотелиома)
8. Кожные фиброгистиоцитарные опухоли
8.1. Доброкачественные опухоли
8.1.1. Доброкачественная фиброзная гистио-цитома (дерматофиброма, гистиоцито-ма, склерозирующаяся гемангиома)
8.1-1.1. Клеточная доброкачественная фиброзная гистиоцитома
8.1.1.2. Аневризмальная доброкачественная фиброзная гистиоцитома
8.1-1.3. Эпителиоидная доброкачественная фиброзная гистиоцитома
8.1.1.4. Атипичная (псевдосаркоматозная) доброкачественная фиброзная гистиоцитома
8.1.2. Дерматомиофиброма
8.1.3. Доброкачественная (ювенильная) ксантогранулема
8.1.4. Ретикулогистиоцитома
8.1.5. Ксантома
8.2. Злокачественные опухоли
8.2.1. Атипичная фиброксантома
8.2.2. Дерматофибросаркома protuberans
8.2.3. Злокачественная фиброзная гистиоци-
8.3. Ангиофиброматозные пролиферации
Морфологическая классификация опухолей
В основу Всеобщей номенклатуры опухолей человека (ВОЗ в 1959 г.) были положены гистогенетический и локализационный принципы с учетом клинического течения заболевания. В дальнейшем была создана расширенная номенклатура опухолей, которая легла в основу классификаций опухолей ВОЗ.
В рамках классификаций ВОЗ имеется классификация по системе TNM (Tumor — опухоль, Nodulus — метастазы в лимфатические узлы, Metastasis — гематогенные метастазы). Эта классификация имеет значение для прогноза и лечебных назначений.
Принципы морфологической классификации
На основании гистогенетического принципа выделено 7 групп опухолей.
1. Эпителиальные опухоли без специфической локализации (органонеспецифические).
2. Опухоли экзо- и эндокринных желез, а также эпителиальных покровов (органоспецифические).
3. Мезенхимальные опухоли.
4. Опухоли меланинобразующей ткани.
5. Опухоли нервной системы и оболочек мозга.
6. Опухоли системы крови.
Деление эпителиальных опухолей на органонеспецифические и органоспецифические не оправдано, т.к. для большинства опухолей имеются органоспецифические маркеры, что имеет значение в морфологической диагностике опухолей.
Эпителиальные опухоли без специфической локализации
Эти опухоли, развивающиеся из плоского или железистого эпителия, не выполняющего специфической функции, делят на доброкачественные и злокачественные.
Доброкачественные опухоли
К этой группе относят папиллому и аденому.
Папиллома. Опухоль из плоского или переходного эпителия. Имеет сосочковый вид (напоминает цветную капусту), построена из клеток покровного эпителия, число слоев увеличено. Строма выражена хорошо и растет вместе с эпителием.
В папилломе сохраняются свойства эпителия: полярность, комплексность, базальная мембрана. Локализуется на коже, слизистых полости рта, пищевода, голосовых связок, лоханок почек, мочеточников, мочевого пузыря.
Аденома. Опухоль из призматического и железистого эпителия. Встречается на слизистых оболочках, выстланных призматическим эпителием, и в железистых органах. Аденомы слизистых, выступающие над поверхностью в виде полипа, называют аденоматозными (железистыми) полипами. Если в аденоме сильно развита строма, то говорят о фиброаденоме. Различают альвеолярную, трабекулярную, сосочковую аденому. Если в аденоме образуются полости, то говорят о цистаденоме.
Злокачественные опухоли
Злокачественная опухоль из эпителия – рак. Развивающаяся из низкодифференцированных клеток эпителия.
Микроскопические формы рака
"Рак на месте" (carcinomainsitu) - без инфильтрирующего роста, с выраженным клеточным атипизмом. Не прорастает базальную мембоану.
Плоскоклеточный (эпидермальный) рак. Развивается в коже и слизистых оболочках, покрытых плоским эпителием.
1. Ороговевающий рак – образуются раковые жемчужины.
2. Неороговевающий плоскоклеточный рак – низкая дифференцировка и без ороговения.
Аденокарцинома (железистый рак). Развивается из призматического эпителия, выстилающего слизистые оболочки, и эпителия желез.
В зависимости от степени дифференцировки выделяют:
2. Умеренно дифференцированную;
3. Низкодифференцированную аденокарциному.
Слизистый (коллоидный) рак. Клетки опухоли продуцируют много слизи. Слизистый рак — одна из форм низко дифференцированной аденокарциномы.
Солидный рак. Форма низкодифференцированного рака. Имеет трабекулярное строение.
Мелкоклеточный рак. Форма низкодифференцированного рака. Построен из лимфоцитоподобных клеток.
Фиброзный рак (скирр). Построен из малого количества атипичных клеток и сильно развитой стромы.
Медуллярный рак. Низкодифференцированный рак, характеризуется преобладанием паренхимы над стромой.
Опухоли экзо- и эндокринных желез, а также эпителиальных покровов
Клетки этих опухолей, сохраняя функциональные и морфологические черты тех органов, из которых они развиваются, встречаются в эпителиальных покровах, экзо- и эндокринных железах.
Опухоли экзокринных желез и эпителиальных покровов
Печеночно-клеточная аденома. Доброкачественная опухоль, возникающая из гепатоцитов, образует трабекулы.
Печеночно-клеточный (гепатоцеллюлярный) рак. Построен из атипичных гепатоцитов. Может расти в виде одного или нескольких узлов. Имеет трабекулы или тубулярные структуры. Строма выражена слабо, много сосудов.
Аденома. Доброкачественная опухоль, тубулярного или трабекулярного строения. Различают:
2. Светлоклеточную (гипернефроидную);
3. Ацидофильную аденомы.
Почечно-клеточный (гипернефроидный) рак. Злокачественная опухоль. Характерны рост по венам и ранние гематогенные метастазы в легкие, кости, печень, противоположную почку.
Выделяют микроскопические формы:
Нефробластома (эмбриональный рак почки, опухоль Вильмса). Злокачественная опухоль смешанного строения, состоит из эпителиальных клеток, образующих солидные и тубулярные структуры, и поперечнополосатых мышц, жировой клетчатки, хряща, сосудов. Встречается у детей.
Молочная железа
Опухоли очень разнообразны, часто развиваются на фоне дисгормональной дисплазии.
Фиброаденома. Доброкачественная опухоль из железистого эпителия с сильно развитой стромой. Различают:
4. Листовидная (филлоидная) опухоль.
Рак молочной железы.
· Неинфильтрирующим дольковым и внутрипротоковым раком.
Неинфильтрирующий дольковый рак (дольковый "рак на месте"). Растет в пределах дольки, имеет железистый или солидный варианты.
Неинфильтрующий внутрипротоковый рак (протоковый "рак на месте"). Может быть сосочковым, криброзным и угревидным (камедакарцинома). Растет в пределах протока, часто подвергается некрозу, возможны калыцинаты.
Болезнь Педжета. Развивается из эпидермиса или эпителиальных клеток крупных протоков. Образуются крупные светлые клетки (клетки Педжета) в базальных и средних слоях эпидермиса. Опухоль локализуется в области соска и ареолы.
Все перечисленные формы рака молочной железы при прогрессировании превращаются в инфильтрирующий протоковый и дольковый рак молочной железы.
Эпителиальные опухоли представлены деструирующим пузырным заносом и хорионэпителиомой.
Деструирующий (злокачественный) пузырный занос. Представлен ворсинами хориона крупных размеров, врастающими в стенки вен матки и малого таза. В ворсинах преобладают синцитиальные клетки.
Хорионэпителиома (хорионкарцинома). Злокачественная опухоль трофобласта, развивается из остатков последа. Состоит из элементов цито- и синцитиотрофобласта. Строма опухоли отсутствует, сосуды имеют вид полостей, в которых плавают опухолевые клетки. Характерны гематогенные метастазы. Опухоль гормонально активна, симулирует беременность. Иногда встречаются эктопические хорионэпителиомы: в средостении, яичках у мужчин, мочевом пузыре, яичнике у женщин.
Сирингоаденома. Доброкачественная опухоль из эпителия протоков потовых желез.
Гидраденома. Доброкачественная опухоль из секреторного эпителия потовых желез, формирует сосочки.
Трихоэпителиома. Доброкачественная опухоль из эпителия волосяного фолликула, типичны кисты, заполненные роговым веществом.
Базалыю-клеточный рак (базалиома). Опухоль развивается из базальных клеток эпидермиса, клетки располагаются тяжами или гнездами. Опухоль растет радиально, разрушая прилежащую ткань, но метастазов не дает, рецидивирует.
Злокачественные опухоли производных кожи представлены раком потовых, сальных желез и волосяных фолликулов.
Опухоли эндокринных железТаблица 3. Опухоли эндокринных желез
Опухоли могут развиваться из эпителия, стромы, полового тяжа и герминогенной ткани, могут быть доброкачественными и злокачественными.
Серозная цистаденома. Доброкачественная эпителиальная опухоль, имеющая вид кисты, заполнена серозной жидкостью. Иногда в кистах возможно сосочковое разрастание эпителия.
Муцинозная цистаденома. Доброкачественная эпителиальная опухоль. Кисты выстланы призматическим эпителием, в полости слизь. Иногда выстилающий эпителий образует сосочки. В случае разрыва кисты возможна также имплантация клеток кисты по брюшине.
Серозная цистаденокарцинома. Злокачественная эпителиальная опухоль, имеет сосочковое строение. Характерны имплантационные метастазы по брюшине.
Псевдомуцинозная цисткарцинома. Злокачественная эпителиальная опухоль, образующая солидные, железистые, криброзные структуры.
Текома. Доброкачественная опухоль из стромы полового тяжа. По строению может напоминать фиброму. Этот вариант опухоли обычно гормонально-неактивный.
Злокачественная текома. Характеризуется выраженным полиморфизмом и атипией клеток, напоминает саркому, гормонально-неактивна.
Гранулезоклеточная опухоль (фолликулома). Доброкачественная опухоль стромы полового тяжа. Растет из гранулезы. Опухоль гормонально-активная, вырабатывает эстрогены.
Злокачественная гранулезоклеточная опухоль. Отличается большим полиморфизмом клеток, быстрым ростом и метастазами.
Дисгерминома. Злокачественная опухоль, образующаяся из клеток зачатка мужской половой железы, напоминает семиному, в строме встречаются лимфоциты.
Читайте также:

