Кисты при повышенном сахаре
Синдром поликистозных яичников (СПКЯ) - это эндокринное расстройство, связанное, главным образом, с повышением уровня мужских половых гормонов, особенно тестостерона. СПКЯ встречается у 5-10% женщин репродуктивного возраста - как видите, весьма актуальная проблема. Причина развития СПКЯ науке неизвестна, но имеет значение:
- Генетическая предрасположенность (сестры и дочери женщины с СПКЯ заболевают чаще);
- Инсулинорезистентность и, как следствие, усиленная выработка инсулина в организме: инсулин способствует продукции тестостерона яичниками, к тому же он увеличивает долю активного тестостерона в крови;
- Избыточная продукция лютеинизирующего гормона (ЛГ) в гипофизе: ЛГ также стимулирует выработку тестостерона яичниками.
Синдром поликистозных яичников может проявляться следующими симптомами:
- Отсутствием или скудными и нерегулярными менструациями
- Трудностями в наступление беременности или бесплодием
- Появлением волос в неожиданных местах: на лице, груди, животе
- Выпадением волос с головы
- Угревой сыпью
- Ожирением (отложение жира преимущественно в области живота)
При подозрении на СПКЯ ваш доктор проведет обследование, которое включает:
- УЗИ малого таза покажет наличие кист яичников: несмотря на название, при СПКЯ только у 20% женщин обнаруживают кисты - пузырьки с жидкостью, которые образуются при слиянии нескольких фолликулов. Как следствие, нарушается процесс разрыва фолликула и выхода из него яйцеклетки, то есть процесса овуляции.
- Анализ крови на уровень свободного тестостерона
- Могут потребоваться дополнительные анализы и исследования, например, анализ крови на женские половые гормоны (ЛГ, ФСГ, прогестерон, эстрадиол) для исключения других причин нарушения менструального цикла и бесплодия. Помните, что уровень половых гормонов зависит от фазы менструального цикла и анализы крови на них необходимо сдавать строго в дни, определенные вашим врачом.

Все это понятно, но причем здесь диабет?
Взаимосвязь СПКЯ и сахарного диабета 2 типа давно известна и доказана, учитывая что в обоих случаях важную роль играет уменьшение чувствительности тканей к инсулину и повышение продукции его поджелудочной железой. У одной из трех женщин с СПКЯ есть нарушение толерантности к глюкозе и у каждой десятой развивается сахарный диабет 2 типа еще до 40 лет. Поэтому любой женщине с СКПЯ должен быть проведен глюкозотолерантный тест (ГТТ). Кроме того, при СПКЯ в 2 раза чаще развивается гестационный сахарный диабет - важный фактор риска сахарного диабета 2 типа в будущем.
Как вы понимаете, предупрежден - значит вооружен. Контроль веса и регулярные физические нагрузки (хотя бы 30 минут ходьбы каждый день) позволяют снизить инсулинорезистентность, уменьшить риск или улучшить контроль сахарного диабета 2 типа.
Что касается СД 1 типа, то в 2016 году в Diabetes Care - серьезном журнале, посвященном вопросам диабета, - была опубликована статья, призывающая врачей обратить внимание на высокий риск развития СПКЯ у женщин с сахарным диабетом 1 типа. По мнению исследователей, около 25% женщин с этим заболеванием имеют также СПКЯ. Хотя точные причины связи этих двух состояний еще предстоит выяснить и диагностические тесты на предмет СПКЯ не входят в стандарты обследования девушек с СД 1 типа, знать об этом полезно уже сейчас.
Кроме сахарного диабета 2 типа, при синдроме поликистозных яичников повышен риск:
- Болезней сердца
- Высого уровня холестерина в крови
- Рака эндометрия (внутреннего слоя стенки матки)

Лечение синдрома поликистозных яичников
Мы не знаем причину СПКЯ, следовательно, не можем ее устранить. В каждом случаем лечение подбирается индивидуально, в зависимости от симптомов, сопутствующих заболеваний и желания обзавестись малышом. В клинической практике используют:

Тем не менее в развитии СПКЯ имеют значение следующие факторы:
наследственная предрасположенность — сёстры и дочери женщины с СПКЯ заболевают данным недугом чаще;
невосприимчивость клеток и тканей в организме женщины к инсулину. Как следствие, увеличивается секреция данного гормона. Инсулин в свою очередь увеличивает выработку тестостерона яичниками, к тому же увеличивается концентрация этого мужского гормона в крови;
чрезмерная секреция лютенизирующего гормона в гипофизе также приводит к повышению уровня тестостерона, вырабатываемого яичниками.
Симптомы синдрома поликистозных яичников
Нерегулярные и скудные менструации
Сложности в наступлении беременности или бесплодие
Возникновение волос на лице, груди, животе
Ожирение, при котором жир накапливается преимущественно в области живота
Если у Вашего врача возникли подозрения на наличие у Вас синдрома поликистозных яичников, то он назначит Вам обследование, которое включает следующие методы:
для того, чтобы обнаружить кисты — маленькие пузырьки с жидкостью, образующиеся при слиянии нескольких фолликулов, проводится УЗИ малого таза. Кисты могут стать причиной разрыва фолликула, и, как следствие, выхода из него яйцеклетки, то есть нарушения процесса овуляции;
уровень свободного тестостерона проверяется посредством анализа крови;
для исключения других причин нарушения менструального цикла и бесплодия могут потребоваться дополнительные анализы крови на женские половые гормоны — лютенизирующий гормон, ФСГ, прогестерон, эстрадиол. Анализы необходимо сдавать в дни, строго определённые врачом, так как уровень половых гормонов может меняться в зависимости от фазы менструального цикла.
Причем здесь сахарный диабет?
Исследователи доказали взаимосвязь этих двух заболеваний. В обоих случаях важным фактором является невосприимчивость тканей к инсулину или инсулинорезистентность, в результате чего происходит увеличение выработки этого гормона поджелудочной железой.
Как показывает статистика, у одной из трёх женщин с синдромом поликистозных яичников есть нарушение толерантности к глюкозе, у каждой десятой ещё до сорока лет развивается сахарный диабет 2 типа. Ввиду данного факта, любой женщине, страдающей синдромом поликистозных яичников необходимо проходить тест на определение глюкозотолерантности. При СКПЯ в два раза чаще развивается гестационный диабет — один из главных факторов риска развития сахарного диабета 2 типа в будущем.
Контроль веса и регулярные физические нагрузки помогают снизить инсулинорезистентность, сократить риск и улучшить контроль сахарного диабета 2 типа.
Журнал Diabetes Care в 2016 году опубликовал статью, в которой призывал врачей обратить внимание на то, что у женщин с диабетом 1 типа существует высокий риск заболевания СКПЯ. По статистике, 25% женщин с этим заболеванием имеют также синдром поликистозных яичников. Обследования на наличие СКПЯ не входят в перечень обязательных тестов при диабете 1 типа, а причины взаимосвязи этих двух заболеваний ещё не выявлены, однако, знать об этом нужно уже сейчас.
Помимо сахарного диабета 2 типа при синдроме поликистозных яичников могут развиваться и другие заболевания:
повышенный уровень холестерина в крови
рак эндометрия матки
Лечение синдрома поликистозных яичников
Точная причина возникновения СКПЯ неизвестно, и соответственно не может быть устранена. Каждый случай подбора лечения индивидуален в зависимости от симптомов и сопутствующих заболеваний. В медицинской практике применяются следующие методы:
изменение образа жизни. Регулярные физические нагрузки и здоровое питание помогают снизить риск развития болезней сердца и предотвратить сахарный диабет 2 типа.
приём гормональных контрацептивов помогает нормализовать баланс женских половых гормонов и тестостерона. Также данные препараты защищают от риска развития рака эндометрия, избавляют от сыпи и появления волос в неожиданных местах. Следует отметить, что принимать гормональные контрацептивы можно только по назначению врача, так как они могут ухудшить контроль диабета.
приём антиандрогенов помогает избавиться от ненужных волос и угревой сыпи;
метформин увеличивает чувствительность тканей к инсулину, помогает лучше контролировать уровень сахара в крови при нарушениях толерантности к глюкозе и сахарном диабете 2 типа;
хирургическое вмешательство и приём специальных лекарств требуются для стимуляции овуляции при планировании беременности.
Киста надпочечника – редкое заболевание, которое характеризуется образованием в надпочечнике полой структуры одно- или многокамерного типа, заполненной жидкостью. Оно протекает бессимптомно – о том, что в надпочечнике появилось образование, человек обычно узнает в ходе ультразвукового исследования. Зачастую кисты закладываются еще в период эмбрионального развития. Крупные образования обычно удаляют хирургическим путем, за небольшими будет достаточно просто наблюдать.
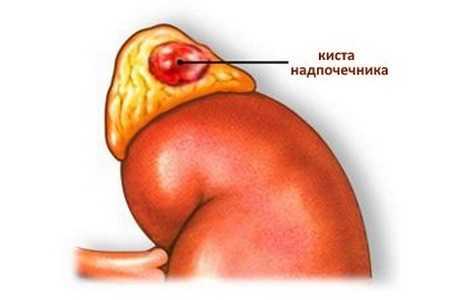
Особенности патологии
Надпочечники – это эндокринные железы, которые располагаются над полюсами почек и отвечают за продуцирование целого набора гормонов. Также они обеспечивают нормальную приспосабливаемость организма к стрессам и регулируют метаболизм. Киста, которая образуется в данных органах, представляет собой гормонально не активное доброкачественное образование. Клинические проявления асимптоматичны, поэтому образование обнаруживают на УЗИ (человека беспокоит какое-либо заболевание брюшной полости, он отправляется на УЗИ, где врач диагностирует опухоль надпочечника).
Киста надпочечника имеет четкие контуры, овальную или круглую форму. Стенки эхогенные, не толстые, содержимое образования ахэногенное, их внутренняя поверхность в норме гладкая. Почему симптомы проявляются крайне редко? Дело в том, что киста надпочечников не влияет на продуцирование гормонов и, соответственно, гормональный фон не изменяет. Поэтому в течение длительного периода человек чувствует себя так же, как раньше, и поводов для беспокойства у него не возникает.
Кистозные образования надпочечников бывают разных размеров, имеют те или иные морфологические признаки. Они очень крупные? В таком случае клинические проявления могут быть довольно сильно выраженными.
В зависимости от морфологических признаков, доброкачественные опухоли делятся на:
- Эпителиальные – они выстилаются цилиндрической тканью, эпителием либо клетками почки.
- Эндотелиальной – появляется в результате эктазии сосудов лимфы и крови.
- Паразитарной – ее образование вызывают гельминты эхинококка.
- Пвсевдокистой – псевдокиста является последствием кровоизлияния либо опухоли железы.
Кистозные образования обычно одиночные и локализуются с одной стороны (это может быть киста правого или левого надпочечника). Множественные и двусторонние поражения тоже встречаются, но мало.
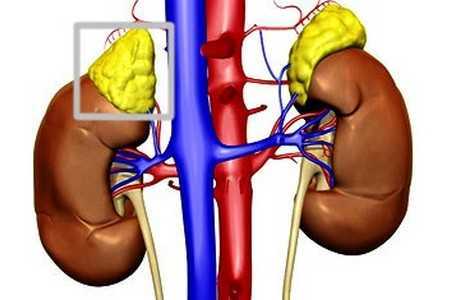
Чаще всего кистообразные образования одиночные
Симптомы
Как мы уже выяснили, при наличии кистозных опухолей надпочечников выраженных симптомов почти никогда нет. Исключение составляют случаи, когда образование имеет значительные размеры. При крупных кистах пациенты могут жаловаться на:
- Тянущие боли, неприятные ощущения в пояснице.
- Может бывать чувство сдавленности в брюшине.
- Повышенное артериальное давление.
- Болевые ощущения в месте локализации кисты (болит бок).
Эти проявления возникают в результате нарушения работы почек, передавливания почечной артерии. Боль обычно ноющая, то появляется, то проходит.
Диагностика
Труднее всего диагностировать крупные кистозные опухоли – главная сложность состоит в определении их принадлежности к определенному органу. Иногда только в ходе вскрытия умершего врачи выясняют, что на поверхности одного надпочечника была локализована киста или, например, при удалении псевдокисты поджелудочной железы хирург обнаруживает эпителиальную кисту на одном из надпочечников. Тип стенок при этом может быть любым (фиброзный, гладкий).
В рамках диагностического обследования врач исключает наличие других патологий:
- Липосаркомы.
- Околонадпочечниковой аневризмы.
- Забрюшинной тератомы.
- Злокачественных почечных опухолей.
- Метастаз.
Если возникли трудности с определением места локализации кисты, врач направляет пациента на МРТ. Дополнительно может потребоваться исследование гормонального фона.
Лечение
Обнаружена киста на надпочечнике – что теперь делать? Вырезать ее есть смысл только крупные опухоли – если диаметр образования не превышает 4 см, достаточно будет следить за ее развитием. Но если образование начнет активно увеличиваться, возможно развитие гнойного воспаления или разрыва пузыря. Удаленный пузырь может в будущем появляться снова, поэтому удаление производится только в том случае, если других вариантов не остается.
Если диаметер опухоли не превышает 4 см, ее не обязательно вырезать
Практикуются ли в лечении кистозных опухолей надпочечников консервативные способы? На сегодняшний день не практикуются. Самыми успешными считаются такие методы как:
- Цистэктомия – удаление хирургическим путем кистозного образования вместе с оболочкой.
- Парциальная адреналэктомия – в данном случае киста удаляется, но здоровые ткани сохраняются.
Анализ структуры опухоли делается непосредственно в процессе удаления – его результаты позволяют адекватно завершить операцию.
К гормонально-неактивным доброкачественным кистам, которые имеют небольшие размеры, используется лапароскопический доступ. Применение эндоскопических методик позволяет сокращать срок реабилитации к минимуму.
Заключение
Кистозные образования в надпочечниках встречаются нечасто и обычно никак не дают о себе знать. Главным способом диагностики является УЗИ, но для определения принадлежности образования к тому или иному органу врач может направить пациента на МРТ. Удалять кисту есть смысл только в том случае, если она имеет крупные размеры, злокачественный характер или активно растет. В остальных случаях за ней будет достаточно просто наблюдать.
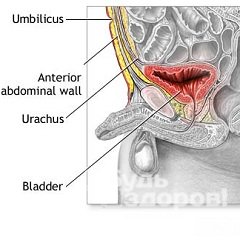
В урологии кисту урахуса рассматривают как эмбриональный порок развития мочевой системы. Урахусом называют мочевой проток, соединяющий мочевой пузырь с плацентой через пуповину, при внутриутробном развитии плода. В норме примерно на 4-5 месяце беременности урахус, который у зародыша представляет собой трубчатое образование, зарастает, образуя срединную пупочную связку. У детей и взрослых на этом месте можно увидеть облитерированное (заросшее) бесполостное тканевое образование, тянущееся от верхушки мочевого пузыря до пупка между поперечной фасцией и брюшиной. Бывают случаи, когда полного сращения не происходит – урахус срастается только около пупка и около мочевого пузыря, но в средней своей части остается полым. В результате развивается описываемая киста. Непосредственные факторы, которые являются причиной незаращения мочевого протока, достоверно не установлены.
Таким образом, киста урахуса представляет собой кистозную полость, которая образуется в результате частичного незаращения эмбрионального мочевого пузыря, т.е. урахуса (отсюда и название). Заполнено образование слизистым секретом, серозным экссудатом, меконием, мочой.
Длительное время киста может не увеличиваться в размерах, не давая о себе знать, и обнаруживаться только во взрослом возрасте. Если же она увеличивается, то может достигнуть величины кулака взрослого мужчины. Чаще всего полость является замкнутой, но бывают случаи, когда она сообщается с мочевым пузырем или наружной средой через тонкий свищевой ход, тогда через пупок выделяется наружу моча.
Согласно статистике, мужчины этой патологии подвержены в 3 раза чаще, чем женщины.
Симптомы кисты урахуса
Небольшие невоспаленные образования обычно бессимптомны, а выявляются в ходе физикального осмотра.
Если же происходит инфицирование или абсцедирование, симптомами кисты урахуса является клиника гнойно-воспалительного процесса. Кистозное образование при этом увеличивается в размерах, в результате чего сдавливает мочевой пузырь и кишечник, вызывая дизурические расстройства, метеоризм и запоры.
Осложненное течение заболевания сопровождается повышением температуры тела, общей интоксикацией организма, абдоминальными болями, гиперемией кожи под пупком, отечностью и болезненностью передней брюшной стенки.
Нагноившаяся киста может прорваться в мочевой пузырь (с образованием свища), в брюшную полость (с развитием перитонита) или через брюшную стенку (с развитием пупочного свища). В последнем случае симптомами кисты урахуса являются периодические выделения из околопупочного отверстия гноя, мокнутие и раздражение кожи, гнойное воспаление пупка и окружающих его тканей (омфалит), не поддающееся лечению.
При натуживании и надавливании в области пупочного кольца количество гнойных выделений увеличивается.
Диагностика кисты урахуса
Крупная киста имеет вид опухолеподобного образования, расположенного между пупком и лобком, и обнаруживается при пальпации через переднюю брюшную стенку.
В ходе диагностики заболевания большое значение имеет дифференцирование кисты урахуса от пупочной кисты, дивертикула мочевого пузыря и грыжи передней брюшной стенки. С этой целью пациентам назначают цистографию, цистоскопию, УЗИ мочевого пузыря, компьютерную или магнитно-резонансную томографию.
Также всем пациента показано прохождение фистулографии (разновидности контрастного рентгеновского исследования) – она позволяет определить, сообщается ли незаросший мочевой проток с мочевым пузырем.
При прорыве или нагноении кисты чаще всего пациенты поступают в больницу с клиникой острого живота, поэтому правильный диагноз удается установить только методом диагностической лапароскопии или лапаротомии.
Лечение кисты урахуса, операция
Как было сказано выше, при наличии данного кистозного образования имеется опасность развития абсцесса, который может прорваться, поэтому единственный метод лечения кисты урахуса – операция по ее удалению.
Хирургическое вмешательство проводится при отсутствии воспалительных процессов под общим наркозом и подразумевает полное удаление кистозного образования и санацию полости.
Для снятия воспалительных процессов, а также при развитии омфалита и образовании пупочного свища сначала проводится курс консервативной терапии, включающий прием антибиотиков, ультрафиолетовое излучение и др. И только после стихания воспаления показано хирургическое вмешательство.
В случае абсцедирования осуществляется срочное вскрытие и дренирование полости абсцесса и только после этого выполняется стандартная операция по иссечению.
Повышенный сахар в крови (гипергликемия)– это патологическое состояние, характеризующееся уровнем глюкозы более 5,5 ммоль/л. Причиной могут выступать физиологические изменения в организме, стресс, а также нарушение углеводного обмена. Клиническая картина зависит от степени гипергликемии и общего состояния здоровья пациента. При резком повышении уровня глюкозы важно оказать своевременную помощь: промедление в таком случае грозит развитием гипергликемической комы.

Причины
Повышение сахара в крови может быть вызвано различными факторами. Многие полагают, что скачок глюкозы наблюдается только после употребления сладостей. Однако на концентрацию глюкозы также влияют физическая активность, психоэмоциональное состояние, функционирование внутренних органов и питание. Выделяют ряд провоцирующих факторов гипергликемии.
Наиболее вероятной причиной повышения уровня сахара у мужчин выступает нарушение функционирования поджелудочной железы. В результате патологических изменений в кровь поступает недостаточное количество инсулина. Гормон не справляется с транспортировкой молекул глюкозы к мышцам или жировым клеткам, что способствует развитию гипергликемии.
Послужить причиной патологии может чрезмерная концентрация гормона роста в организме. Высокие мужчины в большей степени подвержены гипергликемии.
Спровоцировать рост сахара могут вредные привычки (курение или алкоголизм), прием лекарственных препаратов без предварительной консультации с врачом, недостаточные физические нагрузки или слишком тяжелый труд. Стать причиной гипергликемии у мужчин могут синдром Кушинга, нарушение функционирования почек, печени, кишечника или желудка. Часто скачок сахара наблюдается у больных после перенесенного инсульта, эпилептического припадка и сердечного приступа.
У женщин чаще всего причиной патологии выступает нарушение питания – злоупотребление высокоуглеводными продуктами, сладостями и мучными изделиями. Повышение сахара наблюдается в предменструальный период, при приеме пероральных контрацептивов, а также во время беременности, что обусловлено гормональными изменениями в организме.
Спровоцировать гипергликемию могут сахарный диабет, заболевания органов пищеварительной системы (в частности, желудка и кишечника) и нарушение функционирования внутренних органов.
Еще одна причина повышения уровня сахара в крови -волнение. Во время стресса чересчур активно синтезируются гормоны кортизол, адреналин и норадреналин, ускоряется процесс распада гликогена и синтез новых молекул глюкозы печенью. Повышают риск развития гипергликемии свободные радикалы, которые вырабатываются во время стресса, разрушают рецепторы тканей к инсулину и снижают его эффективность.
Симптомы
Признаки гипергликемии достаточно яркие, и их появление должно вызвать тревогу. Наиболее частый и верный признак – сильная жажда, которую невозможно утолить, несмотря на большое поступление жидкости в организм. Симптом сопровождается сухостью во рту.
В результате большого содержания жидкости в организме учащаются позывы к мочеиспусканию. Особый дискомфорт это доставляет в ночное время, что приводит к нарушению сна.
При повышенном сахаре наблюдаются аритмия и зуд кожных покровов. Человек жалуется на быструю утомляемость, повышенную раздражительность и невозможность трудиться в прежнем режиме. Несмотря на хороший аппетит и достаточное употребление пищи, вес активно уменьшается.
Должны насторожить долгонезаживающие раны. Наблюдаются быстрое падение зрения, частое онемение конечностей, затрудненное дыхание и тошнота, сопровождающаяся рвотой. Человека тревожат частые приступы головной боли, слабость и неприятный запах ацетона изо рта.
У женщин дополнительно могут наблюдаться сильный зуд в области гениталий, повышенная ломкость ногтей и выпадение волос, кожа становится слишком сухой и шелушащейся. Нередко развивается нефропатия. У мужчин возникает сильный зуд в области паха и анального отверстия, ухудшается потенция, может наблюдаться воспаление крайней плоти.
При обнаружении хотя бы нескольких признаков следует проконсультироваться с врачом и сдать анализ крови на сахар. Это позволит своевременно выявить патологические изменения и начать полноценное лечение.
Повышенный сахар у ребенка
Нормы уровня глюкозы в детском возрасте отличаются. Дети склонны к более низким показателям, поэтому говорить о гипергликемии следует при уровне глюкозы свыше 4,4 ммоль/л у малышей до года и более 5,0 ммоль/л в возрасте 1–5 лет. У детей, переступивших пятилетний рубеж, нормой сахара в крови служит показатель 3,5–5,5 ммоль/л.
Причиной повышенного сахара в крови у детей могут послужить наследственная предрасположенность, частые стрессы, переутомления, нестабильная психоэмоциональная обстановка в семье или коллективе. Повышает риск развития патологии неправильное питание: увлечение конфетами и другими сладостями, полуфабрикатами, сладкой газировкой и фастфудом.
В младенчестве причинами гипергликемии выступают раннее введение прикорма, в частности, коровьего молока и зерновых культур, недостаток витамина D и употребление грязной воды.
В детстве привести к повышению сахара могут инфекционные болезни – краснуха и корь. Реже провоцирующим фактором выступает грипп.
Диагностика
Для выявления гипергликемии требуется консультация терапевта и эндокринолога. Чтобы точно определить наличие патологии, проводится анализ крови на глюкозу, который сдается натощак. За сутки до процедуры нужно отказаться от повышенных физических нагрузок, переедания и употребления спиртного. Также следует прекратить прием лекарственных препаратов, предварительно обсудив этот шаг с врачом. Утром перед забором крови нельзя ничего есть и пить, иначе результаты будут недостоверными.
В ряде случаев назначается дополнительная диагностика. Это может быть анализ крови на сахар с нагрузкой, исследование мочи и гормонального фона, УЗИ внутренних органов, КТ или МРТ для выявления причины развития патологии. Также может быть проведен анализ крови из вены на уровень глюкозы. Такое исследование не требует специальной подготовки и проводится натощак или через два часа после еды.
Отклонение от нормы в результатах анализа может указывать на развитие сахарного диабета, хронического панкреатита, заболеваний эндокринной системы или печени. При получении неудовлетворительных результатов следует пройти полное медицинское обследование.
Лечение
Чтобы привести в норму уровень сахара в крови, применяется комплексный подход, который включает коррекцию питания и образа жизни, а также прием лекарственных препаратов. Лечение назначается врачом и проводится под его постоянным наблюдением и периодическим контролем уровня глюкозы.
Важной составляющей эффективной терапии выступает диета. При повышенном сахаре рекомендуется есть часто и небольшими порциями. Основу рациона должны составлять злаки, овощи (кроме картофеля), нежирное отварное или запеченное мясо и рыба, молочная и кисломолочная продукция с низким процентом жирности, морепродукты, бобовые и несладкие фрукты. В небольшом количестве можно употреблять полезные сладости – зефир, пастилу и мед.
Следует исключить из рациона сдобу, молочные супы с манкой и рисом, жаренное на масле мясо и рыбу, сыры, макароны, сливки и творог с добавками. Под запрет попадают конфеты, печенье и торты. Не стоит употреблять сладкие газированные напитки и алкоголь.
Важную роль играет соблюдение питьевого режима. При повышенном сахаре рекомендуется выпивать минимум 2 л воды в день. Необходимо избегать стрессов и сильных эмоциональных переживаний.
Людям, страдающим гипергликемией, рекомендованы физические нагрузки. Даже элементарные упражнения способствуют снижению уровня сахара в крови, улучшают настроение и нормализуют метаболические процессы в организме. Необходимо уделять физкультуре хотя бы 20–40 минут ежедневно. Это может быть утренняя зарядка, пешая прогулка, пробежка, плавание, езда на велосипеде, занятия фитнесом и прочее. Важно, чтобы такие тренировки приносили удовольствие, поднимали настроение и дарили заряд бодрости.
В качестве медикаментозной терапии могут применяться таблетки, способствующие снижению сахара в крови. Дополнительно назначаются препараты, стимулирующие работу поджелудочной железы, повышающие чувствительность к инсулину и др. При диагностировании сахарного диабета 1 типа назначаются инъекции инсулина. Такая терапия проводится пожизненно.
Профилактика
Предупредить рост сахара в крови поможет соблюдение простых правил. Ограничьте употребление быстрых углеводов, откажитесь от алкоголя, копченостей и сладостей, регулярно занимайтесь спортом.
Если в семейном анамнезе есть больные сахарным диабетом, важно более тщательно следить за своим здоровьем и образом жизни. Необходимо нормализовать вес и поддерживать его на оптимальном уровне, отказаться от пагубных привычек и избегать стрессов. При развитии гипергликемии следует проконсультироваться с врачом.
Повышенный сахар в крови указывает на патологические процессы в организме, которые должны быть своевременно выявлены и устранены. Людям, склонным к гипергликемии, нужно знать основные признаки, чтобы своевременно обратиться к врачу и избежать серьезных осложнений.

- Нарушение глюкозного метаболизма
- Нормы сахара в крови
- Причины увеличения сахарных показателей
- Симптомы гипергликемии
- Опасные последствия гипергликемии
- Основные способы стабилизации гликемии
- Итоги
- Видео по теме
Уровень глюкозы в кровотоке человека обозначается медицинским термином гликемия. Повышенный сахар в крови называется гипергликемия, пониженный – гипогликемия.
Нарушение глюкозного метаболизма
Чтобы понять, почему поднимается уровень сахара, необходимо определить конкретное нарушение в процессе углеводного метаболизма. Глюкоза – это моносахарид, активно питающий мозг и дающий энергию всему организму. Она образуется из аминокислот съеденных белков и полисахаридов, полученных из углеводных продуктов.
В здоровом организме после резорбции (всасывания) моносахарида в системный кровоток его основная часть вступает во взаимодействие с инсулином. Гормон поджелудочной железы перемещает молекулы глюкозы в клетки и ткани организма. Для покрытия физических и умственных энергозатрат необходима своевременная доставка моносахарида, его адекватное восприятие клетками и рациональный расход.
Сбой отлаженного механизма вызывает:
- временное ингибирование или полную остановку синтеза инсулина клетками поджелудочной железы;
- снижение клеточной сенсорности (чувствительности) к гормону, иначе – инсулинорезистентность.
В том и другом случае избыток глюкозы аккумулируется в крови, что чревато развитием сахарного диабета.
Нормы сахара в крови
Содержание сахара в крови вариабельно на протяжении суток. Какой бывает концентрация глюкозы, зависит от состава употребляемой пищи, степени двигательной активности, нервно-психологического состояния. Индикатором углеводного обмена считаются утренние показатели сахара в крови, взятой на голодный желудок.
Для постпрандиальной гликемии (уровень глюкозы поле принятия пищи) характерны более высокие показатели. Нормы содержания глюкозы в плазме крови регламентированы референсными значениями клинико-диагностической гематологии. За единицу измерения гликемии принята молярная масса глюкозы в литре крови (ммоль/л).
Чтобы определить уровень сахара, необходимо сдать анализ капиллярной (из пальца) или венозной крови. Разница показателей составляет 12%. При здоровом углеводном обмене содержание глюкозы в крови натощак имеет стабильное значение относительно гомеостаза организма (постоянства внутренней среды).
Для капиллярной крови приняты значения 3,3–5,5 ммоль/л, для венозной биологической жидкости – 3,7 – 6,1 ммоль/л. После принятия пищи уровень глюкозы увеличивается, поскольку образованная из съеденных продуктов глюкоза попадает в кровоток. Самый высокий сахар в крови регистрируется спустя час поле принятия пищи.
В капиллярной крови нормальные значения составляют 8,9 ммоль/л. Оптимальный уровень постпрандиальной гликемии измеряется через 2 часа после еды. Результаты крови из пальца не должны превышать 7,8 ммоль/л, из вены – 8,7 ммоль/л. Вечером сахар может незначительно подниматься, что обусловлено физическим напряжением, которое испытывает организм в течение дня.
Перед отходом ко сну значения 5,7–5,8 ммоль/л считаются нормальными. Максимально низкий уровень глюкозы – 3,9 ммоль/л, фиксируется в промежутке с 2-х до 4-х часов утра. У детей нормативные показатели немного отличаются от взрослых, что обусловлено становлением гормональной и иммунной системы.
| Возраст | до 1 месяца | до года | до 3-х лет | до 7 лет | до 14 лет |
| Норма | 2,7–4,4 | 2,8–4,4 | 3,5–4,5 | 3,3–5,3 | 3,5–5,4 |
Незначительное увеличение концентрации глюкозы допускается:
- У людей, перешагнувших шестидесятилетний рубеж. Повышение значений до 6,6 ммоль/л не считается анормальным из-за возрастного снижения чувствительности тканей организма к воздействию инсулина.
- В менопаузу и период, предшествующий женскому климаксу. Переживая кардинальную гормональную перестройку, организм испытывает стресс и утрачивает контроль над восприятием инсулина. Утренние показатели сахара могут сравняться с вечерними значениями.
- У женщин, вынашивающих ребенка. Смещение нижней границы до 5,1 ммоль/л связано со сменой гормонального статуса. Активность полового гормона прогестерона, ответственного за сохранение плода, частично подавляет выработку инсулина, а лишний вес препятствует его правильному усвоению.
Во всех других случаях ненормированные результаты являются основанием для проведения дополнительной диагностики. Очень важно своевременно узнать истинную причину нестабильной гликемии. Это может помочь предотвратить развитие сахарного диабета второго типа.
Причины увеличения сахарных показателей
Гипергликемия возникает вследствие патологических эндогенных нарушений (внутри организма) или под влиянием физиологических факторов. Последние обусловлены особенностями образа жизни и индивидуальных пристрастий.
Эндокринная патология характеризуется стабильной гипергликемией на фоне нарушения углеводного метаболизма. В эндокринологии выделяют три основных типа болезни с соответствующими причинами переизбытка сахара в крови:
- Инсулинозависимый первый тип. Прогрессирует у детей и подростков вследствие прекращения производства инсулина клетками поджелудочной железы. Причинами инсулиновой недостаточности выступает генетическая предрасположенность либо нарушения аутоиммунного характера.
- Инсулиннезависимый второй тип. Развивается у взрослых людей (чаще после 40 лет) по причине неспособности клеток адекватно воспринимать инсулин. Факторами формирования инсулинорезистентности являются хронические болезни печени и поджелудочной железы, ожирение, алкоголизм.
- Гестационный сахарный диабет (ГСД). Возникает в перинатальный период у 4–6% женщин по причине гормонального сбоя, повышенной потребности в глюкозе во время беременности. При правильной терапевтической тактике ГСД устраняется после родоразрешения.
Сахарный диабет 1 и 2 типа относится к необратимым болезням. При подтверждении диагноза пациенту назначается пожизненное лечение гипогликемическими медикаментами. Преддиабет представляет собой состояние организма, при котором нарушено восприятие (толерантность) к глюкозе.
Сахар натощак повышен до 6,1 ммоль/л, что является анормальным, но не характеризует истинную диабетическую гипергликемию. В отличие от сахарного диабета преддиабет можно ликвидировать при условии своевременной диагностики.
Кроме диабета, концентрация глюкозы может повышаться при других хронических заболеваниях:
- патологии поджелудочной железы и печени (панкреатит, панкреонекроз, гемохроматоз, муковисцидоз, гепатит, цирроз, жировой гепатоз);
- гиперсинтез или дефицит гормонов надпочечников и щитовидной железы (синдром Конна, тиреотоксикоз, Базедова болезнь, синдром Кушинга);
- гипертония 2 и 3 стадии, кардиологические болезни;
- панкреатэктомия в анамнезе (операция по удалению поджелудочной железы).
На показатель гликемии частично влияет ЧМТ (черепно-мозговые травмы) области гипоталамуса, контролирующего эндокринную деятельность.
Выделяют следующие причины повышенного сахара в крови, не связанные с отклонениями в работе внутренних органов:
- Неконтролируемое употребление спиртного. Этанол вызывает деструкцию клеток поджелудочной железы, а значит, нарушается синтез инсулина – главного поставщика глюкозы.
- Дистресс (постоянные нервно-психологические перегрузки). Состояние характеризуется повышенным производством адреналина, норадреналина и кортизола. Данные гормоны надпочечников ингибируют выработку инсулина. Если их уровень поднялся, концентрация инсулина, соответственно, снизилась, и глюкоза осталась неизрасходованная.
- Гастрономические пристрастия. Большое количество простых углеводов (кондитерских изделий, выпечки, сладких напитков) в рационе способствует набору лишних килограммов. При висцеральном ожирении глюкоза не может проникнуть в клетки, поскольку ткани утрачивают способность адекватно воспринимать инсулин, а сосуды забиты излишками холестерина.
- Некорректная гормонотерапия. На фоне длительного приема гормоносодержащих лекарственных препаратов нарушается механизм производства собственных гормонов организма.
- Гиподинамический образ жизни, сопряженный с нездоровым пищевым поведением. При низкой физической активности образованная глюкоза не расходуется, а концентрируется в кровотоке.
- Полиавитаминоз группы В и D. Дефицит витаминов неизменно приводит к сбою всех обменных процессов в организме, в том числе углеводного обмена.
Независимо от причины происхождения выявленная гипергликемия говорит о нарушении функциональных способностей организма. Своевременная диагностика первопричины увеличения глюкозных показателей в крови значительно повышает шансы сохранить здоровье.
- Отказом от вечернего приема пищи. Голодный организм высвобождает резервы гликогена – полисахарида, хранящегося в печени.
- Обилием сладостей, съеденных перед сном (показатель повысился из-за чрезмерного количества сахара, который не расходовался во время сна).
- Передозировкой гормоносодержащих лекарств. У женщин это может быть неправильно подобранный вид оральных контрацептивов.
Резкое повышение сахара может вызвать ночной приступ гипогликемии, спровоцированный алкогольным отравлением.
Симптомы гипергликемии
Прислушаться к организму следует при перманентном проявлении следующих симптомов:
- Снижение физической выносливости и замедление мозговой деятельности. Повышенная слабость и утомляемость – это результат недостаточного снабжения глюкозой клеток головного мозга, нервных и мышечных волокон.
- Цефалгический синдром (иначе – головные боли). При избытке сахара тотально нарушается циркуляция крови, что снижает снабжение органов кислородом и поднимает АД (артериальное давление). В дополнение могут беспокоить приступы тошноты, не сопровождаемые диспепсией (затруднительным пищеварением).
- Хроническое расстройство сна со смещением ритма выработки гормонов (дисания). Выраженными проявлениями является позднее засыпание, трудности утреннего подъема, вызванные неполноценной работой ЦНС (центральной нервной системы), нуждающейся в глюкозе.
- Полифагия (чрезмерный аппетит). При дефиците инсулина или инсулинорезистентности гипоталамус утрачивает контроль над ощущением сытости. Человек начинает кушать часто и много, при этом из-за нарушения метаболизма масса тела может не изменяться.
- Полидипсия – синдром постоянной жажды. При содержании глюкозы выше нормы требуется увеличенное количество жидкости. Противясь обезвоживанию, организм требует полонения запасов воды, в противном случае начинает вытягивать влагу из клеток кожи и внутренних органов.
- Поллакиурия – частые позывы к мочеиспусканию. Повышение сахара в крови нарушает почечную функцию обратного всасывания свободной жидкости. На фоне повышенных объемов употребляемой воды опорожнение мочевого пузыря учащается.
- Нарушение сердечного ритма. Высокое давление и недостаточное кислородное обеспечение при гипергликемии приводят к тахикардии (учащенному сердцебиению).
- Ослабление иммунитета, выраженное частыми простудными заболеваниями.
Гипергликемия проявляется не только соматическими симптомами, но и внешними изменениями. К основным визуальным признакам относятся:
- Сухость и шелушение кожи, снижение ее способности восстанавливаться после повреждений, появление гиперкератоза (грубых мозолей на стопах). При повышении сахара в крови затрудняется отток тканевой жидкости, нарушается обмен веществ в кожных покровах.
- Телеангиэктазия (сосудистые звездочки на ногах). Мельчайшие кристаллы сахара забивают и разрушают капилляры.
- Ломкость ногтей и истощение волос. Сбой обменных процессов препятствует полноценному всасыванию питательных веществ и витаминов.
При повышенном содержании глюкозы нарушается взаимодействие эндокринной и вегетативной нервной системы, вследствие чего теряется контроль над теплообменом. Это проявляется синдромом повышенной потливости (гипергидроза).
Опасные последствия гипергликемии
Чем грозит гипергликемия? Прежде всего стабильно высокий уровень глюкозы – это риск развития сахарного диабета второго типа. Кроме того, при ненормированном содержании сахара в крови человек утрачивает полноценную способность жить и работать. Гипергликемия провоцирует:
Опасными осложнениями нестабильной гликемии являются острые состояния гипергликемического и гипогликемического криза, которые могут закончиться комой. Высокий уровень сахара у беременных женщин угрожает преждевременным родоразрешением, самопроизвольным прерыванием или замиранием беременности. Преддиабетическое состояние нуждается в срочной коррекции.
| Название | Пораженная система | Возможные последствия |
| диабетическое поражение капиллярного русла | церебральные, периферические коронарные сосуды | инсульт, инфаркт, атеросклеротическая ангиопатия, синдром диабетической стопы, ишемическая болезнь сердца, |
| нефропатия | почки | отмирание почечных клубочков (гломерулосклероз), хроническая почечная недостаточность |
| ангиопатия нижних конечностей | поверхностные и глубокие вены ног | трофическая язва, диабетическая стопа, гангрена |
| ретинопатия | органы зрения | катаракта, слепота |
| энцефалопатия | ЦНС, головной мозг | слабоумие (деменция), инсульт |
Учитывая серьезность диабетических осложнений, лечить повышенный сахар необходимо с момента возникновения данного нарушения.

Основные способы стабилизации гликемии
Если при дополнительном обследовании диагностирован сахарный диабет, лечение назначает врач-эндокринолог. При выборе терапевтического курса и конкретного лекарства учитывается тип диабета, стадийность гипергликемии, наличие хронических заболеваний, возраст, ИМТ (индекс массы тела) и иные индивидуальные особенности.
Строго соблюдая рекомендации лечащего врача, заболевание можно держать под контролем и максимально отсрочить развитие осложнений. Что делать при подтверждении преддиабетического состояния? Чаще всего для нормализации показателей глюкозы достаточно скорректировать рацион.
Привести в норму уровень глюкозы можно с помощью применения рецептов народной медицины. Популярные у диабетиков растения, обладающие гипогликеммическими свойствами, – это имбирь, корица, трава галеги, лавровый лист и др. Снизить сахар помогают регулярные занятия физкультурой и прогулки на свежем воздухе.
Итоги
Согласно нормам клинической медицины, в крови должно содержаться определенное количество глюкозы. При здоровом углеводном обмене нормальные показатели сахара натощак составляют 3,3–5,5 ммоль/л. Повышенный сахар в крови является основным диагностическим критерием сахарного диабета и преддиабета.
Количество глюкозы в крови часто увеличивается на фоне хронических болезней органов пищеварения (поджелудочной железы и печени). К непатологическим факторам, влияющим на сахарный уровень, относятся:
- алкоголизм;
- несбалансированное меню;
- лишний вес;
- психоэмоциональная нестабильность.
Для уточнения точной причины гипергликемии пациенту необходимо дополнительное обследование и консультация врача-эндокринолога. Нормализовать сахар в крови помогают назначенные врачом гипогликемические медикаменты, диабетическая диета, средства народной медицины и рациональные физические нагрузки.
Читайте также:

