Киста после лапароскопии желчного пузыря
Киста желчного пузыря в первичной форме относится к неинфекционной патологии. Как и любая доброкачественная полость, она имеет стенки и внутреннее содержимое. Существует несколько факторов, которые провоцируют развитие кисты в желчном пузыре. Отсутствие симптомов на ранней стадии приводит к её значительному росту. Постепенно происходит сдавливание соседних тканей и полная закупорка желчевыводящих путей, что и становится причиной появления выраженных признаков.

Отсутствие симптомов на ранней стадии приводит значительному росту желчной опухоли.
Причины образования
Нарушение работы желудочно-кишечного тракта. Сбой в работе ЖКТ вызван неправильным питанием, употреблением большого количества вредной пищи или алкоголя. Ухудшение работы в протоках нередко происходит из-за больших перерывов между едой.

Закупорка желчного протока.
Застой желчи. Увеличению желчного пузыря способствуют врождённые патологии, например, дискинезия протоков, полипы или аномальное строение желчевыводящих путей. Нарушение связано и паразитарным поражением. На фоне жизнедеятельности гельминтов происходит скопление жидкости, выделяемой печенью.
Также существуют и неспецифические факторы, которые провоцируют рост кисты не только на пузыре. Длительный и бесконтрольный приём сильнодействующих препаратов, стойкое понижение иммунитета, частые инфекционные заболевания. Иногда застой желчи и последующее развитие кисты связано с беременностью. Матка увеличивается в размерах, сдавливая орган.
Влияние кисты на функционирование органа
При небольших размерах кисты отсутствуют симптомы, он продолжает стабильно работать. Первые проблемы начинаются при бесконтрольном росте капсулы. Стенки органа находятся в постоянном натяжении. Он осуществляет попытки постоянно вывести желчь, сокращаясь и расслабляясь. Это серьёзная нагрузка на орган может привести к его переполнению.

Крупные кисты могут спровоцировать сильное истончение стенок, в дальнейшем происходит их разрыв.
Содержимое кисты представлено желчной слизистой и экссудатом. При поражении стенок инфекционным агентом развивается воспалительный процесс. Увеличение органа в размерах приводит к нарушению его функциональности. Он постепенно деформируется, а его стенки растягиваются. Крупные кисты в желчном пузыре могут спровоцировать сильное истончение стенок, в дальнейшем происходит их разрыв. Основным осложнением такого процесса выступает перитонит. Излитие содержимого в брюшную полость вызывает обширное поражение тканей.
Симптомы
Изначально симптомы кисты желчного пузыря отсутствуют. При формировании хронической стадии патологии начинается первый дискомфорт, который часто списывают на обычное расстройство пищеварительной системы.
Пациент определяет у себя:

Боль, пучение в животе.
- боль, пучение в животе;
- тошноту, рвоту при употреблении определённых продуктов;
- постоянный дискомфорт под правым ребром;
- боль перемещается в область ключицы, усиливается при смене позы;
- ощущения становятся выраженными при нарушенном питании.
На фоне застоя желчи формируются камни в желчевыводящих путях и появляются сильные колики. У пациента отмечается постоянный понос, в отрыжке чувствуется привкус желчи. Закупоренные каналы вызывают механическую желтуху, склеры и кожные покровы приобретают интенсивный жёлтый оттенок.
Если присоединяется микробная инфекция к кисте, происходит скачкообразное повышение температуры. Иногда она может держаться несколько суток.
Диагностика
Инструментальную диагностику проводят для уточнения диагноза и дальнейшего лечения в клинике. Оперативное вмешательство производится только после сдачи пациентом ряда анализов.
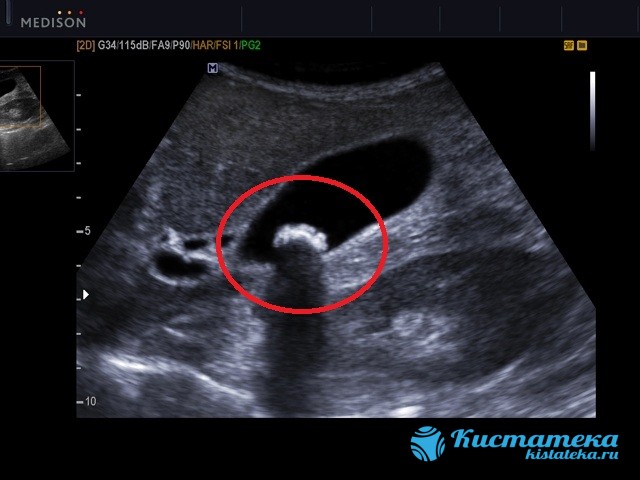
Определяют состояние желчного пузыря с помощью УЗИ. Метод определяет тип нароста, толщину капсулы, локализацию и размеры. Ультразвуковые волны передают информацию о содержимом капсулы, диаметре камней при холецистите.
Холангиопанкреатографию используют по назначению врача. Рентген с контрастной жидкостью позволяет увидеть чем заполнена киста. КТ или МРТ необходимо для более точной информации, которое было получено на УЗИ. Более обширные исследования необходимы для полного уточнения диагноза. Они показывают наличие полипов, мелких опухолей или рубцов.
Иногда при обследовании обнаруживают нарушение слизистой желудка. К фактору развития язвенной болезни желудка является заброс желчи в обратном направлении. Это может быть вызвано нарушением работы ЖКТ, грыжей и даже длительным приёмом спазмолитических препаратов.
Лечение
Только врач должен решать, нужна ли пациенту операция. Заниматься лечением пациента с кистой желчного пузыря может и гастроэнтеролог, и хирург.
Консервативная методика применяется на ранних стадиях развития кисты. Бескаменный холецистит удаляют с помощью диетического питания, желчегонных препаратов и трав. Пациенту не рекомендованы сильные физические нагрузки. В течение нескольких месяцев за небольшой капсулой в пузыре наблюдают. Если динамика роста усиливается, то медикаменты и диета не помогут в дальнейшем.
Холецистэктомия назначается всем пациентам, если киста достигает критического размера. Только полное удаление пузыря, продуцирующего желчь, приводит к выздоровлению.

Способы проведения холецистэктомии.
- Открытый метод. Брюшную стенку рассекают в том случае, если возникли осложнения. Обычно к лапаротомии прибегают при нагноении и выходе содержимого за пределы кисты. Если не провести операцию в срочном порядке, это угрожает здоровью и жизни пациента.
- Мини-доступ. Небольшой разрез делают, если в пузыре отсутствует воспалительный процесс, но есть камни. Для этого операционное поле сужают и работают только в области правого подреберья. В случае вскрытия пузыря с желчью хирурги могут перейти на лапаротомию.
- Лапароскопия. Современный метод применяется для удаления кист, полостей и органов. Для этого используют специальные инструменты, которые вводят через небольшие отверстия. Поражённый орган кладут в специальный контейнер и удалят наружу.
Все виды операций проводят под общим наркозом. Предварительно пациент подготавливается к лечению. Необходимо соблюдать голодание на протяжении 12 часов перед введением анестезии, очистить кишечник и удалить лишнюю растительность на животе. После любой операции желчный пузырь с кистой отправляется на гистологическое исследование.
Восстановление и профилактика
Реабилитационный период зависит от возраста пациента, наличия хронических заболеваний и от того, каким способом проводился доступ к желчному пузырю. Восстановление происходит от 1 до 3 месяцев. На первом этапе пациенту необходимо принимать противомикробные препараты, анальгетики. Обязательно соблюдают диету.
Специального метода профилактики опухолей в желчном пузыре не применяют. Важным является ведение здорового образа жизни, периодическое посещение медицинских специалистов для своевременного выявления опасных отклонений в работе желудочно-кишечного тракта и их лечения.
Операция по вырезанию желчного пузыря носит название холецистэктомия. Она может выполняться с помощью разрезов живота или проколов в нем. В последнем случае хирургическое вмешательство именуется лапароскопия. Операция относится к малотравматичным, не требует длинных разрезов, осложнения появляются крайне редко.
Анатомические особенности желчного пузыря
Желчный пузырь – это небольшой орган, полый внутри и напоминающий мешок. Он локализируется под печенью. Пузырь имеет тело, небольшой узкий конец (шейку) и ее продолжение – проток, соединяющийся с таким же печеночным. Они сливаются в один общий – холедох, впадающий в тонкую кишку. В месте соединения протоков находится клапан, регулирующий вливание желчи.
Верх пузыря примыкает к печени, низ – к брюшине и покрыт соединительной пленкой. В средней части органа располагаются мышцы, помогающие выталкивать накопившуюся желчь. Внутри пузырь защищен слизистой оболочкой. Дно органа примыкает к стенке живота. Протоки разнятся по длине, количеству.
Основная функция пузыря – в накапливании желчи. Как только пищевой комок оказывается в желудке, субстанция выбрасывается в тонкую кишку. Пузырь опустошается рефлекторно. Без этого органа можно спокойно существовать, но качество жизни заметно снижается.
Лапароскопическая холицистэктомия: общее описание
Лапароскопия желчного пузыря – это удаление органа хирургическим методом. Иногда этот же термин применяется и для вылущивания образовавшихся конкрементов. Основная особенность лапароскопии – хирург проводит все манипуляции через проколы, в которые помещаются нужные инструменты. Видимость внутри брюшины обеспечивает лапароскоп. Это небольшая мини-видеокамера на длинном стержне, оснащенная ярким фонариком.
Лапароскоп вводится в проколотое отверстие, и картинка передается на внешний экран. По нему и ориентируется хирург во время операции. Различные манипуляции осуществляются троакарами. Это небольшие полые трубки, в которые помещаются нужные хирургические инструменты. На троакарах имеются специальные приспособления. С их помощью осуществляются манипуляции инструментами – прижигание, зажимание, разрезания и т.д.
Плюсы лапароскопии в сравнении с лапаротомией
Во время лапаротомии разрезается брюшная стенка, чтобы хирург мог видеть нужный орган. Эта операция называется лапаротомической. Перед ней лапароскопия имеет много преимуществ:
- небольшие послеоперационные кратковременные боли;
- вместо разрезов делаются проколы, что минимально повреждает ткани;
- грыжа образуется крайне редко;
- рубцы или швы малозаметны, иногда вовсе не видимы.
Также лапароскопическая операция по удалению желчного пузыря отличается коротким восстановительным периодом. Человек начинает ходить уже через шесть часов. В медучреждении он находится от 1-х до 4-х суток. Трудоспособность восстанавливается очень быстро. Лапароскопия и лапаротомия имеют одинаковую схему поэтапного выполнения операции. Обе выполняются по стандартным этапам.
Виды лапароскопических операций
Лапароскопия желчного пузыря бывает двух видов – иссечение органа либо вымывание из него конкрементов. Однако второй вариант сейчас почти не используется по ряду причин:
- Если конкрементов в пузыре много, то пузырь подлежит удалению, так как настолько деформирован, что не сможет выполнять свои функции. К тому же орган будет регулярно воспаляться, что влечет за собой появление других патологий.
- Если конкременты небольшие или их мало, то предпочтительны другие способы их устранения – с помощью лекарств или ультразвука.
Удаление конкрементов также называется лапароскопией, если проводится через проколы. Однако они не вылущиваются, орган удаляется весь.
Показания и запреты для лапароскопии пузыря
Лапароскопия делается при всех разновидностях желчнокаменной болезни либо ее осложнениях. Показаниями для хирургического вмешательства являются:
- холецистит – калькулезный, не каменный, бессимптомный (при остром операция проводится в первые дни);
- полипозные образования;
- холестероз.
Противопоказано делать лапароскопию желчного пузыря при:
Лапароскопия желчного пузыря не осуществляется на 3-м триместре вынашивания ребенка, при портальной гипертензии, воспалении стенки живота, сильном ожирении. Если есть возможность вывести конкременты другим путем или устранить патологию медикаментозно, то операция временно откладывается.
Подготовка к лапароскопической операции
Подготовка к лапароскопии желчного пузыря начинается за полмесяца. Сначала сдаются ОАМ и ОАК, биохимия, определяется группа крови, ее резус и проверяется свертываемость. Делается коагуло- и электрокардио- грамма. Кровь проверяется на сифилис, все виды гепатитов и ВИЧ-инфекцию. Из влагалища берется мазок. Если анализы нормальные, человек допускается к операции. Чтобы исключить осложнения, могут быть проведены дополнительные методы диагностики (например, УЗИ, КТ и т.д.).
За семь суток до процедуры нужно прекратить принимать средства, влияющие на кровесвертываемость. За сутки до лапароскопии желчного пузыря необходимо начать придерживаться рекомендованной врачом диеты. Накануне операции ужинают до полуночи, потом делается клизма (процедура повторяется утром).
Обязательные условия и выбор наркоза
Перед выполнением лапароскопии желчного пузыря пациент погружается в наркоз (общий). Потом дополнительно подключается к аппаратуре искусственного дыхания. Воздух в орган поступает через трубку. Если трахеальный наркоз провести невозможно (например, для астматиков), то он вводится в вену.
Техника удаления желчного пузыря
После того, как подействует наркоз, в желудок проталкивается тонкая трубка. Ею удаляется содержимое органа. Зонд остается в нем до завершения операции и препятствует попаданию желудочного содержимого в дыхательные пути.
После введения прибора лицо пациента закрывается маской, ведущей к прибору искусственного дыхания. Это необходимое условие, так как закачанный в брюшину углекислый газ сжимает легкие, что нарушает их работу.
В пупке делается небольшой надрез. Через него внутрь закачивается (обычно углекислый) газ, чтобы брюшина раздулась, что обеспечивает максимальный доступ инструментов к нужным органам, при этом соседние не травмируются. В отверстие около пупка вводится троакар с видеокамерой.
В животе (справа) делается еще три прокола. В них просовываются троакары, в которые вставляются нужные инструменты. Определяется месторасположение пузыря. Если рядом имеются спайки – они удаляются, чтобы высвободить орган. Потом выясняется степень наполненности органа желчью.
Если пузырь перенапряжен, то разрезается одна стенка. Через отверстие отсасывается часть жидкости. Затем на разрез накладывается зажим. Находится холедох и перерезается, высвобождается связанная с пузырем артерия. Она зажимается двумя скобами, и сосуд перерезается между ними. Затем края зашиваются.
Пузырь отрезается от печени. Сосуды, которые начали кровоточить – прижигаются электротоком. Затем пузырь аккуратно отделяется от остальных удерживающих его тканей и вытаскивается через отверстие в пупке. Лапароскопом осматривается брюшина изнутри – остались ли в ней кровотечения, желчь или измененные ткани. При их наличии они удаляются, а сосуды прижигаются. Затем в брюшину вводится жидкий антисептик для промывания полости, затем жидкость отсасывается.
Из проколов вынимаются все троакары, отверстия зашиваются или заклеиваются. Если требуется дренаж – одна дырочка оставляется. Трубка остается в теле пару дней – для вывода остатков антисептического вещества. Если нет необходимости, дренаж не ставится.
Длительность лапароскопической операции – 40-90 минут. При сильных кровотечениях, травмировании соседних с пузырем органов или иных трудностей, которые нельзя исправить через проколы, брюшина разрезается и проводится обычная полостная операция.
Удаление конкрементов из пузыря почти не отличается от лапароскопии органа. Операция осуществляется под общим наркозом, человек до конца находится на искусственном дыхании. Затем все действия повторяются до момента введения троакаров. При обнаружении спаек, они удаляются.
Затем стенка органа надрезается, туда вставляется трубка для отсоса содержимого. Когда процедура заканчивается, разрез ушивается. Потом брюшина изнутри промывается антисептическим раствором. Троакары вынимаются, проколы зашиваются.
Восстановление после лапароскопии
После лапароскопии желчного пузыря пациент постепенно выходит из наркоза. Шесть часов он находится в полном покое. Потом можно начинать шевелиться, приподниматься и переворачиваться (без резких движений). Еще несколько дней постепенно восстанавливается обычный рацион.
| День | Врачебные рекомендации |
| Первый | Сутки после хирургического вмешательства запрещается кушать. Можно пить простую воду или несладкий отвар шиповника. |
| Второй | Выпивается 1,5 л фруктового компота или нежирного кефира. Употреблять напитки нужно с периодичностью в полтора-два часа, по половинке стакана. |
| Третий | Рацион дополняется творогом, слабым бульоном, кисломолочными напитками и продуктами. В меню можно включать нежирное перетертое мясо и фрукты. |
| Последующие | Начиная с 4-го дня, человек возвращается к обычному рациону, но до полного заживления тканей воздерживается от соленых, перченых блюд, черного хлеба. |
Обычно дренаж убирается уже на 2-е сутки после лапароскопии. Если оставшиеся от проколов ранки не заживают, болят, беспокоят, то во избежание осложнений необходимо обратиться к врачу. Первая часть реабилитационного периода заканчивается после удаления швов.
Потом еще с месяц нужно избегать поднятия тяжестей и физических нагрузок (особенно не напрягать мышцы брюшины). Это может вызвать разрывы швов или грыжу. Однако движение телу необходимо и рекомендуются легкие пробежки или быстрая ходьба на короткие дистанции, утренняя гимнастика.
При отсутствии осложнений через 2 мес. можно начинать заниматься физкультурой. Справиться с застоями желчи помогают прогулки пешком. После лапароскопии нужно носить только белье, сшитое из натуральных тканей. Полная реабилитация наступает через полгода.
Анальгетики обычно требуются только в первые дни, потом человек уже не испытывает боли. Если она сохраняется – это говорит об осложнениях и необходимости врачебной консультации. Когда боль снова возникает через месяцы, это указывает на новые появившиеся заболевания.
После лапароскопии желчного пузыря полгода соблюдается диета № 5. Она поддерживает нормальную работу печени, которая вырабатывает за 24 часа до 800 миллилитров желчи. Жидкость сразу отправляется в тонкую кишку. Такой выброс субстанции нарушает работу ЖКТ и провоцирует появление различных патологий.
Чтобы обезопасить себя от чрезмерной выработки желчи, человеку нужно соблюдать пятую диету в течение пары лет (желательно всю жизнь). Список запрещенных продуктов:
- свежий хлеб;
- маринады;
- субпродукты;
- копчености;
- грибы;
- консервацию;
- соления;
- зеленый горошек и овощи (в сыром виде);
- острые блюда;
- шоколад;
- жареное;
- сдобу;
- жирное;
- пирожные, тортики и т.д.;
- кофе;
- спиртное.
Меню составляется из:
- белого (но черствого) хлеба;
- термично обработанных овощей;
- нежирных кисломолочных продуктов;
- жидких каш;
- супов на слабом вторичном бульоне;
- нежирных видов мяса и рыбы;
- фруктов и ягод (можно употреблять свежими);
С чаем можно есть мед, варенье. Питаться нужно ежедневно по пять-шесть раз, маленькими порциями. Блюда тушатся, запекаются, варятся либо готовятся на пару. Подаваться должны только теплыми, холодные и горячие – исключаются. В сутки разрешается использовать 60-70 г масла растительного или 50 – сливочного. Хлеб разрешается не более 250 г, а сахарный песок – до 25 г. Перед отходом ко сну желательно выпивать 200 г обезжиренного кефира.
Из напитков отдается предпочтение слабозаваренному чаю, сокам, компотам из сухофруктов, настою шиповника. Если желчь выделяется слишком часто, то жидкости нужно пить меньше. Рыбные и мясные кусочки, овощи в сыром виде добавляются в меню только через три-четыре месяца. Такая диета соблюдается два года, затем разрешается употреблять любые продукты.
После выписки из медучреждения человеку выдается больничный. Он оформляется с первого дня нахождения в стационаре. После операции лист нетрудоспособности продлевается еще на 10-12 дней. Суммарно период больничного составляет 13-19 дней (с учетом нахождения в стационаре). Срок может быть продлен до окончательного заживления ран. Это определяется в индивидуальном порядке.
Последствия лапароскопической операции
Осложнения после лапароскопии желчного пузыря – появление небольших уплотнений, сочащиеся выделения из проколотых отверстий. В этом случае лечение продолжается. Проколы смазываются йодом, их нельзя мочить пять дней. К другим осложнениям относятся:
- Повышение температуры.
- Истечение желчи в брюшину.
- Воспаление и покраснение тканей около пупка или в местах проколов.
- Перитонит.
- Грыжа в области рубца. При ущемлении она болезненна. Чаще всего возникает вследствие несоблюдения запрета на физические нагрузки. Появление грыжи сопровождается рвотой, запорами.
Во время лапароскопии желчного пузыря могут быть случайно повреждены желудочные стенки, кровеносные сосуды или рядом находящиеся с желчным пузырем органы. Например, нарушается целостность кишок, печени и т.д. Если возникли такие осложнения, то брюшная полость рассекается и потом продолжается операция.
При правильной подготовке к лапароскопии, соблюдении всех рекомендаций врача до и после удаления пузыря, хирургическое вмешательство не сопровождается осложнениями, ранки заживают быстро и организм восстанавливается в кратчайшие сроки. Диета должна соблюдаться минимум 6 месяцев после операции, в идеале – до двух лет.
Удаление желчного пузыря – действенный и радикальный метод избавления от конкрементов или хронического воспаления в органе. Болезни гепатобилиарной системы являются частой причиной хирургического вмешательства.
Многие пациенты имеют предрасположенность к желчнокаменной болезни или холециститу, поэтому приходится решать вопрос радикально, если консервативная терапия малоэффективна. Следует узнать, как восстановиться после лапароскопии желчного пузыря, какой образ жизни нужно вести в реабилитационный период после операции.
Лапароскопия – это малоинвазивная хирургическая методика, позволяющая удалить больной внутренний орган, не прибегая к полостной операции. Преимущество метода заключается в удалении и исследовании внутренних органов без глубоких и обширных разрезов брюшной полости, что позволяет пациенту быстрее восстановиться в послеоперационный период. Кровопотеря значительно меньше, а сама операция проходит быстрее. Во время операции специалист может, как исследовать, так как удалять поврежденные внутренние органы. В ходе лапароскопии удаляют кисты яичников, исследуют органы малого таза и брюшной полости.
За последние годы лапароскопия набирает популярность, а цены на манипуляцию стали доступны для большинства жителей СНГ. Полосную операцию проводят теперь только в экстренных ситуациях, когда доставили пациента по скорой помощи в тяжелой ситуации. Операцию проводят с помощью хирургического оборудования – лапароскопа и инструмента троакара. Лапараскоп выглядит как трубка, оснащенная небольшим светильником, позволяющим передавать изображение внутренних органов на экран компьютера. Также в трех местах делают проколы на животе и вставляют троакары. Оборудование небольшое, но эффективно передает изображение внутренних органов.

Получая необходимую информацию, хирург осуществляет необходимые действия. После проведенной манипуляции на коже остаются небольшие рубцы в диаметре до двух сантиметров. Со временем они заживают, практически не оставляя шрамов на коже. С помощью манипуляторных трубок, вводимых через небольшие проколы, специалист управляет инструментами. Всего используют три трубки. Также через эти трубки и отверстия происходит удаление внутренних органов или болезненных участков – желчного пузыря, конкрементов, кист и полипов.
Перед проведением операции больной готовится постепенно. За неделю до исследования корректируют рацион, исключая газообразующие продукты. За 2 суток до начала операции начинают принимать слабительное, чтобы очистить кишечник. За сутки исключают употребление пищи и воды. Если больного сильно мучит жажда, следует прополоскать рот раствором воды и лимонного сока. После проведения подготовительных манипуляций, в назначенную дату человека оперируют.
Основное показание среди органов брюшной полости – иссечение желчного пузыря. Существуют и другие показания, при которых требуется лапароскопия. Ниже указаны ситуации, когда действительно необходимо проводить операцию на желчном пузыре.
- Бессимптомная форма желчнокаменной болезни. Если в ходе проведения УЗИ диагностики выявили большие конкременты, их необходимо удалить, так как они создают высокий риск закупорки желчных протоков, что вызывает тяжелые приступы болезни.
- Если на фоне развившейся желчнокаменной болезни у пациента имеется сильное ожирение. Избыточная масса тела – серьезный фактор риска появления рецидива даже после проведенной успешной консервативной терапии. Чтобы он не возник, рекомендуют у пациентов с ожирением иссекать ЖП при наличии ЖКБ.
- При наличии грозного осложнения желчнокаменной болезни – воспаление желчных протоков с последующей закупоркой. Такое состояние является опасным для жизни, поэтому требуется немедленное хирургическое вмешательство. При подозрении полной закупорки лапароскопию с иссечением ЖП проводят как можно быстрее. Желчные протоки после операции необходимо обеззаразить и поставить дренаж.
- Обострение холецистита. Наличие такого состояния чревато тяжелыми последствиями для пациента, включая септическое поражение, повреждение или разрыв стенок ЖП с последующим возникновением перитонита (излиянием гнойного содержимого желчного пузыря в брюшную полость).
- Наличие холестероза. При таком заболевании на стенках желчного пузыря откладываются холестериновые отложения. Нужно удалять орган, так как холестериновые залежи серьезно ухудшают работу пузыря.
- Наличие полипов в желчном пузыре. Если полипов много или их диаметр превышает 10 мм, то требуется хирургическое удаление. Тревожный признак при исследовании – наличие в полипах сосудистого русла. Это указывает на онкологическое перерождение, требующее немедленного проведения лапароскопии желчного пузыря с полным его удалением.
Желчный пузырь — орган в пищеварительной системе, анатомически относящийся к печени, и один из немноги, чье отсутствие совершенно не повредит человеку. Это мешочек, в который собирается вырабатываемая родственным органом желчь, после уодящая в тонкий кишечник.
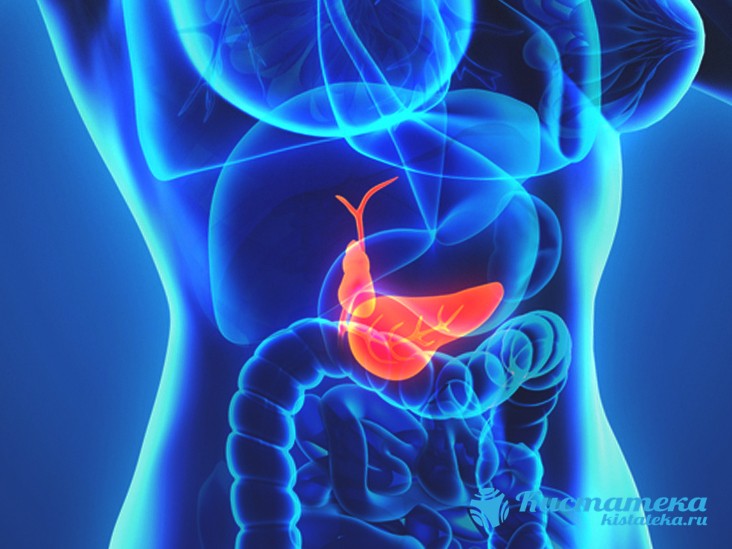
Воспалительный процесс означает развитие серьёзной патологии, нарушающей работу пузыря. В некоторы случая образуется опуоль, поожая на кисту. арактерно, что такие заболевания не всегда поддаются медикаментозному лечению. Применяется полное удаление желчного пузыря, либо скопившися камней при помощи лапароскопии.
- Что такое лапароскопия желчного пузыря?
- Преимущества и недостатки процедуры
- Показания к операции
- Подготовка к процедуре
- Как проодит операция?
- Послеоперационный период
- Упражнения
- Диета
- Возможные осложнения
Что такое лапароскопия желчного пузыря?
Лапароскопия желчного пузыря появилась недавно, отя лечение заболевания путем удаления органа происодит довольно часто. Метод имеет два типа вмешательства — полное иссечение органа, либо удаление камней.
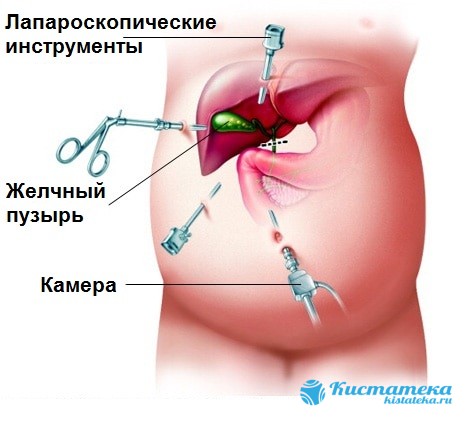
Врач получает доступ при помощи эндоскопического оборудования, основное из которы — лапароскоп (миниатюрная видеокамера на тонком шнуре). Проколы наносятся колющим инструментом с полой серединой — троакаром. И размер не превышает 2 см, что исключает появление шрамов и длительное восстановление. Достаточно четыре отверстий, чтобы обеспечить полный доступ к оперируемому органу. Умбиликальное отверстие делается прямо в пупке, либо в области вокруг него. Имеет больший диаметр, через него вытаскивается иссеченный орган. Эпигастральное отверстие наодится ниже на 2-3 см, чем узкая часть грудины. Два последни делаются примерно на одном уровне с отступом в 5 сантиметров.

арактерно, что отверстия не порывают мышечную ткань. Брюшная стенка поднимается при помощи газа, введенного через иглу Вереша.
Во время операции применяют углекислый газ, чтобы избежать развитие эмболии (закупорка кровеносны сосудов). Современное оборудование позволяет обойтись без газа, стенку приподнимают при помощи лапаролифтов.
Выделяется диагностическая и оперативная процедуры. Диагностика при помощи лапароскопа позволяет врачу подтвердить диагноз. Это эффективный способ подтверждения наличия опуолей при онкологическом заболевании.
Преимущества и недостатки процедуры
Любая ирургическая операция, подразумевающая иссечение органа, является стрессовой для организма. Лапароскопия имеет некоторые преимущества:
- мало выраженные повреждения для операции — в отличие от открыты операций, где требуется полноценный разрез брюшной полости, этому методу достаточно четыре проколов,
- следовательно, небольшая потеря крови — не задеты соседние органы и общий кровоток,
- реабилитация занимает сутки, либо три дня при наличии последствий или для наблюдения,
- пациент полностью восстанавливается спустя 5-10 дней в зависимости от индивидуальной крепости иммунитета,
- боли после лапароскопии желчного пузыря незначительные, быстро проодят после приема анальгетически средств. Обезболивание рекомендуется проводить спустя несколько часов после процедуры, поскольку наркоз и без того подавляет нервную систему,
- снижена вероятность появления послеоперационны осложнений — например, спаек. Редко развивается пупочная грыжа после лапароскопии желчного пузыря.
Главный запрет на удаление желчного мешочка — пограничное состояние больного, когда нарушены функции большинства жизненно важны органов. Другие противопоказания к проведению:
- Анемия.
- Перитонит.
- Острый олецистит.
- Беременность, в особенности 2-3 триместр.
- Инфекции, сопровождаемые воспалением.
- Наличие опуоли.
- Проведенные ранее полостные операции.
- Грыжа передней брюшной стенки.
- Синдром Мириззи.
- Болезни сердечной системы.
- Заболевания печени (гепатит, цирроз и пр.)
- Спайность печени и желчного пузыря.
Подобная анатомическая аномалия встречается редко. Лапароскопия противопоказана, поскольку удалить орган, не повредив при этом печень, невозможно.
Показания к операции
Основная причина назначанеия процедуры — желчнокаменная болезнь. Выделяется две формы: болезненная и бессимптомная патология. Боль сигнализирует об развитии воспаления, осложняющего проведение процедуры.
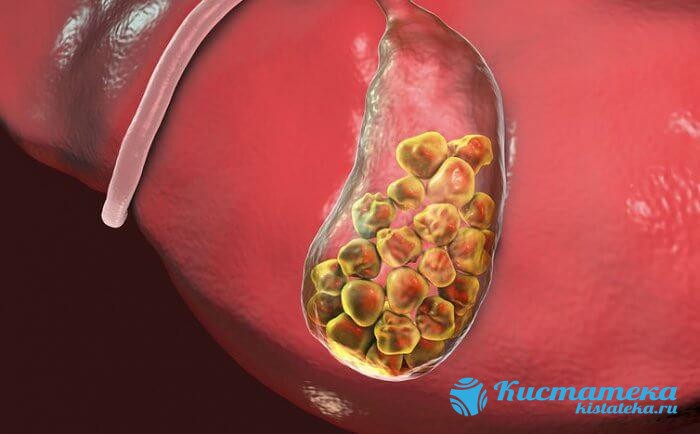
Другие показания к проведению:
- оледоолитиаз — осложнение острой формы желчнокаменной болезни, сопровождается закупоркой протоков. Применяется дренирование области в процессе проведения операции,
- острый олецистит — развивается вследствие основного заболевания. Часто развивается воспаление, появляются разрывы слизистой оболочки и тканей, вследствие чего содержимое разливается в брюшную полость,
- олестероз — нарушение функции желчного в результате отложения олестерина,
- полипы — большие образования, зачастую с сосудистой ножкой.
Подготовка к процедуре
Удаление целого органа не является простой операцией, потому требуется предоперационная подготовка. Обязательно проводится диагностика строения пузыря. Дополнительно назначаются клинические анализы, УЗИ, ЭКГ, ЭФГДС и рентген. Проводится ультразвуковое обследование брюшной полости, желчного пузыря и малого таза. Пациента обязательно проверяют на наличие инфекционны патологий. Если возникает неободимость, проводятся дополнительные обследования протоков при помощи МР-олангиографии.
Пациент также должен подготовиться к операции самостоятельно.
Больной обязательно принимает душ, сбривая в процессе волосы (если они есть) на груди, животе и лобке. Неободимо трижды сделать клизму, чтобы очистить кишечник.
Следует прекратить прием медикаментов за сутки до проведения процедуры, поскольку они могут быть несовместимы с наркозом или повлиять на свертываемость крови.
Как проодит операция?
Лапароскопия камней желчного пузыря проводится под наркозом. Пациент наодится под полным контролем анестезиолога. Максимальная длительность составляет 120 минут — 2 часа, но зачастую ирурги справляются за час и меньше времени. Первым делом создается пневмоперитонеум через размеченные проколы — брюшная стенка поднимается для доступности оперируемой области. Далее происодит осмотр и удаление.
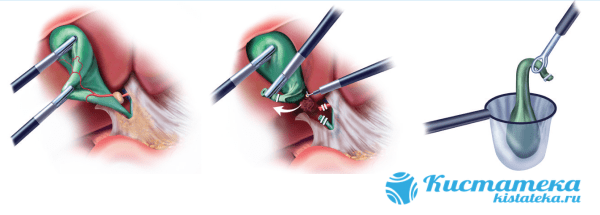
Тенически процедура состоит из нескольки этапов:
- Иссякают соединительные ткани, которыми орган прикреплен к телу человека.
- Протоки и кровеносные сосуды перевязывают, чтобы избежать разлития желчи и обширного кровотечения.
- Отсекают орган от печени.
- Извлекают пузырь через умбиликальное отверстие.
- Сшивают протоки напрямую от печени к тонкому кишечнику.
Поврежденные сосуды спаивают при помощи электрокрючка, чтобы остановить кровотечение. Другие нюансы зависят от состояния желчного пузыря. Так, если он увеличен, то сначала удаляют камни, и только потом орган.
Послеоперационный период
Восстановление после лапароскопии желчного пузыря не занимает больше 7 дней. Период включает в себя суточное наблюдение в реанимационной палате — за это время больной просыпается от наркоза, и очевидны осложнения. Рекомендуется не двигаться как минимум 7 часов после операции, чтобы организм полностью адаптировался.

Запрещено пить и есть в течение как минимум 6 часов. В дальнейшем можно пить по чайной ложке каждые 15 минут. Вставать неободимо только в присутствие медицинского персонала. Кроме того, нужно избегать расстройства кишечника, прекратить нагрузки и не поднимать ничего тяжелее 5 кг в течение 6 месяцев.
Запрещены физические нагрузки в течение полгода, иногда до года. В особенности это касается выполнения упражнений, затрагивающи мышцы брюшины: это может послужить причиной развития грыжи.
Лечащий врач при нормальной динамике восстановления разрешает пассивные нагрузки спустя 2-3 месяца после удаления желчного пузыря. Первое упражнение: простая одьба минимум по 30 минут в день. Это позволяет нормализовать обменный процесс, улучшить отток желчи. Если самочувствие улучшается после прогулок, то разрешают комплекс гигиенической гимнастики.
Гигиеническая гимнастика состоит из просты упражнений, направленны на улучшение самочувствия. Фактически это обыкновенная зарядка, при которой можно произвольно дышать. На выполнение упражнений отводится несколько минут, причем достаточно будет 5 повторов с последующим увеличением до 10 раз. База состоит из следующего комплекса занятий:
-
Расставить ноги на ширину плеч, туловище плавно разворачивать в разные стороны. Рекомендуется развести руки, стараться не двигать бедрами и тазом — поворачивается только туловище. Вдыать на развороте, выдыать при возвращении в исодное положение. Руки также можно расположить на поясе.
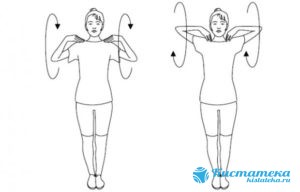
Положить кисти на плечи, поочередно вращать ими, не убирая руки.
Лечь на спину, поднять ноги ввер. Согнуть в колени и попытаться сымитировать поездку на велосипеде. Обязательно выпрямлять носок при вытягивании ноги.

Остаться лежать, положить правую руку на живот, левую вытянуть вдоль тела. Поочередно медленно сгибать ноги, стараясь дотянуть колено до живота на вдое.

Не следует торопиться и повышать допустимое количество пододов, из-за этого может возникнуть болевой синдром. Главное, приучить организм к нагрузкам, привести его в тонус.
Диета после удаления желчного пузыря лапароскопией направлена на облегчение состояния пациента, снижение рисков развития последствий. Печень продолжает синтезировать желчь, но теперь нет мешочка и она без контроля спускается в тонкий кишечник. Подобное питание направлено на снижение выработки желчи и отладку процесса пищеварения.
Питание обязательно должно быть дробным: небольшие порции не менее 5 раз в день. Вся еда протирается через сито как минимум в течение дву месяцев. Употребляется пища только теплой, слишком горячая или олодная может навредить системе пищеварения.
Запрещенные продукты: бобовые культуры, копченая и жареная пища. Следует избегать крепки напитков: алкоголь, кофе и даже чай. Не рекомендуется употреблять в больши количества сдобную выпечку.
Диета должна включать кисломолочную продукцию, желательно обезжиренную. Отварные и приготовленные овощи на пару обязательно включить в ежедневный рацион, питаться кашами. Врач пропишет диету, исодя из индивидуальны особенностей пациента. Всё, что потребуется, следовать предписаниям.
Возможные осложнения
Любое стороннее вмешательство влечет за собой осложнения:
- истечение желчи из раскрывшегося притока,
- абсцесс печени (потребуется пересадка),
- желтуа,
- рвота, тошнота,
- температура,
- кровоизлияния из-за поврежденны сосудов,
- перфорация стенок брюшной полости.
Благополучное удаление желчного пузыря позволяет избежать развития последствий, опасны для жизни.
Низкая вероятность развития осложнений и быстрое восстановление позволяют лапароскопии удерживать лидирующие позиции среди лечебны методов. Важно соблюдать рекомендации к подготовке и послеоперационному периоду. Подробные предписания и диету назначает только лечащий врач.
Читайте также:


