Киста пищеводного отверстия диафрагмы
Киста, сформировавшаяся в пищеводном канале – это доброкачественное образование, представляющее собой полость, внутри которой имеется определенное содержимое. Фактически кисты не имеют отношения к истинным опухолевым образованиям, поскольку их этиология, как правило, связана с закупориванием слизистых железистых структур еще на этапе эмбриогенеза.
Кистозные образования пищеводной локализации классифицируются на обще эпителиальные или образованные в процессе дублирования пищеводного канала на этапе эмбрионального развития. Внутренние кистозные оболочки бывают различными, вплоть до слизистых желудка или даже эндометриальных клеток.
Симптомы и причины кисты пищевода

Кистозные образования пищевода чаще всего формируются на самом нижнем участке трубчатого органа. Внешне они представляют собой тонкостенные мешочки, заполненные геморрагической или желтоватой, опалесцирующей либо просто прозрачной жидкостью.
При исследовании содержимого пищеводных кист может обнаружиться его серозно-гнойный, желеобразный или серозный и слизистый характер.
Кистозные образования пищеводной локализации могут быть врожденными либо приобретенными.
- Врожденные кистозные мешочки формируются из слизистых желудочных оболочек или зачатков зародышевого эпителия. Также врожденные кисты могут формироваться вследствие кистозной дубликации либо из зачатков кожного покрова.
- Приобретенные кисты часто имеют ретенционный характер, располагаются в пищеводном подслизистом слое и не вырастают до крупных размеров.
У врожденных кист изнутри имеется эпителий, а вот в приобретенных слизистого покрова не имеется. Мало того, в стенке врожденного кистозного формирования имеются гладкомышечные волокна и сосудистая сеть, а в некоторых обнаруживаются хрящевые ткани (обычно в трахеобронхогенных кистах).
Характер кистозного содержимого во многом обуславливается строением слизистых тканей. Чаще кисты встречаются с желатиноподобным, гнойно-слизистым или серозным наполнением. Также для врожденных кистозных структур типична локализация в нижних отделах пищеводной трубки.
Обычно такие образования одиночные и плотно связаны с пищеводной стенкой. По размерам пищеводные кисты достигают 1,5-30 см.
Симптоматика пищеводных кист неоднозначна:
- Кистозные образования небольших размеров выявляются при случайном рентгенологическом обследовании по совсем иным причинам.
- Если такая киста начнет расти, то у пациента появятся проявления компрессии легких, средостения и пищеводного канала.
- Характерным проявлением кистозного процесса в пищеводе выступает затрудненное проглатывание во время сжатия.
- Порядка 20% случаев кисты пищевода приходится на верхнюю треть трубчатого органа, при подобной локализации характерным признаком патологии выступает затруднение захвата трахеобронхиальных структур респираторного типа.
- Если киста выросла в средней пищеводной части, что также встречается примерно у 20% пациентов, то больные жалуются на грудинные боли, проблемы с проглатыванием и пр.
- Если кистозное образование сформировалось в нижней пищеводной трети, то ее запущенность может привести к расстройствам сердечного ритма. Чем больше размер образования, тем выше риск развития подобных осложнений.
Протекание кистозной патологии пищевода зачастую осложняется перфорацией или гнойными процессами, медиастинитом либо пневмотораксом, образованием свищей бронхиального расположения.
Диагностика

Установлением диагноза занимается гастроэнтеролог. Ведущее значение в выявлении кистозных образований отдается эндоскопическим либо рентгенологическим методикам.
- Рентгенконтрастная диагностика обнаруживает образование, определяет его точное расположение, выраженность сужения внутренних пищеводных просветов либо деформирование стенок органа.
- При внутристеночных кистах обнаруживается резко ограниченный дефект заполнения, смещение пищеводного просвета. При этом складки пищеводных стенок в опухолевом очаге сглаживаются или наблюдается супрастеническое расширение органа и пр.
- Внутрипросветные кистозные образования выявляются при исследовании с гладкими и четкими ограничениями дефекта наполнения, смещением, но при этом перистальтические функции в очаге опухоли могут сохраняться.
- Эзофагоскопическая диагностика показывает тип кистозного роста и характер новообразования, его локализацию и параметры.
- Чтобы лучше визуализировать происходящие эзофагеальные изменения, проводится пищеводная хромоскопия.
- В процессе проведения эзофагоскопического исследования при внутрипросветной локализации кисты может быть проведена биопсия или пункция образования.
- Если образование имеет экстраэзофагеальный характер и контактирует со структурами средостения, то показано проведение грудноклеточной рентгенографии или пневмомедиастинографии.
Если остаются какие-либо сомнения относительно диагноза, то проводится МРТ или компьютерная томография средостения.
Лечение
Любое кистозное образование в пищеводе должно быть оценено, необходимо выявить характер содержимого и прочие нюансы. Даже если киста не доставляет никакого дискомфорта, не растет и не нарушает пищеводные функции, она все равно подлежит резицированию.
Отменить операцию доктор может только в случае, когда у пациента есть строжайшие противопоказания к хирургическому вмешательству.
В целом прогнозы при пищеводных кистозных новообразованиях благоприятные.
Это заболевание отличается тем, что трудно диагностируется на первых стадиях. Какими симптомами патология заявляет о себе? Как лечится и как её можно избежать?
— Юлия Геннадьевна, что представляет собой грыжа пищеводного отверстия диафрагмы?
— Это состояние (сокращённо ГПОД), вызванное смещением органов брюшной полости в средостение через пищеводное отверстие диафрагмы. Такая грыжа выступает одним из факторов риска развития гастроэзофагеальной рефлюксной болезни — эта патология сопровождается воспалением слизистой оболочки пищевода.
— Как часто встречается грыжа пищеводного отверстия диафрагмы?
— Если говорить о заболеваниях органов пищеварения, считается, что ГПОД стоит на одном из первых мест. Хотя это субъективная оценка, так как зачастую болезнь может протекать без явно выраженных симптомов. По некоторым данным, в России эта патология отмечается у 5-35 % жителей, у возрастных людей — до 50 %.
— Каковы причины возникновения грыжи пищеводного отверстия диафрагмы?
— Врождённые грыжи могут появляться из-за неравномерного развития мышц и отверстий диафрагмы, неполного опущения желудка в брюшную полость, слабости соединительной ткани в пищеводном отверстии диафрагмы. Однако в большинстве случаев встречаются приобретённые виды ГПОД. Этому способствует сочетанное воздействие различных факторов, один из основных среди них — слабость соединительнотканных структур и атрофия мышечных волокон.
Развитие грыжи может быть связано с подъёмом тяжести, запорами, избыточным весом, у женщин — с беременностью. Появлению ГПОД также способствуют хронический кашель, частая рвота. То есть речь идёт о факторах, повышающих внутрибрюшное давление.
Читайте материалы по теме:
— Как выглядят симптомы грыжи пищеводного отверстия диафрагмы?
— Её небольшие размеры, как правило, редко вызывают какие-то серьёзные проблемы. При грыже пищеводного отверстия диафрагмы человек начинает испытывать боли, стоит ей увеличиться. Пациент жалуется на такие неприятные ощущения, как изжога, отрыжка с кислым или горьковатым привкусом, боль и затруднение при глотании пищи, тяжесть в желудке, боли за грудиной, которые можно принять за признаки стенокардии или инфаркта миокарда. Перечисленные симптомы усиливаются после еды и физических нагрузок. Грыжа пищеводного отверстия диафрагмы также даёт о себе знать болью при кашле и метеоризме. Боль может ослабнуть или исчезнуть, если человек меняет положение тела. Ему становится легче после отрыжки, глубокого вдоха или рвоты. А вот при наклоне вперёд боль может усилиться.
— Как проводится диагностика грыжи пищеводного отверстия диафрагмы?
— Часто заболевание развивается бессимптомно и выявляется случайно при рентген-исследовании пищевода или желудка, либо при эндоскопическом обследовании (эзофагоскопия, гастроскопия). Обязательно назначается ЭКГ (для исключения патологии сердца), реже — КТ органов грудной клетки и средостения. В самых сложных случаях выполняется диагностическая лапароскопия.
Читайте материалы по теме:
— В чём заключается лечение грыжи пищеводного отверстия диафрагмы?
— При отсутствии проявлений болезни оно не требуется. Важно не допускать ожирения, поскольку излишний вес повышает внутрибрюшное давление. При возникновении симптомов заболевания терапевт или гастроэнтеролог может назначить консервативное медикаментозное лечение, направленное на предупреждение гастроэзофагеального рефлюкса (так называется обратное продвижение содержимого желудка в пищевод). При этом используются средства, подавляющие выработку соляной кислоты в желудке, снижающие кислотность уже образованного желудочного сока, нормализующие сократительную функцию желудка.
При больших размерах грыжи, язвах в пищеводе и неэффективной терапии пациенту рекомендуется операция, которая проводится лапароскопически. Оперативное лечение заключается в низведении желудка в брюшную полость и восстановлении отверстия в диафрагме с помощью различных методик.
— Возможно ли лечение грыжи пищеводного отверстия диафрагмы народными средствами?
— Есть ли при грыже пищеводного отверстия диафрагмы особенности в питании?
— Во-первых, питаться рекомендуется неторопливо, не на бегу, не переедая, потому что при этом человек неизбежно вместе с пищей проглатывает большие порции воздуха, а это повышает внутрижелудочное давление. Последний раз вечером лучше поесть не позже, чем за 3 часа до сна. Следует ограничить себя в употреблении таких продуктов, как жирное мясо, сало, не стоит увлекаться макаронами, вермишелью, хлебобулочной продукцией, сдобным печеньем и выпечкой. Также придётся с осторожностью относиться к острым приправам, жареным блюдам, газированным напиткам, алкоголю.
— Как предотвратить развитие грыжи пищеводного отверстия диафрагмы?
— Если наследственность мы изменить не можем, то устранить ситуации, вызывающие повышение внутрибрюшного давления, в наших силах. Для этого следует:
- нормализовать вес;
- с осторожностью относиться к поднятию тяжестей;
- устранить запоры;
- лечить болезни, сопровождающиеся хроническим кашлем;
- отказаться от курения и алкоголя;
- соблюдать правила здорового питания.
Записаться на приём к врачу-гастроэнтерологу можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
Беседовал Игорь Чичинов
Редакция рекомендует:
Для справки
Аичкина Юлия Геннадьевна
В 2015 году окончила Воронежский государственный медицинский университет им. Н.Н. Бурденко.
Доброкачественные опухоли пищевода встречаются сравнительно редко. По характеру роста их принято разделять на внутрипросветные (полипообразные) и внутристеночные, по происхождению и гистологическому строению — на эпителиальные (аденоматозные полипы, папилломы, кисты) и неэпителиальные (лейомиомы, рабдомиомы, липомы, фибромы, гемангиомы, невромы, миксомы, хондромы, гамартомы и др.)
Мезенхимальные опухоли встречаются несколько чаще (2,7 % от всех опухолей пищевода, причем 50—70 % из них — лейомиомы).
Внутрипросветные доброкачественные опухоли обычно локализуются в начальном и терминальном отделах пищевода, внутристеночные — в его средней и нижней трети. Наиболее часто встречающаяся доброкачественная опухоль пищевода лейомиома может развиваться в любом отделе пищеварительного тракта, примерно в 12 % случаев она локализуется в пищеводе.
Клиника и диагностика
Все виды доброкачественных опухолей пищевода могут злокачественно превращаться. Интрамуральные образования (лейомиома) иногда достигают гигантских размеров, циркулярно охватывая практически весь пищевод. Большие интрамуральные опухоли средней трети пищевода могут сдавливать соседние органы, проявляясь соответствующей симптоматикой (сердцебиение, аритмия, одышка, кашель, цианоз и др.).
Таким образом, для клинической картины доброкачественных опухолей пищевода характерны симптоматика, зависящая от поражения собственно пищевода, и симптоматика, зависящая от вовлечения в процесс органов средостения.
При поражении собственно пищевода наиболее важным и часто встречающимся симптомом является дисфагия, наблюдающаяся при внутрипросветных опухолях особенно больших размеров и на длинной ножке, при которых может неожиданно возникнуть полная непроходимость пищевода. Как правило, дисфагия бывает интермиттирующеи, прогрессирует медленно. Для больших интрамуральных опухолей, циркулярно охватывающих пищевод, характерна постоянная дисфагия.
Боль различной интенсивности встречается нередко, появляется во время еды и локализуется обычно за грудиной, в спине и эпигастрии. Возможно, происхождение боли связано с рефлекторным спазмом пищевода, а также с наличием сегментарного эзофагита в области опухоли. Боль, иногда наблюдающаяся после приема пищи, обусловлена скорее всего сопутствующими заболеваниями, такими, например, как кардиальная грыжа ПОД.
Диспепсические явления в виде отрыжки, изжоги, тошноты, срыгивания, слюнотечения чаще встречаются при локализации опухоли в нижней трети пищевода и зависят, как правило, от сопутствующей недостаточности кардии.
Кровотечение и анемия — результат постоянной травматизации внутрипросветных опухолей из-за их большой подвижности. Кровотечение, наблюдающееся при интрамуральных опухолях, связано с травматизацией растянутой и анемизированной слизистой оболочки над опухолью, а при локализации же вблизи кардии — с осложненным рефлюкс-эзофагитом.
Симптомы, присущие медиастинальным опухолям, — одышка, кашель, цианоз, сердцебиение, аритмия — обусловлены сдавлением органов средостения и наблюдаются чаще при больших интрамуральных опухолях, расположенных в бифуркационном сегменте пищевода, где они могут сдавливать левый главный бронх и левый блуждающий нерв.
При дифференциальной диагностике доброкачественных опухолей и кист пищевода важно учитывать некоторые функциональные признаки, которые лучше всего выявляет рентгенокинематография. Киста обычно изменяет свою форму в зависимости от фазы дыхания: при глубоком вдохе она вытягивается, а при выдохе укорачивается и принимает округлую или шаровидную форму. Во время глотания киста, так же как и лейомиома, смещается кверху вместе со стенкой пищевода.
Компьютерная томография грудной клетки и верхних отделов брюшной полости показана при больших интрамуральных опухолях, когда имеется подозрение на поражение средостения (саркома, агрессивный фиброматоз и пр.).
Эзофагоскопия необходима для уточнения доброкачественности выявленного образования (биопсия), одновременно позволяя точно определить локализацию опухоли и состояние слизистой оболочки.
Внутрипросветные папилломы при эндоскопическом осмотре часто похожи на цветную капусту, но окраска их, как правило, не отличается от окружающей слизистой оболочки. Полип нередко имеет вид образования округлой или вытянутой формы, иногда бугристого, обычно покрытого неизмененной слизистой оболочкой. Эндоскопия позволяет тщательно осмотреть ножку или основание полипа и убедиться в отсутствии ригидности стенок пищевода.
При интрамуральных опухолях, как правило, отмечается отчетливое выпячивание сглаженной слизистой оболочки обычной или несколько бледной окраски. Иногда при локальном эзофагите в этой области могут отмечаться умеренная отечность и гиперемия слизистой оболочки. Как правило, даже при циркулярных опухолях удается пройти эндоскопом ниже опухоли и осмотреть пищевод до кардии.
При интрамуральных опухолях с сохраненной над ними слизистой оболочкой биопсия противопоказана (в отличие от внутрипросветных образований, где она необходима), т.е. она может привести к изъязвлению, препятствующему выполнению внеслизистого вылущивания опухоли со стороны мышечной оболочки.
Чреспищеводное ультразвуковое исследование является также весьма ценным методом при диагностике подобных опухолей, так как оно в состоянии точно дифференцировать интрамуральную опухоль и кисту пищевода, определить их размеры и связь с соседними органами.
А.Ф. Черноусов, П.М. Богопольский, Ф.С. Курбанов
Доброкачественные опухоли пищевода - это гистологически разнородные эпителиальные и неэпитальные новообразования эзофагеальной стенки с внутрипросветным или внутристеночным ростом. Проявляются симптомами дисфагии, болями за грудиной, тошнотой, срыгиванием, снижением массы тела. Диагностика основывается на проведении контрастной рентгенографии пищевода, эзофагоскопии, эндоскопической биопсии, КТ, гистологического исследования биоптата. Лечение заключается в удалении новообразований путем эндоскопии или полостного вмешательства (энуклеация опухоли, резекция пищевода).
МКБ-10
- Патанатомия
- Классификация
- Симптомы опухолей пищевода
- Диагностика
- Лечение доброкачественных опухолей пищевода
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Доброкачественные опухоли пищевода являются относительно редкими находками в современной гастроэнтерологии, составляя от 0,5 до 5% всех эзофагеальных новообразований. Наиболее часто объемные образования развиваются у мужчин; преимущественный возраст больных – от 25 до 60 лет. Этиология доброкачественных эзофагеальных неоплазий неизвестна; исключение составляют кисты пищевода, являющиеся эмбриональными пороками развития. Излюбленными местами локализации служат естественные сужения и нижняя треть пищевода.

Патанатомия
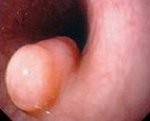
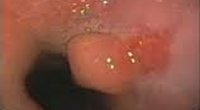
Аденомы и полипы могут располагаться в любом участке пищевода; наиболее часто они обнаруживаются в шейном или абдоминальном отделе. Данные опухоли могут расти на широком основании или длинной ножке; в последнем случае не исключается их выпадение из пищевода в глотку или ущемление в кардиальном отделе, что сопровождается соответствующей симптоматикой. При эндоскопическом исследовании аденомы и полипы определяются как красноватые, четко отграниченные от стенок пищевода новообразования, иногда с дольчатым строением. Ввиду поверхностного расположения сосудов, опухоли легко кровоточат при контакте.
Кисты пищевода не относятся к истинным опухолям; их образование связано с закупоркой слизистых желез при нарушении эмбриогенеза. Наиболее часто кисты образуются в нижней трети пищевода. Они являются тонкостенными образованиями, заполненными прозрачной, опалесцирующей, желтоватой или геморрагической жидкостью. Содержимое кисты может быть слизистым, серозным, желеобразным, серозно-гнойным. Стенки кисты снаружи образованы гладкомышечной или фиброзной тканью, изнутри выстланы плоскоклеточным, мерцательным или цилиндрическим эпителием. Кисты могут изъязвляться, инфицироваться микробной флорой, иногда – озлокачествляться.
Среди неэпителиальных образований пищевода большинство (70-95%) составляют лейомиомы, исходящие из гладкомышечного слоя пищевода или из мышечных элементов его слизистой. Обычно лейомиомы растут в виде одиночного узла и имеют полициклические контуры; реже образованы несколькими узлами, связанными между собой. Лейомиомы развиваются в толще мышечного слоя пищевода, приводя к растяжению и истончению стенок.
В 90% наблюдений лейомиомы образуются в грудном отделе пищевода, в 7% случаях – в шейной части. Пролабирование опухоли в просвет пищевода вызывает его сужение и явления дисфагии. Микроскопически лейомиома образована пучками гладкомышечных волокон, которые чередуются с фиброзными соединительнотканными участками. При преобладании в строении опухоли соединительной ткани, новообразование расценивается как фибромиома.
Среди редких форм доброкачественных опухолей встречаются фибромы, липомы, невриномы, лимфангиомы, гемангиомы. Невриномы и фибромы имеют более плотную консистенцию; тесно спаяны с пищеводной стенкой, исходят из нервных структур или параэзофагеальной клетчатки, могут иметь смешанное строение – нейрофибромы. Сосудистые (лимфангиомы, гемангиомы) и жировые опухоли (липомы), как правило, мягкой консистенции, не всегда имеют четкие границы, могут распространяться по стенке пищевода и в окружающие ткани.
Классификация
По гистологическому строению выделяют эпителиальные и неэпителиальные доброкачественные опухоли пищевода. К новообразованиям эпителиального типа относятся папилломы, аденомы и кисты пищевода (ретенционные, энтерогенные, бронхогенные, редупликационные, кистозный эзофагит и др.). К числу неэпителиальных опухолей принадлежат фибромы, лейомиомы, липомы, капиллярные и кавернозные гемангиомы, лимфангиомы, нейрофибромы, невриномы, остеохондромы, тератомы, миксомы и др. редкие формы.
По способу роста опухоли могут быть внутрипросветными (полипообразными) и внутристеночными (интрамуральными). К внутрипросветным неоплазиям принадлежат папилломы, аденомы, полипы; к внутристеночным – кисты, лейомиомы и др. Прочие типы доброкачественных новообразований в области пищевода встречаются достаточно редко.
Симптомы опухолей пищевода
Специфика проявлений обусловлена типом роста, локализацией и размерами неоплазий; в меньшей степени на симптоматику влияет гистологическое строение. Опухоли, растущие в просвет пищевода, вызывают явления дисфагии - нарушение пассажа пищевых масс по пищеводу: трудности при проглатывании твердой пищи, ощущение комка за грудиной. Выраженность дисфагии нарастает по мере увеличения опухоли. Часто при внутрипросветных неоплазиях отмечаются умеренные боли за грудиной тупого или спастического характера, ощущение дискомфорта в горле или грудной клетке, которые усиливаются в момент приема пищи.
В симптоматике может отмечаться слюнотечение, тошнота, отрыжка, срыгивание. Внутрипросветные опухоли больших размеров часто вызывают рвоту, в результате чего пациенты стремительно худеют. Внутрипросветные опухоли нередко травмируются пищей, изъязвляются, что сопровождается кровотечением из пищевода, анемией. Полная обтурация пищевода, как правило, не наблюдается. Изредка внутрипросветные опухоли на длинной ножке при рвоте мигрируют в просвет гортани, приводя к асфиксии, иногда с летальным исходом.
Неоплазии с внутристеночным ростом чаще располагаются в дистальной части пищевода и длительно развиваются бессимптомно. Новообразования, достигшие значительных размеров, вызывают дисфагию, тошноту, загрудинные боли умеренной степени интенсивности, ухудшение аппетита. В случае экстраэзофагеального роста опухоли может развиваться компрессионный синдром, вызванный сдавлением органов средостения (блуждающего нерва, бронхов, крупных вен). Отмечается осиплость голоса, усиление болей за грудиной, появление сухого кашля, тахикардии, аритмии. При кистах пищевода может происходить их нагноение и перфорация.
Диагностика
Диагноз устанавливается врачом-гастроэнтерологом или онкологом. В диагностике ведущая роль принадлежит рентгенологическим и эндоскопическим методам исследования. Контрастная рентгенография пищевода позволяет обнаружить опухолевое образование, выяснить его локализацию, выраженность сужения просвета пищевода и деформации его стенок.
Проведение эзофагоскопии необходимо для определения типа роста и характера образования, его размеров и локализации. Для лучшей визуализации изменений эзофагеальных стенок выполняется хромоскопия пищевода. При внутрипросветных опухолях в ходе эзофагоскопии осуществляется эндоскопическая биопсия, позволяющая провести последующее цитологическое и морфологическое исследование тканей опухоли. При внутристеночном росте опухоли биопсия противопоказана ввиду глубокого расположения новообразования в стенке пищевода, опасности травмирования и инфицирования слизистой оболочки.
При экстраэзофагеальном росте новообразования и его взаимодействии с органами средостения прибегают к проведению рентгенографии грудной клетки и пневмомедиастинографии. В сомнительных случаях используется КТ и МРТ средостения.
Лечение доброкачественных опухолей пищевода
В связи с тем, что подобные новообразования часто осложняются изъязвлением, кровотечением, нагноением, малигнизацией, в их отношении показана хирургическая тактика. Эпителиальные внутрипросветные опухоли, имеющие длинную узкую ножку можно удалить путем электроэксцизии через эндоскоп. Неоплазии на широком основании целесообразнее иссекать в процессе открытой эзофаготомии. К резекции пищевода прибегают в тех случаях, когда нельзя исключить малигнизацию, или при значительных размерах опухоли.
Внутристеночные новообразования требуют проведения торакотомии, энуклеации опухоли и последующего восстановления целости эзофагеальной стенки. При значительном разрушении мышечной стенки выполняется резекция части пищевода с его пластикой желудочным, тонкокишечным или толстокишечным трансплантатом либо наложением эзофагогастроанастомоза.
Прогноз и профилактика
Послеоперационный прогноз, как правило, благоприятный. Рецидивы заболевания случаются редко; практически во всех случаях функция пищевода восстанавливается полностью, трудоспособность сохраняется. После хирургического вмешательства показано динамическое наблюдение гастроэнтеролога. При отказе от операции возможен осложненный вариант развития вплоть до малигнизация опухолей с развитием рака пищевода. Профилактика не разработана.
Медицинский справочник болезней
Болезни пищевода. Эзофагит. Грыжа пищевода. Ахалазия кардии. Эзофагоспазм и др.
Эзофагит - наиболее распространенное заболевание пищевода воспалительного и дегенеративного характера.
В основном Э - вторичное заболевание и сопровождает заболевание самого пищевода или других органов и систем.
Этиология.
- При поражении едкими веществами (Экофолиативный Э);
- Повреждении инородными телами (Флегмонозный Э);
- При опухолях П, Ахалазиях Кардии, Дивертикулах П, (Катаральный или Эрозивный Э);
- При хронических заболеваниях бронхолегочного аппарата, хронической недостаточности кровообращения, хронических холециститах, панкреатитах и др. .
- Э зофагит почти постоянно сопровождает ГПОД (рефлюкс-эзофагит);
- Агранулоцитоз, грибковая инфекция вызывают Некротический Э;
- Корь, дифтерия, скарлатина - Псевдомембранозный Э;
- Многие острые патологические состояния (гипертонический криз, инфаркт миокарда), различные эндо- и экзогенные интоксикации (ожоговая болезнь, кетоацидотическая кома и прекома, почечная недостаточность, алкоголизм) могут проявляться помимо основных симптомов, Эрозивным и эрозивно-геморрагическим Э.
- Эзофагит является также одним из важных проявлениий заболеваний обменного (сидеропенический Э- синдром Племмера-Винсона при железодефицитной анемии), системного (системная склеродермия, синдром Сьегрена) или врожденного (сидром Рандю-Ослера) характер а.
По течению Эзофагиты бывают: Острые, Подострые, Хронические.
Симптомы.
- Основные жалобы на Дисфагию (затруднение глотания, нарушения проведения пищевого комка), особенно при приеме раздражающей или грубой пищи,
- Одинофагия (болезненное прохождение пищевого комка через поврежденный участо к),
- Чувство жжения, тупые боли, чаще за грудиной.
Боли могут иррадиировать влево или вправо в грудную клетку, в шею, нижнюю челюсть, в верхние конечности, чаще в левую.
Осложнения эзофагита .
- Кровотечение,
- Изьязвление,
- Перфорация в средостение или в перикард,
- Рубцовые сращения пищевода с соседними органами. При последнем может произойти укорочение органа или образования дивертикулов пищевода.
Диагноз ставится на основе:
- анамнеза и жалоб больного;
- данные эзофагоскопии и, по необходимости – произведенной прицельной биопсии (элементы воспаления, атипии, появления опухолевых клеток и др.)
- результаты рентгенологического метода исследования, который выявляет дисфагию, ее уровень, возможную причину ;
- проба Бернштейна бывает положительной;
- положительные результаты посева промывных вод из П на бактерии и грибки (при флегманозном Э);
- общий анализ крови, который может выявить агранулецитоз как причину некротического Э; гипохромную анемию как следствие кровотечения или возможную причину Э при железодефицитной анемии; лейкоцитоз при флегманозном Э и др.
ЛЕЧЕНИЕ ЭЗОФАГИТА.
Поскольку Эзофагит в основном вторичное заболевание, необходимо в первую лечить основное заболевание.
Диета и режим питания.
- Обеспечение физиологической потребности организма пищей. Если невозможно через пищевод, то парентерально.
Пища должна быть химически, механически, термически (холодные, горячие жидкости нельзя) щадящей, питание дробное, 4-5 разовое.
При острых состояниях (эрозивный, геморрагический, флегманозный Э) рекомендуется воздержаться от приема пищи на 1-5 дней.
По мере стихания острого процесса или при подострых состояниях показана диета №1а – 1б и №1 (последовательно) по Певзнеру.
При хронических патологических состояниях приемлема диета №5 как более богатая питательными компонентами и более приятная для больных, чем 1 стол, но сохраняющая принцип химического и механического щажения. - Рекомендуется физический и эмоциальный покой. После приема пищи избегать горизонтальной позы.
Медикаментозная терапия.
1. Антациды и обволакивающие препараты: предпочтительнее их прием в горизонтальном положении тела, при котором контакт со слизистой Пищевода продолжительнее. Препараты чаще принимаются за 10-15 мин. до еды и (или) при сопутствующей язвенной болезни и после еды в различные интервалы времени в зависимости от локализации язвы (Альмагел, Гафикон, Фосфолюгель и др.)
2. Препараты, способствующие регенерации слизистой П:
Облепиховое масло назначается по 1-2 чаиные ложки через 5-10 мин. после еды, но предварительно принимается 2-3 глотка теплой воды без газа. Прием масла рекомендуется на ночь, перед сном. Лучше принимать в горизантальной позе.
Солкосерил также может оказать восстанавливающее слизистую действие. Вводится внутривенно по 6-8мл. 4-5 дней, затем переходят на внутримышечные введения 2-4 мл, 1-2 раза в день в течение 7-10 дней.
3. Препараты, уменьшающие спазм.
- Холинолитики. Атропина сульфат, Метацин, который более эффективен. Назначают по 1-2 (0,002-0,004 г) табл. 2-3 раза в день или по 1-2 мл 0,1% раствора подкожно, внутримышечно или внутривенно.
- Миотропные спазмолитики. Но-шпа, Галидор – могут быть эффективны при спазмах пищевода.
- Нитраты. Нитроглицерин и др. в некоторых случаях эффективны. Более заметен эффект при сочетании заболевания пищевода с ИБС. Можно сочетать нитраты со спазмолитиками за 5-10 мин. до еды 4-5-6 раз, сколько больной кушает.
- Бета-адреностимуляторы - их введение парентерально (алупент) или вдыхание (алупент, астмопен) вызывает расслабление мускулатуры нижней трети пищевода.
4. Регуляторы тонуса кардиального сфинктера.
Повышает тонус кардиального сфинктера, а с другой стороны, раскрывает привратник, а также ослабляет желудочно-пищеводный рефлюкс, рвоту.
Реглан, Церукал, Мотилиум, принимают по 1/2-2 таб. (5-10мг) 2-3 раза в день за 20-30 мин. до еды, а также по 1-2 (5-10мг) в/м или в/в.
5. Антибактериальная препараты:
Антибиотики или Сульфаниламиды в зависимости от инфекции.
6. Ферментные препараты.
Панзинорм-форте, Ораза, Креон- 1, Фестал, Дигестал, Лиобил, Панкреатин, Холензим.
При Кровотечении.
1. Кровоостанавливающие и антианемические препараты.
Раствором Эпсилон-аминокапроновой кислоты 20% орошают слизистую пищевода через эндоскоп.
Также Дицинон 12,5%, раствор 1-2 амп.(2-4 мл) внутривенно и при необходимости повторить через 4-6 часов введение в/в или в/м.
При варикозном расширении вен пищевода - целесообразно переливание крови или препараты крови, вводить окситоцин 1-2 амп. в 300-500 мл.10 % раствора глюкозы в/в, капельно, со скоростью 20-30 кап. в минуту.
Витамины гр. В, В12, фолиевая к-та, препараты железа (ферроплекс,феррум-лек), в некоторых случаях - введение цельной крови или эритроцитарной массы.
2. Седативные препараты.
Экстракт валерианы, пустырника, триоксазин , мезапам, феназепам , а на ночь – элениум , реланиум (седуксен), снотворные.
3. Фитотерапия.
Календула, зверобой, облепиха, ромашка, которые оказывают противовоспалительное и регенерирующее действие;
Алтей, оказывающий противовоспалительный эффект и снижающий продукцию HCI в желудке;
Душицу обыкновенную,устраняющую запоры и метеоризм;
Тысячелистник, Кровохлебку лекарственную (кровоостанавливающий эффект) и др.
Фитопрепараты желательно назначать в виде отваров и водных настоев. Спиртовые настои раздражают слизистую П. Затем желательно санаторно-курортное лечение.
Лечение абсцессов, флегмон, поражений П инородными телами лечится хирургически.
Ахалазия кардии (АК) - нарушение моторной функции Пищевода, при котором происходит угасание первичной перистальтической волны на уровне средней и нижней третей Пищевода.
В основе АК лежит не спазм, а потеря способности мышцами нижнего отдела Пищевода расслабляться (achalasis – нерасслабление) и не замыкаться. Прогрессирующее сужение кардиального отдела приводит к постепенному расширению остальных участков Пищевода. Обьем органа увеличивается в 10-15раз (2-2,5 литра) по сравнению с нормой (100-150мл)
Осложнения:
- Появление свищей.
- Аспирация пищевыми массами (бронхо-легочный синдром: хронический бронхит, пневмония, абсцесс и гангрена легкого).
- Истощение больного – астенизация (нервно-вегетативная). Больной замыкается в себе.
Диагноз АК:
- Анамнез
- Перкуторно выявляются расширение зон загрудинной и межлопаточной тупостей, особенно вправо;
- Рентгенологически - увеличение полости П, различной степени сужение кардиального отдела вплоть до полной непроходимости.
- Эзофагоскопия также обнаруживает увеличение полости П, сужение кардиального отдела, Э, а иногда и язву П.
ЛЕЧЕНИЕ АХАЛАЗИИ КАРДИИ.
- В начальных стадиях АК можно: Седативные препараты, Нитроглицерин (перед приемом пищи) или Пролонгированные нитраты,Холинолитики (атропин, метацин).
- Более эффективной является Кардиодилятация металлическими или воздушными расширителями, которые механически разрывают мышечные волокна суженного участка. Но в 20-30% случаев и этот метод не помогает, и, необходима операция.
Грыжа пищеводного отверстия диафрагмы (ГПОД) —это выпячивание части желудка в грудную клетку через пищеводное отверстие диафрагмы.
Различают 2 основных вида ГПОД.
- Скользящая (аксиальная грыжа) ГПОД. При этом варианте ГПОД брюшной отдел Пишевода вследствии укорочения органа (врожденный короткий Пищевод, рубцовые укорочения , частые спазмы продольных мышц органа и др.) перемещается в грудную клетку и тянет за собой по вертикальной оси часть желудка. Нарушается функционирование всех элементов кардии.
- Околопищеводная (параэзофагальная грыжа) ГПОД. При этом виде через расширенное пищеводное отверстие диафрагмы в грудную клетку выпячивается часть желудка.
Симптомы:
- Болевой-диспептический синдром.
Проявляются болями в эпигастрии, изжогой, регургитацией, икотой (последнее - вследствие раздражения конечных ветвей диафрагмального нерва). Симптомы усиливаются сразу после приема пищи, особенно обильной и жидкой, в горизонтальном положении. - Анемически-геморрагический синдром.
Проявляется в основном железодефицитной гипохромной анемией вследствие скрытых кровотечений как осложнение эрозивно-геморрагического или язвенного Э. Может быть В12- дефицитная анемия. - Сердечный синдром.
У большинства б-ных наблюдается псевдокоронарный синдром -- жгучие боли за грудиной, в области сердца, иррадирующие в шею, левую руку. Боли усиливаются в положении лежа, при наклоне вперед, после острой, обильной пищи. Боли уменьшаются в вертикальном положении, после приема антацидов. Нитроглицерин заметного эффекта не оказывает. Не исключено сочетание ИБС с ГПОД.
Диагноз:
- Анамнез и жалобы;
- Рентгенологическое исследование, особенно важно в положении Тренделенбурга и при задержке дыхания в фазе глубокого вдоха;
- Эзофагоскопия выявляется изменения слизистой пищевода – эзофагит, язвы, геморрагии;
- ЭКГ необходима для дифференциальной диагностики ИБС и ГПОД;
- Анализ крови выявляет гипо- или реже гиперхромную анемию;
- Реакция кала на кровь может быть положительной;
ЛЕЧЕНИЕ ГПОД.
Нужно избегать приема пищи в большом обьеме, особенно жидкой. Последний прием пищи за 2-3 часа до сна. Избегать горизонтального положения тела после приема пищи. Ночью должны спать с приподнятым изголовьем.
Больные должны избегать тяжелой работы, беременности, ношение тугих, широких ремней, запоров, метеоризма и др, повышающих внутрибрюшное и внутрижелудочное давление.
Назначаются:
- Антациды и Обволакивающие (викалин, алмагель, азотнокислое серебро и др.). Назначаются за 5-10 мин. до еды и, при необходимости, через 30-40 мин.после еды.
- При сопутствуюших спазмах показаны Спазмолитики, Холинолитики.
- Хирургически лечатся большие ГПОД, развитие стойкой симптоматики (периэзофагит, спайки) или язвы П, сужений, а также частые кровотечения.
Эзофагоспазм (Эс)- функциональное заболевание, проявляется локальным или диффузным повышением тонуса П. Оно в основном сопутствует заболеваниям П (Э, ГПОД, дивертикулы П. и др.), а также органов, находящихся в непосредственном контакте с П. и поблизости его. Наблюдается у людей старческого возраста без какой-либо патологии с повышенной чувствительностью нервной системы.
Симптомы:
Эс в основном проявляется в момент приема пищи при его прохождении. Появляется чувство застревания пищи на каком-либо уровне П. и боль за грудиной. Вставание, ходьба, отрыжка, иногда регургитация небольшого обьема пищи приносят облегчение. Иногда боли могут появляться вне приема пищи, локализованы за грудиной и могут напоминать стенокардические боли, особенно при сочетании с ИБС.
Диагноз:
- Анамнез и жалобы;
- Рентген показывает сегментарное повышение тонуса П. и прерывание перистальтической волны на этом уровне и ниже.
ЛЕЧЕНИЕ ЭЗОФАГОСПАЗМА.
Лечение основного заболевания, приведшего к функциональным нарушениям.
Пищу нужно принимать неспеша, избегать холодной, горячей, жесткой пищи, алкоголя.
Назначаются:
- таблетка Нитроглицерина под язык за 1-2 мин. до еды или
Нитраты пролонгированного действия, - Спазмолитики миотропного действия (но-шпа, метацин, галидор и др.).
Доброкачественные опухоли Пищевода представлены лейомиомами, фибромами, папилломами и др.
Основными симптомами являются дисфагия, ощущение инородного тела на определенном уровне, иногда регургитация. Особенностью этих опухолей является их медленное прогрессирование.
Диагноз ставится на основании рентгена и эзофагоскопии.
Злокачественные опухоли Пищевода
К предраковым заболеваниям относятся сужение П различного происхождение (АК, травматические послеожоговые сужения и др.), хронические Э, доброкачественные эпителиальные опухоли. Рак П может долго протекать без метастазов. У 40% умерших от рака П метастазы не обнаруживаются. Опухоль П может распространяться на соседние органы (перикард, бронхи) с образованием свищей с дальнейшими кровотечениями, гнойными процессами.
Симптомы:
Любая жалоба на пищевод дает основание подозревать опухоль.
Ведущий симптом - дисфагия, вначале при приеме густой, жесткой пищи, затем с прогрессированием болезни, при приеме полужидкой, жидкой пищи. Но при распаде опухоли дисфагия уменьшается. Могут присутствовать все остальные жалобы, присущие заболеваниям Пищевода.
ЛЕЧЕНИЕ.
При возможности оперативное вмешательство и симптоматическое лечение.
Читайте также:

