Киста пищевода у ребенка

Удвоение пищевода, или дупликатура его, - порок достаточно редкий, составляющий менее 1% всех пороков развития пищевода. Истинное удвоение представляет собой анатомическое образование, расположенное рядом с пищеводом, покрытое одной с ним мышечной оболочкой имеющее идентичную с пищеводом слизистую оболочку. Оно составляет третью часть дупликатур. Остальные имеют внутреннюю выстилку из слизистой оболочки других отделов желудочно-кишечного тракта.
- 80
- 1
- 2
- 3
- 4
- 5
Фотогалерея: Удвоение пищевода. Кисты у детей
Различают четыре разновидности удвоения: кистозное,дивертикулообразное, трубчатое и сегментарно-интрамуральное. Общим свойствомвсех дубликатур является их тесное соприкосновение с пищеводом и отсутствие сообщенияс ним.
Кистозные удвоения отличаются размерами, уровнем расположения всредостении и наличием слизистой оболочки на внутренней стенке. Форма ихокруглая, диаметр варьирует от 5 до 10 см. Локализуются преимущественно вверхней и средней трети пищевода.
Клинические симптомы
Основные клинические проявления отмечаются уже в первом полугодиижизни ребенка. Они обусловлены в основном нарушением проходимости, сдавлениемтрахеи и пищевода. Примерно у половины детей симптомы связаны с процессами,происходящими в самой кисте, например, растяжение капсулы вызывает болевыеощущения, накопление содержимого и всасывание его слизистой оболочкой приводитк появлению лихорадки. В некоторых случаях возникают кровотечения. Иногдакистозное удвоение пищевода течет бессимптомно и выявляется случайно припрофилактическом рентгенологическом обследовании.
Несмотря на более тесное прилегание кист к стенке пищевода,клинические проявления сдавления трахеи и бронхов наблюдаются раньше, чтосвязано, вероятно, с большей смещаемостью пищевода. Симптомами сдавленияявляются кашель, чувство саднения при дыхании. В дальнейшем развиваютсядыхательные расстройства, выражающиеся в виде стридора, частичной обструкциидыхательных путей. Последняя, в конце концов, приводит к развитию острой илихронической пневмонии, ателектазам и бронхоэктазам.
Возникающие позднее симптомы сдавления пищевода проявляются в видесрыгивания, рвоты и дисфагии. Эти симптомы имеют постоянный характер, в товремя как расстройства дыхания возникают в виде приступов. Срыгивание и рвотапоявляются сразу после глотания. В рвотной и срыгиваемой массе содержитсянеизменная пища.
Кровотечения могут быть следствием осложнением кистозных удвоений –прорыва кисты в пищевод или дыхательные пути. В этих случаях примесь кровиобнаруживается в мокроте или срыгиваемой пищевой кашице. При кровотечении вполость кисты оно является скрытым (оккультным).
Кистозные удвоения сочетаются с пороками развития других органов, вчастности с аномалиями развития позвонков и ребер.
Поскольку характерных клинических симптомов кистозного удвоенияпищевода нет, то для диагностики его используют рентгенологический метод. Спомощью этого метода при кистозном удвоении пищевода выявляют округлыеобразования в заднем средостении, нередко сочетающиеся с врожденной деформациейпозвонков и ребер. Однако округлое образование необходимо дифференцировать отнейрогенных опухолей, бронхогенных и дермоидных кист, абсцессов. Рентгеноконтрастноеисследование, так же как и предыдущее, не позволяет установить точный диагноз кистозногоудвоения пищевода, так как признаки сдавления и смещения пищевода свидетельствуютлишь о наличии объемного образования, но не о характере его.
Недостаточно информативным является и эндоскопическое исследованиепищевода и бронхиального дерева.
Пункция кисты представляется довольно опасной процедурой, так как,ничего не меняя в отношении лечебной практики, она создает опасность занесенияинфекции в мягкие такни средостения.
Единственный метод лечения кистозного удвоения пищевода - оперативный(удаление кисты). Результаты хирургического лечения вполне удовлетворительные.
Что касается других типов удвоения пищевода, то они встречаются крайнередко и практического значения не имеют.


Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Кишечные дупликационные (энтерогенные) кисты встречаются довольно редко. Они могут локализоваться в центральной нервной системе [1], перикарде [2], средостении [3], яичках [4], а также в любом месте по ходу желудочнокишечного тракта, преимущественно в области тонкой кишки [5, 6]. В литературе для обозначения такого состояния были предложены следующие термины: дупликация (удвоение), редупликация, двойная кишка, кишечная киста, гигантский дивертикул, энтерогенная киста [7]. В настоящее время наиболее часто используются два термина: энтерогенные кисты - для обозначения образований в центральной нервной системе [1] и кишечные дупликационные кисты -для обозначения кист, развивающихся по ходу кишечной трубки [8, 9]. Последние кисты обычно наблюдаются у детей [2, 3].
Кишечные дупликационные кисты - это врожденные аномалии, которые могут развиться в любом месте вдоль кишечного тракта, от ротовой полости до ануса. Такие кисты локализуются, как правило, в самой стенке или прилежат к стенке какой-либо части желудочно-кишечного тракта. H. Dardic и соавт. [10] предложили следующие диагностические критерии: наличие выстилки, соответствующей слизистой оболочке кишечника или желудка, гладкомышечного слоя и тесной связи с какой-либо частью желудочно-кишечного тракта. В то же время в литературе имеются описания кист, выстланных респираторным эпителием [5, 11] или многослойным плоским эпителием [12]. В отдельных наблюдениях отсутствовала связь кисты с желудочно-кишечным трактом [13].
Для объяснения патогенеза дупликационных кист было предложено несколько теорий. Теория аберрантной реканализации полостей объясняет удвоение тех участков желудочно-кишечного тракта, которые в своем развитии проходят солидную стадию (например, пищевод, тонкая кишка и толстая кишка) [14]. Существует мнение, что формированию изолированной полости предшествует скручивание или какая-либо сосудистая аномалия на проксимальном участке дивертикула. Такие полости могут полностью отделяться от стенки кишки, формируя изолированные дупликационные кисты [5, 9, 10]. Согласно теории внутриутробного нарушения кровоснабжения, дупликационные кисты развиваются в результате возникновения локальной сосудистой недостаточности при аноксии или какихлибо стрессовых ситуациях [15].
Кишечные дупликационные кисты обычно проявляются в течение первых лет жизни в виде пальпируемого образования, а также признаками кишечной непроходимости. У взрослых, помимо указанных симптомов, могут возникать аррозивные кровотечения при изъязвлении кист [16]. Кроме того, возможно озлокачествление дупликационных кист [5, 13, 17].
Лучевые методы исследования, как правило, подтверждают кистозную природу образования. При ультразвуковом исследовании (УЗИ) дупликационные кисты имеют вид гипоэхогенных масс с выраженными стенками и хорошей трансмиссией из-за наличия прозрачного жидкого содержимого или вид анэхогенных образований при кровоизлиянии или сгущении содержимого в просвете кисты.
Лечение заключается в полном хирургическом удалении таких кист [3, 5].
В качестве примера приводим собственные наблюдения.
Больная А., 33 лет, поступила в институт с жалобами на постоянные боли тянущего характера в эпигастральной области, голодные боли. По данным анамнеза, впервые стала отмечать голодные боли около 4 лет назад, в связи с чем проходила обследование в поликлинике по месту жительства. При эзофагогастродуоденоскопии установлен диагноз рефлюкс-эзофгита. Больной проводили курс антисекреторной терапии с временным положительным эффектом. Однако в последующем боли возобновились и постепенно усиливались, в связи с чем проводили повторное обследование, но никаких патологических изменений не было выявлено. Три года назад выполнено УЗИ брюшной полости, при котором обнаружено кистозное образование в области желудка и поджелудочной железы. При очередной эзофагогастродуоденоскопии выявлено пролабирующее в просвет желудка кистозное образование. Больная поступила в институт для дообследования и определения тактики лечения.
При поступлении общее состояние больной удовлетворительное, кожные покровы и видимые слизистые оболочки естественной окраски, чистые. Дыхание проводится во все отделы, хрипов не выслушивается, частота дыхания 16 в минуту. Границы сердца в пределах возрастной нормы, тоны сердца ритмичные, звучные. АД 120/80 мм рт. ст. Пульс 76 ударов в минуту, ритмичный, удовлетворительного наполнения и напряжения. Отеков нет. Язык чистый, влажный. Живот симметричный, участвует в акте дыхания всеми отделами. При пальпации в эпигастральной области чувствителен, симптомов раздражения брюшины нет. Перистальтика высушивается. Физиологические отправления в норме.
Данные лабораторных методов исследования в пределах нормы.
При УЗИ органов брюшной полости в эпигастральной области слева, в проекции желудка (в его просвете) определяется округлое образование, размером 53,1x49,6x45,6 мм, с четкими ровными контурами, по структуре анэхогенное, однородное, с наличием эхоплотной стенки толщиной до 4,1 мм. При наполнении желудка жидкостью создается впечатление, что образование исходит из его задней стенки, так как оно фиксировано к ней и не смещается при перемене пациенткой положения тела и кашлевом толчке (рис. 1). В режиме цветового допплеровского картирования данных о наличии кровотока в капсуле образования не получено. Заключение: киста (кистозное образование), исходящее из стенки или расположенное в полости желудка.
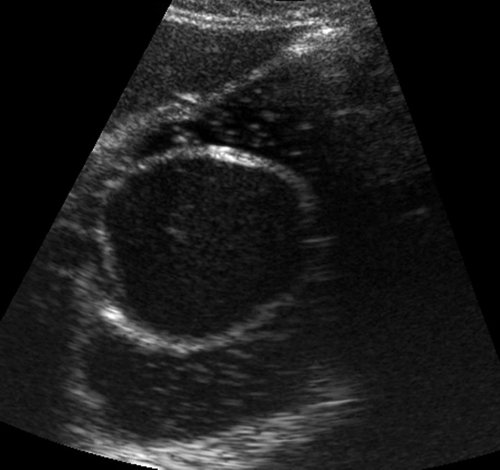
Рис. 1. УЗ-картина дупликационной кисты в просвете желудка, В-режим.
Больной поставили предварительный диагноз: кистозное образование желудка. С целью уточнения диагноза было решено произвести эндоскопическую диагностическую пункцию образования. Образование при инструментальной пальпации мягкое, создается впечатление, что оно имеет жидкостное содержимое. Произведена пункция образования с попыткой аспирации содержимого, однако густой его характер не позволил произвести данную манипуляцию через катетер. При помощи папиллотома произведена фенестрация кисты с аспирацией большого количества вязкого густого секрета цвета "кофе с молоком", без запаха. В процессе аспирации киста полностью спалась.
При цитологическом исследовании содержимого кисты обнаружен тканевой детрит, макрофагальная реакция, клетки плоского эпителия, преимущественно в состоянии деструкции.
Биохимическое исследование содержимого кисты: диастаза - 5 ед/л, CEA - 1887,6 нг/мл, СА 19-9 - 29707, 92 ед/л.
Таким образом, у больной имела место клинико-инструментальная картина дупликационной кисты желудка. В связи с чрезвычайно высоким уровнем онкомаркеров в содержимом кисты необходимо думать о ее малигнизации.
Больная была полностью информирована о характере заболевания, рисках и возможных осложнениях оперативного вмешательства, а также в случае отказа от него. От предложенного оперативного лечения, проведения эндоскопической биопсии стенки кисты пациентка воздержалась. В удовлетворительном состоянии она была выписана под наблюдение хирурга и онколога по месту жительства.
Больная З., 47 лет, поступила с жалобами на ноющие боли в верхних отделах живота. Считает себя больной с 17 лет, когда стали беспокоить периодические боли в верхних отделах живота, особенно после погрешностей в диете. Лечилась амбулаторно по поводу хронического гастрита. Три года назад развился приступ болей в эпигастральной области и больная была госпитализирована в городскую больницу, где при УЗИ диагностировано кистозное образование головки поджелудочной железы до 2 см в диаметре. Год назад у больной развился очередной приступ болей в эпигастральной области, сопровождавшийся однократным приступом рвоты и жидким стулом. По этому поводу она находилась на лечении в Институте гастроэнтерологии, где при УЗИ было установлено увеличение образования в головке поджелудочной железы до 3,3 см. Пациентка поступила в Институт хирургии им. А.В. Вишневского для обследования и лечения.
При поступлении состояние больной удовлетворительное, кожные покровы и видимые слизистые оболочки обычной окраски, чистые. Периферические лимфатические узлы не увеличены. В легких дыхание везикулярное, проводится во все отделы. Тоны сердца ритмичные, шумы не выслушиваются. Пульс удовлетворительного наполнения, 68 ударов в минуту. АД 110/70 мм рт. ст. Определяется варикозное расширение вен обеих нижних конечностей. Живот не вздут, симметрично участвует в акте дыхания, при пальпации мягкий, умеренно 67 болезненный в эпигастральной области. Симптомов раздражения брюшины нет. Перистальтика выслушивается. Физиологические отправления в норме.
При УЗИ и дуплексном сканировании сосудов брюшной полости печень не увеличена в размерах, переднезадний размер правой доли - 136 мм, левой доли - 66 мм, контуры четкие, структура паренхимы однородная, диффузно уплотнена. Желчный пузырь не увеличен, визуализируется с перегибом, стенки утолщены, содержимое однородное. Внутри- и внепеченочные желчные протоки не расширены. Гепатикохоледох определяется, диаметром 3,6 мм, просвет его свободный. Поджелудочная железа не увеличена в размерах, головка - 30 мм, тело - 11 мм, хвост - 18 мм. Контуры железы в проекции тело - хвост ровные, четкие, структура паренхимы однородная, диффузно уплотнена. Главный панкреатический проток не визуализируется. В проекции гепатодуоденальной связки определяется кистозное образование овальной формы, с четкими ровными контурами, размером 47,0x33,4 мм, по структуре анэхогенное, неоднородное с наличием эхоплотных, неравномерно выраженных перегородок в эхоплотной капсуле толщиной до 2,8 мм (рис. 2, а). При дуплексном сканировании данных о наличии кровотока в капсуле и перегородках образования не получено. По заднему контуру образования прослеживается ход общей печеночной артерии (рис. 2, б) без гемодинамически значимых изменений скорости кровотока.
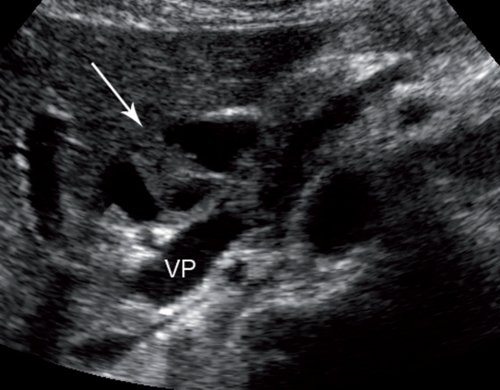
а) Киста (указана стрелкой) в В-режиме (VP - воротная вена).
. или: Доброкачественные новообразования пищевода
- Взрослые
- Дети
- Беременные
- Акции
- Симптомы
- Формы
- Причины
- Диагностика
- Лечение
- Осложнения и последствия
- Профилактика
Симптомы доброкачественные опухоли пищевода
Симптомы заболевания зависят от величины, наличия или отсутствия изъязвления (образования язв — глубоких дефектов в слизистой оболочке пищевода) опухоли пищевода.
Как правило, если доброкачественная (тип клеток опухоли такой же, как тип клеток органа, из которого она произошла) опухоль небольшого размера, то течение заболевания бессимптомное, и новообразование обнаруживается во время рентгенологического исследования (метода исследования, при котором внутренние органы проецируются (отображаются) на специальную пленку или бумагу) при помощи рентгеновских лучей (электро-магнитных волн) с контрастом (в организм человека вводится специальное вещество, при помощи которого на рентгеновском снимке четко видны структуры и органы) или эндоскопического исследования (диагностической процедуры, во время которой врач осматривает и оценивает состояние внутренней поверхности пищевода, желудка и 12-перстной кишки при помощи специального оптического инструмента (эндоскопа)), проведенных по поводу другого заболевания.
Среди основных симптомов доброкачественных опухолей пищевода выделяют несколько.
- Дисфагия (нарушение акта глотания), сначала проявляющаяся поперхиванием, потом (с ростом опухоли) возникает затруднение с прохождением твердой пищи (больным приходится употреблять только жидкую пищу), при значительном росте опухоли у больных начинают возникать затруднения с прохождением уже и жидкой пищи. Прогрессирует дисфагия при доброкачественных опухолях медленно.
- Ощущение инородного тела в пищеводе.
- Одышка, кашель, цианоз (кожа приобретает синеватый оттенок), сердцебиение, аритмия (нарушение ритма сердца) могут возникать при больших опухолях, которые расположены в грудной части пищевода, за счет сдавления левого главного бронха и левого блуждающего нерва.
- Отрыжка съеденной пищей (иногда бывает воздухом), изжога, слюнотечение, срыгивания, тошнота, иногда рвота только что съеденной пищей (может быть с примесью крови при наличии кровотечения из опухоли) могут возникать при поражении нижней трети пищевода и при сопутствующей недостаточности кардии (неполного смыкания мышечного кольца, ведущего из пищевода в желудок).
- Тупая боль умеренной интенсивности за грудиной, усиливающаяся во время еды (возможно, такая боль связана с развившимся эзофагитом (воспалением пищевода)).
- Слабость, быстрая утомляемость, головокружения также могут быть связаны со скрытым кровотечением из изъязвленной (имеющей язвы (глубокие дефекты в слизистой оболочке пищевода)) опухоли.
- Снижение массы тела (в основном, это происходит за счет дисфагии).
- Железодефицитная анемия (малокровие) из-за недостатка железа (возникает при частых кровотечениях или скрытой потере крови из изъязвленной опухоли).
Формы
Выделяют 6 основных форм доброкачественных опухолей пищевода:
- лейомиома пищевода(доброкачественная опухоль, возникшая из мышечной ткани пищевода);
- кисты(тонкостенные образования с прозрачной желтоватой жидкостью внутри);
- нейрофиброма(доброкачественная опухоль, возникшая из оболочки нервов);
- ангиома(доброкачественная опухоль, возникшая из кровеносных сосудов пищевода);
- фиброма(доброкачественная опухоль, возникшая из соединительной ткани пищевода);
- липома(доброкачественная опухоль, возникшая из жировой ткани пищевода).
Причины
Причина возникновения доброкачественных новообразований пищевода не выявлена.
Предрасполагающие факторы:
- наследственность (наличие новообразований у родственников);
- вредные привычки (чрезмерное употребление алкоголя и курение);
- несбалансированное и нерациональное питание (чрезмерное употребление в пищу соленой, копченой пищи, недостаток в рационе овощей и фруктов);
- неблагоприятная экология;
- врожденные (возникшие внутриутробно) пороки развития (характерно для кист (тонкостенных образований с прозрачной желтоватой жидкостью внутри)).
Врач онколог поможет при лечении заболевания
Диагностика
- Анализ анамнеза заболевания и жалоб (когда (как давно) появились боли за грудиной, тошнота, рвота (возможно с примесью крови), дисфагия (нарушение акта глотания), слабость, быстрая утомляемость; с чем больной связывает возникновение этих симптомов).
- Анализ анамнеза жизни больного (наличие у пациента различных заболеваний, вредных привычек (употребление алкоголя, курение)).
- Анализ семейного анамнеза (наличие у родственников заболеваний органов желудочно-кишечного тракта, а также онкологических заболеваний (учитывается наличие любых новообразований – доброкачественных (тип клеток которых такой же, как тип клеток органа, из которого они произошли) и злокачественных (тип клеток которых отличается от типа клеток органа, из которого они произошли)).
- Данные объективного осмотра (осмотра кожных покровов, слизистых оболочек рта, носа, глаз (возможна бледность кожи, что свидетельствует о скрытом кровотечении)).
- Общий анализ крови. Возможно выявление анемии (малокровия).
- Биохимический анализ крови — для исключения сопутствующих патологий (заболеваний).
- Общий анализ мочи — для исключения сопутствующих патологий.
- Копрограмма (анализ кала) — возможно выявление примеси крови в кале, что свидетельствует о скрытом желудочно-кишечном кровотечении.
- Инструментальные методы диагностики.
- Эзофагогастродуоденоскопия (ЭГДС) — диагностическая процедура, во время которой врач осматривает и оценивает состояние внутренней поверхности пищевода, желудка и 12-перстной кишки при помощи специального оптического инструмента (эндоскопа). Как правило, при обнаружении опухоли при проведении исследования они сразу удаляются и отправляются на гистологическое исследование (исследование ткани под микроскопом для определения, является ли она доброкачественной (тип клеток опухоли похож на тип клеток органа, из которого она произошла)).
- Рентгенологическое исследование пищевода с контрастированием (пациент выпивает взвесь бария, вследствие чего точность исследования повышается, так как барий хорошо виден на рентгене). Используется для определения в пищеводе неровностей, которые могут косвенно (не точно) указывать на наличие новообразований в пищеводе.
- Рентгенокинематография (метод рентгенологического исследования с применением киносъемки рентгеновского изображения).
- Чреспищеводное ультразвуковое исследование. Позволяет выявить опухоль пищевода.
- Компьютерная томография (КТ) для выявления опухоли пищевода.
- Магнитно-резонансная томография (МРТ). Проводится для выявления опухоли пищевода.
- Возможны также консультации гастроэнтеролога, терапевта.
Лечение доброкачественные опухоли пищевода
Лечение заболевания только хирургическое — удаление опухоли проводится оперативным путем.
- Удаляют опухоли при помощи гастроскопа (специальной гибкой трубки) во время проведения эзофагогастродуоденоскопии (ЭГДС) — диагностической процедуры, при которой врач осматривает и оценивает состояние внутренней поверхности пищевода, желудка и 12-перстной кишки при помощи специального оптического инструмента (эндоскопа). При этом в зависимости от количества и размера новообразований удаляется либо только сама опухоль, либо опухоль вместе с частью стенки пищевода. Во время операции проводится экстренное гистологическое (микроскопическое) исследование ткани опухоли для подтверждения ее доброкачественности (тип клеток опухоли такой же, как тип клеток органа, из которого она произошла).
- При невозможности проведения операции через гастроскоп (эзофагогастродуоденоскоп) производится полостная (выход к пищеводу через грудную полость) операция.
В послеоперационный период используют поочередно диеты:
- стол №1а (исключены продукты и блюда, возбуждающие секрецию желудка (выделение им желудочного сока) и раздражающие его слизистую оболочку; употреблять в пищу можно жидкие или кашицеобразные блюда из отварных или паровых продуктов);
- далее №1б (жидкие или кашицеобразные блюда из отварных или паровых продуктов);
- далее №1 (пищу отваривают в воде или на пару, протирают, дают в полужидком и пюреобразном виде; ограничено употребление количество поваренной соли (не более 8 г в день); исключены очень горячие и холодные блюда). Общая продолжительность этих диет (№1а, №1б и №1) — не более недели;
- далее придерживаются стола №5 (вегетарианские, фруктовые, молочные супы, отварное мясо, птица нежирных сортов, нежирная рыба, молоко, каши и мучные блюда (за исключением сдобы), хлеб белый, черный черствый, спелые фрукты, ягоды).
Также назначаются на длительный срок ингибиторы протоновой помпы (ИПП — препараты, уменьшающие выработку соляной кислоты желудком), особенно если опухоль сопровождалась эзофагитом (воспалением слизистой оболочки пищевода) и недостаточностью кардии (неполного смыкания мышечного кольца, ведущего из пищевода в желудок).
Осложнения и последствия
Прогноз относительно благоприятный. Но возможны рецидивы (возобновления) заболевания. Больные должны всю жизнь находиться на диспансерном наблюдении.
- Озлокачествление опухоли (перерождение в злокачественную опухоль, тип клеток которой отличается от типа клеток органа, из которого она произошла).
- Перфорация опухоли (образование отверстия в стенке пищевода).
- Стеноз (существенное уменьшение либо сужение просвета) пищевода — он возникает чаще всего тогда, когда опухоль достигает больших размеров.
- Изъязвление поверхности опухоли (образование язв (глубоких дефектов слизистой оболочки пищевода) на поверхности опухоли).
- Возникновение кровотечений из опухоли пищевода.
Профилактика доброкачественные опухоли пищевода
Специфической профилактики доброкачественных новообразований пищевода нет. Рекомендуется:
- отказаться от употребления алкоголя и курения;
- рационально и сбалансированно питаться (исключить избыточное употребления слишком соленых, жареных, копченых, маринованных продуктов; увеличить количество свежих фруктов и овощей в рационе);
- регулярно проходить обследование у гастроэнтеролога. После удаления новообразований контрольные эзофагогастродуоденоскопические осмотры (ЭГДС — диагностическая процедура, во время которой врач осматривает и оценивает состояние внутренней поверхности пищевода, желудка и 12-перстной кишки при помощи специального оптического инструмента (эндоскопа)) рекомендуется проводить через 3 и 6 месяцев, а в дальнейшем — 1-2 раза в год.
ИНФОРМАЦИЯ ДЛЯ ОЗНАКОМЛЕНИЯ
Необходима консультация с врачом
- Выбрать подходящего врача онколог
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
Доброкачественные опухоли и кисты пищевода наблюдаются редко. Патологоанатомическая картина. Опухоли по отношению к стенке пищевода могут быть внутрипросветными (полипообразными) и внутристеночными (интрамуральными). Внутрипросветные опухоли располагаются чаще в проксимальном или дистальном отделе пищевода, внутристеночные - в нижних двух третях его.
По гистологическому строению опухоли делят на эпителиальные (адено-матозные полипы, папилломы) и неэпителиальные (лейомиомы, рабдомиомы, фибромы, липомы, гемангиомы, невриномы, хондромы, миксомы и др.). Наиболее часто встречается лейомиома, развивающаяся из гладких мышечных волокон. Второе по частоте место занимают кисты (ретенционные, бронхогенные, энтерогенные). Кисты представляют собой тонкостенные образования, содержащие светлую тягучую жидкость. Стенка кисты состоит из фиброзной ткани с примесью гладких мышечных волокон и хряща. Внутренняя поверхность стенки выстлана мерцательным эпителием при бронхогенной кисте и цилиндрическим или плоскоклеточным - при энте-рогенной. Ретенционные кисты располагаются в подслизистой основе пищевода и образуются в результате закупорки протоков желез. Они никогда не достигают больших размеров.
Клиническая картина и диагностика
Доброкачественные опухоли и кисты пищевода растут медленно, не вызывают клинических симптомов и обнаруживаются случайно при рентгенологическом исследовании. Наиболее частым симптомом является медленно нарастающая на протяжении многих лет дисфагия
При интрамуральных опухолях, циркулярно охватывающих пищевод, дисфагия может носить постоянный характер, иногда больные отмечают боли, ощущение давления или переполнения за грудиной. При опухолях шейного отдела пищевода, имеющих длинную ножку, может возникать регургитация опухоли в глотку с развитием асфиксии. При изъязвлении полипа или повреждении слизистой оболочки пищевода, растянутой над большой интрамуральной опухолью, возможны изъязвление и кровотечение, кисты пищевода нагнаиваются. Вследствие сдавления опухолью трахеи, бронхов, сердца, блуждающих нервов могут возникать кашель, одышка, цианоз, сердцебиение, боли в области сердца, аритмия и другие расстройства. Возможно злокачественное перерождение доброкачественных опухолей и кист пищевода.
Диагноз доброкачественной опухоли пищевода ставят на основании анализа клинической картины заболевания, данных рентгенологического исследования и эзофагоскопии. Для доброкачественных опухолей пищевода характерны следующие рентгенологические признаки: четкие ровные контуры дефекта наполнения, располагающегося на одной из стенок пищевода, сохранность рельефа слизистой оболочки и эластичности стенок в области дефекта, четкий угол между стенкой пищевода и краем опухоли. Всем больным с доброкачественными заболеваниями пищевода показана эзофагоскопия для уточнения характера образования, его локализации и протяженности, состояния слизистой оболочки. Биопсию можно производить только при деструкции слизистой оболочки и при внутрипросветных новообразованиях.
Лечение доброкачественныхе опухолейи и кист пищевода
Основным методом лечения доброкачественных опухолей является хирургический. Цель операции - удаление опухоли, профилактика возможных осложнений. Опухоли небольших размеров на тонкой ножке могут быть удалены через эзофагоскоп с помощью специальных инструментов или разрушены (электрокоагуляция). Внутрипросветные опухоли на широком основании иссекают с участком стенки пищевода. Интрамуральные опухоли и кисты пищевода почти всегда удается энуклеировать без повреждения слизистой оболочки. Отдаленные результаты операций хорошие.
Киста, сформировавшаяся в пищеводном канале – это доброкачественное образование, представляющее собой полость, внутри которой имеется определенное содержимое. Фактически кисты не имеют отношения к истинным опухолевым образованиям, поскольку их этиология, как правило, связана с закупориванием слизистых железистых структур еще на этапе эмбриогенеза.
Кистозные образования пищеводной локализации классифицируются на обще эпителиальные или образованные в процессе дублирования пищеводного канала на этапе эмбрионального развития. Внутренние кистозные оболочки бывают различными, вплоть до слизистых желудка или даже эндометриальных клеток.
Симптомы и причины кисты пищевода

Кистозные образования пищевода чаще всего формируются на самом нижнем участке трубчатого органа. Внешне они представляют собой тонкостенные мешочки, заполненные геморрагической или желтоватой, опалесцирующей либо просто прозрачной жидкостью.
При исследовании содержимого пищеводных кист может обнаружиться его серозно-гнойный, желеобразный или серозный и слизистый характер.
Кистозные образования пищеводной локализации могут быть врожденными либо приобретенными.
- Врожденные кистозные мешочки формируются из слизистых желудочных оболочек или зачатков зародышевого эпителия. Также врожденные кисты могут формироваться вследствие кистозной дубликации либо из зачатков кожного покрова.
- Приобретенные кисты часто имеют ретенционный характер, располагаются в пищеводном подслизистом слое и не вырастают до крупных размеров.
У врожденных кист изнутри имеется эпителий, а вот в приобретенных слизистого покрова не имеется. Мало того, в стенке врожденного кистозного формирования имеются гладкомышечные волокна и сосудистая сеть, а в некоторых обнаруживаются хрящевые ткани (обычно в трахеобронхогенных кистах).
Характер кистозного содержимого во многом обуславливается строением слизистых тканей. Чаще кисты встречаются с желатиноподобным, гнойно-слизистым или серозным наполнением. Также для врожденных кистозных структур типична локализация в нижних отделах пищеводной трубки.
Обычно такие образования одиночные и плотно связаны с пищеводной стенкой. По размерам пищеводные кисты достигают 1,5-30 см.
Симптоматика пищеводных кист неоднозначна:
- Кистозные образования небольших размеров выявляются при случайном рентгенологическом обследовании по совсем иным причинам.
- Если такая киста начнет расти, то у пациента появятся проявления компрессии легких, средостения и пищеводного канала.
- Характерным проявлением кистозного процесса в пищеводе выступает затрудненное проглатывание во время сжатия.
- Порядка 20% случаев кисты пищевода приходится на верхнюю треть трубчатого органа, при подобной локализации характерным признаком патологии выступает затруднение захвата трахеобронхиальных структур респираторного типа.
- Если киста выросла в средней пищеводной части, что также встречается примерно у 20% пациентов, то больные жалуются на грудинные боли, проблемы с проглатыванием и пр.
- Если кистозное образование сформировалось в нижней пищеводной трети, то ее запущенность может привести к расстройствам сердечного ритма. Чем больше размер образования, тем выше риск развития подобных осложнений.
Протекание кистозной патологии пищевода зачастую осложняется перфорацией или гнойными процессами, медиастинитом либо пневмотораксом, образованием свищей бронхиального расположения.
Диагностика

Установлением диагноза занимается гастроэнтеролог. Ведущее значение в выявлении кистозных образований отдается эндоскопическим либо рентгенологическим методикам.
- Рентгенконтрастная диагностика обнаруживает образование, определяет его точное расположение, выраженность сужения внутренних пищеводных просветов либо деформирование стенок органа.
- При внутристеночных кистах обнаруживается резко ограниченный дефект заполнения, смещение пищеводного просвета. При этом складки пищеводных стенок в опухолевом очаге сглаживаются или наблюдается супрастеническое расширение органа и пр.
- Внутрипросветные кистозные образования выявляются при исследовании с гладкими и четкими ограничениями дефекта наполнения, смещением, но при этом перистальтические функции в очаге опухоли могут сохраняться.
- Эзофагоскопическая диагностика показывает тип кистозного роста и характер новообразования, его локализацию и параметры.
- Чтобы лучше визуализировать происходящие эзофагеальные изменения, проводится пищеводная хромоскопия.
- В процессе проведения эзофагоскопического исследования при внутрипросветной локализации кисты может быть проведена биопсия или пункция образования.
- Если образование имеет экстраэзофагеальный характер и контактирует со структурами средостения, то показано проведение грудноклеточной рентгенографии или пневмомедиастинографии.
Если остаются какие-либо сомнения относительно диагноза, то проводится МРТ или компьютерная томография средостения.
Лечение
Любое кистозное образование в пищеводе должно быть оценено, необходимо выявить характер содержимого и прочие нюансы. Даже если киста не доставляет никакого дискомфорта, не растет и не нарушает пищеводные функции, она все равно подлежит резицированию.
Отменить операцию доктор может только в случае, когда у пациента есть строжайшие противопоказания к хирургическому вмешательству.
В целом прогнозы при пищеводных кистозных новообразованиях благоприятные.
Читайте также:

