Киста на вирсунговом протоке
Роль поджелудочной железы необычайно велика. Этот орган внешней (экзокринной) и внутренней (эндокринной) секреции участвует в пищеварительном процессе и регуляции в организме липидного, углеводного и белкового обмена. Проблемы в работе органа отражаются на состоянии вирсунгова протока. Острое воспаление железы выражается его расширением, а при хроническом панкреатите наблюдаются его расширения, чередующиеся с участками стеноза (сужений). При заболеваниях железы в выводном протоке происходят изменения, выявляемые с помощью современных методов диагностики.
Вирсунгов проток
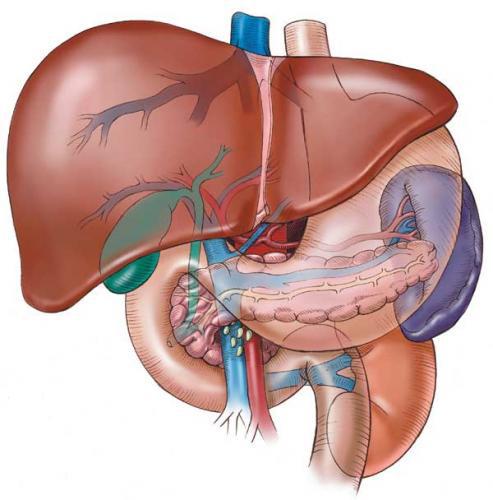
Главный панкреатический проток тянется по всей протяженности поджелудочной железы, доходя до ее задней поверхности. Вирсунгов проток, образуясь из слияния более мелких протоков долек органа, в среднем имеет длину 20 см. Данный канал зачастую завершается в двенадцатиперстной кишке, в месте образования такого органа, как сфинктер. Конструктивная связь выводного протока железы с двенадцатиперстной кишкой достаточно функциональна, ее результатом является обработка вырабатываемым поджелудочным соком поступлений содержимого кишки.
Размер и форма вирсунгова протока у многих людей не совпадают и зависят от индивидуального строения организма. У большинства он объединяется с общим желчным протоком (холедохом) и выходит в двенадцатиперстную кишку. Соотношения его конечных отделов вместе с общим протоком могут быть различны. Выделяют 4 их типа:
- Совместное впадение обоих протоков в кишку, где они образуют своеобразную ампулу. Сфинктер Одди при этом, охватывая оба протока, при своем сокращении полностью их закрывает. Подобный тип наблюдается в 55% случаях.
- Соединение обоих протоков вблизи двенадцатиперстной кишки без образования общей ампулы. Этот тип характерен в 33,6%.
- Отдельное впадение в двенадцатиперстную кишку каждого из протоков. Это достаточно редкий тип соотношения, встречаемый в 4%.
- Слияние протоков на значительном расстоянии от фатерова соска. Оба они открываются в двенадцатиперстную кишку и соприкасаются своими стенками. Примерно 8,5% случаев показывают, что это слияние раздельно.
Эти анатомические особенности достаточно важны при вероятности развития патологических видоизменений вирсунгова протока. Взаимосвязь общего желчного протока с главным протоком и с головкой железы, их связь с двенадцатиперстной кишкой играют немалое значение в понимании и развитии целого ряда симптомов патологий и рака поджелудочной железы.
Ультразвуковая картина
Видоизменения поджелудочной железы (нарушение паренхимы органа) могут быть вызваны различными причинными факторами. Они видимы при ультразвуком обследовании, которое позволяет оценить размер и структуру паренхимы, увидеть контуры, наличие патологий, а также состояние протоков железы. Признаки отдельных заболеваний, диагностируемых при обследовании, показывают и вероятные отклонения, которые могут охватить вирсунгов проток поджелудочной железы.
Кстати, стоит отметить, что у многих здоровых людей могут наблюдаться симптомы диффузных изменений, связанных с экологической ситуацией и употреблением продуктов с различными консервантами и стабилизаторами.
Признаки патологий при УЗИ
Чаще выявляются такие заболевания, как панкреатит острой и хронической формы, панкреолитиаз, кисты и другие патологии.
Диффузное увеличение паренхимы железы нередко вызывает острый панкреатит. При обследовании контуры органа размыты, могут наблюдаться в его структуре слепые пятна, которые могут являться следствием кровоизлияния или некроза железы. Определяется расширение вирсунгова протока и других протоков железы.
При хронической форме панкреатита размеры органа могут не претерпевать изменений. Его контуры не становятся нечеткими и неровными. Эхосигнал ткани железы снижен. При наличии фиброза наблюдается уплотнение паренхимы, вирсунгов проток деформирован и сужен, а стенки его уплотнены. Нередко выявляется нарушение проходимости протоков железы. Подобные воспалительные изменения являются следствием формирования кист и кальцинатов.
Образование камней в паренхиме, или панкреолитиаз, является результатом воспалительных процессов железы или нарушения оттока ферментов. Изначально наблюдается застой в протоках органа, что выражается расширением вирсунгова протока. На следующей стадии развития патологического состояния происходит осаждение белка в панкреатическом соке и откладывание кальцинатов, что на ультразвуковом исследовании выражается в виде диффузного повышения эхогенности паренхимы. Запущенная форма заболевания приводит к панкреолитиазу.
На структуру железы могут влиять патологические состояния других внутренних органов (хроническая сердечная недостаточность, гепатит, цирроз).
Отклонения, выявляемые в поджелудочной железе, могут быть обусловлены ее разными заболеваниями, но чаще причинными факторами выступают панкреатит и панкреолитиаз.
Панкреатит
С клинической точки зрения панкреатит (воспалительный процесс поджелудочной железы) способен протекать в острой или хронической форме. Причиной заболевания может быть прекращение поступления сока, вырабатываемого органом, в двенадцатиперстную кишку из-за закупорки протока. При затяжном воспалении ферменты железы начинают переваривать свои собственные клетки. Причиной воспаления может быть также повреждение железы, обусловленное ее отеком.
Острый панкреатит чаще обусловлен наличием желчных камней, которые блокируют протоки, или алкоголизмом, следствием которого выявляется непроходимость мелких протоков органа.
Панкреолитиаз
Панкреолитиазом называют патологическое состояние, характеризующееся образованием камней в вирсунговом протоке железы или его разветвлениях. Признаками заболевания являются спазматические боли в эпигастральной зоне, иррадиирующие в поясничную область.
Наличие камней, препятствуя оттоку поджелудочного сока, приводит к нарушениям пищеварения. При подобном застое на УЗИ выявляется, что вирсунгов проток расширен, и наблюдается растяжение стенок мелких протоков.
Однако стоит помнить, что ультразвуковая картина не дает полноценной информации для постановки диагноза. Необходимо проведение дополнительных обследований. Так как нередко при выявлении диффузных видоизменений поджелудочной железы или печени, например, вирсунгов проток не визуализируется. Изучить его более детально помогают иные методы диагностики.
Сложность диагностики
Сложность диагностики рассматриваемых патологий связана с расположением поджелудочной железы. Она находится достаточно глубоко в теле человека. Ее исследование должно проводиться только квалифицированными специалистами и включать в себя передовые инструментальные и лабораторные методики. Это тщательное проведение исследования уровня панкреатических ферментов (панкреатической изоамилазы, липазы, трипсина в моче, в крови, в дуоденальном содержимом). Для установления экзокринной недостаточности железы необходимо определить показатели фекальной эластазы в кале. Немаловажны общий анализ крови, оценка гликемии, сонография брюшной полости, допплерография.
Для получения аксиальных срезов органов брюшной полости назначается МРТ.
В достаточно сложных ситуациях выполняется также диагностическая лапароскопия. Поскольку на работу поджелудочной железы нередко оказывают влияние также патологии панкреатических протоков и желчевыводящих путей, обязательно проводится ЭРХПГ.
МР-холангиография
Магнитно-резонансная холангиопанкреатография при обструктивной форме панкреатита позволяет детально изучить состояние вирсунгова протока. Это один из самых современных методов неионизирующего обследования желчного пузыря, его протоков и панкреатического протока. Он дает возможность получить максимально точные сведения о состоянии данных органов, определить наличие в них полипов, конкрементов, стриктур, визуализировать видоизменения в сосудах и лимфатических узлах.
Лечение
Лечение выявленных в поджелудочной железе диффузных изменений может проводиться консервативным и оперативным методами. Выбор корректной тактики лечения во многом зависит от характера патологии, наличия сопутствующих заболеваний и общего состояния пациента.
Нередко из-за несвоевременного диагностирования и лечения эхогенные признаки необратимы, не подвергаются обратному развитию.
Восстановление нормальной структуры органа возможно лишь при своевременно проведенной адекватной терапии и соблюдении всех рекомендаций специалиста.
Киста поджелудочной железы – полость, которая окружена капсулой и заполнена жидкостью. Самой распространённой морфологической формой кистозных поражений поджелудочной железы являются постнекротические кисты. В Юсуповской больнице врачи выявляют кисты в поджелудочной железе благодаря применению современных инструментальных методов диагностики: ультразвукового исследования (УЗИ), ретроградной холангиопанкреатографии, магнитно-резонансной томографии (МРТ), компьютерной томографии (КТ). Обследование пациентов проводят с помощью новейшей диагностической аппаратуры ведущих мировых производителей.
Увеличению количества пациентов с кистозными поражениями поджелудочной железы способствует неукротимый рост заболеваемости острым и хроническим панкреатитом, возрастание числа деструктивных и осложнённых форм заболеваний. Частота постнекротических кист поджелудочной железы увеличивается благодаря внедрению эффективных методик консервативной терапии острого и хронического панкреатита.
На фоне проведения интенсивной терапии терапевтам Юсуповской больницы всё чаще удаётся остановить процесс деструкции, снизить частоту гнойно-септических осложнений. Хирурги применяют инновационные методики лечения кист поджелудочной железы. Тяжёлые случаи заболевания обсуждаются на заседании Экспертного Совета с участием профессоров и врачей высшей категории. Ведущие хирурги коллегиально принимают решение о тактике ведения пациентов.

Врождённые (дизонтогенетические) кисты поджелудочной железы образуются в результате пороков развития ткани органа и его протоковой системы. Приобретенные кисты поджелудочной железы бывают следующими:
Ретенционными – развиваются в результате сужения выводных протоков железы, стойкой закупорки их просвета новообразованиями, камнями;
Дегенерационными – образуются вследствие повреждения ткани железы при панкреонекрозе, опухолевом процессе, кровоизлияниях;
Пролиферационными – полостные новообразования, к которым относятся цистаденомы и цистаденокарциномы;
Паразитарными – эхинококковыми, цистицеркозными.
В зависимости от причины заболевания выделяют кисты поджелудочной железы алкогольной природы и развивающиеся вследствие желчекаменной болезни. С увеличением количества участившихся террористических актов, дорожно-транспортных происшествий, природных и техногенных катастроф значение приобретает образование ложных кист поджелудочной железы при тяжёлых абдоминальных травмах. В зависимости от локализации кистозного образования различают кисту головки, тела или хвоста поджелудочной железы.
Истинные кисты составляют 20% кистозных образований поджелудочной железы. К истинным кистам относят:
Врождённые дизонтогенетические кисты железы;
Приобретенные ретенционные кисты;
Цистаденомы и цистаденокарциномы.
Отличительная особенность истинной кисты – наличие эпителиальной выстилки на внутренней её поверхности. Истинные кисты в отличие от ложных образований обычно не достигают больших размеров и нередко являются случайными находками во время операции.
Ложная киста наблюдается в 80% всех кист поджелудочной железы. Она образуется после травмы поджелудочной железы или острого деструктивного панкреатита, которые сопровождались очаговым некрозом ткани, разрушением стенок протоков, кровоизлияниями и выходом панкреатического сока за пределы железы. Стенки ложной кисты представляют собой уплотнённую брюшину и фиброзную ткань, изнутри не имеют эпителиальной выстилки, а представлены грануляционной тканью. Полость ложной кисты обычно заполнена некротическими тканями и жидкостью. Её содержимое – серозный или гнойный экссудат, который содержит большую примесь сгустков изменённой крови и излившегося панкреатического сока. Ложная киста может располагаться в головке, теле и хвосте поджелудочной железы и достигать больших размеров. В ней выявляют 1-2 литра содержимого.
Среди кистозных образований поджелудочной железы хирурги выделяют следующие основные разновидности, которые отличаются механизмами и причинами образования, особенностями клинической картины и морфологии, необходимой в применении хирургической тактикой:
Экстрапанкреатические ложные кисты возникают на почве панкреонекроза или травмы поджелудочной железы. Они могут занимать всю сальниковую сумку, левое и правое подреберья, иногда располагаются в других отделах грудной и брюшной полостей, забрюшинном пространстве;
Интрапанкреатические ложные кисты обычно являются осложнением рецидивирующего очагового панкреонекроза. Они имеют меньшие размеры, чаще располагаются в головке поджелудочной железы и нередко сообщаются с её протоковой системой;
Кистозное расширение панкреатических протоков по типу их водянки наиболее часто встречается при алкогольном калькулёзном панкреатите;
Ретенционные кисты чаще исходят из дистальных отделов поджелудочной железы, имеют тонкие стенки и не сращены с окружающими тканями;
Множественные тонкостенные кисты неизмененной в остальных отделах поджелудочной железы.
Стадии
Процесс формирования постекротической кисты поджелудочной железы проходит 4 стадии. На первой стадии возникновения кисты в сальниковой сумке образуется полость, заполненная экссудатом вследствие перенесенного острого панкреатита. Эта стадия продолжается 1,5-2 месяца. Вторая стадия – начало формирования капсулы. В окружности несформировавшейся псевдокисты появляется рыхлая капсула. На внутренней поверхности сохраняются некротические ткани с полинуклеарной инфильтрацией. Продолжительность второй стадии 2-3 месяца с момента возникновения.
На третьей стадии завершается формирование фиброзной капсулы псевдокисты, прочно сращенной с окружающими тканями. Интенсивно протекает воспалительный процесс. Он носит продуктивный характер. За счёт фагоцитоза завершается освобождение кисты от некротических тканей и продуктов распада. Продолжительность этой стадии варьируется от 6 до 12 месяцев.
Четвёртая стадия – обособление кисты. Только спустя год начинаются процессы разрушения сращений между стенкой псевдокисты и окружающими тканями. Этому способствует постоянное перистальтическое движение органов, которые сращены с неподвижной кистой, и длительное воздействие протеолитических ферментов на рубцовые сращения. Киста становится подвижной, легко выделяется из окружающей ткани.

Симптомы и диагностика
Клинические признаки кисты поджелудочной железы обусловлены основным заболеванием, на фоне которого она возникла, наличием самой кисты и возникшими осложнениями. Киста небольших размеров может протекать бессимптомно. При остром и хроническом панкреатите во время очередного рецидива болезни врачи Юсуповской больницы определяют в зоне проекции поджелудочной железы малоболезненное округлое образование, которое может навести на мысль о кисте железы. Наиболее часто бессимптомно протекают кисты врожденного характера, ретенционные кисты и цистаденомы небольших размеров.
Боли в зависимости от величины кисты и степени давления ее на соседние органы и нервные образования, на солнечное сплетение и нервные узлы по ходу крупных сосудов могут быть следующего характера:
Приступообразными, в виде колики;
При выраженном болевом синдроме пациент иногда принимает вынужденное коленно-локтевое положение, ложится на правый или левый бок, стоит, наклонившись вперёд. Боли, вызываемые кистой, часто оцениваются больными как чувство тяжести или давления в подложечной области, которые усиливаются после еды.
Более резкие боли сопровождают острую форму кисты в начальной фазе её формирования. Они – следствие панкреатита травматического или воспалительного происхождения и прогрессирующего протеолитического распада тканей железы. Опухолевидное образование, которое прощупывается в подложечной области, является наиболее достоверным признаком кисты поджелудочной железы. Иногда оно возникает и вновь исчезает. Это связано с периодическим опорожнением полости кисты в панкреатический проток.
К более редким признакам кисты поджелудочной железы относятся следующие симптомы:
Поджелудочная железа представляет собой паренхиматозный орган длиной 15–16 см, расположенный ниже желудка, спереди от позвоночного столба и брюшного отдела аорты. В железе выделяют три отдела: головку, расположенную справа от средней линии и вплотную прилежащую к двенадцатиперстной кишке; хвост, находящийся слева и направляющийся к селезенке, и тело – часть железы между хвостом и головкой.
В поджелудочной железе выделяют две функциональные части: экзокринную и эндокринную. Наибольший объем занимает экзокринная часть, образованная клетками, продуцирующими панкреатический сок, содержащий пищеварительные ферменты. Сок выделяется в боковые протоки, открывающиеся в главный панкреатический проток, который, в свою очередь, открывается в просвет двенадцатиперстной кишки в области Фатерова сосочка, предварительно приняв в себя общий желчный проток.
К эндокринной части поджелудочной железы относятся небольшие скопления клеток, расположенные преимущественно в ее головке, т. н. островки Лангерганса. Эндокринные клетки поджелудочной железы продуцируют инсулин, глюкагон и соматостатин, попадающие в кровь и регулирующие обмен глюкозы и других сахаров.
Кисты, представляющие собой отграниченные скопления жидкости, могут формироваться в любом отделе железы. Истинные кисты не обусловлены воспалительным процессом и имеют выстилку, состоящую из клеток, продуцирующих жидкость. Часть этих кист имеет опухолевую природу, поэтому их обнаружение требует самого внимательного отношения со стороны хирургов и диагностов! Псевдокисты имеют воспалительную природу и не содержат специальной клеточной выстилки. В большинстве случаев их содержимым является панкреатический сок, т. к. кисты сообщаются с панкреатическими протоками. В некоторых случаях псевдокисты могут достигать нескольких сантиметров в размерах.
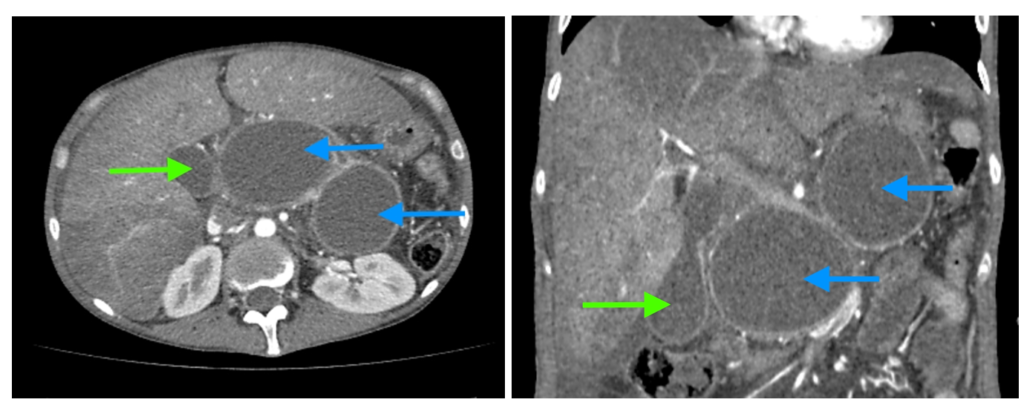
Как выглядят кисты поджелудочной железы? На компьютерных томограммах (КТ) у молодой женщины, злоупотребляющей алкоголем, с множественными эпизодами острого панкреатита в анамнезе, видны две большие псевдокисты (синие стрелки) головки, тела и хвоста поджелудочной железы, сдавливающие на окружающие ткани. Желчный пузырь (зеленая стрелка) увеличен из-за сдавления пузырного протока псевдокистой. Обратите также внимание на признаки алкогольного гепатита: увеличение печени и неравномерное накопление ею контраста, жидкость вблизи ее края.
Жидкостное содержимое кист может иметь различный характер. Так, псевдокисты содержат жидкость, богатую пищеварительными ферментами, например, амилазой. Муцинозные кисты содержат вязкую жидкость, содержащую большое количество белка, продуцируемую внутренней выстилкой кисты. Серозные кисты содержат менее вязкую жидкость и обычно не являются злокачественными.
Классификация кист поджелудочной железы:
Простая панкреатическая киста
Муцинозная цистаденома и цистаденокарцинома
Внутрипротоковая (интрадуктальная) папиллярная муцинозная опухоль ( IPMN )
Рак поджелудочной железы с кистозным компонентом
Кисты как проявления других заболевания: болезнь Гиппеля-Линдау, туберозный склероз, муковисцидоз
Клинические проявления кисты зависят от ее размера и расположения. Образования размером меньше двух сантиметров чаще всего протекают бессимптомно, в то время как кисты большего размера оказывают объемное воздействие на ближайшие структуры и приводят к появлению боли в животе и спине. В результате обструкции общего желчного протока кистой головки поджелудочной железы может возникнуть желтуха. При инфицировании кисты возникает лихорадка, озноб, признаки сепсиса. Редко кисты могут достигать огромных размеров, сдавливая двенадцатиперстную кишку или желудок, и приводя к возникновению непроходимости, проявляющейся болью в животе, рвотой. Кистозный рак может приводить к появлению боли вверху живота с иррадиацией в спину.
Серозная цистаденома: чаще всего является доброкачественной, возникает преимущественно у женщин среднего возраста, локализуется в теле или хвосте поджелудочной железы. Обычно имеет малые размеры и не приводит к появлению какой-либо симптоматики.
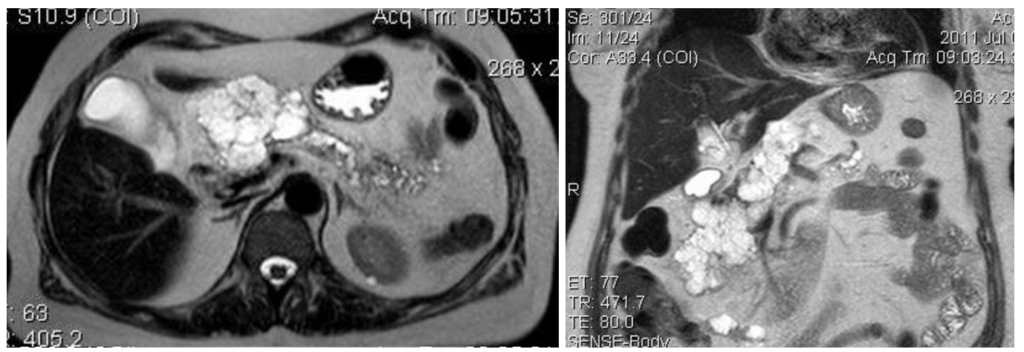
Муцинозная цистаденома: в 30% содержит рак, в остальных случаях рассматривается как предзлокачественное состояние. Так же, как и серозная цистаденома, чаще обнаруживается у женщин среднего возраста, имеет схожую локализацию.
Внутрипротоковая папиллярная муцинозная опухоль (ВПМО): кистозное образование, в котором часто обнаруживается рак, с высокой вероятностью озлокачествления. На момент установления диагноза в 45–65% случаев в ВПМО обнаруживается рак. Чаще всего ВПМО обнаруживаются у мужчин. Опухоль располагается в головке поджелудочной железы, вследствие чего чаще приводит к возникновению симптоматики, обусловленной обструкцией панкреатического и желчного протоков.
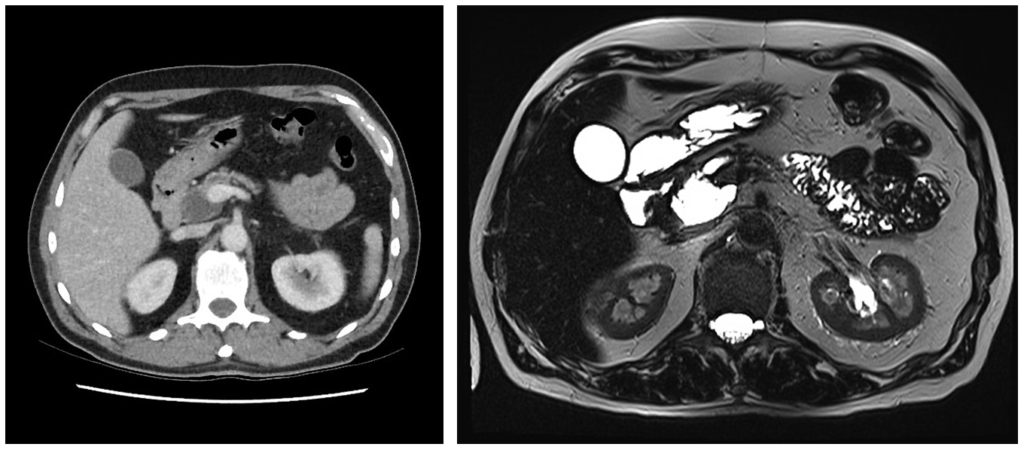
Солидная псевдопапиллярная опухоль: редкое новообразование поджелудочной железы, состоящее как из кистозного, так и солидного компонента, распространенное преимущественно среди молодых женщин с темной кожей, а также женщин азиатского происхождения. Может достигать больших размеров и озлокачествляться.
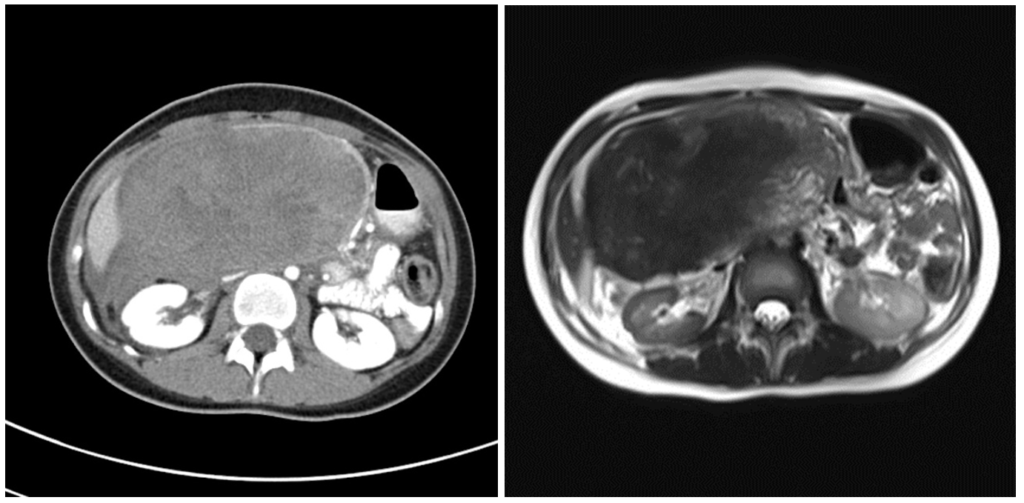
Псевдокисты являются следствием алкогольного, желчекаменного, травматического или постоперационного панкреатита. Содержимое псевдокисты представляет собой омертвевшую ткань железы, подвергшуюся разжижению, воспалительные клетки, а также пищеварительные ферменты в большом количестве, поскольку подавляющее число псевдокист сообщаются с панкреатическими протоками.
Основные методы диагностики кистозных образований — это УЗИ, КТ и МРТ. Поскольку большинство кист не приводит к появлению симптоматики, они часто являются случайной находкой при исследованиях, выполняемых по другому поводу.
КТ и МРТ брюшной полости позволяют наиболее точно обнаружить кистозное образование поджелудочной железы, а также охарактеризовать его структуру, обнаружив признаки, свидетельствующие об опухолевой природе и потенциальной злокачественности процесса. С помощью КТ и МРТ точно видны размеры образования, его границы и распространенность, вовлеченность сосудов, лимфатических узлов и окружающих органов.
Все большее распространение в дифференциальной диагностике вероятно доброкачественных, предраковых или злокачественных кист получает эндоскопическая ультрасонография. Во время процедуры гибкий эндоскоп с небольшим УЗ-датчиком проводится через рот, пищевод и желудок в двенадцатиперстнцю кишку, располагаясь в непосредственной близости к поджелудочной железе, печени и желчному пузырю. Под контролем эндоскопической ультрасонографии появляется возможность выполнить биопсию содержимого кисты с целью ее дальнейшего анализа на опухолевые клетки, амилазу, онкомаркеры. Высокий уровень ракового эмбрионального антигена и наличие клеток опухоли указывает на злокачественный характер кисты.
В большинстве случаев небольшие кисты не требуют никакого лечения, особенно если отсутствуют КТ- или МРТ-признаки их злокачественности. Подозрительные кисты подвергаются динамическому наблюдению с использованием УЗИ, КТ или МРТ; при увеличении размеров кисты и (или) изменении ее структуры выполняется аспирационная биопсия (под контролем ультрасонографии), а затем оперативное вмешательство. В настоящее время только операция позволяет добиться полного излечения. Оперативное лечение показано не только при злокачественных опухолях, но и в случае доброкачественных кист, обуславливающих выраженную симптоматику. Варианты оперативных вмешательств: резекция кисты, панкреатэктомия, панкреатодуоденэктомия (операция Уиппла), возможно, в сочетании с химиотерапией. Помните, что для проведения правильного лечения необходим точный диагноз, а поставить его помогает экспертная оценка результатов КТ и МРТ.
Несомненно, что развитие вирсунголитиаза связано с нарушением оттока панкреатического сока естественным путем. Перенесенный деструктивный панкреатит обычно захватывает и стенки вирсунгова протока (основного и добавочного - d. accesorius Santorini). Дистальный конец подвергается обструкции и стенозированию после перенесенного воспалительного процесса.
Не исключено, что в просвет протока происходят и кровоизлияния. В процессе образования конкрементов в протоке играет важную роль нарушение оттока, что подтверждается образованием кальцинированных камней не в стенке протока, а в его просвете. Последний всегда значительно расширяется в диаметре, особенно в головке, а затем - в перешейке и теле железы. При вскрытии протока хирургическим путем извлекаемые конкременты представляют собой вид слепков просвета протока.
Не исключено, что те редкие случаи литиаза в ткани железы связаны с формированием их в мелких протоках и добавочном протоке при нарушении общего оттока панкреатического сока из ацинусов. Нами наблюдался только один больной (сын известного хирурга), у которого имелся литиаз во всех участках ткани железы и протоках. Выраженный болевой синдром, практически не снимаемый наркотиками, послужил основным показанием к тотальной панкреатэктомии. Операция выполнена А.А. Шалимовым в г. Киеве.
Отмечено, что при вирсунголитиазе всегда имеет место расширение этого основного протока поджелудочной железы, что косвенно указывает на стенозирование его дистального отдела, т.е. у места его впадения в холедох. Вот почему одним первоначальным методом лечения хронического панкреатита и вирсунголитиаза являлась папиллосфинктеровирсунготомия. В последнее время ее применяют довольно редко.
Схема обследования таких пациентов четко определилась. Основной жалобой является болевой синдром в эпигастральной области, особенно после еды, что объяснимо патогенезом заболевания: усиление сокоотделения поджелудочной железой и повышение внутрипроточного давления из-за стеноза дистального отдела и невозможности в связи с этим свободного поступления панкреатического сока в просвет двенадцатиперстной кишки. Дифференциация этого болевого синдрома проводится с обострением язвенной болезни желудка и двенадцатиперстной кишки, абдоминальной ишемией. Эта дифференциация возможна только на заключительных этапах обследования (рис. 143).
Такая последовательность может быть прервана на любом специальном методе исследования. Так, обзорная рентгенография позволяет выявить конкременты в поджелудочной железе по ходу вирсунгова протока.
Большинство хирургов на данном этапе уже рекомендуют выполнять шунтирующую операцию - прямую вирсунгоеюностомию с петлей тонкой кишки по Cattel или с отключенной петлей тонкой кишки с брауновским соустьем (рис. 144 и 145).
Формирование анастомоза производилось двухрядным швом (рис. 147). Первый ряд: серозно-мышечный и капсула железы с тканью (последняя фиброзна изменена). В большинстве случаев этот ряд выполнялся отдельными узловыми швами. У 5 последних больных он выполнялся обычным обвивным швом атравматической иглой (рис. 148). После вскрытия просвета продольным разрезом отключенной петли непрерывным швом через все слои кишки и края вирсунгова протока с захватом его слизистой накладывается второй ряд швов. Он является, прежде всего, гемостатическим, хотя из разрезов кровотечение незначительное или вообще отсутствует. Иногда приходится точечной коагуляцией его останавливать.
Следует сказать, что вскрытие просвета надо проводить по пункционной игле, из которой появляется обычно мутная жидкость - панкреатический сок. Вворачивающими швами просвет вирсунгова протока и кишки полностью (наглухо) зашивается. Четвертый ряд швов - погружной и выполняется как и первый ряд. Окно в мезоколоне ушивается таким образом, чтобы Y-образный анастомоз был вне сальниковой сумки. Сальниковая сумка ушивается и в нее подводится дренажная трубка от уровня анастомоза наружу в левое подреберье. Желательно всегда налаживать постоянную аспирацию из сальниковой сумки. Послеоперационный период ведется без особенностей. Иногда проводится антиферментная терапия.
Как бы стандартно не производилась вирсунгоеюностомия, иногда имеются некоторые особенности.
И.Н. Гришин, В.Н. Гриц, С.Н. Лагодич

Киста – патологическая полость в различных тканях и органах, имеющая стенку и содержимое.
Что такое киста слюнной железы?
Киста слюнной железы либо ретенционная киста слюнной железы – кистозное образование, которое формируется вследствие затруднения либо полного прекращения оттока секрета из железы, нарушения проходимости выводного протока железы, обусловленного его закупоркой, травмой, пробкой, сформированной сгустившимся секретом. Нарушение проходимости протока слюнной железы может быть также обусловлено опухолью, оказывающей сдавливающее воздействие на проток, либо рубцом, существенно сужающим канал. Полость при этом образуется накопившимся секретом, растягивающим сам проток либо железистую дольку. Стенка ретенционной кисты слюнной железы выстлана уплощенным эпителием.
Киста слюнной железы может иметь различную локализацию. В зависимости от типа слюнной железы, пораженной кистозным образованием, различают:
- Ретенционную кисту малой слюнной железы;
- Ранулу (подъязычную кисту ретенционного характера);
- Кисту подчелюстной слюнной железы;
- Кисту околоушной слюнной железы (ОКЖ).
Киста слюнной железы чаще всего формируется на слизистой оболочке губ, щек. Вне зависимости от типа пораженной слюнной железы, кисты в большинстве случаев формируются бессимптомно. Чаще всего образуются кисты малых слюнных желез, реже формируются кисты околоушной слюнной железы, что в частности обусловлено локализацией самих желез и вероятностью их механического повреждения.
Киста малой слюнной железы: причины возникновения, симптоматика, диагностика
Киста малой слюнной железы – кистозное образование, формирующееся в большинстве случаев на внутренней поверхности нижней губы ближе к углу рта. Также может поражать передние участки слизистой оболочки щек. Локализация кист, поражающих малые слюнные железы обусловлена повышенным риском механического повреждения данных участков ротовой полости в процессе приема пищи, разговора. Киста малой слюнной железы – небольшое образование округлой формы, постепенно увеличивающееся в диаметре. В большинстве случаев киста слюнной железы не причиняет беспокойства пациенту. В редких случаях пациенты жалуются на болезненные ощущения при механическом воздействии на область кисты: при разговоре, приеме пищи, пальпации. Обычно кисты, поражающие малые слюнные железы, не деформируют овал лица.
При обследовании обнаруживается округлое образование, заполненное полупрозрачной жидкостью, достигающее 2 см в диаметре. Киста слюнной железы хорошо выступает над поверхностью слизистой оболочки. Кисты слюнной железы четко ограничены от окружающих тканей, имеют плотную эластичную консистенцию, подвижны, безболезненны. Болезненные ощущения могут возникать при воспалительном процессе. В большинстве случаев обнаруживается однокамерная киста на протоке малой слюнной железы. В редких случаях диагностируется многокамерная киста слюнной железы. Иногда происходит самопроизвольное вскрытие кист, образующихся на малой слюнной железе, при нарушении целостности ее оболочки с произвольным вытеканием содержимого в полость рта.
При диагностике кисты малой слюнной железы образование необходимо дифференцировать с прочими опухолевыми новообразованиями ротовой полости для выбора правильного лечения.
Для диагностики кисты, образовавшейся на протоке малой слюнной железы, применяются следующие методы:
- Осмотр;
- Пункция.
Киста околоушной слюнной железы: причины возникновения, симптоматика, диагностика

Киста околоушной слюнной железы – локально ограниченное образование эластичной, достаточно плотной консистенции, безболезненное, формирующееся на протоке околоушной слюнной железы. Данный тип кист слюнных желез встречается крайне редко. Кисты, формирующиеся на околоушной слюнной железе, бывают врожденными, образующимися в результате пороков развития, а также ретенционными либо приобретенными, формирующимися под воздействием определенных внешних и внутренних факторов. Причинами образования кисты ОКЖ могут становиться:
- Закупорка междолькового протока железы;
- Его механическое повреждение и, как следствие, рубцевание;
- Хроническое воспаление железы.
Киста, поражающая протоки околоушной слюнной железы, характеризуется эластичной консистенцией и флюктуацией. Флюктуация не определяется при глубинном расположении кисты слюнной железы.
При образовании кисты околоушной слюнной железы в нижнем отделе наблюдается тенденция к распространению ее капсулы вовнутрь, что обусловлено анатомическим строением ротовой полости, чем также осложняется диагностика и лечение. В редких случаях наблюдается одновременное поражение двух околоушных желез.
Киста околоушной слюнной железы также характеризуется бессимптомным развитием. Болезненные ощущения наблюдаются при образовании абсцесса. При сложных формах образование кисты может сопровождаться ограничением возможности открыть рот, гиперемией кожи.
Киста ОКЖ требует дифференциальной диагностики для исключения прочих новообразований околоушной слюнной железы: лимфаденитов, липом, бронхиальных кист.
Стандартными методами диагностики кист, поражающих слюнные железы,являются:
- УЗИ;
- Компьютерная томография либо магнитно-резонансная томография в режиме контраста;
- Пункция;
- Аспирационная биопсия.
Киста слюнной железы: лечение, профилактика
При диагностировании кисты слюнной железы, лечение предполагает хирургическое удаление образования. В зависимости от локализации кисты слюнной железы хирургическое вмешательство производится либо внтуриротовым доступом (киста малой слюнной железы), либо внеротовым (открытым доступом). Вторая методика применяется при удалении кисты, формирующейся на околоушной слюнной железе. Удаление кисты слюнной железы проводится под местной анестезией. В основе профилактики образования кист слюнных желез лежит соблюдение гигиены полости рта.
При любой форме кисты слюнной железы, лечение консервативными методиками не предусмотрено.
После удаления различных кист слюнной железы на место иссеченного образования накладываются швы. В течение 1-3 дней может наблюдаться отечность прооперированной области.
Удаление кисты слюнной железы: факторы риска
Удаление кисты слюнной железы является полноценным хирургическим вмешательством, так как манипуляция предполагает полную сепарацию прилегающих тканей и непосредственно удаление самой кисты. Основной риск при удалении кисты слюнной железы заключается в возможной связи кисты с ветвями лицевого нерва, нарушение целостности которых неизбежно влечет за собой паралич мимической мускулатуры и искажение лица. Удаление различных кист слюнной железы, образовавшихся на поверхности губы либо щеки, влечет за собой меньшие риски в силу более легкого доступа и поверхностной локализации кисты. При удалении кисты слюнной железы важным является полное удаление ее оболочки во избежание рецидива.
Видео с YouTube по теме статьи:
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Читайте также:

