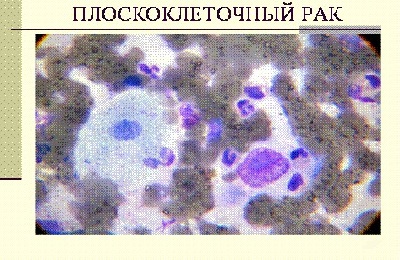
Карциноматоз лимфатических сосудов легкого
Лимфогенный канцероматоз (син. канцероматозный лимфангит) - термин обозначающий распространение опухолевого инфильтрата вдоль лимфатических сосудов легких, чаще всего встречается при аденокарциноме легких.
Распространенность зависит от первичного заболевания (см ниже).
Клинические проявления могут быть различными. Некоторые пациенты испытывают одышку, и могут иметь изменения в функциональных дыхательных пробах уже в начале заболевания, задолго до того как изменения выявляемые лучевыми методами диагностики станут очевидными. Другие пациенты остаются бессимптомными вплоть до поздних стадий заболевания.
Лимфогенный канцероматоз часто встречающееся вторичное проявление при аденокарциноме, например:
- рак молочной железы (наиболее часто)
- рак лекгого (бронхогенная аденокарцинома)
- рак толстой кишки
- рак желудка
- рак предстательной железы
- рак шейки матки
- рак щитовидной железы
Вслед за гематогенной диссеминиации в легкие (во всех случаях кроме бронхогенной аденокарциномы) следует поражение лимфатической системы. Поражение может также проходить ретроградно из медиастинальных и воротных лимфатических узлов.
Поражается как перифирическая лимфатическая система, с внутридольковыми перегородками идущими к плевре, так и центральная лимфатическая система, с бронховаскулярным интерстицием.
Гистологически опухолевые клетки на фоне отека и десмопластической реакции видны и внутри лимфатических сосудов и в прилежащем интерстиции.
Проявления при методах лучевой визуализации могут быть разделены на поражение периферической (внутридольковые перегородки) и центральной лимфатической системы легких. Поражение может быть равномерно и диффузно в обеих системах или преобладать в одной из них. Распределение изменений разнообразное, но чаще асимметричное и лоскутное. Поражение чаще двусторонне но может встречаться односторонне, например при раке легкого или раке молочной железы.
К сожалению, у четверти пациентов с выявленным в дальнейшем карциноматозам при рентгенографии грудной клетки патология выявлена не была. При выраженных изменениях изменения включат ретикулонодулярный паттерн, утолщение междольковых перегородок напоминающие линии Керли Б.
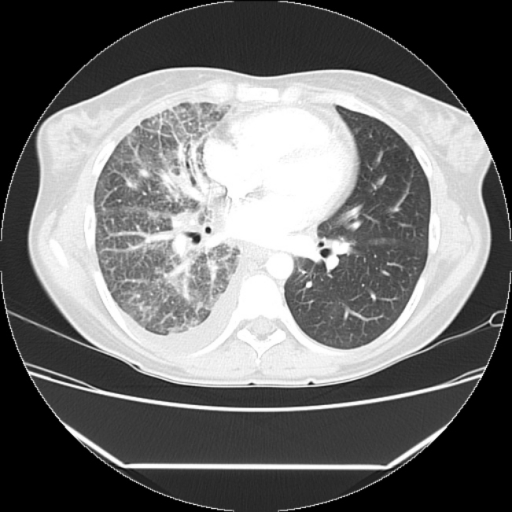
КТ великолепно демонстрирует как периферические так и центральные изменения. Типичные проявления включают утолщение внутридолькового интерстиция, часто нодулярное и неравномерно, хотя иногда утолщение носит равномерный характер. Данные проявления позволяют определить вторичные легочные дольки в виде полигональных структур. Может втречаться заполнение альвеол, и данные изменения наслаиваются на ретикулярные изменения. Утолщение бронховаскулярного интерстиция как правило тоже неравномерное и узловое, данные изменения нарастаю по направлению к воротам легких.
Дополнительные изменения при ВРКТ включают:
- субплевральыне узелки и утолщение междолевых щелей
- плевральный выпот: канцероматоз плевры
- увеличение воротных и медиастинальных лимфатических узлов
- относительно небольшое нарущение легочной архитектоники
- саркоидоз
- вирусная пневмония
- отек легких - изменения обычно двусторонние с гравитационным распределением
- постлучевой пневмонит
- лимфоцитарная интерстициальная пневмония
Naidich DP, Srichai MB, Krinsky GA. Computed tomography and magnetic resonance of the thorax. Lippincott Williams & Wilkins. (2007) ISBN:0781757657.
Kazerooni EA, Gross BH. Cardiopulmonary imaging. Lippincott Williams & Wilkins. (2004) ISBN:0781736552.
Ikezoe J, Godwin JD, Hunt KJ, Marglin SI. Pulmonary lymphangitic carcinomatosis: chronicity of radiographic findings in long-term survivors. (1995) AJR. American journal of roentgenology. 165 (1): 49-52. doi:10.2214/ajr.165.1.7785630 - Pubmed
Johkoh T, Ikezoe J, Tomiyama N, Nagareda T, Kohno N, Takeuchi N, Yamagami H, Kido S, Takashima S, Arisawa J. CT findings in lymphangitic carcinomatosis of the lung: correlation with histologic findings and pulmonary function tests. (1992) AJR. American journal of roentgenology. 158 (6): 1217-22. doi:10.2214/ajr.158.6.1590110 - Pubmed
Biswas A, Sriram PS. Getting the whole picture: lymphangitic carcinomatosis. (2015) The American journal of medicine. 128 (8): 837-40. doi:10.1016/j.amjmed.2015.04.007 - Pubmed
Lin WR, Lai RS. Pulmonary lymphangitic carcinomatosis. (2014) QJM : monthly journal of the Association of Physicians. 107 (11): 935-6. doi:10.1093/qjmed/hcu076 - Pubmed
Kandathil A, Kay FU, Butt YM, Wachsmann JW, Subramaniam RM. Role of FDG PET/CT in the Eighth Edition of TNM Staging of Non-Small Cell Lung Cancer. (2018) Radiographics : a review publication of the Radiological Society of North America, Inc. 38 (7): 2134-2149. doi:10.1148/rg.2018180060 - Pubmed
Легочный карциноматоз является обширным поражением легких метастазами (как единичными, так и множественными), которые имеют вид узлов, псевдопневмонии, карциноматозного лимфангоита либо милиарного карциноза. Как правило, врачи диагностируют узловые метастазы, которые дают округлое затемнение гомогенного характера, они отличаются слабой или средней интенсивностью.
Клиническая картина
Метастазы карциноматоза легких имеют хорошо различимые ровные (иногда волнистые) контуры. Размеры образований колеблются от 0,2. При дыхании форма теней остается неизменной, структура соседних легочных тканей не нарушается. Прогрессирование множественных легочных метастаз иногда идет в комбинации с увеличением лимфатических узлов средостения и корней легкого. Метастазирование происходит довольно динамично.
Онкологический лимфангит на первых порах проявляется в виде деформированного легочного рисунка, имеющего сетчатую структуру. Развитие онкопроцесса ведет к увеличению лимфатических узлов легочных корней. В результате от них начинают отходить радиальные тени, которые имеют вид тяжей.
Симптоматика
Карциноматоз легких протекает достаточно тяжело. Человек мучается от одышки, болевых ощущений в области груди, сухого кашля, повышенной утомляемости; возможно отхаркивание с кровью. На первых этапах онкопроцесса иногда наблюдается малосимптомное течение. На стадии изучения дыхательных функций часто обнаруживается нарушение легочной диффузионной способности. В целях подтверждения имеющихся подозрений осуществляются цитологические анализы мокроты, легочных смывов, биоматериала, берущегося посредством биопсии.
Описание лимфогенного карциноматоза
Данное отклонение является разрастанием онкоклеток по легочным лимфатическим сосудам. Примерно в четверти случаев такая патология развивается из очагов, находящихся в лимфоузлах легочных корней либо средостения. В большинстве случаев лимфогенное метастазирование развивается на фоне рака легких, молочной или предстательной железы.
Диагностирование
В половине случаев заболевание не диагностируется на начальных этапах. Как правило, больных доставляют во фтизиатрическое отделение, где начинают бороться с милиарным туберкулезом, либо же в терапевтическое отделение для устранения пневмонии. Успешное выявление имеет место в 9-ти случаях из 17-ти, причем в 5-ти случаях главными помощниками в постановке диагноза являются результаты анализа мокроты. По статистике, 3 из 5 пациентов в подобных ситуациях страдают аденокарциномой.
При карциноматозной патологии онкоочаги располагаются в районе нижних и средних отделов легких. Все очаги круглые, но с разными размерами. При выраженном лимфангите обнаруживается сетчатый рисунок. Какие-либо признаки эмфиземы отсутствуют.
Новая методика
Наиболее эффективный способ терапии - электропорация. При осуществлении процедуры внутрь онкоочага вводят тонкоигольные электроды. Происходящий процесс контролирует компьютерная томография. Под влиянием высоковольтного электротока патологическое образование постепенно разрушается. Электрополя с напряжением в несколько тыс. вольт нарушают целостную структуру мембран онкоклеток.
По сути, рассматриваемая процедура является отличным шансом для пациентов с неоперабельными опухолями, удалять которые нельзя из-за высокой опасности повреждения находящихся рядом сосудов. Операция осуществляется с минимальной инвазией. Она считается спасительной соломинкой для всех, у кого обнаружились легочные, поджелудочные либо печеночные метастатические поражения.
Главное превосходство методики заключается в том, что она дает возможность устранять онкоочаги, находящиеся рядом с кровеносными сосудами. Однако размеры образования должны находиться в пределах 3 см. Риск повреждения соседних тканей или регионарных кровеносных сосудов минимальный.
Использование химиотерапии
Лечение карциноматоза легкого с выпотом в плевральную полость
В подобных ситуациях борьба с карциноматозом легких основывается на выведении жидкости, внедрении химиосредств внутрь плевры или введение радиоизотопов. В целях прекращения процесса скопления жидкости внутри плевральной полости и для стимуляции рассасывания экссудата задействуют медикаменты так называемого склерозирующего действия: тальк, хинакрин, тетрациклин.
Результатом таких мер станет улучшение общего состояния пациента, у него уменьшится выраженность болевого синдрома, пропадет одышка, показатели сердечно-легочной недостаточности перестанут беспокоить пациента.
Лечение плевральной мезотелиомы
Лишь в 10% случаев плевральная мезотелиома поддается оперативному лечению. После подобной процедуры пациенты доживают до 2-летнего рубежа только в 10-35% случаев. Что касается лучевой терапии, используемой для снятия болевых ощущений, то она не влияет на общую выживаемость.
Для подавления мезотелиомы задействуются следующие цитостатики: антрациклины, гемцитабин. Их использование более-менее эффективно в 30-48% случаев. Пристойный результат достигается при комбинированном применении (к примеру, гемцитабин+цисплатин, алимта+цисплатин).
На сегодняшний день потенциально эффективным считается комбинирование новейших цитостатиков либо из поочередное применение с таргентными медикаментами. При составлении прогноза особое внимание уделяется возрасту пациентов (чем моложе человек, тем больше шансов на благоприятный исход), эпителиодному виду онкообразования, степени эффективности адъювантной химиотерапии, осуществленной после радикальной плевропневмоэктомии.
Для подбора эффективного метода лечения вы можете обратиться за
- методы инновационной терапии;
- возможности участия в экспериментальной терапии;
- как получить квоту на бесплатное лечение в онкоцентр;
- организационные вопросы.
После консультации пациенту назначается день и время прибытия на лечение, отделение терапии, по возможности назначается лечащий доктор.
Карцинома легких относится к группе злокачественных новообразований, возникают которые из клеток, образующих поверхность легких или бронхов. Для заболевания характерен быстрый рост образований и ранее формирование удаленных узлов.
Этиология, особенности и виды заболевания
Клетки рака развиваются достаточно стремительно, за счет чего опухоль увеличивается в размерах.
С плазмой и лимфой клетки попадают в различные органы организма и образуют метастазы. Чаще всего они появляются в печени, почках, надпочечниках, костях, лимфатических узлах, втором легком и головном мозге. Лимфогенный карциноматоз возникает примерно в 25% случаев заболевания.
Мужчины болеют данным заболеванием в десять раз чаще, чем женщины. С возрастом человека увеличивается и возможность развития болезни. Например, у мужчин от 60 до 69 лет вероятность возникновения карциномы возрастает до шестидесяти процентов.
Карцинома подразделяется на два типа. К ним относятся:
- Мелкоклеточная. Образование данного вида опухоли напрямую связано с курением табака. Выявляется у шестнадцати процентов пациентов. Главной особенностью является быстрое формирование и рост метастазов. Для лечения применяют комбинированную химиотерапию, так как данный метод является самым эффективным в случаях установления мелкоклеточной карциномы.
- Немелкоклеточная. Результативным методом лечения является удаление новообразования хирургическим путем. Но у большого числа пациентов из-за влияния многих факторов проведение операции невозможно. В таких случаях используются радиотерапия и комбинированная химиотерапия.
Немелкоклеточная карцинома делится на несколько подвидов:
- Плоскоклеточная. Выявляется примерно в 50% случаев заболевания. Во время операции удаляется часть легкого, которая поражена новообразованием. Проводится хирургическое вмешательство только на ранней стадии,
![]()
Аденокарцинома. Образуется в периферическом отделе и протекает без выраженных симптомов. Метастазы переходят в головной мозг еще до того, как пациенты отмечают проявления заболевания. Если данный вид был выявлен на начальной стадии, то возможно удаление опухоли оперативным методом,- Крупноклеточная и бронхоальвеолярная выявляется в очень редких случаях. Всегда приводит к летальному исходу и лечению не поддается.
В зависимости от того, какой вид заболевания был установлен, зависит метод лечения.
В определенных случаях, когда заболевание удалось выявить на ранней стадии развития, прогноз может быть более благоприятным.
Причины развития карциномы легкого
На сегодняшний день основания, по которым начинается формирование злокачественных новообразований, не известны. Путем сравнений и данных статистики ученые определили факторы риска, которые оказывают влияние на развитие болезни. К ним относятся:
![]()
Курение. Многие считают, что курение табака с вероятностью в сто процентов приводит к раку легких. Но многие пациенты, у которых была выявлена карцинома, не курили ни разу за свою жизнь, более того, не жили даже в одном помещении с курильщиками. Никотин, содержащийся в табаке, не относится к канцерогенным веществам и без остатка выводится из организма достаточно быстро, примерно за два часа. Но большую опасность представляют иные вещества, которые выделяются в процессе тления: различные смолы, угарный газ, тяжелый металл, щелочи и кислоты. Их действие на органы человека вызывает канцерогенный эффект. Модификация ДНК так же может быть спровоцирована регулярным очищением клеток эпителия бронхов и легких от вредных веществ.- Радон. Радон – это газ, который не имеет цвета и запаха. Образуется за счет распада радиоактивных элементов, находящихся в камнях и почве. Этот газ всегда присутствует в воздухе, но концентрация его незначительная. Радон распадается на такие вещества, как свинец и полоний. В организм человека они попадают за счет своей способности присоединяться к частичкам пыли. ДНК клеток они могут изменять при помощи значительной энергии излучения. Элементы газа оседают на бронхах, где и продолжают распадаться, что приводит к формированию рака легких. Максимальный риск образования раковых клеток создает соединение радона и дыма сигарет.
- Асбест. Асбест относится к группе материалов, встречающихся в естественной среде в виде пучков и содержащихся в природных условиях. В организм человека может попасть различными путями. Например, при сносе старых построек или с жидкостью. Кроме этого, асбест может содержаться в строительных материалах. Со временем, концентрация этого вещества в помещении значительно увеличивается, представляя угрозу для человека.
![]()
Выхлопные газы дизельных двигателей. Данный вид топлива сегодня используется достаточно широко. Его применяют для большегрузных машин, морских судов, поездов и других видов транспорта. Изменить строение ДНК клеток способны вещества, входящие в состав твердые частички углерода, металлические соединения, оксида серы, диоксида азота и многие другие. В организм они попадают через дыхательные пути, та как всегда присутствуют в воздухе.
Симптомы заболевания
Карцинома легкого немелкоклеточного вида имеет четыре стадии. Но чаще всего больные обращаются за помощью уже на завершающей стадии. Характерными особенностями заболевания для каждой стадии являются:
-
1 стадия. Опухоль не превышает трех сантиметров и располагается внутри легкого. Протекает чаще всего бессимптомно, но поддается оперативному лечению.
2 стадия. Раковые клетки начинают перемещаться на лимфатические узлы.
Опухоль увеличивается до семи сантиметров. Симптомы схожи с бронхитом.
Мелкоклеточная карцинома имеет всего две стадии:
- Ограниченная,
- Обширная.
Симптомы карциномы могут не проявиться на протяжении нескольких лет до того момента, когда раковые клетки не затронут другие органы, а заболевание не достигнет третьей стадии.
Признаки, по которым можно диагностировать заболевание:
- кашель, который со временем усиливается,
- боль, возникающая в область грудной клетки, плечо или спину во время кашля,
- чувство припухлости в груди,
![]()
образование мокроты, которая становится желтого или зеленного оттенка, чаще всего с примесью крови,- хрипы и перемены в голосе,
- появление отдышки,
- боль во время глотания,
- потеря веса,
- ухудшение самочувствия,
- уменьшение аппетита,
- повышение температуры тела, когда жаропонижающие препараты оказываются безрезультативными.
При появлении вышеперечисленных признаков нужно экстренно обратиться к врачу, так как раковые клетки могут распространяться достаточно быстро.
Во время первой и второй стадиях все симптомы могут напоминать обыкновенную простуду или бронхит. На более поздних стадиях болезнь проявляется:
- слабостью в мышцах,
- хронической усталостью,
- переломами костей, которые не связаны с травмами,
- развитием неврологических заболеваний,
- головными болями,
- отеками.
Данные симптомы сигнализируют о том, что рак начал распространяться на соседние органы. В данном случае, лечение уже малоэффективно.
Даже, несмотря на возможности современной медицины, прогноз для пациентов, у которых выявлен карциноматоз легких, неутешителен. Люди обычно обращаются к специалистам уже тогда, когда клетки рака распространяются на соседние органы и поражают большую часть организма.
Среди всех пациентов, только у 20% выявлен рак на начальной стадии, когда новообразование локализуется еще только в одном легком и может помочь операция. Кроме этого, за пятилетний курс лечения выживает только 50% женщин и не более 30% пациентов мужского пола. Среди всех пациентов, только пятнадцать процентов живет более пяти лет после диагностирования карциномы.
Около двадцати месяцев живут пациенты, которым был проведен курс химиотерапии на последних стадиях.
Карцинома легких очень опасное заболевание, которое распространяется достаточно быстро по всему организму. Полностью исключить возможность возникновения рака нельзя. Но уменьшить риск развития заболевания поможет отказ от вредных привычек, правильное питание, занятия спортом и регулярное посещение врача с целью обследования.
Статьи основанные на советах специалистов
Статьи основанные на советах специалистов
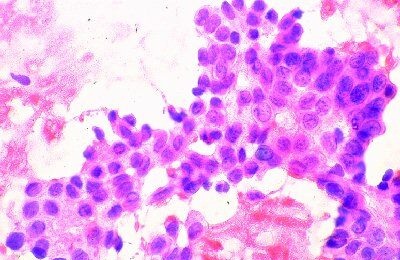
Карциноматоз лимфатических сосудов легкого микропрепарат
Карциноматоз легких
Множественное поражение легких метастазами злокачественного новообразования другого органа получило название карциноматоз. Рентгенологически, карциноматоз легких может проявляться появлением единичных и/или множественных узлов (теней), карциноматозным лимфангитом, псевдопневмонией а также милиарным карцинозом.
Наиболее распространенный вид у метастазов – округлой формы гомогенные узлы, с различной степенью интенсивности тени с четким или волнистым контуром. Размеры метастазов варьируются от 0,3 до 12 см., но наиболее частый диаметр выявляемых узлов в легких от 2 до 4 см.
Зачастую, появление метастазов сопровождается воспалительной реакцией прикорневых и средостенных лимфоузлов в виде их увеличения в размерах. Наряду с этим, нарушение лимфо — и кровооттока от ткани легкого проявляется усилением легочного рисунка с его деформацией и проявлением структур сетчатого или петлистого вида.
С продолжающимся ростом метастазов, прикорневые узлы также увеличиваются в размерах, изменения в тканях легких, следующие за этим, на рентгенограмме определяются радиально расходящимися от лимфатических узлов линейными тенями.
Под рентгенологической маской воспалительного процесса пытается замаскироваться псевдопневмотическая форма карциноматоза легких: диффузное, неограниченное уплотнение (очаг), плавно переходит в визуально неизмененные здоровые ткани легкого.
Карциноматоз легких имеет симптомы
Его следует заподозрить при появлении кровохаркания и нарастающих признаках интоксикации.
Кровохарканье проявляется появлением примеси крови в откашливаемой мокроте от мелких прожилок, до крупных сгустков или жидкой крови.
Интоксикация проявляется прогрессирующим похуданием, подъемом температуры, общей слабостью и повышенной потливостью. При опухолевом плеврите отмечается нарастание симптомов и увеличение объема плеврального выпота. Больной лучше себя чувствует в положении сидя. При заболевании дыхание пациента становится свистящим, кожные покровы бледнеют, пульс учащается, голос становится слабым и глухим. При аускультации на стороне поражения отмечается ослабленное дыхание. Признаки геморрагического (экссудативного) плеврита (кашель с мокротой или кровью, одышка, увеличивающаяся при физических нагрузках, боль или тяжесть в боку).
Диагностируем карциноматоз легких
Анализ крови: диспротеинемия, положительный С-реактивный белок и другие острофазные реакции, анемия, подъем СОЭ, лейкоцитоз.
Рентгенологическая картина: появление множественных и мелкоочаговых (0,2-0,3 см) диссиминатов. Трудность представляет оценка подобных изменений в легких при отсутствии данных о наличии первичной опухоли у больного, когда первичный очаг аналогичен расположенным рядом отсевам.
Исследование функций внешнего дыхания: понижение диффузионной способности и признаки снижения дыхательной поверхности (рестрикция).
Цитология: появление атипических и опухолевых клеток в мокроте, смывах при бронхоскопии и лаваже бронхиального дерева.
Биопсия: гистологические признаки рака при взятии кусочков легких при проведении торакоскопии. При томографии метастазы в легких видны в виде округлых образований. Их величина имеет зависимость от давности процесса и от степени и качества кровоснабжения метастаза.
Заурядная рентгенограмма легких может быть неинформативна, пока метастазы не достигнут в диаметре 0,5-0,6 см., в то время как на КТ их четко верифицируют при размерах 0,2-0,3 см.
Трудность представляет дифференцировка метастазов с рисунком поперечного сечения крупных сосудов и бронхов в прикорневых структурах, в то время как на периферии легкого, как правило, таких крупных коммуникаций не встречается. В этих ситуациях не рекомендуется торопиться, а провести дополнительное исследование в другой плоскости.
Карциноматоз легких и диссеминированный процесс
Рентгенологически, диссеминация в легких выглядит как появление множественных патологических очагов диаметром от 0,1 до 1,0 см. Подобная симптоматика может быть следствием разнообразных процессов как воспалительного, так и невоспалительного генеза (сформированные рубцы или наслоение сосудов и тканей, проходящих в этом месте в различных проекциях).
Отек легочной ткани, окружающей множественные воспалительные очаги, образуют сливной процесс, рентгенологически имитирующий инфильтративно-пневмонический. Дифференцировать в пользу диссеминации позволяет двусторонность поражения легких.
Диссеминированные процессы, выявляемые рентгенологически, объединяют в себе различные процессы и заболевания с разнообразными клиническими проявлениями. Верифицировать воспалительные и карциноматозные изменения клинически позволяет параллельное нарастание интоксикации и гипоксии в первом случае и преобладающие проявления нарастающей дыхательной недостаточности во втором случае.
Следует отметить, что о сложности правильной постановки диагноза говорит тот факт, что в настоящий момент около 200 заболеваний имеют в своей клинике проявления в виде диссеминаций в легких. В этой связи важное значение принимают дополнительные методы обследования.
Патологические процессы при карциноматозе легких
-
Изменения в альвеолах различного происхождения:
— экзогенный аллергический альвеолит;
— токсический фиброзирующий альвеолит;
— микролитиаз. Гранулематозные процессы:
— пневмокониозы. Опухолевые процессы:
— карциноматоз. Диффузные фиброзные (склеротические) процессы:
— системные заболевания соединительной ткани;
— ревматоидный васкулит. Редко встречающиеся поражения:
Следует отметить, что при общих рентгенологических признаках общее количество диссеминированных процессов имеет свою индивидуальную симптоматическую картину и предыдущий анамнез. Это позволяет дифференцировать склеротические изменения в легких с учетом перенесенных ранее или имеющихся на этот момент основных заболеваний с поражением сердца, печени, соединительной ткани.
Труднее верифицировать рентгенологическую картину при перенесенных ранее заболеваниях легких, таких как туберкулез, тяжелые пневмонии и бронхиты. Но и в этой ситуации можно отметить ряд характерных признаков.
1. Фиброз легких на рентгенограмме проявляется тяжистостью, понижением прозрачности легочных полей и умеренным их сужением.
2. Посттуберкулезные изменения локализуются главным образом в верхних сегментах легких и субплеврально. Интенсивность тени зависит от стадии заболевания.
3. Пневмосклероз вследствие перенесенных других заболеваний легких имеет диффузный (более распространенный) характер, с нарастанием интенсивности в прикорневых областях.
4. Одиночные метастазы рака имеют в среднем 2-4 очага крупных размеров с локализацией в средних долях легких с одной иди двух сторон.
5. Карциноматоз проявляется множественностью очагов с четкими контурами, которые накладываются друг на друга, тем самым изменяя интенсивность теней.
6. Пневмокониозы проявляются начальными изменениями в прикорневых лимфоузлах, с дальнейшим формированием тут же гранулем, склероза и эмфиземы. При постоянном вдыхании рентгенконтрасных веществ, их можно видеть на этих снимках.
• Плевроцентез для санации плевральной полости и удаления экссудата, введения склерозирующих веществ и противоопухолевых препаратов;
Канцероматоз плевры — причины, симптомы, диагностика и лечение

Канцероматоз плевры – это множественные метастазы опухоли в плевру, возникающие при наличии в организме злокачественных новообразований.
Опухоль может метастазировать в плевру практически из любого органа. Однако чаще всего заболевание возникает при раке легкого, желудка, молочной железы, почки, яичника, щитовидной железы, саркомы костей, лимфомы и некоторых других опухолях.
Выделяют три пути метастазирования:
1. Имплантационный (распространенный рак молочной железы, бронхов, щитовидной железы, опухоли грудной стенки).
2. Гематогенный (при раке молочной железы, саркоме костей).
При вторичном опухолевом поражении плевры происходит увеличение проницаемости ее сосудов и нарушение оттока лимфы, вследствие обтурации лимфатических узлов и сосудов опухолью. Данные процессы приводят к накоплению жидкости в плевральной полости и возникновению плеврита. Увеличение количества экссудата способствует сдавлению легкого и смещению средостения, что ведет к нарушению сердечной деятельности.
1. Признаки опухолевой интоксикации (снижение массы тела, слабость, анорексия и т. д.).
2. Проявления экссудативного (геморрагического) плеврита (одышка, особенно при физической нагрузке, кашель с мокротой, иногда с примесью крови, тяжесть или боль в боку). Более подробно в статье воспаление плевры.
Для опухолевого плеврита характерно нарастание симптомов с увеличением объема плеврального выпота. Положение сидя приносит облегчение больному. С течением заболевания голос становится глухим и слабым, появляется свистящее дыхание, учащается пульс, бледнеют кожные покровы. При аускультации отмечается ослабленное дыхание на стороне поражения.
Основными методами диагностики канцероматоза являются рентгенография органов грудной клетки в двух проекциях, пункция плевральной полости, компьютерная томография.
Рентгенологически характерно наличие признаков экссудативного плеврита, смещение средостения в здоровую сторону, ателектаз легкого.
При пунктировании получают значительное количество геморрагического экссудата, при цитологическом исследовании которого обнаруживают опухолевые клетки и часто устанавливают морфологию первичной опухоли. При экссудативном плеврите у 40% больных выявляют канцероматоз. Для метастатического опухолевого плеврита характерно быстрое накопление экссудата после пункции.
С помощью компьютерной томографии выявляют метастатическое поражение легких, плевры, близлежащих сосудов.
В некоторых случаях для подтверждения диагноза прибегают к плевроскопии и биопсии.
1. Системная химиотерапия.
2. Плевроцентез с целью удаления экссудата и санации плевральной полости, введения противоопухолевых препаратов, склерозирующих средств.
3. Симптоматическая терапия.
4. Хирургическое лечение (циторедуктивные операции с химиогипертермической перфузией плевральной полости).
Канцероматоз свидетельствует о давности опухолевого процесса. Прогноз неблагоприятный.
Микропрепараты
1. Папиллома кожи. Пальцевидные выросты сосочкового слоя дермы покрыты многослойным плоским ороговевающим эпителием с большим, чем в норме количеством слоев и выраженным ороговением. В строме видно большое количество кровеносных и лимфатических сосудов (препарат N 123).
2. Фиброаденома молочной железы. В строме опухоли расположены концевые отделы и выводные протоки различной величины и формы, выстланные эпителием, который не характеризуется атипизмом и не прорастает базальную мембрану. В одних участках препарата протоки окружены циркулярными слоями соединительной ткани (периканаликулярная фиброаденома), в других – соединительная ткань в виде сосочков, покрытых эпителием, вдается в просвет протоков (интраканаликулярная фмброаденома), просветы протоков при этом принимают причудливые очертания (препарат N 129).
3. Сосочковая кистоаденома яичника. Опухоль имеет ячеистое строение с сильно растянутым просветом ячеек, которые окаймлены одним слоем цилиндрического эпителия. Одни полости обладают гладкими стенками, стенки других образуют сосочковые выросты, покрытые таким же цилиндрическим эпителием. В строме сосочков видны кровеносные капилляры (препарат N 130).
5. Аденокарцинома желудка. На одном из участков слизистой оболочки выстилающий эпителий становится атипичным с резкой гиперхромией ядер. Видно прорастание подслизистого и мышечного слоев атипичными железистыми ячейками разной величины и формы. Выстилающий ячейки эпителий с выраженным клеточным атипизмом: различие величины и формы опухолевых клеток сочетается с наличием в них включений, гиперхромией ядер. Атипичные клетки местами выстилают ячейки в несколько слоев. Строма инфильтрирована лимфоидными клетками (препарат N 137).
7. Скирр желудка. Всю толщу стенки желудка прорастает опухоль, в которой строма преобладает над паренхимой. Комплексы атипичных мелких опухолевых клеток с гиперхромными ядрами располагаются среди грубых толстых коллагеновых волокон, имеющих разное направление. Местами строма с явлениями гиалиноза (препарат N 138).
8. Метастаз аденокарциномы желудка в печень. Среди неизмененных печеночных балок располагается округлый участок опухолевой ткани, представленный атипичными железистыми ячейками, выстланными гиперхромными полиморфными эпителиальными клетками. Узел не имеет четких границ, в центре его выражены некробиотические изменения (препарат N 149 или 149а).
9. Карциноматоз лимфатических сосудов легкого при бронхогенном раке. В перибронхиальных лимфатических сосудах находятся атипические полиморфные эпителиальные клетки с гиперхромными ядрами уродливой формы, обтурирующие просветы сосудов (препарат N 32).
10. Хорионэпителиома. В сгустках крови располагаются комплексы атипичных клеток эпителия с крупными гиперхромными ядрами неправильной формы. Опухоль не имеет стромы и растет по гистиоидному типу (препарат N 143).
11. Аденокарцинома матки. Опухоль состоит из железистых структур преимущественно тубулярного типа. Железы выстланы клетками преимущественно цилиндрической формы, образующими во многих местах несколько слоев, ядра их чаще округлой и вытянутой формы. Железа местами образует ветвящиеся и сосочковые структуры. Строма местами выражена слабо, местами фиброзирована, в отдельных участках имеется интратубулярная клеточная пролиферация (препарат N 140).
12. Рак предстательной железы. В ткани отмечается беспорядочное расположение железистых тубулярных структур, выстланных высоким призматическим эпителием с выраженной гиперхромией ядер, цитоплазма клеток оксифильна. В отдельных участках выражен клеточный полиморфизм, дискомплексация железистых клеток с инфильтрацией окружающих тканей и явлениями пролиферации (препарат N 99).
13. Метастаз рака в сердце. В препарате видны скопления атипичных клеток, инфильтрирующих миокард с диффузным прорастанием тканей сердца. Данные клетки имеют уплощенные ядра разной величины (препарат N 285).
15. Метастаз рака легкого в мозг. В ткани мозга имеется участок разрастания атипичной ткани с атипичными клетками, гиперхромными ядрами. Атипичная ткань, характеризуется инфильтрирующим ростом с образованием альвеолярных и тубулярных структур, единичных сосочков. Описанные структуры пронизаны грубой соединительной тканью с выраженным фиброзом. На границе атипичной ткани с тканью мозга явления некроза с образованием гомогенной розовой массы (препарат N 115).
16. Рак легкого. На препарате в ткани легкого имеется атипичный участок, представленный альвеолярными солидными структурами, прорастающими ткань легкого. Альвеолярные структуры представлены клетками со светлыми и гиперхромными ядрами. Строма фиброзирована, имеются кровоизлияния и гемосидероз. В некоторых участках явления некроза (препарат N 197).
17. Полип слизистой матки. Опухолевая ткань представлена массой ветвящихся сосочков, покрытых призматическим эпителием с большим количеством сосудов, Строма выражена умеренно, местами небольшие участки некроза (препарат N 222).
18. Опухоль Вильмса (нефробластома). Отмечается наличие в разрастающемся атипичном участке грубой мезенхимальной ткани и размножающихся клеток, формирующих структуры, напоминающие местами канальцы и клубочки. Среди большого количества стромы имеются значительные участки в основном малодифференцированной мезонефральной ткани (препарат N 217).
19. Гранулезоклеточная опухоль яичника. Имеется опухолевидное разрастание ткани, образованной клетками различных размеров, преимущественно мелкими, округлой формы с крупными базофильными ядрами. Клетки формируют трабекулярные, цилиндроматозные, аденоматозные и солидные структуры. Имеется умеренное количество розеткообразных мелких структур, внутри которых гомогенные массы, содержащие мелкие базофильные зерна. Строма выражена умеренно, неравномерно с участками некроза (препарат N 116).
20. Мезотелиома перикарда. На препарате видна ткань миокарда. Со стороны эпикарда отмечается разрастание атипичной ткани, представленной в основном тубулярными структурами, образующими тяжи и трубочки из уплощенного призматического и кубического эпителия. Имеются отдельные клетки с гиперхромными ядрами. Фиброзная ткань на препарате в умеренном количестве. Местами клетки образуют отдельные солидные структуры. В некоторых участках образуются структуры схожие с аденокарциномой (препарат N 238).
Читайте также: