Карцинома яичников что это такое и сколько проживет человек
Карцинома яичника представляет собой злокачественную опухоль. В гинекологии на тысячу пациенток этот диагноз ставится 10-12 из них. Несмотря на то, что медицина делает огромные шаги по ранней диагностике, 75% раковых поражений выявляются уже на поздней стадии.
- Что это такое?
- Причины
- Общие симптомы
- Классификация
- Стадии развития
- Методы диагностики
- Лечение
- 1 стадия
- 2 и последующие стадии
- Химиотерапия
- Лечение при рецидиве
- Прогноз: сколько проживет человек
- Заключение
Что это такое?
Различают ее первичное или второстепенное происхождение.
Онкологический недуг находится на втором месте по массовости.
Первую позицию занимают злокачественные новообразования в области матки.
Основная причина возникновения карциномы – киста яичника, которая растет на фоне отслоения эпителиальной ткани. Установить, как начинает развиваться новообразование, в основном не удается.
Болезнь наступает как реакция на изменение генетического материала клеток. Это делает их достаточно восприимчивыми к воздействию канцерогенных факторов. Выполнение нормальной функции нарушается. Последующее влияние нередко приводит к патологическим изменениям в виде раковой опухоли, в составе которой присутствуют атипичные клетки.
Причины
Причин, которые могут выступить провокаторами развития рака, существует множество. Серозная карцинома появляется на фоне влияния внешних факторов и того, в каком состоянии находится организм.
Если пациент страдает опасными патологиями, риск развития рака увеличивается в разы. Основные причины следующие:
- ослабленный иммунитет;
- наследственность;
- неправильный рацион питания;
- наличие вредных привычек;
- ожирение;
- опасные условия труда;
- сбои в корректной работе щитовидки;
- гормональный дисбаланс;
- патологии яичников;
- климакс;
- обильные кровяные выделения;
- неправильное принятие гормональных лекарственных средств;
- аборты;
- хирургические вмешательства на половых органах.
Важно! Огромную роль в развитии злокачественной опухоли играет наследственность.
Общие симптомы
Процесс начинается с изначального повреждения эпителия.
Проблема онкологического заболевания заключается в том, что на первоначальном этапе пациентка не замечает тревожные признаки. Также существует риск неправильной постановки диагноза.
Основные симптомы следующие:
- боли тянущего характера в нижней части живота. По мере увеличения опухоли боль растет;
- сбои в цикле;
- нарушения в функционировании ЖКТ;
- болезненная менструация;
- кровотечения;
- увеличение лимфоузлов;
- ухудшение общего состояния здоровья;
- увеличение живота в объеме по мере роста новообразования;
- боли в процессе интенсивного сексуального контакта;
- тошнота и позывы на рвоту;
- общая слабость;
- затрудненная дефекация;
- изменение секреции.
Стоит сразу же обращаться к врачу, а не терпеть и заниматься самолечением при обнаружении этих симптомов.
Классификация
Карцинома имеет несколько разновидностей. Распределение зависит от сочетания разных негативных факторов. Итак, основные виды следующие:
- серозная. Серозная опухоль развивается из соединительной ткани яичника. Эта форма растет очень медленно, диагностируется часто. В основном диагностика производится на первой стадии прогрессирования. Если применить комбинированную хирургическую и лучевую терапию, то удастся добиться довольно высокого процента выживаемости.
- Муцинозная. Встречается сравнительно редко и поражает только левый или правый яичник. Наблюдается низкая инвазивность и в то же время быстрые темпы увеличения. Опухоли отличаются гомогенным солидным строением.
- Эндометриоидная. По частоте диагностики эта болезнь занимает второе место. Развивается она из эндометриальной ткани. Изначально метастазы распространяется в маточный эндометрий.
Светлоклеточная карцинома. Ее принято относить к формам с очень быстрым инвазивным ростом. В таком случае прогноз не является благоприятным.
Ключевым параметром считается степень дифференцировки рака. Чем выше показатель, тем ниже склонность клеток к распространению метастазов. По данному признаку принято выделять:
- G1 (высокая);
- G2 (промежуточная);
- G3 (низкая).
Справка! Деление происходит условно, ведь в одной опухоли могут содержаться клетки с разной степени злокачественности. Степень дифференцировки меняется по мере прогрессирования болезни.
Принято различать первостепенную, второстепенную патологии, а также массовое распространение метастазов. Первый вариант предполагает поражение исключительно яичников. Новообразование здесь плотное, имеет круглую форму, неровную поверхность. В качестве основы вторичной онкологии выступает кистома. Ошибочно доктор может принять ее за обычную кисту.
Стадии развития
Если говорить о стадиях развития, то здесь также имеется классификация. Гинекологи разделяют прогрессирование карциномы таким образом:
- 1 стадия. Поражение охватывает только яичники. Порой опухоль развивается только в левой или правой части. При этом не наблюдается асцит. Также существует вариант поражения всей парной железы. Образование расположено обычно на поверхности органа;
- 2 стадия. Патология распространяется в органы малого таза, поражаются фаллопиевы трубы и сама матка. Расположение опухоли – поверхность яичников, присутствует асцит;
- 3 стадия. Возникновение метастазов в области печени, брюшине, паховых лимфоузлах и в других частях брюшной полости. Патологический процесс не выходит за пределы малого таза. Что касается диаметра злокачественных клеток, то он может составлять более 20 мм;
- 4 стадия. Метастазы распространяются по всему организму и поражают отдельные органы.
Результаты обследования можно посмотреть по гистологии.
Методы диагностики
Подозрение на карциному у профилирующего врача может возникнуть в ходе стандартного осмотра. Доктор с помощью пальпации замечает увеличенный живот, одышку, превышенную массу тела. При исследовании области яичников выявляется неподвижное образование преимущественно округлой формы.
Важно! Если болезнь на ранней стадии, то признаков может и не быть.
Далее стоит перейти к инструментальным методам обследования. Первым из них является УЗИ. Оно проводится посредством введения во влагалище датчика.
Также пациентка отправляется на МРТ, в ходе которого обследуются органы малого таза. Этот способ помогает оценить размеры опухоли, степень распределения по организму метастазов.
Парацензез проводится с целью детального изучения асцитической жидкости, однако этот метод часто не используется, поскольку приходится прокалывать брюшную стенку. Избегают врачи проведение пункции овариальных кист. Лучше брать ее из заднего свода влагалища.
Чтобы диагностировать отдаленные от яичников метастазы, применяется:
- рентген легких;
- колоноскопия;
- цистоскопия.
Справка! Онкомаркером поражения яичников является антиген с кодовым названием СА-125. В процессе комплексной терапии доктор отслеживает порядок изменения его концентрации.
Лечение
В основном врачи прибегают к химиотерапии и хирургическому вмешательству.
Когда брюшина еще не поражена, впрочем, как и другие органы, удаляется матка, сальник и придатки. Хирурги ищут в смывах брюшины злокачественные клетки. Если удается обнаружить опасные очаги, делается биопсия.
Когда подобное диагностируется у молодой девушки, то, чтобы сохранить детородную функцию, удаляется только часть пораженного яичника.
В этом случае проводятся циторедуктивные операции. Они представляют собой удаление как можно большего участка опухоли и ее очагов.
Важно! Чем качественнее проводится операция, тем лучше прогноз.
3 и 4 стадия требует лечения, направленного на уменьшение опухоли. Перед операцией нередко назначается облучение.
На 4 стадии хирурги часто отказываются от операции. Терапия заключается в назначении противоопухолевых лекарственных средств.
Лекарства начинают приниматься спустя 10 дней после операции. Сам курс химиотерапии включает в себя шесть этапов. Повторное лечение назначается через три недели. Благодаря этому рецидива можно избежать в течение 1,5 лет.
Важно! В ходе терапии медики постоянно должны контролировать сдачу анализов пациентов. Решающим считается показатель лейкоцитов.
Когда завершен этап первичного лечения, женщина должна посещать кабинет гинеколога раз в три месяца. Врач регулярно контролирует уровень СА-125. Признаком повторения ситуации служит нарастание показателя. Информативным методом здесь является УЗИ или КТ.
Если наблюдается рецидив спустя год после завершения начального курса лечения, применяется та же схема, что и ранее. Когда рак дал о себе знать раньше, то терапия меняется. Врач использует вторичные препараты и антибиотики. Эффективность такого лечения обычно не превышает 40%.
График наблюдений пациентки:
- в первые два года после операции гинеколог посещается раз в три месяца;
- на третий год больная ходит к врачу с интервалом в 4 месяца;
- затем обследование проводится два раза в год.
Отдельное внимание уделяется питанию. Оно должно состоять из животных белков и сложных углеводов. Рекомендуется готовить продукты на пару, варить или же запекать в духовке. Чем меньше пациентка употребляет животных жиров, тем лучшее для нее.
Рекомендуется употреблять следующее.
- белки;
- молочные продукты;
- растительные жиры;
- злаки;
- мед.
Внимание! Врачи советуют отказаться от всего острого, пряного, соленого и консервированного, употребления алкоголя и добавления приправ.
Прогноз: сколько проживет человек
Прогноз зависит от стадии серозной, муцинозной или эфндометриоидной опухоли.
Статистика говорит о том, что 40% пациенток после полостной операции живут пять и более лет.
На первичной стадии показатель вырастает до 90%. При 3 и 4 стадии, когда поражены отдаленные органы, шансы выжить не выше 20%.
Выделяют такие факторы, когда высок риск рецидива онкологии:
- асцит;
- злокачественные клетки в смывах и биопсии брюшины;
- вовлечение капсулы яичника.
Первичная профилактика рака является неспецифичной. Она основана на регулярной естественной овуляции. Благоприятное воздействие оказывает беременность.
Так как большую роль играет наследственность, то женщина должна быть особенно внимательна к своему женскому здоровью. На обследование стоит отправиться, если:
- две близких родственницы имеют такие же проблемы;
- имеются родственники, когда патология была диагностирована в период 20-49 лет;
- свыше 30% женщин в роду имели рак эндометрия, яичников, молочной железы.
Вышеназванные критерии определяют группу риска, представительницам которой нужна детальная диагностика. Возможно, онкологию удастся определить на ранней стадии и повысить шансы на жизнь.
Заключение
Карцинома яичника – опасное злокачественное заболевание. Выявить его поможет регулярное прохождение обследования женских половых органов. Процент выживаемости зависит от стадии прогрессирования онкологии. Зачастую недуг не дает о себе знать слишком рано. В любом случае, тактику лечения определяет доктор, самостоятельная терапия здесь не допустима.
Карцинома яичника – злокачественное заболевание женской половой сферы. Развивается из эпителиальных клеток, имеет несколько типов. Отличается высокой агрессивностью. Для устранения необходимо комплексное лечение, состоящее из оперативного вмешательства и химиотерапии.
Описание
Карцинома диагностируется в большинстве случаев раковых заболеваний придатков. Часто является следствием присутствия кист яичника, капсула которых состоит из эпителия поверхностной оболочки органа. Точный срок возникновения опухоли установить невозможно.

Патология возникает в результате нарушения клеточного строения. Карцинома состоит из мутировавших клеток, появившихся в результате изменения генетического материала. Последнее приводит к сбою функциональности и процесса их размножения, что влечет за собой формирование опухоли.
Причины развития
Точные причины образования любого вида рака не установлены. Существуют лишь факторы, наличие которых увеличивает шанс появления эпителиальной карциномы яичника:
- генетическая предрасположенность;
- нарушение гормонального баланса;
- длительное течение инфекционных или воспалительных процессов в яичниках;
- отсутствие родов, полноценного грудного вскармливания;
- аборты, самопроизвольные выкидыши;
- перенесенные гинекологические операции;
- хронические стрессы;
- сбои менструального цикла;
- период климакса;
- неблагоприятная экологическая обстановка;
- кистозное поражение придатков;
- бесконтрольный прием медикаментов, в том числе гормональных.
Наибольшая вероятность появления карциномы яичника присутствует у женщин с доброкачественными опухолями или у пациенток, перенесших их удаление хирургическим путем.
Стадии
Чем выше стадия онкологии, тем тяжелее переносится заболевание и обширнее распространяются по организму злокачественные клетки. Стадийность карциномы яичника:
- I стадия. Поражение одного или обоих придатков. Опухоль находится на поверхности органа.
- II стадия. Распространение патологии на другие половые органы и область малого таза, ближайшие лимфоузлы. Вероятно появление асцита – скопления жидкости в брюшной полости. Развитие первых симптомов карциномы яичника.
- III стадия. Метастазирование области брюшины и малого таза. Прорастание опухоли в полость органа. Ухудшение функциональности мочевого пузыря и кишечника в связи с их поражением и сдавливанием опухолью.
- IV стадия. Появление метастаз в отдаленных органах со сбоем функций последних. Тяжелое состояние пациентки, полная потеря работоспособности. На данном этапе болезнь практически не поддается лечению.
Скорость развития патологии индивидуальна. Одна стадия болезни может продолжаться от нескольких месяцев до нескольких лет в зависимости от степени злокачественности новообразования.
Виды карциномы
Свойства различных видов опухоли различны и определяют течение онкологического процесса. Наиболее распространенные типы карциномы яичника:
| Вид опухоли | Описание |
|---|---|
| Серозная | Редкий вид. Серозная карцинома яичника обладает высокой агрессивностью. Часто обнаруживается уже на первых стадиях развития. Образуется из стромальных клеток придатка. |
| Эндометриоидная | Эндометриоидная карцинома яичника считается одной из самых распространенных типов данной опухоли. Обладает низкой степенью злокачественности, редко достигает крупных размеров. Содержит кистозные полости, заполненные бурой жидкостью. Является следствием течения эндометриоза. |
| Муцинозная | Муцинозная карцинома яичника отличается быстрым ростом, считается неагрессивной. Включает в себя множество кист, содержащих слизь – муцин. Первоначально проявляется асимметрией живота, болями в нижней его части и сбоем работы органов малого таза. |
| Папиллярная | Особую опасность папиллярная карцинома яичника представляет способностью быстро прорастать в ближайшие ткани. Ее поверхность состоит из множества сосочков, надежно прикрепляющимся к другим органам. |
| Светлоклеточная | Самый нераспространенный тип патологии. Отличается высокой агрессивностью и быстрым ростом. Часто светлоклеточная карцинома яичника обнаруживается уже на 3-4 стадии. |
Существует классификация опухолей по степени дифференцирования. Всего определяется четыре вида:
- Высокодифференцированная карцинома яичника. Строение клеток новообразования почти не отличается от здоровых клеток.
- Низкодифференцированная. Строение опухоли имеет мало общего с нормальными клетками.
- Умереннодифференцированная. Среднее значение между первыми двумя типами.
- Недифференцированная карцинома яичника. Полное отсутствие схожести клеточного строения.
Чем крупнее размеры карциномы яичника, тем ярче выражены нарушения работы органов малого таза. Это может проявляться невозможностью опорожнения кишечника и мочевого пузыря, ярким болевым синдромом.
Признаки патологии
На первых стадиях развития карциномы яичника симптомы часто отсутствует. В этот период признаки могут возникать на фоне роста опухоли высокоагрессивного типа. Женщина при этом отмечает сбои менструального цикла, боли внизу живота, периодические маточные кровотечения.

В дальнейшем симптомы проявляются более ярко. К другим первичным признакам болезни относятся:
- запоры;
- учащение позывов к мочеиспусканию;
- боли во время интимной близости;
- потеря либидо;
- слабость;
- низкая работоспособность;
- уменьшение веса.
По мере роста карциномы придатка и распространения метастаз симптоматика становится более обширной и интенсивной. На 3 и 4 стадии онкологии присутствуют следующие признаки:
- сильные боли в области малого таза;
- асимметрия живота – при крупных размерах новообразования;
- частые маточные кровотечения;
- потеря работоспособности;
- истощение;
- непроходящая слабость.
Значительно ухудшают общее самочувствие симптомы, возникающие в результате поражения различных органов метастазами. Часто у женщин наблюдаются одышка, боли в груди, брюшине, расстройства пищеварения, мигрени и т.д.

Виды обследований для постановки диагноза
Для определения типа опухоли яичника, вида заболевания, степени онкологического процесса и дифференциации предполагаемой патологии с другими необходимо провести комплексную диагностику. Женщине назначается следующее:
- Гинекологический осмотр. Пальпация яичников и матки для обнаружения новообразования, оценки его структуры.
- Анализы крови на гормоны. Исследование позволяет выявить степень гормональной активности кисты.
- УЗИ малого таза. Осмотр яичников и карциномы, проведение их замеров. Выявление типа опухоли, ее прорастания в органы, наличия метастаз.
- МРТ или КТ. Часто проводится при подозрении на онкологию для определения распространения метастаз, их размеров, оценки состояния яичников и ближайших лимфоузлов, обнаружение сдавливания сосудов и нервных окончаний.
- Анализ крови на онкомаркеры. Подтверждение течения онкологического процесса по присутствию злокачественных клеток в крови.
- Лапароскопия. Малоинвазивная операция для подробного осмотра карциномы и состояния органов малого таза.
- Биопсия. Проводится в ходе лапароскопии. Забор биоматериала позволяет с высокой точностью определить степень злокачественности карциномы, ее тип.
При обнаружении метастазирования дополнительно следует провести диагностику пораженных органов. Для этого назначается их УЗИ или рентген.

Методы лечения
Для устранения карциномы яичников используется операция и химиотерапия. Первый тип лечения применяется на 1-3 стадиях рака. Он позволяет удалить всю опухоль или ее большую часть. Наиболее эффективно проведение хирургического лечения на 1-2 стадиях болезни – на данном этапе вероятно полное удаление новообразования и пораженного органа, для профилактики рецидива проводится резекция второго придатка, иногда – матки и части влагалища. Это с высокой вероятностью позволяет добиться стойкой ремиссии.

Химиотерапия проводится как до, так и после операции. Она необходима для уменьшения размера опухоли и замедления ее роста, предупреждения дальнейшего метастазирования и устранения мелких метастаз. Такая терапия проводится курсами, общая продолжительность которых вместе с перерывами составляет 2-3 года.
На первой стадии рака сразу же проводится удаление опухоли. Вместе с ней удаляются оба яичника и маточные трубы. При желании женщины сохранить репродуктивную функцию вероятно удаление только одного яичника и маточной трубы, но в этом случае повышается риск рецидива. От агрессивности карциномы зависит обширность удаления органов.
Химиотерапия проводится после операции. Для полного устранения болезни требуется 3-6 курсов медикаментозного лечения. На первой стадии подавляющее большинство пациенток на этом этапе достигают стойкой ремиссии. В этот период для своевременного обнаружения рецидива необходимо посещать онколога каждые несколько месяцев.
Перед проведением хирургического лечения на данных стадиях рекомендуется прохождение химиотерапии. Это позволит упростить ход операции и повысить ее эффективность путем устранения некоторых метастаз и уменьшения размеров карциномы яичника. В ходе вмешательства удаляются все половые органы, сальник, метастазы.
Сразу после операции необходимо провести химиотерапию. Для максимального устранения злокачественных клеток в организме требуется проведения 5-8 курсов лечения. При повторном возникновении опухоли вероятно назначение еще одного оперативного вмешательства.
Проведение операции на последней стадии онкологического процесса способно ухудшить самочувствие пациентки и уменьшить предполагаемую выживаемость при карциноме яичника. В некоторых случаях существует вероятность летального исхода в ходе самого вмешательства.
Первый признак повторного развития опухоли – возрастание уровня онкомаркеров в крови. При их обнаружении необходимо назначение химиотерапии, эффективность которой отслеживается с помощью замеров карциномы яичника на УЗИ или МРТ.

Лечение рецидива отличается меньшей эффективностью и способно увеличить срок жизни до года. Для продления выживаемости для химиотерапии применяются другие препараты. Средства, используемые при первичном прохождении курса медикаментозного лечения, теряют свою эффективность в период рецидива.
Прогноз выживаемости
Продолжительность предполагаемого срока жизни индивидуальна. Наилучший прогноз отмечается у молодых пациенток с высоким иммунитетом, не имевших хронических заболеваний, обнаруживших болезнь на первых ее стадиях. Срок жизни значительно уменьшается при раке в пожилом возрасте, его обнаружении на 3-4 стадии, присутствии низкодифференцированных серозных и других карцином яичника.
Прогноз пятилетней выживаемости по стадиям:
- I – 60-95%;
- II – 40-60%;
- III – 10-20%;
- IV – 5-9%.
Чем выше агрессивность опухоли, тем меньше предполагаемая продолжительность жизни. Хуже всего прогноз при серозной карциноме яичника.
Серозный рак, или серозная карцинома яичника — наиболее распространенная (до 80%) разновидность эпителиального рака, который составляет большую часть (90%) злокачественных опухолей яичников. Чаще всего заболевание встречается у женщин старшего возраста. Примерно половине пациенток на момент установления диагноза более 63 лет.
В настоящее время рак яичников входит в десятку самых распространенных причин смертности среди женщин от онкологических заболеваний. Вероятность заболеть им в течение жизни для среднестатистической женщины составляет 1:78, а вероятность погибнуть от него — 1:108.
Зачастую опухоль яичников диагностируют на поздней стадии, так как она долго не вызывает симптомов, и не существует эффективных методов скрининга.
- Причины возникновения серозной карциномы яичников
- Классификация и стадии развития серозной карциномы яичников
- Симптомы и проявления серозной карциномы яичников
- Диагностика серозной карциномы яичников
- Лечение серозной карциномы яичников
- Профилактика возникновения серозной карциномы яичников
Причины возникновения серозной карциномы яичников
Раньше господствовала теория, согласно которой злокачественное перерождение происходит в результате повреждения поверхностного слоя яичника во время овуляции (выхода созревшей яйцеклетки). В настоящее время считается, что в большинстве случаев серозные карциномы изначально развиваются на яичниковом конце маточной трубы. Затем опухолевые клетки распространяются на яичник.
Нормальная клетка становится раковой, когда в ней происходят определенные мутации, из-за которых она перестает подчиняться общим механизмам регуляции и начинает бесконтрольно размножаться, приобретает способность распространяться в организме. Нельзя точно сказать, когда эти мутации произошли у конкретной женщины с раком яичников, и что к ним привело.
Факторами риска называют условия, которые не вызывают заболевание напрямую, но повышают вероятность его развития. Они могут быть связаны с полом, возрастом, наследственностью, образом жизни или внешними воздействиями.
Известные на данный момент факторы риска рака яичников:
- Возраст. Карцинома яичника чаще всего возникают после менопаузы. Их редко диагностируют у женщин младше 40 лет.
- Ожирение. Разделите свой вес в килограммах на квадрат роста в метрах. Если получилось больше 30, ваши риски рака яичников повышены.
- История беременностей. Серозный рак яичников чаще диагностируют у женщин, которые никогда не беременели или решили впервые завести ребенка после 35 лет.
- Заместительная гормональная терапия в постменопаузе. Риски повышены у женщин, которые принимают только препараты эстрогенов. Комбинация эстрогенов и прогестерона более безопасна.
- Семейный анамнез. Риски женщины повышены, если у ее близких родственников был диагностирован рак яичников, молочной железы, толстой или прямой кишки.
- Генетические дефекты. Некоторые наследственные мутации, передающиеся от родителей детям, связаны с наследственными синдромами, при которых повышен риск рака яичников.
- Курение.
Не доказана роль таких факторов, как повышенный уровень мужских половых гормонов (андрогенов), применение талька на область половых органов, особенности питания.
Беременность, кормление грудью и прием оральных контрацептивов относят к факторам, снижающим риск развития карциномы яичников.
Классификация и стадии развития серозной карциномы яичников
Ранее серозные карциномы яичников, в зависимости от степени злокачественности, делили на три класса — их так и обозначали: 1, 2 и 3. В 2014 году эксперты Всемирной организации здравоохранения опубликовали классификацию, согласно которой серозный рак делят на два типа:
- I тип — серозные карциномы низкой степени злокачественности. Они медленно растут. Обычно сначала развивается доброкачественное новообразование — серозная цистаденома. Затем она трансформируется в пограничную опухоль, и впоследствии происходит озлокачествление. В опухолях I типа часто обнаруживают мутации генов KRAS и BRAF.
- II тип — серозные карциномы высокой степени злокачественности. Они ведут себя более агрессивно, быстро растут. Лечить их очень сложно из-за того, что они часто становятся устойчивы к противоопухолевым препаратам (развивается резистентность), рецидивируют. В таких опухолях нередко отмечаются мутации гена TP53, инактивация гена BRCA1/2.
Для определения стадии серозной карциномы используют общепринятую международную систему TNM. Буквой T обозначают характеристики первичной опухоли, ее размеры, прорастание за пределы яичников:
- T1: опухоль ограничена одним (T1a) или обеими (T1b) яичниками, при этом может иметь место разрыв капсулы, разрастания опухоли на поверхность яичника, присутствие опухолевых клеток в жидкости, которая находится в брюшной полости (T1c).
- T2: опухоль прорастает в матку, маточные трубы (T2a), или в другие органы таза (T2b), при этом опухолевые клетки могут присутствовать в жидкости в брюшной полости (T2c).
- T3: микроскопические метастазы в брюшине (T3a), или крупные метастазы в брюшине до 2 см (T3b), или метастазы в брюшине более 2 см (T3c).
Буква N обозначает наличие (N1) или отсутствие (N0) очагов в регионарных лимфатических узлах, буква M — наличие (M1) или отсутствие (M0) отдаленных метастазов.
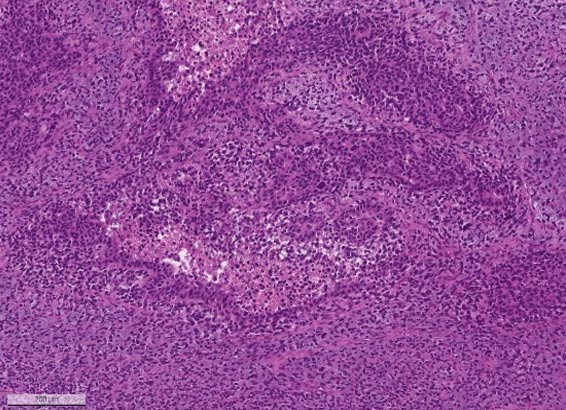
Метастаз серозной карциномы яичника high-grade
Симптомы и проявления серозной карциномы яичников
Распространенные симптомы серозного рака яичников неспецифичны, они встречаются при многих других заболеваниях, не связанных со злокачественными опухолями. Эти проявления должны насторожить, если они стойкие, беспокоят в течение длительного времени или возникали более 12 раз за последний месяц:
- Вздутие живота.
- Боли в животе, в области таза.
- Быстрое насыщение во время приема пищи.
- Частые мочеиспускания, императивные позывы — когда возникает сильное желание немедленно помочиться.
Время возникновения симптомов не связано со стадией рака яичников и вариабельно у разных женщин. В одних случаях жалобы появляются на ранних стадиях, а в других женщину ничего не беспокоит, даже когда опухоль проросла в соседние органы и метастазировала.
Другие возможные проявления серозной карциномы: повышенная утомляемость, боли в пояснице, болезненность во время секса, запоры, расстройства месячных (нерегулярные, обильные), беспричинная потеря веса.
Диагностика серозной карциномы яичников
Обычно, если женщина обращается к врачу с симптомами, которые могут быть вызваны патологиями яичников, в первую очередь назначают ультразвуковое исследование, потому что это простой, доступный, недорогой, безопасный и в то же время весьма информативный метод диагностики. УЗИ помогает оценить размеры и внутреннюю структуру яичника, обнаружить патологические образования, отличить плотные опухоли от кист (патологических полостей с жидкостью).
Единственный способ разобраться, является ли обнаруженная опухоль злокачественной или доброкачественной — провести биопсию. При раке яичника материал для исследования обычно получают в ходе хирургического удаления опухоли. Реже прибегают к диагностической лапароскопии или биопсии с помощью иглы, введенной в яичник через кожу. Если у женщины обнаружена жидкость в животе - асцит, - проводят лапароцентез. Асцитическую жидкость выводят через прокол и отправляют на цитологическое исследование.
Обследование при подозрении на серозную карциному яичника обязательно должно включать общие анализы мочи и крови, коагулограмму (исследование свертываемости крови), биохимический анализ крови для оценки функции печени и почек, анализ на онкомаркер СА125. Если женщина старше 40 лет, в крови исследуют уровень альфа-фетопроотеина и хорионического гонадотропина, это помогает исключить другие типы злокачественных опухолей яичников.
Проводят гастроскопию, колоноскопию, УЗИ молочных желез.
После того как злокачественная опухоль яичников обнаружена, нужно оценить ее размеры, расположение, проверить, прорастает ли она в соседние органы, есть ли поражение регионарных лимфатических узлов и отдаленные метастазы. В этом помогают такие методы диагностики, как:
- Компьютерная томография.
- Рентгенография грудной клетки.
- Позитронно-эмиссионная томография.
- Диагностическая лапароскопия.
Лечение серозной карциномы яичников
Обычно лечение начинают с хирургического вмешательства. Дальнейшую тактику врач определяет по результатам операции.
Операция при раке яичников преследует две цели: максимально удалить опухоль и уточнить ее стадию. Практически всегда начинают с того, что у женщины удаляют матку (проводят экстирпацию) с маточными трубами и яичниками, большой сальник и лимфатические узлы, которые могут быть поражены опухолевым процессом. Удаленные новообразования отправляют на гистологическое, цитологическое исследование. Также хирурги проводят смывы из брюшной полости: промывают ее физиологическим раствором и отправляют его на цитологию. Если в брюшной полости присутствует жидкость, она также должна быть подвергнута анализу.
В редких случаях, у молодых женщин с раком на ранней стадии, может быть проведена органосохраняющая операция.
После того как хирург удаляет матку с яичниками, беременность в дальнейшем становится невозможной, у женщины наступает менопауза.
В зависимости от стадии и степени агрессивности опухоли, после операции по поводу серозного рака яичников может быть назначен курс адъювантной химиотерапии. Обычно применяют комбинацию из двух типов химиопрепаратов, один из которых относится к препаратам платины (цисплатин, карбоплатин), а другой — к таксанам (паклитаксел, доцетаксел).
Если изначально понятно, что хирург не сможет обеспечить оптимальную циторедукцию, лечение начинают с неоадъювантной химиотерапии, затем выполняют операцию, и после этого снова назначают курсы химиотерапии. В некоторых случаях показана внутрибрюшинная химиотерапия, когда раствор химиопрепарата вводят в брюшную полость.
Иногда после химиотерапии опухолевые очаги больше не обнаруживаются в организме женщины. Но впоследствии сохраняется довольно высокий риск рецидива, особенно при серозной карциноме яичника высокой степени злокачественности.
Одно из самых опасных осложнений рака яичников — канцероматоз брюшины. Это состояние, при котором раковые клетки распространяются по поверхности внутренней оболочки брюшной полости — брюшине. При этом прогноз резко ухудшается.
До недавнего времени не было эффективных способов борьбы с этим осложнением. Во время операции хирург не может удалить мелкие очаги, и из-за них происходит рецидив. При внутривенном и интраперитонеальном (внутрь брюшной полости) введении химиопрепараты плохо проникают в опухолевую ткань.
В настоящее время для борьбы с канцероматозом брюшины при раке яичников применяется HIPEC — гипертермическая интраперитонеальная химиотерапия. Хирурги удаляют в брюшной полости все крупные опухолевые очаги, а затем ее промывают раствором химиопрепаратов, подогретым до 41-42 градусов. Высокая температура повреждает опухолевые клетки и повышает эффективность химиопрепаратов.
Преимущества HIPEC по сравнению с классическими методами лечения доказаны во многих клинических исследованиях. Этот метод подходит в случае, когда всем крупные опухоли можно удалить хирургически, если нет отдаленных метастазов, и если женщина может перенести операцию по состоянию здоровья.
Профилактика возникновения серозной карциномы яичников
У большинства женщин есть несколько факторов риска, связанных с эпителиальным раком яичников. Но это не означает, что все они непременно заболеют. Некоторые меры помогают снизить риск:
- Поддержание нормального веса и отказ от вредных привычек.
- Прием оральных контрацептивов. Исследования показали, что, если женщина принимает их в течение 5 лет, ее риски развития опухолей яичников снижаются на 50%. Но стоит помнить, что эти препараты имеют некоторые побочные эффекты, в том числе немного повышают риск рака молочной железы.
- В постменопаузе нужно с осторожностью относиться к применению заместительной гормональной терапии.
- Беременность и роды до 35 лет способствуют снижению риска.
- Сильно снизить риски помогает перевязка маточных труб и удаление матки с придатками. Но такие операции не стоит выполнять только ради профилактики рака, к ним должны быть обоснованные показания.
Если в вашей семье часто были случаи рака яичника, стоит получить консультацию клинического генетика. Возможно, вы являетесь носительницей генетических дефектов, которые повышают риски.
Читайте также:

