Карцинома цервикального канала что это такое

- Симптомы рака шейки матки
- Причины возникновения
- Разновидности рака шейки матки
- Распространение рака шейки матки в организме
- Диагностика рака шейки матки
- Лечение рака шейки матки
- Профилактика
- Прогноз при плоскоклеточном раке шейки матки
- Цены на лечение рака шейки матки
Симптомы рака шейки матки

Проявления заболевания неспецифичны и могут встречаться при других патологиях, например, урогенитальных инфекциях :
- Обильные, длительные месячные. Этот симптом имеет значение, если месячные изменились недавно, если прежде они были нормальными.
- Вагинальные кровотечения в промежутках между месячными, после полового акта, после наступления менопаузы.
- Необычные выделения из влагалища: обильные, розового цвета, с неприятным запахом.
- Тазовые боли во время полового акта.
В большинстве случаев эти проявления вызваны не онкологическим заболеванием. Но риск, пусть и небольшой, есть всегда, поэтому при возникновении первых симптомов нужно посетить врача.
На более поздних стадиях к перечисленным симптомам присоединяются такие признаки, как резкая беспричинная потеря веса, боли в пояснице и в ногах, постоянное чувство усталости, патологические переломы костей (признак костных метастазов), подтекание мочи из влагалища.
Причины возникновения
Точные причины рака шейки матки назвать сложно. Но известны факторы риска, которые повышают вероятность возникновения рака шейки матки.
Наиболее значимый фактор риска – папилломавирусная инфекция. По разным данным, до 99% случаев рака шейки матки связаны с вирусами папилломы человека (ВПЧ). До 80% женщин в течение жизни оказываются инфицированы этим возбудителем. Всего существует около 100 типов ВПЧ, из них 30–40 передаются половым путем, лишь 165 повышают риск рака. Но это не значит, что они гарантированно вызовут рак. Типы вируса 16, 18, 31, 33, 35, 39, 45, 51, 52, 56 и 58 относят к высокоонкогенным, 6, 11, 42, 43 и 44 – к низкоонкогенным. Чаще всего виновниками рака шейки матки становятся ВПЧ 16 и 18 типов. Наиболее уязвима к ним зона трансформации (см. ниже). Помимо рака шейки матки, ВПЧ вызывают злокачественные опухоли других органов репродуктивной системы, глотки, ротовой полости, анального канала.
Другие факторы риска:
- Ослабленная иммунная система. Если иммунитет женщины работает нормально, ее организм избавляется от вируса папилломы в течение 12–18 месяцев. Но если защитные силы ослаблены, инфекция сохраняется дольше и повышает риск рака.
- Беспорядочные половые связи. Частая смена партнеров повышает вероятность заражения ВПЧ.
- Акушерский анамнез. Если у женщины было три или более беременностей, либо если первая беременность была до 17 лет, риски повышены в два раза.
- Наследственность. Если у матери или родной сестры женщины диагностирован рак шейки матки, ее риски повышены в 2–3 раза.
- Курение. Вредная привычка также повышает риски вдвое.
- Применение оральных контрацептивов в течение 5 лет и дольше. После прекращения их приема риски снижаются в течение нескольких лет.
Разновидности рака шейки матки
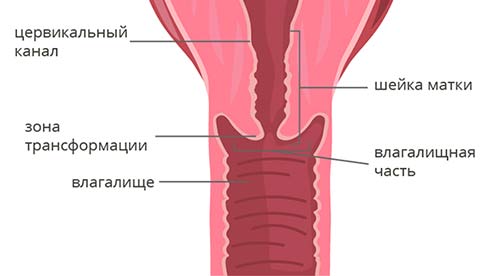
Чтобы понять классификацию рака шейки матки, в первую очередь нужно немного разобраться в ее анатомическом и гистологическом строении. Шейка матки имеет длину 2–3 см и состоит из двух частей:
- Влагалищная часть (экзоцервикс) выступает во влагалище, это то, что гинеколог видит во время осмотра на зеркалах. Слизистая оболочка эндоцервикса состоит из многослойного плоского эпителия .
- Цервикальный канал (эндоцервикс) находится внутри и соединяет влагалище с маткой. Он выстлан цилиндрическим эпителием .
Граница между влагалищной частью и цервикальным каналом называется зоной трансформации.
В 70–90% случаев злокачественные опухоли шейки матки представлены плоскоклеточным раком. Он развивается из многослойного плоского эпителия. Чаще всего злокачественное перерождение происходит в зоне трансформации. В зависимости от того, как выглядит опухолевая ткань под микроскопом, плоскоклеточный рак шейки матки делят на ороговевающий и неороговевающий:
- Ороговевающий плоскоклеточный рак шейки матки называется так потому, что клетки, из которых он состоит, склонны к ороговению. Они крупные, имеют неправильную форму, относительно низкую интенсивность деления. При микроскопическом исследовании обнаруживаются образования, которые называются кератогиалиновыми гранулами и “раковыми жемчужинами”.
- При неороговевающем плоскоклеточном раке шейки матки клетки не склонны к ороговению. Они крупные, имеют форму овала или многоугольника, размножаются более интенсивно.
В зависимости от того, насколько раковые клетки отличаются от нормальных, злокачественные опухоли шейки матки делят на высоко-, умеренно- и низкодифференцированные. Последние ведут себя наиболее агрессивно. Плоскоклеточный ороговевающий рак относят к зрелым формам, он встречается примерно в 20% случаев. Неороговевающий рак - это опухоли средней степени зрелости, они составляют 60-70%. Незрелая форма - это низкодифференцированный рак.
В остальных случаях рак шейки матки представлен аденокарциномой. Она развивается из железистых клеток, продуцирующих слизь. За последние 20–30 лет этот тип злокачественных опухолей стал более распространенным.
Намного реже встречаются аденосквамозные карциномы. Эти опухоли сочетают в себе черты плоскоклеточного рака и аденокарциномы. Чтобы определить тип злокачественной опухоли, нужно провести биопсию.
Распространение рака шейки матки в организме
По мере роста, рак шейки матки распространяется на соседние органы. В первую очередь поражаются регионарные лимфатические узлы, окружающая клетчатка (параметрий).
Часто отмечается поражение верхней трети влагалища, что неудивительно, так как оно находится в непосредственном контакте с шейкой матки. Распространение раковых клеток происходит прямым путем при прорастании опухоли во влагалище, лимфогенно (через лимфатические сосуды), путем контактной имплантации – там, где стенка влагалища соприкасается с опухолью. Также вовлекается тело матки.
Распространение опухолевых клеток в прямую кишку, мочевой пузырь и мочеточники, как правило, происходит контактным путем.
Отдаленные метастазы чаще всего встречаются в забрюшинных лимфатических узлах, легких, костях, печени. Менее чем в 1% случаев метастазирование происходит в селезенку, почки, головной мозг.
Диагностика рака шейки матки
Высокие показатели смертности от рака шейки матки связаны с поздним выявлением заболевания: в 35–40% случаев в России диагноз впервые ставится пациенткам с III–IV стадиями болезни.
Так как рак шейки матки может долго протекать бессимптомно, своевременная диагностика возможно только при регулярном прохождении специальных обследований у гинеколога.

Но даже выявление ВПЧ высокого онкогенного риска не превращает рак шейки матки в нечто фатальное.Во-первых, болезнь может вообще не развиться.Во-вторых, современные технологии позволяют выявлять данную форму рака на самых ранних стадиях и с успехом лечить его, не допуская превращения предраковых изменений в собственно онкологическое заболевание. Следовательно, положительные результаты анализа на ВПЧ должны рассматриваться только как основание для регулярного наблюдения у гинеколога, знакомого с эффективными алгоритмами ведения пациенток из групп риска.
Иногда рак шейки матки выявляется непосредственно во время осмотра на гинекологическом кресле. Однако так определяется, как правило, запущенный онкологический процесс. И напротив, ранние стадии заболевания обычно проходят без каких-либо заметных изменений, поэтому для своевременной диагностики рака шейки матки используются дополнительные исследования. Во время кольпоскопии влагалищную часть шейки матки осматривают с помощью кольпоскопа – прибора, напоминающего бинокль с источником освещения.
Также полученный в ходе этого анализа материал может быть использован для определения активности ВПЧ, которая является важным фактором прогноза и может влиять на тактику лечения. И, наконец, раствор с находящимися в нем клетками пригоден для проведения анализа на определение особого белка (Р16ink4a), появляющегося в клетках еще до начала непосредственно онкологического процесса. Таким образом, метод жидкостной цитологии способен не только выявить рак шейки матки, но и предупредить о повышении риска его развития. После одной-единственной процедуры в распоряжении врача появляются результаты трех точных и информативных анализов, позволяющих определить тактику и стратегию ведения конкретной пациентки.
В профилактических целях (при отсутствии жалоб) данные анализы рекомендуется проводить 1 раз в год.
Прогноз при первичной диагностике рака шейки матки определяется степенью запущенности процесса. К сожалению, в нашей стране на протяжении последних десятилетий сохраняется очень высокая доля женщин, впервые обращающихся за медицинской помощью на поздних стадиях заболевания. При своевременно поставленном диагнозе у пациентов на 1-й стадии рака шейки матки показатель 5-летней выживаемости составляет 75-80%, для 2-й стадии — 50-55%. Напротив, при выявлении на 4-й стадии рака шейки матки большинство пациенток не доживает до пятилетнего рубежа, умирая от распространения опухоли или осложнений.
Лечение рака шейки матки
Исходя из опыта клиники, сохранить матку и возможность деторождения возможно при предраковых изменениях шейки матки. При раке шейки матки одинаково широко используют лучевую терапию и хирургическое лечение — расширенная экстирпация матки с придатками.
Лечение зависит от стадии заболевания. При ранних стадиях рака шейки матки проводится преимущественно хирургическое лечение. Во время операции производится удаление матки. Иногда операцию необходимо дополнять удалением лимфатических узлов малого таза. Вопрос об удалении яичников решается индивидуально, при ранней стадии опухоли у молодых женщин возможно оставление яичников. Не менее значимым является лучевое лечение. Лучевая терапия может как дополнять хирургическое лечение, так и являться самостоятельным методом. При ранних стадиях рака шейки матки результаты хирургического и лучевого лечения практически одинаковы. В лечении рака шейки матки может применяться химиотерапия, но к сожалению, возможности химиотерапии при этом заболевании значительно ограничены.
При 0 стадии раковые клетки не распространяются за пределы поверхностного слоя шейки матки. Иногда эту стадию даже рассматривают как предраковое состояние. Такая опухоль может быть удалена разными способами, но при органосохраняющих вмешательствах в дальнейшем сохраняется риск рецидива, поэтому после операции показаны регулярные сдачи цитологических мазков.
Методы лечения плоскоклеточного рака шейки матки, стадия 0:
- Криохирургия – уничтожение опухоли с помощью низкой температуры.
- Лазерная хирургия.
- Конизация шейки матки – иссечение участка в виде конуса.
- Петлевая электроконизация шейки матки.
- Гистерэктомия. К ней прибегают в том числе при рецидиве злокачественной опухоли после вышеперечисленных вмешательств.
Методы лечения аденокарциномы шейки матки, стадия 0:
- Гистерэктомия.
- В некоторых случаях, если женщина планирует иметь детей, может быть выполнена конизация. При этом важным условием является негативный край резекции по данным биопсии. Впоследствии женщина должна наблюдаться у гинеколога, после родов выполняют гистерэктомию.
Выбор метода лечения всегда осуществляется индивидуально лечащим врачом.
При 1а стадии — микроинвазивный рак шейки матки — выполняют экстирпацию матки с придатками. В случаях, когда опухоль прорастает в кровеносные и лимфатические сосуды, также показано удаление тазовых лимфатических узлов. Если женщина планирует иметь детей, возможны органосохраняющие операции. При стадии Iб — рак ограничен шейкой матки — проводят дистанционное или внутриполостное облучение (брахитерапию) с последующей расширенной экстирпацией матки с придатками. В ряде случаев первоначально проводят операцию, а затем дистанционную гамма-радиотерапию.
При 2-й стадии рака шейки матки — вовлечение верхней части влагалища, возможен переход на тело матки и инфильтрация параметрия без перехода на стенки таза — основным методом лечения является лучевая терапия. Также может быть назначена химиотерапия, обычно препаратом цисплатином или его сочетанием с фторурацилом. В этом случае хирургическое лечение проводится редко.
При 3-й стадии рака шейки матки — переход на нижнюю часть влагалища, инфильтрация параметрия с переходом на кости таза — показана лучевая терапия.

Профилактика
Один из главных факторов риска рака шейки матки — вирус папилломы человека. Поэтому меры профилактики в первую очередь должны быть направлены на предотвращение заражения:
- Беспорядочные половые связи нежелательны, особенно с мужчинами, у которых было много партнерш. Это не защищает от заражения на 100%, но все же помогает сильно снизить риски.
- Презервативы помогут защититься не только от ВПЧ, но и от ВИЧ-инфекции. Стопроцентную защиту они тоже не обеспечивают, потому что не могут полностью исключить контакт с инфицированной кожей.
- Вакцины против ВПЧ — хорошее средство профилактики, но они работают лишь в случае, если женщина пока еще не инфицирована. Если вирус уже проник в организм, вакцина не поможет. Девочек начинают прививать с 9–12 лет.
Второй фактор риска, который связан с образом жизни, и на который можно повлиять — курение. Если вы страдаете этой вредной привычкой, от нее лучше отказаться.
Огромное значение имеет скрининг — он помогает вовремя выявить предраковые изменения и рак шейки матки на ранних стадиях. Нужно регулярно являться на осмотры к гинекологу, проходить PAP-тест и сдавать анализы на ВПЧ.
Основным прогностическим фактором выживаемости пациенток при раке шейки является степень распространенности процесса. Поэтому самым эффективным средством против развития рака являются регулярные профилактические осмотры у специалистов.
Прогноз при плоскоклеточном раке шейки матки
Ориентировочный прогноз определяют на основании статистики. Среди женщин, у которых был диагностирован рак шейки матки, подсчитывают процент выживших в течение определенного времени, как правило, пяти лет. Этот показатель называют пятилетней выживаемостью. Он зависит от того, на какой стадии было выявлено онкологическое заболевание. Чем раньше диагностирован рак и начато лечение — тем лучше прогноз:
- При локализованных опухолях (рак не распространяется за пределы шейки матки, соответствует I стадии) пятилетняя выживаемость составляет 92%.
- При опухолях, которые распространились на близлежащие структуры (стадии II, III и IVA) — 56%.
- При метастатическом раке (стадия IVB) — 17%.
- Средняя пятилетняя выживаемость при всех стадиях рака шейки матки — 66%.
Несмотря на низкие показатели пятилетней выживаемости, рак с метастазами — это не повод опускать руки. Существуют методы лечения, которые помогают затормозить прогрессирование заболевания, продлить жизнь, справиться с мучительными симптомами. Врачи в Европейской клинике знают, как помочь.
Цервикальный рак, развивающийся в шейке матки, является распространённым гинекологическим заболеванием. По статистике, он занимает одно из первых мест среди онкологий, диагностируемых у женщин.
Цервикальный рак – это опухоль злокачественного характера, которая локализуется в шейке матки и выражается трансформацией её эпителия.

Цервикальный рак можно определить визуально. Однако в связи с тем, что на раннем этапе он протекает бессимптомно, выявление рака цервикального канала происходит чаще всего на запущенной стадии.
Цервикальная онкология является следствием фоновых и предраковых болезней, среди которых можно выделить лейкоплакию, кондиломы, эктопию и дисплазию шеечной части матки. Эти патологические состояния могут вызывать перерождение клеток и возникновение рака цервикального канала.
Разновидности и стадии
Шейка матки соединяет маточное тело и влагалище посредством цервикального канала, который выстлан цилиндрическим клеточным эпителием. Значительная область шейки матки является недоступной для обследования. Во время гинекологического осмотра визуализируется лишь влагалищная часть, покрытая многослойным эпителием из плоских клеточных элементов. Зачастую рак цервикального канала возникает в так называемой зоне трансформации, представляющую собой переход от одной разновидности эпителия к другой.

Существует несколько разновидностей цервикального рака шеечной части матки. В зависимости от гистологии эпителия выделяют две формы рака шейки матки.
- Плоскоклеточный. Эта онкология цервикального канала локализуется непосредственно в эктоцервиксе.
- Аденокарцинома. Форма образуется из эндоцервикса.
Плоскоклеточная форма рака имеет несколько подтипов:
- ороговевающий;
- неороговевающий;
- низкодифференцированный.
В современной гинекологии выделяю следующие редкие виды цервикального рака:
- светлоклеточный;
- мелкоклеточный;
- мукоэпидермоидный.
По характеру роста выделяют две формы:
- экзофитную;
- эндофитную.
Эти формы диагностируются достаточно редко и отличаются более неблагоприятным прогнозом на излечение.
Течение заболевания определяется стадиями прогрессирования цервикального рака шеечной части матки.
- Нулевая. Этот этап означает преинвазивный рак, который по-другому называется дисплазией третьей степени или внутриэпителиальным раком ин ситу.
- Первая. Стадия характеризуется наличием опухоли исключительно в шейке матки и подразделяется на разновидности:
А 1 – опухоль распространяется на глубину до трёх миллиметров и по горизонтали до семи миллиметров.
А 2 – образование прорастает в эпителиальный слой максимум до пяти миллиметров и имеет объём до семи миллиметров.
В 1 – в шейке матки диагностируется новообразование до четырёх сантиметров.
B 2 – размер опухоли превышает четыре сантиметра.
- Вторая . Цервикальный рак диагностируется вне шеечной части.
А – патологический процесс распространяется на область верхней, а также средней трети полости влагалища или матки.
В – этот подтип характеризуется прорастанием злокачественных клеток в параметрий.
- Третья. Для этой стадии характерно поражение тазовой стенки и нижней трети влагалища.
А – этап отличается прорастанием опухоли только в нижнюю влагалищную стенку.
В – на этой стадии возникает вовлечение в патологический процесс тазовой стенки или почки.
- Четвёртая. Стадия характеризуется распространением злокачественного образования в соседние органы и наличием метастазов.

Причины и факторы появления
Рак цервикального канала характеризуется образованием злокачественных клеток, которые отличаются агрессивным делением. Этому предшествуют патологические изменения, происходящие в эпителии шейки матки.
Под воздействием неблагоприятных факторов и причин здоровые клетки округлой формы приобретают признаки атипии. Их форма постепенно утрачивается, а крупное ядро заменяется несколькими незрелыми ядрами. Такие клетки называются нетипичными или атипичными. Эти клеточные элементы занимают промежуточное положение между здоровыми и раковыми. Со временем атипия превращается в злокачественность, и дисплазия переходит в рак.

В современной гинекологии в качестве основной причины возникновения рака цервикального канала выделяется заражение вирусом папилломы человека высокоонкогенных типов. В частности, ВПЧ 16 и 18 разновидностей обнаруживаются практически в каждом случае онкологии шейки матки. Виды ВПЧ, отличающиеся средней степенью онкогенности, способствуют развитию папиллом и кондилом, которые редко вызывают рак.
Специалисты выделяют следующие неблагоприятные факторы, способствующие клеточной мутации:
- наличие нескольких половых инфекций, например, ВПЧ, ЦМВ и герпеса;
- беспорядочность половых контактов;
- отсутствие барьерных методов контрацепции;
- начало интимной жизни в возрасте до восемнадцати лет;
- иммунный дисбаланс;
- выкуривание большого количества сигарет ежедневно;
- возраст перед и после менопаузы;
- неполноценное питание;
- избыточная масса тела;
- длительный неконтролируемый приём комбинированных оральных контрацептивов;
- многократные роды;
- отягощённый хирургическими вмешательствами гинекологический анамнез.
Как правило, развитие рака цервикального канала происходит вследствие сочетания нескольких неблагоприятных факторов.
Клиническая картина
Выраженность проявлений заболевания зависит от стадии и разновидности онкологии. Как и при любом другом недуге, начальный этап развития патологии отличается бессимптомным течением. Рак ин ситу и микроинвазивная разновидность характеризуются отсутствием признаков неблагополучия. Обычно возникновение симптомов свидетельствует о стремительном прогрессировании злокачественной опухоли.

Признаки цервикального рака могут проявляться:
- кровотечениями в середине менструального цикла;
- контактными выделениями кровянистого характера, например, при половом акте, гинекологическом осмотре;
- жидкими, гнойными белями, которые могут иметь неприятный запах;
- болями, локализующимися в области живота, крестца и возникающими во время половых контактов и при физической нагрузке;
- отёками при метастазах в лимфоузлы;
- расстройствами выделительной функции, что связано с прорастанием в мочевой пузырь и кишечник злокачественной опухоли и компрессией этих органов;
- кровью в моче и кале;
- свищами;
- ухудшением общего самочувствия, проявляющимся головокружением, слабостью, субфебрильной температурой тела;
- стремительной потерей веса.
Диагностические методы
Поскольку онкология шейки матки отличается отсутствием симптомов на начальном этапе, существенное значение имеет своевременная диагностика. Современные методы исследования позволяют обнаружить опасное заболевание на стадии предракового состояния.
Методы диагностики, применяемые в гинекологии, включают различные исследования.
- Мазок на онкоцитологию. Диагностика относится к наиболее доступным и достоверным методам. В связи с этим цитологическое обследование рекомендовано проводить каждой женщине раз в полугодие. Исследование представляет собой соскоб из разных участков шейки матки, который исследуется под микроскопом на наличие атипичных клеток и воспаления.

- Гинекологический осмотр. Как и мазок на онкоцитологию, это исследование является стандартным. Однако в большинстве случаев осмотр вагинальным зеркалом выявляет патологию на запущенной стадии.
- Кольпоскопия. Это ценный метод, который подразумевает исследование при помощи кольпоскопа. Кольпоскоп – это прибор для гинекологического обследования, имеющий осветительную и увеличительную систему. Кольпоскопия выявляет фоновые и предраковые состояния, в которые вовлекается шейка матки. Для обнаружения участка атипии или злокачественного процесса, применяется расширенный вариант кольпоскопии. В таком случае для получения кольпоскопической картины врач использует специальные растворы, которые наносятся на область шейки матки.
- Биопсия. Прицельное исследование проводится при онкологической настороженности и означает забор образца ткани для дальнейшего гистологического исследования под микроскопом в лаборатории.

- Лабораторные исследования. В качестве дополнительного метода иногда применяется анализ на онкомаркер SCC. Эта диагностика не всегда достоверна, так как специфический онкомаркер имеет свойство повышаться при заболеваниях, не связанных с онкологическими процессами.
- УЗИ органов в малом тазу, проводимое с помощью вагинального датчика. Эта методика необходима перед проведением хирургического лечения для определения объёмов опухоли.
Для диагностики метастазирования применяются следующие исследования:
- УЗИ внутренних органов;
- КТ и МРТ;
- рентген грудной клетки;
- урография;
- цистоскопия и ректоскопия;
- консультирование узкими специалистами.
Лечение
Выбор лечебных тактик зависит от нескольких факторов. Врач учитывает стадию и разновидность онкологии, а также возраст пациентки и наличие сопутствующих болезней. Рак ин ситу, который называется преинвазивной формой, успешно лечится щадящими способами хирургического вмешательства. Это особенно важно для женщин в репродуктивном возрасте, планирующих реализовать детородную функцию.
Щадящие методики подразумевают удаление участков слизистой, поражённых раком цервикального канала. При этом здоровые ткани и органы сохраняются. Женщина в случае полного излечения может планировать беременность и иметь детей.
Щадящие тактики при лечении цервикально рака включают в себя:
- конусовидную ампутацию или так называемую конизацию шеечной части матки;
- электрохирургическую петлевую эксцизию;

- высокую ампутацию шейки матки.
Запущенные формы онкологического процесса требуют применения экстирпации матки. Этот вид хирургического вмешательства подразумевает удаление маточного тела вместе с шейкой. В некоторых случаях также производится ампутация маточных труб, придатков, части влагалища, локальных лимфатических узлов и тазовых тканей.

Эффективность хирургического лечения обусловлена комплексной терапией. Хирургическое вмешательство дополняется облучением и химиотерапией. Эти методики зачастую рекомендуются до операции с целью уменьшения объёмов опухоли. После хирургического лечения химиотерапия или облучение способствуют ликвидации остаточной злокачественной опухоли.
При нулевой и первой стадии своевременное лечение способствует выживаемости пациенток в большинстве случаев. Это значит, что в начале заболевания цервикальный рак полностью обратим.
Сравнительно хорошие статистические показатели имеет терапия при второй стадии, достигая 60-70% случаев излечения. Третья стадия характеризуется менее благоприятным прогнозом, так как процент выживаемости составляет около сорока процентов. В то время как на последнем этапе лишь десять процентов заболевших женщин имеют шанс на выздоровление.
В современной гинекологии встречаются случаи выявления рака цервикального канала у беременных женщин. В таком случае лечение зависит от срока гестации и особенностей злокачественного процесса. Если онкология шейки матки диагностируется во втором или третьем триместре, беременность, как правило, пролонгируют до 32-недельного срока. Затем женщине проводится хирургическое родоразрешение одновременно с необходимым лечением. При выраженном злокачественном процессе шейку матки ампутируют вместе с мышечным органом. При беременности малого срока пациентке рекомендовано прерывание по медицинским показаниям и проведение незамедлительного лечения.
Профилактика

Своевременное выявление злокачественной опухоли является одной из приоритетных задач в гинекологии. Поскольку рак цервикального канала протекает бессимптомно вплоть до запущенных стадий, существенное значение имеют профилактические осмотры с обязательным прохождением необходимого обследования. Каждой женщине рекомендовано раз в полгода выполнять УЗИ малого таза и мазок на онкоцитологию. Эти методы позволяют вовремя обнаружить фоновые и предраковые заболевания, которые способствуют развитию онкологии шейки матки.
Профилактика рака цервикального канала включает в себя:
- стремление к моногамии в интимной жизни;
- использование барьерных методов предохранения;
- своевременное лечение инфекций, воспалительных фоновых и предраковых патологий.
Эффективным средством профилактики также является вакцинация против высокоонкогенных типов ВПЧ, которая проводится представительницам в возрасте от девяти до сорока пяти лет. Вакцинация производится препаратами гардасил и церварикс, специально разработанными для предупреждения рака шейки матки. После их трёхкратного введения формируется стойкий иммунитет к наиболее опасным разновидностям ВПЧ, что позволяет избежать риска возникновения рака цервикального канала.
Читайте также:

