Какой вид атипизма свойственен злокачественной опухоли

-
3 минут на чтение

Атипизм опухолей — это собирательное понятие, которое включает в себя все биологические свойства, по которым новообразованные ткани можно отличить от исходных. Бывает нескольких форм, для каждой из которых характерны свои особенности.
- Что такое
- Классификация
- Функциональный
- Уменьшение или полная потеря
- Сохранение
- Образование новой несвойственной функции
- Метаболический
- Морфологический
- Тканевой
- Клеточный
- Антигенный
- Функциональный
Что такое
Опухолевый атипизм в переводе с греческого означает отклонение от нормы. Это понятие представляет собой совокупность определенных характеристик, что позволяет дифференцировать опухолевые клетки от здоровых.
В процессе онкологического генеза и прогрессирования болезни происходит потеря способности клеточных структур к созреванию, что приводит их к эмбриональному состоянию. Трансформированные клетки имеют одну общую черту, которая и получила название атипизма.
Классификация
Патологическое состояние может проявляться рядом признаков, которые будут характеризовать такие показатели, как функции, структура, обменные процессы в клетках и их рост.
В связи с этим специалисты выделяют несколько видов атипизма опухолей.
Эта разновидность показывает, как опухолевые клетки могут функционировать в сравнении с исходными клеточными структурами. Этот процесс может быть представлен в нескольких вариантах.
Такое состояние свойственно здоровым тканям и клеткам. К примеру, при развитии гемобластоза клеточные структуры лейкоза не могут выполнять фагоцитоз. При поражении печени карциномой – отсутствует способность к синтезированию альбумина.
Несмотря на то, что в опухолевых клетках специализированные функции сохраняются, они работают в монотонном режиме. При этом не происходит взаимодействия с человеческим организмом, а также нет соответствия его потребностям.
К примеру, в феохромоцитоме будет наблюдаться постоянная выработка гормонов независимо от того, в каком количестве они присутствуют в составе крови.
Изменение белкового обмена возможно не только в количественном, но и в качественном направлении. В опухолевых клетках может начать синтезироваться эмбриональный белок. Это объясняется тем, что эмбриональные гены разблокируются.
Кроме того, в клеточных структурах возможен синтез белка, который не характерен для исходных тканей. Исследование именно таких белковых соединений позволяет диагностировать опухолевые процессы.
Стоит также отметить, что выработка аномальных гормонов и белка может выступать в качестве провоцирующего фактора развития серьезных нарушений регуляции.
Для физико-химического атипизма опухолевых клеток характерно проявление изменений обменных процессов в патологической ткани. Все перестройки в первую очередь будут направлены на то, что обеспечить опухоли рост и приспособить ее к недостатку кислорода.
В клетках увеличивается количество воды и ряда электролитов. Больший объем жидкости способствует облегчению диффузии субстратов метаболизма внутрь клеточной структуры, а продуктов распада наружу.
Также отмечается повышение концентрации ионов кальция и натрия. Незначительно увеличивается уровень калия, заметно понижается магний. Такие процессы в некоторой мере способствуют появлению внутриклеточного ацидоза.
В некротически измененном новообразовании также наблюдается высвобождение жирных кислот.
На фоне большого скопления анионов нейрамированной кислоты на поверхности патологических клеток происходит увеличение величины отрицательного заряда. При этом опухолевые структуры могут свободно проникать в здоровые ткани.
Выделяют две разновидности морфологического атипизма опухоли.
Процесс характеризуется изменениями между стромой и паренхимой. При этом вторая в большинстве случаев преобладает. Отсутствие клеточного атипизма может наблюдаться только при формировании опухоли доброкачественной формы.
Особенность его заключается в полиморфизме ядер и клеток. Сюда включают формы, размер, окрас, строение структуры, количество, а также вид хромосом.
Два этих типа характерны для онкологических новообразований. Если рассматривать их с точки зрения ультраструктурного уровня, то можно будет наблюдать ярко выраженную потерю специфических функций.
Антигенная структура клеток опухолей значительно отличается от здоровых.
Такая разновидность атипизма рассматривается по трем признакам – сохранение определенных антигенов исходной ткани, формирование специфических, а также потеря числа антигенов, которые присущи нормальным тканевым структурам.
Атипизм опухоли позволяет рассматривать процесс роста и изменения по нескольким направлениям. Определение того или иного признака способствует установлению ряда отклонений от исходных форм.
Определение термина
Типы и виды атипизма опухолей
Опухолевый атипизм проявляется значительным количеством признаков, которые характеризуют структуру, функции, рост, метаболизм клеток:
- Атипизм пролиферации: в неоплазиях (опухолях) значительно увеличивается количество клеток, которые делятся (от 40 до 100%), что обуславливает быстрое нарастание опухолевой массы и суммарного количества клеток, например лейкозы и гемобластозы;
- Атипизм дифференцировки: полное или частичное подавление процесса дифференцировки (созревания) клеток опухоли;
- Инвазивное (инфильтративное) разрастание: проникновение клеток неоплазии в окружающие нормальные ткани (сочетается с их деструкцией).
Наиболее вероятные этиологические факторы инвазивного разрастания:
- уменьшение свойств контактного торможения клеток
- снижение межклеточной адгезии
- наличие в окружающих тканях хемотаксинов
- выработка клетками фактора, стимулирующего движения клеток
- повышение электростатического отталкивания клеток
- продукция большого количества рецепторных молекул адгезивных белков
- способность клеток к амебовидному типу движения
Инфильтративное разрастания и образования метастазов (фатальное появление атипизма) обусловлены с нарушениями в непластической ткани межклеточных взаимосвязей. Метаболический (биохимический) атипизм базируется на существенном изменении обмена веществ (белков, нуклеиновых кислот, липидов, углеводов, ионов, воды, витаминов), что приводит закономерно к изменениям физико-химических показателей неопластических клеток и опухолевого новообразования в целом. В опухоли повышается синтез как ДНК, так и РНК, что связано с экспрессией онкогенов и некоторых генов опухолевой клетки (атипизм обмена нуклеиновых кислот).
Этот механизм возможен благодаря:
- снижению содержания в них пистонов и других ядерных протеинов, которые выполняют функцию супрессоров синтеза ДНК
- повышению кинетической активности РНК и ДНК-полимеразы и других энзимов обмена нуклеиновых кислот
Атипизм белкового обмена
Нарушение обмена протина в опухолях обеспечивает реализацию большинства других проявлений их атипизма, обусловливающие прогрессирующее опухолевое разрастание и способствуют активации механизмов противобластомной защиты организма (появление в опухолевых клеток антигенов, отсутствующих в нормальных клетках).
Атипизм обмена углеводов
Эти изменения обеспечивают значительное повышение резистентности клеток опухоли к гипогликемии и гипоксии и дополнительные энергетические ресурсы, которые повышают степень их выживания.
Атипизм обмена липидов
Данный патофизиологический тип характеризуется:
Атипизм обмена воды и ионов
Данный патофизиологический вид аномалии характеризуется:
- чрезмерное накопление некоторых ионов, а также воды
- изменение взаимоотношения ионов (повышение катионов К и Сu и уменьшение Na, Mg, Zn и др.), что обеспечивает реализацию других видов атипизма: разрастания, функции и структуры
Атипизм метаболизма витаминов
- большинство витаминов интенсивно увлекаются бластомами и используются как различные коферменты
Общие признаки метаболического атипизма
Метаболическая анаплазия способна вызвать кахексию, которая является общим глубоким истощением организма, а именно: морфологический атипизм (атипизм структуры опухоли) - бластомные ткани не повторяют анатомическое строения аналогичной зрелой ткани, опухолевые клетки могут быть непохожими на зрелые клетки той же природы.
Виды морфологического атипизма
Виды морфологического атипизма: тканевый и клеточный.
Тканевый атипизм - изменение соотношения между стромой и паренхимой неоплазии (чаще преобладает паренхима), изменение формы и размера тканевых структур с формированием уродливых тканевых новообразований разного размера. В неоплазиях мезенхимального генезиса пучки волокон отличаются толщиной, длиной, хаотичным размещением.
Атипизм стромы может манифестироваться качественными и количественными характеристиками волоконного компонента, а также соотношением волоконного и клеточного компонентов.
Клеточный атипизм - возникновение полиморфизма клеток (как по размеру, так и по форме), увеличение ядер, которые имеют порезанные контуры, возрастание ядерно-цитоплазматического соотношения в пользу ядра, образование крупных ядрышек. Вследствие патологических митозов появляются многоядерные клетки, клетки опухоли с гигантскими и гиперхромными ядрами, фигуры патологических митозов. Известно, что в опухолевых клетках наблюдается нарушение продукции кейлонов, которые в норме регулируют клеточную митотическую активность и действуют как блокаторы клеточного деления. В клетках увеличивается количество рибосом, полисом и аномальных митохондрий. Важное проявление клеточного атипизма - это наличие глубоких изменений в поверхностной строении клеточной мембраны: нарушение активности ферментов, уменьшение количества глюкопротеидов, изменение электрического заряда и проницаемости мембранного транспорта, деструкция микрофиламентов.
Злокачественным опухолям присущи оба типа морфологического атипизма. Существует позитивная корреляция между степенью их проявления и злокачественностью бластомы. К доброкачественным неоплазиям относится только тканевый атипизм, что обусловлено тем, что они состоят из зрелых дифференцированных клеток.
Полезно знать
- Аномалия - Врожденные и приобретенные пороки развития
- Асцит или брюшная водянка
- Анурия (почечная, преренальная, ренальная, субренальная, интоксикацонная, рефлекторно-почечная)
Подразделяются на доброкачественные и злокачественные.
1. Для злок. опухоли характерен и клеточный, и тканевой атипизм, то есть в злокачественных опухолях имеются несозревшие клетки и резко нарушена тканевая структура. В добр. опухолях нет клеточного атипизма, а есть только тканевой, то есть клетки доброкачественной опухоли нормальны, а структура ткани нарушена.
2. В злок. опухоли наблюдается извращение обмена веществ; в добр. опухолях обмен веществ такой же, как и в нормальной ткани.
3. Злок. опухоли не имеют капсулы, в то время как добр. опухоли такую капсулу, как правило, имеют.
4. Злок. опухоли обладают инфильтрирующим ростом: они прорастают в окружающие ткани. Добр. опухоли обладают оттесняющим ростом: они раздвигают, оттесняют окружающие ткани, но не прорастают в них.
5. Злок. опухоли обладают способностью к метастазированию. Добр. опухоли не метастазируют по следующими причинам: элементы сцеплены друг с другом значительно прочнее; отрыву отдельных элементов и их перемещению препятствует капсула; кровеносные и лимфатические сосуды, проходящие через доброкачественную опухоль, нормальны - опухолевые клетки не составляют их стенок, как это характерно для злокачественной опухоли.
6. И злок., и добр.опухоли обладают способностью к рецидивированию, то есть они могут после их хирургического удаления повторно возникать на том же самом месте, но добр. опухоли рецидивируют значительно реже.
7. Злок. опухоли могут вызывать кахексию, добр. опухоли кахексии, как правило, не вызывают.
51.Виды роста и развития опухолей: экспансивный, инфильтрирующий, уницентрический, мультицентрический, экзофитный, эндофитный.
В зависимости от характера взаимодействия растущей опухоли с элементами окружающей ткани:
инфильтрирующий (инвазивный, деструирующий) рост — клетки опухоли врастают в окружающие ткани, разрушая их;
аппозиционный рост опухоли происходит за счет неопластической трансформации клеток окружающей ткани в опухолевые.
В зависимости от отношения к просвету полого органа:
экзофитный рост — экспансивный рост опухоли в просвет полого органа, опухоль закрывает часть просвета органа, соединяясь с его стенкой ножкой;
эндофитный рост — инфильтрирующий рост опухоли вглубь стенки органа.
В зависимости от числа очагов возникновения опухоли:
уницентрический рост — опухоль растет из одного очага;
мультицентрический рост — рост опухоли из двух и более очагов
52. Атипизм опухоли, его виды.
Атипизм - отличие опухолевой ткани от нормальной. Анаплазия - крайняя степень атипизма, возврат к эмбриональному состоянию.
Виды атипизма 1) биохимический, 2) антигенный, 3) функциональный 4) морфологический.
Морфологический – бывает:
1. тканевой - отличие ткани опухоли от исходной, изменение соотношения стромы и паренхимы, преобладание паренхимы или стромы, изменение величины и формы тканевых структур. Пример: фибромиома, характерна для доброкачественных опухолей.
2. клеточный - полиморфизм клеток 1) изменение размеров клетки, ядра, 2) изменение формы (макро- , микро-) 3) патологические митозы, 4) усиление митотического режима. Для злокачественных опухолей - характерны тканевой и клеточный.
Атипизм метаболический выражается в избыточном количестве нуклеиновых кислот, холестерина, гликогена. В опухолевой ткани гликолитические процессы преобладают над окислительными, содержится мало аэробных ферментных систем, то есть цитохромоксидазы, каталазы. Выраженный гликолиз сопровождается накоплением в тканях молочной кислоты.
Антигенный атипизм. В настоящее время установлено, что опухоли значительно отличаются от исходных нормальных тканей по своей антигенной структуре. Антигенная характеристика опухоли включает в той или иной степени три признака:
—утрату некоторых антигенов, свойственных исходной нормальной ткани;
—появление специфических опухолевых антигенов;
—сохранение некоторых антигенов исходной ткани.
Функциональный атипизм. Ряд опухолей, особенно зрелые (дифференцированные), могут сохранять функциональные особенности клеток исходной ткани. Например, опухоли, исходящие их клеток островкового аппарата поджелудочной железы, выделяют инсулин. Опухоли из печеночных клеток выделяют билирубин и бывают нередко окрашены в зеленый цвет. Незрелые (недифференцированные) клетки опухоли могут терять способность выполнять функцию исходной ткани (органа), в то же время слизеобразование иногда сохраняется в резко анаплазированных раковых клетках (например, желудка).
53) Признаки тканевого и клеточного атипизма.
Морфологический атипизм (атипизм структуры опухоли) означает, что ткань опухоли не повторяет строение аналогичной зрелой ткани, и клетки опухоли могут быть не похожи на зрелые клетки того же происхождения. Виды морфологического атипизма: тканевой и клеточный.
● Тканевой атипизм — изменение соотношения между паренхимой и стромой опухоли (чаще преобладание паренхимы), изменение величины и формы тканевых структур с появлением уродливых тканевых образований различной величины.
● Клеточный атипизм — появление полиморфизма клеток (как по форме, так и по величине), укрупнение ядер, имеющих часто изрезанные контуры, увеличение ядерно-цитоплазматического соотношения в пользу ядра, появление крупных ядрышек. В результате патологических митозов видны опухолевые клетки с гиперхромными и гигантскими ядрами, многоядерные клетки, фигуры патологических митозов.
Злокачественным опухолям присущи оба типа морфологического атипизма. Существует положительная корреляция между степенью их выраженности и злокачественностью опухоли. Доброкачественным опухолям свойственен только тканевой атипизм, поскольку они построены из зрелых, дифференцированных клеточных элементов.
Структурные изменения затрагивают все компоненты опухолевой клетки: ядро, цитоплазму, мембраны, органеллы и цитоскелет. Это называют морфологическим атипизмом опухоли. Клеточный атипизм можно наиболее полно изучить с помощью электронной микроскопии. 54) Способы распространения опухолей - метастазирование, имплантация, понятие о рецидиве. Метастази́рование — процесс образования вторичных очагов опухолевого роста (метастазов) в результате распространения клеток из первичного очага в другие ткани.
Образование метастазов — основной критерий злокачественности опухоли. Именно наличие метастазов делает полное излечение от злокачественной опухоли невозможным без удаления метастатических узлов. Часто опухоли бывают неизлечимы именно из-за поражения метастазами жизненно важных органов (печени, головного мозга и др.).
Лимфогенные — по лимфатическим сосудам в регионарные лимфоузлы, характерны для опухолей эпителиального происхождения (карцинома); Лимфоузлы поражаются в порядке удаления от основного узла опухоли.
Гематогенные — по кровеносным сосудам в любые органы, характерны для опухолей соединительнотканного происхождения (саркома); Опухоли органов, дренируемых воротной веной (непарные органы брюшной полости), часто дают метастазы в печень. Все опухоли могут метастазировать в легкие, так как большинство эмболов не проходит через легочные капилляры. Для некоторых онкозаболеваний характерна органоспецифичность метастазов, необъяснимая исходя только из законов эмболии.
Имплантационные — распространяющиеся по организму через непосредственный контакт источника опухолевых клеток с воспринимающей поверхностью (например, с висцерального листка брюшины на париетальный)
Интраканаликулярные — распространение опухолевых клеток по различным анатомическим пространствам, каналам, щелям (например, периневральное метастазирование) Рецидив (от лат. recidere) в медицине — возобновление болезни после кажущегося полного выздоровления (ремиссии). Рецидив объясняется тем обстоятельством, что патоген в ходе лечения не полностью исчезает из организма и, в определённых условиях, вновь вызывает появление симптомов заболевания. Клиническая картина рецидива, как правило, повторяет клиническую картину первичного заболевания, нередко в усугубленной форме. К рецидиву не относится реинфекция — повторное заражение тем же (или незначительно мутировавшим) инфекционным агентом из внешней среды, что и первичный. Также к рецидиву не относится активация патологического процесса в метастазе (рецидивом считается возобновление роста опухоли на её исходном месте). 55) Основные отличия злокачественных и доброкачественных опухолей. Доброкачественная опухоль Зрелые дифференцированные клетки (тканевой атипизм) Медленный экспансивный рост Не рецидивируют после удаления Не метастазируют Злокачественная опухоль Частично или вовсе не дифференцированные клетки (клеточный и тканевой атипизм) Быстрый инфильтрирующий и инвазивный рост Могут рецидивировать Могут метастазировать
Опухоль (новообразование, неоплазма, бластома, тумор, опухолевый рост ) – патологический процесс разрастания ткани, характеризующийся неконтролируемым ростом клеток, в основе которого лежит нелетальное повреждение генома. При этом ткань состоит из качественно изменившихся клеток, которые способны передавать свои свойства другим клеткам при последующем делени
Атипизм — это совокупность биологических свойств, отличающих новообразованную ткань от исходной ткани
Различают морфологический, функциональный, антигенный атипизм и атипизм обмена веществ (метаболический).Морфологический атипизм подразделяют на тканевой и клеточный.
Тканевой атипизм характеризуется нарушением размеров, формы и взаимоотношенийтканевых структурТканевой атипизм наиболее характерен для зрелых, доброкачественных опухолей.
Клеточный атипизм на светооптическом уровне выражается в полиморфизме клеток, ядер и ядрышек, полиплоидии, изменении ядерно-цитоплазматического индекса в пользу ядер, появлении множества митозов.
Атипизм ультраструктур, выявляемый при электронно-микроскопическом исследовании, выражается в увеличении числа преимущественно свободно лежащих рибосом, полисом, появлении аномальных митохондрий.Клеточный атипизм характерен для незрелых, злокачественных опухолей.
Признаки тканевого и клеточного атипизма очень важны, так как они лежат в основе морфологической диагностики опухолей, установления их степени зрелости, или злокачественности.
Атипизм обмена веществ (метаболический) опухолевой ткани выражается в избыточном количестве нуклеиновых кислот, холестерина, гликогена. В опухолевой ткани гликолитические процессы преобладают над окислительными, содержится мало аэробных ферментных систем, то есть цитохромоксидазы, каталазы. Выраженный гликолиз сопровождается накоплением в тканях молочной кислоты. Это своеобразие обмена опухоли усиливает ее сходство с эмбриональной тканью, в которой также преобладают явления анаэробного гликолиза.Антигенный атипизм . В настоящее время установлено, что опухоли значительно отличаются от исходных нормальных тканей по своей антигенной структуре. Антигенная характеристика опухоли включает в той или иной степени три признака:
—утрату некоторых антигенов, свойственных исходной нормальной ткани;
—появление специфических опухолевых антигенов;
—сохранение некоторых антигенов исходной ткани.
Функциональный атипизм. Ряд опухолей, особенно зрелые (дифференцированные), могут сохранять функциональные особенности клеток исходной ткани. Например, опухоли, исходящие их клеток островкового аппарата поджелудочной железы, выделяют инсулин; опухоли надпочечников, передней доли гипофиза выделяют большое количество соответствующих гормонов и дают характерные клинические синдромы, позволяющие диагностировать в клинике эти новообразования. Опухоли из печеночных клеток выделяют билирубин и бывают нередко окрашены в зеленый цвет. Незрелые (недифференцированные) клетки опухоли могут терять способность выполнять функцию исходной ткани (органа), в то же время слизеобразование иногда сохраняется в резко анаплазированных раковых клетках (например, желудка).
ЭТИОЛОГИЯ
Причинами развития опухоли являются различные факторы, способные вызывать превращение нормальной клетки в опухолевую. Они называются канцерогенными или бластомогенными. Химические, физические и биологические факторы, различные по своей природе и способу воздействия на организм, но одинаковые по способности к нарушению регуляции клеточного деления, составляют одну этиологическую группу.
Канцерогенные факторы отличаются следующими свойствами:
1. Мутагенностью — способностью прямо или косвенно влиять на геном клетки, что в итоге приводит к мутациям. Таким свойством обладают химические вещества (углеводороды, нитрозамины и др.), физические (ионизирующая радиация) и биологические (вирусы) факторы, но вирусы могут вызывать опухоли еще и эпигеномным путем. Местом взаимодействия химических канцерогенов с нуклеиновыми кислотами является, по-видимому, гуанин.
2. Способностью проникать через внешние и внутренние барьеры. Так, при попадании на кожу развитие опухоли вызывают только те потенциальные химические канцерогены, которые проникают через ороговевающий эпидермис. Поскольку биологические мембраны состоят из липопротеидов, через них проникают прежде всего липидорастворимые вещества, к которым относятся и канцерогенные углеводороды.
3. Дозированностью действия, обеспечивающей незначительное повреждение клетки, что позволяет ей выжить. В связи с этим для получения канцерогенного эффекта имеют значение доза воздействия и токсичность канцерогенного фактора. Небольшое повышение дозы приводит к увеличению числа возникающих опухолей, количества заболевших животных и сокращения сроков развития опухолей. Дальнейшее повышение дозы сопровождается преобладанием токсического эффекта и гибелью животных до образования опухоли.
Снижение дозы канцерогена позволило установить следующее:
A. Субпороговых канцерогенных доз не существует (в опытах обнаруживается канцерогенность очень малых доз, но при этом увеличивается время образования опухолей).
Б. Действие канцерогенов необратимо.
B. Для канцерогенов характерен эффект суммации и кумуляции. Сходная зависимость наблюдается при действии ионизирующей радиации: высокие дозы ионизирующей радиации вызывают лучевой ожог и гибель ткани и только относительно небольшие дозы облучения создают возможность появления опухолей.
Действие вирусов при абортивном течении, а не в случае острой инфекции (гибель клеток), наиболее часто вызывает канцерогенез.
Вероятность канцерогенеза повышается по мере увеличения времени воздействия канцерогенного фактора.
4. Возможностью создавать в органах и тканях, с различными особенностями их проницаемости и метаболизма, условия, благоприятные для проявления канцерогенности одних факторов и неблагоприятные для других. Этим можно объяснить существование органотропных канцерогенов.
5. Способностью подавлять тканевое дыхание и иммунные реакции.
6. Усилением образования опухолей (синканцерогенез) при воздействии нескольких канцерогенных факторов. Иногда факторы, сами не являющиеся канцерогенными, способны усиливать действие канцерогенов. Такое явление называется коканцерогенезом, а факторы, вызывающие его, — коканцерогенами.

Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ - конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.


Папиллярные узоры пальцев рук - маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.
АТИПИЗМ
ПАТОЛОГИЯ МИТОЗА И АПОПТОЗА
АВТОНОМНЫЙ РОСТ
ОСНОВНЫЕ СВОЙСТВА ОПУХОЛЕЙ
Основные свойства опухолей — автономный рост, нарушение митоза и апоптоза, наличие атипизма, способность к прогрессии и метастазированию.
Для опухолевой ткани характерна патология митоза, выявляемая гистологически и цитологически, а также при проточной цитофотометрии. Митотический цикл, как и в нормальных клетках, состоит из пяти фаз (G0, G1, S, G2, M). Длительность митотического цикла в опухолевых клетках, как правило, равна или больше, чем в гомологичных зрелых неопухолевых клетках. Однако фракция делящихся клеток в опухолевой ткани значительно выше (около 20% клеток).
Нарушение регуляции митоза и апоптоза в опухолевых клетках вызывает их дисбаланс. Дисбаланс между пролиферацией и спонтанным апоптозом существует в виде недостаточного и незавершённого апоптоза.
● Незавершённый апоптоз при отсутствии фагоцитоза апоптозных телец, обнаруженный при раке лёгкого. Незавершённый характер апоптоза (без последующего фагоцитоза апоптозных телец) — проявление его патологии при опухолевом росте. Предполагают, что незавершённый апоптоз при раке лёгкого с последующим аутолизом апоптозных телец может ещё в большей степени стимулировать рост опухоли.
Таким образом, рост опухолевой ткани связан, в основном, с увеличением числа делящихся клеток, дисбалансом между митозом и апоптозом, незавершённым характером апоптоза.
Морфологический атипизм (атипизм структуры опухоли) означает, что ткань опухоли не повторяет строение аналогичной зрелой ткани, и клетки опухоли могут быть не похожи на зрелые клетки того же происхождения. Виды морфологического атипизма: тканевой и клеточный.
● Тканевой атипизм — изменение соотношения между паренхимой и стромой опухоли (чаще преобладание паренхимы), изменение величины и формы тканевых структур с появлением уродливых тканевых образований различной величины.
● Клеточный атипизм — появление полиморфизма клеток (как по форме, так и по величине), укрупнение ядер, имеющих часто изрезанные контуры, увеличение ядерно-цитоплазматического соотношения в пользу ядра, появление крупных ядрышек. В результате патологических митозов видны опухолевые клетки с гиперхромными и гигантскими ядрами, многоядерные клетки, фигуры патологических митозов (рис. 7-6).
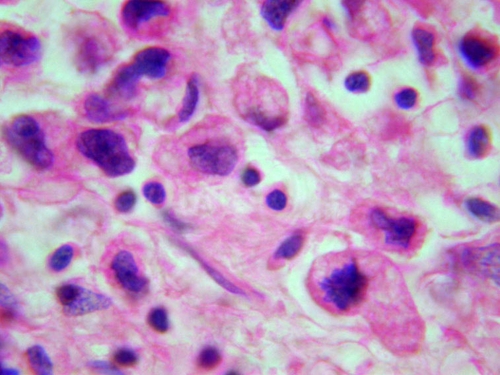
Рис. 7-6. Клеточный атипизм. Окраска гематоксилином и эозином (x600).
Злокачественным опухолям присущи оба типа морфологического атипизма. Существует положительная корреляция между степенью их выраженности и злокачественностью опухоли. Доброкачественным опухолям свойственен только тканевой атипизм, поскольку они построены из зрелых, дифференцированных клеточных элементов.
Структурные изменения затрагивают все компоненты опухолевой клетки: ядро, цитоплазму, мембраны, органеллы и цитоскелет. Это называют морфологическим атипизмом опухоли. Клеточный атипизм можно наиболее полно изучить с помощью электронной микроскопии.
● Ядра опухолевых клеток, как правило, увеличены, полиморфны, их контуры изрезаны, структура изменена, имеет неупорядоченно расположенный хроматин с конденсацией его в виде глыбок под кариолеммой. Увеличено относительное количество гетерохроматина, содержащего неактивную ДНК, по сравнению с эухроматином, построенным из активно транскрибируемой ДНК. Уменьшение содержания транскрибируемой ДНК, а следовательно, и активно работающих генов в опухолевой клетке означает, что функционально опухолевая клетка примитивна (характерны, в основном, процессы роста и размножения). Увеличение размеров ядра происходит за счёт нарушения процессов эндоредупликации ДНК, полиплоидии, эндомитозов, удвоения хромосом. В ядрах можно увидеть разнообразные включения: вирусные частицы, внутриядерные тельца, тубулярные структуры, пузырьки, выросты, карманы ядерной мембраны.
◊ Ядерная мембрана опухолевых клеток бедна порами, что затрудняет транспорт между ядром и цитоплазмой.
● Поверхность опухолевых клеток. Отмечают увеличение складчатости, появление микровыростов, пузырьков, иногда микроворсинок различной конфигурации и плотности. В области микроворсинок, вероятно, сконцентрированы рецепторы, способные воспринимать канцерогенные агенты.
● Эндоплазматическая сеть опухолевых клеток имеет разную степень развития.
● Митохондрии. Усиление анаэробного гликолиза вызывает уменьшение количества митохондрий, появление крупных и гигантских митохондрий с нарушенной ориентацией крист. Небольшое количество опухолей имеет высокое содержание митохондрий в цитоплазме (онкоцитомы, зернисто-клеточный почечноклеточный рак).
● Цитоскелет опухолевой клетки. Характерна неупорядоченность расположения его компонентов. Микротрубочки образуют перинуклеарную сеть, а микрофиламенты в виде пучков обычно лежат под цитолеммой. Перестройки цитоскелета нарушают взаимодействие молекул адгезии (например, интегринов и кадгеринов), компонентов межклеточного матрикса. Это меняет межклеточные взаимодействия, обеспечивая процессы инвазивного роста и метастазирования.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Читайте также:

