Какой признак соответствует клинике феминизирующей опухоли яичника
II.Опухоли полового тяжа и стромы яичника: А.гранулезостромально-клеточные опух: 1)гранулезоклеточная опух; 2)текома; 3)фиброма.
Феминизирующие опухоли встречаются в любом возрасте: гранулезоклеточная чаще у детей и в молодом возрасте, текома в пре- и постменопаузе и крайне редко у детей. Гранулезоклеточная опухоль развивается из гранулезной ткани, сходной по строению с зернис-
тым эпителием зреющего фолликула, и чаще встречается в подростковом и репродуктивном периодах. Текома состоит из клеток, похожих на тека-клетки атретических фолликулов и, как правило, наблюдается в период пери- и менопаузы. Гранулезоклеточные опухоли составляют 1-2% всех новообразований яичника. Текомы встречаются в 3 раза реже.
Диагноз устанавливают на основании выраженной клинической картины, данных общего осмотра и гинекологического исследования, тестов функциональной диагностики, уровня гормонов, УЗИ с ЦДК, лапароскопии.
Феминизирующие опухоли яичника при двуручном влагалищноабдоминальном исследовании определяются как односторонние образования диаметром от 4 до 20 см (в среднем 10-12 см), плотной или тугоэластической консистенции (в зависимости от доли фиброзной или текаматозной стромы), подвижные, гладкостенные, безболезненные.
Гранулезоклеточная опухоль имеет четкую капсулу, на разрезе выраженную дольчатость и желтый цвет, очаговые кровоизлияния и поля некроза. У текомы капсула обычно отсутствует: на разрезе обычно видно солидное строение, ткань с желтоватым оттенком вплоть до интенсивного желтого цвета. Очаги кровоизлияния, кисты не типичны. В большинстве случаев текомы - односторонние и редко малигнизируются. Диаметр колеблется от 5 до 10 см.
На эхограммах феминизирующие опухоли визуализируются в виде одностороннего образования округлой формы с преимущественно эхопозитивным внутренним строением и эхонегативными включениями, нередко множественными. Диаметр опухоли 10-12 см.
Опухоль может иметь кистозные варианты и в таких случаях напоминает цистаденому яичников. Звукопроводимость опухолей обычная. Сопоставление анамнестических данных, эхографической картины с визуализируемой патологией эндометрия (особенно в постменопаузальном возрасте) помогает установить правильный диагноз.
При ЦДК визуализируются множественные зоны васкуляризации как в самой опухоли, так и по ее периферии. Внутренние структуры образования имеют вид пестрой мозаики с преобладанием венозного кровотока. В режиме спектрального допплера кровоток в опухолях яичника имеет невысокую систолическую скорость и низкую резистентность (ИР ниже 0,4).
Точность диагностики при УЗИ с ЦДК составляет 91,3%.
Феминизирующие опухоли могут быть доброкачественными (80%) и злокачественными. Злокачественность определяется метастазами и рецидивами. Метастазы возникают преимущественно в серозном покрове органов брюшной полости, на париетальной брюшине и в сальнике. Злокачественной чаще бывает гранулезоклеточная опухоль, крайне редко текома.
Лечение феминизирующих опухолей только оперативное. Объем и доступ (лапаротомия-лапароскопия) зависят от возраста больной, величины образования, состояния другого яичника и сопутствующей генитальной и экстрагенитальной патологии.
Во время операции делают срочное гистологическое исследование, ревизию брюшной полости, тщательно осматривают коллатеральный яичник. При его увеличении показана биопсия, пытаются определить состояние парааортальных лимфатических узлов.
У девочек при доброкачественной гранулезоклеточной опухоли удаляют только пораженный яичник, у пациенток репродуктивного периода показано удаление придатков матки пораженной стороны. В пери- и постменопаузальном возрасте выполняют надвлагалищную ампутацию матки с придатками или экстирпацию матки с придатками (в зависимости от изменений в эндометрии). Небольшие опухоли можно удалить путем хирургической лапароскопии.
При злокачественной опухоли (по результатам срочного гистологического заключения) показана экстирпация матки с придатками с обеих сторон и удаление сальника.
Фиброма яичника занимает особое место среди фибром-теком и развивается из соединительной ткани. По существу это гормонально-неактивная текома. Структура опухоли представлена переплетающимися пучками веретенообразных клеток, продуцирующих коллаген.
Фиброма яичника - относительно редкая доброкачественная опухоль. Фибромы составляют от 2,5 до 4% всех опухолей, встречаются в любом возрасте, чаще в возрасте 40-60 лет, размеры опухоли от 3 до 15 см. До периода полового созревания фиброма яичника не встречается. Больные имеют неблагоприятный преморбидный фон с частыми нарушениями менструальной и генеративной функций. Возможно, эти нарушения обусловлены тем же этиологическим фактором, который вызвал опухоль.
Фиброма яичника нередко сочетается с миомой матки. Не исключаются и фиброма, и киста в одном и том же яичнике. При сочетании с другими заболеваниями клиническая картина определяется совокупностью их симптомов.
Фиброма яичника часто обнаруживается случайно во время операции. Рост фибромы медленный, но при дистрофических изменениях опухоль может быстро увеличиваться.
Фиброма яичника не выделяет стероидные гормоны, но в 10% наблюдений может сопровождаться синдромом Мейгса (асцит в сочетании с гидротораксом и анемией). Развитие этих процессов связывают с выделением отечной жидкости из ткани опухоли и ее попаданием из брюшной в плевральные полости через люки диафрагмы. На разрезе ткань фибром обычно плотная, белая, волокнистая, иногда с зонами отека и кистозной дегенерации, возможно обызвествление, иногда диффузное. Опухоль локализуется в одном яичнике в виде четко очерченного узла.
При увеличении митотической активности опухоль относят к пограничным с низким злокачественным потенциалом.
Фиброму яичника диагностируют на основании клинического течения заболевания и данных двуручного влагалищно-абдоминального исследования. Опухоль приходится дифференцировать с субсерозным миоматозным узлом на ножке, а также с опухолями другого строения. При гинекологическом исследовании сбоку или позади матки определяется объемное образование диаметром 5- 15 см, округлой или овоидной формы, плотной, почти каменистой консистенции, с ровной поверхностью, подвижное, безболезненное. Фиброма яичника нередко сопровождается асцитом, поэтому ее иногда принимают за злокачественное новообразование.
Диагностике помогает УЗИ с ЦДК. На эхограммах видно округлое или овальное образование с четкими ровными контурами. Внутреннее строение преимущественно однородное эхопозитивное, средней или пониженной эхогенности. Иногда выявляются эхонегативные включения, указывающие на дегенеративные изменения. Непосредственно за опухолью определяется выраженное звукопоглощение. При ЦДК сосуды в фибромах не визуализируются, опухоль аваскулярна.
Чувствительность и специфичность МРТ и РКТ в диагностике фибромы яичника равноценны таковым УЗИ.
При лапароскопии фиброма яичника округлая или овоидная, со сглаженным рельефом поверхности и скудной васкуляризацией. Капсула обычно белесоватая, сосуды определяются только в области маточной трубы. Возможен и белесовато-розовый оттенок окраски капсулы. Консистенция опухоли плотная (рис. 16.13).
Лечение фибромы оперативное. Объем и доступ оперативного вмешательства зависят от величины опухоли, возраста пациентки и сопутствующих гинекологических и экстрагенитальных заболеваний. Как правило, удаляют придатки матки пораженной стороны при отсутствии показаний для удаления матки у пациенток репродуктивного возраста. При небольшой опухоли используют лапароскопический доступ.
1) преждевременное половое созревание у девочек;
2) гиперплазия слизистой оболочки тела матки;
3) нарушения менструального цикла и беспорядочные кровотечения у женщин;
4) облысение, изменение тембра голоса;
5) в постменопаузе омоложение организма, кровотечения и т.д.
517. Опухоль Крукенберга:
1) является метастазом рака желудочно-кишечного тракта;
2) как правило, поражает оба яичника;
3) имеет солидное строение;
4) все ответы верны;
5) все ответы ошибочны.
Какая из опухолей яичников наиболее часто подвергается малигнизации?
2) муцинозная цистаденома;
3) серозная цистаденома;
519. К раку яичника относятся:
1) все злокачественные опухоли яичника;
2) только герминогенные опухоли;
3) только стромальные опухоли;
4) только опухоли эпителиального происхождения.
520. Основной метод лечения фолликулярных кист яичников:
1) хирургическое удаление кисты;
3) антибактериальная терапия;
4) хирургическое удаление кисты с яичником;
521. Варианты осложнений при доброкачественных опухолях яичника (дающие острую клиническую картину):
1) перекручивание ножки опухоли;
2) разрыв капсулы;
3) кровоизлияние внутрь капсулы;
4) нагноение опухоли;
5) все перечисленные осложнения.
522. Лечение больных с доброкачественными опухолями яичников:
4) возможно наблюдение;
5) все перечисленное;
6) ничего из перечисленного.
523. Объем хирургического лечения при доброкачественных опухолях яичников у молодых женщин:
1) удаление придатков;
2) резекция яичника с возможно большим сохранением здоровой ткани органа;
3) надвлагалищная ампутация матки с придатками на стороне поражения;
4) удаление яичника на стороне поражения.
524. Назовите симптомы, характерные для андробластомы:
1) альгодисменорея, бесплодие;
2) ациклические маточные кровотечения;
3) аменорея, вирильный синдром;
4) асцит, анемия, гидроторакс;
5) характерные симптомы отсутствуют.
525. Гидроторакс - одно из клинических проявлений:
1) гранулезоклеточной опухоли;
2) дисгерминомы яичника;
3) фибромы яичника;
4) муцинозной цистаденомы;
5) зрелой тератомы.
526. Объем хирургического лечения при злокачественных опухолях яичников:
1) двухсторонняя аднексэктомия;
2) операция Вертгейма;
3) экстирпация матки с придатками и резекция большого сальника;
4) влагалищная экстирпация матки с придатками.
527. Факторы риска развития рака молочной железы:
1) рак эндометрия;
2) рак толстой кишки;
3) фиброзно-кистозная мастопатия;
4) рак молочной железы у близких родственников.
528. В группу высокого риска развития опухолей яичников включают женщин:
1) длительно использующих гормональную контрацепцию;
2) с нарушениями менструальной и репродуктивной функции;
3) с ожирением и гиперлипидемией;
4) имеющих наследственно обусловленную предрасположенность к развитию рака органов репродуктивной системы.
Что из перечисленного ниже не входит в самообследование молочных желез?
1) осмотр перед зеркалом;
2) состояние кожи (втяжение или выбухающие участки);
3) состояние соска (втяжение соска или укорочение радиуса ореолы);
4) пальпация молочных желез в положении на боку;
5) изменение формы и размера молочных желез;
6) наличие или отсутствие выделений из сосков или патологические изменения на сосках (корочки).
530. Наиболее точный метод ранней диагностики опухолей молочной железы:
1) физикальное обследование;
2) рентгенография грудной клетки;
4) рентгеноскопия грудной клетки;
5) УЗИ молочной железы.
531. Прогностическими факторами для рака молочной железы служат все перечисленные, кроме:
1) состояния эстрогеновых рецепторов;
2) наличия пре- или постменопаузы;
3) размера первичной опухоли;
4) наличия метастазов в подмышечные лимфатические узлы.
532. Роль смотровых гинекологических кабинетов поликлиник состоит:
1) в диспансеризации гинекологических больных;
2) в обследовании и наблюдении беременных женщин;
3) в проведении периодических медицинских осмотров;
4) в охвате профилактическими осмотрами неработающих женщин.
533. Работа врача акушера гинеколога медсанчасти строится, как правило:
1) в зависимости от характера производства предприятия;
2) по территориальному принципу;
3) по принципу участковости;
4) по цеховому принципу.
534. Организация комнат личной гигиены на предприятиях обычно проводится из расчета:
1) количества цехов на предприятии;
2) числа работающих на предприятии;
3) числа гинекологических больных, выявленных на профосмотрах;
4) числа работающих женщин на предприятии.
535. Роль смотровых гинекологических кабинетов поликлиник состоит, как правило:
1) в диспансеризации гинекологических больных;
2) в обследовании и наблюдении беременных женщин;
3) в проведении периодических медицинских осмотров;
4) в охвате профилактическими осмотрами неработающих женщин.
536. Организация работы женской консультации по планированию семьи и снижению числа абортов, как правило, включает в себя:
1) знание о числе женщин фертильного возраста на обслуживаемой территории;
2) выделение среди женщин групп риска по наступлению непланируемой беременности;
3) знание о методах и средствах контрацепции, умение их назначать;
4) знание об условиях труда женщин-работниц промышленных предприятий.
537. Система специализированной гинекологической помощи при бесплодии включает этапы:
1) обследование женщины в женской консультации;
2) обследование и лечение супружеской пары;
3) стационарное обследование и лечение;
4) проведение периодических медицинских осмотров.
538. Статьи законодательства по охране труда распространяются на следующие категории женщин:
1) беременные женщины;
2) женщины, занятые на производстве с профессиональными вредностями;
4) кормящие матери;
5) все ответы правильны.
1) избежать нежелательной беременности;
2) регулировать интервалы между беременностями;
3) производить на свет желанных детей;
4) повышать рождаемость.
540. В женской консультации целесообразна организация специализированных приемов по следующим заболеваниям:
3) гинекологическим заболеваниям детей и подростков;
4) сахарному диабету.
541. Диспансерному наблюдению в женской консультации обычно подлежат больные:
2) с воспалительными заболеваниями женских половых органов;
3) с доброкачественными опухолями женских половых органов;
4) с трихомониазом;
5) все ответы правильны.
542. Система специализированной гинекологической помощи при бесплодии включает этапы:
1) обследование женщин в женской консультации;
2) обследование и лечение супружеской пары;
3) стационарное обследование и лечение;
4) проведение периодических медицинских осмотров;
5) все ответы правильны.
543. Под профилактическим гинекологическим осмотром обычно подразумевается медицинский осмотр:
1) контингента женщин, работающих во вредных условиях труда;
2) декретированных контингентов рабочих и служащих при поступлении на работу;
3) больных, состоящих на диспансерном учете;
4) женщин, с целью выявления гинекологических и онкологических заболеваний.
544. Система гинекологической помощи детям и подросткам включает следующие основные этапы:
1) работу в дошкольных и школьных учреждениях;
2) организацию специализированных кабинетов гинекологов детского и юношеского возраста;
3) организацию специализированного стационара;
4) организацию выездных бригад медицинской помощи;
5) все ответы правильны.
545. Показания к применению метода биопсии:
1) эрозия шейки матки;
2) интерстициальная миома матки;
3) контактные кровотечения;
4) подозрение на лейкоплакию;
5) болезненные месячные;
6) подозрение на рак шейки матки.
Последнее изменение этой страницы: 2016-09-17; Нарушение авторского права страницы
Рост количества новообразований наблюдается уже достаточно длительное время. Яичник – это орган женской половой системы. Частота новообразований в яичниках и их разновидностей особо многочисленна. Все опухоли яичника принято разделять на доброкачественные, злокачественные и пограничные опухоли яичника.
Гормонально-активные опухоли — новообразования, которые развиваются из желёз внутренней секреции и характеризуются чрезмерным выделением гормонов или продуктов их образования.
Гормонпродуцирующие опухоли могут быть диагностированы во всех железах человеческого организма. Опухоль выделяет большое количество гормонов, что приводит к возникновению симптомов и признаков гиперфункции. Гормонпродуцирующие опухоли могут иметь как доброкачественное, так и злокачественное течение.
Гормонпродуцирующие опухоли яичников – новообразования, которые принято разделять в зависимости от гормона, который она выделяет. Гормоноактивная опухоль яичников усиленно выделяет либо эстрогены, либо андрогены.
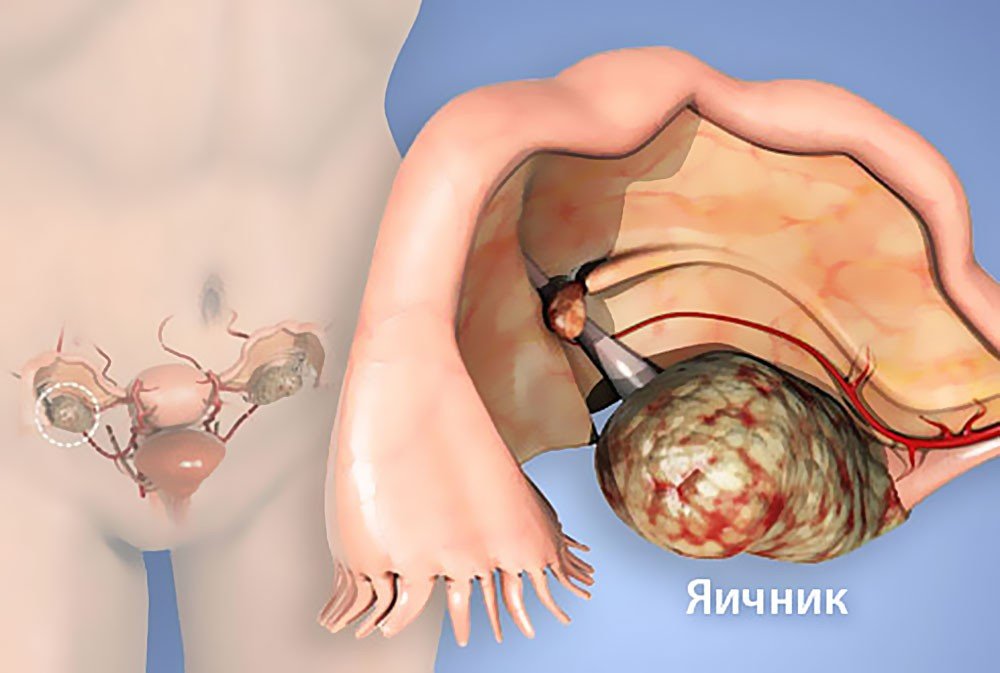
К гормоноактивным опухолям яичников, выделяющим эстрогены, относятся гранулезоклеточная опухоль, тека-клеточные опухоли, фолликулома, и опухоли, которые комбинируют несколько видов. Клиническая картина гормонально-активных опухолей, вызванная гиперэстрогенемией, проявляется нарушениями менструального цикла и местными симптомами.
Гормоно-активные опухоли яичников, выделяющие андрогены, включают арренобластому, опухоли хилуса, маскулиновобластомы и комбинированные опухоли. В клинической картине превалируют явления вирилизма.
Юсуповская больница круглосуточно стоит на страже здоровья населения. Широко профильность и разносторонность Юсуповской больницы позволяет оказывать экстренную помощь, заниматься диагностикой и лечением огромного количества заболеваний. Не боятся специалисты браться за сложные случаи, вести пациентов от начала диагностики до полного восстановления, продолжая вести динамическое наблюдение во избежание рецидива.
Диагностические процедуру в Юсуповской больнице проходят быстро, без очередей и ожиданий, и качественно, потому что все оборудование современное, ведущих производителей. Лечение заболеваний, в том числе гормонпродуцирующих опухолей яичника, проводится в условиях абсолютного доверия и консенсуса между пациентом и докторами Юсуповской больницы. Применяются современные протоколы, стандарты, подходы индивидуальные и эффективные. Знания в каждой отрасли пополняются. Медицинские препараты подбираются для каждого, чтобы получить максимальный эффект от терапии. Специалисты работают в команде, дополняя работу друг друга.
Палаты Юсуповской больницы рассчитаны на количество пациентов от одного (палата повышенной комфортности), до четырех. Есть палаты интенсивной терапии, оборудованы по всем стандартам. Питание пациентов подбирается также индивидуально, поскольку пациенты с раковыми новообразованиями и так страдают плохим, или вовсе отсутствующим аппетитом, диспепсическими явлениями и нарушениями стула.
В Юсуповской больнице охотно ведутся и пациенты после специфического лечения для как можно быстрого и качественного восстановления. Запись на консультацию поможет уладить некоторые вопросы, получить необходимую информацию и т.д. записаться можно по телефону и онлайн.
Причины гормонпродуцирующих опухолей яичников
Этиология развития любого вида новообразований до конца не изучена. Исследования ведутся и в настоящее время, но пока достижения ограничатся только определением возможных причин:
- Гормональные нарушения. Большое значение имеет гормональный фон женщины, наличие в анамнезе беременностей и родов. Из-за овуляции ткани яичника повреждаются, что сопровождается последующей регенерацией. Но иногда такое повышенное деление клеток переходит в патологическое. Овуляция отсутствует во время беременности и грудном вскармливании, поэтому в это время риск возникновения новообразования существенно снижается. Такие факты как ранее начало менструации, поздняя менопауза, отсутствие родов и отказ от кормления грудью риски повышают.
- Отягощенный анамнез и генетическая предрасположенность. С этим фактором связаны двух процентов новообразований. При неблагополучном семейном анамнезе и диагностике рака у близких родственников, пациентки имеют высокий риск возникновения и ракового перерождения яичников. В этом случае необходимо проходить обследование, наблюдаться у гинеколога.
- Употребление большого количества продуктов с высоким содержанием канцерогенов и животных жиров. Статистические данные свидетельствуют в пользу данного утверждения из-за исследования пищевых привычек у определенных странах мира и сопоставлением их с уровнем заболеваемости на рак.
Причины, по которым одни опухоли гормоны продуцируют, а другие – нет, на данный момент остаются неизвестными.
Клиника гормонпродуцирующих опухолей яичников
Эстрогенпродуцирующие опухоли яичника могут быть диагностированы в любом возрасте: у детей и молодых девушек наиболее распространенная гранулезоклеточная, теко-клеточная – менопаузном периоде. Гранулезоклеточная опухоль развивается из гранулезной ткани, текома по строению напоминает клетки фолликулов. Клинические симптомы и признаки у девочек:
В старшем возрасте при эстрогенпродуцирующей опухоли яичника на первый план выходят симптомы нарушения менструации в виде дисфункциональных кровотечений из матки. У девушек наблюдается бесплодие. В женщин за пятьдесят появлению геморрагические выделений из половых путей, развивается железистая гиперплазия.
Андробластома – маскулинизирующая гормонопродуцирующая опухоль, которая тормозит функцию гипофиза и вследствие этого уменьшается уровень эстрогенов. Клинические признаки:
- Отсутствие менструации;
- Нарушение репродукции в виде бесплодия;
- Молочная железа уменьшается в размере;
- Голос становится грубым и низким;
- Оволосение изменяет на мужской тип;
- Страдает либидо;
- Увеличивается клитор;
- Формы тела приобретают мужские черты и др.
Наиболее часто пациентки обращаются с жалобами на отсутствие менструации и нарушение репродукции, иногда беспокоят боли внизу живота.
Диагностика гормонпродуцирующих опухолей яичников:
- Консультация у специалиста со сбором жалоб, анамнеза болезни и жизни.
- Бимануальное исследование.
- Биохимические и клинические анализы крови и мочи.
- Определение в сыворотке крови уровня СА-125,
- Определение уровня половых гормонов.
- Ультразвуковое исследование.
- Компьютерная и магнитно-резонансная томография.
- При необходимости проводятся другие дополнительные методы исследования.
- Окончательное заключение и установление диагноза дает гистологическое и цитологическое исследование биоптата, взятого путем оперативного вмешательства.
Лечение гормонпродуцирующих опухолей яичников
При некоторых видах достаточно резецировать образование в пределах здоровых тканей яичника, или одностороннее удаление придатков. При злокачественном поражении необходимо проводить удаление матки с придатками и сальником.
После удаления гормоноактивной опухоли большинство признаков и симптомов будут ликвидированы - наладятся менструальная и репродуктивная функции.
Обязательным пунктом является дальнейшее динамическое наблюдение, регулярные осмотры и обследования.
Юсуповская больница работает с пациентами с любыми видами новообразований яичников. Диагностика, лечение и восстановление в Юсуповской больнице проводятся качественно и эффективно. Записаться на консультацию можно по телефону и онлайн.
 | Из за большого объема этот материал размещен на нескольких страницах: 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 |

250. Характерные признаки кистомы яичника:
1. большие размеры опухоли;
2. чаще двустороннее поражение;
3. резкая болезненность образования при влагалищном исследовании;
4. ациклические кровотечения;
5. бугристая поверхность образования.
251. Показания к хирургическому лечению миомы матки, кроме:
1. большие размеры опухоли (более 15 нед беременности);
2. сочетание миомы матки небольших размеров с аденомиозом;
3. быстрый рост опухоли;
4. некроз узла миомы;
5. субсерозный узел миомы на ножке.
252. Редкое осложнение при наличии доброкачественной опухоли яичников?
1. перекрут ножки кистомы;
2. разрыв кистомы с кровотечением в брюшную полость;
3. разрыв кистомы с кратковременным болевым синдромом;
4. перитонит разлитой;
5. кровоизлияние в кистому.
253. Признаки малигнизации миомы матки?
1. неэффективность гормонотерапии;
2. рецидивирующая менометроррагия;
3. рост миомы в постменопаузе;
4. уменьшение размеров миомы в постменопаузе;
5. быстрый рост миомы в репродуктивном возрасте.
254. Какой метод исследования не обязателен для подтверждения диагноза миомы матки?
1. ультразвуковое обследование органов малого таза;
3. раздельное диагностическое выскабливание слизистой матки и шлейки;
255. Характер менструального цикла при миоме матки?
3. лютеиновая недостаточность;
256. Что не относится к эпителиальным серозным опухолям яичников?
2. зрелая тератома;
4. папиллярная цистаденофиброма;
5. поверхностная папиллома.
257. Характерные признаки дермоидной кисты яичника, кроме:
1. имеют длинную ножку;
2. обладают повышенной подвижностью;
3. часто озлокачествляются;
4. располагаются кпереди от матки;
5. чаще встречаются у молодых женщин.
258. Что не соответствует характеристике муцинозной кистомы яичника?
3. частая малигнизация;
4. содержимое опухоли - слизистоподобная жидкость;
5. клетки, выстилающие полость кисты, подобны эпителию эндоцервикса.
259. Какие опухоли относятся к феминизирующим?
260. Какой признак не соответствует клинике феминизирующей опухоли яичника?
1. преждевременное половое созревание у девочек;
2. гиперплазия слизистой оболочки тела матки;
3. нарушение менструального цикла и беспорядочные кровотечения у женщин в репродуктивном возрасте;
4. облысение, изменение тембра голоса;
5. в постменопаузе омоложение организма, появление маточных кровотечений, гиперплазия слизистой матки.
261. Какие гормональные препараты не используются в лечении миомы матки и эндометриоза гениталий?
4. менопаузальный гонадотропин;
262. Что несвойственно для синдрома поликистозных яичников?
3. овуляторные менструальные циклы;
263. Признаки дисгерминомы?
1. встречается у молодых женщин;
2. развивается из герминтативных клеток;
3. при микроскопии состоит из больших круглых, овальных и полигональных клеток, образующих альвеолярные тельца;
5. подвергается обратному развитию при гормонотерапии.
264. Какие из кист не подвергаются обратному развитию без оперативного вмешательства?
2. доброкачественная тератома;
3. киста желтого тела;
265. Какие методы исследования помогают диагностировать субмукозную миому?
1. зондирование матки;
266. Какие из перечисленных ниже симптомов не имеют отношения к миоме матки?
1. пальпируемое в малом тазу бугристое плотное образование, связанное с шейкой матки;
2. обильные менструации;
3. нарушения функции мочевого пузыря и прямой кишки;
4. вторичный гидронефроз;
5. редкие месячные.
267. Какие из следующих утверждений относительно консервативной миомэктомии в репродуктивном возрасте являются неверными?
1. она противопоказана одиноким женщинам;
2. она вызывает снижение либидо;
3. диагностическое выскабливание матки перед операцией не требуется даже при наличии дисфункциональных маточных кровотечений;
4. консервативная миомэктомия в 40 % ведет к повторному росту миомы;
5. она показана при бесплодии и привычном невынашивании в анамнезе.
268. Какие из следующих утверждений являются неверными?
1. у женщин старше 30 лет в 20 % случаев может встречаться миома матки;
2. миома матки редко развивается в постменопаузальном периоде;
3. в постменопаузе отмечается рост старых узлов миомы;
4. при быстром росте миомы показано оперативное лечение в любом возрасте;
5. для консервативного лечения миомы можно использовать чистые гестагены.
269. Для лютеиновой кисты яичника не является характерным:
1. одностороннее образование;
2. размеры до 6 см в диаметре;
3. подвижное образование;
4. неровная бугристая поверхность;
5. ровная гладкая поверхность.
270. Какое из перечисленных образований яичника не удаляется?
1. муцинозная цистаденома;
2. простая серозная кистома;
3. доброкачественная тератома (дермоидная киста);
4. тека-лютеиновая киста;
271. Для функциональных кист яичника (фолликулярных, лютеиновых) характерны осложнения, кроме:
2. кровоизлияния в кисту;
3. развития псевдомиксомы брюшной полости;
4. разрыва с кровотечением в брюшную полость;
272. Наиболее часто встречающейся доброкачественной опухолью яичника является:
1. зрелая тератома;
2. серозная цистаденома;
273. Что характерно для серозной цистаденомы?
1. происходит из поверхностного эпителия яичника;
2. часто односторонняя;
3. выстлана эпителием, подобным слизистой фаллопиевых труб;
4. не имеет специфических симптомов;
5. может быть сосочковая.
274. У женщины в постменопаузальном периоде при профосмотре обнаружено бугристое образование в области придатков. Необходимо:
1. назначить лечение гестагенами на 6 месяцев;
2. взять мазок на онкоцитологию и повторить осмотр через 6 недель;
3. провести рентгенологическое обследование для исключения остеопороза;
4. определить количество общих эстрогенов в суточной моче;
5. провести срочное обследование и госпитализировать для хирургического лечения.
275. К опухолям стромы полового тяжа относятся:
1. гранулезоклеточная опухоль;
276. У больной 16 лет в области придатков пальпируется округлое образование с четкими контурами, 20 см в диаметре, безболезненное, при ультразвуковом исследовании - многокамерное. Диагноз:
1. серозная цистаденома;
2. дермоидная киста;
3. муцинозная кистома;
277. Что характерно для дермоидной кисты яичника?
1. это производное экто - и энтодермы;
2. располагается кпереди от матки;
3. как правило, двухстороннее образование;
4. обладает выраженной подвижностью;
5. склонна к перекрутам.
278. Наиболее частым доброкачественным образованием матки является:
2. цервикальный стеноз;
4. полипы шейки матки;
279. Наиболее частой доброкачественной опухолью яичника является:
1. зрелая тератома;
2. серозно-муцинозная цистаденома;
4. опухоль зернистых клеток;
280. У больной 14 лет аднекстумор тугоэластичной консистенции с четкими контурами, безболезненный, 20 см в диаметре. Ваш диагноз:
1. серозная кистома;
4. муцинозная кистома;
281. В какой период чаще всего возникают доброкачественные тератомы?
4. 45-50 лет, менопауза;
282. Какое нарушение менструального цикла характерно для лейомиомы?
1. обильное кровотечение в ожидаемое время менструации (гиперменорея);
2. кровотечение в середине цикла;
3. нерегулярное кровотечение в межменструальном периоде (метроррагия);
4. частые менструации (пройоменорея);
5. задержка менструации после обильного кровотечения.
1. наиболее часто возникает в 20-30 и 50-70 лет;
2. в пубертатный период;
3. наиболее часто возникает в препубертатный период;
4. наиболее часто возникает после 70 лет.
284. Лютеиновые кисты:
1. наблюдаются при передозировке гонадотропинов;
2. появляются в фолликулиновой фазе;
3. наблюдаются при гиперстимуляции кломифеном;
4. всегда необходимо оперировать.
285. Какие дополнительные исследования помогают установить подслизистую локализацию миоматозного узла?
Читайте также:

