Как снять опухоль сустава у ребенка
Опухшее колено у ребенка требует внимательного отношения к ситуации и обязательного посещения врача. Надо разобраться, что случилось, сделать снимки, пройти полное обследование. Причины опухшего колена могут быть совершенно разными, даже если не было явной травмы – удара, падения, ушиба.
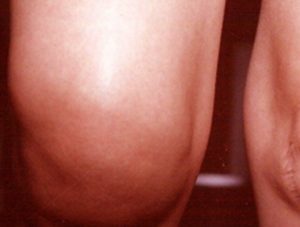
Фактором отека коленного сустава может быть артрит, бурсит, остеохондрит и возрастные болезни. Поэтому, когда у ребенка распухло колено, родителям надо отправляться к ортопеду или хирургу немедленно — не заниматься самолечением, не придумывать собственные диагнозы.
Травмы колена у детей бывают часто – в играх, в падении с велосипеда на асфальт, при катании на роликах. Если видны только поверхностные симптомы – содранная сочащаяся кожа, легкий синяк, это можно обработать самостоятельно. Сначала щедро промыть перекисью водорода, затем – обработать зеленкой. Но даже после такого травмирования колено может опухнуть через час, или к утру. Поэтому есть все основания сделать рентгеновские снимки.
Когда случается более серьезная травма, сразу видно, что у ребенка опухли колени, это происходит практически сразу после травмы, одновременно появляется сильная боль. Малыш не может наступить на ногу, да и не надо этого делать, чтобы не усложнить травму нечаянным смещением костей или частей суставов.
Симптомы болей при опухании колена
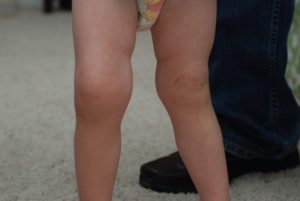
Само по себе опухание не проявляется. Обычно оно сопровождается болевыми симптомами, общим недомоганием, реже – повышением температуры тела.
Заболевшее колено с распуханием показывает ряд симптомов:
- гиперемия на месте и вокруг отека;
- повышение местной температуры в области боли;
- общее повышение температуры;
- трудно двигать ногой;
- больно дотрагиваться до места опухоли.
Боли тоже, как и симптомы, могут быть разными. Это зависит от причины болезненности, и зачастую говорит врачу о характере травмы. Ноющие, режущие, тянущие. Они появляются в движении, ночью, утром, могут беспокоить и в спокойном состоянии. Надо научить малыша рассказывать о своих болях, чтобы ребёнок уверенно отвечал на вопросы врача во время осмотра.
Причины опухания колена у ребенка
По какой причине могут у ребенка опухать колени и на коже появляться сыпь, причем это все одновременно. В то же время появляется гиперемия в области поражения, ухудшается общее состояние ребенка.
Следует знать! Ни инфекция, ни дерматит не дадут одновременно столько симптомов – это показатели аллергии, которая проявляется одновременно отеком тканей, зудом и гиперемией. Кроме коленей, в аллергическую реакцию с раздражителем обычно вступают и другие части тела – локти, лицо, туловище. Однако аллергия, как бы она ни была серьезна, является частным случаем.
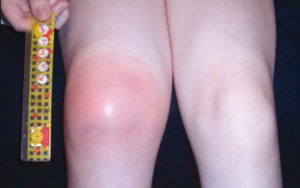
дислокация надколенника; она приводит к самопроизвольному вывиху коленной чашечки, отчего вокруг нее возникает отёк, сопровождающийся суставной болью. Подвижность сустава перемещает в свободном направлении чашечку колена, это видит врач на осмотре. Болезнь чаще повреждает колени у девочек. С ростом, с помощью ношения специального ортеза сместившаяся чашечка обычно возвращается на свое анатомическое место;
Болевой синдром неясной этиологии в коленях дает о себе знать после физкультуры, особенно с неумеренными нагрузками. После урока начинают болеть и опухать колени, и надо рассматривать вопрос или о болезненности ребенка, или о школьных перегрузках.
Боли возникают и из-за повреждения хрящевой ткани с внутренней стороны коленной чашечки во время неожиданного неудачного падения. Все подобные случаи, а их может быть великое множество, могут повредить хрящ коленного сустава.
Все случаи, когда обостряются боли в колене, а колено отекает в любой его части, родителям надо держать под контролем. До прихода врача и уменьшения болей в коленях ребенку рекомендуется дать выпить простой противовоспалительный препарат, к примеру, ибупрофен.
Отек колена чаще всего вызывает повышенная выработка синовиальной жидкости. Эластичная субстанция в небольшом количестве содержится в полости коленного сустава. Выполняет функцию биологической смазки, защищает хрящевые ткани от преждевременного износа. Нарушение процесса синтеза приводит к скоплению синовии, выбуханию капсулы за пределы сустава. Причем выпот может проявиться с разных сторон колена – сверху, снизу, сбоку, в подколенной впадине. При разрыве синовиальной оболочки жидкость истекает в соседние мягкие ткани.

Что делать, если опухла коленка и болит, зависит от конкретного фактора, повлекшего подобное отклонение. Рассмотрим самые распространенные причины и возможные методы лечения.
Причины
Колено – это не только коленный сустав, а еще и место сосредоточения связок, мышечных тканей, менисков, сухожилий, сочленяющихся костей. Травматические повреждения (переломы, трещины, ушибы, растяжения, вывихи) любого элемента провоцируют внутреннее кровоизлияние в суставную полость и/или межклеточное пространство, что приводит к отеку.
Если колено опухло без ушиба – это явный признак вовлечение организма в патологическое состояние.
Бурсит. Поражение синовиальных сумок (бурс), расположенных вокруг выступающих участков костей в области колена. Маленькие мешочки залегают под мышцами, сухожилиями, фасциями и в подкожной жировой клетчатке.
В зависимости от локализации очага воспаления бурсит подразделяют на:
-
надколенный (супрапателлярный); подколенный (инфрапателлярный); гусиный (киста Бейкера).
Воспаленные бурсы определяются при пальпации в виде мягких новообразований с четкими контурами. При асептическом бурсите колено незначительно увеличено в объеме, при гнойном – сильно опухшее и горячее на ощупь.

Артриты. Воспалительная реакция на поражения костно-хрящевых концов или синовиальной оболочки коленного сустава. Вначале возникает боль, периодически усиливается после нагрузок или ближе к ночи. Затем присоединяются признаки воспаления: местная гиперемия и гипертермия, отечность. При большом скоплении экссудата отмечается нестабильность надколенника.
Подагра. Отложение солей мочевой кислоты в коленном суставе. Часто протекает по принципу артрита с воспалением бурс и сухожилий. При инфильтрации сочленения уратами колено опухает, формируются костные разрастания, движения затрудняются, появляется хруст.
Тендинит, Тендовагинит. Воспаление или дегенерация сухожильных волокон и близлежащих к ним тканей. Стартует с кратковременных болей, приобретающих в последующем интенсивный приступообразный характер. Болевой синдром и похрустывание проявляются во время активных движений. В области колена обозначается несильный отек.
Артрозы. Зарождаются из-за нарушения процессов регенерации клеток хрящевой ткани. На ранней стадии сопровождаются кратковременными приступами боли (часто метеозависимыми) и небольшой припухлостью в колене. При заинтересованности синовиальной оболочки развивается синовит: коленный сустав увеличивается в объеме, принимает шарообразную форму, нарастает болевой дискомфорт, ограничиваются движения.
Болезнь Шляттера. Возможная причина, если колено опухло у подростка 10 – 18 лет. Разрушение бугристости большеберцовой кости наблюдается в период активного формирования скелета. В зоне поражения через припухлость прощупывается твердый выступ. Активные движения сопровождаются болевым приступом разной интенсивности.

Экзостозы. Беспорядочное формирование хрящевых клеток с последующим перерождением в костную ткань. Увеличиваясь в размерах новообразования провоцируют отек, боль, покраснение.
Чтобы разобраться, что делать, если опухло колено, нужно пройти адекватную диагностику. Отек – это внешний симптом патологического процесса. Для эффективного лечения необходимо установить истинную причину явления. Конкретизируют сущность заболевания и состояние пациента по результатам лабораторных и аппаратных методов исследования.
С этой целью проводят:
-
забор крови для общего и биохимического анализа, определяющего маркеры воспаления и ревматоидный фактор; пункцию синовиальной жидкости на наличие уратов; иммунологический анализ на антитела; рентгенографию; контрастную артрографию; термографию сустава; УЗИ, КТ, МРТ; диагностическую артроскопию.

Развернутая диагностика позволяет точно дифференцировать (отличить) патологию.
Лечение отека колена
Как уже было сказано, если распухло колено и болит, чем лечить зависит от причины, повлекшей развитие болезненных отклонений.
Кроме препаратов, корректирующих общее состояние, классическая схема медикаментозной терапии включает применение:
-
нестероидных противовоспалительных средств (Диклофенак, Аэртал, Индометацин, Ибупрофен), спазмолитиков (Найз, Нимесулид) – купируют воспаление и болевой синдром, употребляются в форме таблеток, мазей для местного нанесения; глюкокортикостероидов (Преднизолон, Метотрексат, Дипроспан) – вводятся непосредственно в полость сустава при сильных устойчивых болях; миорелаксантов (Сирдалуд, Мидокалм) – снижают тонус скелетной мускулатуры, устраняют мышечные спазмы; ангиопротекторов и корректоров микроциркуляции (Пентоксифиллин, Троксерутин) – активизируют метаболические процессы в сосудистых стенках, снижают их ломкость, хрупкость, воспаление, снимают отек коленного сустава; хондропротекторы (Терафлекс) – стимулируют образование и восстановление хрящевых тканей.

Развитие инфекционных артритов и бурситов провоцирует проникновение в полость сустава болезнетворных возбудителей. В этом случае лечебный курс дополняют антибактериальными препаратами. До определения чувствительности микроорганизмов используют антибиотики широкого спектра действия.
Как снять отек в домашних условиях
Народная медицина будет неплохим подспорьем в дополнение к медикаментозному лечению. Проверенные многолетним опытом рецепты помогут снять отек с коленного сустава.
Свежие листья березы, лопуха, подорожника промыть, наложить на колено. Укрыть пищевой пленкой, закрепить легкой повязкой, оставить на ночь. Тоже можно проделать с листом капусты, предварительно отбив его ножом и смазав натуральным медом.
Любую косметическую глину развести в охлажденной кипяченой воде до кашеобразного состояния. Нанести на проблемный участок, смыть через 2- 3 часа.
В свежевыжатом лимонном соке смочить медицинскую салфетку или марлевый отрез, обернуть пораженный сустав. При отсутствии неприятных ощущений выдержать 30 – 40 минут.
Листья алоэ промыть, срезать выступающие шипы, измельчить. Смешать с таким же количеством черной редьки, натертой на мелкой терке. Разместить смесь на кусочке хлопчатобумажной ткани, приложить к воспаленному месту. Зафиксировать аппликацию сеточкой, укрыть теплой тканью, удалить спустя 1 – 1,5 часа.
Человек часто попадает в группу риска, благодаря своему образу жизни и режиму питания. Сбалансированный рацион, дозированные физические нагрузки, регулярные прогулки на свежем воздухе увеличат шансы на выздоровление.
При обнаружении заболевания определенной группы суставов (количество их исчисляется сотнями) судят о развитии конкретной патологии. В группу риска включают людей, переступивших пятидесятилетний рубеж. Для людей такого возраста заболевания суставов проявляются в разных формах – это характерный признак у 30% населения. Чрезвычайную опасность при таком недуге суставов оказывают серьезные осложнения, развивающиеся при несвоевременной либо ненадлежащей терапии. Из-за этого люди способны частично потерять дееспособность, а впоследствии вовсе стать инвалидами.
Почему опухает сустав: главные причины?
Опухшие суставы на ногах и руках формируются под воздействием негативных факторов. Основная причина нарушения — патологическое скопление экссудата в зоне возле подвижного сочленения. Источником подобного отклонения становятся такие факторы:
- поражение механического характера, при которых повреждаются сухожилия, связки, и распухают суставы ног и рук;
- проникновение инфекции в полость подвижного сочленения;
- аллергическая реакция;
- усиленные физические нагрузки;
- наследственность;
- дисфункция эндокринной системы;
- болезни нервной системы.
Если покраснели и опухли суставы на руках или ногах, то это может быть первым признаком развития красной волчанки либо другого аутоиммунного нарушения.
Особенности лечения различных патологий
Чем лечить травмы и повреждения коленного сустава? Почти при всех патологиях, вызывающих отеки, больному назначают противовоспалительные средства (НПВС): Найз, Диклофенак, Мелоксикам. Если они неэффективны – глюкокортикоидные препараты внутрь сустава (Дексаметазон, Метилпреднизолон).
Позже для восстановления подвижности колена применяют физиотерапию – ЛФК, массаж, аппаратные методы (электрофорез, магнитотерапия и другие).
Урикозурические средства (усиливающие выведение веществ): Уродан, Цинхофен, Цистон
Препараты гиалуроновой кислоты в капсулу сустава (Ферматрон, Остенил, Гиалюкс)
При неэффективности – хирургическое удаление
При неэффективности – хирургическое лечение: иссечение мениска и замена его искусственным протезом
Затем стимулирующую физиотерапию (электрофорез, магнитотерапию)
Симптомы заболеваний
- Остеоартроз. При отклонении отмечаются дегенеративные процессы в хряще, связанные с возрастными изменениями. Опухание провоцируется усиленным трением за счет изнашивания хрящевой ткани. У пациента слышится постоянный хруст при движениях, повышается местная температура, и болят суставы при поднятии тяжестей или во время нагрузки.
- Артрит ревматоидной формы. Организм перестает воспринимать свои здоровые ткани, постоянно убивая их. Из-за этого скапливается жидкость, и возникает припухлость. По утрам человек жалуется на скованные движения, покраснение травмированного сустава. Нередко повышается температура в области поражения.
- Подагра. Опухание связано со скоплением мочевой кислоты в суставной полости. Пациента беспокоит приступ боли, припухлость и покраснение эпидермиса.
- Артрит септического типа. У человека отекают ноги и руки из-за проникновения в сустав инфекции, бактерий, вирусов, грибков. В таком случае суставные сумки накапливают гнойную жидкость, которая провоцирует сильные боли острого характера.
Реже опухают подвижные сочленения из-за таких болезней:
- бурсит;
- синовит;
- тендинит.
Возможные болезни
По направлению распространения отека можно судить о наличии того или иного заболевания.
Опухание суставов и мягких тканей выше колена может говорить о следующих заболеваниях:
- травмы коленного сустава: ушибы, вывихи, повреждение мениска, растяжение связок, переломы. Отличить травмы можно по внешнему виду: при вывихе сустав примет измененное положение, при травме мениска пострадавший ощущает острую боль и не может разогнуть ногу, если произошло растяжение связок, то голень остается подвижной;
- бурсит существенно ограничивает подвижность в суставе, колено становится горячим, при пальпации в опухшей области мягких тканей можно обнаружить плотные комочки;
- тендинит связан с воспалением сухожилий сустава, отек распространяется и вверх, и вниз от колена. Пострадавший жалуется на боль при ходьбе;
- подагра сопровождается приступами сильной боли, которая возникает время от времени. Это заболевание носит хронический характер. Кроме коленного сустава поражаются мелкие суставы рук и ног;
- артрит проявляется в виде ноющей тупой боли, усиливающейся после физической активности. Сустав становится горячим, кожа над суставом может покраснеть, повышается общая температура тела;
- остеопороз тоже относится к группе хронических заболеваний, боли появляются временами и усиливаются после активных движений;
- полиартрит аллергического происхождения сопровождается появлением крапивницы, спазмом бронхов, тошнотой; отек спадает быстро после устранения аллергена.
Читать также: Народная медицина артроз
О лечении отеков сустава ниже колена пойдет речь далее.
Диагностические процедуры
- общее и биохимическое исследование кровяной жидкости;
- рентгенография поврежденного подвижного сочленения;
- пункция, при которой исследуют полученную внутрисуставную жидкость.
Диагностика
Показания для обязательного обращения к врачу — болезненность суставов, отек и высокая температура (местная и общая) без явных причин. Если суставная опухоль появилась после травмы, также нужно посетить больницу. Специалист изучит данные анамнеза и назначит комплексное диагностическое обследование для точного выявления причины.
При первичном поступлении больного доктор задает ряд уточняющих вопросов:
- Когда вы заметили припухлость?
- Наблюдалось ли такое раннее? Если да, то как скоро припухлость спадала?
- Когда боли наиболее интенсивные (днем, вечером или утром)?
- Пытались ли Вы лечиться дома?
- Была ли сыпь или высокая температура тела?
В целях диагностики также проводят анализ крови (общий и биохимический), рентген пораженного сустава, исследование скопившейся жидкости (пункция).
В этом видео врач расскажет вам,что делать и к кому обращаться, если суставы не только опухли, но и болят.
Что делать и как лечить?
Категорически запрещено наносить гель и иные местные средства, если в месте поражения скопилась гнойная жидкость. В такой случае необходимо сперва ее удалить, а затем использовать локальные лекарства.
- Каштан. Из 250 грамм перемолотого компонента готовится настойка с использованием 500 мл водки. Лекарство накрывают крышкой и хранят 14 дней в темной помещении. После приготовления процеживают и втирают в пораженный сустав.
- Девясил. Устраняет опухоль и воспаление. Настаивают спиртовой раствор 2 дня, после чего делают компрессы перед отходом ко сну.
- Жир. Свиной или нутряной продукт наносят на поврежденную зону на протяжении месяца.
- Целебные травы. Календула, перечная мята или крапива способны устранить припухлость в суставе.
Первая помощь
Что делать, когда опух сустав на ноге? Для того чтобы облегчить состояние пострадавшего, в первые часы необходимо обеспечить неподвижность ноги, снять нагрузку с суставов.
К больному месту необходимо приложить холод, но не более чем на 15 минут. Подойдут любые замороженные продукты или холодная вода. Повторять охлаждающие компрессы можно не более 4 раз в день. Ногу нужно положить на возвышение, так, чтобы она находилась выше уровня сердца. При сильном болевом синдроме можно принять обезболивающее средство.
Лечение опухших суставов ног назначается, исходя из причины болезни. На первом этапе проводится терапия для уменьшения проявления симптомов – это снятие отека, уменьшение болевого синдрома и воспаления. В некоторых случаях проводится хирургическое лечение, например, для удаления скопившейся жидкости в полости суставов и введению противовоспалительного препарата.
В реабилитационный период проводятся мероприятия по восстановлению физиологических процессов и двигательной активности конечности. Для этого применяют лечебную физкультуру, физиотерапию, массаж и методики мануальной терапии. При хронических заболеваниях пациент проходит периодические обследования и терапию для поддержания стойкой ремиссии и предупреждения рецидивов заболевания.
Если опухание суставов связано с дегенеративными заболеваниями, например, артрозом, для поддержания и питания костной ткани проводят курсовой прием хондропротекторов и витаминно-минеральных комплексов.
Использование народных рецептов в лечении отеков желательно обсудить с врачом. Их можно применять только в период ремиссии, когда пройдена острая фаза заболевания.
Для промывания применяют отвар из трав. Бруснику, окопник и лопух в равных пропорциях заливают 1 л воды и кипятят до того момента, когда выкипит 0,5 л воды. После этого отвар готов к использованию.
Компресс из свежего картофеля. Натертый на терке картофель прикладывают к больному месту, обматывают пищевой пленкой и утепляют тканью. Компресс можно оставлять на всю ночь.
Аппликацию из глины можно использовать для снятия небольших отеков.
Отвар из лаврушки. Залейте кипятком 30 листьев лавра, прокипятите на маленьком огне 50 минут, перелейте в термос и оставьте настаиваться на сутки. Затем пейте отвар маленькими глотками 3 дня. Сделайте перерыв на 7 дней и при необходимости повторите.
Лечение хреном. Ошпаренные кипятком листья хрена можно прикладывать к больному месту, обвязывая теплой тканью. Натертый на терке корень хрена смешайте с 1 чайной ложкой растительного масла и приложите в качестве аппликации, укутав теплом.
Читать также: Чем лечат пяточную шпору
Физиолечение благоприятно сказывается на улучшении кровообращения, лимфотока и процессах метаболизма в тканях. Поэтому его успешно применяют для устранения отеков. Его можно применять при любых заболеваниях – от травм до хронических артрозов и артритов.
В качестве процедур проводятся магнитотерапия, лазеротерапия, УВЧ, ультразвук, фонофорез и электрофорез с применением лекарств. Благодаря физическим свойствам физиотерапии лекарственные вещества лучше и глубже проникают в ткани.
Массаж и лечебная физкультура проводятся в период ремиссии для восстановления тонуса мышц и улучшения подвижности конечностей. Массаж делает мышцы мягкими и эластичными, улучшает кровоснабжение и ускоряет процесс выздоровления. Наиболее результативными являются вакуумный массаж и лимфодренаж.
Проведение операций направлено на восстановление поврежденных тканей при травмах (повреждение мениска, растяжение или переломы), удаление очагов воспаления и очистку гнойных скоплений (бурсит), для улучшения венозного оттока (тромбоз, варикоз).
Профилактика
Не допустить суставную боль и припухлость возможно, выполняя регулярно профилактические рекомендации. Стоит контролировать физическую нагрузку на сочленение и не превышать разрешенную норму. Справиться с опухлостью помогает корректировка ежедневного рациона. Рекомендуется употреблять много витаминов и минералов и следить за процессом метаболизма. Также важно в сутки выпивать не менее 2-х литров воды. Необходимо обращаться к врачу и устранять первопричину, которая приводит к отечности в области сустава.
Отек, вызванный травмой
Наиболее часто в повседневной жизни приходится сталкиваться с повреждением колена, вызванного спортивной или бытовой травмой.
Травмы коленного сустава бывают следующих типов:
- ушибы;
- вывихи;
- разрыв связок;
- повреждение мениска.
При повреждении мениска ощущается резкая боль при попытке разогнуть ногу в колене.
Если повреждены связки, голень становится подвижной.
При вывихе колено выглядит деформированным.
Если боли в колене сильные, следует применять болеутоляющие средства (аспирин, парацетамол, ибупрофен) и пользоваться при ходьбе тростью.
При простом ушибе достаточно наложить давящую повязку и применять комплекс восстановительных процедур.
Если диагностирован вывих, необходимо сначала вправить сустав, а далее применять процедуры как при обычном ушибе.
При разрыве связок и повреждении мениска необходимо хирургическое вмешательство. Назначаются противовоспалительные препараты и антибиотики. Для снятия отека и восстановления двигательной активности сустава обычно используются следующие процедуры:
- питание, содержащее витамины и аминокислоты;
- ванночка из трав;
- теплый компресс из отвара трав;
- массаж с использованием специальных мазей и гелей на основе трав.
Рекомендуется использовать травы, активизирующие обменные процессы в поврежденных тканях:
- можжевельник;
- сабельник;
- пихта;
- мята;
- эвкалипт;
- хмель.
Хорошо помогают снять отек мази, подобные Троксевазину. Примочки из глины помогут справиться с легкими припухлостями.
Если травму не вылечить до конца, может развиться бурсит, разновидность артрита. При этом наблюдается воспаление околосуставной сумки.
Прогноз
Прогноз при отеке голеностопного сустава зависит от его причины. Сам симптом можно легко снять медикаментозным способом.
Однако некоторые болезни, вызывающие его, требуют постоянного лечения. Так, к примеру, ревматоидный и подагрический артриты протекают хронически и неизлечимы полностью.
А вот травмы заживают, и человек может вновь вернуться к полноценному образу жизни, забыв о боли и отеке. Но на реабилитацию после повреждения, в зависимости от его тяжести, может понадобиться от 1 недели до 1 месяца.
Септический артрит
Данное заболевание является одной из разновидностей инфекционного артрита. Провоцируется оно патогенными бактериями. Отек колена при этом сопровождают боли, озноб, покраснение кожи и ограничение сгибательной функции сустава.
При развитии такой патологии опухлость колена и ощущение в нем боли имеет только сезонный характер. Для полиартрита характерно поражение сразу нескольких суставов. Однако воспалительный процесс проходит достаточно быстро, что не позволяет пациенту до конца осознать наличие проблемы. Выявить полиартрит можно только при посещении врача, который и определится с диагнозом.
Припухлости суставов и отечность при артрите – достаточно распространенная проблема. Опухлость (отек) возникает из-за воспалительных процессов в суставных тканях. Это создает дополнительные проблемы – отечные суставы имеют еще меньшую подвижность, чем просто пораженные воспалительные процессами.
При этом опухоли и отеки могут быть в любых суставах, в том числе и на руках. Чаще всего встречается поражение крупных суставов (колена, тазобедренных суставов, голеностопа). К счастью, с помощью медикаментов можно сравнительно быстро снять отечность и опухоль (но скорее всего они будут появляться снова).
1 Почему появляются отеки при артрите?
Суставы при артритах (особенно ревматоидном) отекают достаточно часто. У одних пациентов отечность наблюдается эпизодически, у других протекает хронически.
Основные причины припухлости и отечности суставов:
- Воспалительные процессы, протекающие в суставных тканях. При воспалении наблюдается повышенная проницаемость капилляров – кровь скапливается вокруг патологического очага, формируя отек.
- Аутоиммунные реакции (в том числе вследствие длительно протекающего воспалительного процесса). Механизм примерно такой же, как у воспалительного процесса. Но отеки аутоиммунного характера протекают обычно тяжелее и лечатся сложнее.
- Ответ на проводимую терапию против артрита. Нередко для лечения артрита используют гормональные препараты, одним из побочных эффектов которых является развитие отечности и опухолей вокруг суставов.

Отеки ног при артрите
- употребление большого количества соли больным – в этом случае отечность возникает из-за задержки жидкости, достаточно просто соблюдать примитивную бессолевую диету и проблема будет решена;
- осложнение аутоиммунного артрита с поражением почек – если на фоне артрита возникает воспаление почек (нефрит), то возможно развитие отеков, но только нижних конечностей;
- осложнения на сердце – механизм тот же, что и в случае с почками, но при этом могут отекать не только нижние конечности;
- предрасполагающим фактором может являться наличие на фоне артрита даже минимальных проявлений варикозного расширения вен нижних конечностей.
Пациенты с различными видами артритов часто жалуются на то, что у них опух пораженный сустав или отекли конечности (обычно ноги). Такое осложнение артрита наблюдается очень часто, примерно у 80-90% всех больных (в том числе и с острым видом артрита).
Чем тяжелее протекает заболевание, тем выше вероятность подобных осложнений. Также на вероятность развития такой проблемы влияет и форма (вид) артрита. Если это ревматоидная форма, то избежать отечности или опухолей практически невозможно.
То же самое касается аутоиммунных и некоторых инфекционных форм заболевания. При псориатической форме артрита отечность наблюдается реже, равно как и при реактивных формах заболевания на фоне инфекционной патологии.
Также на вероятность развития подобных осложнений влияет проводимая терапия. Если она агрессивная, с применением гормональных и/или стероидных препаратов, отеки наблюдаются практически у всех пациентов.

Отеки пальцев при артрите
Даже препараты, которые созданы для ликвидации отечности, с низкой долей вероятности могут давать такой побочный эффект. Предрасполагающими факторами также являются ожирение, несбалансированное питание и атопия у пациента.
При этом статистически у взрослых больных (особенного преклонного возраста) подобные проблемы встречаются гораздо чаще, чем у детей и подростков.
к меню ↑
Замечено, что более всего опухают те суставы, которые чаще всего задействует больной. Например, у писателей и офисных работников (которые печатают на клавиатуре) часто наблюдается отечность пальцев рук. У подвижных людей, которые ежедневно проходят несколько километров, чаще всего страдают суставы нижних конечностей.
У одних пациентов разработка пораженного сустава приводит к устранению отеков, а у других – к их появлению или обострению. Именно из-за такого хаотического течения артрита терапия всегда подбирается индивидуально под больного.
В порядке убывания чаще всего поражаются суставы следующих сегментов:
- нижние конечности (стопы, тазобедренная область, колени);
- плечевые и локтевые суставы;
- поясничные и запястные, суставы пальцев рук.
Большинству пациентов показан покой для той области тела, где наблюдается отечность. Если же покой не дает ощутимых результатов в течение 2-3 недель, в виде эмпирического лечения можно попробовать умеренную гимнастику.
к меню ↑
к меню ↑
Отечность и припухлость суставов при артрите опасна тем, что дополняется целым комплексом иных симптомов, серьезно ухудшающих работоспособность больного.
Практически у всех пациентов наблюдается покраснение кожных покровов над пораженным суставом. Сама кожа на ощупь горячая (явления локальной гипертермии), возможен умеренный зуд.
Очень часто наблюдаются болезненные ощущения различной интенсивности. Они могут быть как умеренной или средней тяжести, так и очень тяжелые, требующие постоянной болеутоляющей терапии. Причем пероральные средства помогают далеко не всегда, иногда требуется инъекционное внутрисуставное введение препарата.

Отек колена при артрите
Все описанные симптомы могут существенно усиливаться при принятии больным горячего душа или ванны (кроме скованности в движениях – она может временно ослабнуть). Горячая вода (или даже пар) расширяет мелкие сосуды (капилляры), из-за чего воспалительные процессы только усиливаются. Именно поэтому посещать баню при артрите, если возник отек – нельзя, иначе можно усугубить проблему.
к меню ↑
2 Как снять отек при артрите: список способов
Что делать, если при артрите опухли (отекли) суставы? Как снять саму отечность и симптомы в виде боли или скованности в движениях? Одной универсальной методики не существует: используется схема из нескольких процедур.
Эффективными в этом плане являются следующие процедуры:
- Инъекционное медикаментозное лечение. Применяется внутрисуставное введение болеутоляющих и нестероидных противовоспалительных препаратов. Возможно введение стероидных средств, гормонов, в редких случаях используют хондропротекторы.
- Пероральное и аппликационное медикаментозное лечение. Используются пероральные нестероидные противовоспалительные средства (Найз, Диклофенак), болеутоляющие препараты (Кетанов). Также применяются мази данных лекарственных групп.
- Физиотерапевтическое лечение. Подразумевает воздействие холодом, лазерное лечение, грязевые ванны, солнечная терапия, акупунктура, лечение пиявками. Высокая эффективность физиолечения достигается лишь в том случае, если оно проводится на фоне медикаментозной терапии.
Читайте также:

