Как проявляется ангина при лейкозе
Ангина при лейкозе – разновидность острого тонзиллита, появляющаяся у трети больных в первые дни развития опасного заболевания, а на поздних стадиях наличие патологического состояния отмечается у 90% пациентов. Изменения в миндалинах, носящие первоначально катаральный характер, развиваются вследствие малигнизации клеточных структур костного мозга, сопровождающей острые и хронические лейкозы. Формы ангины, появляющейся на фоне рака крови, могут быть самыми разнообразными.
Как возникает ангина при лейкозе? Патогенез заболевания
Острые тонзиллиты носят первичный и вторичный характер. В первом случае заболевание возникает само по себе после поражения глоточной области патогенными микроорганизмами, а во втором становится следствием протекающего в организме патологического состояния. Довольно часто ангина появляется при раке крови.
В этом случае отмечается следующий механизм развития воспалительного процесса в небных миндалинах:
- лейкоз, протекающий в острой форме, нарушает фагоцитарную (защитную) функцию лейкоцитов и у человека происходит резкое снижение иммунитета;
- в областях скопления условно-патогенной микрофлоры (ротовая полость, глотка, миндалины) отмечается активизация болезнетворных бактерий;
- на поверхности слизистой оболочки зева появляются патологические изменения, приводящие к возникновению выраженных признаков ангины.
Если на момент возникновения в гортанной области негативных признаков диагноз лейкоза установлен не был, пациенты, так же, как и многие специалисты могут ошибочно отнести их к первичной форме заболевания, вследствие чего возникают ошибки при проведении терапии. Чтобы этого не произошло, необходимо знать специфические проявления, присущие ангинам, которые провоцируют лейкозы.
Как проявляется, и какие формы имеет ангина при раке крови?
Причины возникновения ангины при лейкозе
Основной предпосылкой, провоцирующей развитие патологического состояния гортанной области при онкологическом поражении крови, является резкое снижение защитной функции лимфоцитов, приводящее к активизации патогенной микрофлоры ротовой полости.
Но ангина при лейкозе возникает не сама по себе, а под воздействием ряда негативных факторов, к которым относятся:
- любое, даже самое минимальное, повреждение слизистой оболочки миндалин или ротовой полости;
- местные переохлаждения глотки.
Оба фактора выполняют роль пускового механизма при активизации условно-патогенной микрофлоры ротовой области, после чего и происходит развитие воспалительного процесса.
Симптомы ангины при лейкозе
Воспаление миндалин при онкопатологии крови сходно по основным клиническим проявлениям с классической формой ангин.
При вторичной форме заболевания, как и при первичной, всегда наблюдается следующий ряд специфических признаков:
- дискомфорт и выраженная боль в гортанной области, усиливающаяся при совершении глотательных движений;
- увеличение размеров и отёчность околоминдальной ткани, затрудняющие процесс проглатывания пищи;
- возникновение припухлости и болезненности в районе подчелюстных, шейных и околоушных лимфатических узлов;
- на поверхности гланд наблюдается появление плёнок, белёсых налётов или гнойных пузырьков;
- повышение температуры.
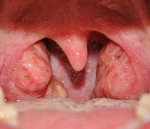
Такие симптомы имеет катаральная форма ангины, развивающейся на фоне лейкоза. Если заболевание протекает в более тяжёлой, лакунарной, фибринозной или гангренозной форме, у больных отмечаются язвенно-некротические изменения в горле, иногда сопровождающиеся проявлениями подострого или острого гингивита. Из внешних проявлений присутствуют язвенные поражения десен и серовато-жёлтые или белёсые налёты в горле, которые очень трудно отделяются от слизистой и оставляют после себя кровоточащие, не заживающие длительное время, участки. Эти визуальные признаки свидетельствуют о развитии злокачественного процесса.
Эти симптомы классического тонзиллита всегда сопровождаются признаками основного заболевания, позволяющими специалисту сделать вывод о том, что воспалительное поражение глотки спровоцировала именно ангина при лейкозе. К негативным проявлениям, указывающим на эту разновидность патологического процесса, относится бледность кожных покровов и появление на них выраженной сыпи, увеличение не только регионарных (шейных и околоушных), но и остальных лимфатических узлов человеческого организма при котором отсутствует боль.
Также о непосредственном влиянии на возникновение тонзиллита ракового поражения крови может свидетельствовать наличие в глотке некротических явлений, частые рецидивы и резистентность к антибиотикам, свойственные лейкозу. Характерны и такие патологические явления, как частые кровотечения из носа и полное расшатывание всех зубов, сильное, достигающее критических отметок, повышение температуры, резкое похудение, зачастую приводящее к кахексии, увеличение селезёнки и печени, развитие острой пневмонии.
Осложнения болезни
Тяжёлые последствия, которые провоцирует ангина, развивающаяся на фоне лейкоза, имеют непосредственную связь с недостатком тромбоцитов, лейкемической инфильтрацией (проникновением аномальных структур поражённой онкопроцессом крови в миндалины) и иммунодефицитом. Отсутствие в организме человека функционирующих лейкоцитов приводит к активному распространению инфекции. Если лечение поражённой воспалительным процессом глотки не начато на раннем этапе, у больного человека в короткие сроки разовьётся сепсис не только в области небных тканевых структур, но и во всей полости рта. Выраженный септический процесс, развитие которого вызывает ангина при лейкозе, часто заканчивается инфекционно-токсическим шоком, одной из основных причин ранней смерти при этом заболевании.
Также ангина, сопровождающая лейкозы, может быть осложнена следующими патологическими явлениями:
- неожиданно возникающие внутренние или внешние кровотечения, провоцируемые ухудшением свёртываемости крови на фоне дефицита тромбоцитов;
- развитие нейролейкоза (разрушения мягких оболочек мозга) и лейкемических пневмоний.
Диагностика ангины при лейкозе
Выявление страшного диагноза основывается на жалобах пациента. Специалист учитывает сочетание клинических проявлений лейкоза с местными признаками катарального тонзиллита. Постановка этого диагноза находится в компетенции врачей двух специализаций – гематолога и отоларинголога.
В диагностические исследования, позволяющие выявить ангину, развитие которой провоцируют лейкозы, входят:
- Анализ крови (общий). По результатам этого исследования специалисты выявляют повышенное количество лейкоцитов, низкие уровни гемоглобина, тромбоцитов и эритроцитов. Характерным признаком лейкоза считается наличие в крови бластных элементов (миелобластов, гемогистиобластов, лимфобластов). Иногда они могут составлять до 95% всех кровяных телец.
- Фарингоскопия. Визуальный осмотр зева. Изменения миндалин при лейкозе первоначально соответствуют катаральной форме ангине, тонзиллита. По мере прогрессирования болезни они утяжеляются, и в ближайшее время у пациента развивается язвенно-некротическое или гангренозное поражение. На заключительных этапах болезнь характеризуется наличием патологических признаков во всей полости рта, десен, глотки.
- Стернальная пункция. Процедура заключается во взятии под местной анестезией биологического материала из поражённой миндалины для дальнейшего микроскопического исследования. Данный метод имеет высокую диагностическую ценность, так как даёт специалисту возможность выявить истинную картину степени атипии и выявить сходство изменений дифференцировки клеток глотки с клеточными элементами крови.
Всем пациентам с подозрением на тонзиллит, развивающийся при лейкозе, обязательно назначается дифференциальная диагностика. Её проводят для разграничения ракового заболевания гортанной области с классической или агранулоцитарной ангинами, дифтерией.
Как проходит лечение ангины, развивающейся при лейкозе?
Терапия этого заболевания может проводиться только совместно с основным раковым поражением крови. Назначается лечение тонзиллита исходя из наличия признаков, появляющихся в гортанной области при лейкозе, на врачебном консилиуме, участие в котором принимают отоларинголог, гематолог, онколог, лучевой терапевт и радиолог. Ангина при лейкозе лечится исключительно в стационарных условиях с применением антибиотиков, цитостатиков и, иногда, заместительной терапии. Протокол лечения тонзиллита, развивающегося при лейкозе, составляется с соблюдением всех терапевтических правил, применяемых при внутренних заболеваниях, но он очень сложен для выполнения и зачастую неэффективен.
Даже адекватно проводимое лечение одновременно поразивших человека ЛОР-заболевания и лейкоза может дать большое количество осложнений.
Чтобы терапевтические мероприятия были более результативны, для их проведения используют следующие методы:
- Гемотрансфузии. Процедуры проводятся для восполнения утраченных клеток крови (лейкоцитов, тромбоцитов и эритроцитов) путём их переливания.
- Антибактериальные средства (цефалоспорины, аминогликозиды, пенициллины). Лечение с их помощью необходимо для подавления патогенных микроорганизмов, активизировавшихся из-за сниженного на фоне лейкоза иммунитета.
- Лучевая терапия. Используется для разрушения опухолевых структур. Дозы радиации назначаются индивидуально каждому конкретному пациенту исходя из медицинских показаний. Это позволяет достигнуть высокого результата без нанесения костному мозгу дополнительного вреда.
- Дезинтоксикация организма. Назначают в/в введение средств с дезинтоксикационным действием (Натрия тиосульфат, Липотиоксон, Эспа-Липон) уменьшает концентрацию токсинов, появившихся в организме вследствие распада опухоли, и ускоряет выведение их из организма. Такое лечение ангины при лейкозе улучшает состояние пациента и ускоряет наступление периода ремиссии.
Для устранения из области глотки язвенно-некротических поражений применяются все виды местной терапии (спреи для горла, антисептические растворы для полоскания, смазывание масляными витаминными препаратами и местными антисептиками в виде мазей). Использование в лечебных целях этих средств устраняют классические симптомы, которыми сопровождается ангина, развивающаяся на фоне лейкоза, и значительно облегчают состояние больного.
Прогноз и профилактика болезни
Развитие в гортанной области патологического процесса не вызывает у подвергнувшихся ему людей особых опасений, так как он возникает на фоне общего благополучия, но прогноз при этом заболевании крайне неблагоприятный. Пациенты, у которых диагностирована ангина при лейкозе, умирают через 12-18 месяца после того, как появились первые симптомы воспаления миндалин на фоне лейкоза. По данным статистики лейкозы, среди проявлений которых отмечается ангина, заканчивается ранним летальным исходом в 75% клинических случаев. Если болезнь отягощается кровоизлиянием в мозг или септико-некротическими осложнениями, смерть может наступить внезапно в самом начале лечения.
Каких-либо профилактических мер, предупреждающих развитие сопровождающих лейкоз вторичных поражений области гортани, не существует. Единственное, что может выполнять человек, это полоскания антисептическими растворами ротовой полости и употребление в профилактических целях антибактериальные препараты (строго по рекомендации и назначению врача!). Также онкогематологи всегда предупреждают своих пациентов, у которых на фоне лейкоза развилась ангина, о необходимости соблюдения в общественных местах масочного режима. Данная мера позволяет предупредить заражение окружающих.
Ангина при лейкозе – вариант острого тонзиллита, развивающийся на фоне злокачественного перерождения клеток костного мозга. Основные проявления – пиретическая лихорадка, последовательное развитие катаральных, гнойных, язвенно-некротических изменений небных миндалин, лимфаденопатия в сочетании с общим иммунодефицитом, анемией и геморрагическим синдромом. Для постановки диагноза используются анамнестические сведения, жалобы пациента, результаты фарингоскопии, общего анализа крови и пункции костного мозга. В программу лечения входят массивная антибактериальная терапия, химиотерапия, гемотрансфузии и трансплантация костного мозга.
- Причины ангины при лейкозе
- Патогенез
- Симптомы ангины при лейкозе
- Осложнения
- Диагностика
- Лечение ангины при лейкозе
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Ангина – одно из патогномоничных проявлений как острого, так и хронического лейкоза. При острых формах лейкоза поражение небных миндалин возникает у 35-95% больных; примерно у трети пациентов выступает одним из первых и ранних признаков лейкемии. Хронические формы сопровождаются развитием ангины несколько реже – в 20-25% случаев. Острые лейкозы характерны для детей и лиц в возрасте до 30 лет, в то время как хронический вариант чаще наблюдается у людей старшего возраста. Согласно статистическим данным, заболевание более распространено среди мужчин. Сезонных и географических особенностей эпидемиологии не прослеживается.

Причины ангины при лейкозе
Основным этиологическим фактором является группа онкогематологических заболеваний – острые и хронические лейкозы (лейкемии). Это злокачественные опухоли костного мозга, для которых характерно образование очагов патологического гемопоэза и неспособность продуцировать полноценные зрелые форменные элементы крови. Зачастую пусковым фактором развития ангины при лейкозе является минимальное нарушение целостности слизистой оболочки ротовой полости или миндалин. В норме лимфатическое глоточное кольцо постоянно контактирует с большим количеством патогенной микрофлоры и успешно противостоит ей. Но при лейкозе резко снижается общий и местный иммунитет, что проявляется выраженной склонностью к воспалительным и некротическим процессам. Поэтому посещение стоматолога, профилактический осмотр отоларинголога или любое случайное повреждение может привести к проникновению бактерий внутрь тканей и быстрому развитию ангины.
Патогенез
При лейкозе этиологический агент вызывает мутацию гемопоэтических клеток I-III класса. Образовавшиеся злокачественные клетки-предшественники лимфопоэза активно взаимодействуют с ростовыми факторами, чем угнетают нормальные процессы дифференциации. Таким образом, костный мозг теряет способность продуцировать эритроциты, лейкоциты и тромбоциты. Вместо них в периферическую кровь попадает большое количество низкодифференцированных клеток–бластов. Это проявляется выраженным иммунодефицитом, анемическим и геморрагическим синдромами, лейкемической инфильтрацией лимфоидной и других тканей организма. Отсутствие общего иммунного ответа, местное снижение реактивности и резистентности небных миндалин и повреждение слизистых оболочек дает возможность патогенной микрофлоре бесконтрольно размножаться в тканях ротовой полости. Активная жизнедеятельность бактерий на фоне инфильтрации лейкоцитами быстро приводит к выраженным воспалительным и некротическим изменениям, которые обуславливают последовательное развитие различных форм ангины.
Симптомы ангины при лейкозе
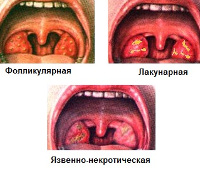
Более чем в половине случаев поражению небных миндалин предшествуют другие симптомы лейкемии. Они включают в себя общую слабость, боль в костях, субфебрилитет, мелкоточечную геморрагическую сыпь на конечностях. Даже при минимальных повреждениях кожи или слизистых оболочек возникают длительные кровотечения. Поражение миндалин чаще всего возникает на 3-5 сутки после первичного проявления лейкоза или его рецидива и характеризуется последовательным развитием катаральной, лакунарной или фибринозной и язвенно-некротической ангины.
Катаральная ангина при лейкозе проявляется выраженным отеком слизистой оболочки рта, увеличением небных миндалин, повышением температуры тела до 39-40 О С. Клинически это сопровождается болью и дискомфортом при глотании, чувством инородного тела в горле, ознобом, потливостью. Параллельно возникает гиперплазия подбородочных, нижнечелюстных и шейных групп лимфатических узлов. Реже наблюдается их болезненность и изменение консистенции. Для хронического лимфолейкоза характерна выраженная генерализованная лимфаденопатия, для миелолейкоза – значительное увеличение печени и селезенки.
Спустя 1-3 дня после возникновения первых симптомов катаральной ангины происходит ее трансформация в лакунарную или фибринозную форму. Это сопровождается развитием выраженного интоксикационного синдрома, болями в суставах и пояснице. Боль в горле значительно усиливается, может возникать иррадиация в ухо. Спустя 24-48 часов изменения небных миндалин приобретают характер язвенно-некротических и распространяются на слизистые оболочки десен, зева, глотки. Общее состояние больного прогрессивно ухудшается, а ранее имеющиеся симптомы дополняются гнилостным запахом изо рта и повышенным слюноотделением. Развитие язвенно-некротической ангины свидетельствует о злокачественном течении лейкоза.
Осложнения
Осложнения, которые возникают при ангине на фоне лейкоза, обусловлены иммунодефицитом, лейкемической инфильтрацией и тромбоцитопенией. Отсутствие функционально активных лейкоцитов способствует быстрому распространению инфекции. Не начатая своевременно антибактериальная терапия приводит к развитию сепсиса и инфекционно-токсического шока – одних из наиболее частых причин смерти при лейкозах. Дефицит тромбоцитов способствует ухудшению свертываемости крови, спонтанным внешним и внутренним кровотечениям. Также характерно поражения легких и оболочек мозга в виде лейкемических пневмоний и нейролейкоза.
Диагностика
Диагностика основывается на выявлении местных симптомов острого тонзиллита в комбинации с клинико-гематологическими проявлениями лейкоза. Постановка диагноза осуществляется совместно отоларингологом и гематологом. Как правило, в диагностическую программу входят:
- Сбор анамнеза и жалоб. Наличие анемического и геморрагического синдрома, помимо классических проявлений ангины, указывает на сопутствующее нарушение гемопоэза. Часть пациентов с ранее установленной лейкемией сами сообщают об этом в момент обращения к врачу.
- Фарингоскопия. Определяемые изменения зависят от формы ангины, которая имеется у пациента на момент осмотра. Катальный тонзиллит проявляется отеком, гиперплазией и гиперемией небных миндалин. Лакунарная форма характеризуется белыми или желтыми налетами, которые легко отделяются от подлежащих тканей. При фибринозном варианте эти налеты полностью покрывают миндалины и переходят на окружающие ткани. Язвенно-некротическая ангина при лейкозе проявляется образованием участков бурого и грязно-серого цвета по всей ротовой полости и глотке. На месте отторжения отмерших тканей формируется глубокий, обильно кровоточащий дефект.
- Общий анализ крови. При исследовании крови выявляется снижение уровня эритроцитов до 1,0-2,0×10 12 /л, гемоглобина ниже 50 г/л, тромбоцитов ниже 100×10 9 /л, повышение СОЭ. Уровень лейкоцитов зависит от формы заболевания и может колебаться в пределах от 0,5×10 9 /л до 50×10 9 /л и выше. Характерный признак лейкоза – наличие в крови бластных клеток (гемогистиобластов, миелобластов, лимфобластов), которые составляют до 95% всех выявленных форменных элементов.
- Стернальная пункция. В миелограмме определяется большое количество бластов (более 30% всех клеток) на фоне выраженной редукции клеток эритроидного, гранулоцитарного и мегакариоцитарного ростков.
Дифференциальная диагностика проводится с дифтерией, классическим острым тонзиллитом и агранулоцитарной ангиной. Основное отличие всех вышеупомянутых заболеваний от ангины при лейкозе – отсутствие большого количества бластных клеток в периферической крови и пунктате костного мозга.
Лечение ангины при лейкозе
Терапевтическая тактика сводится к борьбе с язвенно-некротическим поражением небных миндалин, слизистых оболочек и лечению лейкоза. Для местного воздействия на поврежденные ткани показаны полоскания ротовой полости антисептическими растворами и орошения масляными растворами витаминов. Также в терапевтическую программу входят:
- Антибиотикотерапия. Антибиотики подавляют патогенную микрофлору, предотвращают развитие других септических осложнений. Используются антибактериальные средства широкого спектра действия, комбинации препаратов различных классов: пенициллинов, аминогликозидов, цефалоспоринов.
- Схемы полихимиотерапии(ALL-BFM-2000, ALL IC-BFM-2002 и другие). В их состав входят фармакологические препараты с различным механизмом действия. Такие комбинации позволяют одновременно воздействовать на разные фазы митоза раковых клеток, тем самым добиваться их угнетения и эрадикации.
- Лучевая терапия. Использование радиационного излучения дает возможность противодействовать опухоли без нанесения существенного вреда костному мозгу. Это обусловлено высокой митотической активностью злокачественных клеток, что повышает их чувствительностью к излучению.
- Гемотрансфузии. Переливание эритроцитарной, тромбоцитарной и лейкоцитарной массы позволяет временно компенсировать недостаток форменных элементов крови больного и корректировать связанные с этим нарушения.
- Дезинтоксикационная терапия. Внутривенное введение дезинтоксикационных препаратов снижает концентрацию токсических веществ и ускоряет их выведение из организма. При необходимости могут использоваться экстракорпоральные методы детоксикации: плазмаферез, гемосорбция и плазмосорбция.
- Трансплантация костного мозга. Пересадка донорской костномозговой ткани позволяет обогатить костный мозг больного человека здоровыми гемопоэтическими клетками и восстановить синтез полноценных форменных элементов.
Прогноз и профилактика
Прогноз для больных с ангиной при лейкозе неблагоприятный. В первые 1-2 месяца смертность составляет 75%. Однако этот показатель напрямую зависит от своевременности и правильности терапевтических мероприятий. Основные причины смерти – системные септические осложнения и внутренние кровоизлияния. Специфической профилактики развития ангины при лейкозе не разработано. К неспецифическим превентивным мерам относятся полоскание ротовой полости растворами антисептиков, лекарственная обработка миндалин и задней стенки глотки, соблюдение масочного режима при контакте больного с окружающими, профилактическое употребление антибиотиков и рациональное лечение лейкоза.
Ангина у больных лейкозом
Острый тонзиллит чаще всего наблюдается у больных острым лейкозом и реже — у лиц с хроническими заболеваниями крови. В первые дни после заболевания острым лейкозом наблюдаются гиперемия и увеличение небных миндалин, т. е. картина катаральной ангины. В последующие дни могут появиться проявления геморрагического, язвенно-некротическою и гангренозного поражения миндалин, которые могут перейти на десну и другие участки слизистой оболочки. Наряду с ангиной у больных проявляются симптомы острого или хронического лейкоза.
Проводят лечение лейкоза и симптоматическую терапию ангины.
Дифтерия глотки (diphtheria phayngis) — острое инфекционное заболевание, вызванное дифтерийной палочкой Леффлера. Существует три типа дифтерийных микробов — gravis, intermedins, mitis. Тип gravis вызывает тяжелые формы дифтерии. При легких формах заболевания и у здоровых носителей найдены mitis, а в случае умеренно тяжелого клинического течения — тип intermedins. Единственным источником дифтерийной инфекции в природе является человек, больной дифтерией, реконвалесцент, здоровый бациллоноситель.
Заражение в основном происходит воздушным путем, но возможна передача инфекции посредством предметов, которыми пользуется больной (посуда, белье, игрушки, инструменты), и продуктов (молоко и т. п.).
Наиболее восприимчивы к дифтерии дети в возрасте от 1 до 5 лет. Часто болеют и дети в возрасте от 5 до 10 лет. В последние годы дифтерией часто стали болеть взрослые, что связано с уменьшением количества проведенных прививок. Многие врачи малознакомы с симптомами дифтерии, что влечет за собой позднюю диагностику, отсутствие своевременного специфического лечения и даже смерть больных.
В патологической картине дифтерии можно выделить изменения, наблюдаемые в очаге первичной фиксации возбудителя (глотки), и изменения во всем организме, обусловленные действием дифтерийного токсина. У больных дифтерией ротовой части глотки наблюдается отек, гиперемия мягких тканей глотки, налеты на миндалинах желтовато-белого или серовато-белого цвета. Налеты возникают вследствие дифтерийного воспаления, которое сопровождается набуханием и распадом эпителия, сосредоточением в межклеточном пространстве плотной сетки фибрина.
Нередко дифтерийное воспаление распространяется на прилегающие участки: небные дужки, мягкое небо, слизистую оболочку задней стенки глотки, а также носовую полость, гортань, трахею, бронхи. Иногда дифтерийная палочка вызывает не фибринозное, а катаральное воспаление слизистой оболочки, что наблюдается в случае наиболее легких форм заболевания, и значительно затрудняет диагностику.
К местным проявлениям дифтерии следует отнести поражение регионарных лимфоузлов и коллатеральный воспалительно-токсический отек подкожной жировой клетчатки шеи.
К изменениям, вызванным общей дифтерийной интоксикацией, относятся в первую очередь изменения в надпочечниках, вызывающие уменьшение выработки адреналина, нарушение периферического нервного аппарата и способствующие развитию парезов и параличей, патологии сердечно-сосудистой системы. Сердечно-сосудистые нарушения обусловлены, с одной стороны, снижением количества адреналина и поражением вегетативной нервной системы, а с другой стороны — действием токсина на мышцы сердца, вследствие чего в миокарде сначала развиваются дистрофические, а затем — воспалительные (миокардит) изменения. Наблюдается токсическое поражение также и других органов и систем.
Дифтерия ротовой части глотки — наиболее частое (70—90 %) проявление дифтерии. Клинические разновидности дифтерии ротовой части глотки можно свести до трех форм.
1-я — локализованная — симптомы общей интоксикации слабо выражены, налеты локализуются на миндалинах и не выходят за их пределы;
2-я — распространенная — симптомы обтцей интоксикации выражены умеренно, налеты распространяются на небные дужки, язычок, заднюю стенку глотки;
3-я — токсическая — выраженные явления интоксикации и обширный процесс в горле, сопровождающийся отеком подкожной жировой клетчатки шеи, переходящим на грудную клетку.
Инкубационный период дифтерии длится 2—7 дней. При локализованной дифтерии ротовой части глотки больные сначала жалуются на общую слабость, плохой аппетит, незначительную болезненность при глотании. Температура тела повышена, но не превышает 38 °С. Согласно данным фарингоскопической картины, локализованная дифтерия глотки подразделяется на пленчатую, островчатую и катаральную.
Пленчатая форма характеризуется незначительно или умеренно гиперемированной слизистой оболочкой. Миндалины увеличены и покрыты налетом, который в первые часы заболевания подобен густой паутинной сетке. Через 24 ч он приобретает характерные для дифтерийной пленки свойства: серовато-белого или грязно-серого, реже желтоватого цвета, тяжело снимается, после чего видны капельки кровоизлияний (рис. 126); определяют незначительное увеличение лимфатических узлов за углом нижней челюсти.
При островчатой форме на незначительно гиперемированных миндалинах можно рассмотреть островки налетов неправильной формы. Они бывают округлыми, в виде полосок, капель серовато-белого цвета. Катаральная форма проявляется умеренным увеличением миндалин и слабой гиперемией, температура тела невысокая, общая интоксикация отсутствует.
При условии локализованной дифтерии глотки через 24 ч после введения противодифтерийной сыворотки наступает значительное улучшение: температура тела достигает нормальных цифр, налеты становятся более рыхлыми, а через 2—3 дня слизистая оболочка небных миндалин очищается. Без лечения сывороткой болезнь может прогрессировать. При этом налеты увеличиваются, возможен переход процесса в распространенную или токсическую форму. Возможно развитие осложнений: сердечно-сосудистые расстройства, изолированные парезы (мягкого неба), иногда полирадикулоневрит.
Распространенная форма характеризуется более выраженными симптомами общей интоксикации (слабостью, анорексией), температура тела достигает 38—39 °С. Отмечаются умеренная боль в горле, незначительная реакция регионарных лимфатических узлов, яркая гиперемия и отек глотки. Пленчатые налеты распространяются на слизистую оболочку глотки. Если болезнь не лечить, то при этой ее форме осложнения развиваются чаще.
Токсическая дифтерия иногда развивается из локализованной формы, но чаще всего возникает с самого начала как токсическая. Начало заболевания бурное: общая слабость, вялость, повторные рвоты, значительная боль в горле, пульс частый, лицо бледное, температура тела до 39—40 °С. Из ротовой полости больного ощущается приторно-сладковатый запах. Отек в ротовой части глотки бывает резко выраженным. Гиперемия слизистой оболочки чаще всего носит застойный характер.
Налег грязно-серого цвета, плотный, распространяется за пределы миндалины. Лимфоузлы за углом нижней челюсти увеличенные, болезненные, вокруг них появляется отек подкожной жировой клетчатки. Токсическая дифтерия глотки в зависимости от распространения отека подкожной жировой клетчатки подразделяется на 3 степени: I — распространение отека до 2-й шейной складки; II — до ключиц; III — ниже ключиц.
Тяжелейшими формами токсической дифтерии являются гипертоксическая и геморрагическая. Начало гипертоксической формы бурное: высокая температура тела, повторные рвоты, судороги, тяжелые гемодинамические расстройства. Смерть наступает в течение первых 2—3 суток. При наличии геморрагической формы, развивающейся в III стадии токсической дифтерии глотки, налеты становятся геморрагическими, наблюдаются кровоизлияния под кожу, кровотечение со слизистой оболочки глотки, носа, десен, пищеварительного канала. Чаще всего заболевание заканчивается смертью.
Дифференциальную диагностику дифтерии глотки необходимо проводить с лакунарной ангиной, изменениями в зеве при заболеваниях крови, паратонзиллитом. В постановке диагноза большое значение имеет выявление в мазках из глотки бактерий дифтерии. Ориентировочные данные получают через 1—2 ч после бактериоскопического исследования материала, взятого из глотки и носовой полости. Окончательный результат через 48 ч дает посев взятого материала. Однако иногда при дифтерии возможен отрицательный результат посева. Поэтому врач должен оценить клиническую картину и эпидемиологическую обстановку перед принятием решения о введении противодифтерийной сыворотки.
Больных дифтерией госпитализируют в инфекционное отделение. Главным в лечении дифтерии является введение противодифтерийной антитоксической сыворотки.
Наряду с противодифтерийной сывороткой применяют другие препараты: реополиглюкин, глюкозу, витамины, антибиотики для профилактики осложнений, сердечные и общеукрепляющие препараты. Режим строго постельный, питание должно быть высокой энергетической ценности и витаминизировапным. Больных выписывают из стационара после полного исчезновения всех патологических изменений и при отсутствии в мазках дифтерийной палочки после двукратного исследования.
Для активной иммунизации назначают нативный или очищенный адсорбированный анатоксин, дифтерийно-коклюшно-столбнячную вакцину.
Важным звеном в предотвращении дифтерии является недопущение бациллоносителей в детские учреждения, пищеблок, хирургические и родильные отделения, их активное лечение антибиотиками. Следует проводить оздоровление детей, ликвидацию очагов хронической инфекции, снижающие вероятность бациллоносительства и заболевание дифтерией.
Д.И. Заболотный, Ю.В. Митин, С.Б. Безшапочный, Ю.В. Деева
Читайте также:

