Как повышен кортизол при раке надпочечников
Что такое кортизол? Когда его уровень можно назвать высоким? Исследуем причины, которые определяют контрольные значения и симптомы, которыми проявляются повышенный уровень концентрации кортизола в крови, чтобы найти правильную терапию, позволяющую восстановить нормальные значения гормона стресса.
Высокий уровень кортизола – нормальные и повышенные значения
Кортизол – гормон коры надпочечников, производимый из холестерина и затем поступающий в кровоток. Здесь он частично связывается с агломерированными белками, а частично остается свободным.
Концентрацию кортизола измеряют в плазме или с помощью химического анализа крови, взятой из вены. Оценивают уровень связанного с белками (ЦБС или альбумин), свободного и общего кортизола. Следует, однако, учитывать, что значения концентрации кортизола в крови существенно меняются в течение 24 часов, в зависимости от циркадных ритмов, – максимум будет утром, когда Вы просыпаетесь, минимальный вечером перед сном.
Свободный кортизол фильтруется в почках и может распространяться в слюне через железистый эпителий. Уровень этой активной части гормона может быть также измерен в моче (мочевой кортизол) или в образце слюны (слюнный кортизол).
Средний уровень нормы кортизола в крови (то есть его продуцирования в течение 24 часов) указан в таблице ниже.
| Время | Концентрация кортизола в микрограммах на децилитр крови | |
| Взрослый | 8 часов | Между 5 и 25 мкг/дл |
| Взрослый | 15 часов | Между 2 и 14 мкг/дл |
| Взрослый | 20 часов | Между 1 и 8 мкг/дл |
| Ребенок в возрасте 10 лет | – | Между 5 и 10 мкг/дл |
О высоком уровне концентрации кортизола в крови можно говорить, когда в анализе крови будут обнаружены значения, которые превышают вышеупомянутые эталонные значения.
Химически кортизол – это соединение углерода, водорода и кислорода (молекулярная формула C21H30O5).
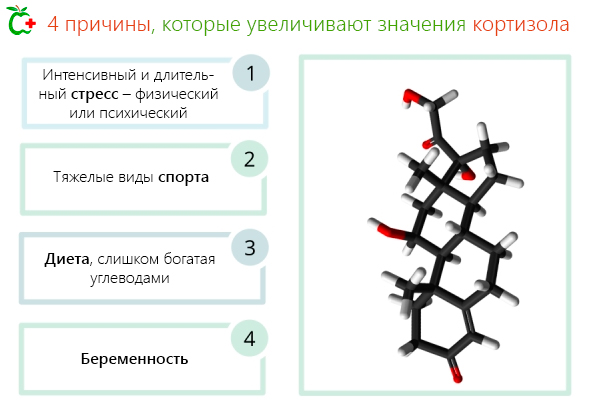
Биологически, это гормон, который выделяется в надпочечниках под влиянием другого гормона, вырабатываемого гипофизом, – адренокортикотропный гормон (АКТГ ) или кортикотропин.
Таким образом, реализуется механизм баланса, который известен под названием „отрицательной обратной связи“.
Уровень кортизола в организме влияет на ряд функций, некоторые из которых дают полезные эффекты, в то время как другие, влияют явно отрицательно.
Как растет кортизол.
Их знание поможет нам понять возможные последствия увеличение значений кортизола в крови.
Симптомы высокого уровня кортизола
Исходя из выше сказанного, ясно, что, если уровень кортизола оказывается хронически высоким, то может возникнуть ряд проблем:
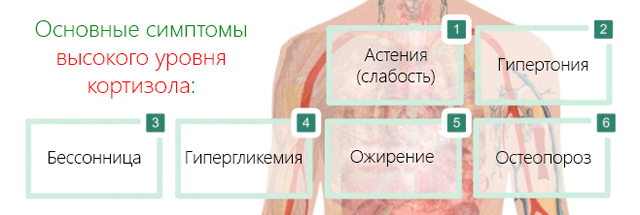
- Астения. Хроническое отсутствие сил даже после минимальных усилий. Что является результатом катаболизма белковых структур организма из-за повышенного уровня кортизола.
- Снижение иммунитета. Высокий уровень кортизола блокирует возможности лимфоцитов по производству антител.
- Гипертония. Высокая концентрация кортизола вызывает сужение кровеносных сосудов и повышение артериального давления, что ещё более усугубляется задержкой жидкости, вызванной накоплением ионов натрия.
- Сексуальные проблемы и бесплодие. Высокая концентрация кортизола в крови приводит к торможению секреции половых гормонов у мужчин и женщин. Для женщин с таким гормональным расстройством свойственны гирсутизм и проблемы менструального цикла
- Остеопороз. Постоянно повышенный уровень кортизола вызывает ингибирование синтеза матрицы костной ткани (соединительная внеклеточная ткань, состоящая из смеси белкового материала, гиалуроновой кислоты и минералов).
- Ожирения. С отложением жира на животе, шее и лице.
- Гипергликемия. Высокие уровни кортизола вызывают развитие резистентности к инсулину, в результате нарушается транспортировка глюкозы из крови внутрь клеток. Ситуация еще более усугубляется из-за производства глюкозы для увеличения глюконеогенеза. Эти условия приводят к развитию диабета в сочетании с артериальной гипертензией и ожирением, что определяет метаболический синдром с высоким риском сердечно-сосудистых заболеваний.
- Ухудшение памяти и познавательных способностей. Высокие уровни кортизола вызывают ухудшение и гибель клеток в гипоталамусе мозга, что отражается на памяти и выражается снижением познавательных способностей.
- Проблемы со сном. Высокий уровень кортизола, приводит к проблемам со сном и бессоннице, что усугубляется хронической усталостью
- Проблемы желудочно-кишечного тракта. В результате активации симпатической нервной системы.
Причины повышения значений гормона кортизола
Причин роста концентрации в крови гормона кортизола может быть несколько, некоторые из них могут иметь патологический характер, а другие нет.
Причины не патологические:
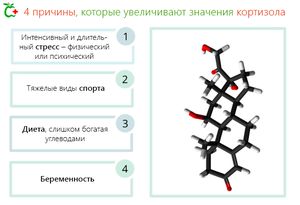
- Стресс. Кортизол известен как гормон стресса. Очевидно, что повышение уровня кортизола может происходить в любых стрессовых ситуациях – чрезмерные физические или психические нагрузки, тяжелая утрата, ответственность, депрессия и т.д.
- Сложные виды спорта. Например, при езде на велосипеде уже через некоторое время концентрация кортизола в крови заметно увеличивается.
- Диета богатая углеводами с высоким гликемическим индексом. Где гликемический индекс определяется скоростью, с которой растет концентрация глюкозы в крови (гликемия) после приема такого количества продукта, которое содержит 50 граммов углеводов. Как правило, гликемический индекс выражается в сравнении со скоростью, с которой растет уровень сахара в крови после употребления белого хлеба.
- Прием некоторых лекарств. Наиболее распространенные препараты, которые вызывают такие ситуации являются противозачаточные таблетки, спиронолактон используемый в терапии для угрей, преднизон для лечения заболеваний воспалительного характера.
- Беременность. В период вынашивания ребенка женский организм подвергается действию высокого уровня стресса, что увеличивает секрецию кортизола.
Источником патологических причин могут быть гипофиз, надпочечники или другое:
Состояние постоянно повышенного уровня концентрации кортизола в крови определяется синдромом Кушинга.
Правильное лечение на основе диагностики причины
Лечение высокого уровня кортизола основывается на правильной диагностике причин гормонального расстройства. Концентрация в крови кортизола, как сказано выше, колеблется в течение дня: максимум с утра и минимум к вечеру. Достоверно говорить о высоком уровне кортизола в течение всего дня можно говорить после проведения анализа на мочи, собранной в течение 24 часов.
Как видите, определить повышенный уровень кортизола довольно легко, однако, для выявления причин требуется проведение клинических исследований.
Для определения точной причины может потребоваться проведение компьютерной томографии, магнитно-резонансной томографии гипофиза и надпочечников, рентген грудной клетки и анализ образцов крови взятых в различных частях тела.
Установление источника проблемы позволит определить необходимый путь лечения – фармакологически или хирургически.
Если причина имеет непатологический характер, то, как правило, достаточно вести здоровый образ жизни, держать под контролем стресс и придерживаться здоровой диеты, то есть избегать продуктов с высоким гликемическим индексом.

Что такое Кортизол?
- Поддержание бодрствующего состояния, настороженности, ясности мыслей и физической работоспособности
- Поддержание равновесия в уровне сахара в крови и процессов обмена в целом
- Уменьшение воспаления
- Улучшение процессов заживления
- Поддержание механизмов памяти и других познавательных (когнитивных) процессов
- Поддержка роста и развития плода
- Регуляция артериального давления
- Быстрое реагирование на субъективно воспринимаемую опасность
Как Кортизол связан с раком молочной железы?
Связь между кортизолом и раком молочной железы двусторонняя. Многочисленные исследования указывают, что у пациентов с раком молочной железы уровень кортизола в целом выше, и его суточный ритм нарушается. Важное исследование, проведённое в 2000 году в Стэнфордском университете, выявило, что у 65% пациентов с далеко зашедшими формами рака молочной железы суточные колебания уровня кортизола отклоняются от нормы (присутствуют либо аномальные пики, либо уровень не меняется в течение дня). Более того, смертность была значительно выше именно в этой группе, чем в оставшихся 35% с нормальным уровнем кортизола.
Было также выявлено, что у женщин с аномальным уровнем кортизола меньше клеток-Естественных киллеров (Natural Killer Cells, NK cells), которые играют важную роль в снижении способности ограничивать метастазирование рака. Недавние исследования выявили ту же корреляцию у мужчин с раком предстательной железы. У последних в исследовании 2016 года, проведённом в Университете Буэнос-Айреса, а именно у мужчин среднего возраста с раком простаты, средний уровень кортизола в течение суток был значительно выше, чем у здоровых.
Другая связь между высоким уровнем кортизола и РМЖ имеет другую направленность: от кортизола к раку. Стресс, неправильный образ жизни (включая пищевые привычки), недосыпание и физическое недомогание могут вызвать разрушительный каскадный эффект. При возрастании уровня стресса гипофиз выделяет другой гормон – АКТГ (адренокортикотропный гормон), призванный усилить выработку кортизола (а также адреналина). Со временем чрезмерная стимуляция вызывает истощение надпочечников.
Кортизол также повышает уровень глюкозы в нормальных клетках. Помните, чем любят питаться клетки опухоли? Да, это сахар!
Повышение уровня глюкозы в организме повышает кислотность внутренней среды. Повышенная кислотность стимулирует анаэробные процессы и служит идеальными условиями для болезнетворных факторов. Кроме опухолевых клеток к ним относятся грибки и бактерии. Продукты жизнедеятельности этих организмов усиливают общую токсичность внутренней среды.
Стресс, гормоны и рак
Прегненолон – это предшественник многих гормонов, включая эстроген, прогестерон, тестостерон и ДГЭА (DHEA). В условиях хронического стресса прегненолон расходуется преимущественно на выработку кортизола, в ущерб всем другим перечисленным гормонам. В результате истощаются другие вещества, необходимые для здоровья репродуктивной системы. Следствием являются нерегулярные менструации, выраженный предменструальный синдром, фиброидные опухоли, эндометриоз и онкозаболевания половой системы (включая РМЖ).
Интересно, что если кортизол вырабатывается в режиме коротких выбросов, как это должно быть, он усиливает иммунный ответ. Когда высокий уровень кортизола сохраняется слишком долго, развивается обратный эффект. Кортизол начинает подавлять функции иммунной системы (по мнению ряда исследователей, смысл такого действия – в том, чтобы предотвратить аутоиммунный ответ).
Исследования также выявили связь хронического стресса (и соответственно, хронически повышенного уровня кортизола) с уменьшением размеров тимуса (одного из центральных органов иммунной системы). В больших количествах кортизол может подавлять выработку лейкоцитов. Он также может подавлять способность иммунных клеток вырабатывать такие регуляторные молекулы как интерлейкины и интерфероны, которые играют важную роль в ограничении роста опухолей.
Как вы можете повлиять на высокий уровень кортизола?
Вот признаки, указывающие на повышенный уровень кортизола:
- Увеличение веса (особенно в области талии)
- Перепады настроения и тревожность
- Утомление и мышечные боли
- Сложности с засыпанием и преждевременное пробуждение
- Нерегулярный менструальный цикл
- Повышение артериального давления
- Снижение полового влечения
- Учащённое мочеиспускание
- Повышение ломкости костей
- Чрезмерная жажда
- Тесты для проверки уровня кортизола
Если вы чувствуете, что находитесь под влиянием повышенного уровня кортизола, есть довольно простой способ это проверить по анализу крови. Однако анализ слюны может дать более точные результаты – потому, что пробы можно делать в течение всего дня, выявляя пики или провалы в выработке кортизола.
К счастью, есть несколько мер, которые можно использовать ПРЯМО СЕЙЧАС, чтобы снизить уровень кортизола и его влияние на здоровье. Возможно, самое важное, что вы можете – это практика ничегонеделания. Основная цель этого – СНИЗИТЬ СТРЕСС (и таким образом снизить уровень кортизола) через ЗАМЕДЛЕНИЕ на всех уровнях.
Способы замедлиться и снизить стресс
Медитация – это проверенный способ движения в этом направлении. В работе 2004 года, опубликованной в журнале Psychoneuroendocrinology (Психонейроэндокринология), описаны кроме всего прочего уровни кортизола у пациентов с раком молочной и предстательной железы, принявшем участие в программе Сознательного Снижения Стресса (Mindfulness-Based Stress Reduction program, MBSR).
Медитация – это не единственный способ избавиться от стресса в жизни. Ниже перечислены некоторые другие методы снижения стресса и уровня кортизола:
- Попробуйте вести дневник, больше гулять, быть на природе, практиковать технику Эмоциональной Свободы (или Tapping), заниматься йогой или тайцзи-цюань.
- Умеренные физические упражнения, достаточный ночной сон, уменьшение воздействия электромагнитных излучений от мобильных телефонов, роутеров и других источников – вот способы восстановить нормальный уровень кортизола и других гормонов стресса.
- Используйте растительные пищевые добавки, такие как ашвагандха (витания снотворная), лакрица, базилик священный и женьшень.
- По данным доктора Josh Axe, способностью напрямую снижать уровень кортизола обладают противовоспалительные эфирные масла лаванды, мирра, ладана и бергамота.
Наконец, если несмотря на все ваши усилия кортизол остаётся на высоком уровне, обратитесь к профессионалам. Это особенно важно, если вы перенесли травму, если у вас выявлен посттравматическое стрессовое расстройство (ПТСР). Помните, что каждый день жизни в условиях аномального ответа организма на стресс удаляет вас от здоровья и приближает к болезни.
Краткое содержание статьи
Есть несколько мер, которые можно использовать прямо сейчас, чтобы снизить уровень кортизола и его влияние на здоровье. Основная цель этих мер – СНИЗИТЬ СТРЕСС (и таким образом снизить уровень кортизола) через ЗАМЕДЛЕНИЕ на всех уровнях.
- Медитация – один из доказанных способов снизить уровень стресса. Вот некоторые другие методы снижения стресса и уровня кортизола:
- Ведение дневника, прогулки, пребывание на природе, техника Эмоциональной Свободы, йога и тайцзи-цюань.
- меренные физические упражнения, достаточный ночной сон, уменьшение воздействия электромагнитных излучений от мобильных телефонов, роутеров и других источников.
- Растительные пищевые добавки, такие как ашвагандха, лакрица, базилик священный и женьшень.
- Противовоспалительные эфирные масла лаванды, мирра, ладана и бергамота обладают способностью напрямую снижать уровень кортизола.

Автор статьи: Dr. Veronique Desaulniers
Источник-оригинал (англ.)
Автор перевода: Андрей Мартюшев-Поклад
Внимание! Предоставленная информация не является официально признанным методом лечения и несёт общеобразовательный и ознакомительный характер. Мнения, выраженные здесь, могут не совпадать с точкой зрения авторов или сотрудников МедАльтернатива.инфо. Данная информация не может подменить собой советы и назначение врачей. Авторы МедАльтернатива.инфо не отвечают за возможные негативные последствия употребления каких-либо препаратов или применения процедур, описанных в статье/видео. Вопрос о возможности применения описанных средств или методов к своим индивидуальным проблемам читатели/зрители должны решить сами после консультации с лечащим врачом.
Чтобы максимально быстро войти в тему альтернативной медицины, а также узнать всю правду о раке и традиционной онкологии, рекомендуем бесплатно почитать на нашем сайте книгу "Диагноз – рак: лечиться или жить. Альтернативный взгляд на онкологию"
Рак надпочечников – это разновидность злокачественной опухоли почек, поражающая симметрично расположенные железы, располагающиеся над почками. Они отвечают за создание стероидных гормонов, регулирующих нормальное давление, поведение в стрессовых ситуациях, обменные процессы и распределение веществ в организме.
Новообразование в указанном органе – сравнительно редкий вид рака, поражающий одного из миллиона. Статистика составляет 4% от зарегистрированного числа онкологических болезней. И врачи оперируют эти опухоли чаще, изучены образования хорошо. По МКБ-10 заболевание имеет код C74. Болезнь опасна метастазами в ткани печени и лёгких, а дальше процесс идёт неконтролируемо.
Подвержены этому типу рака люди до 5 и после 50 лет. Патологию часто диагностируют у детей или у пожилых людей. У женщин указанную форму диагностируют в пять раз чаще, чем у мужчин. Опухоль чаще образуется с одной стороны, а не поражает оба надпочечника симметрично. Зафиксировано больше случаев новообразований на правом надпочечнике. Опухоль образует метастазы в печени и ближайших тканях, но если опухоль в надпочечнике – вторичное образование, скорее всего, она доброкачественная.
Симптомы
Клинические проявления сильно зависят от типа болезни пациента, но показатели сведены в единый список. Малигнизации может вначале подвергнуться кора надпочечника (адренокортикальный рак) либо клетки эпителия (карцинома), тяжелейший вид рака. Он встречается чаще остальных. Злокачественное образование поражает и мозговой слой – феохромоцитома – характеризуется избыточным синтезом гормонов. Нейробластома – рак, поражающий нейроны, участвующие в симпатической цепи. Известны другие подвиды рака надпочечников в зависимости от того, какой гормон начинает синтезироваться активнее, либо от того, какие связи нарушаются. Здесь перечислены самые распространённые виды заболеваний.
Злокачественное образование вызывает изменения в порядке синтезирования гормонов. Оно влияет на организм целиком, на поведение человека, независимо от факта, повреждён корковый слой надпочечника либо мозговое вещество. Формируются узнаваемые проявления опухоли надпочечников, специфические симптомы болезни. Зафиксировано множество указаний на то, что организм болен и в первые периоды болезни, но подобные признаки относятся и к другим заболеваниям (неспецифические проявления болезни). Поэтому рак ошибочно лечат как неонкологическое заболевание, и болезнь продолжает развиваться, переходя на дальнейшие стадии.
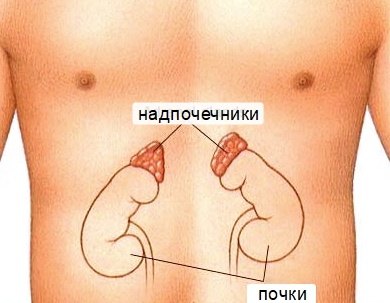
Подобные проявления болезни не связаны с гормональным балансом организма, но любое проявление – повод обратиться ко врачу:
- Синдром анемии.
- Частые позывы к мочеиспусканию.
- Мочекаменная болезнь, спровоцированная дисфункцией почек.
- Детский остеопороз – недостаток кальция в костях.
- Дефицит калия.
- Головокружение, потери сознания.
- Слабость мышц.
- Судороги.
- Повышение давления (гипертонические кризы), сердечно-сосудистые осложнения.
- Отсутствие аппетита или ожирение.
- Пересыхание языка и горла.
- Частая тошнота и рвота.
- Уменьшение массы тела.
- Ухудшение психического состояния, выражающееся в ухудшении стрессоустойчивости: провоцируются невроз, депрессия, психоз.
- В качестве радикальных признаков могут быть замечены частичный или полный паралич тела.
Это симптомы, напрямую связанные с нарушением гормонального баланса организма. Признаки логично разделить по гормонам. Нарушение синтеза ведёт к узнаваемым изменениям в организме.
- Повышенный андроген – у детей идёт несвоевременное половое созревание либо замечается серьёзное отставание в развитии. У женщин – понижается голос и увеличиваются половые губы, набирается мышечная масса, выпадают волосы на голове. Отмечается оволосение тела, грубеют черты лица.
- Повышенный эстроген. У мужчин – увеличение груди, низкое либидо, падает потенция, деформируются половые органы. У женщин – нарушение менструального цикла, сильный предменструальный синдром.
- Повышенный кортизол – синдром Иценко-Кушинга.
У последнего синдрома узнаваемые проявления:
- Ускоренное откладывание жировой ткани – увеличение веса, появление пухлых щёк, жирового горба под шеей.
- Хрупкие сосуды – много синяков.
- Отёчность верхней части тела.
- Слабость верхней части тела.
- Конечности становятся тонкими.
- Кожа становится тоньше, появляются красные рубцы.
- Меняющееся настроение, развитие психоза и депрессивных состояний, панических атак, плаксивости.
- Заторможенность и повышенная утомляемость.
- Головные боли, связанные с повышенным давлением.
- Ухудшение зрения.
Заболевание на поздних стадиях отмечает ряд дополнительных признаков. Опухоль давит на окружающие ткани, появляется болевой симптом в области надпочечников. Живот отзывается тяжестью после еды, больного тошнит и рвёт.
При феохромоцитоме часто больной излишне потеет, у него высокое давление, головные боли, одышка, учащенное сердцебиение. Ещё одно проявление – бледная кожа.
При нейробластоме сильны костные боли, у пациента выпучены глаза, под ними тёмные круги. Дыхание затруднено, идёт потеря веса, характерна диарея. У детей распухает живот.
Причины
Причины возникновения злокачественных опухолей не установлены точно. Учёные строят теории о возникновении болезней, но не объясняют всего. Известно, что в человеческом организме присутствуют гены, стимулирующие злокачественный атипизм клеток. Есть гены, что борются с указанным процессом. Если баланс генов нарушен, начинается развитие злокачественной опухоли. Ещё рак провоцируют несколько типов клеток, способных к мутации.
В списке ряд специфических групп риска. Первая – территориальная: в Бразилии частота этой болезни выше, чем в остальных регионах. Объяснение – в этом регионе накопилось много мутаций хромосом. Вторая – возрастная. В группе риска, как говорилось раньше, люди конкретного возраста: рак надпочечников возникает либо до пяти лет, либо после 45-50 лет. У детей опухоль создается из эмбриональных структур.
Решающая причина остаётся скрытой, но есть подтвержденный статистикой список факторов, которые увеличивают риск возникновения различных онкологических заболеваний. Есть подобный список и у рака надпочечников. Преимущественно перечисленные пункты касаются образа жизни человека, но есть и ряд причин, связанных с генетикой и наследственностью.
- Несбалансированное питание с избытком канцерогенных веществ, присутствующих в избытке в продуктах.
- Злоупотребление алкоголем, курение и другие вредные привычки.
- Недостаток физической активности, малоподвижный образ жизни.
- Частые стрессовые ситуации.
- Работа в экологически небезопасном месте.
- Частая гипертония (повышенное артериальное давление).
- Травма надпочечника в прошлом.
- Длительный и регулярный приём лекарств без консультации врача, особенно контрацептивов.
- Врождённая патология в производстве гормонов в надпочечниках.
- Врождённые болезни, способствующие возникновению злокачественных опухолей: синдром Беквита-Видемана и синдром Ли-Фраумени.
- Наследственная предрасположенность к этому виду рака.
Доброкачественные опухоли, вызванные этими причинами, встречаются чаще злокачественных, но в запущенной стадии и они серьёзно угрожают жизни.
Возникновение рака надпочечника бывает спровоцировано иным первичным очагом болезни, если опухоль другого органа начала образовывать метастазы. Так происходит, если злокачественный атипизм начал развиваться в эндокринной системе.
Стадии болезни
Рак надпочечников проходит в 4 стадии, разделённые по симптоматике и размеру поражённой области:
- Опухоль меньше пяти сантиметров в диаметре, лимфатические узла не поражены, вторичных очагов болезни нет.
- Образование увеличивается в размере и превышает пять сантиметров, но не образует метастазов.
- Опухоль расходится за пределы надпочечника, раковые клетки появляются в ближайших к очагу заболевания тканях, парааортальные лимфоузлы расширены.
- Опухоль начинает метастазировать. Прежде всего, поражается эндокринная система. Возможно образование метастазов в лёгких, в желудке, в ближайших костях, в мышцах живота.
На первых стадиях определить болезнь и правильно поставить диагноз нелегко, и это тяжело отзывается на лечении, ухудшает прогноз для пациента. Однако ситуация характерна для любой онкологии. Протекает рак надпочечников по-разному. Иногда развивается долго и изолированно, а иногда проходит быстро и агрессивно. Ведётся перечень исследований, чтобы определить развитие заболевания точнее.
Метастазы
Опухоль в надпочечниках часто образуется как вторичный очаг злокачественной болезни. Это происходит потому, что метастазы образуются в органах: раковые клетки проникают в кровь и лимфу, а затем провоцируют развитие малигнизации клеток в новом месте или местах. Почки и надпочечники пронизаны кровяными сосудами, так как они выбрасывают гормоны в кровоток, и чтобы это происходило эффективно, ток крови рядом с этими органами должен быть большой. Поэтому небольшой по размеру надпочечник зачастую является местом возникновения нового очага заболевания. Далеко не всегда метастазов в надпочечниках и в почках бывает злокачественным, поэтому нужна серьёзная диагностика прежде, чем приступать к лечению, особенно если речь о хирургическом вмешательстве.
Диагностика болезни
Обычно с вышеперечисленными симптомами приходят к эндокринологу либо к онкологу. Рак надпочечников сложно диагностировать, если врач его подозревает, то рекомендует все методы диагностики. Первичная диагностика начинается с общего осмотра, включающего опрос пациента, визуальный осмотр и пальпацию. Далее диагноз уточняется с помощью дополнительных исследований и анализов:
- Рентген выявит наличие метастазов в тех местах, где не должно быть органов или уплотнения тканей. Возможным местом образования метастаза может быть почка, печень и лёгкое. Это позволяет исключить самый опасный из метастазов.
- УЗИ также применяется для определения болезни: в норме надпочечники не видны при исследовании. Если они визуализированы, значит, налицо причины для тревоги. Ещё УЗИ выявляет повреждение раком лимфатических узлов и печени.
- КТ – наилучший метод, определяет не только место раковой опухоли и точно её визуализирует, но и указывает степень малигнизации соседних тканей. Применяют перед операционным вмешательством, чтобы определить способ, план и ход операции.
- По МРТ определяется состав опухоли, её строение и степень повреждения надпочечника. Исследование помогает определить, есть ли метастазы в спинном и головном мозге.
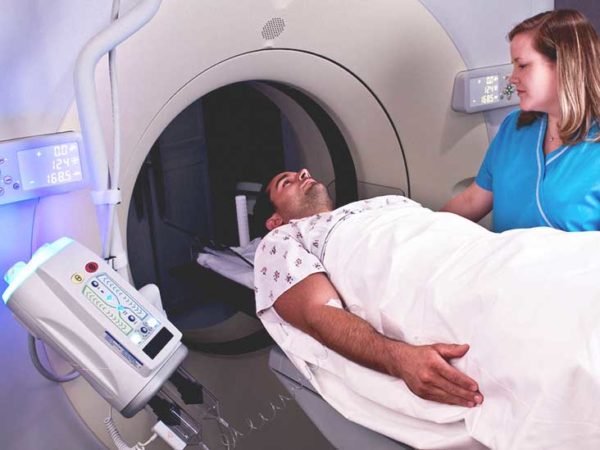
- При МРТ и КТ прекрасно работает метод контрастного окрашивания кровяных сосудов, помогающий заметить нарушения в кровоснабжении почек и надпочечников. Эти органы активно снабжаются кровью, поэтому состояние сосудов рядом с ними даст достаточно точную картину, показывающую состояние самих органов.
- Берётся биопсия ткани надпочечника, а затем делается анализ забранного материала на наличие раковых клеток. Самый точный из анализов, если речь о проверке на злокачественность опухоли.
- Результаты гистологического анализа тканей покажут, насколько агрессивна данная опухоль и какова вероятность метастазов.
- Анализ мочи. Если при анализе выявлено, что содержание кортизола повышено, значит, работа надпочечников нарушена.
- Анализ крови на гормоны (прежде всего, на кортизол, ренин и хромогранин) позволят определить, является ли опухоль первичным образованием или метастазами.
- ПЭТ (позитронно-эмиссионная томография) – контрастное исследование с помощью помеченных молекул глюкозы. Раковые клетки будут поглощать её активнее, и это отразится на сканере. Это исследование отражает размер и степень ракового образования и операбельность опухоли.
- Показателем того, что опухоль злокачественная (вопрос опасности для жизни врачи должны решить, прежде всего), будет вес опухоли. Неопасная для жизни пациента опухоль весит порядка 30-50г. Злокачественное образование тяжелее ста граммов.
При обращении ко врачу вовремя рак выявляют на начальной стадии благодаря современному оборудованию и методам диагностики. Если пойманы первые этапы болезни, это упрощает лечение и улучшает прогноз для пациента.
Методы лечения болезни
Активные опухоли надпочечников удаляют операционным вмешательством, так как радикальный способ лечения является в этом случае самым эффективным. Но как пройдёт процесс, зависит от степени запущенности болезни.
Удаление первой стадии проводится с помощью лапароскопического метода, малотравмирующей операции. Она возможна, если образование меньше 5 сантиметров в диаметре и в отсутствие метастазов.
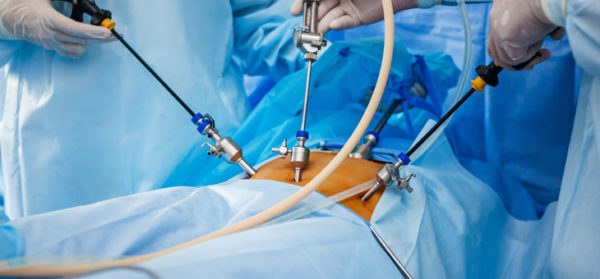
Удаление опухоли на второй стадии зависит от результатов МРТ и КТ, поскольку лапароскопия становится невозможна при особом расположении и размере опухли.
На третьей стадии врачи выбирают полостной способ операции. В процессе резекции идёт проверка ближайших тканей и органов на раковые клетки.
Новообразования на 4 этапе обычно уже невозможно оперировать, поскольку идёт активное появление и развитие новых очагов заболевания. Операция бывает возможной, решение остаётся за врачом, так как каждый случай представляется индивидуальным.
Дополнительными методиками лечения будут радиотерапия, химиотерапия и приём лекарственных препаратов.
При радиотерапии больному вводят с помощью инъекции радиоактивный компонент, который уничтожает раковые клетки и метастазы. Аналогично взаимодействуют с онкоклетками противоопухолевые препараты, но химиотерапия используется редко из-за сравнительно низкой эффективности.
Чтобы подавить чрезмерное количество гормонов в организме, используются специальные препараты, которые больные принимают большими циклами (2 месяца и больше). Они имеют тяжёлые побочные проявления.
Больному, который прошел лечение, нужно регулярно посещать врача и сдавать анализы, чтобы избежать вторичного попадания в больницу из-за тяжёлого рецидива.
Прогноз выживаемости
Отдельный прогноз делается, если обнаружена надпочечная карцинома, негативно влияющая на срок жизни больного. Даже если она была вовремя обнаружена и прооперирована, пациенты с этим диагнозом живут меньше, чем 1,5 года.
Если лечение рака надпочечников прошло успешно, пациенту потребуется поддерживать здоровое состояние постоянной медикаментозной терапией. Больным прописывают гормональные препараты, поддерживающие баланс веществ в организме, но их приём сопряжён с ожирением.
Поэтому итог аналогичен остальным онкологическим заболеваниям: чем раньше обнаружена опухоль, тем больше вероятность, что пациент останется жив. У разных видов рака статистика прогноза различается, а также скорость развития болезни и характерные симптомы. Первая стадия – самое благоприятное для пациента время, а последняя стадия обычно идёт с негативным прогнозом.
Читайте также:

