Как посчитать одногодичную летальность от онкологии
Воронежский областной клинический онкологический диспансер
Воронежская государственная медицинская академия им. Н.Н. Бурденко
Одно из направлений снижения смертности от злокачественных новообразований – уменьшение доли больных, умерших в течение первого года после установления диагноза.
В течение последних 10 лет определилась положительная тенденция данного показателя (2003 г. – 23%, 2012 г. – 18,7%).
Нами сформирована причинно-следственная диаграмма зависимости показателя одногодичной летальности от различных параметров онкологической помощи (рис. 1).
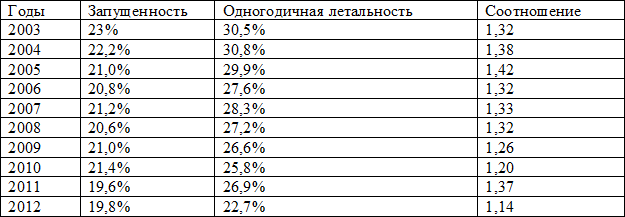
В первую очередь это своевременность диагностики онкологической патологии. Показатель поздней диагностики за последнее десятилетие с тенденцией к снижению (2003 г. – 23%, 2012 г. – 18,7%). Соотношение между показателями одногодичной летальности и запущенности заболевания (удельный вес пациентов с IV стадией заболевания в структуре всех первичных больных) характеризует несоответствие регистрируемой степени распространения опухолевого процесса действительному, так как при своевременном выявлении заболевания даже без лечения срок жизни больного в абсолютном большинстве больше года (табл.1). Недодиагностика опухолевого процесса (неточное стадирование) обусловлено дефектами уточняющей диагностики в специализированном онкологическом учреждении (неполное обследование пациента, ошибки при использовании лучевых и морфологических методов исследования, отсутствие реальной возможности поголовного использования позитронно-эмиссионной томографии и др.).
Таблица 1. Соотношение показателей одногодичной летальности и запущенности
Своевременность диагностики злокачественных новообразований зависит от качества первичной диагностики, диспансеризации пациентов с предраковой патологией, онкопрофосмотров и реализации скрининговых программ. Сформирована причинно-следственная диаграмма поздней диагностики (рис. 2).
Рис. 1. Причинно-следственная диаграмма одногодичной летальности
Качество первичной диагностики зависит от сроков и полноты обследования, онкологической грамотности медицинского персонала в первичном звене здравоохранения, финансового, материально-технического и кадрового обеспечения.
Длительность сроков обследования больных колеблется от 2-х месяцев до 1,5 лет. Несмотря на то, что ежегодно обучение по онкологии в ВГМА им. Н.Н. Бурденко проходит до 300 врачей разного профиля, осуществить тотальный онкологический всеобуч врачей общелечебной сети пока не представляется возможным из-за низкого уровня кадрового обеспечения всех ЦРБ и поликлиник города.
Рис. 2. Причинно-следственная диаграмма поздней диагностики
Качество онкопрофилактических осмотров зависит от реализации скрининговых программ, деятельности смотровых кабинетов, организации комплексных профилактических осмотров, проведения индивидуальных онкопрофосмотров.
Активная выявляемость за последнее десятилетие выросла, но резервы ее роста есть (рис. 3).
Рис. 3. Динамика активной выявляемости
Качество диспансеризации предраковой патологии, по данным курации ВОКОД лечебно-профилактическими учреждениями области, неоптимально, так как нет официальной регламентации структуры предраковой патологии, объемов обследования, не соблюдаются сроки диспансеризации.
Второй параметр онкологической деятельности, от которого зависит уровень одногодичной летальности - мониторинг больных, подлежащих специальному лечению (II клиническая группа). Он складывается из эффективной работы с отказавшимися от обследования и лечения, адекватного лечения сопутствующей патологии, жесткого контроля за больными, направленными на лечение в онкодиспансер, этапностью медицинской помощи. Целесообразно дифференцировать в системе мониторинга больных II клинической группы функции специализированного онкологического учреждения и первичного звена здравоохранении, а также параметры совместной деятельности (рис. 4).
Рис. 4. Мониторинг больных II клинической группы
В Воронежской области число отказавшихся от обследования и лечения составляет за последние годы от 2 до 4% первично зарегистрированных больных, число пациентов, которым отказано в проведении специального лечения по сопутствующей соматической патологии – около 3%.
Несмотря на то, что разработан и внедрен в практическую деятельность алгоритм работы с отказавшимися от лечения, количество таких больных не уменьшается, чему способствует активная пропаганда знахарской практики.
Лечение соматической патологии у онкологических больных в неонкологических учреждениях у многих пациентов не завершается возможностью снятия противопоказаний к специальному лечению из-за отсутствия должного контроля за ними со стороны районных онкологов. То же относится к мониторингу этапности лечения (больные прерывают лечение и уходят из поля зрения как специалистов онкодиспансера, так и районных онкологов). Причина – неукомплектованность кадров онкологов первичного звена здравоохранения.
Поэтому нами выделены совместные функции онкодиспансера и онкологических кабинетов. Двойной контроль за этапностью лечения и направленными больными на специальное лечение может обеспечить минимизацию указанных дефектов.
И, наконец, основную роль в снижении уровня одногодичной летальности играет качество управления онкологической помощью (рис.5).
Рис. 5. Управление онкологической помощью с целью снижения уровня одногодичной летальности
Управляющие воздействия распространяются как на работу онкодиспансера, так и на деятельность медицинских организаций неонкологического профиля. На онкодиспансер в плане снижения одногодичной летальности возлагаются функции управления формированием и контролем реализации скрининговых программ, онкологическим всеобучем, методической и информационной помощью по онкологическим вопросам медицинским организациям неонкологического профиля, аналитическая деятельность по оценке эффективности онкопрофилактической работы, уточняющей диагностики, отказам от специального лечения, оптимизацией кураторской деятельности, лекарственного и технического обеспечения с соответствующими оперативными и управленческими решениями.
На медицинские организации неонкологического профиля для снижения уровня одногодичной летальности возложены функции управления качеством оформления и разбора протоколов запущенности с принятием реальных решений по минимизации фактов поздней диагностики, первичной диагностики, онкопрофосмотров, диспансеризации предраковой патологии.
Определены также совместные функции онкодиспансера и медицинских организаций неонкологического профиля: реализация скрининговых программ, работа с пациентами II клинической группы, отказавшимися от обследования и лечения.
Выводы
1. Одно из направлений снижения смертности от злокачественных новообразований – уменьшение доли больных, умерших в течение первого года после установления диагноза.
2. Инструменты снижения уровня одногодичной летальности – оптимизация мониторинга онкологических больных II клинической группы, своевременной диагностики, специального лечения в соответствии с федеральными стандартами, диспансеризации предраковой патологии.
3. Совершенствование управления онкологической службой – главный фактор снижения смертности от злокачественных новообразований.
4. Дифференцированы управленческие меры по снижению одногодичной летальности для специализированной онкологической организации, медицинских организаций неонкологического профиля, определены совместные функции этих организаций.
Список использованных источников:
1. Состояние онкологической помощи населению России в 2003-2011 г.г./ под ред. В.И. Чиссова, В.В. Старинского, Г.В. Петровой. – М., 2012.
2. Состояние онкологической помощи населению России в 2012г./ под ред. В.И. Чиссова, В.В. Старинского, Г.В. Петровой. – М., 2013.
Для оценки противораковой борьбы установлен ряд показателей, которые характеризуют эпидемиологическое состояние злокачественных новообразований различной локализации. Кроме того, они дают возможность провести контроль заболеваемости злокачественными новообразованиями. Все это осуществляется, как было указано, на основании сводных отчетов, представляемых с онкологических кабинетов (отделений), диспансеров (городские, областные, краевые) в вышестоящие органы здравоохранения.
Среди статистических показателей следует особо выделить:
Подобное вычисление показателя заболеваемости можно вычислить как для всех групп больных со злокачественными новообразованиями, так и для отдельных локализаций, пола, возраста.
Например: В одном из районов города впервые было выявлено в данном году 250 больных со злокачественными новообразованиями. При среднегодовой численности в 190 тысяч показатель заболеваемости:
2. Показатель смертности населения от злокачественных новообразо- ваний- 



Подобный расчет производится для всех форм злокачественных новообразований.
Например: В целом по городу общее число умерших от всех форм злокачественных новообразований составил 120 человек. При среднегодовой численности в 450000 показатель смертности:

3. Показатель удельного веса (Ув) заболевших (умерших) раком какой-либо локализации к общему числу впервые выявленных больных со злокачественными новообразованиями. Этот показатель выводится, когда необходимо определять частоту распространения данной локализации в общей структуре заболеваемости (смертности) населения злокачественными новообразованиями. Удельный вес заболевших выражается через-

Подобные исчисления удельного веса по заболеваемости (смертности) производятся для всех локализаций в отдельности и выражаются в %.
Например: В 1983 году общее число впервые выявленных больных со злокачественными новообразованиями составило 2376 человек, из них рак желудка имел место у 378 человек.
У в рака желудка
, а в показателях на 100000
населения равнялось 31,5 (общая заболеваемость-198,0).
Вычисление показателя удельного веса тех или иных локализаций в динамике в общей структуре онкологической заболеваемости позволяет нам определить степень распространенности заболевания, наметить мероприятия по противораковой борьбе, помогает ставить и провести ряд важных задач по эпидемиологическому изучению данной проблемы,соответственно территориальному распространению рассматриваемой патологии.
По смертности онкологических больных определением показателя удельного веса можно вычислить:
1.Число умерших от рака по отношению к общему числу умерших в данном регионе.
2. Число (или %) умерших от рака в каждой возрастной группе из числа всех умерших в данном возрасте.
3. Контингенты онкологических больных - больные, которые находятся на учете в районе деятельности онкологического учреждения (диспансера)
с момента установления диагноза до конца жизни. При учете контингента онкологических больных исходят из:
а) оценки прироста или темпов прироста как общего показателя, так и числа больных, находящихся на учете с момента установления диагноза не менее 1 года, 1-2 года, 3-4 года, 5-9,10 и более лет. Расчет производят на 100000 жителей. Подобный расчет делают для общего числа онкологических больных и для отдельных локализаций, находящихся на учете на конец года;
б) индекса накопления контингентов (ИНК) -отношение больных на
конец отчетного года к впервые выявленным больным. ИНК определяется как для всех форм злокачественных новообразований, так и отдельных локализаций в динамике
С- число больных на конец отчетного года, В
- число впервые выявленных больных.
Например: 1) в 1983 г. в г.Баку на конец года состояло 441 больных раком желудка, а число выявленных больных указанной патологии имело место у 364 человек 
2) в этом же году на конец года состояло 1522 больных раком молочной железы, а число впервые выявленных больных указанной патологии имело место у 233 женщин. 
Как видно из приведенных примеров индекс накопления контингентов больных раком желудка и молочной железы происходит не одинаковыми темпами; при первом ИНК существенно не меняется, а при втором ежегодно отмечается заметное увеличение общего числа рака молочной железы за счет эффективности лечения и длительности выживания.
в) соотношение умерших и впервые выявленных больных (сколько приходится умерших на каждые 100 выявленных больных);
г) доли больных, выбывших из-под наблюдения.
4. одногодичная летальность ОЛ - этот показатель определяется отношением числа больных, состоящих при жизни на учете менее Ігода к числу больных с впервые установленным диагнозом злокачественного новообразования. Расчет проводят по всем локализациям и удельный вес умерших в течение года выражают в %.

Например: в 1983 г. по городу от рака желудка умерли 363 человека, из них 246 больных при жизни состояли на учете менее 1 года, а больных с впервые установленным диагнозом рака желудка было 364.

В то же время, следует отметить, показатель одногодичной летальности по раку молочной железы составлял 26,2 %, а по раку пищевода 74,7 %. Таким образом, показатель одногодичной летальности зависит от локализации опухоли и значительно варьирует. При этом определяющим фактором является выявление удельного веса больных с IV клинической группой(для визуальных локализаций III ст., а для остальных IV ст.) среди впервые зарегистрированных случаев злокачественными новообразованиями. Как у нас в стране,так и за рубежом выявляется высокий процент далеко зашедших форм рака внутренних органов (желудка, пищевода, легких, толстой и прямой кишки - более 75 %).
Удельный вес (в %) IV клинической группы рассчитывают отношением числа впервые выявленных запущенных форм рака к общему числу выявленных злокачественными новообразованиями в данном году, расчет проводят по всем локализациям.
При эпидемиологических исследованиях поражаемость населения злокачественными новообразованиями, особенность его распространения в зависимости от регионов, народонаселения, климатических, этнографических и экологических факторов и, наконец, от возрастно-полового различия сравниваемых групп для правильной статистической интерпретации применяют исчисление:
ют истинное положение заболеваемости по раку шейки матки. Кроме того, при расчете специальных интенсивных показателей для выявления закономерности частоты возникновения рака делают сравнение повозрастных показателей одной местности с другой, так как частота развития злокачественных новообразований находится в определенной зависимости от возраста и вида опухоли.
2. Стандартизованных показателей - при этом показателе с помощью стандартизованных коэффициентов получают сводные, обобщающие данные о заболеваемости в сравниваемых группах по возрасту, полу и тяжести заболеваний. Расчет основан на выборе одинакового состава сравниваемых групп. При этом за стандарт можно принять состав (распределение по ведущему признаку) любой из сравниваемых групп или их средний состав, а также распределение, полученное в других исследованиях (Мерабишвили В.М., 1980г.). Чаще за стандарт выбирают возрастно-половое распределение населения. Для расчета стандартизованных показателей применяют прямой, косвенный и обратный методы.
В таблице №4 мы приводим широко распространенный и наиболее приемлемый для онкологической заболеваемости расчет стандартизованных показателей прямым методом.
При подготовке официальных данных по онкологической статистике широко используются стандарты М.Сеги и мировой. В заключение необходимо отметить, что вычисление стандартизованных показателей на основании коэффициентов-стандартов, которые являются условными величинами, дает возможность оценить на каких территориях при устранении неоднородности возрастного состава населения чаще возникает рак, каков реальный (без влияния возрастной структуры) прирост и убыль показателя (В. В. Мишура с соавт.). Однако при оценке деятельности онкологических учреждений и планирования сети, как и расстановки кадров, стандартизованные показатели не могут быть взяты за основу критерия.
НИИ онкологии СО РАМН, Томск
Одним из объективных критериев оценки деятельности онкологической службы является показатель одногодичной летальности.
Целью исследования было изучение одногодичной летальности онкологических больных на территории Томской области за 2004—2009 гг.
Материал и методы
За изучаемый период в Томской области умерли в течение года после установления диагноза злокачественного новообразования 6 826 больных, в том числе в г. Томске — 2 915, в сельских административных районах — 3 134, в г. Кедровом — 24, в г. Стре-жевом — 174, в г. Северске — 579 человек. Изучена одногодичная летальность на территории Томской области за 2004—2009 гг. (таблица).

В 2009 г. одногодичная летальность в Томской области составила 33,4%, снизилась на 3,7% по сравнению с 2004 г. (РФ — 33,2% в 2004 г. и 29,2% в 2009 г.). В сельской местности одногодичная летальность в течение периода проведенных исследований значительно превышает данный показатель в г. Томске. Максимальный разрыв показателей зафиксирован в 2004 г. — 12,3%. В 2009 г. разница составила 9,3%. Высокая одногодичная летальность в 2009 г. отмечена в Бакчарском (63,6%), Зырянском (52,8%), Молчанов-ском (51,6%) районах. Снижение этого показателя до минимального по Томской области выявлено в городах Кедровом (0%), Северске (16,4%), Стрежевом (27,5%).
С учетом локализации опухолевого процесса высокая одногодичная летальность отмечена при раке легкого — 58,8% (РФ — 54,1%), желудка — 56,7% (РФ — 53,2%), пищевода — 54% (РФ — 61,0%), полости рта и глотки — 50,7%, (РФ — 61,0), ободочной кишки — 43% (РФ — 32,5%), яичника — 41,8% (РФ — 26,4%), костей и мягких тканей — 41,5% (РФ — 26,0%). Наименьшие показатели зарегистрированы при злокачественных новообразованиях кожи — 0,3% (РФ — 0,8%), губы — 7,7% (РФ — 5,1%); тела матки — 12,1% (РФ — 11,0%), молочной железы — 12,8% (РФ — 9,5%); меланоме кожи — 5,6% (РФ — 14,4%). В динамике удельного веса больных, умерших в течение года после установления диагноза ЗНО с 2004 по 2009 г., показатель снизился при раке гортани на 15,4%, мочевого пузыря — на 11,3%, губы — на 10,5%, при лейкемиях — на 14%, меланоме кожи — на 12,9% и увеличился при раке яичника на 15,4%, костей и мягких тканей — на 7,5%.
Соотношение между летальностью на первом году и долей больных с IV стадией заболевания уменьшилось в Томской области за изучаемый период с 1,8 до 1,3 и соответствует в 2009 г. среднероссийскому показателю. При раке губы, полости рта и глотки, гортани, шейки матки, тела матки, яичника и меланоме кожи это величина индекса равна или превышает 2, что свидетельствует о несоответствии регистрируемой степени распространенности опухолевого процесса действительному.
Таким образом, проведенные исследования указывают на низкую эффективность медико-социальных и профилактических мероприятий по оказанию онкологической помощи населению Томской области, о чем свидетельствует высокий уровень одногодичной летальности, особенно в сельской местности.
14.2. ОНКОЛОГИЧЕСКИЙ ДИСПАНСЕР
В систему оказания онкологической помощи населению входят онкологические диспансеры, хосписы или отделения паллиативной помощи онкологическим больным, смотровые и онкологические кабинеты АПУ.
Основными задачами этих учреждений являются оказание специализированной медицинской помощи больным злокачественными новообразованиями (ЗНО), проведение диспансерного наблюдения за такими больными, целевых (скрининговых) медицинских осмотров, а также санитарно-просветительной работы по вопросам профилактики и раннего выявления онкологических заболеваний.
В системе оказания специализированной онкологической помощи ведущая роль принадлежит онкологическим диспансерам, которые, как правило, организуют на уровне субъекта РФ (республики, края, округа, области). Работу диспансера возглавляет главный врач, который назначается и освобождается от должности руководителем соответствующего органа управления здравоохранением. Основной целью диспансера являются разработка стратегии и тактики совершенствования онкологической помощи населению, обеспечение квалифицированной онкологической помощи населению прикрепленной территории. В соответствии с этой целью диспансер решает следующие задачи:
- оказание квалифицированной специализированной медицинской помощи онкологическим больным;
- анализ состояния онкологической помощи прикрепленному населению, эффективности и качества проводимых профилактических мероприятий, диагностики, лечения и диспансерного наблюдения за онкологическими больными;
- ведение территориального ракового регистра;
- разработка территориальных целевых программ по борьбе с онкологическими заболеваниями;
- подготовка и повышение квалификации врачей-онкологов, врачей основных специальностей и средних медицинских работников по вопросам оказания онкологической помощи населению;
- внедрение новых медицинских технологий оказания медицинской помощи онкологическим больным и больным с предопухолевыми заболеваниями;
- координация деятельности учреждений здравоохранения общелечебной сети по вопросам профилактики, раннего выявления ЗНО, диспансерного наблюдения и паллиативного лечения онкологических больных;
- организация и проведение санитарно-просветительной работы среди населения по формированию здорового образа жизни, предупреждению онкологических заболеваний.
Помимо традиционных для большинства диспансеров поликлинического и стационарного отделений, в состав онкологического диспансера входят отделение паллиативной помощи, лучевой терапии, химиотерапии, пансионат и др.
Основными формами первичной учетной медицинской документации онкологических диспансеров являются:
- Выписка из медицинской карты стационарного больного злокачественным новообразованием (ф. 027-1/у);
- Протокол на случай выявления у больного запущенной формы злокачественного новообразования (ф. 027-2/у);
- Контрольная карта диспансерного наблюдения больного злокачественным новообразованием (ф. 030-6/у);
- Регистрационная карта больного злокачественным новообразованием (ф. 030/ГРР);
- Извещение о больном с впервые в жизни установленным диагнозом злокачественного новообразования (ф. 090/у) и др.
На основе этих и других форм медицинской документации рассчитывают статистические показатели, которые позволяют всесторонне анализировать деятельность онкологических диспансеров:
- контингент больных ЗНО;
- первичная заболеваемость ЗНО;
- смертность от ЗНО;
- доля больных с I-II стадией ЗНО, выявленных при целевых медицинских осмотрах;
Показатель контингента больных ЗНО дает общее представление о распространенности ЗНО, организации статистического учета и диспансерного наблюдения онкологических больных. Показатель рассчитывают по формуле (на 100 тыс. населения):

* Показатель может рассчитываться по отдельным возрастно-половым группам, локализациям. Также рассчитывают структуру этого показателя (в %) по возрастнополовым группам, локализации.
Последние 10 лет сохраняется тенденция роста показателя контингента больных ЗНО, который в 2009 г. в Российской Федерации составил 1897,0 на 100 тыс. населения.

Рис. 14.1. Динамика показателя первичной заболеваемости ЗНО в Российской Федерации (2000-2009 гг.)
Показатель первичной заболеваемости ЗНО дополняет показатель контингента больных ЗНО и может служить одной из оценок эффективности реализации федеральных и региональных программ профилактики риска возникновения ЗНО (рис. 14.1). Показатель рассчитывают по формуле (на 100 тыс. населения):

Последнее 10 лет этот показатель имеет стойкую тенденцию к росту и в 2009 г. составил 355,8 на 100 тыс. населения, что свидетельствует, в частности, о возросшем уровне диагностики в учреждениях здравоохранения
Показатель смертности от ЗНО может служить интегральной характеристикой уровня оказания специализированной медицинской помощи онкологическим больным. Показатель рассчитывают на 100 тыс. населения по формуле:

Динамика этого показателя в Российской Федерации за последние 10 лет представлена на рис. 14.2.

Рис. 14.2. Динамика показателя смертности от ЗНО населения Российской
Федерации (2000-2009 гг.)
Показатель одногодичной летальности является одной из характеристик позднего выявления ЗНО, эффективности комплексной терапии и диспансеризации онкологических больных. Показатель рассчитывают по формуле (в %):

Последние 10 лет в Российской Федерации наблюдается незначительное снижение этого показателя, который в 2009 г. составил 29,2%.
Показатель доли больных с I-II стадией ЗНО, выявленных при целевых медицинских осмотрах, характеризует эффективность проводимых целевых (скрининговых) медицинских осмотров населения. Показатель рассчитывают по формуле (в %):

По результатам целевых (скрининговых) медицинских осмотров, проводимых на отдельных территориях РФ, в среднем выявляется лишь 55% больных с I-II стадией ЗНО. Это свидетельствует, с одной стороны, о недостаточном уровне организации и проведения целевых медицинских осмотров населения, с другой - о недостаточной онкологической настороженности медицинских работников и самых пациентов.
Показатель запущенности ЗНО является одним из основных критериев качества работы всех лечебно-профилактических учреждений и диагностических служб (рентгенологической, эндоскопической, ультразвуковой, цитологической и др.). Показатель рассчитывают по формуле (в %):

За последние 10 лет в Российской Федерации этот показатель имел тенденцию к уменьшению и составил в 2009 г. 30%
Министерство здравоохранения РФ раскрыло статистику по смертность от рака в России. По данным Минздрава, более 20% больных, у кого выявлена онкология, умирают в течение года после постановки диагноза. За январь-март 2020 года летальность от рака составляет 21,1%.
Уровень смертности от рака в первые три месяца текущего года сократился на 3,9 % по сравнению с аналогичным периодом прошлого года и составил почти 199 случаев на 100 тысяч населения.
В 2018 году в течение года после обнаружения злокачественного образования умирали 22,2% пациентов.
В федеральном проекте в текущем году предусмотрено снижение одногодичной летальности на 2% — до 20,2%.
Показателем одногодичной летальности называют именно тех, кто умер в течение первого года с момента установления диагноза из числа больных, которых впервые взяли на учет в предыдущем году.
В Минздраве отметили, что выявление рака на ранних стадиях в России в первом квартале 2020 года снизилось на 0,5% по сравнению с аналогичным периодом прошлого года.
В онкоцентре Блохина разоблачили мошенников, бравших деньги за бесплатные медицинские услуги.
Летальность от COVID-19 в Москве в разы меньше, чем в других городах мира

Всё того же ждут самолёты

Жена актера Джона Траволты скончалась от рака

Онколог перечислил пять возможных симптомов появления раковой опухоли у ребенка

Источники узнали, что Мурашко могут снять с должности главы Минздрава из-за коронавируса

В два раза больше, чем в официальной статистике. Росстат опубликовал данные о смертности от коронавируса за май

Уничтожение армянской АЭС станет для Баку самоубийством

Пластический хирург: зачем уменьшать грудь
Доктор медицинских наук назвала первый симптом раковой опухоли щитовидной железы

В Москве создана единственная в мире детальная классификация смертей от COVID-19


Названы четыре сигнала организма, требующие срочного обращения к врачу-онкологу

Россиянам могут разрешить получать сведения об умершем родственнике

Почему страны с карантином понесли большие потери, чем без карантина
-
Введите свой электронный адрес, после чего выберите любой удобный способ оплаты годовой подписки

Аргументы Недели → Самое читаемое
Что мы знаем о биографии Наили Аскер-заде
Как начинался конфликт в Нагорном Карабахе
Уничтожение армянской АЭС станет для Баку самоубийством
В Театре Эстрады рассказали о состоянии Хазанова
Читайте также:


