Как отличить полипы от рака прямой кишки
Рак ободочной и прямой кишки является самой частой причиной смерти на Западе и в странах, для которых характерна так называемая "западная диета" с высоким риском возникновения рака толстой кишки (с низким содержанием клетчатки, высоким содержанием белка и животной пищи). В США рак толстой кишки по распространенности находится на третьем месте после рака молочной железы и легких. С 1950 г. отмечается рост частоты возникновения колоректального рака среди белого населения, смертность в результате этого заболевания остается стабильной среди белых мужчин и растет среди белых женщин. Среди темнокожего населения и частота возникновения рака толстой кишки, и смертность от него имеют тенденцию к постоянному увеличению. Последние эпидемиологические обследования показали, что для афроамериканцев риск умереть от рака толстой кишки постоянно увеличивается, что говорит о необходимости проведения более интенсивных скрининговых обследований в этой популяции. Считается, что у 6 % американцев при определенных условиях может развиться рак толстой кишки.
Во всем мире частота развития рака толстой кишки у мужчин стоит на втором, а у женщин — на третьем месте среди всех онкологических заболеваний. Риск развития рака толстой кишки резко увеличивается у эмигрантов из районов низкого риска (где придерживаются диеты с высоким содержанием клетчатки и низким содержанием жиров) в зоны высокого риска развития рака толстой кишки (где распространена так называемая "западная диета"). Также риск развития рака толстой кишки уменьшается при переезде из районов высокого риска в районы низкого риска.
2. Какие Вы знаете причины и предрасполагающие факторы развития рака толстой кишки?
Многие факторы питания и окружающей среды оказывают влияние на развитие рака толстой кишки. Некоторые исследователи предполагают, что диета с высоким содержанием жиров может привести к развитию рака толстой кишки, в особенности левых ее отделов (нисходящей ободочной и сигмовидной кишки). Также в возникновении рака толстой кишки играют роль низкое содержание в пище клетчатки, кальция и селена, перенесенная холецистэктомия и употребление в пищу жареного мяса. Считается, что витамины Е и С и пища, богатая p-каротинами, могут использоваться для профилактики возникновения рака толстой кишки, но на этот счет нет единого мнения. Факторами риска развития рака толстой кишки являются возраст (в 90 % случаев рак толстой кишки развивается после 50 лет), наличие в анамнезе аденом или наличие в прошлом рака толстой кишки.
3. Является ли рак толстой кишки генетическим заболеванием?
Роль генетических факторов в развитии рака толстой кишки особенно четко просматривается при полипозе толстой кишки. У родственников первой степени людей, страдающих полипозом толстой кишки, рак толстой кишки развивается в 3 раза чаще. В спорадических случаях рака толстой кишки у людей с неотягощенным семейным анамнезом обнаруживается точечная мутация 5q21 хромосомы, которая получила название МСС-гена (так называемый ген, мутировавший в колоректальный рак). Также с раком толстой кишки связывают С-тус и ros онкогены. Содержание С-тус онкогена увеличено у большинства пациентов с раком толстой кишки. Ros точечную мутацию находят на ранних стадиях трансформации предраковой аденомы в рак толстой кишки.
4. При каких еще заболеваниях увеличивается риск развития рака толстой кишки?
Риск развития рака толстой кишки выше у людей, страдающих болезнью Крона или неспецифическим язвенным колитом. При неспецифическом язвенном колите вероятность развития рака толстой кишки тесно связана как с обширностью поражения кишки, так и с продолжительностью заболевания. Риск развития рака начинает увеличиваться через 7 лет от начала заболевания неспецифическим язвенным колитом и каждые последующие 10 лет возрастает на 10 %, через 25 лет достигая 30 %. Риск больше у пациентов с тотальным поражением толстой кишки, чем у тех, у кого поражение ограничено левыми отделами толстой кишки (от селезеночного изгиба до прямой кишки). У пациентов с изолированным поражением прямой кишки (язвенный проктит) риск возникновения рака толстой кишки существенно не отличается от такового в популяции в целом.
Риск развития рака толстой кишки у пациентов, страдающих болезнью Крона, в 4— 20 раз выше, чем в основной популяции. Обычно у них развивается муцинозная аде-нокарцинома. Она, как правило, развивается в области стриктуры кишки и в области межкишечного анастомоза.
Факторами риска развития рака толстой кишки являются также холецистэктомия и субтотальная резекция желудка в анамнезе или пищевод Барретта. Эти данные не были подтверждены результатами контрольных клинических исследований, поэтому их связь с развитием рака толстой кишки до сих пор остается спорной.
5. Какие существуют гистологические типы рака толстой кишки?
Подавляющее большинство случаев рака толстой кишки составляют аденокарциномы. При перстневидноклеточной карциноме, которая является разновидностью аденокарциномы, слизистый секрет вытесняет ядро клетки на периферию, а основное пространство клетки заполняет большая вакуоль, наполненная слизью. При муцинозной или коллоидной аденокарциноме скопления опухолевых клеток рассеяны в целом "озере" муцина. К последней группе относится рак, встречающийся обычно у молодых людей с неспецифическим язвенным колитом или врожденными неполи-поидными опухолями. Скирр, или фиброзный рак толстой кишки, встречается редко и характеризуется выраженной десмоплазией и фиброзом тканей, окружающих рассеянные железы.
К оставшимся 5 % разновидностей рака толстой кишки относятся опухоли, поражающие аноректальный отдел (развивающиеся из плоского эпителия и из клеток переходной зоны), а также первичные лимфомы или карциноидные опухоли.
6. Какие существуют стадии рака толстой кишки?
Традиционно определение стадий рака толстой кишки осуществляют в соответствии с классификацией, разработанной Катбертом Дуке (Cuthbert Dukes) в 1927 г. Изначально эта классификация охватывала только рак прямой кишки, но затем она была расширена и оказалась прогностически значимой для всей толстой кишки. Наиболее часто используемая модификация определения стадий рака толстой кишки по Дуке была разработана Тернбуллом (Turnbull) и соавт. в 1967 г.
Также существует и классификация TNM, которая позволяет определять стадии опухолей толстой кишки по той же системе, что и стадии опухолей всех других органов и систем. Стадия А рака толстой кишки по Дуке соответствует 1 -и стадии по классификации TNM, стадия В — 2-й стадии, стадия С — 3-й стадии и стадия D — 4-й стадии по классификации TNM. Классификация рака толстой кишки по Дуке в модификации Тернбулла
TNM-классификация рака толстой кишки
Стадия О Рак in situ Tis N0 МО
Стадия 1 Опухоль прорастает в подслизистый слой стенки кишки Т1 N0 МО Опухоль прорастает в мышечную оболочку стенки кишки Т2 N0 МО
Стадия 2 Опухоль прорастает через мышечную и серозную оболочки стенки кишки ТЗ N0 МО и распространяется на ткани, окружающие кишку Опухоль прорастает в другие органы Т4 N0 МО
Стадия 3 Любая степень местного распространения опухоли с поражением лимфатических узлов N1 —от 1 до 3 лимфатических узлов Любое Т N1 МО N2 — 4 и более лимфатических узла Любое Т N2 МО N3 — поражение любого количества лимфатических узлов, Любое Т N3 МО расположенных вдоль сосудистых стволов
Стадия 4 Любая степень поражения кишечной стенки с или без метастазов Любое N М1, в лимфатические узлы, при наличии отдаленных метастазов Любое Т
7. Какую роль играет эмбриональный раковый антиген (ЭРА) у пациентов с раком толстой кишки?
ЭРА представляет собой гликопротеин, связанный с развитием раковых опухолей, но не специфический для неопластического поражения. В литературе существуют самые противоречивые мнения по поводу целесообразности использования ЭРА для диагностики рака тол стой кишки. Возможно, что для повышения эффективности этой методики при раке тол стой кишки необходимо учитывать одновременно до- и послеоперационное содержание ЭРА. В исследованиях установлено наличие корреляции между высоким послеоперационным содержанием ЭРА и ранними рецидивами рака толстой кишки у пациентов, прооперированных в стадии заболевания В или С по Дуке. Содержание ЭРА обычно не имеет большого прогностического значения за исключением стадии С заболевания с поражением четырех и более лимфатических узлов. Обычно концентрацию ЭРА используют для послеоперационного мониторного контроля для выявления рецидива заболевания, но у пациентов с бессимптомным течением этот метод неэффективен. Чувствительность этого метода у пациентов с опухолью кишки в стадии А и В по Дуке составляет 36 %. При раке толстой кишки в стадиях С и D она составляет 74 % и 83 % соответственно при обнаружении его в количестве не менее 2,5 мг/мл. Использование определения концентрации ЭРА для скринингового контроля нецелесообразно вследствие низкой чувствительности и специфичности этого метода.
8. Каков прогноз при различных стадиях и гистологических разновидностях рака толстой кишки?
Прогноз у пациентов, перенесших резекцию толстой кишки по поводу рака, зависит от стадии заболевания по Дуке. При стадии С прогноз зависит от количества пораженных раком лимфатических узлов, выявленных во время операции. Если было обнаружено 4 или более пораженных лимфатических узла, то 5-летняя выживаемость пациентов составляет 25 %, тогда как при 3 и менее пораженных лимфатических узлах она составляет 55 %. Также на прогноз при раке толстой кишки большое влияние оказывает гистологический тип удаленной опухоли. Прогноз ухудшается с уменьшением степени дифференцировки опухоли. Муцинозная карцинома и скирр являются более агрессивными, чем высокодифференцированная аденокарцинома. Перстневидноклеточный рак толстой кишки обычно обнаруживают у пациентов на поздних стадиях заболевания и прогноз при этом бывает достаточно плохим.
9. Можно ли предотвратить развитие рака толстой кишки? Какую роль при этом играет скрининговый контроль?
Как и при профилактике любых других заболеваний, при раке толстой кишки существует первичная и вторичная профилактика. Первичная профилактика рака толстой кишки подразумевает выявление факторов риска развития заболевания и осуществление мероприятий по снижению этого риска. К вторичной профилактике относится обнаружение заболевания на ранних его стадиях, когда лечение бывает наиболее эффективно и наносит минимальный вред здоровью пациента. Множество публикаций было посвящено влиянию рациона на увеличение риска возникновения рака толстой кишки. Снизить риск развития рака толстой кишки можно, придерживаясь так называемой "здоровой" диеты, которая основана на исключении из рациона жирной пищи и на увеличении употребления клетчатки.
Наличие у родственников первой степени рака или полипоза толстой кишки значительно увеличивает риск развития рака толстой кишки. В этих случаях необходимо начинать раннее скрининговое обследование.
Методики проведения массового скринингового обследования до сих пор остаются спорными. В этом отношении не может быть единых рекомендаций, так как в разных странах имеются различные возможности для организации широкого скринингового обследования людей. Американская онкологическая ассоциация рекомендует проводить ежегодное ректальное обследование всех людей, достигших 40-летнего возраста. У людей после 50 лет следует проводить анализ кала на скрытую кровь, беря материал для исследований при трех спонтанных дефекациях. Также у них следует каждые 3-5 лет проводить гибкую сигмоскопию (ректороманоскопию). Скрининговое обследование позволяет уменьшить смертность от рака толстой кишки не только благодаря его обнаружению на ранних стадиях, но также благодаря выявлению и удалению аденом, из которых в будущем может развиться рак.

Чем опасны полипы
Медики рассматривают полипы как предраковое состояние, так как при длительном бессимптомном существовании данные новообразования могут переродиться в колоректальный рак. Так, угрозу может представлять каждое пятое новообразование. Вероятность этого тем выше, чем крупнее полипы прямой кишки и чем больше их количество. Но сказать достоверно, произойдет ли процесс перерождения у конкретного пациента, не представляется возможным.
Как возникают полипы прямой кишки
Как правило, появлению полипа предшествует воспалительный процесс (колит, дизентерия, энтерит и т. п.), истощающий слизистую оболочку и подталкивающий доброкачественные образования к разрастанию. Нарушения моторной функции в кишечнике (дискинезии и запоры) тоже играют свою роль в возникновении полипов. Медики рассматривают возможность и генетической предрасположенности к доброкачественным новообразованиям: клетки растут усиленно, образуя опухоли.
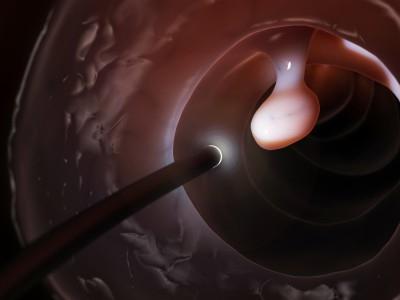
Полипы прямой кишки: симптомы
Чаще всего наличие полипа обнаруживается случайно при осмотре по поводу других заболеваний. Изредка больные жалуются на кровь или слизь в каловых массах, на частые позывы и ощущение неполного опорожнения кишечника или болезненность процесса испражнения. А иногда новообразование выпадает в момент дефекации и ущемляется сфинктером. Правда, такое состояние больному трудно отличить от проявлений геморроя.
Полипы прямой кишки: лечение
- При обнаружении единичного полипа или нескольких небольших их иссекают. Эта процедура проводится при обезболивании. Для нее анальное отверстие раскрывают специальным зеркалом, но этот несложный способ лечения не позволяет удалить полипы прямой кишки вместе с ножкой. А ее оставшиеся части, в свою очередь, могут привести к повторному образованию доброкачественной опухоли. Кроме того, данный способ не позволяет удалить высоко расположенные новообразования.
- Эндоскопический способ удаления полипов подразумевает их точечное полное удаление на любой глубине. Это делают при помощи эндоскопа, снабженного видеокамерой и введенного в прямую кишку. Изображение видно на мониторе компьютера. А иссеченный материал направляется на гистологический анализ для исключения злокачественности опухоли.
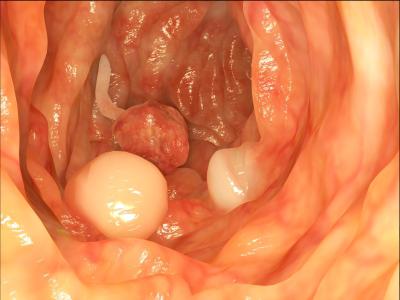
Правила для своевременного выявления полипов
В 30% случаев у успешно прооперированных больных полипы появляются снова. Поэтому необходимо оставаться под постоянным наблюдением врача и проходить своевременно обследования. Это позволит выявить полипы на ранней стадии и создать самые благоприятные условия для проведения операции. Помните, что медикаментозно избавиться от них невозможно! Будьте здоровы!
Избавление от ректальных полипов при помощи трансанальной эндоскопической микрохирургии (без разрезов на животе) стало возможно в Латвии совсем недавно. Финансируемая государством операция доступна пациентам в Рижской 1-й больнице, которая приобрела специальное оборудование, необходимое для таких хирургических манипуляций. В чем преимущества этой операции, и кто в ней нуждается, рассказывает хирург Вячеслав Попков.
Чем опасны полипы кишечника?
Самые распространенные полипы в кишечнике – это тубулярные и аденоматозные. Тубулярные (их еще называют трубчатыми) относятся к псевдоопухолям и особого вреда не причиняют, а вот аденоматозные, особенно когда они больше 2 см, в 25-30% случаев перерождаются в рак.
Обычно полипы в кишечнике развиваются без симптомов. В редких случаях в кале может появиться слизь или кровь (что можно обнаружить при анализе). Иногда полипы имитируют колики. Это, пожалуй, все. Даже когда дело доходит до рака, полипы никак о себе не сигнализируют, пока ситуация не станет угрожающей.

Фото: Rīgas 1.slimnīca
Какие методы удаления полипов применялись раньше?
Полипы небольшого размера можно удалить эндоскопией во время колоноскопии. Манипуляцию можно проводить без наркоза, потому что в слизистой оболочке кишечника отсутствуют болевые рецепторы. Однако здесь есть свои недостатки. Эндоскопист может удалить большой полип только по частям: нередко небольшие части полипа остаются в здоровых тканях кишечника. В результате полипы часто образуются повторно.
Как полипы оперируются сейчас?
Теперь есть выбор, и большинство полипов прямой кишки можно удалить без серьезной операции. В мире давно и эффективно используется метод, позволяющий без разрезов на животе и без удаления части кишечника, более эффективно оперировать даже крупные полипы. Это метод трансанального иссечения полипов (TEO), когда удаление новообразований проходит через естественный выход (NOTES).

Фото: Rīgas 1.slimnīca
Чем новый метод отличается от тех, что применялись ранее?
Новая технология малоинвазивна. По сравнению с другими методами у нее:
- более высокая точность резекции;
- меньше риск осложнений;
- короткий послеоперационный период.
По этой методике разрешено оперировать крупные полипы и даже самую начальную стадию онкологии (Т1), когда рак еще находится в слизистой и не достиг мышечной ткани.
Как попасть на операцию?
Только те пациенты, которые прошли тщательное обследование, попадают на операционный стол . По направлению семейного врача или врача-специалиста им проводится колоноскопия, чтобы определить точное местоположение полипа. Во время обследования делают биопсию полипа, что дает точную информацию о его клеточной структуре.

Фото: Rīgas 1.slimnīca
Иногда, по мере необходимости, пациенту дополнительно проводится эндоректальная ультрасоноскопия и магнитный резонанс.
Как проводится операция?
Прямая кишка – сложный участок для выполнения операции, ее длина составляет до 18-20 см, добраться до высоко расположенного полипа хирургу весьма тяжело. Посредством трансанальной эндоскопической микрохирургии таких проблем нет. Полип удаляется через анальное отверстие под контролем видеокамеры и при помощи специальных инструментов.

Фото: Rīgas 1.slimnīca
В течение первых двух дней пациент употребляет полужидкую и жидкую щадящую пищу, избегая переедания в первую неделю. Затем возвращается в нормальный режим. Послеоперационных болей в ране нет, через несколько дней, если труд не физический, можно вернуться и на работу. А через неделю – заняться спортом. Сидеть после операции можно сразу.
Контрольная колоноскопия проводится через полгода.
Что приводит к возникновению полипов?
Чаще всего это генетическая предрасположенность. Если у родственников были полипы или рак кишечника, если есть неясной этиологии анемия, неприятные ощущения в анальном отверстии, не лишним будет сдать анализ на скрытую кровь в кале и пройти колоноскопию. Полипы могут образовываться как у молодых, так и у пожилых людей.
г. Краснодар, ул. 40 лет Победы, 108
Пн.-Суб.: с 08:00 до 20:00
Вс.: с 09:00 до 17:00
г. Краснодар, ул. Яна Полуяна, 51
Пн.-Суб.: с 08:00 до 20:00
- О клинике
- Отзывы
- Партнеры
- Вакансии
- Акции
- Лицензии
- Научные работы
- Отделения
- Наши врачи
- Полезное
- Новости
- Статьи
- Прайс-лист
- Вопрос-ответ
- Глоссарий
- Политика конфиденциальности
- Политика обработки персональных данных
- Правовая информация
- Новости
- Прайс
- Контакты
Полипы толстой и прямой кишки
Полипы толстой кишки-
это опухолевидные образования доброкачественного характера. Они являются разрастанием железистого эпителия и обычно бывают в форме гриба или виноградной грозди на слизистой кишечника, на тонкой или толстой ножке.
Они могут быть как одиночными, так и множественными, а также групповыми. По своим размерам полипы могут быть нескольких миллиметров до 5-6 см. Длина тонкой ножки полипа иногда может достигать 2 см.
Чаще всего заболевание протекает бессимптомно, и полипы обнаруживаются случайно, когда пациент обращается к врачу по поводу другого заболевания.
Из неспецифических симптомов отмечают:
- выделение крови во время дефекации (опорожнения прямой кишки);
- болезненность в прямой кишке во время дефекации;
- боли в животе. Чаще всего локализуются (располагаются) в боковых отделах живота и в области заднего прохода. По характеру боли могут быть схваткообразными и ноющими, распирающими, утихают после опорожнения кишечника, могут усиливаться перед дефекацией. При этом боли значительно ослабевают после применения теплой грелки и ферментных (оказывающих влияние на обмен веществ) препаратов; нарушение стула — запоры или диарея (жидкий стул); анемия (снижение в крови гемоглобина (вещества, переносчика кислорода в крови)).
Появление в каловых массах крови является наиболее характерным симптомом. Кровь выделяется в небольшом количестве, объемных кровотечений при полипозе не бывает. При значительном разрастании полипов из заднего прохода начинает выделяться слизь, в аноректальной области из-за постоянного подмокания отмечаются симптомы раздражения и кожного зуда.
Если раньше в медицинских кругах бытовало мнение, что полипы могут долгое время существовать, не перерождаясь в злокачественную форму, то последние исследования ученых подтверждают, что в большинстве случаев полипы толстой кишки перерождаются в рак на протяжении 8-10 лет.
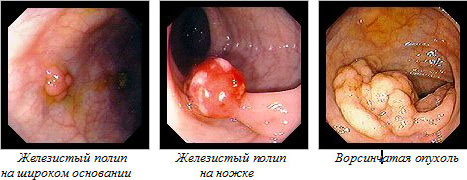
- Аденоматозные. Такие полипы чаще всего перерождаются в злокачественные. При такой форме полипов говорят о предраковом состоянии, так как клетки опухоли не похожи на клетки железистого эпителия, из которой они образованы. Аденоматозный полип толстой кишки гистологически различается по трем типам: Тубулярный. Такой тип полипов представляет собой гладкие и плотные образования розового цвета. Ворсинчатый – отличается множественными ветвеподобными выростами на своей поверхности и имеет красный цвет благодаря обилию кровеносных сосудов, которые могут легко травмироваться и кровоточить. Распространенность ворсинчатых опухолей составляет около 15% от всех новообразований толстого кишечника. Они отличаются большими размерами и склонностью к изъязвлениям и повреждениям. Именно такой тип опухоли чаще всего перерождается в рак. Трубчато-ворсинчатый – состоит из элементов ворсинчатых и трубчатых полипов.
- Гамартромные. Такие полипы образуются из нормальной ткани, при непропорциональном развитии одного из тканевых элементов
- Гиперпластические. Этот тип полипов нередко обнаруживают в прямой кишке, они имеют маленькие размеры и чаще всего диагностируются у людей в возрасте. Гиперпластический полип толстой кишки характеризуется удлинением трубочек эпителия с тенденцией к их кистозному разрастанию.
- Воспалительные. Полипы этого типа разрастаются в слизистой кишечника в ответ на острое воспалительное заболевание.
Диагностика
- Общий анализ крови (выявление анемии (снижения содержания гемоглобина (вещества, переносчика кислорода)) из-за кровопотерь из толстого кишечника в результате повреждений полипов);
- Анализ кала на скрытую кровь (выявление крови в кале при помощи микроскопа – она может свидетельствовать о повреждении стенок кишечника и наличии источника кровотечения в них).
- Гастроскопия (диагностическая процедура, во время которой врач осматривает и оценивает состояние внутренней поверхности пищевода, желудка и двенадцатиперстной кишки при помощи специального оптического инструмента (эндоскопа)).
- Пальцевое исследование прямой кишки (введение врачом указательного пальца в прямую кишку и исследование нижнего отдела прямой кишки на наличие новообразований).
- Ирригоскопия (рентгенологическое исследование толстого кишечника при помощи контрастного вещества, вводимого в прямую кишку при помощи клизмы).
- Ректороманоскопия (исследование прямой и нижних отделов сигмовидной кишки при помощи ректороманоскопа (гибкой трубки с оптическим прибором и подсветкой, которая вводится в прямую кишку и позволяет врачу увидеть наличие даже небольших полипов)).
- Колоноскопия (метод, аналогичный ректороманоскопии, но при колоноскопии изображение выводится на монитор, что позволяет врачу легче манипулировать устройством. Если во время процедуры врач обнаруживает полипы, он может сразу их удалить или взять образцы ткани для дальнейшего гистологического (исследование ткани под микроскопом) анализа)).
Никакие методы консервативной медикаментозной терапии справиться с полипами не могут, поэтому единственный радикальный метод лечения патологических образований – хирургический. Удаление полипов толстой кишки производят разными методами, выбор тактики лечения будет зависеть от вида новообразования, количества полипов, их размеров и состояния.
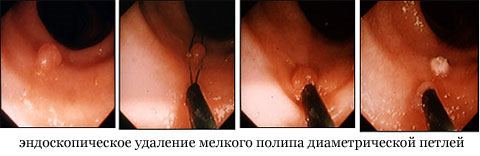
Единичные и даже множественные полипы можно удалить в ходе процедуры колоноскопии. Для этого применяется специальное эндоскопическое оборудование. В прямую кишку вводят гибкий эндоскоп со специальным петлевым электродом. Петлю накидывают на ножку полипа и отсекают опухоль.
Если полип крупный, то его удаляют частями. Образцы опухоли отправляют на гистологическое исследование, которое позволяет выявить злокачественные образования. Эндоскопическое удаление полипов толстой кишки – наиболее щадящая процедура, она хорошо переносится пациентами и не требует восстановительного периода. На другой день после операции работоспособность полностью восстанавливается.
Небольшие полипы можно удалять с помощью современных альтернативных методов: лазерной коагуляции, электрокоагуляции, радиоволновой хирургии. Вмешательство осуществляется с помощью узконаправленного луча лазера или радиоволны высокой мощности. При этом окружающие ткани не травмируются, а разрез происходит на клеточном уровне.
Одновременно с удалением полипа кровеносные сосуды коагулируются, что предупреждает развитие кровотечений. При использовании метода электрокоагуляции опухолевидные образования прижигаются электрическим разрядом. Такие вмешательства наименее травматичны и безболезненны, выполняются амбулаторно, не требуют долгой реабилитации. Диффузный множественный полипоз лечат хирургическим путем, осуществляя операцию по тотальному удалению (резекции) пораженного участка кишечника. После удаления крупных или множественных опухолевидных образований, а также ворсинчатых полипов любого размера необходимо находиться под наблюдением врача в течение 2-х лет и через год пройти контрольное эндоскопическое обследование. В дальнейшем процедуру колоноскопии рекомендуют проходить один раз в 3 года. Если были удалены полипы, переродившиеся в злокачественные, то контрольное обследование пациент должен проходить раз в месяц в течение первого года , и раз в 3 месяца в последующем.
Пройдите скрининг-анкетирование и узнайте о срочности проведения профилактического иммунохимического анализа кала на скрытую кровь!

В России, как и в большинстве экономически развитых стран, рак кишечника или колоректальный рак стал успешно конкурировать по частоте поражения с такими распространёнными злокачественными опухолями, как рак лёгкого и рак желудка [18, 26].
По данным ВОЗ (1984) ежегодно в мире регистрировалось около 510 000 новых случаев рака толстой кишки. Максимальная заболеваемость колоректальным раком отмечалась в штате Коннектикут (США) и Саскачеване (Канада) – 50 случаев на 100 000 населения [32]. По данным американского противоракового общества, в 80-х годах прошлого века ежегодно от рака кишечника умирало более 60 000 человек и регистрировалось 140 000 новых случаев заболевания [20, 25].
Спустя 30 лет колоректальный рак занял второе место по заболеваемости и смертности в индустриально развитых странах, уступив первенство лишь раку лёгкого (Conio М. et al., 2008). В структуре онкологической заболеваемости Москвы колоректальный рак в 2012 г. также занял второе место! Ежегодно в мире регистрируют более 1 200 000 больных раком толстой кишки и 639 000 смертей в результате прогрессирования заболевания (Jemal A., 2011). При этом у 60–80% больных с впервые установленным диагнозом выявляется III или IV стадия заболевания (Anandasabapathy S., 2008), когда радикальное излечение весьма сомнительно или невозможно. В России от колоректального рака ежегодно умирает почти 40 000 человек.
Злокачественные новообразования (различные разновидности рака) и наиболее часто встречающиеся предраковые заболевания кишечника (полипы) в начальных стадиях своего развития протекают с чрезвычайно скудными проявлениями и не вызывают у больных потребности обратиться к врачу. Поэтому колоректальный рак в 70 - 93% случаев выявляется лишь в запущенной стадии, а полипы кишечника или колоректальные полипы, как правило, оказываются случайной находкой при обследовании больных по поводу других заболеваний [19, 20, 21, 22].
Большинство исследователей придерживаются концепции, согласно которой колоректальные полипы являются основной предраковой патологией и опухоли проходят длительную (несколько лет!) стадию железистого (аденоматозного) полипа [11, 13, 20, 23, 28, 34, 36, 37, 38, 39]. Частота полипоносительства высока. Почти у 30% людей старше 40 лет при целенаправленном обследовании диагностируются аденомы (железистые полипы) толстой кишки [13, 15, 24, 29, 32, 33, 34].
Существует и второй доказанный путь развития рака толстой кишки (Ханкин С.Л., 1992 г.), когда опухоль возникает в короткие сроки (в течение 3-6 месяцев) минуя стадию полипа. Но и в этом случае рак развивается не в здоровой слизистой оболочке, а на фоне её особого типа предракового изменения – диффузной гиперплазии.
Большинство полипов кишечника представляют собой различные виды аденомы – доброкачественного новообразования из железистого эпителия слизистой оболочки [11, 13, 15, 20, 24, 28, 29, 32, 33, 34]. Частота перерождения доброкачественных полипов в рак возрастает по мере превращения железистых полипов в железисто-ворсинчатые, а железисто-ворсинчатых — в ворсинчатые. Точно определить разновидность полипа позволяет их биопсия (взятие мелких образцов ткани полипа или опухоли) с последующим микроскопическим исследованием.
Самая высокая частота злокачественного перерождения наблюдается у так называемых ворсинчатых опухолей толстой кишки. По данным различных авторов она колеблется от 25 до 90 %. В основе своей эти новообразования доброкачественные, но после их удаления в 30 % наблюдений возникает рецидив (повтор заболевания) [20].
Учитывая реальную опасность злокачественного перерождения не только крупных, но и мелких полипов кишечника, своевременное выявление и эндоскопическое удаление всех обнаруженных полипов занимают одно из наиболее важных мест в профилактике возникновения колоректального рака [3, 5, 11, 13, 14, 20. 23, 27, 29, 33, 34].
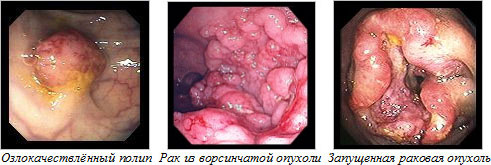
Наиболее эффективным методом ранней диагностики полипов и рака ободочной и прямой кишки является эндоскопический – колоноскопия.

Колоноскопия – метод эндоскопического исследования, когда врач-эндоскопист с помощью специального волоконно-оптического аппарата – колоноскопа осматривает просвет и слизистую оболочку по возможности всех отделов толстой кишки. С помощью этого высокоинформативного метода исследования можно обнаружить не только явную, бросающуюся в глаза патологию (крупные полипы, перекрывающие просвет кишки опухоли, изъязвление слизистой оболочки и др.), но и слабо выраженные болезненные проявления (незначительное воспаление слизистой, мелкие плоские полипы, деформацию сосудистого рисунка и др.). Эндоскопическое исследование толстой кишки показано всем пациентам, у которых имеется подозрение на органическую, то есть нарушающую нормальную анатомию, патологию толстой кишки. Неоспоримым преимуществом колоноскопии перед рентгенологическим обследованием является возможность не только видеть патологию, но и выполнить биопсию — взятие небольших фрагментов патологически изменённых тканей для более детального исследования с помощью микроскопии, что значительно повышает точность диагностики. Другое немаловажное достоинство эндоскопии толстой кишки – возможность не только диагностировать различные заболевания, но и выполнять лечебные пособия. Так как размер 90% полипов, выявляемых в толстой кишке, не превышает 2 см в диаметре, их можно безболезненно удалить через колоноскоп, то есть путём применения малотравматичной эндоскопической методики вместо традиционной операции под наркозом с рассечением передней брюшной стенки [5].
Любого взрослого человека, особенно в возрасте старше 40 лет, должны насторожить и заставить обратиться к врачу для обследования кишечника следующие симптомы: недавно развившиеся запоры или поносы в сочетании с похуданием; примесь крови или слизи с прожилками крови к калу; значительное количество слизи в кале в сочетании с сердечной аритмией (перебои в работе сердца); кишечный дискомфорт в сочетании с отвращением к мясной пище; любое расстройство стула в сочетании с недавно образовавшейся грыжей живота. Все вышеперечисленные симптомы имеют особо тревожный характер при наличии случаев заболевания полипами или раком кишечника среди кровных родственников.
Ранняя эндоскопическая диагностика полипов и рака кишечника (ободочной и прямой кишки) — первый шаг на пути к выздоровлению!
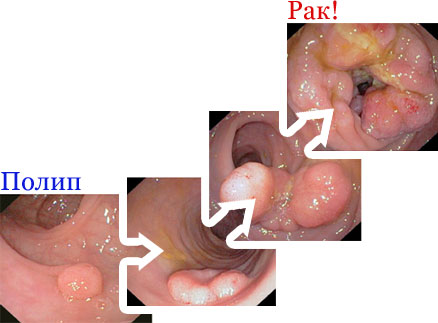
ПАГУБНАЯ ЭВОЛЮЦИЯ, КОТОРУЮ МОЖНО И НУЖНО ОСТАНОВИТЬ.
Чтобы не запустить скрыто протекающие полипы и опуходи кишечника до неизлечимой стадии, после 40 лет нужно ежегодно проходить иммунохимический анализ на скрытую кровь в кале. Этот анализ выполняется при отсуствиии какой-либо симптоматики. Если же появились тревожные симптомы (примесь видимой крови к калу, чувство затруднённого или неполного опорождения прямой кишки, ложные позывы на низ и др.), то целесообразно сразу выполнить эндоскопическое обследование толстой кишки - колоноскопию.

Полипы и рак кишечника: научно-популярная информация о ранней диагностике, лечении и профилактике,
скрининге, раке кишечника, полипах кишечника, фортрансе, эндоскопии, геморрое, колоноскопии.
Читайте также:

