Как не заболеть раком кишечника


Ежегодно в России регистрируется 50 тысяч новых случаев рака кишечника. Считается, что наиболее подвержены этой болезни люди старше 50 лет, однако в последние годы заболевание все чаще встречается у более молодых пациентов. Неправильное питание, сидячий образ жизни, чрезмерное употребление алкоголя и курение — эти факторы повышают риск заболевания. В то же время изменение некоторых привычек может помочь существенно снизить риск колоректального рака и предупредить развитие болезни.
Двигайтесь
Один из основных факторов, влияющий на развитие рака кишечника — сидячий образ жизни. Чем больше времени в день мы проводим в сидячем положении, тем сильнее воспалительные процессы в организме и тем выше риск развития болезни. Если ваша работа требует длительного пребывания в сидячем положении, обязательно каждый час делайте перерывы, чтобы сделать небольшую гимнастику и пройтись. И, конечно, старайтесь как можно больше ходить пешком после работы.
Старайтесь больше времени проводить на солнце
Исследование, в котором приняли участие 13 тысяч человек, показало: повышенный риск рака кишечника напрямую связан с дефицитом витамина D. Разумеется, прямое воздействие солнечных лучей на незащищенную кожу может быть опасно, но если пользоваться защитными средствами, стоит проводить на улице хотя бы полчаса в день.
Ешьте больше клетчатки
Цельнозерновые и крупы, свежие овощи и фрукты, бобовые и другие продукты с высоким содержанием клетчатки должны быть на вашем столе ежедневно. Пищевые волокна не только помогают нашему кишечнику работать нормально, но и снижают риск развития колоректального рака.

Бросьте курить
Курение влияет не только на риск развития рака легких: эта дурная привычка также повышает риск рака кишечника. Более того, чем больше ваш курительный стаж, тем больше организму понадобится времени на восстановление. Поэтому в ваших интересах как можно скорее избавиться от этой дурной привычки.
Пейте кофе
Регулярное употребление кофе может снизить риск развития рака кишечника на 26%. Как показали результаты исследования, в котором приняли участие почти 10 тысяч человек, наиболее низкий риск заболеть раком кишечника был у тех, кто ежегодно выпивал более 2,5 чашек кофе в день.

Следите за своим весом
Индекс массы тела более 25 серьезно повышает риск образования полипов в толстой кишке: сами по себе они неопасны, но если вовремя не удалить, могут перерасти в злокачественные. Поэтому если у вас лишний вес, стоит регулярно делать проверку кишечника.
Сократите количество алкоголя
Четыре порции алкоголя в день в итоге повышают риск развития рака кишечника на 21%. Все дело в том, что кишечные бактерии превращают алкоголь в канцероген ацетальдегид, что в итоге и может привести к развитию рака. Если вы всерьез заботитесь о профилактике рака, задумайтесь об ограничении алкоголя.
В последние десятилетия заболеваемость колоректальным раком выросла в разы. Если сравнивать ситуацию с 60-ми гг. прошлого века, то рак прямой кишки тогда составлял 1,2 % от всех злокачественных опухолей, рак ободочной кишки – 1,8 %. В 2017 г. статистика выглядит уже так: 5,2 % и 7,3 %, соответственно.
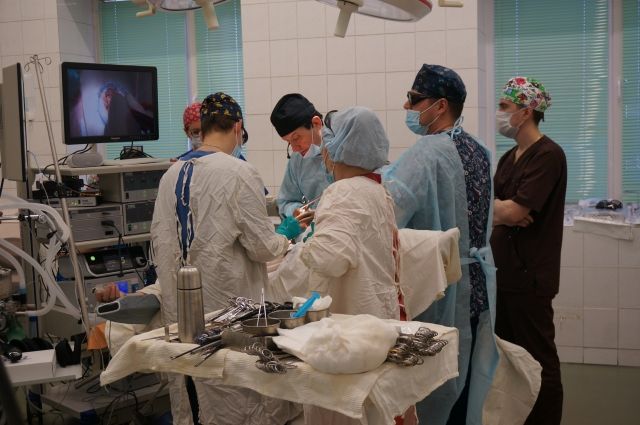
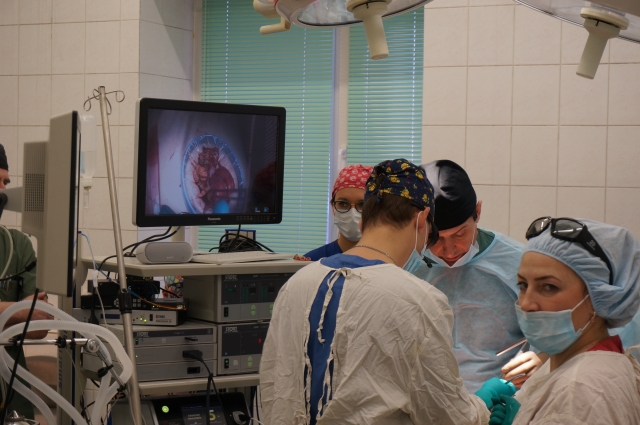
На днях в Пермском краевом онкологическом диспансере 74-летней пациентке сделали лапароскопическую операцию по удалению большой правосторонней опухоли кишечника. На хирургическое вмешательство, которое транслировали на экране в 3D-изображении, пригласили не только врачей-онкологов, но и журналистов.
Где чаще болеют?
Результат питания деликатесами – это частые запоры. И лечение недуга – одна из проблем современного здравоохранения. Это становится настолько актуальным, что в странах, где хорошо развит туризм, уже учитывают этот факт. В отелях гостям на завтрак обязательно предлагают распаренный чернослив, курагу, инжир.

Факторы риска
Запоры являются основным из факторов риска онкологических заболеваний. Если кишечник опорожняется ежедневно и своевременно, то канцерогенные газы и каловые массы не успевают активно воздействовать на его слизистую оболочку. А в случае запоров концентрация и время воздействия шлаков на слизистую толстой и прямой кишки увеличивается.
Ещё один фактор риска рака кишечника – хронические колиты, когда воспалительный процесс проявляется сменой запоров и поносов. Человек испытывает дискомфорт и болевые ощущения в животе, у него нередки вздутия и бурления. Есть случаи, когда повышается температура.
Ещё к группе риска относятся те, у кого есть наследственное заболевание – семейный полипоз. Ведь злокачественная опухоль может развиться и из полипа. Если у кого-то из родных заболевание было, нелишним будет обратиться к врачу и пройти плановое обследование.
Мужская или женская проблема?
Исходя из опыта, злокачественная опухоль кишечника чаще встречается у женщин, чем у мужчин. Несмотря на то что женщины внимательнее следят за здоровьем, обнаружить рак прямой и ободочной кишки на ранних стадиях удаётся нечасто. И это общая проблема выявления онкологических заболеваний: на ранних стадиях они протекают бессимптомно. Поэтому многие пациенты приходят к врачам в лучшем случае на второй, а иногда и на третьей стадии рака.
Немалый процент заболевших обращается лишь тогда, когда у них обнаруживают четвёртую стадию болезни. Человек идёт к медикам по другой проблеме. Его беспокоят сильные боли в печени или непрекращающийся кашель, а обследование обнаруживает у него метастазы в лёгких и печени.
Врачи начинают искать первопричину и нередко обнаруживают рак толстой и прямой кишки. Когда начинают подробно расспрашивать пациента о самочувствии, выясняют, что проблемы были давным-давно, но с обращением к доктору он тянул до последнего.
Выявить рак на ранних стадиях, говорят медики, нередко можно в ходе обычной диспансеризации в поликлинике, ведь в общий осмотр обязательно входит пальцевое обследование прямой кишки. Другое дело, что пациенты сами нередко отказываются от проведения такой диагностики.
Какие симптомы должны насторожить?
Признаков колоректального рака немного, но если они есть, то стоит своевременно записаться к врачу.
Что должно насторожить? Для рака правой половины ободочной кишки характерно необоснованное повышение температуры. Она может подняться и держаться несколько дней, потом становится нормальной, а через какое-то время ситуация снова повторяется.

Следующие симптомы – это ложные позывы, когда после опорожнения кишечника нет ощущения, что он пустой. Также пациента могут беспокоить точечные боли в правой половине живота. Это проявление развившегося воспаления на фоне злокачественной опухоли. Бывает, что опухоль справа иногда может прощупать и сам пациент, и врач.
При раке правой стороны кишечника не бывает непроходимости, пациента беспокоят ноющие боли, а при раке левой стороны, к сожалению, может развиться острая кишечная непроходимость. С резкой острой приступообразной болью люди попадают в экстренные хирургические отделения, и уже на операции у них обнаруживают опухоль.
Что делает врач?
Прежде всего узкий специалист-онколог проведёт пальцевое исследование прямой кишки. Это исключит геморрой и наличие полипов. Дальше он сам будет выстраивать методику обследования и лечения. Чаще, чтобы подтвердить диагноз, назначают обычное для таких заболеваний обследование – ректоскопию и колоноскопию.

Многих волнует вопрос: как быстро развивается рак прямой кишки? По мнению врачей-онкологов, все злокачественные опухоли развиваются от трёх до десяти лет до начала клинических проявлений. Поэтому любому заболеванию, когда его выявят, будет минимум три года. А вот за сколько времени процесс разовьётся от первой до четвёртой стадии, вам не скажет ни один врач. В этом вопросе всё индивидуально и зависит от уровня злокачественности опухоли, иммунитета человека и от множества других показателей.
Как проводят операцию?
Эндоскопические (через прокол) операции по удалению рака прямой кишки – более щадящие. Они позволяют пациенту быстрее покинуть хирургическое отделение и начать лечение, которое назначил врач. Однако эндоскопические операции делают в Пермском крае не так часто, как полостные.
В ряде случаев у прооперированных пациентов случаются рецидивы. Пусковым механизмом проявления метастазов могут стать стрессовые ситуации, которые происходят с человеком: тяжело заболел гриппом, потерял близкого человека, уволили с работы, ограбили. В такой период у человека снижается уровень иммунного ответа и иммунной защиты, и раковые клетки начинают быстрее размножаться и проявляться как отдалённые метастазы.
От 50 до 60 % прооперированных больных колоректальным раком первой-третьей стадии переживают пятилетний рубеж. Статистика такова: если рак прямой кишки удалили на первой стадии – то более 80 % пациентов живут дольше пяти лет, на второй – 70 %, на третьей – 50 % и ниже.
Если говорить о профилактике рака, то всем кажется: не ешь одного, не пей другого, и будет тебе счастье. Однако первичной профилактики в онкологии не существует. Тем более от рака нельзя поставить прививку, как, например, от гриппа или кори. Однако прислушаться к организму и своевременно обратиться к врачам при перечисленных выше симптомах вам обязательно стоит!
Это онкозаболевание прогрессирует очень медленно, при этом первые годы может протекать абсолютно бессимптомно. Но следуя этим рекомендациям, можно значительно минимизировать риски

Колоректальный рак (КРР), он же рак кишечника, занимает в России второе место по уровню смертности среди всех онкозаболеваний. Рак кишечника прогрессирует очень медленно, но верно — на протяжении нескольких лет, при этом первые годы может протекать абсолютно бессимптомно. Или же симптомы могут быть неочевидными, не указывающими напрямую на рак, как, например, ощущение вздутия в животе, быстрая утомляемость и слабость. Ощутимыми проявления болезни становятся уже на поздних стадиях, когда по мере развития опухоль проникает в стенки кишечника и далее распространяется через кровеносные и лимфатические сосуды на другие органы. На этом этапе шансы на благополучный исход ничтожно малы.
Скажем честно: гарантированного способа избежать колоректального рака еще никто не изобрел, хотя команды ученых и медицинских специалистов по всего миру работают над этим не одно десятилетие. Проведенные ими многочисленные исследования, однако, позволили отследить определенные закономерности и выработать целый ряд рекомендаций. Следуя им, можно значительно минимизировать риски. Итак, на что же стоит обратить внимание?
Диагностический скрининг КРР

Взять под контроль факторы риска
Помимо факторов риска, на которые повлиять невозможно (предрасположенность, возраст и др.), есть ряд факторов, на которые можно и рекомендуется влиять. К ним относятся факторы образа жизни — по статистике ВОЗ, 30—50% онкологических заболеваний могут быть предотвращены. И предотвратить их возникновение или замедлить развитие вполне себе по силам любому.
Развитию колоректального рака способствуют такие факторы, как низкая физическая активность, ожирение, особенно в области талии и у мужчин, диета с низким содержанием клетчатки (то есть овощей и фруктов) и высоким содержанием красного мяса, особенно приготовленного при высоких температурах (жарка, гриль) и злоупотребление фаст-фудом.
Достаточно обратить внимание на эти базовые факторы и минимизировать их (в идеале — исключить), и шансы на здоровую жизнь существенно повысятся.
Проверять уровень гормонов
Колебания уровня гормонов также могут негативно воздействовать на развитие колоректального рака. Сейчас исследователи прорабатывают даже влияние, которое на рак кишечника оказывает гормон мелатонин: есть подозрение, что у людей, работающих по сменному и ночному графику, больше шансов развития КРР в связи с постоянным изменением уровня мелатонина. Хотя исследования еще не завершились, налицо еще одна уважительная причина следить за режимом и учитывать этот фактор при выборе графика работы и жизни.
Для женщин этот фактор важен с точки зрения выбора заместительной гормональной терапии, например, в период менопаузы. Прием эстрогена и прогестерона может даже снизить развитие КРР у женщин, при этом, как ни парадоксально, повысить риски других видов рака. Поэтому к выбору подобной терапии рекомендуется подойти очень вдумчиво и обсудив все возможные последствия с врачом.
Употреблять витамины
Сразу несколько исследований, проведенных в Америке, показали, что сочетание витамина D и кальция могут снизить риски возникновения рака кишечника. Оба витамина наиболее успешно работают в пропорциональном сочетании друг с другом. Витамин D с этой целью рекомендуют получать из витаминных комплексов, а не в процессе загара, чтобы избежать увеличения рисков меланомы кожи. Он, в свою очередь, будет способствовать усвоению кальция, недостаток которого, как обнаружили ученые, повышает риски колоректального рака.
Кроме того, американские исследователи предполагают, что прием магния также помогает противостоять возникновению рака кишечника. Итого, достаточно включить в рацион 3 витамина — и уже защитить себя от страшной угрозы.
Уменьшить стресс
Стресс приводит к выделению и колебанию гормонов стресса, прежде всего, кортизола, адреналина и норадреналина. Он же является одним из основных факторов развития сердечно-сосудистых заболеваний, сахарного диабета 2-го типа, инсульта, рака, ревматоидного артрита и депрессии. Таким образом, стресс формирует в том числе и факторы, которые уже не преодолеешь — диабет второго типа, например. У страдающих им не только риски заболеть КРР выше, но и прогноз на излечение зачастую менее оптимистичный.
Итак, во многом наше здоровье в наших руках. Колоректальный рак опасен, коварен и зачастую не оставляет шансов, но даже такой страшной угрозы можно избежать. Пусть немного, но изменить образ жизни, а главное — проходить профилактический скрининг (колоноскопию) даже при отсутствии, как кажется, симптомов. Сейчас ее можно пройти абсолютно безболезненно и даже во сне, под наркозом. Не ставьте жизнь и здоровье под угрозу — запланируйте свой первый скрининг уже сейчас!
Рак толстой кишки — одна из самых коварных опухолей. Она может прогрессировать годами, не давая симптомов, в результате диагностируется уже в продвинутой стадии. Эффективность лечения во многом зависит от стадии развития заболевания. Главный сигнал того, что в толстой кишке развивается опухоль — кровотечение из желудочно-кишечного тракта. Часто этот симптом трудно заменить. У 76% больных эта кровь скрытая и обнаружить ее можно, только выполнив специальные тесты.
Рак толстой кишки является одной из самых изученных злокачественных опухолей. Ученые говорят, что профилактика — эффективный способ защитить себя от этого заболевания.
Факторы, которые влияют на развитие рака толстой кишки
1. Риск заболевания увеличивается с возрастом. 94% случаев рака толстой кишки случаются после 50 лет.
2. Наибольшее влияние на появление опухоли влияет образ жизни, потому что только 5-10% возникающих изменений имеют генетическое основание.
Курение, алкоголь, диета с низким содержанием клетчатки и кальция и богатая нездоровыми жирами — факторы, которые провоцируют рак толстой кишки. Появлению опухоли способствует малая физическая активность, ожирение, высокий холестерин. Опасны воспалительные процессы и такие заболевания, как язвенный колит, болезнь Крона, дивертикулез кишечника, синдром раздраженного кишечника, диабет.
Симптомы рака толстой кишки
Рак толстой кишки развивается медленно, обычно несколько лет, в основном из полипов. Изначально небольшие проекции формируются из клеток эпителия толстой кишки. Некоторые из них разрастаются очень сильно, возникает неправильное развитие тканей и развивается рак.
Предраковые поражения принимают форму доброкачественных аденом. Их удаление эффективно предотвращает образование инвазивного рака (когда клетки опухоли распространяется за границы пораженного участка). Прогноз лечения на этой стадии очень хороший — вероятность выздоровления пациента высока и превышает 80%.
Если поражение расположено в правой половине ободочной кишки, то может появиться тупая боль в нижней части живота и темный стул.
Если рак развивается в левой половине толстой кишки, то появляются изменения в работе кишечника: диарея, запоры, боль при дефекации.
Когда рак прогрессирует, у пациента может развиться анемия, быстрая потеря веса, появляется сильная слабость.
Боль может также затрагивать органы, в которые проникает опухоль — влагалище, мочевом пузыре, простате, матке.
В связи с тем, что тревожные симптомы появляются довольно поздно, врачи рекомендуют регулярно проводить скрининг — один раз в год анализ на скрытую кровь в кале и один раз в 10 лет колоноскопию. Это дает возможность одновременного удаления аденоматозных полипов, что предотвращает их преобразование в злокачественную опухоль или уже существующую опухоль на ранней стадии.
Профилактика рака толстой кишки
На протяжении десятилетий ученые пытались определить влияние экологических и генетических факторов на частоту развития злокачественных новообразований. Согласно текущему состоянию знаний, около 80-90% из них связаны с внешними факторами окружающей среды. Эпидемиологические исследования показали, что курение, употребление алкоголя и плохое питание, провоцируют развитие онкологии.
Ученые сходятся во мнении, что колоректальный рак (рак толстой и прямой кишки) связан с питанием и его развитие в инвазивную форму обычно длится 10-20 лет. Это довольно длительный период, чтобы успешно использовать методы профилактики.
1. Как указывалось выше, колоноскопия поможет обнаружить рак толстой кишки на ранней стадии. Но, чтобы этот способ действительно был эффективен, исследование следует проводить не реже одного раза в 10 лет.
2. Курение увеличивает риск развития колоректального рака на 50-70%. Хотите избежать этого заболевания — попрощайтесь с вредной привычкой.
3. Оказывается, сидячий образ жизни может способствовать развитию рака толстой кишки. На основании 43 исследований, в которых приняли участие почти 70 тысяч человек ученные пришли к выводу — у мужчин увеличивается риск рака толстой кишки на 61%, если они ежедневно сидят более 9 часов.
4. Риск развития рака пропорционален степени ожирения. Увеличение индекса массы тела в 2 раза увеличивает вероятность заболевания на 7%. Интересно, что ожирение — фактор, влияющий на развития рака толстой кишки как у мужчин, так и у женщин, но в случае с мужчинами эта взаимосвязь выражена сильнее.
Избыток жира вызывает повышенную резистентность к инсулину, а также усиливает воспалительные процессы в организме — это причины, которые могут стимулировать развитие опухоли.
5. Научные исследования показывают, что систематические тренировки значительно снижают заболеваемость. Международное агентство по изучению рака считает — люди, которые регулярно и интенсивно тренируются снижают риск развития рака на 25% в сравнении с теми, кто ведет неактивный образ жизни.
6. Чрезмерное употребление насыщенных жиров, которые в основном присутствуют в продуктах животного происхождения — фактор, повышающий риск развития колоректального рака. Исследование, в котором приняли участие 130 тыс. человек, указало, что риск заболевания уменьшился на 20% среди тех, кто снизил в рационе потребление животного жира.
7. Китайские ученые пришли к выводу — потребление жирной рыбы, а это, как известно, ценный источник омега-3 жирных кислот, снижает риск заболевания на 12%.
8. Фолиевая кислота, содержащаяся в свежих фруктах и зеленых овощах, играет важную роль в поддержании стабильности ДНК. Результаты эпидемиологических исследований показывают, что фолиевая кислота в виде добавки значительно снижает риск развития рака толстой кишки.
В Беларуси в 2018 году выявлено 5415 новых случаев колоректального рака (злокачественная опухоль толстой кишки). В 45% из них опухоль диагностирована на III и IV стадиях, что снижает шансы на выживаемость и качество жизни после оперативного лечения. Рост заболеваемости связывают со старением населения и культурой нашего питания.

Фото: Виталий Гиль, 24health.by
Как проверяться и что исключить из питания?
Слышал, что наиболее значимых успехов в диагностике и лечении рака кишечника достигли в Японии, один из ключевых факторов — обязательный скрининг по уникальному иммунохимическому тесту на гемоглобин и трансферрин в кале. Можно в Минске сделать такой тест?
Скрининг хорош тем, что позволяет выявить злокачественные опухоли и предопухолевые заболевания у бессимптомных лиц. Также есть исследования, которые показывают снижение частоты послеоперационных осложнений у пациентов, поскольку заболевание выявлено на более ранней стадии.
Этот рак можно предотвратить, так как практически 90% злокачественных опухолей толстой кишки возникают из доброкачественных полипов. Это происходит не сразу, может пройти 5−10 лет. Трансформация в рак зависит от размера полипа. Риск увеличивается, если полип больше 1 см, а полип около 4 см в 90−100% случаев перерастет в раковую опухоль.
Немаловажную роль играет наследственная предрасположенность.
В нашей стране скрининг проводится пациентам с 50 лет, так как основная масса злокачественных заболеваний кишечника возникает после этого возрастного порога и достигает пика после 70 лет. Но в последнее время в странах Европы, Северной Америки планка снижена до 45 лет, поскольку наблюдался прирост заболеваемости раком толстой кишки у молодых людей. Поэтому международные рекомендации для профилактики заболевания советуют пройти тест на скрытую кровь и колоноскопию в 45 лет. Если все хорошо, то следующая колоноскопия выполняется через 5−10 лет, а тест кала на скрытую кровь — раз в два года. Если же были обнаружены полипы, врач определит тактику наблюдения и кратность обследования.
Продолжение работы скрининговой программы ожидается и в следующем году.
От редакции: иммунохимический тест на скрытую кровь проводится в РНПЦ онкологии и медицинской радиологии, онкодиспансерах, некоторых поликлиниках, больницах, медицинских коммерческих лабораториях.
У меня язвенный колит. Достаточно ли раз в полгода сдавать анализы (в т.ч. на кальпротектин и скрытую кровь) и раз в год осматриваться у проктолога, чтобы предотвратить онкопатологию? Какое питание желательно?
— Язвенный колит — это одно из предраковых заболеваний, чем дольше человек им болеет, тем выше риск развития рака толстой кишки. Если язвенным колитом поражена вся толстая кишка, то развитие рака можно ожидать в течение 5−8 лет, если поражен левый фланг и прямая кишка, этот период может растянуться на более длительный срок.
Одного анализа крови на кальпротектин недостаточно. Нужно обязательно выполнять колоноскопию с биопсией из различных частей слизистой толстой кишки. Кратность обследования зависит от активности процесса заболевания и лечения. Пациентам с низкой активностью процесса колоноскопия рекомендуется раз в 3−4 года, при активном процессе — раз в год.

Фото: Александра Квиткевич, TUT.BY
Мне 36 лет. Необходимо ли проверять кишечник, если есть хронический гастрит?
— Риск развития злокачественной опухоли толстой кишки у молодых людей может быть связан с генетическими факторами. В группе риска находятся лица, у чьих родственников в молодом возрасте были опухоли толстой кишки, женской репродуктивной системы, полипы в кишечнике, рак в 2−3 поколениях, воспалительные заболевания толстой кишки. Им необходимо следить за собой более внимательно.
В целом, обследовать кишечник стоит при изменении характера стула (запоры, диарея), появлении крови и слизи в кале, беспричинной слабости и потери веса, дискомфорте в брюшной полости.
Сам по себе хронический гастрит не является фактором риска развития рака кишечника.
Слышал, что хеликобактер вызывает рак кишечника. Я уже несколько раз его пролечивал, но снова и снова заражаюсь. Как быть, если я веду активную сексуальную жизнь (эта бактерия передается через поцелуи)?
— Бактерия Хеликобактер пилори может вызвать рак желудка, но не кишечника. Чтобы исключить рецидивы болезни, нужно более тщательно пролечиться у гастроэнтеролога, возможно, провести дополнительные обследования. Сейчас хеликобактерную инфекцию лечат достаточно успешно.
Геморрой может быть предвестником колоректального рака?
— Сам по себе геморрой не приводит к раку толстой кишки. Но иногда под его симптомами может скрываться опухоль прямой кишки. Зуд, боли, жжение в заднем проходе, выделение крови могут быть симптомами не только геморроя, но и опухоли толстой кишки.
Может ли сидячий образ жизни спровоцировать развитие рака прямой кишки?
— Наряду с злоупотреблением алкоголем, курением, чрезмерным употреблением красного мяса малоподвижный образ жизни — фактор риска колоректального рака.
Запор, вздутие, диарея, множественные полипы: что делать?
Я беременна (28 недель). Последние полтора месяца наблюдаю устойчивые запоры от 3 до 6 дней. При этом не хочется есть и нет позывов в туалет. Стул и аппетит налаживаются только когда ем в больших количествах слабящую пищу. В анамнезе есть гипотериоз, аутоиммунный тиреоидит с медицинской компенсацией эутироксом. Стоит ли бить тревогу и как обследоваться после родов?
— Во-первых, нужно рассказать про эти жалобы своему акушеру-гинекологу. Если данные симптомы сохраняются после родов, необходимо выполнить колоноскопию. Развитие опухолей в период беременности — серьезная проблема. В нашей практике бывают случаи, когда одновременно в операционной акушеры-гинекологи принимают роды, а онкологи-хирурги удаляют злокачественные образования.
В 2011 году в 33 года у меня был диагностирован множественный полипоз кишечника, два полипа оказались злокачественными (2 ст.). Была тотальная резекция кишечника, сложная операция, колостому не вывели. Генетический анализ показал наличие мутации BRCA1. В оставшихся 60 см толстого кишечника ежегодно появляются полипы (в этом году — 23). Можно что-то сделать для замедления такого интенсивного роста, для профилактики?
Пока стопроцентных методов профилактики не существует. При синдроме Линча, к примеру, пациентам назначают ежедневный прием аспирина (ведутся исследования по определению наиболее эффективной дозы).
Обследование и динамическое наблюдение пациентов с семейным аденоматозным полипозом и синдромом Линча проводятся с 14−15 летнего возраста.
Моей маме 80 лет. Хронические болезнь Паркинсона и гипертония. В последний год для освобождения кишечника два раза в неделю принимает лактулозу. С августа 2019 года стало беспокоить вздутие живота: держится по 4−5 часов, проходит, затем повторяется. Черный хлеб, молочное, бобовые практически не употребляет. Все показатели в норме, УЗИ новообразований не показало. Может ли быть регулярное долгое вздутие кишечника признаком онкологического заболевания? Можно ли обойтись без колоноскопии?
— Такие жалобы не всегда можно списать на возраст. Поэтому если вздутия продолжаются, следует обследоваться. Анализ крови и УЗИ не всегда могут указать на патологию. Поэтому колоноскопию необходимо пройти. Сейчас в ряде случае эта процедура выполняется под анестезией. Если есть противопоказания к анестезии, тогда можно выполнить ирригоскопию (рентгенологическое исследование толстой кишки). Но этот метод тоже не всегда позволяет хорошо ее исследовать.
Мне 46 лет. В декабре 2018 года по причине кишечной непроходимости была удалена подвздошная часть кишечника. На сегодняшний день остается диарея средней степени тяжести. Режим питания соблюдаю, плюс Нутриэн Стандарт. Вес не набираю. Возможно ли развитие рака в связи с неоднократным вмешательством и диареей?
— Прямой связи между неоднократным вмешательством, диареей и развитием рака кишечника нет. Нужно искать причины самой диареи. Это может быть связано как с удалением большого участка тонкой кишки, так и с другими проблемами. Необходимо проконсультироваться у терапевта и гастроэнтеролога, выполнить колоноскопию.
Мне 50 лет. После смерти близкого человека на нервной почве ела много сладостей. Начался метеоризм, диарея, присоединился геморрой, периодически появляется слизь в кале плотного белого цвета. Показатели общего анализа крови и биохимии в норме, слегка повышены лейкоциты. Что это может быть и как избавиться?
— Многие полипы и опухоли вырабатывают слизь в чрезмерном количестве. Поэтому слизь в кале — серьезный симптом, который нельзя оставлять без внимания. При таких жалобах показана колоноскопия. По ее результатам назначат лечение.
— Мне 33 года. Последние несколько лет испытываю дискомфорт в нижней правой части живота (будто надувается шар и начинается газообразование). Эти легкие боли в основном зависят от приема пищи. УЗИ брюшной полости в норме, в желудке — легкая эрозия. Раньше данный дискомфорт проявлялся 1−2 раза в неделю, теперь сильные газообразования каждый день. С чем это связано? К кому обращаться за лечением?
— Избыточное газообразование каждый день — тревожный сигнал. Необходимо обратиться к хирургу, пройти колоноскопию.
Есть ли альтернатива колоноскопии?
Колоноскопия показала, что у меня эрозивный проктосигмоидит. Анализ на скрытую кровь отрицательный. Кальпротектин - 60,6. После лечения месалазином — кальпротектин-10. Обязательно ли делать контрольную колоноскопию? Насколько анализ на кальпротектин информативен?
— В данном случае повторную колоноскопию с биопсией делать обязательно. Одного анализа на кальпротектин недостаточно. Если проблемы с толстой кишкой сохраняются, необходимо повторно обратиться к проктологу, гастроэнтерологу, которые определят кратность обследований.
Мама второй месяц переживает ужасные боли внизу живота/в кишечнике. Ей рекомендовали колоноскопию. Она несколько раз пыталась подготовиться к процедуре, но по состоянию здоровья не смогла пропить и половину дозы. Есть ли альтернатива подготовки к колоноскопии? Как попасть к вам на прием, чтобы понять причину болей?
— Некоторым пациентам тяжело принимать сильные слабительные перед колоноскопией. Поэтому их готовят при помощи очистительных клизм и определенной диеты за несколько дней до процедуры (переход на более жидкое питание, прием вазелинового, касторового масла). О методах подготовки более подробно нужно поговорить с терапевтом.
Чтобы записаться к нам на прием, нужно позвонить в колл-центр РНПЦ: +375 17 389−99−00,+375 17 389−99−10.
В РНПЦ есть консультативно-поликлиническое отделение, куда можно обратиться по направлению и самостоятельно как с наличием онкозаболевания, так и с подозрением на него. Работает два кабинета, где принимают врачи-онкопроктологи и я консультирую.
Что делать после операции?
Брату 47 лет. Диагноз — стенозирующий рак сигмовидной кишки. Хроническая обтурационная кишечная непроходимость. Множественные метастазы в печень, по брыжейке, отсевы по брюшине малого таза. Стадия 4. В марте 2020 года была проведена операция в Могилеве: паллиативная передняя резекция, биопсия печени, дренирование малого таза. Проходит второй курс химиотерапии. После операции появились боли в плечах. Часто повышается температура (до 37,5). Сбивать ли ее? Стоит ли принимать обезболивающие? Что посоветуете с физическими нагрузками в период реабилитации?
— Обо всех новых симптомах, которые появляются во время проведения химиотерапии, нужно сообщать лечащему врачу, химиотерапевту. Существуют препараты, которые могут снизить риски и выраженность побочных эффектов лечения. Температура, боли в мышцах нередко могут возникать при химиотерапии. Можно самостоятельно принимать жаропонижающие (парацетамол), если температура тяжело переносится. Физические нагрузки нужны, но они должны быть соразмерны состоянию. Показаны пешие прогулки, легкие пробежки, велосипед.
В 2015 году была резекция сигмовидной кишки с наложением кишечного анастомоза. Какие контрольные анализы и исследования рекомендуете в дальнейшем и с какой периодичностью? Не вредны ли умеренные физические нагрузки: велосипед, легкое качание пресса? Насколько прочен этот сшитый участок (анастомоз)?
— Через 5 лет о прочности сшитого участка переживать не стоит: как правило, осложнения возникают в ближайший послеоперационный период. Физические нагрузки, в том числе велосипед, легкие нагрузки на пресс не противопоказаны, наоборот, активность — это хорошо, если человек нормально себя чувствует.
Лечение и дальнейшее наблюдение за онкопациентами проходит по определенных алгоритмам, в которых четко определены и сроки обследования.
Колоноскопия выполняется через 1 и 3 года после удаления первичной опухоли, далее каждые 5 лет с целью выявления повторной опухоли или удаления обнаруженных полипов толстой кишки. При выявлении полипов колоноскопия выполняется ежегодно. Если до операции толстая кишка была обследована не полностью (когда опухоль препятствует осмотру ее вышележащих отделов), процедуру нужно выполнить в ближайшие 2−3 месяца после хирургического лечения.
После лечения опухолей толстой кишки в первый год 2 раза в год проводится УЗИ или КТ органов брюшной полости и таза, раз в год КТ или рентген легких.
Рентген легких и УЗИ органов брюшной полости нужно продолжать делать раз в год. Это связано с тем, что легкие и печень — первые органы, куда может метастазировать опухоль.
Также исследуются онкомаркеры, в частности раково-эмбриональный антиген (РЭА): первый-второй годы — 1 раз в 3 мес, третий-пятый — 1 раз в год. Если показатель после хирургического лечения повышается, это сигнал врачам, что пациента нужно более детально обследовать.
Мероприятия по обследованию четко прописаны, и врачи-онкологи должны сообщать пациентам об этом. Первые пять лет после операции пациенты находятся под строгим контролем.
В августе 2019 года папе удалили злокачественную опухоль толстого кишечника. Наследуется ли этот рак? И как мне обследоваться в таком случае?
— Имеет значение, заболел ли отец раком кишечника в молодом возрасте, были ли у других родственников опухоли толстой кишки и иных органов, полипы в кишечнике. Чтобы исключить семейный аденоматозный полипоз и синдром Линча, можно пройти молекулярно-генетическое исследование. Если же отец заболел в позднем возрасте, тогда нужно следовать стандартным рекомендациям: в 45 лет пройти колоноскопию и тест на скрытую кровь в кале.
Какие ограничения будут после оперативного лечения рака кишечника?
— Имеет значение локализация опухоли. Если она справа, после операции пациенты быстро восстанавливаются и в большинстве случаев ведут обычный образ жизни. Более серьезные последствия возникают при удалении опухоли прямой кишки: у пациентов возникает синдром низкой передней резекции: более частые позывы в туалет и более длительные опорожнения. Придется тщательно подбирать продукты для регуляции деятельности кишечника.
В толстой кишке происходит всасывание воды и формирование плотных каловых масс. Поэтому при ее полном удалении возникает диарея, происходят большие потери жидкости, из-за чего возможны проблемы с почечной и сердечно-сосудистой системой. В данном случае придется тщательно следить за водным балансом, осторожно принимать препараты по купированию диареи.
Читайте также: