Как называется метастаз рака желудка в пупок
Что такое метастаз Крукенберга? Эта патология является вторичным раком. Поражает только женское население, потому что обнаруживается в яичниках. Представляет собой скопление атипичных клеток, которые делятся и формируют вторичную опухоль. Среди злокачественных новообразований яичников занимает третье место после эпителиальной и эмбриональной формы рака. Служит неблагоприятным признаком, сообщая о распространении первичного злокачественного образования и о 3-4 степени процесса.
Причины
Рак Крукенберга является метастатическим раком яичника. Метастаз циркулирует из органов брюшной полости, чаще всего желудка. В редких случаях первичным очагом могут служить молочные железы, щитовидная железа или матка.
Механизмы развития патологии
Первичная опухоль становится активным патологическим очагом, который кровоснабжается и обеспечивается питательными веществами. При этом клетки неудержимо делятся и могут отпочковываться. Нередко ни попадают в кровеносную и лимфатическую системы организма. С током этих физиологических жидкостей злокачественные клетки разносятся в другие органы и развиваются вторичные опухоли. Метастаз Крукенберга чаще локализуется в обоих яичниках. Опухоль начинает прогрессировать и служить источником новых метастазов.
Существует 4 стадии онкопроцесса:
- 1 стадия - поражается один яичник.
- 2 стадия - в процесс вовлечен один или оба яичника и окружающая клетчатка таза.
- 3 стадия - опухоль обнаруживается в одном или обоих яичниках, а также имеются метастазы на брюшине малого таза или забрюшинных лимфатических узлах.
- 4 стадия - рак охватывает оба яичника и служит источником для новых метастазов в другие органы.
Метастазы Вирхова, Крукенберга, Шницлера и сестры Жозеф при раке желудка
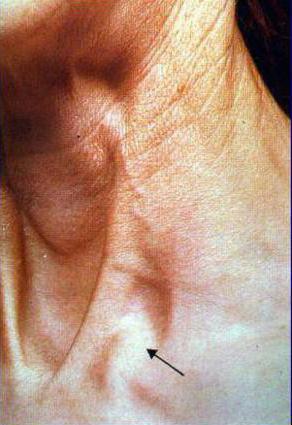
Метастаз Вирхова - распространяется с током лимфы через грудной лимфатический проток и локализуется в левой надключичной области. Хорошо прощупывается при осмотре.
Метастаз Крукенберга локализуется в яичниках. Метастаз Шницлера располагается в клетчатке малого таза и пальпируется при пальцевом исследовании прямой кишки. Метастаз сестры Жозеф локализуется в пупке.
Симптомы и лечение метастаза Крукенберга
Метастаз Крукенберга локализуется в яичниках, которые являются эндокринными органами, продуцирующими гормоны. Происходит сбой. Изменение гормонального фона проявляется рядом симптомов:
- снижение либидо и невозможность испытывать оргазм (фригидность);
- повышение потоотделения;
- перепады настроения;
- появление оволосения по мужскому типу (появление усиков, волосы на животе, груди, спине) и изменение тембра голоса на более низкий;
- нарушение менструального цикла (менструации могут быть обильными или скудными, наблюдаются внеочередные кровянистые выделения из влагалища);
- часто агрессию опухоли провоцирует наступление менопаузы.
Женщина также может испытывать дискомфорт и боли внизу живота, которые беспокоят в покое или во время полового акта, а также накануне менструаций. В некоторых случаях наблюдается нарушение процесса мочеиспускания и проявляется расстройство в виде цистита. Опухоль может сдавливать окружающие органы. Степень проявления симптомов зависит от размеров опухоли, возраста, общего состояния женщины и наличия сопутствующей патологии.
Перечисленные симптомы обязательно сопровождаются проявлениями первичного рака.
При онкологической патологии желудка наблюдаются симптомы:
- отрыжка с гнилостным запахом;
- тошнота и рвота;
- тяжесть в желудке;
- вздутие живота;
- боль в эпигастральной области;
- асцит - скопление жидкости в брюшной полости.
Когда процесс переходит на брюшину, она начинает продуцировать жидкость, объем которой может достигать до 10 литров. Ее можно обнаружить в плевральной полости, что проявляется дыхательной и сердечно-сосудистой недостаточностью.
Любой раковый процесс приводит к истощению организма, потому что требует усиленной борьбы иммунной системы с ним, а также требует энергообеспечения питательными ресурсами для своего роста.
Симптомы раковой кахексии (истощения)
Существуют следующие признаки нарушения:
- общая слабость, быстрая утомляемость;
- повышение температуры тела в пределах 37,3-37,5 градусов;
- значительная потеря массы тела за короткий промежуток времени;
- ухудшение аппетита или его отсутствие;
- извращение вкуса;
- расстройство пищеварения.
Диагностика метастаза Крукенберга
Очень часто выявление отдаленных метастазов предшествует обнаружению рака желудка. При этом процесс может протекать уже в запущенной стадии (3-4). основные методы диагностики:
- Выявление жалоб и изучение истории развития заболевания. Необходима детализация симптомов, когда началось, с чем связано, есть ли другие симптомы со стороны желудочно-кишечного тракта.
- Осмотр. Гинекологическое исследование с использованием зеркал, бимануальное исследование (двумя руками). Можно обнаружить округлые образования с гладкой поверхностью и безболезненные. Обязательно осматриваются молочные железы и регионарные (близлежащие лимфатические узлы). Пальцевое исследование прямой кишки с целью выявления метастаза Шницлера.
- Ультразвуковое исследование органов малого таза с наполненным мочевым пузырем, так лучше визуализируются придатки. Позволяет быстро определить патологический очаг, его форму, размеры и степень распространения. Существует метод УЗИ с биопсией.
Лечение метастаза Крукенберга
Объем лечебных мероприятий определяет врач онколог или онколог-хирург. Необходимо учитывать возраст пациента, степень тяжести и стадию заболевания. Если операция пациентке противопоказана, то прибегают к курсам химио- и лучевой терапии, а также устранение болевого синдрома наркотическими анальгетиками (паллиативная терапия).
Оперативное лечение является очень сложным и тяжелым для пациента, потому что проводится в несколько этапов.
- Ликвидация первичного очага с окружающей клетчаткой и лимфатическими узлами. Если это удаление желудка, то конечным этапом такой операции будет наложение гастростомы.
- Удаление яичников. Детородный возраст не учитывается, потому что стоит вопрос о жизни пациентки. Если поражен только один яичник, то второй удаляют для профилактики, потому что появление в нем метастаза Крукенберга - лишь вопрос времени.
Удаленные органы отправляют на гистологическое исследование, чтобы понять природу опухоли, истоки ее произрастания.
После оперативного лечения назначают курс химио- и лучевой терапии для профилактики повторного новообразования и с целью борьбы с оставшимися в организме злокачественными клетками.
Реабилитация пациенток после лечения направлена на психологическую помощь, проведение иммуностимулирующей терапии, общеукрепляющем лечении, соблюдении режима питания, сна и отдыха. Если имеется гастростома, то необходим надлежащий уход за ней. В этот период особенно важна поддержка близких.

Прогноз
К сожалению, неутешительный. По данным медицинской статистики, смертность в первый год заболеваемости составляет 95 %. Но известны случаи пятилетней выживаемости - 1 % заболевших. Причина такой суровой статистики из-за запущенного состояния первичного злокачественного очага.
Профилактика метастаза Крукенберга
В нашей стране менталитет граждан не позволяет своевременно обращаться за медицинской помощью. Медицина у нас в большей степени бесплатная, но существуют кабинеты диспансеризации. Поликлиники активно приглашают прикрепленное население пройти диспансеризацию. Она направлена на все слои населения и позволяет выявить признаки начальных стадий заболевания и своевременно начать лечение. Плановые осмотры у гинеколога также позволяют выявить отклонения в женском организме. У лиц, страдающих заболеваниями желудка, необходимым является плановое проведение фиброгастродуоденоскопии, потому что есть риск развития рака желудка.
Предупредить вторичный рак яичника можно только путем регулярного обследования своего организма.

Пути метастазирования рака желудка
Рак желудка метастазирует несколькими путями: лимфогенным, гематогенным и контактным. Он может прорастать в поджелудочную железу, брыжейку ободочной кишки, печень и довольно редко - в брюшную стенку. В случае прорастания опухоли сквозь серозную оболочку органа метастазы выявляют на висцеральном листке брюшины.
Если опухоль проросла серозную оболочку желудка, то раковые клетки могут в дальнейшем имплантироваться и на париетальной брюшине. Париетальные метастазы часто приводят к карциноматозу брюшины или же раковому перитониту. Однако доминирующее значение имеет именно лимфогенный путь метастазирования рака желудка.
От желудка лимфа оттекает по трём основным коллекторам:
I.По первому из них происходит отток лимфы с правой половины желудка. Начальная группа лимфатических узлов, где находят метастазы, находится в малом сальнике, вторая – в гастро-пакреатической связке, а третья – в области брюшного отдела аорты.
II.По второму пути лимфа из нижней части желудка оттекает в лимфатические узлы, которые располагаются у большой кривизны в желудочно-ободочной связке. Далее находится следующая часть второго коллектора – это забрюшинные лимфоузлы и образования брыжейки тонкого кишечника.
III.Отток лифы от желудка происходит и по третьему пути, который начинается в области пилорического отдела органа со стороны малой кривизны. Первые узлы этого пути расположены в углу, сверху двенадцатиперстной кишки. Некоторые авторы выделяют и третий коллектор, по которому происходит отток лимфы от дна желудка, части большой кривизны и его стенок. Первые лимфатические узлы этого пути находятся в желудочно-селезёночной связке, а вторые – в воротах селезенки.
Продолжительность жизни пациента после выполнения радикальной операции во многом зависит от того, были ли поражены метастазами лимфатические узлы. После оперативных вмешательств у 55% пациентов выявляют метастазы в лимфоузлах, а во время гистологического исследования атипичные клетки в узлах находят в 77% случаях.
Знание путей оттока лимфы и расположения регионарных лимфатических узлов чрезвычайно важно для правильного оперирования желудка, которое должно выполняться с соблюдением основных онкологических принципов. В противном случае рецидивы опухоли и метастазы будут появляться у прооперированных пациентов гораздо раньше и значительно чаще.
Рак желудка. Метастазы во внутренние органы
Для прогноза выживаемости эти метастазы рака желудка во внутренние органы очень важны. Их находят чаще всего тогда, когда опухоль становится неоперабельной. В 30% случаев метастазами поражается печень. Лёгкие и поджелудочная железа подвержены воздействию желудочных метастазов в гораздо меньшей степени. Исключительно редко они встречаются в селезёнке, почках, костях и надпочечниках. Патогистологическое исследование показывает, что в 19% случаев определяются метастазы в парааортальных лимфатических узлах, в 0,18% в паховых узлах и в 3,3% пациентов поражаются внутренние органы.
Однако существуют и отдалённые метастазы рака желудка, которые представляют определённый интерес:
c. Вирховский метастаз;
d. метастаз сестры Джозефины.
Метастаз Шницлера представляет собой новообразование, которое возникло вследствие миграции атипичных клеток из опухоли желудка в параректальную клетчатку. Его можно определить при пальцевом исследовании прямой кишки. Хирург находит в клетчатке возле rectum опухолевидное образование плотной консистенции. Клиническая картина заболевания в чём-то напоминает парапроктит.
Для уточнения диагноза выполняют трансректальное ультразвуковое исследование, во время которого производят пункцию узла и отправляют материал в гистологическую лабораторию. После верификации опухоли устанавливают окончательный диагноз.
Каково топографо-анатомическое обоснование образования метастаза Шницлера? Дело в том, что в тазу располагаются 3 группы лимфатических узлов:
A.Первая группа расположена по ходу подвздошных артерий. Они принимают лимфу от ягодиц, нижних конечностей и стенок живота.
B.Вторая группа узлов располагается по ходу внутренней подвздошной артерии. Они этой группы собирают лимфу от тазовых органов и нижнего этажа брюшной полости.
C.В крестцовых лимфоузлах аккумулируется лимфа от прямой кишки задней стенки таза.
Все они имеют хорошо выраженные прямые связи, что обусловливает возможность распространения опухолевых клеток при злокачественных опухолях желудка в лимфатические узлы, которые расположены в клетчатке или пузырно-прямокишечного, или же прямокишечно-маточного углублений.
Прогноз при наличии метастаза Шницлера
Следует понимать, что метастаз Шницлера – это признак запущенного рака желудка. Если его выявляют, то можно говорить о 4-й стадии заболевания. Шансы на полное выздоровление имеет лишь 1,4% пациентов.
Пятилетняя выживаемость пациентов, у которых рак желудка находится в четвёртой стадии, не превышает 5%, а до десяти лет не доживает практически никто. Метастаз Шницлера является неблагоприятным вариантом течения заболевания.
Таким образом, раковые клетки из желудка могут распространяться разными путями. В большинстве случаев диагностируются запущенные формы заболевания. При наличии метастаза Шницлера патологический процесс находится в четвёртой стадии развития.
Способность к метастазированию — одна из основных особенностей злокачественных опухолей, которая, собственно, и делает их смертельно опасными. Раковые клетки способны отделяться от первичного очага, проникать в кровеносные или лимфатические сосуды и распространяться в различные части тела, давая начало новым очагам.
Течение большинства онкологических заболеваний принято делить на пять основных стадий, их обозначают цифрами 0, I, II, III, IV. Рак желудка с метастазами — это рак четвертой стадии. В классификации TNM буква M обозначает отдаленные метастазы. Она может принимать два значения:
- M0 — отдаленных метастазов нет, в таких случаях будет диагностирован рак желудка 0, I, II или III стадии.
- M1 — отдаленные метастазы имеются. В таких случаях диагностируют рак IV стадии.
Как часто диагностируют рак желудка с метастазами?
Так как на ранних стадиях опухоль не имеет симптомов, либо маскируется под другие заболевания (например, гастрит), зачастую она диагностируется на поздних стадиях. Примерно у четырех пациентов из пяти на момент постановки диагноза опухоль уже успела распространиться в организме. Это американская статистика, в России дела обстоят не лучше.
Так как с появлением отдаленных метастазов прогноз резко ухудшается, крайне актуален вопрос ранней диагностики рака желудка. Для этого применяются скрининговые исследования, в частности, гастроскопия. Наиболее удачный пример массового скрининга можно наблюдать в Японии: при высокой распространенности рака желудка в этой стране смертность от него ниже, чем во многих западных странах. Этого удалось добиться благодаря тому, что у многих больных опухоль обнаруживают на ранних стадиях.
Почему рак желудка метастазирует?
В процессе метастазирования принимают участие многие молекулярные механизмы, в современных знаниях о них остается еще немало пробелов. Известно, что злокачественные опухоли желудка развиваются из особых стволовых клеток. Некоторые подтипы стволовых клеток делают рак более склонным к метастазированию.
В общих чертах процесс метастазирования происходит следующим образом:
Даже после того как пациент прошел курс лечения, и наступила ремиссия, в организме могут остаться некоторые микроскопические метастазы. Со временем они способны стать причиной рецидива.
В какие органы метастазирует рак желудка?
В 2016 году группой ученых из Германии, Швеции и Финляндии было проведено исследование, по результатам которого были названы наиболее распространенные места локализации метастазов рака желудка:
- Печень — 48%.
- Брюшина — 32%.
- Легкие — 15%.
- Кости — 12%.
Локализация метастазов зависит от типа опухоли. Так, при раке кардии (места перехода пищевода в желудок) у мужчин опухолевые клетки чаще распространяются в легкие, нервную систему и кости. Опухоли в других частях органа склонны метастазировать в брюшину. Перстневидноклеточный рак чаще метастазирует в брюшину, кости и яичники, реже — в легкие и печень. В печени и брюшине обычно обнаруживают одиночные метастазы, в то время как метастазы в легких часто сочетаются с метастазами в печени.
Симптомы
Зачастую первые симптомы рака желудка появляются именно на поздних стадиях, когда уже произошло метастазирование. Симптомы зависят от того, в какой орган распространились раковые клетки:
- В брюшине: боли в животе, увеличение живота за счет скопления внутри жидкости (асцит), потеря аппетита, беспричинное сильное снижение веса.
- В печени: потеря аппетита и снижение веса, окрашивание мочи в темный цвет, увеличение живота, желтуха, боль в верхней части живота справа (под правым ребром), тошнота, рвота, повышенная потливость.
- В легких: боль в грудной клетке, упорный хронический кашель, примесь крови в мокроте, хрипы, одышка, снижение веса.
- В костях: боли, патологические (от небольшого усилия) переломы.
- В головном мозге: головные боли, тошнота, рвота, слабость, онемение в руках и ногах, нарушение координации движений, расстройства личности и поведения, речи, глотания, недержание мочи и стула.
Все эти симптомы могут быть вызваны другими заболеваниями.
Как диагностируют метастазы рака желудка?
Для поиска метастазов при раке желудка прибегают к следующим методам диагностики:
- Компьютерная томография хорошо обнаруживает метастазы в костях, но может также показать очаги и в мягких тканях.
- МРТ — безопасное исследование с применением магнитного поля, которое помогает обнаруживать метастазы в мягких тканях. В этом плане она точнее, чем КТ.
- Позитронно-эмиссионная томография — исследование, во время которого в организм вводят особую метку — безопасный радиоактивный сахар. Так как опухолевые клетки активно размножаются и нуждаются в большом количестве энергии, они накапливают этот сахар, благодаря чему становятся видны на снимках, сделанных специальным аппаратом. Существуют аппараты, с помощью которых можно одновременно выполнять ПЭТ и КТ, это помогает получить более детальную картину.
- Рентгенографию грудной клетки применяют для поиска метастазов в легких.
- Иногда возникает необходимость в диагностической лапароскопии — процедуре, во время которой врач делает прокол в стенке брюшной полости и вводит внутрь инструмент с видеокамерой (лапароскоп). Это помогает оценить степень распространения опухоли, обнаружить вторичные очаги в брюшине, внутренних органах.
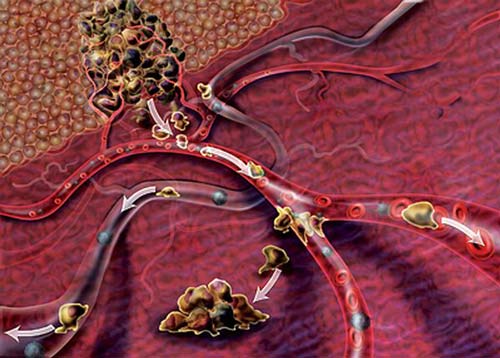
Можно провести биопсию метастатического очага. При изучении ткани под микроскопом, в ней обнаруживают опухолевые клетки, характерные для рака желудка. Для того чтобы подобрать оптимальное лечение, проводят молекулярно-генетический анализ на некоторые вещества-маркеры:
- HER2 — рецептор на поверхности клеток, который стимулирует их размножение. При раке активность HER2 может быть повышена.
- PD-L1 — белок, который может взаимодействовать с иммунными клетками и подавлять их активность. Его относят к классу веществ, называемых контрольными точками.
Методы лечения
Если обнаружены отдаленные метастазы, ремиссия, как правило, становится невозможна. Лечение носит паллиативный характер, оно направлено на сокращение размеров и замедление роста опухоли, продление жизни пациента, борьбу с симптомами. Но рак с метастазами — это еще не приговор. Современные онкологи все чаще говорят о нем как о временно хроническом заболевании. На какой бы период времени ни удалось продлить жизнь пациента — это в любом случае небольшая победа.
Иногда удается удалить часть желудка с опухолью — провести субтотальную резекцию. Если такая операция невозможна, и опухоль создает препятствие для пищи, возможен один из следующих вариантов лечения:
- Шунтирование: верхнюю часть желудка соединяют отверстием с тонкой кишкой.
- Стентирование: в месте сужения устанавливают каркас с сетчатой стенкой, он помогает восстановить просвет желудка.
- Гастростомия или еюностомия: отверстие из желудка или тонкой кишки выводят на кожу, через него можно вводить пищу.
- Разрушение опухолевой ткани лазером с помощью эндоскопа, введенного через рот.
При раке желудка применяют препараты: 5-фторурацил, капецитабин, карбоплатин, цисплатин, доцетаксел, эпирубицин, иринотекан, оксалиплатин, паклитаксел. Их назначают в разных комбинациях.
Облучение помогает сократить размеры опухоли, улучшить прохождение пищи, уменьшить боль. Применяются такие современные методы, как трехмерная конформная лучевая терапия, интенсивно-модулированная лучевая терапия. В них используются точные расчеты, которые помогают сконцентрировать излучение в области опухоли, минимально затрагивая здоровые ткани.
Иногда лучевую терапию сочетают с химиотерапией. Это помогает повысить эффективность лечения, но повышает риск серьезных побочных эффектов.
При раке желудка с метастазами могут быть назначены некоторые таргетные препараты и иммунопрепараты:
- Если опухоль является HER2-позитивной, назначают трастузумаб (герцептин).
- Рамуцирумаб (цирамза) блокирует VEGF — вещество, которое раковые клетки синтезируют, чтобы стимулировать рост новых сосудов и обеспечить себя кислородом.
- Пембролизумаб (кейтруда) — иммунопрепарат, блокатор контрольной точки PD-L1. Он снимает блок с иммунных клеток, в результате чего те начинают атаковать опухолевую ткань.
На поздних стадиях онкологических заболеваний многих пациентов беспокоят сильные боли. Адекватное обезболивание помогает улучшить качество жизни. Применяются как ненаркотические, так и наркотические анальгетики. При желудочных кровотечениях развивается анемия. Если уровни эритроцитов и гемоглобина в крови сильно снижаются, приходится прибегать к переливанию эритроцитарной массы.
Важно оценивать нутритивный статус пациента. Если организм не получает нужных веществ, и проблему не удается решить с помощью диеты и гастростомии, назначают парентеральное питание: растворы питательных веществ вводят внутривенно, в обход пищеварительной системы.
Справиться с побочными эффектами и комфортно перенести курс лучевой терапии, химиотерапии помогает поддерживающее лечение.
Для борьбы с метастазами в печени при раке желудка существуют некоторые специальные методы:
- Интраартериальная химиотерапия, когда химиопрепарат вводят непосредственно в сосуд, питающий опухоль. При этом можно сильно увеличить дозировку и добиться положительного эффекта, не боясь серьезных побочных эффектов.
- Химиоэмболизация. В печеночную артерию вводят эмболизирующий препарат в сочетании с химиопрепаратом. Эмболизирующий препарат состоит из эмболов — микросфер, которые перекрывают просвет мелких сосудов и нарушают поступление к опухоли кислорода, питательных веществ.
- Радиочастотная абляция. В узел в печени вводят тонкий электрод в виде иглы и подают на него радиоволны, которые уничтожают раковые клетки. При необходимости процедуру можно повторять.
Асцит — скопление жидкости в брюшной полости — возникает при раке желудка в результате поражения метастазами печени и брюшины. Бороться с этим состоянием можно разными способами:
- Ограничение потребления жидкости и соли, мочегонные препараты.
- Лапароцентез — процедура, во время которой в брюшной стенке делают прокол и выводят избыток жидкости. Можно установить специальный перитонеальный катетер для оттока жидкости.
- Хирургические вмешательства, направленные на профилактику скопления жидкости в брюшной полости: оментогепатофренопексия, перитонеовенозный шунт, деперитонизация стенок брюшной полости.
- Внутрибрюшинная химиотерапия для борьбы с метастазами брюшины.
Прогноз при раке желудка с метастазами
Пятилетняя выживаемость на 4 стадии рака желудка составляет 5%. Это означает, что только пять из ста пациентов, у которых было диагностировано заболевание, останутся живы спустя 5 лет.
В среднем спустя 3 месяца с момента диагностики рака желудка с метастазами в живых остается половина пациентов. Прогноз хуже, если рак распространился в кости и печень: при таких метастазах половина пациентов погибает в течение 2 месяцев.
Пупочные метастазы, также называемые узлом сестры Мэри Джозеф (SMJN), определяются как пупочный узел, связанный с передовыми метастатическими внутрибрюшными и тазовыми злокачественными новообразованиями. Считается, что пациент с пупочным метастазом имеет плохой прогноз. Ректальный рак, представляющий собой СМЖН, является редким явлением, особенно на ранней стадии и в раке прямой кишки среднего и низкого уровня.
Мы сообщаем о случае 70-летнего мужчины, у которого имеются пупочные метастазы, полученные из рака прямой кишки (10 см от анального края, T2N0).
Для рака прямой кишки с пупочным метастазом точные метастатические пути, а также критерий диагностики и лечения не очень ясны. Здесь мы рассмотрим литературу о раке прямой кишки и SMJN, чтобы углубить понимание этого заболевания.
Пупочные метастазы, также называемые узлом сестры Мэри Джозеф (SMJN), в основном связаны с передовыми метастатическими внутрибрюшными и тазовыми злокачественными новообразованиями [1]. В последние годы появляются эпизодические сообщения о пупочных метастазах. По общему признанию, пупочный метастаз подразумевает плохой прогноз, но до сих пор первичный диагноз опухоли, путь метастазов и лечение пупочных метастазов все еще неясны. Ректальный рак всегда может быть обнаружен аномальный метастаз, например, пупочный метастаз [2]. Здесь мы сообщаем о редком случае рака прямой кишки с метастазами в пупок, а также проводим существенный обзор литературы, относящейся к метастазам в пуповины от колоректального рака.
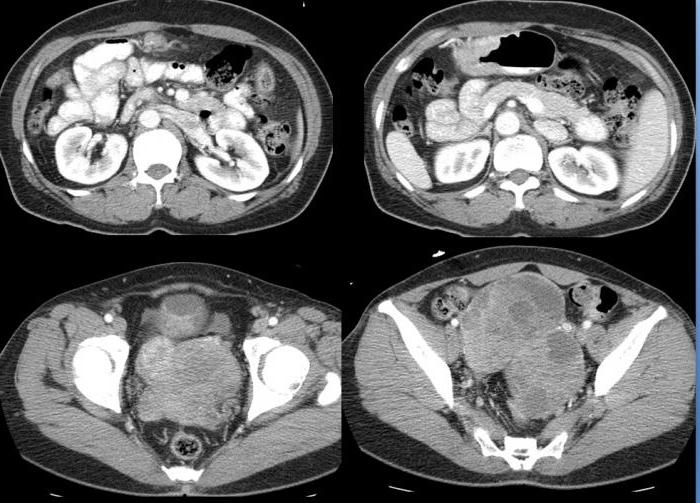
В октябре 2012 года 70-летний мужчина был принят в наш отдел, жалуясь на 5-месячную историю боли в животе, потере веса и запорах. Физическое обследование выявило жесткий, скалистый, болезненный, подкожный кусок, размером 4,0 × 4,0 см в пупочной области живота. Его анализы крови являются нормальными, за исключением явно повышенного уровня карциноэмбрионального антигена (5,4 нг / мл). Сканирование компьютерной томографии Epigastrium показало, что в пупочной области была определена нечеткая масса размером 3,0 × 4,0 см (рисунок 1). Биопсия сердечной иглы продемонстрировала умеренно дифференцированную аденокарциному (рис. 2). Увеличенная магнитно-резонансная томография с тазобедренным суставом выявила неправильное сгущение передней ректальной стенки, стеноз полости кишечника и поражение кишечника, составляющее около 40 мм, с поражением около 86 мм от нижнего края ануса (усиленное усиленное сканирование, рисунок 3). Общая колоноскопия продемонстрировала аденокарциному прямой кишки на расстоянии 10 см от анального края (рис. 4). Ректальное эндоскопическое ультразвуковое исследование показало, что эта ректальная опухоль проникает в мышечную структуру (рис. 5); согласно классификации TNM, это рак прямой кишки стадии I (T2N0). Пациенту также подверглись гастроскоп (рис. 6) и сканирование грудной компьютерной томографии, и оба они были отрицательными. Конечным диагнозом была ректальная карцинома с пупочным метастазом. После обсуждения наша междисциплинарная команда посчитала, что этот пациент должен принять операцию и последующую системную химиотерапию. Пациент отказался от дальнейшего лечения и выписался из больницы.
Эпигастральная компьютерная томография: неопределенная масса в пупочной области, обозначенная красной стрелкой.
Биопсия сердечной иглы пупочной массы: умеренно дифференцированная аденокарцинома. A: Биопсия сердечной иглы с ультразвуковым контролем; B: Патологический диагноз для массы.
Увеличенная магнитно-резонансная томография с тазовой гиперплазией: ректальное поражение на расстоянии от ануса около 86 мм (красная стрелка).
Колоноскопия и гистопатологическое обследование: аденокарцинома прямой кишки на расстоянии 10 см от анального края.
Колоноскопия и ректальное эндоскопическое ультразвуковое исследование: ректальная опухоль, проникающая в мышечную ткань (T2N0). A: Изображение под колоноскопией; B: Ректальное эндоскопическое ультразвуковое исследование.
Гастроскоп и гистопатологическое обследование: отрицательный результат.
Пупочный метастаз также называется SMJN, который определяется как прочный пупочный узел, связанный с передовыми метастатическими внутрибрюшными и тазовыми злокачественными новообразованиями. В 1949 году сэр Гамильтон Бейли впервые использовал имя SMJN для описания этого пупочного метастатического узла (в честь сестры Мэри Джозеф Демпси, которая обнаружила связь между пупочными узелками и внутрибрюшной злокачественностью) [1]. Через обзор предыдущих отчетов о случаях мы обнаружили, что SMJN чаще всего возникает из-за карцином желудка или яичника, но также описывается карцином толстой кишки, поджелудочной железы, тонкой кишки, желчного пузыря, легких, предстательной железы, шейки матки, матки, фаллопиевой трубки, миеломы и мезотелиомы [5] (таблица 1). Различные метастазы рака к пуповине могут возникать по различным путям, которые могут включать прямое расширение, лимфатическое распространение и имплантацию опухоли.
Первичный сайт пупочных метастазов (407 + 58 пациентов)
Изменено и обновлено с [5].
Аномальные метастазы не редко встречаются при некоторых злокачественных новообразованиях, таких как колоректальный рак. Во многих случаях сообщалось о пупочных метастазах из желудочно-кишечной аденокарциномы, но это очень редко встречается при раке прямой кишки среднего и низкого уровня. В нашем отчете описывается случай пупочного метастаза раннего рака прямой кишки (10 см от анального края, T2N0), и мы с сожалением относились к тому, что пациент не принимал наши рекомендации по лечению. Дифференциальная диагностика пупочного поражения должна всегда включать метастатическое заболевание, помимо доброкачественных поражений и первичных новообразований, а FNAC может оказать нам большую помощь в диагностике поражения. Хирургическое лечение при пупочных метастазах из аденокарциномы желудочно-кишечного тракта остается спорным, но мы полагаем, что хирургическое вмешательство и системная химиотерапия необходимы для лечения. Имейте в виду, что до операции лапароскопическая разведка может избежать ненужного ущерба.
Письменное информированное согласие на публикацию этого отчета о случаях заболевания и связанные с ним изображения были получены от пациента.
FNAC: тонкоигольная аспирационная цитология; СМЖН: Узловая сестра Мэри Джозеф.
Авторы заявляют, что у них нет конкурирующих интересов.
ZZ является первым автором; XY и JH являются соответствующими авторами рукописи. XY и JW собрали данные пациента и предоставили цифры. ZZ, XY и JW участвовали в разработке и пересмотре рукописи. Все авторы прочитали и утвердили окончательную рукопись.
Авторы хотели бы поблагодарить членов группы за полезные обсуждения и г-н Pin Wu и Jinwen Shen за личную помощь. Письменное согласие было получено от пациента для публикации исследования.
Читайте также:

