К повреждениям относят воспаление атрофию опухоль
Пприжизненное уменьшение объема органов, тканей, клеток, сопровождающееся ослаблением или прекращением их функции.
Классификация. Атрофию делят на физиологическую и патологическую.
Физиологическая атрофия наблюдается на протяжении жизни человека -- от момента рождения до глубокой старости. Так, после рождение атрофируются и облитерируются пупочные артерии, артериальный (боталлов проток; у пожилых людей атрофируются половые железы, у стариков-кости, межпозвоночные хрящи и т. п. Старческая атрофия сопровождается снижением интенсивности метаболических процессов в тканях и органах.
Патологическая атрофия наблюдается в любом возрасте и вызывается различными причинами, среди которых наибольшее значение имени недостаточное питание, нарушение деятельности эндокринных желез, центральной и периферической нервной системы, интоксикации.
Общая атрофия, или истощение, встречается в следующих формах:
- 1) алиментарное истощение;
- 2) истощение при раковой кахексии
- 3) истощение при гипофизарной кахексии;
- 4) истощение при церебральной кахексии;
- 5) истощение при других заболеваниях.
- 1. Алиментарное истощение отмечается при недостаточном поступлении питательных веществ или при нарушении их усвоения.
- 2. Истощение при раковой кахексии наблюдается при любой локализации опухоли. Особенно резко оно выражено при раке пищевода, желудка, кишечника вследствие нарушения пищеварения, а также общего действия опухоли на организм.
- 3. Истощение при гипофизарной кахексии (болезни Симмондса) развивается при дистрофических процессах в гипофизе, например от образования рубцов после кровоизлияний, эмболии. Считают что в основе гипофизарной кахексии лежит нарушение усвоения питательных веществ.
Гормональная атрофия вплоть до полного истощения наблюдается при понижении функции щитовидной железы (микседема).
- 4. Истощение при церебральной кахексии возникает при поражениях гипоталамуса на почве воспаления или опухоли и развивается в связи с нарушением усвоения питательных веществ.
- 5. Истощение при других заболеваниях наблюдается обычно при хронических затяжных инфекциях (туберкулез, бруцеллез, хроническая дизентерия) и связано с глубокими нарушениями обмена веществ и всасывания питательных веществ в кишечнике.
Внешний вид больных при истощении характерен. Отмечается резкое исхудание (уменьшение массы тела), подкожная жировая клетчатка отсутствует, глаза запавшие, кожа сухая, дряблая, живот втянут. При вскрытии трупов обнаруживают уменьшение размеров органов. Атрофичная жировая клетчатка принимает охряно-желтый цвет в связи с накоплением пигмента -- липохрома.
У голодающих людей происходит усиленное образование пигмента меланина, и поэтому кожа приобретает серо-коричневую окраску, эпидермис истончается. Развивается остеопороз. Сердце и печень уменьшаются, венечные сосуды становятся извилистыми. В кардиомиоцитах, в клетках печени, в клетках центральной и вегетативной нервной системы накапливается пигмент липофусцин, вследствие чего органы приобретают буровато-коричневую окраску. В этих случаях говорят о бурой атрофии органов.
В эндокринных железах наблюдаются атрофические и дистрофические изменения, выраженные в неодинаковой степени в зависимости от причины истощения. В нервных клетках находят признаки дистрофии. В коре головного мозга обнаруживаются участки погибших нервных клеток, сосудистые изменения как проявления гипоксии.
Местная атрофия возникает от разнообразных причин. Различают следующие виды местной атрофии:
- 1) дисфункциональная;
- 2) от недостаточности кровоснабжения;
- 3) от давления;
- 4) нейротическая;
- 5) под воздействием физических и химических факторов.
- 1. Дисфункциональная атрофия, или атрофия от бездействия, развивается в результате снижения функции органа. К этому виду относятся атрофии: мышц при переломе костей, заболеваниях суставов, ограничивающих движения; зрительного нерва после удаления глаза; краев зубной ячейки, лишенной зуба.
- 2. Атрофия от недостаточности кровоснабжения развивается вследствие сужения артерий, питающих данный орган. Недостаточный приток крови вызывает гипоксию, вследствие чего деятельность паренхиматозных элементов снижается, размер клеток уменьшается. Гипоксия стимулирует пролиферацию фибробластов, в органе с недостаточным кровообращением развивается склероз.
- 3. Атрофия от давления развивается в органе, если на него оказывается давление (опухоль, аневризма). Даже в органах, состоящих из плотной ткани, при длительном давлении возникают нарушения целостности (узуры). Такие дефекты могут появиться в телах позвонков, в грудине при давлении на них аневризмы.
- 4. Нейротическая атрофия обусловлена нарушениями связи органа с нервной системой, что происходит при разрушении нервных проводников, вызываемом травмой, воспалением, опухолью, а также при повреждении нервных клеток. Чаще всего этот вид атрофии развивается в поперечнополосатых мышцах в результате гибели моторных нейронов передних рогов спинного мозга или нервных стволов, относящихся к данным мышцам, при полиомиелите, при воспалении лицевого нерва.
- 5. Атрофия под воздействием физических и химических факторов -- нередкое явление. Под действием лучевой энергии атрофия бывает особенно выражена в костном мозге, половых органах. Йод подавляют функцию щитовидной железы, что ведет к ее атрофии. Некоторые гормональные препараты также вызывают атрофические из-менения в эндокринных железах. Так, при длительном применении АКТГ, котикостероидов может возникнуть атрофия коры надпочечников и развиться надпочечниковая недостаточность.
Организация -это замещение участков некроза, дефекта ткани и тромбов соединительной тканью.
Выделяют три вида организации:
- · заживление ран(наползанием эпителия на дефект, заживление под струпом, первичным и вторичным натяжением),
- · замещение участков омертвения или тромба соединительной тканью,
- · инкапсуляция.
Заживление ран зависит от глубины раны и состояния организма.
Выделяют следующие виды заживления ран:
- 1) непосредственное закрытие дефекта эпителиального покрова;
- 2) заживление под струпом;
- 3) заживление раны первичным натяжением;
- 4) заживление раны вторичным натяжением (или заживление раны через нагноение).
Первый вид -- это простейшее заживление, наблюдаемое на роговице, слизистых оболочках. Оно проявляется как бы наползанием эпителия на поверхностный дефект и закрытием его сплошным слоем.
Второй вид заживления касается мелких дефектов, на поверхности которых быстро возникает подсыхающая корочка (струп) из свернувшейся крови и лимфы. Эпидермис восстанавливается под корочкой, которая отпадает через 3 -- 5 сут после ранения.
Третий вид -- заживление первичным натяжением наблюдается в ранах с повреждением не только кожи, но и подлежащей ткани. Встречается обычно при заживлении ран, нанесенный острым ножом, например при хирургических разрезах. В этих случаях края раны ровные; сама рана заполняется свертками фибрина, что предохраняет края раны от дегидратации и инфекции. Края раны в первые сутки несколько отечны, инфильтрированы нейтрофилами. На 2 -- 3-й сутки в краях раны появляюся растущие навстречу друг другу фибробласты и новообразованные аргирофильные и коллагеновые волокна. Так в ране появляется грануляционная ткань. К 10-- 15-м суткам она полностью созревает, раневой дефект эпителизируется и рана заживает нежным рубчиком.
Четвертый вид - заживление вторичным натяжением наблюдается обычно при об ширных ранениях, сопровождающихся размозжением и омертвением ткани, проникновении в рану инородных тел, разнообразных микробов. На месте раны возникают кровоизлияния, травматический отек краев раны, быстро появляются признаки демаркационного гнойного воспаления на границе с омертвевшей тканью, расплавление некротических масс. В течение некоторого времени (5 -- 6 сут) происходит отторжение некротических масс (вторичное очищение раны), и в краях раны начинает развиваться грануляционная ткань. Грануляционная ткань, выполняющая рану, состоит из шести переходящих друг в друга слоев (Н. Н. Аничков): 1) поверхностный лейкоцитарно-некротический слой; 2) поверхностный слой сосудистых петель; 3) слой вертикальных сосудов; 4) созревающий слой; 5) слой горизонтально расположенных фибробластов; 6) фиброзный слой.
При заживлении раны путем вторичного натяжения всегда образуется плотный рубец.
Метаплазия -- переход одного вида ткани в другой в пределах одного зародышевого листка.
Дисплазия характеризуется нарушением пролиферации дифференцировки эпителия с развитием клеточной атипии(различная величина и форма клеток, увеличение размеров ядер и их гиперхромия, увеличение числа митозов) и нарушением гистоархитектоники (потеря полярности эпителия, его гисто- и органоспецифичности). Дисплазия -понятие тканевое, а не клеточное. Выделяют три степени дисплазии(легкую, умеренную и тяжелую).
Презентация предназначена для самостоятельной подготовки студентов к занятию по данной теме.

Повреждения:
дистрофия, атрофия, некроз.

Вопросы по теме:
- Понятие: повреждение, какие виды повреждений Вы знаете?
- Дистрофии: понятие, этиология, патогенез, классификация дистрофий.
- Паренхиматозные дистрофии: зернистая, гиалиново-капельная, гидропическая (вакуольная), роговая, жировая дистрофия миокарда, жировая дистрофия печени, углеводная дистрофия почек: этиология, патогенез, проявления, последствия.
- Мезенхимальные дистрофии: мукоидное набухание, фибриноидное набухание, гиалиноз, апмилоидоз, атеросклероз сосудов, ожирение сердца, углеводные дистрофии: этиология, патогенез, проявления, последствия.
- Смешанные дистрофии: нарушение обмена гемоглобиногенных пигментов: гемосидерина, нарушение обмена билирубина: гемолитическая желтуха, паренхиматозная желтуха, механическая желтуха: этиология, патогенез, проявления, последствия, гемомеланоз: этиология, патогенез, проявления, нарушение обмена меланина, арушение обмена липидогенных пигментов: этиология, патогенез, проявления, нарушение обмена нуклеопротеидов: подагра: этиология, патогенез, проявления, последствия.

Повреждение или альтерация -
это изменение клеток, межклеточного вещества или тканей, сопровождающееся нарушением функции органов.
Повреждения протекают в виде трёх процессов:
- Дистрофия;
- Атрофия;
- Некроз;

1. Дистрофия –
это патологический процесс, отражающий нарушение обмена веществ в организме. В основе дистрофий лежит расстройство трофики (питания), т. е. комплекса механизмов, обеспечивающих метаболизм и сохранность структуры клеток и тканей.

Виды дистрофий:
1. По локализации:
- Паренхиматозные (внутриклеточные)- развиваются в клетках паренхиматозных органов;
- Мезенхимальные (внеклеточные)- развиваются в строме (соединительной ткани) органов и в стенках сосудов;
- Смешанные- развиваются как в клетках, так и в межклеточном веществе органов.
2. По виду нарушения метаболизма:
- Белковые
- Жировые
- Углеводные
- Минеральные

3. По причине:
- Наследственные;
- Приобретенные;
4. По распространенности:
- Общие;
- Местные;

Механизмы развития дистрофий:
- Инфильтрация – избыточное проникновение продуктов метаболизма из крови и лимфы в клетку или межклеточное вещество.
- Извращённый синтез – при котором в клетках или межклеточном веществе образуются не свойственные этим клеткам и тканям вещества.
- Трансформация – при которой вместо продуктов одного вида обмена образуются вещества, свойственные другому виду метаболизма
- Декомпозиция (фанероз) – распад структур клеток и межклеточного вещества, ведущий к нарушению тканевого метаболизма и накоплению продуктов нарушенного обмена в ткани или клетке.

Атрофия
- это уменьшение объема морфологических структур органа и ткани, сопровождающееся снижением или полной утратой их функций.
Не всегда уменьшение органа относится к атрофии. В связи с нарушениями онтогенеза орган может полностью отсутствовать – это аплазия или не достигать полного развития – это гипоплазия .

Виды атрофии
1. Физиологическая , например: атрофия вилочковой железы (тимус) - она с возрастом превращается в жировую ткань, атрофия молочной железы - после прекращения лактации, пупочной артерии после рождения, старческая атрофия кожи - снижается ее эластичность и т.д.
2. Патологическая:
А) атрофия от бездействия, например, атрофия мышц при переломах, заболеваниях суставов, у длительно лежачих больных;
Б) атрофия от недостаточного питания – общая, которая называется кахексией ;
В) атрофия от недостаточного кровоснабжения органа, например, сморщивание почек, при атеросклерозе их сосудов;

Г) атрофия от давления - при гидронефрозе - сдавлении мочой почечной ткани, сдавлении ткани опухолью и т.д.;
Д) невротическая атрофия - возникает при нарушении иннервации ткани при болезни и/или повреждении нервной системы, например, атрофия верхней конечности при повреждении плечевого нерва;
Е) атрофия от воздействия физических (радиация) или химических факторов.
Атрофированный орган уменьшается в объеме, поверхность его становится гладкой или зернистой - зернистая атрофия, при старении атрофированные органы приобретают бурую окраску - бурая атрофия.
На ранних стадиях атрофия - процесс обратимый, в далеко зашедших случаях полного восстановления функций не происходит из-за развивающегося склероза органа.

Некроз
– это гибель тканей в живом организме. Это местная смерть отдельных частей тела, организма, отдельных клеток, сопровождающаяся полным и необратимым прекращением жизнедеятельности.
Некроз может быть физиологическим и патологическим.
1. Физиологический микронекроз (апоптоз) – это гибель старых изношенных клеток (эпидермис, клетки крови – эритроциты, лейкоциты). Погибшие клетки продуцируют некрогормон, который стимулирует образование новых клеток и тканей на месте погибших. Воспаление при физиологическом микронекрозе не развивается, т.к. погибшие клетки захватываются макрофагами и перевариваются.

2. Патологический некроз – это массовая гибель клеток, вследствие чего они не успевают перевариваться макрофагами, поэтому вокруг патологического некроза всегда развивается зона воспаления - демаркационная линия - это зона, ограничивающая живые ткани от мертвых. Она имеет большое значение в хирургической практике, т.к. указывает пределы иссечения погибших тканей или высоту ампутации конечности.
Образовавшиеся в результате гибели тканей гомогенные некротические массы носят название - некротический детрит – это бесструктурная зернистая масса, состоящая из белков, жировых зернышек - продуктов распада клеток. Некротизированные ткани отличаются от окружающих по консистенции, цвету, запаху иногда зловонному (если попала гнилостная флора).

Причины некроза
- необратимые дистрофии;
- механические травмы;
- температурные факторы (ожоги, отморожения);
- химические вещества (кислоты, щелочи);
- нарушения кровоснабжения тканей и/или их нервной трофики;
- токсины при инфекциях (дифтерия, туберкулез) и неинфекционные патологические состояния (уремия).

Формы некроза.
- Сухой (коагуляционный) некроз - когда мертвые ткани сворачиваются, уплотняются и теряют воду. Они серо-желтые, похожие на сухую творожистую массу или воск. Например: гибель клеток при туберкулезе, сифилисе, брюшном тифе, ожогах кислотой.
- Влажный (колликвационный) некроз развивается в тканях богатых влагой (мозг, легкие). При этом некротические массы разжижаются и образуют полость, например, абсцесс - полость с гноем, а так же некроз тканей - при ожогах щелочью.

3. Сухая гангрена (мумификация) - омертвевший участок отдает влагу в окружающую среду, высыхает, становится твердым и темным - в результате пропитывания кровью и распада гемоглобина. Встречается при отморожениях 3 – 4 ст., облитерирующем эндартериите конечностей (склероз артерий).
4. Влажная гангрена (гнилостная, септическая) – это некроз, осложненный внедрением в мертвую ткань микробов, вызывающих гнилостное разложение. Возникает чаще во внутренних органах, например, в кишечнике, при этом они превращаются в распадающуюся мягкую зловонную массу грязно-серого или черного цвета.
5. Газовая (анаэробная) гангрена - это заболевание вызвано анаэробной флорой и возникает при ранениях и попадании в рану бактерий - анаэробов.

6. Пролежни - разновидность гангрены - это участок некроза в местах длительного давления у лежачих больных, для профилактики пролежней за такими больными должен осуществляться правильный уход.
7. Инфаркт – это гибель ткани, в результате острого прекращения ее кровоснабжения.
8. Секвестр – это участок омертвевшей ткани, свободно располагающийся среди живых тканей. Это может быть некротизированный фрагмент кости при остеомиелите.

Исход некроза.
- может быть благоприятным и неблагоприятным :
Относительно благоприятный исход:
1. Организация мертвых тканей - это замещение зоны соединительной рубцовой тканью. Например, при инфаркте миокарда.
2. Секвестрация - отделение секвестра (мертвого участка) от живых тканей – например, секвестры костей при остеомиелите. Вокруг секвестра, если он не будет удален, развивается молодая соединительная ткань - секвестральная капсула, т.е. секвестр инкапсулируется.
3. Мутиляция - это процесс самопроизвольного отторжения омертвевших тканей (конечность, червеобразный отросток и т.д.).

4. Киста или абсцесс - это полость, окруженная соединительнотканной капсулой – например, абсцесс в головном мозге.
5. Петрификация – отложение извести в участок некроза – обызвествление, окостенение.
Неблагоприятный исход - летальный, когда продукты распада всасываются в кровь, вызывая общую тяжелую интоксикацию организма.
Определение
Типовой патологический процесс – каскад последовательных реакций, возникающих в организме в ответ на воздействие внешнего или внутреннего фактора, нарушающего нормальное течение жизненных процессов. Любой патологический процесс имеет такие качества, как универсальность, стереотипность, полиэтиологичность, аутохтонность, эквифинальность и четкая онтогенетическая динамика.
Знание характерных черт позволяет выделить типичные патологические процессы из всего обилия реакций, происходящих в организме каждую минуту.
Основные характеристики патологического процесса
Для типовых патологических процессов характерно наличие шести определенных качеств.
- Стереотипность. Наличие черт типового процесса вне зависимости от причины его появления и локализации.
- Универсальность. Типовой патологический процесс может находиться в составе разных нозологических единиц.
- Полиэтиологичность. Этиологический фактор заболевания выполняет лишь пусковую роль и не является постоянным.
- Аутохтонность. Свойство процесса развиваться самостоятельно, даже когда этиологический фактор перестает действовать.
- Эквифинальность. Различные пути реализации патологического процесса, которые приводят к одинаковому развитию и разрешению.
- Онтогенетическая динамика. Это совершенствование механизмов регуляции и течения патологического процесса.
Зная эти характеристики, можно выявить любые типовые патологические процессы. Примеры таких явлений: воспаление, лихорадка, гипоксия, стресс, шок. Кроме того, можно причислить к этим процессам опухоль, тромбоз, атрофию и многие другие.
Воспаление
Воспаление – это типовой патологический процесс, который проявляется изменением кровообращения, повышением проницаемости сосудов в сочетании с пролиферацией клеток и дистрофией окружающих тканей. Он направлен на элиминацию патогенного раздражителя и восстановление функции тканей и органов.
Воспаление включает пять обязательных компонентов: жар, боль, отек, покраснение и нарушение функции. Эти признаки типового патологического процесса можно применять для диагностики, а также дифференцировки нозологических единиц. Механизм воспаления является общим для всех живых организмов, в том числе и простейших, независимо от триггерного фактора и особенностей строения организма.
Любое воспаление обязательно проходит три стадии, которые могут быть более или менее выражены. Первая стадия – альтерация. Она связана с повреждением тканей и клеток организма. Следующая за ней, экссудация, начинается, когда из сосудистого русла в поврежденный участок начинает поступать жидкость. И последняя стадия – пролиферация. Это активное размножение клеток и восстановление тканей (регенерация).
Лихорадка

К типовым патологическим процессам относятся также повышенная температура и кислородное голодание. Начать можно с лихорадки. Она характеризуется стойким повышением температуры тела за счет изменения системы терморегуляции. Эволюционно эта реакция сформировалась для защиты организма от инфекционных агентов, которые погибали под действием высокой температуры.
Суть этого явления заключается в том, что организм после попадания в него возбудителя вырабатывает специфические вещества – пирогены. Эти химические соединения влияют на центр терморегуляции и смещают установочную точку температурной постоянной выше, чем обычно. Но сами механизмы терморегуляции сохраняют свои функции. Это принципиальное отличие лихорадки от гипертермии, во время которой происходит срыв компенсаторных механизмов терморегуляции.
Гипоксия
Гипоксия – это типовой патологический процесс, который возникает из-за недостатка кислорода в воздухе либо из-за нарушения его доставки к органам и тканям.
- гипоксическую гипоксию (снижение давления кислорода в окружающем воздухе);
- дыхательную или респираторную (нарушение транспорта кислорода через гематоальвеолярный барьер);
- гемическую, иначе кровяную (снижение емкости крови для молекул кислорода);
- циркуляторную (снижение интенсивности кровообращения);
- тканевую (снижение восприятия кислорода тканями);
- перегрузочную (мембраны клеток органа функционально перегружены);
- смешанную;
- техногенную (развивается, если организм долго находится в среде с высоким содержанием смога).
Наиболее чувствительными к нехватке кислорода являются нервная ткань, мышца сердца, клетки печени и почек. Для коррекции гипоксии используют препараты, которые увеличивают доставку кислорода к тканям либо уменьшают потребность организма в этом газе.
Аллергия

Понятие о типовых патологических процессах не может обойтись без упоминания аллергии. Это сверхчувствительная реакция иммунной системы организма на появление в организме антигенов. Выделяют четыре типа гиперчувствительности:
- Анафилактический. В процессе первого контакта организма с антигеном образуется много иммуноглобулина Е, который прикрепляется к тучным клеткам и циркулирует в крови. При повторном контакте с антигеном тучные клетки разрушаются, в кровь и ткани попадают медиаторы воспаления, которые вызывают системную реакцию.
- Цитотоксический. Антиген, находящийся на мембране клетки, улавливается иммуноглобулинами классов М и G. После этого клетка разрушается путем фагоцитоза, либо под воздействием белков комплемента, либо натуральными киллерами.
- Иммунокомплексный. Антитела прочно соединяются с антигенами и прикрепляются к стенкам сосудов. Клетки эндотелия сосудов разрушаются под воздействием высвобождаемых ферментов.
- Гиперчувствительность замедленного типа (ГЗТ). Антиген, попадая в организм, взаимодействует с макрофагами и Т-хелперами, стимулируя иммунитет.
Стресс

Стресс – это собирательное понятие, включающее в себя неспецифические адаптационные механизмы организма, которые включаются при воздействии различных внешних и внутренних факторов. Выделяют положительный стресс – эустресс, и отрицательный – дистресс. По типу воздействия различают нервно-психический, температурный, световой, голодовой и др. стрессы.
Физиологический стресс иначе называют общий адаптационный синдром (ОАС). Физиолог Ганс Салье обнаружил, что, помимо компенсации стрессового состояния, наблюдается и повреждение некоторых элементов организма: уменьшение вилочковой железы, увеличение коры надпочечников, язвы желудочно-кишечного тракта.
Этот же ученый выделил три стадии ОАС:
- тревога (мобилизация резервов организма);
- сопротивление;
- истощение.
Спустя пять лет после опубликования своей теории, в 1938 году, Салье предложил теорию краткосрочной и долгосрочной адаптации.
Тромбоз
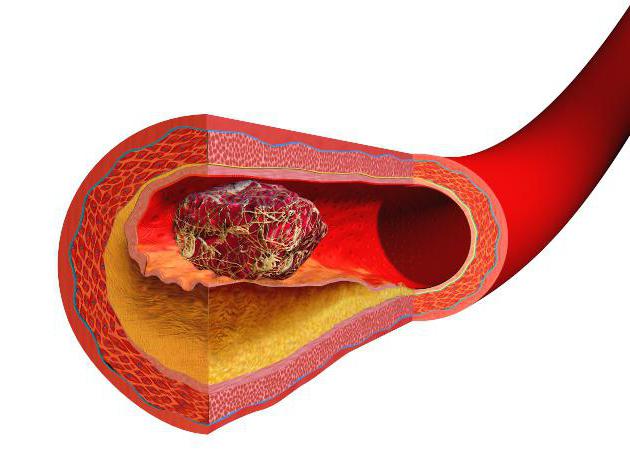
Типовые патологические процессы, связанные с расстройством кровообращения, – это гипоксия и тромбоз. Последний представляет собой формирование свертков крови внутри сосудов при жизни человека. После повреждения артерии, вены, капилляра или любого другого сосуда к месту разрыва устремляются тромбоциты, которые склеиваются между собой фибрином и формируют первичный тромб. Он перекрывает дефект и прекращает потерю крови из сосудистого русла.
Это положительная сторона процесса. Но при определённых условиях (массивная кровопотеря, срыв механизмов адаптации, повышенное содержание липидов) тромбы могут образовываться и без повреждения кровеносного русла. Сгустки циркулируют по кровотоку и могут закупоривать мелкие (или крупные) сосуды, вызывая ишемию и некроз органа.
Выделяют три фактора, способствующие развитию тромбоза, т. н. триада Вирхова:
- гиперкоагуляция, или тромбофилия (состояние вызвано генетическими дефектами или повышенной готовностью иммунитета);
- повреждение клеток слизистой сосудов (травмы, хирургическое вмешательство, инфекции);
- нарушение кровотока в месте повреждения (застой крови вследствие сердечно-сосудистой недостаточности).
Опухоль
Медицинская наука позволяет рассматривать опухоль как типовой патологический процесс. Определение этого понятия звучит так: это ткань, которая образовалась в результате изменения генетического аппарата клетки. Эти изменения привели к нарушению их роста и дифференцировки.
Все опухоли делятся на две большие группы: доброкачественные и злокачественные. Выделяют пять особенностей, присущих всем опухолям:
- атипизм (тканевой или клеточный);
- органоидность строения;
- прогрессия;
- автономность;
- неограниченный рост.
Для доброкачественных характерен медленный рост. Они не образуют метастазы и не оказывают отрицательное влияние на организм в целом. Но при стечении неблагоприятных обстоятельств опухоль может малигнизироваться.
Атрофия
К типовым патологическим процессам относятся атрофия и дистрофия. Атрофия – это уменьшение размеров органов и тканей из-за расстройства питания. Во время атрофии наблюдается снижение толщины мышечных волокон, уменьшение количества актина и миозина, пластических веществ. В миокарде появляются участки некроза, а на слизистой желудка – язвы. Атрофия развивается в то время, когда человек истощен длительной болезнью или вынужден соблюдать строгий постельный режим, например после перелома или инфаркта.
Последствия атрофии легко исправить, если своевременно восстановить двигательную активность. Поэтому в хирургии принято поднимать пациента в послеоперационном периоде, в реанимации – заниматься физиотерапией и дыхательной гимнастикой.
В немедицинском смысле это слово употребляют, когда хотят акцентировать внимание на утрате какого-либо чувства или способности.
Дистрофия
Дистрофия – это типичный патологический процесс, характеризующийся нарушением метаболизма на уровне тканей, которое ведет к их структурным изменениям. В основе этого процесса находится нарушение питания клеток. Механизмы трофики тканей и органов делятся на внутриклеточные и внеклеточные.
Внутриклеточные механизмы включают:
- транспорт продуктов метаболизма через кровь и лимфу;
- межклеточную мезенхиму;
- нейроэндокринную регуляцию.
Нарушение каждого звена по отдельности или всех вместе вызывает тот или иной вид дистрофии. Выделяют белковую, жировую, углеводную и минеральную дистрофию, а также хроническую.
Атеросклероз
Нарушение липидного обмена тоже входит в типовые патологические процессы. Патофизиология этого состояния связана с нарушением обмена жиров и отложением их в стенках сосудов. Липиды низкой и очень низкой плотности пропитывают клетки эндотелия, формируя атероматозные бляшки. На следующем этапе на их месте разрастается соединительная ткань, которая имбибируется ионами кальция. Стенки сосуда деформируются, сужаются и могут полностью закупориваться. Это приводит к ишемии и нарушению функции органа.
Читайте также:

