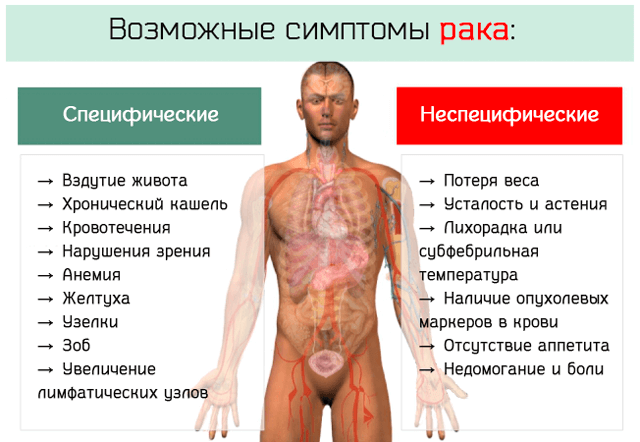
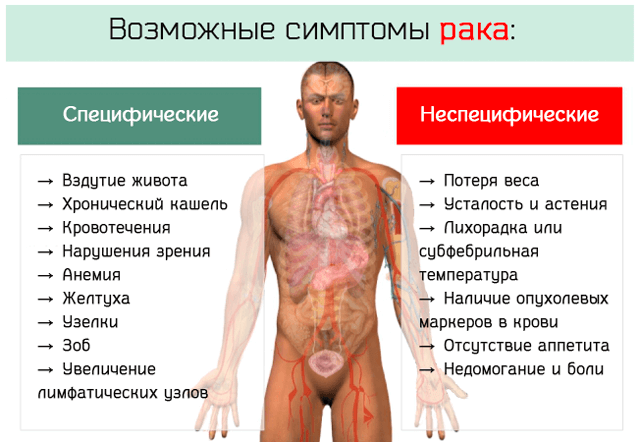
Изменения в поведении больных раком
Введение. Психологические особенности больного.
Каковы наиболее общие факторы, определяющие психологические особенности больного? Больной обычно лишен возможности без ограничений делать все, что он мог делать раньше, часто вынужден изменить планы на будущее, отказаться от достижения давно намеченных и очень притягательных целей. Это вызывает состояние фрустрации, проявляющееся иногда в ощущениях гнетущего напряжения, тревожности, отчаяния, гнева и т. д. Яркий пример – необратимая потеря зрения. Специфические проблемы возникают у больных в связи с утратой ими эстетической привлекательности при дерматите, псориазе и т. д. Болевые ощущения накладывают отпечаток на эмоциональное состояние. Одна из распространенных форм реагирования ЦНС на внешние и внутренние вредности – астения, которой заканчивается почти каждое соматическое заболевание и каждый случай токсикоза.
Важно подчеркнуть, что все указанные факторы действуют на психику, преломляясь через индивидуальные особенности человека, хотя возможны и прямые соматогенные влияния (например, путем интоксикационных воздействийна ЦНС при заболевании почек).
Изменения психики онкологического больного.
Среди других заболеваний онкологические явно выделяются тем, что намного больше количество суицидальных попыток, предпринимаемых этими больными.
Онкологическое заболевание оказывает на психику пациента двоякое влияние — соматогенное и психогенное. Эта тяжелая в соматическом плане патология ведет к психической и физической астении, к истощению, что сказывается на психической деятельности и может вызывать соматогенные психические расстройства. Однако и сам факт заболевания является серьезной психической травмой, учитывая распространенные в обществе представления о раке и о судьбе этих больных. Важно подчеркнуть, что проявления психологических сдвигов и выраженность психических нарушений у онкологических больных практически не коррелирует с тяжестью заболевания. Правда, как считает В.Д. Менделевич, оценить количественно тяжесть психического состояния или психопатологических симптомов и синдромов довольно трудно. Для психолога очевидно, что это свидетельствует об огромной роли личности больного, его отношения к ситуации болезни. Начнем, однако, с вопроса о роли психологических факторов в возникновении рака.
Биопсихосоциальный подход к проблеме патогенеза онкологических заболеваний предполагает, что важными факторами риска являются некоторые преморбидные психологические особенности личности. Айзенк, например, относит к ним эмоциональную лабильность, экстраверсию, чрезмерное подавление чувств, а также частое переживание депрессии и безнадежности. Острый стресс, неспособность совладать со стрессовыми ситуациями также относятся к факторам риска, снижая эффективность иммунной системы. Другие авторы дополняют этот список, указывая на инфантильность, негибкость поведения, импульсивность и защитные реакции по типу отрицания. Именно личностные черты могут порождать или стабилизировать стресс.
Выделяют пять фаз реагирования на злокачественные новообразования и рак:
1) отрицание наличия такой патологии, преуменьшение тяжести своего состояния;
2) бурный протест, дисфория, склонность к агрессии и аутоагрессии (после подтверждения диагноза);
4) постепенная утрата надежды на выздоровление, пессимизм, подавленность и пассивность (после длительного лечения);
Е.Ф. Батин и А.В. Гнездилов описали следующие этапы заболевания: поликлинический (диагностический), этап поступления в клинику, предоперационный (предлечебный), послеоперационный, этап выписки и катамнестический. Для каждого из них характерны определенные психологические и психопатологические особенности онкологических больных. На первом этапе, например, часто встречается тревожно- депрессивный синдром: общее беспокойство, выраженная тревога, иногда страх, чувство полной безнадежности, бесперспективности существования, мысли о неизбежной скорой и мучительной смерти. На втором месте — тоскливо-злобное настроение больных, иногда беспричинные вспышки ярости, гнева (возможно, с агрессией), за которыми скрываются часто тревоги и страх.
После помещения в стационар интенсивность переживаний несколько снижается. Преобладает тревожно-депрессивная, дисфорическая, тревожно-ипохондрическая и обсесивно-фобическая симптоматика. Перед операцией из-за мыслей о возможной гибели во время нее доминирует страх в рамках тревожно-депрессивного синдрома, переживания интенсифицируются. Возможны и бредоподобные идеи преследования и отношения. После операции выраженность негативных переживаний больных резко снижается и на первый план выходит астеноипохондрический синдром. Наконец, покинув клинику, около двух третей пациентов проявляют стремление к самоизоляции, негативно относятся к привычным ранее развлечениям, избегают ситуаций, связанных с интенсивными эмоциональными переживаниями, утрачивают интерес к внутрисемейным делам. Переживания носят депрессивную окраску в связи с самим заболеванием и его последствиями. Особенно это касается интимной сферы.
В каждом конкретном случае на переживания и отношение к болезни, на ее течение влияют многие психологические факторы, поэтому у психолога могут быть различные цели психодиагностической, психокоррекционной и психотерапевтической работы. Например, для адаптации больных очень важна поддержка со стороны семьи, особенно при наличии у них серьезных психологических проблем и психической патологии. Хорошо, если семья оказывается сплоченной.
Изучение большой группы онкологических больных с разной локализацией опухолевого процесса (в области головы и шеи, легкого, желудка, кишечника, молочной железы) позволила установить, что развитие патопсихологической симптоматики у них неодинаково. Специфика, обусловленная локализацией опухоли, не исключает некоторых отмеченных выше личностных реакций, характерных для любого онкологического заболевания. Считают, например, что при раке легкого долгого латентного периода болезни затем быстро развивается чувство тревоги, страха и вялости, а желудочно-кишечный тракт чаще и длительнее вызывает ипохондрические установки.
Тяжелым психологическим стрессом сопровождается рак молочной железы. Причины его очевидны: чувство потери женственности, неполноценности и ущербности, опасения социальной изоляции и распада семьи. И если до операции смыслообразующим является обычно мотив выживания, то после нее ведущим становится мотив сохранения здоровья, приобретающий личностный смысл социального выживания. Неадекватное отношение окружающих к больной может вести к самоизоляции и уходу в болезнь.
Психологическое исследование онкологического больного Т.З. Биктимирова и О.Д. Модников советуют начинать с изучения особенностей его внутренней картины болезни. Нужно оценить анамнестические показатели, ознакомившись с историей жизни и болезни, выявить тип отношения пациента к своему заболеванию, определить уровень личностной тревожности. Необходим системный подход при изучении больного раком, предполагающий сопоставление типичных проблем и их роли, способов их разрешения с клиническими стадиями болезни и успешностью лечения. При этом кризисная природа онкологического заболевания требует психологической оценки единой сложной системы, включающей больного, его семью и медперсонал. Важно установить, какова значимость для больного отдельных симптомов заболевания, как он относится к болезни в целом и лечению.
На всех стадиях необходима экзистенциальная работа с больным. Ее объем должен возрастать от стадии к стадии, но при этом учитываются личностно-ценностно-смысловыехарактеристики пациента. Только на стадии принятия болезни (этого достигают далеко не все больные) появляется возможность подготовки пациента к формированию своей новой идентичности, к проектированию жизненной стратегии. Потребность в этом обусловлена многими факторами: изменением социального статуса, получением инвалидности, изменением внешнего облика и схемы тела после калечащей операции и т.п. Здесь особое значение придается поведенческой, поддерживающей и экзистенциальной терапии.
В.Ф. Завизион с соавторами предлагают еще один проверенный ими на практике метод психотерапевтического воздействия для снижения уровня тревожности онкологических больных в предоперационном периоде. При использовании шкалы оценки тревожности Тейлор ни у одного из 50 больных с различной локализацией опухоли не был обнаружен низкий уровень тревожности, что свидетельствует о важном значении ее снижения. Авторы рекомендуют упомянутую методику для экспресс-контроля уровня тревожности в динамике до и после лечения. Они отмечают также, что применение рациональной психотерапии, гипносуггестии и приемов психической саморегуляции (включая аутотренинг) не давали существенного положительного эффекта в плане снижения уровня тревожности, который заметно повышался в связи с пребыванием больного в специализированном онкологическом учреждении.
1. Расспрос о характере переживаний.
2. Визуализация представлений:
а) визуализация представлений стрессирующей ситуации и фиксация эмоциональной окраски переживаний;
б) визуализация ситуации с максимальной работой сильных черт личности, фиксация положительных эмоций;
в) отделение подсознания, наблюдение за собой с высоты прошлого опыта в момент максимальной работы сильных черт личности; управление изображением стрессирующей ситуации (уменьшение и увеличение его объема, изменение яркости и т.п.);
3. Повторная визуализация, возврат в исходное переживание.
Список использованной литературы
Николаева В. В. Влияние хронической болезни на психику. М., Изд-во МГУ, 1997.
Лурия Р.А. Внутренняя картина болезней и иатрогенные заболевания. М., 1997, с. 38.
Квасенко А. В., Зубарев Ю. Г. Психология больного. Л., Медицина, 1990.
Ташлыков В. А.Психология лечебного процесса. Л., Медицина, 1994

Учёные из Канадского института перспективных исследований выдвинули гипотезу о том, что онкологические заболевания могут передаваться от человека к человеку. Происходит это, по их мнению, через колонии микробов, обитающих на коже или слизистых внутренних органов. ВОЗ такую гипотезу категорически отрицает.
Дмитрий Писаренко, АиФ.ru: Юрий Борисович, рак пугает своей загадочностью и непредсказуемостью: до сих пор не до конца ясно, почему возникает опухоль. Ваша гипотеза даёт ответ на этот вопрос?
Юрий Мишин: Рак — заболевание психосоматическое, поэтому оно может развиваться в нашем организме только на двух уровнях одновременно: физиологическом и психологическом. У человека будто бы существует две опухоли: одна находится, допустим, в молочной железе или желудке, а вторая — в центральной нервной системе. Конечно, это новообразование в переносном смысле, но по своей силе воздействия оно не менее важно, чем опухоль физическая. Это своего рода раковая доминанта.
И рак, и язва желудка, и гипертоническая болезнь развиваются у человека на нервной почве. На 50% причины возникновения рака — это нездоровый образ жизни: курение, злоупотребление алкоголем, неправильное питание. Плюс ещё стресс. Зачастую человек заболевает по собственной вине.
— О чём вы говорите? Полно случаев, когда раком заболевает человек, ведущий здоровый образ жизни. А детская онкология?
— Поэтому я говорю о 50% случаев, а не о 100%. Когда видимую причину болезни назвать затруднительно, мы должны вспомнить, что существует такое понятие, как эволюция, а её цели нам не всегда понятны. Само предназначение человека на Земле — служить эволюции, её интересам. Онкопатология в стандартных условиях выполняет роль эволюционного отбора. Это может звучать цинично, но, если бы рака не было, его стоило бы придумать. С точки зрения человеческой морали рак — это зло. С точки зрения эволюции он выполняет фактически созидающую функцию.
Раковые клетки есть практически у всех. Они требуются нашему организму и мало чем отличаются от здоровых эмбриональных клеток. Вопрос не в том, почему у данного человека появилась опухоль, а в том, почему её нет у большинства из нас.
— Опухоль возникает, как правило, не в здоровой ткани, а в очаге хронического воспаления, в эрозиях, папилломах, рубцах, в тех местах, где замедлено кровоснабжение. Это может быть инфекция, которая поразила печень или другой внутренний орган. Эти неблагоприятные условия являются индуктором для единичных раковых клеток, чтобы они начали превращаться в опухоль.

— Как же не стать пациентом онкоклиники? Достаточно вести здоровый образ жизни? Это и так очевидно.
— В основе роста опухоли лежит разрушение гармонии и меры в нашей жизни. А восстановление умеренности во всех проявлениях является продуктивным направлением не только лечения, но и профилактики рака.
Не надо бороться с природой внутри и вне себя. А потакая всевозможным вредным привычкам, мы постоянно с ней боремся. Пьём и едим непонятно что, да ещё не ограничиваем себя в этом. Организм на такое поведение реагирует появлением злокачественной опухоли.
— Насколько важна вера в собственное исцеление?
— Не раз замечал, что у пациента, доверяющего врачам и вообще верящего в успешное лечение, опухоль развивается медленно. И наоборот: человек, поставивший на себе крест, вмиг сгорает из-за того, что его съедает внутренний враг. Это наша иммунная система: в норме она должна стоять на защите организма, а у онкобольного она иногда превращается в злейшего врага.
Тут важно вот ещё что. Зачастую сами врачи не верят в успех лечения, в позитивный результат собственной деятельности. Это проваливает весь лечебный процесс и даже стимулирует дальнейший рост опухоли. Пациенту важен оптимизм врача, он должен видеть, что тот верит в положительный результат. Ведь для больного он не только онколог, но и психотерапевт. Вот почему при некоторых обстоятельствах пациенты идут к знахарям и колдунам: все они в один голос обещают ему вылечить рак! И он им верит. Почему же врачи-онкологи остаются в стороне и не внушают пациенту веру в эффективность традиционных методов лечения?
Кстати, я считаю, что начинать профилактику онкозаболеваний врач должен с самого себя и своей семьи. Ему необходимо наладить отношения с близкими, отказавшись от эгоистических побуждений и добившись с ними полной гармонии.

— Какой же метод лечения наиболее эффективен?
— Недостаточно лечить только тело, надо воздействовать на голову, на психику. В конце 1970-х я организовал первое в Волгоградской области химиотерапевтическое отделение на базе горбольницы № 24. Я предложил тяжелобольным пациентам пройти сеансы интенсивной психотерапии, включающей в себя даже гипноз. Приглашённых было 90 человек с генерализованным раком молочной железы с метастазами в кости, лёгкие и плевру. Они были разделены на три группы. В той группе, где проводилась психотерапия, люди прожили 10 лет и более. В двух других группах больные не проживали и 5 лет.

Для исцеления от рака необходимы как местные воздействия на опухоль (радикальные, паллиативные), так и разрушение той самой раковой доминанты в центральной нервной системе, о которой я говорил.
— Можно ли по психотипу человека заранее определить, заболеет он раком или нет?
— Есть психологические признаки, которые предшествуют появлению опухоли. Это депрессия, нервное истощение, ипохондрия. Они могут стимулировать рост опухоли через подавление иммунитета.
— Насколько я знаю, вы считаете, что раком даже можно заразиться?
— Сама по себе (за исключением рака шейки матки или полового члена) эта болезнь, как известно, не заразна. Но рак имеет свойство передаваться от одного человека к другому как результат переживаний. Если родственник онкобольного видит неэффективность работы медиков, сталкивается с их неверием в благоприятный прогноз, видит тяжёлую смерть близкого, то в его душе накапливается большой потенциал для стресса. И он в конце концов тоже может привести к онкологическому заболеванию.
По моим наблюдениям, до 40% родственников в течение 4 лет после смерти больного также заболевают раком. Я считаю, что рак заразен. Но заразен он психологически.
Проблемы рака и онкобольных редко обсуждаются здоровыми людьми, ведь зачем без необходимости говорить о тяжёлой и смертельно опасной болезни? К счастью, здоровые люди могут выбирать, о чём говорить. Но как правильно общаться с человеком, который болен раком, когда и представить себе сложно его психологическое состояние?
Чтобы понять, поддержать и наладить адекватное общение с человеком, которому поставлен столь страшный диагноз, американские учёные даже создали целое научное направление – онкопсихологию, которая активно применяется в онкоцентрах Америки. По нормативам данной науки врач должен потратить не меньше 2 часов, чтобы рассказать пациенту об опасном диагнозе. Ведь рак – это, действительно, очень серьёзное заболевание, и каждому человеку нужно какое-то время, чтобы осознать, понять, успокоиться, расспросить о прогнозах и методиках лечения.
В нашей же стране нормативы совершенно другие, и онколог в рамках амбулаторного приёма не может потратить более 15 минут на пациента. А зачастую врачам приходится, что называется, на бегу сообщать диагноз. Причем, до недавнего времени врачи вообще не имели права говорить пациенту о том, что у него рак. Данная тактика поведения была утверждена на государственном уровне, поэтому даже медсёстры не могли раскрывать пациенту правду о его болезни. Сегодня, к счастью, уже нет таких требований, и пациент имеет право знать о состоянии своего здоровья. Но онкопсихология пока в нашей стране не практикуется. Да и в качестве психолога выступают зачастую просто родственники или знакомые. Поэтому если у Вас есть тревожные подозрения по поводу диагностики близкого человека, желательно не оставлять его одного и посетить врача вместе с ним. Пусть даже на всякий случай. Но Вы всегда сможете поддержать родственника в такой переломный момент его жизни, и в тоже время спокойно обсудить с врачом возможные варианты лечения.
Стадии реагирования пациента на страшный диагноз
Несмотря на то, что все люди разные, в шоковой ситуации мы действуем согласно запрограммированным типовым реакциям на стресс. Конечно, стадии реагирования могут различаться степенью интенсивности. Но в любом случае, каждый пациент, услышав диагноз рак, проходит все описанные ниже стадии переживаний:
• Шок – это, как правило, первая, бурная, но непродолжительная стадия. Ведь даже не воспринимая рак, как приговор, пациент уже представляет жизнь абсолютно в другом свете. Он может плакать, обвиняя себя в болезни, может желать себе скорейшей смерти в попытке избежать мучений – это всего лишь мощный эмоциональный взрыв, во время которого пациент не может адекватно воспринимать реальность. На этой стадии бесполезно взывать к здравому смыслу. И даже отсутствие угрозы для жизни пациента не всегда помогает купировать шоковую стадию. Лучше просто подождать, пока утихнут эмоции.
• Стадия отрицания – это этап психологической защиты, когда пациент отказывается признавать болезнь. Он искренне уверен сам и старается убедить близких, что всё поправимо и скоро пройдёт. В этот момент не только можно, но и нужно поддержать больного, но исключительно до того часа, когда он начнёт отрицать медицинское лечение. Многие пациенты на этой стадии готовы даже отказаться от врачебной помощи, веря, что болезнь не настолько опасная, чтобы не вылечить её народными средствами, заговорами и другими магическими процедурами. В этом случае нельзя идти на поводу у больного и нужно категорично настаивать на официальном лечении. Ведь эффективность народных методов научно не доказана, а на практическую проверку просто может и не хватить времени.
• Агрессия – одна из самых тяжёлых и опасных стадий, требующая больших усилий со стороны родных и близких пациента. Являясь также защитной реакцией, агрессия может быть направленной на всех: на врача, недосмотревшего болезнь; на близких, непонимающих его проблем; на себя, невнимательного к своему здоровью и даже на окружающих, наславших на него порчу и проклятия. Пациент может отказываться сотрудничать с врачом, поставившим диагноз. Лучшая тактика поведения для родственников больного – не вступать в конфликты, не провоцировать и разубеждать (даже при явных заблуждениях больного), потому как на этой стадии возможен суицид. Оптимальная модель поведения – отвлечение – как с детьми. Например, малыш обвиняет стол, ударивший его – а Вы отвлеките ребёнка птичками за окном. Конечно, переключить внимание взрослого намного сложнее, но тоже возможно, главное, терпеливо, спокойно и методично.
• Принятие – финальная стадия реагирования, об удивительных свойствах которой говорят онкологи, наблюдающие все стадии переживаний пациентов. Принимая факт болезни, пациент полностью меняет свою жизнь. Он примиряется с судьбой, его уже не привлекают долгосрочные перспективы, он живёт здесь и сейчас. Со слов пациентов, переживших эту стадию, замедляется время, каждая минута жизни без страха смерти становится насыщенной и значимой, наполненной удивительным чувством свободы. Принятие смертельной болезни изменяет и отношение пациента к смерти, и она уже — не страшный финал, а естественный процесс, запланированный природой. На этой стадии главная задача родных и близких – поддержать этот духовный рост и положительные эмоции больного, способствуя их развитию. А именно – знакомить его с новой музыкой, хорошими фильмами, театральными постановками, выезжать на природу, общаться с друзьями – наполнить каждый миг жизни больного новыми впечатлениями и позитивными эмоциями.
Правильная реакция пациента – залог успешного лечения
Интенсивность реагирования описанных выше стадий переживания в большей или меньшей степени зависит от характера конкретного человека. Ведь есть пациенты, которые очень тяжело переживают болезнь, обвиняя, при этом, себя, близких, врачей, весь мир. Но есть и больные, которые охотно контактируют с лечащим врачом, внимательно выполняют все предписания, принимают процесс лечения как обязательную необходимость и стремятся к выздоровлению. И даже учёные подтвердили, что первая категория намного сложнее поддаётся лечению, в то время как вторая быстрее и легче побеждает опасный недуг. Ведь именно от психологического настроя пациента зависит успешность лечебного процесса. И главная задача врача и близких больного – вовремя определить тип его характера, чтобы грамотно скорректировать возможное поведение.
• Синтонные пациенты — эмоционально открытый и позитивно настроенный тип людей, которые без особых усилий могут адаптироваться к стрессовой ситуации. Для таких людей рак – это не приговор, это всего лишь ответственный этап борьбы с опухолью, который непременно закончится победой. Почти во всех случаях между синтонным пациентом и врачом устанавливаются доверительные и открытые отношения, благодаря которым значительно ускоряется выздоровление.
• Циклотимный характер пациента присущ людям с быстро меняющимся настроением, когда за фазой активного позитива может быстро наступить апатичная депрессия. Сложно делать оптимистические прогнозы таким пациентам, но говорить с ними нужно исключительно о хорошем. Задача и врачей, и родственников – подбадривать больного, стараясь выровнять его эмоциональный фон.
• Пациенты с шизоидным типом характера склонны к интеллектуальному анализу своей болезни, причем, зачастую, отрицая опасность заболевания. Копаясь в причине возникновения болезни, они могут замыкаться, вплоть до аутизма. Поэтому, близким онкобольного шизоидного типа нужно помочь ему оценить и проанализировать ситуацию.
• Пациенты с чертами возбудимого (эпитептоидного) типа склонны к вспышкам ярости, наплывам угрюмо-раздражительного настроения. Они плохо контролируют своё состояние аффекта, поэтому, могут конфликтовать с врачом, медперсоналом и даже родными. Общаться с такими пациентами нужно очень терпеливо, не противореча им и не провоцируя вспышки агрессии. Информацию о заболевании желательно дозировать.
• Пациенты истероидного типа должны быть всегда в центре внимания. И даже их болезнь – проявление собственной исключительности. Эти черты характера можно легко использовать для успешного лечения, восхищаясь, например, его стойкостью и мужеством по отношению к болезни и процедурам. И ему действительно станет легче, причем не только морально, но и физически.
Болезнь побеждена, а стресс остался…
Благодаря возможностям современной медицины сегодня многие виды онкологических болезней успешно поддаются лечению. Но всё коварство рака заключается в том, что победив болезнь на физическом уровне, пациент может еще долго выздоравливать психологически. Врачи выделяют три вида психологических проблем, с которыми сталкиваются люди после успешного лечения рака:
Сегодня практически во всех крупных онкологических центрах работают клинические психологи, которые готовы оказать психологическую помощь не только пациенту до и после лечения, но и его родственникам, разъяснив правильную линию поведения и объяснив, как лучше помощь близкому человеку.
Многие люди, страдающие от онкологического заболевания, имеют проблемы с пищеварением. Они жалуются на отсутствие аппетита или испытывают трудности с приёмом пищи, в результате чего они теряют вес и слабеют. Часть этих проблем является следствием самой болезни, а некоторые являются побочным эффектом химио- и (или) лучевой терапии.
Почему так происходит:
Многие из упомянутых выше заболеваний неблагоприятно влияют на пищеварение больных раком . Следствием этого является плохое состояние здоровья, общее ухудшение состояния здоровья и снижение эффективности лечения. Обычно, первым видимым результатом возникновения проблемы является потеря веса. Недоедание может развиться даже у тех пациентов, которые – как кажется – потребляют достаточное количество пищи. Связано это с частыми у онкологических больных расстройствами пищеварения или всасывания.
К счастью, большинство побочных эффектов лечения, вплоть до развития ухудшения питания, можно избежать или, по крайней мере, облегчить их тяжесть путём незначительных изменений в питании больного.
Прежде всего, следует позаботиться о том, чтобы пациент съедал достаточное количество пищи, обеспечивающее ему необходимую дозу белка и энергии. Это особенно важно, как в период перед планируемым лечением, в период лечения и в период выздоровления и восстановления разрушенных тканей.
У многих онкологических больных возникает также недостаток витаминов, в частности фолиевой кислоты, витамина А, витамина C, витамина D и минеральных веществ (меди, железа, магния, цинка и кальция).
Если не удается удовлетворить потребности организма в питательных веществах с помощью традиционного питания, следует прибегнуть к помощи обогащенного питания.
Влияние химиотерапии на пищеварение
Химиотерапия – это один из самых распространенных методов лечения рака. Больному вводят химический фактор (химиотерапевтический препарат или комбинацию различных препаратов цитотоксического действия), целью которого является уничтожение раковых клеток.

К сожалению, химиотерапевтические препараты, помимо уничтожения раковых клеток, также повреждают здоровые клетки, особенно те, которые интенсивно делятся, например, клетки волосяных фолликулов или желудочно-кишечного тракта. Поэтому, чтобы свести к минимуму вред организму, последующие дозы вводят с установленными интервалами. Несмотря на это, не удается избежать побочных эффектов, таких как отсутствие аппетита, тошнота, рвота и т.д.
Химиотерапевтические препараты обычно вводятся внутривенно. Введение дозы может длиться от нескольких минут до нескольких часов, в зависимости от типа лечения и механизма действия конкретного препарата. В некоторых случаях химиотерапия назначается в виде таблеток; тогда лечение может проходить дома.
Химиотерапия применяется самостоятельно или в сочетании с лучевой терапией и (или) хирургическим вмешательством. В отличие от других методов лечения, химиотерапия охватывает всё тело, а не только область, в которой находится рак. Побочные эффекты химиотерапии, которые, к сожалению, отражаются на пищеварении больных, включают также тошноту, рвоту, понос, отсутствие аппетита, нарушение вкуса или сухость в полости рта.
Большинство побочных эффектов, такие как выпадение волос и изъязвление слизистой, имеют обратимый характер: всё восстанавливается после завершения лечения.
Выраженность различных видов даже незначительных заболеваний, сопутствующих химиотерапии, зависит как от чувствительности больного к используемого препарату, так и от типа используемого препарата. В последние годы, благодаря современным методам комплементарной терапии, удалось значительно уменьшить побочные эффекты такого лечения . Лекарства, облегчающие их, также полезны.
К сожалению, полностью устранить побочные эффекты химиотерапии невозможно.
Побочные эффекты химиотерапии, главным образом, влияют на органы, где клетки делятся очень интенсивно:
- слизистая оболочка пищеварительной системы – что приводит к болям во рту, образованию язв и диарее
- костный мозг – что способствует возникновению у больного анемии, снижению лейкоцитов и тромбоцитов
- волосяные фолликулы – что приводит к очень интенсивной потере волос
Влияние лучевой терапии на пищеварение
Лучевая терапия является одним из способов лечения рака, в основном злокачественного. Заключается в использовании рентгеновских лучей с высоким уровнем энергии или другого вида излучения, которое повреждает раковые клетки и препятствует их дальнейшему росту.
Лучевая терапия используется как единственный способ лечения или в сочетании с хирургическим вмешательством или химиотерапией. Использование данного метода лечения до хирургического вмешательства может привести к уменьшению опухоли (уменьшает масштаб операций). Напротив, использование лучевой терапии после операции помогает уничтожить оставшиеся раковые клетки и снижает риск рецидива.
Лучевая терапия подавляет рост и деление не только опухолевых клеток, но и здоровых, что вызывает различного рода нежелательные побочные эффекты, например, тошнота, рвота, потеря аппетита, диарея или язвы в полости рта. Их обычно трудно избежать, и их степень тяжести зависит от дозы радиации, применяемой в определенной части тела.
Возникновение вышеупомянутых заболеваний (рвота, потеря аппетита, диарея) во время лучевой терапии может ухудшить состояние питания больного. Это опасно, поскольку очень часто пациенты, которых лечили этим методом, едят слишком мало. Снижается запас питательных веществ, что вызывает быструю потерю массы тела. Поэтому необходимо как можно скорее принять меры для предотвращения дальнейшего обострения проблем с пищеварением.
Неконтролируемая потеря веса и плохое питание приводят к:
- снижению иммунитета
- ухудшению процесса лечения
- увеличению частоты инфекций и осложнений
Существует два типа лучевой терапии:
- Внешняя , при которой используются устройства для прямого облучения опухоли. Излучение направлено на область тела, где образуются раковые клетки. Человек, проходящий такое лечение, может нормально функционировать, без риска облучения других людей.
- Внутренняя , при которой вместо применения устройства с направленным излучением, используют радиоактивные материалы, например, радий, цезий, помещаемые очень близко к раковым клеткам. Таким образом, повреждается меньше здоровых клеток, находящихся в непосредственной близости от опухоли. Такое облучение применяется при раке матки, щитовидной железы и простаты
Применение лучевой терапии имеет две цели:
- Лечебная – уменьшение объема опухоли
- Уменьшение выраженности симптомов злокачественного заболевания, что значительно улучшает качество жизни больных
Долгосрочные побочные эффекты лучевой терапии могут вызвать сужение просвета кишечника, повреждение слизистой оболочки желудочно-кишечного тракта и, как следствие, воспаление слизистой оболочки, а также расстройства пищеварения и всасывания.
Появляются в начале лечения и очень скоро:
- раздражение слизистой оболочки рта, горла и языка
- непереносимость лактозы
- тошнота
- рвота
- диарея
Появляются после лечения и позже:
Влияние хирургического лечения на пищеварение
Во время операции удаляется опухоль и ткани, находящиеся в её пределах, которые могут содержать раковые клетки. Иногда вырезаются также здоровые ткани, что должно предотвратить распространение рака.
Применение хирургического вмешательства в качестве одного из методов лечения зависит от:
- типа рака
- локализации опухоли
- наличия раковых клеток в других органах, так называемые раковые метастазы
После операции обычно используют другие методы лечения – лучевая терапия или химиотерапия.
Рекомендуется, чтобы все пациенты проходили оценку пищеварения до хирургического вмешательства. У пациентов, у которых выявлено плохое пищеварение, следует рассмотреть применение для медицинского питания.
Возможность включения поддержки стоит учитывать также и в двух других фазах: околооперационной и послеоперационной. Это также касается больных с клиническими характеристиками недоедания, у которых отмечается потеря больше 10% веса, с низким уровнем белка и альбумина, что сопровождается:
- прогнозируемым периодом недоедания после операции – 7 дней
- сосуществованием воспаления
- операцией в брюшной полости, на голове или шее
- стрессом
У многих пациентов с раком на момент постановки диагноза и принятия решения об операции возникают первые симптомы ухудшения пищеварения – в основном, потеря массы тела. Связано это с потребление слишком малого количества пищи по отношению к потребности. Поэтому так важно введение обогащенного питания, целью которого является предоставление достаточного количества энергии и белка.
Лечебное питание включается задолго перед операцией, особенно у больных с раком, расположенным в области головы, шеи, желудка и кишечника, так как они чаще всего подвержены ухудшению пищеварению.
В послеоперационном периоде основной целью лечения является возвращение больного к нормальной жизнедеятельности, а также минимизация осложнений.
В это время организм нуждается в значительно большем количестве питательных веществ, особенно белка, который играет важную роль в процессе заживления ран и регенерации организма. Больные неохотно берутся за еду, поэтому так важно регулярно контролировать состояние их питания и внедрять обогащенное питание.
Очень полезны оральные питательные препараты, особенно у больных, которые лишь частично покрывают энергетические потребности за счет традиционной пищи. Их использование является необходимым у пациентов, которым с целью преодоления рака были удалены органы (или определенные их части), ответственные за потребление, переваривание или всасывание пищи.
Если операция касалась окрестностей головы или шеи, у многих пациентов будут проблемы с жеванием и глотанием. В свою очередь, у пациентов, у которых прооперированы органы пищеварительной системы, часто возникают расстройства пищеварения или всасывания. Благодаря питательной поддержке организм получает достаточное количество необходимых питательных веществ.
- влияет на заживление ран
- снижает риск послеоперационных осложнений
- снижает риск метаболических осложнений
- сокращает время пребывания в больнице
Читайте также:

