Ивл при раке легких
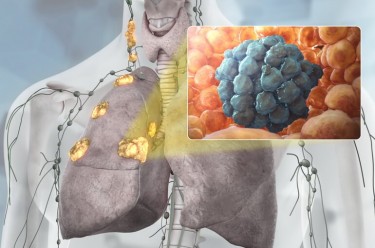
Опухоль в легких — самая коварная болезнь, которая развивается из эпителиальных клеток мягких тканей легкого. К сожалению, но рак легких 4 степени практически не излечим, и шанс на выживание в течение 5 лет после диагностирования этой стадии очень мизерный. Связано это с тем, что онкологический процесс развивается быстрее чем на 1, 2 и даже 3 стадии.
Плюс процент такой низкий из-за того, что сама опухоль при метастазировании поражает все ближайшие лимфатические узлы и ближайшие органы: сердце, желудок, кишечник, печень и почки. Именно поэтому на первой или второй степени, когда нет метастаз процент выживаемости выше в несколько раз.
К сожалению, но обычно 4 стадия рака легких уже смертельная и врачи стараются увеличить срок и качество жизни самого пациента. Для этого используются любые методы по уничтожению метастаз, уменьшению агрессивности и скорости роста самого злокачественного образования. По статистики ежегодно от данной опухоли умирают более 1 000 000 человек и выживаемость при раке легких на последней стадии составляет всего 15 %.
- Причины
- Симптомы
- Первые признаки
- Признаки 4 стадии
- Обезболивание
- Терапия
- Отвар лопуха при раке легких
- Выживаемость
Причины
- Генетика и наследственность. У детей, чьи родители болели этим заболеванием, шанс заболеть выше.
- Вирусы и болезни. Некоторые вирусы могут проникать в клетки и менять структуру ДНК, на хромосомном уровне. Из-за чего они и мутируют. К примеру — туберкулез или туберкулезный плеврит, который стал наиболее редким в последнее время, может привести к раковому образованию.
- Курение. Самый главный фактор. В дыме содержится очень много опасных реагентов, которые могут повлиять на мутацию клеток.
- Работа с химическими веществами. Если человек работает в металлургии, лаборатории, с нефтяными изделиями, пластиком, бензином и периодически вдыхает ядовитые испарения, то его уже можно отнести в группу риска.
- ВИЧ. Вообще любое ослабление иммунитета является опасным фактором для появления любого ракового новообразования.
Симптомы
Обычно очень яркие симптомы именно раковой опухоли у больного появляются только на 3 или 4 стадии. Первые же симптомы обычно схоже с любым простудным заболеванием, бронхитом, ОРВИ, и т.д. Одним из самых ярких первых симптомов является температура, которая постоянно появляется и не спадает.
Чем раньше поставлен диагноз, тем больше шансов вылечиться.
- Сухой кашель без других симптомов.
- Позже появляется мокрота в виде пены.
- На 2 стадии появляется неприятный запах от мокроты.
- Одышка, сложно дышать.
- Боль со стороны больного легкого.
- Синдром Горнера.
- Слабость.
- Сонливость
- Быстрая утомляемость.
Далее появляются и другие симптомы, когда рак уже с метастазами проникает в ближайшие органы и поражает лимфатическую систему. Боли в груди усиливаются, а дышать становится еще сложнее. В мокроте могут появиться сгустки крови.
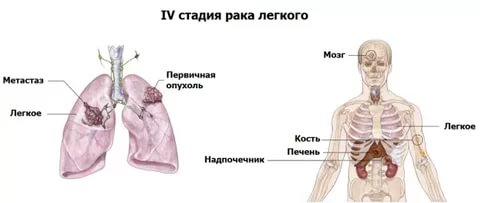
- Кожа становится желтой — рак добрался до печени.
- Живот и грудь сильно болит, может отдавать в низ спины.
- Тахикардия, стенокардия и аритмия.
- Нарушение пищеварительной функции. Периодический понос или наоборот запор.
- Пиелонефрит.
- Температура.
- Из-за ухудшения иммунитета больной может заболеть пневмонией.
- Появляются боли во всем теле.
- Больной не может нормально двигаться.
- Появляются судороги.
Развитие онкологического заболевания происходит достаточно быстро, опухоль на 4 стадии имеет большие размеры и проникает в ближайшие ткани. При быстром росте идет повреждение сосудов, из-за чего больной начинает отхаркивать мокроту с кровью и ее становится больше. На этом этапе больного садят на аппарат ИВЛ (искусственной вентиляции лёгких) — для улучшения кровообращения и наполнения клеток органов дыхания кислородом.
Обезболивание
Самое главное лечение на последней стадии — это улучшить жизнь самого больного и избавить его от невыносимых болей, так как злокачественные ткани метастазируют уже во все органы, то боли могут быть практически везде: в груди, животе, костях, мышцах, плюс сильные головные боли из-за интоксикации.
Врачи назначают пероральные анальгетики, которые могут избавить от многих болевых симптомов. Также используют и нестероидные противовоспалительные препараты или опиаты, для снижения температуры и уменьшения воспалительных процессов рядом с опухолью.
Если больной чувствует мнимую боль, то ему назначают противоэпилептические препараты, антидепрессанты. Трамадол, Кодеин уже не помогут на 4 стадии, так как боли слишком сильные, но на 2 или 3 они отлично справляются.
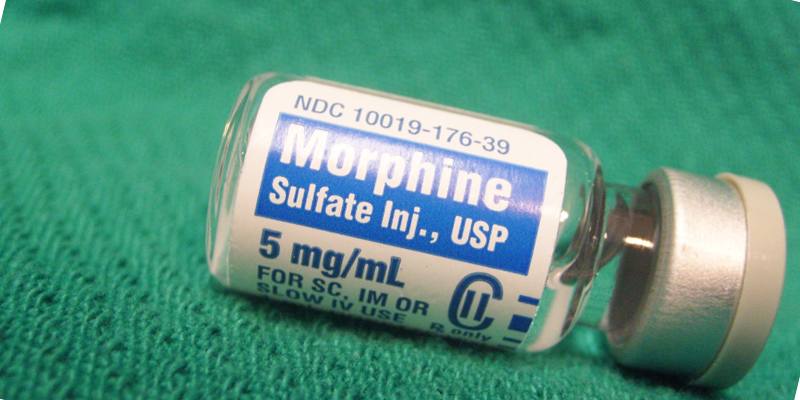
Если у больного очень сильные боли, которые он не может терпеть, то назначают Морфин, Метадон, Оксиморфин — это сильные наркотические опиоидные обезболивающие. Но просто так больному их не выдадут и обычно врачи-онкологи проводят совещание, а потом выдвигают решение, давать наркотические обезболивающие или нет.
Дело в том, что они имеют сильные побочные эффекты, которые могут ухудшить терапию. При сильных головных болях или повышение внутричерепного давления назначают кортикостероиды.
Терапия
Многие задаются вопросом — можно ли в России вылечить рак легких на 4 стадии? На самом деле такие случаи есть, и если брать из статистики, то в общем их 15 % от всех. К сожалению процент такой низкий, из-за уровня онкологии в нашей стране.
4 стадия — это очень сложная форма рака, когда метастазы уже поражают все ближайшие органы и лимфатическую систему, а сама опухоль начинает быстрее расти и становится более агрессивной. На данный момент в РФ пока нет тех технологий лечения, которые могут увеличить шанс выздоровления пациента.
Нужно помнить, что без какого-либо лечения пациент скончается еще быстрее. Врачи на последних стадиях уже не применяют хирургическое вмешательство для удаления самой опухоли, так как это уже бесполезно, ведь раковые ткани по крови и лимфатической системе уже распространились по всему органу.
В первую очередь применяют высокую дозировку при химиотерапии. В организм вводят специальные вещества, которые уничтожают раковые клетки. Плюс применяют химиоэмболизацию и радиоэмболизацию, которые также способствуют уничтожению злокачественных тканей.
После первой инъекции химическими реагента, в дополнение идет иммунотерапия, когда повышают иммунитет самого организма для борьбы с раком. Плюс вводят моноклинальные антитела, которые помогают нашим лейкоцитам бороться со злом. Для диагностики и анализа лечения врач-онколог будет брать кровь и лимфу на тест.
Процессы лечения направлены на то, чтобы снизить рост опухоли и по возможности уменьшить ее размер. Если раковые клетки будут очень чувствительны к химиотерапии, то возможно будет шанс полностью истребить их.
Очень много методов народной медицины, но мы расскажем про то, что помогает бороться с раком легких на всех стадиях.
- Измельчите корни лопуха до порошкового состояния.
- Возьмите 500 мл воды и насыпьте в нее две столовые ложки порошка.
- Поставьте на медленный огонь на 15-25 минут.
- Применяйте по 100 мл перед едой три раза в день — ежедневно!
Выживаемость
Первое, что приходит в голову любому больному и близкому: сколько живут с раком легких 4 степени? К сожалению, но выживают немногие на финальной стадии, из-за очень бурного и быстрого роста карциномы, которая уже имеет большие размеры и разрушает все ближайшие ткани.
Больной может умереть либо от внутреннего кровотечения, которое может начаться из-за повреждения крупного сосуда самой опухолью, либо из-за других болезней, пораженных почек, печени, сердца и кишечника.
Врачи иногда используют хирургическое удаление опухоли, если получается уменьшить ее до операбельной формы, с помощью радио- и химиотерапии. Дальше они пытаются уничтожить другие очаги, которые возникли в результате метастазов. Нужно еще учитывать, что вся эта терапия, негативно сказывается и на здоровые клетки и органы, поэтому все зависит от силы и здоровья самого тела пациента.
Прогноз 5 летней выживаемости у онкобольных с данным недугом, составляет всего 5 % от всех случаев. Обычно это больные с раковой опухолью, которая имеет наименьшую агрессивность и скорость роста. Самое главное, не падать духом, а родным и близким поддерживать больного и быть рядом, даже если он этого не хочет. Очень часто больные отказываются видеть родных на этой стадии из-за сильного страха смерти.
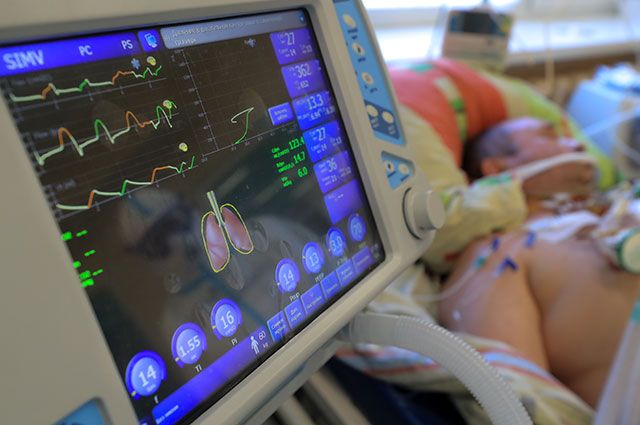
Подключение к аппарату ИВЛ (искусственной вентиляции легких) многие воспринимают как единственный способ спасти жизнь пациенту с коронавирусом. Однако большая часть пациентов, подключенных к аппарату ИВЛ, все равно умирают. В России выживают только 13% больных, отлученных от ИВЛ. На Западе — 25%. Почему?
Зачем нужны аппараты ИВЛ?
При тяжелой пневмонии может развиться состояние, когда человек уже не способен дышать самостоятельно, а его легкие не могут обеспечить организм нужным количеством кислорода. Это считается показанием для подключения пациента к аппарату искусственной вентиляции легких.
Принцип, по которому работают аппараты ИВЛ, называется вентиляцией с положительным давлением. Они раздувают легкие, заставляя их сжиматься и разжиматься, и вдувают в них кислород.
Отложенные проблемы
При этом аппарат не является средством лечения или восстановления поврежденных легких. Он лишь дает передышку, чтобы они могли восстановиться самостоятельно.
Первые аппараты искусственной вентиляции легких появились в 1928 году, а долгосрочные последствия их применения для здоровья врачи продолжают изучать до сих пор.
Искусственная вентиляция легких — метод довольно травматичный. Чтобы подключить человека к ИВЛ, необходимо произвести интубацию (вставить трубку в трахею через нос или рот). Некоторым пациентам проводят операцию — делают на шее надрез и формируют искусственное отверстие (трахеостому). Поскольку инвазивная вентиляция легких еще и болезненна, пациентов обычно вводят в искусственную кому при помощи анестезии. Пациент на ИВЛ не может передвигаться, говорить, есть и пить. Он требует кормления через трубку и постоянного ухода. Рану на шее нужно чистить и обрабатывать. Из-за трубки в легких образуется мокрота, которую нужно периодически удалять.

По данным главного врача ГКБ № 71 Александра Мясникова, каждый второй больной на ИВЛ получает внутрибольничную инфекцию, что утяжеляет его и без того критичное состояние и ухудшает прогноз на выздоровление.
Если больной выживет после отлучения от аппарата, как минимум еще год у него будет повышен риск смерти (чем больше времени он провел на ИВЛ — тем хуже прогноз). Тем, кто поправляется, приходится заново учиться ходить, говорить и есть самостоятельно. У многих пациентов страдают когнитивные функции (память, умственные способности, внимание, речь и т. д.).

13% или 25%
При этом и выживают далеко не все. По данным главного врача больницы в Коммунарке Дениса Проценко (клиники № 1 для лечения пациентов с коронавирусной инфекций) из 125 человек, которые находились на аппаратах искусственной вентиляции легких, выжили только 17 (13,6%). На Западе после отлучение от ИВЛ выживают 25%. Чем объясняется такая разница?

Врач-кардиолог, профессор, член-корреспондент РАН Симон Мацкеплишвили. Фото: Youtube
Врач-кардиолог напомнил, что Острый респираторный дистресс-синдром, который является основной причиной перевода пациентов с COVID-19 на искусственную вентиляцию легких, - это крайне тяжелое состояние (оно, кстати, вызывается не только коронавирусной инфекцией). Смертность при ОРДС высокая и достигает от 15 до 30 % во всем мире. И выживаемость, во многом, зависит от того, насколько вовремя и правильно проведена искусственная вентиляция легких.
- Бывает, что ИВЛ стараются начать раньше, чем это действительно необходимо, другие врачи ждут, пока пациенту не станет совсем плохо, - и то, и другое негативно влияет на результаты лечения, - пояснил Симон Мацкеплишвили. – Самое важное – правильно выбрать время начала искусственной вентиляции легких, и, безусловно, правильно ее провести. Большое значение имеет заболевание, вызвавшее ОРДС, а также и состояние пациента в целом. Если у пациента тяжелая дыхательная недостаточность развилась на фоне сепсиса или острого панкреатита, осложненного перитонитом или острой почечной недостаточностью, то он может умереть вовсе не от того, что ИВЛ не эффективна. Если же мы говорим про инфекционное заболевание преимущественно дыхательной системы, как в случае с COVID-19, то шансы перенести его и выйти без серьезных последствий, в том числе и отдаленных, очень высоки. В России , как я думаю, довольно современный парк аппаратов ИВЛ. У нас прекрасная российская школа врачей анестезиологов-реаниматологов. Это внушает большую надежду и оптимизм.
- Но все-таки случается и так, что ИВЛ не проходит для человека бесследно?

Во всем мире предприятия по производству аппаратов ИВЛ работают в три смены, спрос на эту технику высок как никогда. Фото: REUTERS
Но, безусловно, могут быть последствия и от самой неправильно проведенной вентиляции легких. Это может быть травма верхних дыхательных путей во время интубации трахеи или осложнения при несвоевременном переходе на трахеостомическую трубку, это могут быть серьезные повреждения легких. Если дыхательную смесь из аппарата подавать под неправильным давлением или с избыточным объемом – будет травма легких. Поэтому ИВЛ, как, впрочем, и все, что мы делаем, может вызвать неблагоприятные последствия при неправильном использовании.
Но надо понимать, что когда мы переводим пациента с ОРДС на ИВЛ, то речь идет о жизни и смерти. И в ситуации, когда наша первая и главная задача у такого пациента – спасти его от смерти, ИВЛ – это жизнеспасающая технология. Хотя, гораздо чаще мы применяем ИВЛ при плановых хирургических вмешательствах, выполняющихся под общей анестезией, когда она проводится в операционной в процессе проведения наркоза. Это делает хирургическое вмешательство более удобным для хирурга и безопасным для пациента. Потом еще какое-то время пациент продолжает оставаться на ИВЛ в отделении реанимации.
Именно поэтому, а не в качестве спасительной технологии при эпидемиях, аппараты ИВЛ есть в наличии во многих медицинских центрах. Сегодня искусственная вентиляция легких спасает много жизней, как я говорил, у нас в России довольно хороший парк этих машин, прекрасные врачи, так что это внушает мне уверенность в том, что ИВЛ будет сделана вовремя, и будет сделана правильно.

Пациент с коронавирусом дышит при помощи аппарата искусcтвенной вентиляции легких в больнице Афин. Фото: REUTERS
К сожалению, среди людей бытует мнение, что если человек попал на ИВЛ, то снять его с аппарата уже невозможно. Или появилась неверная информация, что при COVID-19 смертность при необходимости использования ИВЛ достигает 80 %. Это совсем не так! Искусственная вентиляция позволяет пациенту пережить критическое состояние, минимизировать его энергетические затраты, направить все силы организма на борьбу с инфекцией. Когда состояние легких улучшается и человек начинает самостоятельно дышать, аппарат ИВЛ переводится во вспомогательный режим, а затем и вовсе становится ненужным. Обычно некоторое время после этого пациент нуждается в наблюдении в обычной палате, а потом, выздоровевший, выписывается домой.
Медикам - аплодисменты!.Мир аплодирует медикам, которые, рискуя своей жизнью, спасают всех нас от пандемии коронавируса. Врачи и медсёстры, спасибо вам за ежедневный подвиг!
ЧИТАЙТЕ ТАКЖЕ
Каждый четвертый россиянин считает меры самоизоляции недостаточными
Швеция может достигнуть коллективного иммунитета через несколько недель
Тогда смертность и число зараженных резко сократится и страна станет единственным в Европе островом экономической свободы (подробности)

Нарушение бронхиальной проходимости при раке легких происходит по многим причинам, одна из них – ателектаз легкого. Это патологическое состояние легочной ткани, возникающее вследствие спадания альвеол целого легкого или его частей. Пораженная ткань выключается из процесса газообмена, дыхательная поверхность органа сокращается. В результате нарушения снабжения организма кислородом развивается гипоксия, страдает функционирование многих органов, появляются осложнения. Патология проявляется затрудненным дыханием, одышкой, в тяжелых случаях – удушьем.
Виды ателектаза
Врачи различают первичный или вторичный ателектаз — в зависимости от того, работали ли легкие до того, как развилось спадание легочной ткани.
- Первичный (или врожденный) – характерен только для новорожденных. Возникает вследствие недоразвитости органа и развития внутриутробных аномалий. В случае если ребенок дышал после рождения, т. е. легкие были наполнены воздухом, но затем произошло спадание ткани, говорят о вторичном ателектазе.
- Вторичный (или приобретенный) – развивается по разным причинам в легких, функционировавших до возникновения патологии.
Также различают острый и хронический ателектаз. Острый возникает внезапно и длится небольшой промежуток времени. При хроническом течении, ателектаз развивается в за нескольких недель или месяцев.
Факторы развития состояния
Существует множество факторов, при котором развивается ателектаз легких:
- Закупорка бронха, и в связи с этим рассасывание воздуха ниже закрытого участка
- Образование обильного экссудата в плевре, в результате чего он сдавливает легочную ткань
- Закупорка прохода кровяным тромбом, образовавшегося в результате внутреннего кровотечения
- Закрытие просветов вязкой слизью, выделяющейся при воспалительном процессе (бронхит, воспаление легких и др. заболевания)
- Сдавливание легочной ткани новообразованием, увеличившимся лимфоузлом либо попавшим внутрь инородным телом
- Нарушение вентиляции легких и образование обильной вязкой мокроты после применения наркоза при хирургической операции
- Травмы грудной клетки
- Наркотические и успокаивающие средства
- Последствия продолжительного постельного режима, неподвижность пациента.
Симптомы
О развитии патологии легочной ткани при раке легких свидетельствуют ярко выраженные признаки:
- Боли в грудной клетке
- Тахикардия
- Одышка
- Ощущение нехватки воздуха
- Пониженное давление
- Ослабление голоса и дыхания
- При присоединении бактериальной инфекции – повышение температуры тела.
Как проявляется ателектаз при раке легких

Развитие патологии легочной ткани у больных раком относится по происхождению к обтурационному типу – то есть ателектаз развивается из-за закрытия изнутри просвета бронха образовавшейся опухолью или скопившейся мокротой.
При неполном блокировании просвета воздух при вдохе поступает в бронх, но при выдохе уже не может его покинуть. Он остается в альвеолах, и постепенно скапливаясь, способствует парциальной эмфиземе в пораженном органе. Если просвет закрыт полностью, прекращается движение воздуха – он не проходит ни с вдохом, ни с выдохом. В результате этого остатки воздуха постепенно рассасываются, и альвеолы, оставшись без воздуха, спадаются и наполняются транссудатом – развивается ателектаз в том или ином участке органа. Врачи считают его вторым важным признаком первичного легочного рака.
Симптомы ателектаза могут проявляться по-разному – в зависимости от области и количества участков поражения. При вялотекущем развитии патологии, затрагивающем небольшую часть органа, симптомы проявляются слабо, невыразительно либо полностью отсутствуют. Они усиливаются по мере усугубления состояния легочной ткани. Типичными проявлениями ателектаза являются:
- Затрудненное дыхание и одышка
- Непродуктивный кашель без мокроты, не приносящий облегчения
- Резкие боли в груди, усиливающиеся при вдохе и выдохе
- Цианоз (синюшный цвет кожных покровов)
- Уменьшение объема грудной клетки со стороны пораженного органа
- Сужение межреберных промежутков
- Смещение позвоночника в здоровую сторону.
Но если ателектаз возникает внезапно, развивается с большой скоростью и затрагивает обширную часть легкого, то симптомы дыхательной недостаточности проявляются бурно и могут даже вызвать шоковое состояние организма. Происходит резкое снижение кровяного давления, развитие тахикардии. Кроме того, может возникнуть и лихорадочное состояние – чаще всего это случается при осложнении пневмонии.
При ателектазе легкого создаются благоприятные условия для патогенных микроорганизмов. Развиваются абсцессы, сопровождающиеся повышением температуры и другими симптомами, что значительно усложняет диагностику. По медицинской статистике, 10 % случаев возникновения абсцессов происходят из-за рака и ателектаза.
Подробная информация о раке легких находится здесь.
Особенности диагностики
Для определения ателектаза при раке легких проводятся исследования:
- Осмотр больного, ознакомление с историей болезни.
- Пальпация – определяет степень дрожания голоса. При полном ателектазе признак отсутствует, усиливается при частичной патологии органа.
- Перкуссия.
- Аускультация помогает определить дыхание. Оно отсутствует со стороны пораженного органа либо сильно ослаблено.
- Рентгенография. Снимки детализируют состояние легких, показывают локализацию и степень изменения органа. На рентгене уплотнение ткани легкого определяется степенью затемнения. В зависимости от области поражения – всего органа или отдельных участков.
- КТ: помогает определить область ателектаза, а также уточнить иные причины возникновения патологии.
- Бронхоскопия определяет причины обструкции бронхов.
Помимо этого, для диагностирования могут понадобиться дополнительные исследования – с помощью ПЭТ-КТ.
Какие бывают осложнения
Возникшее патологическое состояние легочной ткани негативно отражается на функционировании органа и всего организма. При недостаточном поступлении воздуха бывают следующие осложнения:
- Снижение уровня кислорода в крови и развитие гипоксии.
- Бронхоэктаз – необратимое изменение строения бронхов. В связи с этим они не могут функционировать в прежнем объеме и режиме.
- Пневмония. Является наиболее распространенным осложнением при ателектазе. Возникает из-за скапливающегося транссудата в пораженном органе. Является благодатной средой для развития инфекции.
- Дыхательная недостаточность. Негативные последствия зависят от площади поражения. Для взрослых людей может не представлять опасности, если затронута небольшая часть легкого, но у младенцев и маленьких детей может вызвать фатальные последствия.
Как лечат ателектаз легкого
Терапия патологического состояния легочной ткани в первую очередь направлена на нейтрализацию провоцирующего фактора и восстановление проходимости бронхов. Также принимаются меры по недопущению возникновения и подавлению воспалительного процесса.
В случае если обтурация бронхов вызвана попаданием посторонних предметов или скопившейся мокротой, пробку удаляют с помощью бронхоскопии. При более легком течении ателектаза для удаления мокроты применяются бронхолитические и отхаркивающие средства.
- Когда ателектаз развивается на фоне рака легких, причиной спадания легочной ткани является сдавливание бронхов образовавшейся опухолью, применяют оперативное вмешательство, химиотерапию и облучение.
- При тяжелом состоянии ателектаза применяют интубацию и искусственную вентиляцию легких. Мероприятия проводят до полной стабилизации состояния больного, и полного контроля основного заболевания.
- Для предупреждения развития инфекции, больному выписываются антибактериальные средства, антибиотики.
- Также в лечении предусмотрены меры по улучшению дыхательного процесса. Больному прописываются препараты, стимулирующие дыхание.
- Одновременно с проведением лечения, больному назначается различные курсы дыхательной гимнастики, а для разжижения вязкой мокроты и стимуляции ее вывода – бронхорасширяющие и откашливающие препараты.
Как не допустить развитие патологии
Чтобы предупредить повреждение легочной ткани, не допустить развитие ателектаза, необходимо исключить провоцирующие его причины:
- Отказаться от сигарет. Курение способствует усилению выработки мокроты, травмирует слизистую оболочку легких, провоцирует развитие рака легких.
- Внимательно следить за мелкими предметами, не допускать их попадание в дыхательные пути. Отслеживать поведение детей во время еды, не допускать баловства с крошками хлеба, семечками, орехами и другими продуктами.
- При любых заболеваниях органов дыхания, а также в послеоперационный период делать дыхательную гимнастику.
- При постельном режиме не допускать длительного лежания в одной позе. Требуется регулярно менять положения тела, а если врач разрешает – то и вставать с постели.
Развитие ателектаза при раке легких не только серьезно усложняет и без того плохое состояние больного, но и провоцирует следующие осложнения в работе организма. Для устранения патологии требуется правильная диагностика и своевременное лечение.
2 июня 2020 13:20
Некоторые считают, что если пациента подключили к аппарату ИВЛ, значит, он уже безнадежен. Статистика показывает, что на аппаратах ИВЛ умирает до 86% пациентов.

Владимир Алиев: Если взять общемировую статистику, то ИВЛ необходима 7 процентам пациентов с новой коронавирусной инфекцией, и действительно, примерно в 80 процентах случаев от этого количества фиксируют летальный исход. Проблема в том, что врачам еще не до конца понятно, какие структуры и как повреждаются при коронавирусе. Известно, что повреждаются легкие и сосуды, которые отвечают за перенос кислорода из легких в кровь. Если у пациента будут полностью повреждены легкие, то не будет газообмена, а если повреждены и сосуды, то человек не сможет получить кислород, какой бы аппарат ИВЛ ни использовался.

Александр Иванов: Вы наверняка встречали данные о смертности 88% среди пациентов, нуждающихся в ИВЛ. Но нужно понимать, откуда берутся такие цифры. Представьте, что есть 100 человек на ИВЛ. Из них 27 умерло и 3 выздоровело. В сумме у нас 30 законченных случаев. Исследователи из крупной сети госпиталей в Нью-Йорке сообщили, что доля умерших вычисляется по количеству этих самых законченных случаев, а не по общему количеству всех, кто находился на ИВЛ. Что случится с 70 людьми, оставшимися на ИВЛ, неизвестно. Безусловно, это очень тяжелая группа пациентов с очень высокой летальностью, но точно не 88%. В нашем госпитале в Бруклине в среднем 25 пациентов из 100 пациентов, подключенных к ИВЛ, были выписаны.
Вывод: ИВЛ — это не приговор, хотя смертность на ИВЛ действительно высокая по двум независимым друг от друга причинам: новый коронавирус еще не изучен до конца, а при статистике используется неудачная методология.

Владимир Алиев: В работе с аппаратами ИВЛ задействован кислород, который, как известно, способствует процессам горения. Поэтому возможно, что причиной воспламенения был не сам аппарат ИВЛ, а электросеть. Но в своей практике я никогда не сталкивался с воспламенением аппаратов ИВЛ и слышал только о пожарах 9 и 12 мая.

Вывод: данных, подтверждающих, что аппараты ИВЛ часто возгораются, нет.


Вывод: аппараты ИВЛ бывают разного качества в зависимости от конкретной модели, а не страны производства.


Александр Иванов: У больных новым коронавирусом, которые подключены к аппарату ИВЛ, могут быть проблемы не только с легкими, но и с другими органами и системами, включая повышенное тромбообразование, приводящее к нарушению кровоснабжения жизненно важных органов. У многих наблюдается нарушение работы почек, и им требуется аппарат гемодиализа. И тут уже не так важно, как ваш организм принял ИВЛ.
Вывод: стабильное состояние пациента на ИВЛ может резко ухудшиться как из-за нарушений в работе легких, так и других органов.


Александр Иванов: ИВЛ — это большой стресс для организма. Особенно тяжело приходится пациентам старшего возраста и хроническим больным. Осложнения могут быть самые разные — от инфекции до повреждения нервных волокон — это когда мышцы частично теряют нервное сообщение с двигательным центром. Пациентам с таким осложнением тяжело даже поворачиваться из стороны в сторону, поэтому им нужна активная реабилитация. Несмотря на возможные осложнения, нужно помнить, что альтернатива ИВЛ — это смерть. В работе с ИВЛ много подводных камней. Невозможно дать какие-то точные инструкции, что если делать вот так, то все будет хорошо. Зато сейчас точно улучшилось понимание того, как не довести пациента до ИВЛ. Если все-таки до этого дошло, то нужно воспринимать ИВЛ как шанс выздоровления, а не как зло.
Вывод: ИВЛ может вызвать разные осложнения, но в определенных ситуациях это единственная возможность излечиться для пациента.
Подготовили Асхад Бзегежев и Ксения Праведная
Читайте также:

