Иммуногистохимическое исследование при раке яичника что это
Иммуногистохимическое исследование в онкологии – это разновидность исследования ткани с помощью специальных реактивов по принципу антиген-антитело.
При иммуногистохимическом исследовании используются реактивы, которые содержат антитела, отмеченные специальными веществами.
Антитело – это белок, который связывается в тканях с определенными молекулами - антигенами, после чего возникает реакция. Если же таких молекул нет, то и реакции не будет.
По этому признаку можно судить, присутствует в ткани интересная нам молекула или нет. Это похоже на то, если нанести на белый стол бесцветный клей. Невооруженным глазом на белом фоне он практически незаметен, но стоит насыпать на стол мелкого песка, как клей становится виден за счет прилипших песчинок.
По правилам иммуногистохимическое исследование при раке всегда проводится в специализированной лаборатории. Для его проведения необходима опухолевая ткань, полученная в результате биопсии или операции.
Иммуногистохимическое исследование проводится для определения наличия в опухолевых клетках различных точек приложения, например, наличие рецепторов эстрогенов (ER) и прогестеронов (PR). Также иммуногистохимия выполняется для определения показателя Ki-67 (индекс пролиферативной активности опухолевых клеток), гиперэкспрессии белка Her2neu, VEGF (сосудистый фактор роста), р53.
Иммуногистохимическое исследование при раке выполняется для того, чтобы понять, какими препаратами можно лечить злокачественную опухоль, и к каким видам препаратов она чувствительна.
Самый распространённый анализ, определяемый при иммуногистохимическом исследовании, это наличие рецепторной чувствительности к гормонам у опухоли.
ER и PR - протеиновые рецепторы на поверхности опухолевых клеток.
В организме человека постоянно вырабатываются гормоны - эстроген и прогестерон. Эти гормоны воздействуют на ER и PR рецепторы, что приводит к стимуляции роста опухолевых клеток.
Определение Эстрогеновых и Прогетестероновых рецепторов является одним из важнейших моментов, определяющих чувствительность опухоли к терапии гормональными препаратами.
Чаще всего наличие рецепторов ER/PR определяют при раке молочной железы. Их наличие дает возможность, помимо стандартных методов лечения, применить гормональную терапию.
При гормон позитивном раке молочной железы, назначаются препараты: Тамосксифен, Экземестан (Аромазин), Летрозол (Фемара), Анастразол (Аримидекс), Гексэстрол (Синестрол) и другие.Также, считается, что гормонально-зависимый рак молочной железы отличается спокойным течением и редким метастазированием.
Чувствительность опухолевых клеток к гормональной терапии выражается в баллах от 0 до 10. Опухоль считается гормонозависимой, начиная с 2-х баллов. и требует добавления к лечению гормональной терапии.
Her2Neu - это рецептор эпидермального фактора роста раковой клетки. Это - ген, который воздействует на мембранные рецепторы клетки, и стимулирует её к усиленному делению.
В некоторых опухолях (чаще всего рак молочной железы, рак пищевода, рак желудка) присутствует гиперэкспрессия (повышенная активность) Her2Neu, что вызывает быстрое деление опухолевой клетки и её повышенную активность.
Также снижается эффективность химиотерапии, лучевой терапии, гормональной терапии. Из-за этого опухоли с Her2neu позитивным статусом отличаются агрессивным течением.
Существует две методики определения наличия у опухоли гена Her2neu:
Результаты иммуногистохимического исследования выражаются в баллах:
- 0-1 означает, что опухоль без гиперэкспрессии Her2neu.
- 3 означает, что опухоль с гиперэкспрессией Her2neu.
2. Метод FISH (Флуоресцентная гибридизация in situ)
В отличие от иммуногистохимического исследования, при котором определяются белки, при методе FISH определяется наличие генов, кодирующих протеины Her2neu. В зависимости от их наличия, определяется гиперэкспрессия Her2neu.
Определение гиперэкспрессии рецептора Her2neu в опухоли молочной железы является очень важным для дальнейшего назначения лечения.
В современной онкологии гиперэкспрессию Her2neu определяют, чтобы понять, необходимо ли добавление к лечению ингибиторов Her2neu. Для лечения опухолей с гиперэкспрессией рецептора Her2Neu активно и успешно используются таргетные препараты Трастузумаб (Герцептин), Пертузумаб (Перьета), Трастузумаб-эмтанзин (Кадсила), Бейодайм (Трастузумаб+Пертузумаб). Эти препараты прицельно блокируют рецепторы Her2neu, тем самым останавливая активный рост опухолевых клеток и повышая их чувствительность к химиопрепаратам. Добавление таргетной терапии к стандартной химиотерапии при лечении Her2neu позитивных опухолей, серьезно увеличивает общую выживаемость и результат противоопухолевого лечения.

Ki-67 - это маркер пролиферативной активности опухолевой клетки. Данный параметр оценивается в процентах и показывает, сколько процентов опухолевых клеток активно делятся.
Если Ki-67 меньше 15%, опухоль считается слабоагрессивной, при показателе Ki-67 от 30 до 50% опухоль считается агрессивной, а при показателе Ki-67 выше 50% опухоль является высокоагрессивной.
Также Ki-67 является фактором прогноза течения опухолевого заболевания и ответа опухоли на химиотерапевтическое лечение. Определяется это простым способом: чем ниже показатель Ki-67, тем хуже опухоль реагирует на химиотерапевтическое лечение. И наоборот - чем выше показатель Ki-67, тем лучше опухоль будет отвечать на химиотерапию.
Белок p53 - это транскрипционный фактор, регулирующий клеточный цикл. В быстро делящихся клетках обнаружено увеличение концентрации белка р53 по сравнению с клетками, делящимися медленно, что обусловлено высоким риском их онкогенности.
Белок p53 предотвращает образование злокачественных опухолей в нашем организме. В норме, антионкоген р53 находится в неактивном состоянии, а при появлении повреждений ДНК в здоровой клетке - активируется.
Функция белка р53 состоит в удалении тех клеток, которые являются потенциально онкогенными. Это называется - индуцированный апоптоз, уничтожение потенциально опасной клетки.
При иммуногистохимическом исследовании, повышенное содержание белка p53 обнаруживается в 50% злокачественных клеток, что позволяет им беспрепятственно делиться и избегать апоптоза (уничтожения).
Количество белка p53, определяют в дополнение к показателю Кi67, для того, чтобы понять насколько агрессивна опухоль и определить дальнейшее течение болезни. Если уровень белка p53 высокий, значит опухоль не агрессивная и не склонна к метастазированию и быстрому росту. Если же, показатель белка p53 низкий, то значит опухоль агрессивна и склонна к быстрому росту в окружающие ткани и метастазированию.

VEGF – это сигнальный белок, вырабатываемый клетками для активного роста новых сосудов в уже существующей сосудистой системе.
Есть несколько видов белка VEGF, и каждый воздействует на определенный рецептор VEGFR (Vascular endothelial growth factor receptor). Для того чтобы активно делиться, опухоли нужно питание, а для этого нужны сосуды, по которым это питание будет поступать. Именно по этой причине в опухолевых клетках содержится повышенное содержание белка VEGF - для того, чтобы в короткие сроки строить сосудистые сети.
Наличие белка VEGF в опухоли говорит о возможности применения таргетной терапии такими препаратами, как Бевацизумаб (Авастин), Рамуцирумаб (Цирамза), Афлиберцепт (Залтрап). Они перестраивают сосудистую сеть опухоли, тем самым лишая её питания.
Чаще всего определение гиперэкспрессии белка PD-1 и его лиганд PDL-1 и PDL-2 необходимо при меланоме, немелкоклеточном раке легкого, раке желудка и раке почки.
Для того чтобы отобрать пациентов, которым показана иммунотерапия, проводится определение наличия экспрессии PD-1 и его лиганд PDL-1 и PDL-2, при помощи флюоресцентной гибридизации in situ (FISH). При наличии экспрессии PD-1 и его лиганд PDL-1 и PDL-2, показано применение иммунотерапии препаратами Пембролизумаб (Кейтруда), Ниволумаб (Опдиво), Атезолизумаб (Тецентрик).
В современной онкологии иммуногистохимическое исследование играет очень важную роль, так как при помощи этого исследования онкологи определяют наличие тех или иных факторов в опухоли, которые позволяют грамотно и адекватно составить дальнейшее лечение пациента и говорить о прогнозах заболевания.

Иммуногистохимия, или иммуногистохимический анализ — исследование, во время которого в образцах ткани с помощью антител выявляют определенные молекулы. Этот метод диагностики нашел широкое применение в онкологии.

Немного теории и истории. Для того чтобы обнаруживать и уничтожать чужеродные вещества, иммунная система использует особые молекулы — антитела. Они отличаются специфичностью: каждое антитело может связываться строго с определенным антигеном.
В 1994 г. С. Тэйлор применил иммуногистохимический анализ, чтобы проверить 20 000 опухолей, и обнаружил, что диагнозы в половине случаев были ошибочными. Иммуногистохимия зарекомендовала себя как эффективный метод диагностики.
Какие задачи в онкологии помогает решать иммуногистохимия?
Иммуногистохимический анализ помогает врачам-онкологам:
- Отнести злокачественную опухоль к тому или иному типу.
- Выяснить, в каких генах опухолевых клеток произошли мутации, какие белки способствуют прогрессированию рака.
- Выявить первичную опухоль и ее метастазы.
- Определить, произошла ли злокачественная трансформация клеток.
- Определить прогноз для пациента.
- Разобраться, поможет ли в данном случае таргетная терапия.
- Определить, чувствительны ли опухолевые клетки к химиотерапии, лучевой терапии.
Как это работает?
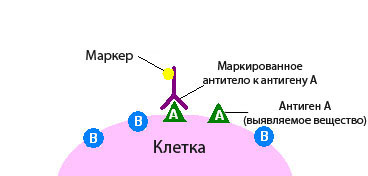
Иммуногистохимия бывает прямой и непрямой. В первом случае используют один вид антител, которые должны вступить в связь с определенной молекулой-мишенью. Если молекула-мишень присутствует в ткани, и реакция произошла, опухолевая ткань окрашивается:
- Чаще всего к антителу присоединяют фермент, например, пероксидазу. Этот фермент катализирует химическую реакцию, которая приводит к изменению цвета.
- Иногда к антителу присоединяют флюоресцин или родамин, при этом окрашивание выявляют с помощью флюоресцентной микроскопии.
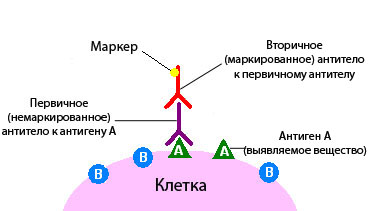
- всего применяют непрямую иммуногистохимию. При этом используют два антитела. Одно соединяется с антигеном, второе — с полученным комплексом антиген-антитело. Маркер, который вызовет изменение цвета, связывают со вторым антителом.
Непрямой метод имеет некоторые преимущества:
Как проводят исследование?
Для того чтобы выполнить иммуногистохимический анализ, нужно получить опухолевую ткань, то есть провести биопсию. В качестве материала можно использовать столбик ткани, полученный во время трепан-биопсии, фрагмент тканей или даже целый орган, удаленный во время операции.
Образец ткани фиксируют с помощью формальдегида (иногда используют метанол, ацетон и другие фиксаторы — это зависит от того, какой антиген нужно выявить, и реагирует ли он с теми или иными фиксаторами) и погружают в парафин. Парафинизация помогает законсервировать ткань, сохранить ее структуру на длительное время.
Затем ткань, помещенную в парафин, нарезают с помощью специального инструмента — микротома — на слои толщиной 3–5 мкм. Эти тонкие срезы помещают на стекло, покрытое, специальным клеем.
Некоторые образцы слишком чувствительны к реагентам, которые применяют во время вышеописанной процедуры. Их нельзя помещать в парафин. Такие ткани замораживают жидким азотом. Этим альтернативным методом пользуются редко, только в случае необходимости, так как у заморозки есть некоторые недостатки: она делает изображение под микроскопом не таким четким, требует специальных условий хранения образцов. Фиксацию ткани в таких случаях проводят уже после нанесения на стекло и размораживания, ацетоном или формальдегидом.
После того как срезы нанесены на стекло, из них нужно удалить весь парафин, иначе антитела не прореагируют с антигеном. Эта процедура называется депарафинизацией. Ее проводят с помощью ксилола. Затем выполняют еще некоторые подготовительные процедуры, чтобы антитела могли успешно прореагировать с нужными антигенами, и, наконец, проводят непосредственно иммуногистохимический анализ. Обработанную антителами ткань рассматривают под микроскопом, чтобы проверить, окрасилась ли она.
Какие молекулы-мишени выявляют во время иммуногистохимии?
Количество возможных мишеней измеряется сотнями. Перед исследованием врач должен понимать, что он ищет, и использовать соответствующие антитела. В онкологии мишенями являются опухолевые маркеры — вещества, которые в здоровых клетках отсутствуют вообще или присутствуют в значительно меньшем количестве. Вот некоторые примеры:
- Рецепторы к эстрогенам и прогестерону помогают идентифицировать гормонально-позитивный рак молочной железы и разобраться, помогут ли женщине гормональные препараты.
- Простатспецифический антиген (ПСА) имеет значение в диагностике рака простаты.
- Альфа-фетопротеин — присутствует в гепатоцеллюлярной карциноме (рак печени).
- Цитокератины помогают в диагностике рака и некоторых сарком (злокачественных опухолей соединительной ткани).
- Фермент CD10 (CALLA) связан с карциномой почек, лимфобластным лейкозом.
Какова роль иммуногистохимии в современной онкологии?
Иммуногистохимический анализ помогает изучить характеристики злокачественной опухоли, которые не могут выявить другие методы диагностики. Зачастую это играет важную роль в уточнении диагноза и назначении правильного лечения. Врач может определить, какие комбинации препаратов будут наиболее эффективны для конкретного больного, иными словами, реализуется принцип персонализированного лечения. Зачастую это помогает улучшить результаты, подобрать эффективное лечение для пациентов, которым не помогает стандартная терапия.

- ИГХ исследования – что это такое
- Суть методики
- Кому показано
- ИГХ исследования: что это такое и как проводятся
- Расшифровка
ИГХ исследования – что это такое
ИГХ представляет собой методику, используемую в патологической анатомии для диагностики раковых и доброкачественных опухолей. Его назначают, когда установить точный диагноз стандартным гистологическим способом невозможно или необходима детализация клинически значимых параметров новообразований на молекулярном уровне.
Очень часто гистологии бывает недостаточно. В большинстве случаев причиной этому является крайне нетипичная структура патологического образования, что существенно затрудняет постановку точного диагноза. В частности, при лимфоме и лейкозе ИГХ делают практически всегда.
Нужно отметить, что всего насчитывается около 70 разновидностей лейкозов и лимфом. Верифицировать некоторые их них удается лишь путем нескольких исследований – гистологического, иммуногистохимического и молекулярно-генетического.
Суть методики
При развитии любого опухолевого процесса формируются чужеродные организму белки – антигены, в противовес которым иммунная система человека вырабатывает антитела – иммуноглобулины. Они прикрепляются к антигенам и связываются с эпитопами – основными частями антигенных макромолекул. Антитела выполняют сразу две функции: связывающую и эффекторную. Проще говоря, они напрямую мешают антигенам наносить вред и одновременно активируют комплемент, запуская ответную реакцию иммунитета.
Роль антигенов в данном случае принадлежит атипичным опухолевым клеткам. Перед тем как провести иммуногистохимическое исследование, срезы биометариала маркируются специфическими антителами к ним. В целях дальнейшей визуализации эти антитела окрашиваются ферментами. Далее, используя высокоточную оптику, наблюдают за поведением испытуемых клеток.
Если белковые соединения, помеченные как антитела, связываются с опухолевыми клетками, будет видно свечение – флюоресценцию, свидетельствующую о наличии искомых веществ. Так выявляют, например, рецепторы к гормонам и онкомаркеры. При подозрении на рак молочной железы таким образом обнаруживаются рецепторы к эстрогену и прогестерону.
Кому показано
В отдельных случаях иммуногистохимический анализ позволяет установить источник метастазов, когда локализация первичного очага неизвестна, а также провести дифференциальную диагностику при нескольких новообразованиях разного происхождения.
ИГХ может назначаться при бесплодии, хронических патологиях эндометрия, матки и яичников, привычных выкидышах. Ее целесообразно делать и в том случае, если беременность не наступает после нескольких процедур ЭКО.
Иммуногистохимия поможет обнаружить наличие клеток, препятствующих зачатию, и определить дальнейшую тактику лечения бесплодия.
Методом ИГХ оценивают и лекарственную чувствительность путем выявления:
- рецепторов половых гормонов – эстрогена, прогестерона и андрогенов. Необходимо при поражении женской репродуктивной системы;
- фактора роста опухоли Her2/neu. Биомаркер и терапевтическая мишень агрессивных типов рака груди;
- соматостатиновых рецепторов 2а и 5 типа, важных при карциноидах;
- мембранного белка иммуноглобулинов PD-L1, гена ALK и рецептора тирозинкиназы ROS. Данные показатели исследуются преимущественно при немелкоклеточном раке легких;
- микросателлитной нестабильности;
- индекса пролиферативной активности.
Трудно переоценить важность микросателлитной нестабильности (MSI), которая существенно расширяет прогностические и лечебные возможности у пациентов со злокачественными поражениями ЖКТ. Новообразования с низкой MSI медленнее растут и реже дают метастазы. Поэтому своевременное выявление MSI позволяет избежать назначения агрессивной, но заведомо неэффективной терапии.
ИГХ исследования: что это такое и как проводятся
Для выполнения ИГХ необходим биоматериал, забор которого осуществляется в основном путем взятия биопсии. Несколько реже его получают в ходе эндоскопической или классической открытой операции. Способ изъятия пораженной ткани зависит от типа и локализации рака. При этом следует учесть, что брать материал на анализ следует до начала терапии. В противном случае возможно искажение результатов исследования.
Этапы проведения анализа:
- Полученный биоматериал фиксируют, обрабатывая в формалине, и отправляют в лабораторию.
- Затем его обезжиривают и подвергают повторной фиксации, после чего заливают парафином.
- Далее производится микротомирование – с готовых парафиновых блоков делаются тонкие срезы, которые помещаются на специальные стекла. Толщина среза составляет не больше 1 мкм.
Когда ткани лежат на стеклах, их обрабатывают раствором антител. Количество их видов ограничено несколькими десятками. Исследование реакций с применением до 5 разных антител проводится на малой панели. При более масштабном эксперименте нужна большая панель.
В ходе ИГХ рак любого органа проявляется эффектом свечения – флюоресценции, – благодаря чему выявляются злокачественные клетки, определяются рецепторы гормонов или другие заданные параметры.
Расшифровка
Изучением срезов биоматериала занимаются врачи-патологоанатомы. Они же первыми составляют прогноз, исходя из выявленного типа и объема онкогенных клеток. При расшифровке результатов особое внимание обращают на показатель К-67 – специфический белок, антиген ракового процесса. Он вырабатывается только при активном делении клеток, а в состоянии покоя не продуцируется.
К-67 – это именно тот онкомаркер, что показывает степень озлокачествления процесса. Если его уровень в процентном содержании составляет 85% и выше, то заболевание прогрессирует стремительно и с высокой вероятностью вскоре приведет к смерти.
Благоприятным будет прогноз при К-67=10%. В случае грамотно составленного плана терапии есть все шансы на полное выздоровление, зачастую без риска рецидива. При К=30% констатируют среднюю степень тяжести болезни, что означает достаточно быстрый рост рака. С помощью курсовой химиотерапии его можно замедлить и даже остановить.
Однако К-67 – это не единственный показатель, который указывается в медицинском заключении. Также записываются антитела, к которым выявлены соответствующие антигены, тип и количество последних.
Полученное заключение врач-патологоанатом передает лечащему онкологу, который подбирает лечение. Для оценки его эффективности иммуногистохимию проводят еще раз после завершения терапевтического курса.
Рак яичников – это группа злокачественных новообразований, развивающихся из эпителия яичников. Злокачественные новообразования яичников являются одной из самых распространенных причин смерти от рака среди женщин (5-е место). Это связано с тем, что на ранних стадиях заболевание никак себя специфично не проявляет и чаще всего обнаруживается случайно.
Диагноз рака яичников устанавливается на основании гистологического исследования , материал для которого получен во время операции или путем взятия биопсии на дооперационном этапе.
Кроме гистологического исследования обследование обязательно дополняется гинекологическим и физикальным исследованием, опросом пациентки (сбором анамнеза личного и семейного), клиническим анализом крови, общим анализом мочи, коагулограммой, биохимическим анализом крови с показателями функции печени и почек, анализом крови на СА125, а также для женщин до 40 лет анализом крови на АФП и бета-хорионический гонадотропин для исключения герминогенных опухолей, анализом крови на ингибин для исключения стромальных опухолей, УЗИ органов брюшной полости и малого таза, рентгенографией органов грудной клетки, ФГДС, колоноскопией, консультацией гинеколога и химиотерапевта, УЗИ молочных желез у женщин моложе 40 лет или маммографией у женщин старше 40 лет.
Обследование может быть дополнено КТ грудной клетки, брюшной полости и малого таза с внутривенным контрастированием, определением НЕ4 в сыворотке крови, в случае обнаружения в семейном анамнезе опухолевых заболеваний (особенно рака молочной железы, яичников, а также опухолей, встречающихся при синдроме Линча) проводится генетическое консультирование и анализ крови для определения герминальных мутаций двух генов BRCA или MLH1 и MSH2 при подозрении на синдром Линча.
При наличии показаний выполняют следующие дополнительные диагностические процедуры:
— Забор мазков с шейки матки и из канала шейки матки
— Забор аспирата из полости матки
— Пункция заднего свода влагалища
— УЗИ над- и подключичных, подмышечных, паховых, забрюшинных лимфатических узлов, щитовидной железы
— Срочное интраоперационное морфологическое исследование
— Пункция опухоли под контролем УЗИ (для распространенных стадий)
— Раздельное диагностическое выскабливание полости матки и цервикального канала
— Магнитно-резонансная томография брюшной полости и/или малого таза с контрастным усилением
— Консультация специалистов (терапевта, эндокринолога и др.)
— Сцинтиграфия костей скелета
— МРТ головного мозга с внутривенным усилением у больных с симптомами метастатического поражения головного мозга
— Исследование крови на резус-фактор
— Определение группы крови
— Определение в сыворотке крови антител к Treponema pallidum
— Определение в сыворотке крови антител к ВИЧ
— Определение в сыворотке крови антигена HBsAg
— Определение в сыворотке крови антител к вирусу гепатита С
— Определение в сыворотке крови опухолевых маркеров СА 19-9, РЭА, СА 72-4
— Исследование гормонов щитовидной железы
— Исследование половых гормонов
— Цитологическое исследование мазков с шейки матки и из канала шейки матки
— Цитологическое исследование аспирата из полости матки (Pipelle)
— Цитологическое исследование материала, полученного при пункции заднего свода влагалища
— Цитологическое исследование выпота из серозных полостей (при его наличии)
— Цитологическое исследование смывов или отпечатков с брюшины (интраоперационное)
— Консультация, пересмотр цитологических препаратов
— Патоморфологическое исследование соскоба из полости матки, цервикального канала
— Патоморфологическое исследование биоптатов, полученных при эндоскопическом исследовании
— Патоморфологическое исследование операционного материала (срочное исследование)
— Изготовление и патоморфологическое исследование операционного материала (плановое исследование)
Окончательное стадирование по TNM и FIGO осуществляется после лапаротомии.
очень прошу помогите расшифровать ИГХИ рака яичников
Цитокератин 7: диффузная экспрессия в виде выраженной цитоплазматической реакции в опухолевых клетках;
ER: диффузная экспрессия в виде различной степени выраженности ядерной реакции в опухолевых клетках;
PAX8: диффузная экспрессия в виде различной степени выраженности ядерной реакции в опухолевых клетках;
Цитокератин 20, виллин, CDX2: реакция в опухолевых клетках негативна.
Это, как понять? как наличия метастазов?
заключение - высокодефференцированная эндометриодная аденокарцинома яичников.
Здравствуйте. Это стандартное описание эндометриоидной аденокарциномы яичника. К метастазированию это имеет отношение только в том случае, если материал взят не из яичника, а, например, из лимфоузла и указывает на источник метастаза.
Спасибо большое Алексей Михайлович. а можно еще спросить, когда пишут реакция в опухолевых клетках негативна это расценивать как "все нормально" или "плохо"?
"негативно" - это по отношению к использованному красителю или маркеру - то есть на него не реагирует. На течение болезни или прогноз (в Вашем случае) это влияние не оказывает
Алексей Михайлович, как вы считаете если при РЯ T1N0M0 назначают химиютерапию только карбоплатином от этого может быть польза? просто кто-то говорит, что пользы от одного компонента нет, а кто-то считает, что для начала будет оптимально.
Добавлено через 21 минуту
проведена следующая операция:средне-нижнесрединная лапартомия.экстрипация матки с придатками и в/3влагалища, оментэктомия, лимфодессекция тазовых лимфоузлов, санация и дренирование брюшной полости
Если нет соматических противопоказаний, то необходима поликомпонентная схема: платина с таксанами или доксорубицином и циклофосфаном.
пожалуйста подскажите по результатам мрт
По описанию похоже на метастазы в лимфоузлах. Варианта лечения 3:
1. Операция (если поражение окажется единичным)
2. При невозможности оперативного лечения по любой причине - лучевая терапия на зону поражения.
3. Как альтернатива 1 и 2 методам при множественных метастазах - продолжение химиотерапии
Алексей Михайлович, здраствуйте.подскажите пожалуйста по мрт.врач онколог написал в заключении что идет прогрессирование - продолжение роста опухали с поражением культи влагалища, прорастанием мезоректальной фасции ( не могу понять что это значит, что-то не так с кишечником?), метастатическим поражением парааротальных л/узлов, с инвазией левой поясничной мышцы, левой почечной фасции, ворот левой почки, левого мочеточника, мочевого пузыря, вероятно с частичной инвазией хвоста pancreas.обструктивная левосторонняя пиелокаликоэктазия.вторичное поряжение костей скелета. как же за 4 месяца после операции все так быстро разрослось, может ли быть вероятность изначально неправильного лечения? а у нас сейчас по этому заключению последняя 4 центр онкологии и циакинотерапии
рака? можно ли еще прооперировать маму удалить эти опухалевые образования?
Добавлено через 11 минут
А еще маму часто бросает в холодный пот, почему это происходит? онколог нам так и нечего не объяснил.также есть кровотечениее из влагалища,уже как две неделе, последнии три дня уходит по одной прокладки в день, это вызвано поражением влагалища? К онкологугинекологу записались только на среду, но маму так пугает это кровотечение
Мезоректальная клетчатка расположена между влагалищем и прямой кишкой. Если по тр не описывают признаков прорастания в кишку, значит еще процесс до стенки кишечника не дошел. Причина такого быстрого прогрессирования - слабая чувствительность к использованному химиопрерарату. Если сейчас нет показаний к химиотерапии, то следует возобновлять лечение, заменив препарат. О правильности лечения судить, не видя пациентку и не зная дозы, не могу, но раз на одном карбоплатине организм настолько ослаб, что пришлось прекратить лечение, возможно, Ваши врачи были правы не используя поликомпонентную схему. Кровотечение, если ориентироваться на результат МРТ, скорее всего, связано с поражением влагалища. Можно использовать тампоны с аминокапроновой кислотой; если показатели свертывающей системы крови не повышены - дицинон или аминокапроновой кислоту в/венно. Холодный пот может быть признаком анемии
Читайте также:


