Иммунофенотипирование лимфоцитов при лимфопролиферативных заболеваниях
Одним из методов клинической диагностики является исследование крови способом иммунофенотипирования лимфоцитов. В его основе реакция между антителами и антигенами, которая используется для определения типов клеток крови, взятых из образцов биологического материала – крови, лимфатических узлов или костного мозга.
Анализ проводится с использованием специальных маркеров или меток, которые присоединяются к антигенам клеток. С помощью лабораторного оборудования отслеживают маркеры, производят подсчет клеток крови. Знание количества каждой из них позволяет квалифицировать опухолевые заболевания, подтвердить диагноз пациенту с определением конкретного его типа, например: достоверно установить вид лимфомы, лейкоза. Такая точная диагностика позволяет сделать выбор наиболее эффективной схемы лечения.
- Метод исследования, условия, необходимые для проведения
- Количественный состав каких клеток отражает результат анализа?
- Когда назначают исследование?
- Какие проблемы отражают повышенные и пониженные Т-клеточные лимфоциты
- Колебание числа В-лимфоцитов
- Отклонения показателей естественных киллеров
- Показатели Т-цитотоксических лимфоцитов
- Какие процессы определяются по уровню Т-хелперов
- Отклонения значений по уровню Т-ЕК клеток
Метод исследования, условия, необходимые для проведения
Иммунофенотипирование – это исследование лимфоцитов, которое помогает увидеть клетки крови, распознать их принадлежность к определенному виду. Исследование проводят с использованием современного диагностического оборудования – цитофлюориметров или особых микроскопов, способных опознавать люминесцирующие составляющие, которые помогают различать разновидности люминесцирующих кровяных телец, вести точный их подсчет в каждой пробе. Оборудование позволяет опознать каждую из меток. Маркирование клеток это добавление в пробу антикоагулянта (реагент К2ЭДТА).
Забор образца для анализа производится из вены в области локтевого сустава. Для точного результата пациент должен соблюсти условия – проба берется натощак в утреннее время. В некоторых случаях допускается легкий прием пищи за 4 часа до процедуры, пациенту можно выпить небольшое количество обычной воды. Занятия спортом накануне диагностики или прием алкоголя запрещен, нарушение запрета приводит к искаженным результатам анализа. Повышенная психоэмоциональная нагрузка недопустима.
Для взятия крови специалист использует вакуумную пробирку. Ее применение позволяет достичь точного результата исследования, снизить болевые ощущения, точно произвести соотношение биологического материала и реагента.
После того, как образец поместили в пробирку, лаборант перемещает взятую пробу с антикоагулянтом, для этого требуется 10 раз медленно перевернуть емкость.
Для хранения и транспортировки материала для анализа требуется соблюдение условий: температурного режима при хранении образца от 18 до 23°С, сохранения положения пробирки вертикально. Срок ожидания результатов не превышает 24 часов от взятия пробы. Время проведения исследования 4 часа.
Количественный состав каких клеток отражает результат анализа?
В ходе проведения исследования специалисты клинической лаборатории отслеживают показатели в периферической крови пациента, возможные поражения. На бланк анализа заносят показатели:
Когда назначают исследование?
- инфекционных заболеваниях, поражении хронического характера или если болезнь имеет затяжной характер,
- аллергических реакциях организма,
- проявлении устойчивых признаков и симптомов, указывающих на иммунодефицит врожденного или приобретенного свойства,
- подозрении на опухолевые образования доброкачественной или злокачественной природы,
- заболеваниях аутоиммунного типа, спровоцированных расстройством защитной системы, поражением собственного организма,
Диагностика периферической крови требуется в других случаях. Ее назначат перед серьезным оперативным вмешательством, которое требуется больному в плановом порядке. При иммунофенотипировании врач узнает все процессы иммунного характера, происходящие у конкретного больного, что позволяет скорректировать защитные процессы, избежать клеточного поражения, и нормализовать их работу. Большое значение для врача имеют показатели различных видов кровяных телец, Т-клеточный состав крови в послеоперационный период, особенно в случаях с развитием патологических процессов.
Метод применяют и для оценки состояния человека, которому требуется трансплантация органов или проведена операция – анализ на иммунофенотипирование проведут на подготовительном этапе и во время послеоперационного восстановления, чтобы предупредить поражение и отторжение органа. Направление на анализ получают пациенты, лимфоциты которых могут изменить качественный и количественный состав из-за лечения заболеваний медикаментами определенных групп – иммуномодуляторами, иммунодепрессантами или цитостатиками.
Нормы и референсные значения содержания в крови частиц определенного вида зависят от возраста пациента. Врачи для оценки показателей используют специальные таблицы, в которых указаны оптимальные значения, пределы отклонений.
Какие проблемы отражают повышенные и пониженные Т-клеточные лимфоциты
Результат анализа покажет отклонение от нормы по количеству Т-клеточных лимфоцитов. Повышение их количества свидетельствует об иммунном воспалении, поражении или гиперактивности защитных процессов пациента. Такое превышение нормы вызывают заболевания – лимфолейкоз (острая и хроническая стадии), ряд вирусных и бактериальных инфекций в начале развития болезни. Увеличение Т-лимфоцитов возможно при изменении характера заболевания, переход его в хроническую форму.
Если у обследуемого абсолютное число Т-клеточных лимфоцитов снижено, говорят о развитии иммунологического паралича. Он сопровождает воспалительный процессы, может указывать на развитие злокачественных опухолевых новообразований. Такой показатель выявляется, если больная сердечная мышца – миокард, при некоторых сложных травмах, его снижение вызывает курение.
Колебание числа В-лимфоцитов
Увеличение числа В-лимфоцитов сигнализирует о поражении организма воспалительным процессом, развивающимся в острой или хронической стадии. Его природа аллергического, аутоиммунного или инфекционного характера. Эти лимфоциты увеличиваются из-за В-лимфолейкоза, бронхиальной астмы, муковисцидоза, больной печени и при хронических патологиях. Увеличенные показатели по В-лимфоцитам в анализе отражают восстановление после инфекций, перенесенных в острой и тяжелой форме.
Если число В-лимфоцитов не соответствует нижним пределам нормы, при проведении дополнительной диагностики врач подтвердит пациенту развитие опухолевых новообразований, острые вирусные инфекции или инфекции бактериального типа, развитие очагов воспаления в организме больного.
Отклонения показателей естественных киллеров
Повышенному уровню естественных киллеров способствуют патологические процессы, связанные с:
- запуском онкологических процессов,
- тяжелым течением воспалительного процесса, воспалительные заболевания в хронической стадии,
- с избыточной выработкой антигенов, борющихся с бактериальным или вирусным процессом.
Содержание в клетках крови естественных киллеров может быть снижено из-за повышения уровня в крови Т-лимфоцитов и связано с процессами, вызывающими такое повышение.
Показатели Т-цитотоксических лимфоцитов
Если значение показателя CD8+ в превышающих норму цифрах, закономерно заподозрить опухолевое заболевание, вирусный процесс в активной стадии (при развитии вирусной, грибковой или внутриклеточной инфекции, заболеваний подобного типа).
Сниженные значения Т-цитотоксических лимфоцитов в результатах анализа предупреждают о процессах, развивающихся на фоне аутоиммунных болезней. Такой процесс подтверждает атаку аллергенов, развитие аллергии на момент обследования.
Какие процессы определяются по уровню Т-хелперов
Повышение содержание Т-хеплеров свидетельствует об остром воспалительном процессе в активной стадии. Иммунное воспаление отражает увеличение Т-хеплеров первого типа, рост показателя по второму типу определяет наличие воспалительного процесса аллергической природы. Обострение аутоиммунной патологии определяется, если Т-хеплеры обоих типов увеличены.
Снижение Т-хелперов происходит из-за состояния иммунологического паралича, выявляет иммунодефицит вторичного типа у больного.
Отклонения значений по уровню Т-ЕК клеток
Количество Т-ЕК клеток повышается, увеличиваясь по отношению к референсным значениям их содержания в крови по причине:
- наличия хронических воспалительных процессов с длительным периодом воздействия на иммунную систему,
- воспалительных процессов, сопровождаемых тяжелым протеканием, осложнениями при лечении,
- сохранение инфекции в активном состоянии в клетках организма на протяжении значительного периода времени.
Сниженные лимфоциты такого вида не отображают значимые процессы, не являются важными для диагностики.
Использование метода иммунофенотипирования лимфоцитов позволяет проводить диагностику патологий, заподозрить развитие опасных, опухолевых болезней. Метод является безопасным для обследуемого, не требует значительных финансовых затрат.

Метод исследования, условия, необходимые для проведения

Для проведения исследования необходима венозная кровь
При исследовании определяется принадлежность клеток крови к тому или иному виду. Для проведения анализа требуется использование специального оборудования — цитофлюориметра. Также могут применяться микроскопы, при помощи которых фиксируют люминесцирующие метки и проводят их точный подсчёт. Оборудование должно давать возможность опознать каждую специальную метку в исследуемом материале.
Забор крови производят в вакуумную пробирку.
Кровь в пробирке обязательно перемешивают, медленно переворачивая ёмкость 10 раз. Транспортируют в лабораторию материал при температуре от 18 до 23 градусов, вертикально установив пробирку. Максимальный срок хранения взятого материала сутки. Само исследование занимает менее 5 часов.
Количественный состав каких клеток отражает результат анализа?

Интерес представляют клетки лимфоцитарного ряда
При исследовании интерес представляют несколько видов клеток. В бланке исследования будут зафиксированы полученные данные.
- Здоровые полноценные лимфоциты. Фиксируется абсолютное количество лимфоцитов, которые не деформированы, имеют правильное круглое ядро. Патологические изменения в них отсутствуют.
- Лимфоциты Т-клеточные. Ядро клеток формируется в вилочковой железе и тимусе. Клетки контролируют работу В-лимфоцитов, образующих ряд антител.
- Количество Т-хелперов. Одна из разновидностей T-лимфоцитов. Они обеспечивают правильный иммунный ответ организма при обнаружении чужеродного антигена. Данные клетки первого типа предупреждают развитие раковых клеток, а второго — действуют на агрессивные аллергены.
- Лимфоциты Т-цитотоксические. Они отвечают за уничтожение собственных клеток организма, если они поражены. Это свойство помогает противостоять опухолевым процессам, тяжёлыми бактериальными заболеваниями, когда возбудитель паразитирует внутри клетки.
- В-лимфоциты. Отвечают за выработку веществ, которые отвечают за правильность работы гуморального иммунитета.
- ЕК-клетки. Это естественные киллеры, действие которых избирательное и направленное на клетки с неопластическими изменениями.
- ЕКТ. Также природные киллеры, которые уничтожают патологические клетки, замаскированные под Т-лимфоциты.
- Иммунорегуляторный индекс. Он отражает соотношение Т-цитотоксических клеток и Т-хелперов.
Показания к исследованию

Исследование назначается при подготовке к трансплантации
Исследование проводится по ряду показаний. В общую программу диспансеризации данный анализ не входит. Показания для проведения исследования следующие:
- инфекционные патологии, если они затяжные или хронические;
- сильные аллергии;
- наличие симптомов иммунодефицита различной природы;
- подозрения на рост опухолевых новообразований раковой или доброкачественной природы;
- заболевания аутоиммунного характера;
- тяжёлые плановые операции;
- подготовка к пересадке внутренних органов;
- длительный приём лекарственных препаратов, которые могут повлиять на лимфоциты.
О чем говорят повышенные и пониженные Т-лимфоциты

Отклонения показателя от нормы в большую сторону указывает на развитие воспаления иммунной природы. Чаще всего явление связано с лимфолейкозом, некоторыми вирусными и бактериальными заболеваниями, а также переходом патологии в хроническую форму. Отклонение в меньшую сторону указывает на иммунологический паралич. Такое явление обычно сопровождает период активного развития раковых опухолей. Также возможно присутствие поражений сердца.
Колебание числа В-лимфоцитов
Повышенный показатель указывает на наличие воспалений в острой или хронической формах. Заболевание может быть вызвано аллергическими, инфекционными или аутоиммунными процессами. При падении уровня компонента крови речь может идти о вирусной инфекции, раковом новообразовании или очаговом воспалении бактериальной природы.
Отклонения показателей естественных киллеров
Изменение показателя выше нормы указывает на тяжёлую, запущенную онкологию, сильные хронические воспаления или чрезмерное синтезирование антигенов против вирусов и бактерий. Понижение показателя возникает из-за высокого уровня Т-лимфоцитов и связано с состояниями, вызывающими его.
Показатели Т-цитотоксических лимфоцитов

Уровень Т-лимфоцитов изменяется при аутоиммунной патологии
Повышение показателя указывает на развитие опухолевого процесса. Также возможно тяжёлое вирусное заболевание в активной форме. Понижение показателя связано с состояниями, развивающимися по причине аутоиммунных нарушений.
Какие процессы определяются по уровню Т-хелперов
Высокие показатели указывают на воспаление в острой форме. Особенно высокие показатели отмечаются при аутоиммунных воспалениях. Снижение показателя связано с вторичным иммунодефицитом и иммунологическим параличом.
Отклонения значений по уровню Т-ЕК клеток
Увеличение показателя возможно по причине хронического воспаления, активной инфекции, присутствующей в организме длительное время, и воспалительных осложнений. Падение значения не имеет диагностической ценности.
Исследование включает в себя определение абсолютных и относительных значений субпопуляционного состава лимфоцитов (CD3, CD4, CD8, CD19, CD56). Рекомендуется к назначению для контроля показателей клеточного звена иммунной системы в динамике после комплексного иммунологического обследования.
Иммунофенотипирование, клеточный иммунитет, многоцветный клеточный анализ методом проточной цитометрии, субпопуляции лимфоцитов.
Human Immune System, Immunophenotyping, Multicolor Flow Cytometry Cell Analysis, Human Leukocyte Differentiation Antigens.
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
- Исключить из рациона алкоголь в течение 24 часов до исследования.
- Детям в возрасте до 1 года не принимать пищу в течение 30-40 минут до исследования.
- Детям в возрасте от 1 до 5 лет не принимать пищу в течение 2-3 часов до исследования.
- Не принимать пищу в течение 12 часов до исследования, можно пить чистую негазированную воду.
- Полностью исключить (по согласованию с врачом) прием лекарственных препаратов в течение 24 часов перед исследованием.
- Исключить физическое и эмоциональное перенапряжение в течение 24 часов до исследования.
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Оценка клеточного состава (иммунофенотипирование) лимфоцитов крови человека - основной компонент в оценке иммунного статуса - выполняется методом проточной цитофлуориметрии.
Иммунофенотипирование - характеристика клеток при помощи моноклональных антител или каких-либо других зондов, позволяющих судить об их типе и функциональном состоянии по наличию того или иного набора клеточных маркеров.
Иммунофенотипирование лейкоцитов заключается в обнаружении на их поверхности маркеров дифференциации, или CD антигенов. Лейкоциты экспрессируют ряд поверхностных и цитоплазматических антигенов, уникальных для своей субпопуляции и стадии развития. CD антигены (англ. cluster of differentiation antigens) - это антигены на поверхности клеток, маркеры, отличающие одни типы клеток от других. Дифференциации этих антигенов изучены и стандартизованы, им присвоены определенные номера. CD могут быть распознаны с помощью соответствующих моноклональных антител. Используя флюоресцентно-меченые моноклональные антитела, связывающиеся с определенными CD, можно с помощью метода проточной цитометрии произвести подсчёт содержания лимфоцитов, относящихся к различным по функции или стадии развития субпопуляциям.
В основе проточной цитофлуориметрии лежит проведение фотометрических и флюоресцентных измерений отдельных клеток, пересекающих одна за другой вместе с потоком жидкости луч монохроматического света, обычно света лазера.
Метод позволяет не только определить количественное соотношение основных популяций лимфоцитов:
- Т-лимфоциты (CD3 + CD19 - );
- Т-хелперы/индукторы (CD3 + CD4 + CD45 + );
- Т-цитотоксические лимфоциты (Т-ЦТЛ) (CD3 + CD8 + CD45 + );
- истинные "натуральные киллеры" (NK-клетки) (CD3 - CD56 + CD45 + );
- В-лимфоциты (CD19 + CD3 - );
- но и оценить малые клеточные популяции, а также изучить их функциональную активность:
- Т-лимфоциты, экспрессирующие маркеры NK-клеток(Т-NK-клетки) (CD3 + CD56 + CD45 + );
- NK-клетки, экспрессирующие α-цепь антигена CD8 (CD3 - СD8 + CD45 + ).
Когда назначается исследование?
Рекомендовано для комплексного обследования пациентов, входящих в группу риска по четырем основным иммунопатологическим синдромам.
С инфекционным синдромом:
- частые ОРВИ, хронические инфекции ЛОР-органов (гнойные синуситы, отиты, периодически встречающиеся лимфадениты, пневмонии с тенденцией к рецидивированию, бронхоплевропневмонии);
- бактериальные инфекции кожи и подкожной клетчатки (пиодермии, фурункулез, абсцессы, флегмоны, септические гранулемы, рецидивирующий парапроктит у взрослых);
- урогенитальные инфекции;
- грибковые поражения кожи и слизистых оболочек, кандидоз, паразитарные инвазии;
- рецидивирующий герпес различной локализации;
- гастроэнтеропатия с хронической диареей неясной этиологии, дисбактериозом;
- длительный субфебрилитет, лихорадка неясной этиологии;
- генерализованные инфекции: сепсис, гнойные менингиты.
С аллергическим (атопическим) синдромом:
- атопический дерматит;
- нейродермит;
- экзема с инфекционным компонентом;
- тяжелая атопическая бронхиальная астма, поллиноз, хронический астматический бронхит.
С аутоиммунным синдромом:
- ревматоидный артрит;
- рассеянный склероз;
- диффузные заболевания соединительной ткани (системная красная волчанка, склеродермия, дерматомиозит);
- аутоиммунный тиреоидит;
- неспецифический язвенный колит.
С иммунопролиферативным синдромом:
- опухолевые процессы в иммунной системе (лимфомы, болезнь Ходжкина, острый и хронический лимфолейкоз, саркома Капоши).
Что означают результаты?
Изменения различных клеточных популяций лимфоцитов в сторону повышения или понижения развиваются при различных патологических процессах в организме, таких как инфекции, аутоиммунные и онкологические заболевания, иммунодефициты, в постоперационном периоде, при трансплантации органов.
Ниже представлена таблица с клиническими ситуациями, которые могут приводить к изменениям в субпопуляционном составе лимфоцитов.
Субпопуляция лимфоцитов
Повышение показателя
Снижение показателя
Т-цитотоксические лимфоциты (CD3 + CD8 + CD45 + )
(CD3 - CD56 + CD45 + ), (CD3 - CD16 + CD45 + )
Т-"натуральные киллеры", НК-Т
(CD3 + CD56 + CD45 + )
Не имеет диагностического значения.
В совокупности с клиническими данными, симптоматикой, другими методами лабораторных исследований вышеуказанные изменения являются диагностическим признаком возникновения этих патологических процессов в организме человека.
- Результаты данного исследования необходимо сопоставлять с клиническими данными и показателями других лабораторных анализов.
- Следует отметить, что оценка показателей в динамике существенно повышает клиническую значимость исследования.
В теле человека имеются не только кровеносные, но и так называемые "белые" сосуды. Известны они были довольно давно, а в середине 18 столетия знания о лимфатической системе стали более обширными. К сожалению, нередко встречаются лимфопролиферативные заболевания, а возникнуть они могут в любом органе.
Лимфатическая система
Она выполняет в функционировании человека довольно важную роль: благодаря лимфатической системе происходит транспортировка полезных веществ, удаляется лишняя межтканевая жидкость. Еще одна немаловажная способность – это обеспечение иммунитета. Жидкость, которая выполняет данные задания, называется лимфой. Она имеет прозрачный цвет, в составе преобладают лимфоциты. Самой небольшой структурной единицей системы являются капилляры. Они переходят в сосуды, которые бывают как внутриорганными, так и внеорганными. Их строение включает и клапаны, что предотвращают обратный ток жидкости. Самые большие лимфатические сосуды имеют название коллекторы. Именно в них накапливается жидкость от внутренних органов и других больших частей тела. Еще одна составляющая, которую имеет лимфатическая система (фото расположено внизу), – узлы. Это круглые образования, которые имеют разный диаметр (от полумиллиметра до 5 сантиметров). Расположены они группами на пути сосудов. Основная функция – фильтрация лимфы. Именно здесь она очищается от вредных микроорганизмов.
Лимфатические органы
Частью лимфатической системы человека являются также и следующие органы: миндалины, вилочковая железа (тимус), селезенка, костный мозг. Лимфоциты, которые формируются в тимусе, имеют название Т-клетки. Их особенностью является непрерывная циркуляция между лимфой и кровью. Частицы, которые образовываются в костном мозге, называются В-клетками. Оба типа после созревания разносятся по организму. В-клетки остаются в лимфоидных органах. На этом их миграция прекращается. В брюшной полости размещается еще один крупный орган, который является неотъемлемой частью лимфатической системы, – это селезенка. Состоит она из двух частей, одна из них (белая пульпа) генерирует антитела.
Лимфопролиферативное заболевание. Что это такое
Возможные причины возникновения
Среди причин, способных вызвать лимфоприлиферативные заболевания, выделяют определенную группу вирусов. Также не последнюю роль играет и фактор наследственности. Заболевания кожи, которые длятся значительное время (например, псориаз) могут спровоцировать рост злокачественных новообразований. Ну и, конечно, существенно влияет на данный процесс излучение. Радиация, некоторые аллергены, токсические вещества активизируют процесс разрастания клеток.
Лимфомы. Диагностика
Одна из разновидностей злокачественных новообразований лимфатической системы – это лимфома. Симптомы на начальных стадиях могут быть не сильно выражены.
Наблюдается увеличение лимфатических узлов, которые не являются болезненными. Еще один яркий признак – усталость, причем в довольно большой степени. Пациент может жаловаться на повышенную потливость в ночное время, значительную и резкую потерю массы тела. Возможен также и зуд, красные пятна. Температура тела иногда повышается, особенно по вечерам. Насторожить такие симптомы должны тогда, если они не исчезают спустя несколько недель. Для эффективного лечения очень важно определить тип лимфомы. При диагностике учитывают место расположения, внешний вид опухоли, вид белка, что находится на ее поверхности. Специалист назначает полное медицинское исследование, анализ крови на раковые клетки, проводится диагностика внутренних органов. Для большей информативности необходима биопсия. Под микроскопом пораженные клетки имеют специфический вид.
Лечение лимфомы
Методы лечения данного заболевания следующие. Для уничтожения новообразования используют химиотерапию или радиотерапию (с помощью рентгеновских лучей). Используется комбинация препаратов, они распространяются в организме и могут уничтожить также и те клетки, которые не удалось диагностировать. После проведения химиотерапии поражается и костный мозг, поэтому может понадобиться его пересадка. Осуществляют ее как из материала донора, так и непосредственно из собственного костного мозга пациента (предварительно его извлекают до начала процедур). Лимфопролиферативные заболевания поддаются и биологической терапии, но она носит преимущественно экспериментальный характер. Базируется на применении веществ, что синтезируются из клеток пациента. Для достижения хорошего результата необходимо тщательно следовать указаниям лечащего врача, вовремя принимать препараты, уделить должное внимание питанию.

Лейкоз. Клиническая картина
Заболевание характеризуется изменением кроветворных клеток, при котором происходит замещение здоровых элементов костного мозга на пораженные. В крови значительно повышается уровень лимфоцитов. В зависимости от того, какие клетки были перерождены, выделяют болезнь лимфолейкоз (изменения лимфоцитов), миелолейкоз (поражены миелоциты). Определить вид болезни можно под микроскопом и по анализу белка. Лимфопролиферативное заболевание (что это такое, было описано выше) имеет в данном случае две формы протекания: хроническую и острую. Последняя проходит довольно тяжело. В этом случае необходимо незамедлительное лечение, так как клетки незрелые и не способны выполнять свои функции. Хроническая форма может длиться немало лет.
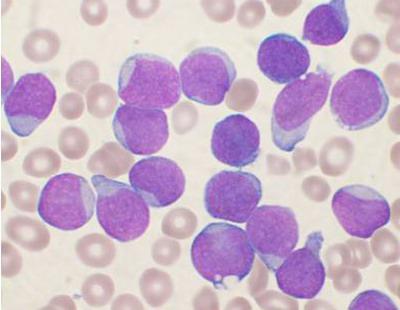
Хронические лимфопролиферативные заболевания
У людей старшего возраста нередко диагностируют хронический лимфолейкоз. Болезнь протекает довольно медленно, и только на поздних стадиях наблюдаются нарушения в процессе образования крови. К симптомам можно отнести увеличение лимфоузлов и селезенки, частые инфекционные заболевания, потерю веса, потливость. Нередко такие лимфопролиферативные заболевания обнаруживают случайно.
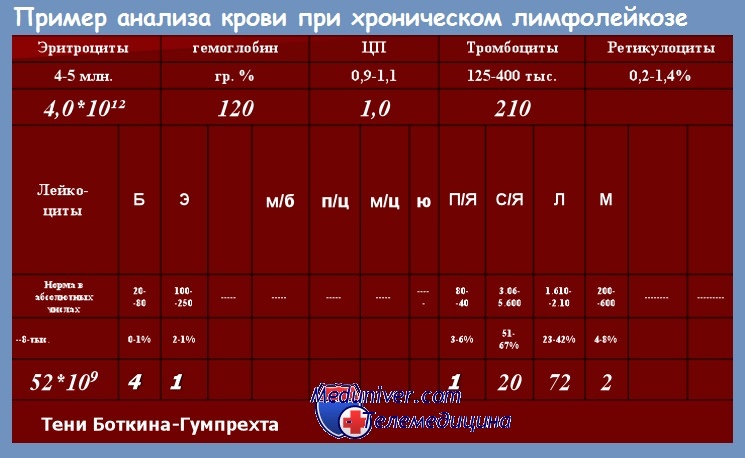
Диагноз хронического лимфолейкоза (ХЛЛ) может быть установлен при абсолютном количестве лимфоцитов в крови более 5•10 9 /л, наличии в костно-мозговом пунктате не менее 30 % лимфоцитов и иммунологическом подтверждении клонового В-клеточного характера лимфоцитоза.
В подавляющем большинстве случаев предположение о наличии у больного хроническим лимфолейкозом (ХЛЛ) возникает в связи с изменениями картины крови: обнаружение абсолютного и относительного лимфоцитоза. Международное рабочее совещание в 1989 г. установило среди критериев для постановки диагноза хронического лимфолейкоза наличие абсолютного лимфоцитоза в крови не менее 10 • 109/л, однако позже это положение было пересмотрено. В настоящее время для предположения о заболевании ХЛЛ считается достаточным наличие абсолютного лимфоцитоза 5•10 9 /л.
Иногда на протяжении 2—3 лет при числе лейкоцитов, лишь незначительно превышающем норму или даже соответствующем нормальному показателю, наблюдается постепенно нарастающий лимфоцитоз — 50—60—70 %. Эти изменения лейкоцитарной формулы еще не являются оснаванием для постановки диагноза хронического лимфолейкоза без дополнительных исследований: пункции костного мозга и иммунологического исследования крови и костно-мозгового пунктата. Тем не менее такой пациент должен быть под пристальным наблюдением врача: обязательны осмотр и анализы крови каждые 3—4 мес, поскольку, как правило, такие изменения крови являются проявлением начала хронического лимфолейкоза.
В крови среди ядерных элементов обнаруживается преобладание зрелых лимфоцитов — клеток малого размера, округлых, с плотным ядром и узким ободком светлой или слегка базофильной цитоплазмы. В мазках крови обычно определяется то или иное количество клеток Гумпрехта—Боткина — полуразрушенных размытых ядер лимфоцитов. Их появление связано с повышенной ломкостью мембраны лимфоцитов при хроническом лимфолейкозе.
Количество клеток Гумпрехта — Боткина, как правило, больше у больных с высоким лейкоцитозом. Клетки, или, как их нередко называют, тени Гумпрехта — Боткина, образуются при приготовлении мазка, их наличие и количество не имеют прогностического значения.
Количество лейкоцитов при хроническом лимфолейкозе может быть различным, в большинстве случаев при установлении диагноза хронического лимфолейкоза оно составляет 20—50•10 9 /л, но нередко при первом обращении к врачу уже имеется гиперлейкоцитоз (100—500 • 10 9 /л), свидетельствующий о длительном недиагностированном периоде заболевания. Мы наблюдали больного, у которого при первом обращении к врачу по поводу длительно существующих увеличенных лимфатических узлов количество лейкоцитов оказалось 1200•10 9 /л.
При подсчете лейкоцитарной формулы содержание лимфоцитов обычно составляет 50—70 %, при высоком лейкоцитозе иногда достигает 95—99 %. Наряду со зрелыми лимфоцитами в крови обычно в очень небольшом количестве (как правило, не более 1—3 %) удается обнаружить пролимфоциты — более крупные клетки с отчетливой нуклеолой в ядре. Постепенное увеличение содержания пролимфоцитов в течение болезни, так же как их постоянное присутствие в количестве 10 % и более, является плохим прогностическим признаком.

Е. Matutes и соавт. на большом клиническом материале показали, что выживаемость больных хроническим лимфолейкозом прямо коррелирует с числом циркулирующих пролимфоцитов и значительно снижается уже при числе пролимфоцитов более 5 %.
На основании изучения морфологической картины крови почти 550 больных ХЛЛ Е. Matutes и соавт. выделили примерно 15 % больных с необычной морфологией клеток. Они предложили считать таких больных страдающими атипичным ХЛЛ, отметив два его подтипа: один с повышенным более 10 % количеством пролимфоцитов и второй — с лимфоплазмоцитоидной дифференцировкой лимфоцитов и/или наличием лимфоцитов с расщепленным (cleaved) ядром. Во втором случае одновременно имеются обычные лимфоциты, характерные для хронического лимфолейкоза, и переходные формы — более крупные лимфоциты с выраженной базофилией цитоплазмы или с намечающейся расщелиной ядра.
Течение болезни в этом случае обычно не отличается от характерного для типичного хронического лимфолейкоза, однако нередко при обоих указанных вариантах имеется трисомия хромосомы 12. При обоих подтипах: повышенном количестве пролимфоцитов и лимфоплазмоцитоидной морфологии лимфоцитов — течение болезни у больных с трисомией хромосомы 12 более агрессивное.
Костно-мозговой пунктат при хроническом лимфолейкозе обычно гиперклеточный, инфильтрация лимфоцитами чаще всего имеет диффузный характер, хотя иногда встречаются случаи нодулярной инфильтрации. В большинстве случаев процентное содержание лимфоцитов значительно превышает необходимые для установления диагноза 30 %, нередко достигая 90—95 %.
Лимфоциты в костном мозге морфологически не отличаются от лимфоцитов крови, но обычно имеется 3—5 % пролимфоцитов даже в тех случаях, когда они не обнаруживаются в крови.
При морфологическом исследовании лимфатического узла обнаруживают стирание нормального рисунка и мономорфную инфильтрацию лимфоцитами, морфологически сходными с лимфоцитами крови и костного мозга, иногда имеющими несколько большие размеры. В небольшом количестве встречаются пролимфоциты и клетки, названные параиммунобластами: клетки среднего размера с дисперсным хроматином и круглыми или овальными ядрышками. В селезенке преобладает инфильтрация белой пульпы, хотя красная пульпа обычно тоже оказывается в той или иной степени инфильтрированной малыми лимфоцитами.
Несмотря на характерную картину, результаты морфологического исследования не могут считаться достаточными для установления диагноза хронического лимфолейкоза (ХЛЛ), поскольку аналогичная морфологическая картина крови и костного мозга нередко наблюдается при фолликулярной и мантийно-клеточной лимфомах с поражением костного мозга. Согласно современным критериям, диагноз хронического лимфолейкоза может считаться установленным только после иммунологического исследования, подтверждающего диагноз. Патологические лимфоциты при хроническом лимфолейкозе имеют абсолютно характерный иммунофенотип.
Они экспрессируют антигены CD19, CD5, CD23, отмечается слабая экспрессия на поверхности клеток иммуноглобулинов (экспрессируются IgM, нередко одновременно с IgD) с одной L-цепью, определяется слабая экспрессия антигенов CD20 и CD22, у ряда больных экспрессируется молекула FMC-7. Антиген CD79b, или Igb, являющийся частью В-клеточного рецептора, либо не экспрессируется, либо экспрессируется очень слабо в подавляющем большинстве случаев.
Характерный иммунофенотип опухолевых клеток позволяет отличить В-ХЛЛ от других лимфопролиферативных заболеваний.
Е. Matutes и соавт. предложили числовую систему, помогающую при дифференциальной диагностике В-ХЛЛ и других лимфопролиферативных заболеваний. По этой системе каждый иммунологический признак, характерный для В-ХЛЛ, расценивается как 1 балл, его противоположное значение — как 0.
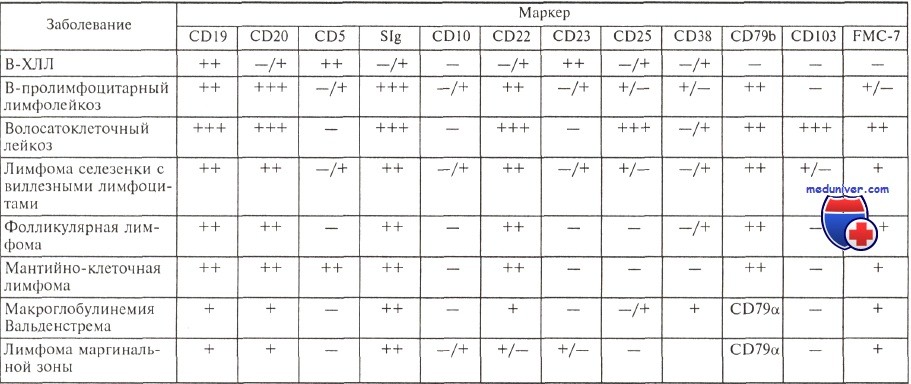
Система выглядит следующим образом: поверхностные иммуноглобулины слабая экспрессия — 1, сильная — 0; CD5+ -1, CD5-0; CD23+ -1, CD23-0; CD22 — слабая экспрессия — 1, сильная — 0; CD79b — отсутствует — 1, экспрессируется — 0; FMC-7— отсутствует — 1, экспрессируется — 0. Оценив по этой системе сумму полученных баллов у 298 больных хроническим лимфолейкозом и 166 больных другими зрелоклеточными лимфопролиферативными заболеваниями, авторы показали, что у 96,8 % больных хроническим лимфолейкозом сумма полученных баллов составляет 3—5, в то время как более чем у 94 % больных другими лимфопролиферативными заболеваниями она равна 1—2 баллам.
Иногда возникают трудности в дифференциальной диагностике хронического лимфолейкоза и так называемого монокло-нового В-лимфоцитоза неопределенного значения (MLUS — monoclonal lymphocytosis of undetermined significance), названного так по аналогии с моноклоновыми гаммапатиями неопределенного значения (MGUS). Термин был впервые введен еще в конце 80-х годов прошлого века для отличия непрогрессирующего моноклонового лимфоцитоза без признаков ХЛЛ от индолентного ХЛЛ с признаками заболевания. В настоящее время чаще употребляется термин CLUS (clonal lymphocytosis of undetermined significance).
При CLUS обычно на протяжении многих лет сохраняются умеренный и стабильный лейкоцитоз и лимфоцитоз (меньше необходимых для диагноза ХЛЛ 5•10 9 /л), нормальные показатели эритро- и тромбоцитопоэза, отсутствует увеличение лимфатических узлов и селезенки.
В наблюдениях С. Wang и соавт. клиническая картина и лабораторные показатели при CLUS оставались неизменными на протяжении 3—10 лет. Клоновая природа лимфоцитоза была подтверждена рестрикцией L-цепи экспрессируемых на поверхности лимфоцитов иммуноглобулинов. Никаких хромосомных аберраций на протяжении всего времени наблюдения выявлено не было. У всех пациентов исследование иммунофенотипа на протяжении всего времени наблюдения обнаруживало экспрессию лимфоцитами антигенов CD19, CD20 и слабую экспрессию поверхностных иммуноглобулинов, однако неизменно выявляло отсутствие экспрессии CD5 и CD23. Таким образом, данные наблюдения не отвечают всем признакам В-ХЛЛ. Однако в большинстве случаев иммунофенотип при CLUS не отличается от типичного иммунофенотипа В-ХЛЛ. A. Rowstron на основании анализа нескольких сотен наблюдений раннего стабильного хронического лимфолейкоза и сравнения их с CLUS указывает, что частота прогрессирования в этих случаях одинакова и не превышает 10 %.
Известно, что истинный хронический лимфолейкоз, имеющий все необходимые для установления диагноза черты, также может годами не проявлять признаков прогрессирования. В подобных случаях имеется характерный для данного заболевания иммунофенотип, а при длительном наблюдении (в одном нашем наблюдении спустя 22 года со времени постановки диагноза) во многих случаях появляются черты прогрессирующего хронического лимфолейкоза. В других наблюдениях клиническая картина сохраняется неизменной на протяжении всей жизни больного.
Мы наблюдали больную в течение 29 лет, которая не получала никакого лечения, поскольку все это время у нее была стабильная гематологическая и клиническая картина: отсутствие увеличенных лимфатических узлов и селезенки, количество лейкоцитов 15—20•10 9 /л, лимфоцитов 65—70 %. Это наблюдение похоже на наблюдения Т. Han и соавт., описавших 10 больных с лейкоцитозом более 10 • 109/л и моноклоновым В-клеточным лимфоцитозом, у которых в течение 6—24 лет не было признаков прогрессирования и которые не нуждались в терапии.
Возможно, эти наблюдения являются отражением возрастного изменения В-клеточного репертуара. Почти 10 лет назад было обнаружено, что у мышей с возрастом постепенно суживается разнообразие клонов В-клеток (В-клеточный репертуар) и одновременно происходит увеличение размеров (амплификация) отдельных клонов. N. Chiorazzi и М. Ferrarini указывают, что у здоровых людей старше 50 лет наличие таких клонов В-лимфоцитов является обычным. Возможно, отдельные клоны, возникшие под влиянием длительной стимуляции определенным антигеном, могут приобретать значительные размеры и определяться при рутинном иммунологическом исследовании.
Обнаруженная недавно в половине исследованных методом FISH случаев CLUS делеция 13ql4, являющаяся самой частой генетической аберрацией при ХЛЛ, подтверждает мнение о том, что CLUS следует расценивать как раннюю стадию хронического лимфолейкоза доброкачественного течения. В то же время P. Ghia и соавт., обследовав 500 здоровых людей старше 65 лет, обнаружили у части из них клоны клеток с иммунофенотипом, характерным для различных лимфопролиферативных заболеваний, иногда у одного и того же больного. Авторы полагают, что это, скорее всего, является не ранней стадией болезни, а отражением постепенно суживающегося с возрастом В-клеточного репертуара.
В 1982 г. описан постоянный поликлоновый В-лимфоцитоз у курящих женщин средних лет. У некоторых из них были частые респираторные заболевания. Это редкий феномен, и со времени первой публикации появилось не более 90 подобных описаний. Исследования с помощью ПЦР показали, что во всех изученных случаях имеется реаранжировка BCL-2/IgH, которая, однако, не всегда сопровождалась повышенной экспрессией BCL-2.
У некоторых курящих женщин с поликлоновым В-лимфоцитозом обнаружены незначительное увеличение размеров селезенки и поликлоновая гамма-патия, которые, как и лимфоцитоз, иногда исчезали после прекращения курения.
Несколько случаев поликлонового В-лимфоцитоза описаны у некурящих. С помощью ПЦР у некоторых пациентов в крови был обнаружен вирус Эпштейна—Барр. Неясно, играет ли этот вирус роль в развитии синдрома поликлонового В-лимфоцитоза.
Очевидно, в настоящее время подобные случаи не являются трудными для дифференциальной диагностики с хроническим лимфолейкозом (ХЛЛ), поскольку поликлоновый характер лимфоцитоза обнаруживается при иммунофенотипировании. Трудности для трактовки представляет описанный недавно случай поликлонового В-клеточного лимфоцитоза с комплексными хромосомными аберрациями — трисомией хромосом 3, 15 и 18, инверсией хромосомы 18, t(13;14) в отдельных клетках у длительно курящей женщины. Гематологическая картина остается стабильной на протяжении нескольких лет наблюдения, но отмечаются часто повторяющиеся инфекции верхних дыхательных путей. Необходимо длительное наблюдение для выяснения вопроса о том, не являются ли имеющиеся хромосомные аберрации отражением начала лимфопролиферативного заболевания.
При некоторых хронических инфекциях (туберкулез, сифилис), иногда при неинфекционных заболеваниях (тиреотоксикоз, болезнь Аддисона) наблюдается постоянный Т-клеточный лимфоцитоз, чаще всего при нормальном количестве лейкоцитов. Его также нетрудно дифференцировать от хронического лимфолейкоза (ХЛЛ) на основании данных иммунологического исследования.
Читайте также:

