Холестиатома эпидермологическая киста мосто мозжечкового угла
а) Терминология:
1. Синонимы:
• Эпидермоидная опухоль, первичная холестеатома или эпидермальная инклюзионная киста
2. Определение:
• Врожденная инклюзия эктодермальных эпителиальных элементов во время закрытия нервной трубки
б) Визуализация:
4. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о МРТ головного мозга с контрастированием и использованием последовательностей FLAIR и ДВИ
• Советы по протоколу исследования:
о Последовательности ДВИ-ключевые диагностические данные для постановки диагноза
о ДВИ (DTI) - лучшие последовательности для поиска рецидива
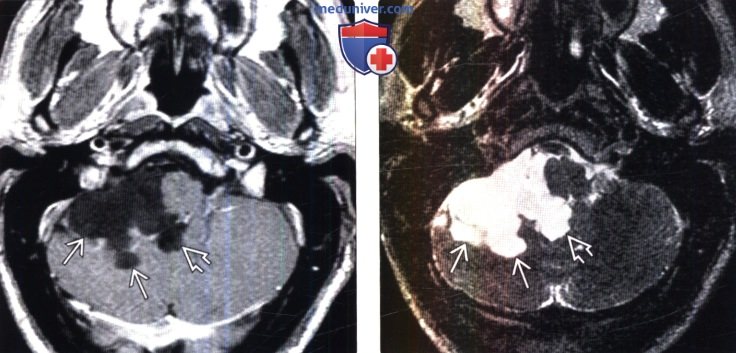
(Слева) МРТ, постконтрастное Т1-ВИ, аксиальный срез: в области цистерны ММУ определяется крупная эпидермоидная киста характеризующаяся инвазивным ростом. Обратите внимание на гипоинтенсивный сигнал от образования и отсутствие его контрастирования. Киста внедряется в полушарие мозжечка и отверстие Люшка.
(Справа) МРТ, Т2-ВИ, аксиальный срез: у этого же пациента определяется крупная гиперинтенсивная эпидермоидная киста, характеризующаяся внедряющимся ростом. Образование инвагинирует в полушарие мозжечка и отверстие Люшка.
в) Дифференциальная диагностика эпидермоидной кисты мостомозжечкового угла и внутреннего слухового прохода (ММУ-ВСП):
2. Кистозное новообразование в области ММУ:
• Кистозная вестибулярная шваннома
• Кистозная менингиома в области ММУ
• Инфратенториальная эпендимома: о Растет на ножке из IV желудочка
• Пилоцитарная астроцитома:
о Растет на ножке из мозжечка
• Все имеют контрастируемые участки на постконтрастных Т1-ВИ
4. Нейроцистицеркоз в области ММУ:
• Частичное контрастирование
• Денсность/интенсивность сигнала не идентична СМЖ
• Часто наблюдается отек или глиоз прилегающей мозговой ткани
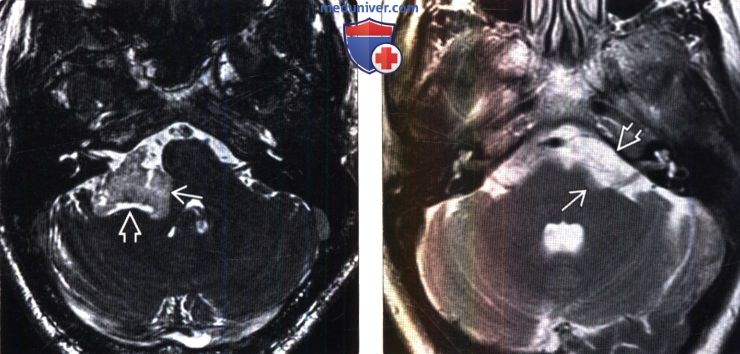
(Слева) Тонкосрезовая высокоразрешающая МРТ, Т2-ВИ, режим подавления сигнала от жира: в области правого ММУ определяется эпидермоидная киста. Обратите внимание на структуру ее поверхности по типу цветной капусты. Образование сдавливает среднюю ножку мозжечка и прилегающее полушарие мозжечка.
(Справа) МРТ, Т2-ВИ, аксиальный срез: незначительное расширение левой цистерны ММУ, а также минимальный масс эффект, оказываемый на среднюю ножку мозжечка. При этом какое-либо образование четко не визуализируется. В таком случае левосторонней нейросенсорной тугоухости необходимо исключить наличие арахноидальной или эпидермоидной кисты.
г) Патология:
1. Общие характеристики эпидермоидной кисты мостомозжечкового угла и внутреннего слухового прохода (ММУ-ВСП):
• Этиология:
о Врожденное включение эктодермальных элементов во время закрытия нервной трубки:
- Между 3-й и 5-й неделями эмбриогенеза
о Новообразование ММУ возникает из клеток первой жаберной дуги
3. Микроскопия:
• Стенка кисты: внутренний слой из многослойного плоского эпителия покрыт фиброзной капсулой
• Содержимое кисты: твердый кристаллический холестерин, кератиновые фрагменты:
о Придатки кожи (волосяные фолликулы, сальные железы или жировая ткань) отсутствуют
о При наличии любого из них стоит предположить дермоидную кисту
• Растет последовательными слоями с десквамацией плоскоклеточного эпителия со стенки кисты:
о Превращение в кератиновые/холестериновые кристаллы сформированием концентрических пластинок
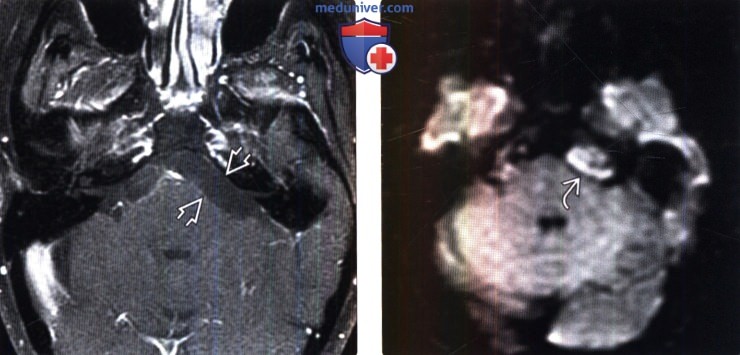
(Слева) МРТ, постконтрастное Т1-ВИ, режим подавления сигнала от жира, аксиальный срез: у этого же пациента вновь выявляется расширение цистерны ММУ, а также отсутствие контрастирования опухоли. При наличии эпидермоидной кисты в расширенной кисте, на ДВИ будет отмечаться ограничение диффузии, что позволит поставить диагноз.
(Справа) МРТ, ДВИ, аксиальный срез: у этого же пациента определяется характерное ограничение диффузии в области эпидермоидной кисты, располагающейся в левой цистерне ММУ. Без информации, которую дает ДВИ, указанное образование вполне могло бы быть пропущено.
д) Клиническая картина:
1. Проявления эпидермоидной кисты мостомозжечкового угла и внутреннего слухового прохода (ММУ-ВСП):
• Наиболее частые признаки/симптомы:
о Ведущий симптом при обращении: головокружение
о Другие симптомы зависят от локализации, характера роста:
- Нейросенсорная тугоухость: частый симптом
- Невралгия тройничного нерва (болевой тик): при распространении кисты на зону входа корешка ЧН V, расположенную на латеральной поверхности моста
- Судорожные приступы: при распространении кисты вверх через вырезку в темпоромедиальную область
о До момента постановки диагноза симптомы обычно сохраняются в течение > 4-х лет
• Клинический профиль:
о Пациент 40 лет с легкими симптомами и больших размеров образованием, обнаруженным в области ММУ на МРТ
о Случайная находка гиперинтенсивного образования в области ММУ на ДВИ при МРТ у бессимптомного пациента
2. Демография:
• Возраст:
о Несмотря на то, что состояние врожденное, его обнаружение происходит во взрослом периоде жизни
о Может выявляться в широком диапазоне возрастов: 20-60 лет:
- Пик: 40 лет
• Эпидемиология:
о Третье по распространенности объемное образование ММУ
о Составляет 1% от всех внутричерепных опухолей
3. Течение и прогноз:
• Медленно растущие врожденные образования, которые остаются бессимптомными на протяжении многих лет
• Небольшие образования в области цистерн хорошо поддаются хирургическому лечению
• Полное хирургическое удаление больших образований с грыжевым выпячиванием супратенториально вверх является более сложным:
о Хирургическое удаление больших образований имеет более тяжелые осложнения
4. Лечение:
• Целью является полное хирургическое удаление:
о При больших размерах образования субтотальное его удаление является осторожной хирургической тактикой:
- Агрессивное тотальное удаление может привести к выраженной невропатии черепных нервов
- Используется при прикреплении капсулы к стволу мозга и черепным нервам
• При рецидиве, процесс роста занимает большое количество лет:
о ДВИ-ключевой метод диагностики рецидива
е) Диагностическая памятка:
1. Обратите внимание:
• МР диагностика основана на:
о Образование с внедряющимся паттерном роста в области ММУ
о Низкий уровень сигнала на Т1 -ВИ, высокий-на Т2-ВИ (похожий, но не идентичный СМЖ)
о Подавление сигнала на FLAIR частичное или отсутствует
о Гиперинтенсивный сигнал на ДВ томограммах
2. Советы по интерпретации изображений:
• Диффузионно-взвешенная МРТ является ключевым методом корректной диагностики
3. Советы по отчетности:
• Обязательно опишите расширение пространств перед мостом или в медиальной области средней черепной ямки при его наличии
ж) Список литературы:
- Gopalakrishnan CV et al: Long term outcome in surgically treated posterior fossa epidermoids. Clin Neurol Neurosurg. 1 17:93-9, 2014
- Schiefer TK et al: Epidermoids of the cerebellopontine angle: a 20-year experience. Surg Neurol. 70(6):584—90; discussion 590, 2008
- Bonneville F et al: Imaging of cerebellopontine angle lesions: an update. Part 2: intra-axial lesions, skull base lesions that may invade the CPA region, and non-enhancing extra-axial lesions. Eur Radiol. 17(11):2908—20, 2007
- Dutt SN et al: Radiologic differentiation of intracranial epidermoids from arachnoid cysts. Otol Neurotol. 23(1):84—92, 2002
- Kobata H et al: Cerebellopontine angle epidermoids presenting with cranial nerve hyperactive dysfunction: pathogenesis and long-term surgical results in 30 patients. Neurosurgery. 50(2):276—85; discussion 285-6, 2002
- Dechambre S et al: Diffusion-weighted MRI postoperative assessment of an epidermoid tumour in the cerebellopontine angle. Neuroradiology. 41(10:829-31, 1999
- Ochi M et al: Unusual CT and MR appearance of an epidermoid tumor of the cerebellopontine angle. AJNR Am J Neuroradiol. 19(6):1113-5, 1998
- Talacchi A et al: Assessment and surgical management of posterior fossa epidermoid tumors: report of 28 cases. Neurosurgery. 42(2):242—51; discussion 251-2, 1998
- Timmer FA et al: Chemical analysis of an epidermoid cyst with unusual CT and MR characteristics. AJNR Am J Neuroradiol. 19(6):1111 —2, 1998
- Ikushima I et al: MR of epidermoids with a variety of pulse sequences. AJNR Am J Neuroradiol. 18(7)4359-63, 1997
- Kallmes DFet al: Typical and atypical MR imaging features of intracranial epidermoid tumors. AJR Am J Roentgenol. 169(3):883—7, 1997
- Tien RD et al: Variable bandwidth steady-state free-precession MR imaging: a technique for improving characterization of epidermoid tumor and arachnoid cyst. AJR Am J Roentgenol. 164(3):689-92, 1995
- Gao PY et al: Radiologic-pathologic correlation. Epidermoid tumor of the cerebellopontine angle. AJNR Am J Neuroradiol. 13(3):863—72, 1992
- Tsuruda JS et al: Diffusion-weighted MR imaging of the brain: value of differentiating between extraaxial cysts and epidermoid tumors. AJNR Am J Neuroradiol. 11 (5):925-31; discussion 932-4, 1990
- Tampieri D et al: MR imaging of epidermoid cysts. AJNR Am J Neuroradiol. 10(2):351-6, 1989
Редактор: Искандер Милевски. Дата публикации: 8.5.2019
Головной мозг человека имеет сложное строение. Мостомозжечковый угол расположен на стыке трех участков: варолиевого моста, продолговатого мозга и мозжечка. Нередко именно здесь появляются опухолевые наросты, которые оказывают негативное воздействие на кровеносные сосуды, движение ликвора и нервные окончания. Это происходит из-за сдавливания указанных элементов. В результате кровоток не снабжает головной мозг кислородом в достаточной степени. Спинномозговая жидкость не имеет возможность уйти, накапливается, усугубляя ситуацию.
Заболевания мостомозжечкового угла
Поражение участка головного мозга происходит под действием новообразований. Опухоль мостомозжечкового угла не является таким из них, которое занимает определенное положение. В указанном случае повреждение происходит в какой-либо структуре, расположенной в месте проявления патологии. Заболевание классифицируется по типам, которые подвергаются различным терапевтическим мероприятиям.
Типы опухолей мостомозжечкового угла
Медицинская статистика отмечает важный факт. Он состоит в том, что в десяти процентах из ста образования в головном мозге находятся в месте, называемом мостомозжечковый угол.

Типы опухолей, связанных с поражением участка:
- невринома преддверно-улиткового нерва;
- менингиома;
- холестеатома.
Первое заболевание составляет 95 процентов из всех образований мостомозжечкового угла. Обнаруживаемая опухоль носит доброкачественный характер и не становится источником поражения других органов. В зоне риска находятся пациенты трудоспособного возраста. Часто невриному обнаруживают у женщин. На сегодня врачи предпочитают удалять опухоль оперативным путем, выполняя при этом односторонне удаление или билатеральное.
Часто доктора ставят диагноз "синдром мостомозжечкового угла". Следует отметить, что он является следствием другого заболевания под названием невринома.
Симптомы
Не всегда получается вовремя обнаружить опухоль в головном мозге, поскольку для проведения полноценного обследования нет достаточно веских оснований. Клиническая картина проявляется слабо, нет резких скачков, связанных с ухудшением самочувствия. Больной длительное время не обращает внимания на появившийся шум в ухе. Это явление носит название кохлеовестибулярный синдром.
Постепенно симптоматика заболевания становится более интенсивной. Как правило, проявляется она появлением глухоты, лицевой нерв обездвижен. Только после этого проводится полноценное обследование, и пациент сразу отправляется на операционный стол по удалению опухоли.
Отмечается, что указанная стадия становится первым звоночком о развивающемся заболевании, которое требует к себе внимания.
Клиническая картина признаков болезни
Проявления патологии следующие:
- Боль в голове.
- Нарушается рефлекс, отвечающий за смыкание верхнего и нижнего века, если попытаться дотронуться салфеткой к роговице или конъюнктиве. Это значит, что пациенту требуется полное и глубокое обследование.
- Явления, присутствующие в мозжечке. Они также имеют несколько разновидностей, среди которых общая мозжечковая атаксия, односторонняя гемиатаксия. У больного происходят нарушения в походке, тонус мышечного аппарата снижается. Поступают жалобы на головокружение.
- Отказывают руки и ноги, наступает паралич.
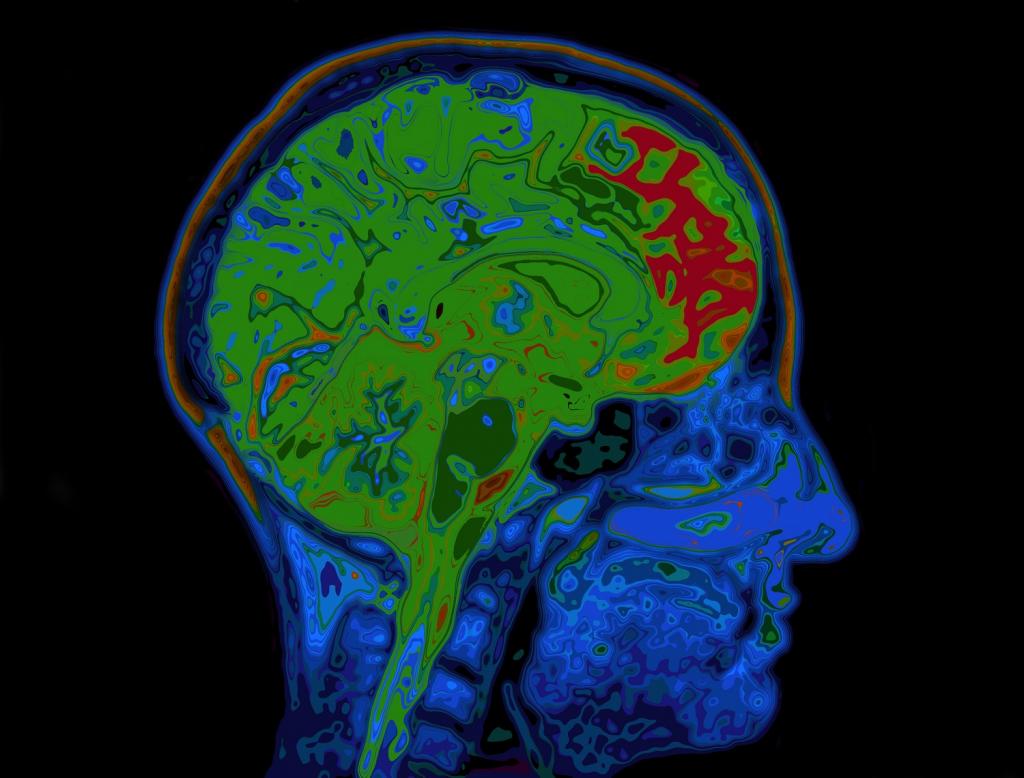
Когда у пациента диагностируется поражение мостомозжечкового угла, то здесь к указанной симптоматике добавляется следующие признаки болезни:
- При невриноме нарушения будут ощущаться только в одном ухе.
- Поражение в слуховом участке в первые периоды болезни проявляется шумом или свистом во внутреннем ухе.
- Постепенно состояние органа становится хуже, наступает глухота. Единственный звук, который еще может слышать пациент - это только высокие тона.
Положение невриномы в головном мозгу указывает на будущий источник негативного влияния. Это значит, что при поражении правой стороны мостомозжечкового угла будут страдать органы, расположенные, соответственно, аналогично для левого полушария.
Дополнительные симптомы
Также болезнь может проявляться так:
- В затылочной части головы пациенты ощущают болевой синдром, локализующийся там, где находится опухоль.
- Лицевой нерв не чувствителен к внешним раздражителям.
- При повреждении слухового канала у больного появляется обильное слюноотделение. Пациент не чувствует запахи, также пропадает обоняние.
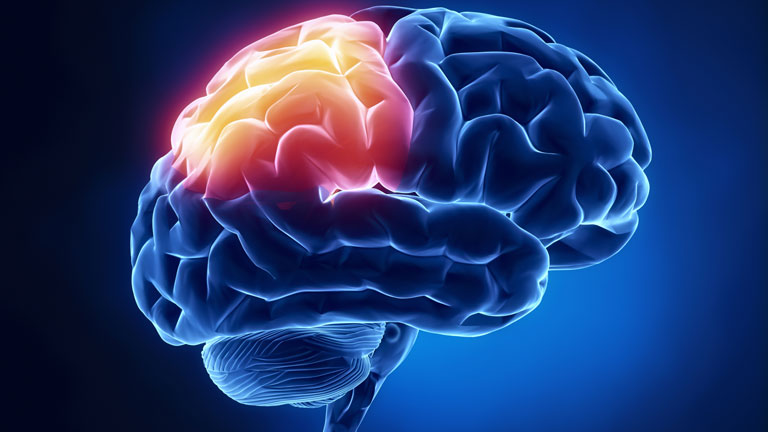
Увеличение новообразования приводит к тому, что нервы мостомозжечкового угла защемляются и тогда развиваются дополнительные клинические признаки:
- голос становится тише или пропадает;
- при разговоре тембр может меняться;
- функция глотания нарушена.
Когда происходит сжимание мозжечка опухолью, то появляются следующие симптомы:
- руки и ноги ослаблены и двигаются с трудом;
- создается впечатление, что пациент в замедленном кино, так он движется;
- кончики рук начинают дрожать;
- при попытке что-то достать больной промахивается;
- глазные яблоки двигаются самопроизвольно.
Проведение диагностики
Обследование помогает выявить источник недомогания и назначить адекватное лечение. Также диагностика призвана исключить другие заболевания с похожими симптомами, как у поражения мозжечкового угла.
Диагностирование происходит с применением медицинского оборудования:
- компьютерная томография;
- рентген;
- магнитнорезонасная томография;
- ангиография.
Лечение
Успешность проведения терапевтических мероприятий зависит от периода обнаружения болезни. Соответственно, чем раньше было выявлено поражение мостомозжечкового угла, тем больше шансов на восстановление нормального самочувствия пациента и работоспособности поврежденных органов.
На сегодня существует два вида лечения:
- Консервативное. Применяется, если опухолевое образование имеет небольшую скорость роста.
- Хирургическое. Оперативное вмешательство используют, если образование стремительно увеличивается в размере. Дополнительными средствами являются химио- и лучевая терапия.
При этом хирургию используют в крайнем случае, когда другие способы не дали результатов. Это связано с тем, что в месте мостомозжечкового угла расположено много важных участков, повреждение которых приведет к инвалидности пациента или его смерти.
ХОЛЕСТЕАТОМА (греческий chole желчь + stear, steatos сало, жир + -oma; синоним: эпидермоидная киста, эпидермоид, жемчужная опухоль) — гетеротопическая дизонтогенетическая опухоль, происходящая из зачатков эпидермиса, сместившихся в полость черепа или позвоночного канала в раннем периоде эмбрионального развития.
Внутричерепные и спинномозговые холестеатомы следует отличать от ложных или вторичных холестеатом, которые развиваются в результате разрастания эпидермиса в среднем ухе при длительном воспалении (см. Холестеатома уха). Описаны также ностгхункционные холестеатомы спинного мозга, развившиеся в результате смещения эпидермиса во время повторных спинномозговых пункций.
Холестеатомы головного мозга встречаются чаще у мужчин в возрасте от 20 до 40 лет. Холестеатома спинного мозга наблюдается преимущественно у детей, иногда в сочетании с пороками развития нервной системы. Локализуются внутричерепные холестеатомы преимущественно в области мостомозжечкового угла, турецкого седла и хиазмальной области; гораздо реже холестеатомы располагаются в одном из боковых желудочков или в полости четвертого желудочка, еще реже в костях черепа, врастая в некоторых случаях в полость черепа. Иногда внутричерепная холестеатома разрушает внутреннюю пластинку кости. В позвоночном канале холестеатомы могут располагаться в эпидуральном пространстве, в мягкой оболочке спинного мозга и крайне редко интрамедуллярно. Холестеатомы головного и спинного мозга чаще всего исходят из мягких мозговых оболочек (см. Мозговые оболочки), а в случаях внутрижелудочковой локализации — из стромы сосудистого сплетения желудочка (см. Сосудистые сплетения).
Холестеатома обычно имеет вид одиночного узла неправильно округлой формы с неравномерно-бугристой поверхностью. Редко встречается опухоль, состоящая из двух и более узлов. Цвет опухоли белый, с характерным перламутровым, напоминающим жемчуг, блеском, который быстро исчезает под воздействием воздуха. Макроскопически это однокамерная, реже многокамерная киста с белым пластинчатым хрупким содержимым, состоящим из ороговевших эпителиальных клеток и кристаллов холестерина, придающих массе сальный вид.
Микроскопически капсула холестеатомы состоит из двух слоев: наружного, образованного тонким слоем волокнистой соединительной ткани, и внутреннего — тонкого пласта многослойного плоского эпителия. Наружный слой обычно плотно спаян с прилежащим мозговым веществом и иногда содержит инфильтраты из лимфоцитов и плазматических клеток. Внутренний слой соответствует редуцированной структуре эпидермиса, состоящего из одного-двух рядов клеток росткового, зернистого и рогового слоев. В тех случаях, когда ороговевшие массы непосредственно прилежат к наружному слою, в нем развивается хроническое продуктивное воспаление.
Клиническая картина холестеатомы зависит от ее локализации. Холестеатомы растут медленно, заполняют подпаутинные цистерны мозга или вдавливаются в вещество мозга, плотно срастаясь с ним. При внутрижелудочковой локализации холестеатома срастается со стенками желудочков. Продуктивное воспаление, развивающееся вокруг холестеатомы, может иногда привести к заращению сильвиева водопровода (см. Головной мозг). Холестеатома мостомозжечкового угла проявляется стволовыми и мозжечковыми нарушениями, больше выраженными на стороне опухоли (см. Мостомозжечковый угол). Часто заболевание сопровождается внутричерепной гипертензией окклюзионного характера. При холестеатоме спинного мозга наблюдаются симптомы раздражения и сдавления спинного мозга (см.), характерные для экстрамедуллярно расположенных опухолей.
При холестеатомах течение процесса медленное, доброкачественное, продолжительность его нередко исчисляется многими годами. Описаны единичные случаи развития плоскоклеточного рака из холестеатомы. Лечение оперативное. При неполном удалении возможен рецидив холестеатомы. Возможно развитие после операционного асептического лептоменингита, вызванного токсическим воздействием содержимого холестеатомы.
Библиогр.: Многотомное руководство по патологической анатомии, под ред.А. И. Струкова, т. 2, с. 376, М., 1962; Janisch W., Guthert H. u. Schreiber D. Pathologie der Tumoren des Zentralnervensystems, S. 246, 304, Jena, 1976; Russell D. a. Rubinstein L. J. Pathology of tumours of the nervous system, p. 30, 220, L., 1977.

-
Содержимое:
- Что такое киста мозжечка
- Симптомы и признаки кисты
- Виды кистозных образований мозжечка
- Чем грозит киста на мозжечке
- Что будет, если киста лопнет
- Диагностика кисты мозжечка
- Чем лечат кистозные образования мозжечка
- Медикаментозная терапия
- Хирургическое лечение
- Народная медицина при образовании кисты
Мозжечок отвечает за координацию движений, поддержание равновесия тела, рефлекторные и невротические реакции. Любые нарушения этого отдела приводят к затруднениям, связанным с выполнением человеком обычных повседневных задач.
Киста в мозжечке головного мозга является образованием, обнаруживающим первичные и вторичные этиологические признаки. Как правило, обнаруживается случайно при диагностике на МРТ. Имеет благоприятный прогноз лечения.
Что такое киста мозжечка

Термин киста относится к случаям, когда существующая полость, для которой анатомически предрасположено быть пустой, заполняется жидкостью, дермоидными выделениями, жиром и т.д.
Признаки кистовидного расширения субарахноидального пространства мозжечка на ранних стадиях образования полностью отсутствуют. По мере роста новообразования, клинические проявления становятся насыщенней, что дает возможность поставить точный диагноз.
На ранних стадиях кистовые формирования обнаруживают случайно при проведении планового осмотра пациента, с помощью магнитно-резонансной томографии.
Кистовые образования вторичного или приобретенного типа, согласно коду по МКБ 10, проявляются следующим образом:
![]()
Чувство пульсации, давления в голове.- Нарушение координации движения, потеря в пространстве.
- Шум в ушах с сохранением и последующим ухудшением слуха.
- Тошнота, рвоты.
- Припадки (в редких случаях), тремор.
- Нарушения нормального режима жизни пациента. Смещение суточных ритмов.
Сложность диагностики состоит в том, что кистовые образования на ранних стадиях обнаруживают крайне редко, обычно при стороннем обследовании с проведением МРТ. Симптомы могут ложно приписываться другим смежным патологиям, или списываться на счет недавно перенесенной травмы или сотрясения.
В зависимости от локализации и этиологии, кистовые новообразования могут иметь различное название. Как разобраться в диагнозе, поставленном специалистом после проведения МРТ?
Хотя перечислить все диагнозы достаточно проблематично, можно расшифровать самые распространенные из них:
- Кистозно-глиозные изменения в правой гемисфере мозжечка – является следствием перенесенной травмы в прошлом. Заболевание имеет выраженную симптоматику. Пациент жалуется на головокружения, повышенную усталость, головные боли.
По мере увеличения новообразования, нередко развиваются судороги. Для выявления судорожной активности мозга и прогноза заболевания, назначается ЭЭГ диагностика. - Ретроцеребеллярная киста мозжечка – развивается на месте некротических явлений - погибшего серого вещества, в результате инсульта внутричерепных операций и травм. Ретроцеребеллярная киста между полушариями мозжечка возникает вследствие нарушения мозгового кровообращения, инфекционного заболевания и перенесенного острого воспалительного процесса.
Наряду с МРТ, назначают клинический анализ спинномозговой жидкости, позволяющий определить наличие инфекционного фактора. Ретроцеребеллярная киста позади мозжечка проявляется в сильной головной боли (традиционные анальгетики не помогают), галлюцинациях, нарушениях психики. ![]()
Кистовидное расширение субарахноидального пространства мозжечка – относится к врожденным или приобретенным аномалиям. Зачастую сопровождается гидроцефалией.
Основной причиной вторичных кистовых образований считается нейроинфекция. Сопровождается нарушением зрения.- Лакунарная киста левой гемисферы мозжечка – является вторичным образованием, возникшим вследствие перенесенного инсульта. В лечение не нуждается. Наблюдаются единичные локализованные небольшие в объеме образования.
- Арахноидальная ликворная киста мозжечка – образуется на месте появившихся спаек и рубцов, вследствие нарушений циркуляции спинномозговой жидкости. Арахноидальная киста правого мосто-мозжечкового угла образуется между поверхностью и оболочкой мозга. Образовавшаяся полость провоцирует неприятные симптомы, включающие эпилептические припадки.
Арахноидальная киста в области вырезки мозжечкового намёта имеет благоприятный прогноз лечения. Медикаментозный курс терапии и хирургическую операцию назначают после того, как образование начало увеличиваться. На начальных стадиях не проявляется клинически. - Кистозно-атрофические изменения в правой гемисфере мозжечка – при этом диагнозе наблюдаются атрофические и некротические явления, вызванные длительным нарушением кровоснабжения. Причиной может быть перенесенная ишемическая болезнь или тяжелая травма.
Постишемическая киста тяжело поддается лечению, но при должной терапии удается, по крайней мере, частично восстановить функции мозжечка. - Кистозно-глиозные изменения левой гемисферы мозжечка – являются последствием перенесенного инсульта. Кистозные изменения в левом полушарии мозжечка сопровождаются нарушениями двигательной функции организма, частичной или полной парализацией конечностей. Образования в тяжелой стадии приводят к проблемам с речью.
- Псевдокиста мозжечка – термин относится к врожденным, а не приобретенным отклонениям или аномалиям в развитии. Псевдокисты в мозжечке за редким исключением не имеют эпителиальной выстилки.
Первичная киста на мозжечке у новорожденного ребенка не проявляется клинически и не требует оперативного вмешательства. Новообразование, появившееся вследствие травмы во время родов, как правило, быстро прогрессирует и влияет на развитие младенца.
Последствием такого роста является:
- Нарушения кровообращения и циркуляции ликвора.
- Патологические изменения в мозжечке, влияющие на основные функции отдела мозга: движение, речь, зрение, осязание. Диагноз кистозное расширение ретроцеребральной части мозжечка означает, что образование сопровождается гидроцефалией, необратимыми атрофическими явлениями. Полное восстановление всех функций в таком случае невозможно.
- Летальный исход. Осложнения кисты, заканчивающиеся смертью, встречаются крайне редко и являются следствием онкологического новообразования.
Киста у плода, часто заменяет отмерший участок мозга. После рождения, младенец может отставать в развитии.
Осложнения от лопнувшей полости полностью зависят от размеров и экссудата. Возможные последствия лопнувшей кисты это:
![]()
Общий сепсис и гнойное воспаление спинномозговой жидкости.- Паралич.
- Внутреннее кровотечение.
- Летальный исход.
Современные методы терапии практически полностью исключают вероятность разрыва кистевых образований.
Диагностика кисты мозжечка
После обращения с жалобами на головную боль или подобные клинические проявления и симптоматику, врач проводит полное обследование организма и сбор анамнеза.
МРТ и УЗИ мозжечка позволяют определить локализацию образования. Успех терапии во многом зависит от определения факторов, спровоцировавших образование кисты.
Во время исследования дополнительно используют:
![]()
Пункция – спинномозговая жидкость является наиболее информативным методом исследования на наличие инфекционных и других воспалительных процессов.- Гистология – выделение онкомаркеров позволит выявить рак на начальной стадии.
- ЭЭГ – процедура, направленная на определение количества и интенсивности судорожных сокращений мозга.
Большой процент обнаруживаемых кист приходится на долю случайного обнаружения.
Чем лечат кистозные образования мозжечка
Классическая медикаментозная терапия преследует две основных цели:
- Устранить причины увеличения объемов полости.
- Остановить рост кисты.
Используемые методы лечения кистозной опухоли на мозжечке предусматривают назначение курса медикаментозной терапии и проведение хирургического лечения.
Назначаются мощные препараты для рассасывания рубцов. Традиционно используется Лонгидаза и Карипаин. Своевременное применение препаратов помогает существенно улучшить общее состояние пациента. Как правило, их обязательно назначают для уменьшения послеоперационной кисты.
Курс терапии включает назначение лекарственных средств для нормализации кровяного давления, улучшения кровотока, восстановления иммунитета. Если причиной спаек является инфекция, обязательным является назначение антибиотиков.
Оперативное удаление - лечение проводится тремя основными способами:
![]()
Эндоскопическая хирургия.- Микрохирургическая операция.
- Шунтирование.
Операция по удалению проводится методом вскрытия полости и удаления скопившегося экссудата. Для предотвращения рецидива устанавливают катетер.
Хорошие результаты приносит лазерное удаление или выпаривание жидкости. Все виды хирургического вмешательства имеют высокую эффективность, но в связи с высоким риском осложнений, их проведение рекомендуется исключительно в крайних случаях.
Народная медицина при образовании кисты
Методы народной медицины помогают нормализовать состояние пациента и снизить интенсивность факторов – катализаторов, провоцирующих развитие образования.
Лечение травами включает применение следующих сборов и настоек:
- Травы, рассасывающие кисты. Помощь может оказать болиголов пятнистый в сочетании с фиалкой и черной бузиной. Применять настойки можно только в случае неразвивающейся кисты.
- Травы для нормализации давления. Чтобы поддерживать внутричерепное и артериальное давление в норме, подойдет черноплодная рябина, калина, хвощ полевой. В рацион следует добавить большое количество спаржи и сельдерея.
Лечение народными средствами в сочетании с дыхательной гимнастикой и йогой, помогают достичь удивительных результатов. Но применение траволечения возможно только в период необострения.
Читайте также:






