Хлт при раке шейки матки
СМОТРЕТЬ ДРУГИЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
Год утверждения 2018
Профессиональные ассоциации
- Ассоциация онкологов России Российское общество клинической онкологии
Оглавление
1. Краткая информация
Рак шейки матки (РШМ) – злокачественная опухоль, исходящая из слизистой оболочки шейки матки.
РШМ имеет спорадический характер.
Не связан с известными наследственными синдромами.
Причина - онкогенные подтипы ВПЧ 16/18.
- при высокой частоте РШМ в государстве - у 10-20% женщин;
- при низкой частоте РШМ в государстве - у 5-10%.
В мире ежегодно РШМ:
- диагностируется 528 тысяч;
- смертность 266 тысяч.
В России в 2012 году:
- 15 427 новых случаев;
- доля в структуре ЗНО 5,3% (5 место);
- прирост с 2007 г. 12,2%;
- максимальный прирост в группе 15-39 лет - 22,3%;
- в структуре смертности от ЗНО 4,7% (8 место);
- 1-годичная летальность 17%;
- максимальная смертность группе 15-39 лет 21,1%.
C53 Злокачественное новообразование шейки матки
C53.0 Внутренней части
C53.1 Наружной части
C53.8 Поражение шейки матки, выходящее за пределы одной и более вышеуказанных локализаций
C53.9 Шейки матки неуточненной части
Опухоли из плоского эпителия:
Плоcкоклеточные интраэпителиальные поражения (поражение плоского эпителия (SIL)):
- 8077/0 поражение плоского эпителия легкой степени (LSIL))
- 8077/2 поражение плоского эпителия тяжелой степени (HSIL))
8070/3 Плоскоклеточный рак
- 8071/3 ороговевающий;
- 8072/3 неороговевающий;
- 8052/3 папиллярный;
- 8083/3 базалоидный;
- 8051/3кондиломатозный;
- 8051/3веррукозный;
- 8120/3 плоскоклеточно-переходноклеточный;
- 8082/3 лимфоэпителиальный;
Опухоли из железистого эпителия:
- 8140/2 Аденокарцинома in situ;
- 8140/3 Аденокарцинома:
- 8140/3Эндоцервикальная аденокарцинома, обычный типа;
- 8480/3 Муцинозная:
- 8482/3 желудочного типа;
- 8144/3 кишечного типа;
- 8490/3 перстневидноклеточного типа;
- 8263/3 Виллогландулярная;
- 8380/3Эндометриоидная;
- 8310/3 Светлоклеточная;
- 8441/3Серозная;
- 9110/3Мезонефральная;
- 8574/3 Аденокарцинома смешанная с нейроэндокринной карциномой;
Другие эпителиальные опухоли:
- 8560/3 Железисто-плоскоклеточный рак;
- 8015/3стекловидноклеточный рак;
- 8096/3 Аденобазальный рак;
- 8200/3 Аденокистозный рак;
- 8020/3 Недифференцированный рак
- Нейроэндокринные опухоли:
- Нейроэндокринные опухоли низкой степени злокачественности
- 8240/3карциноид;
- 8249/3 атипичный карциноид;
Нейроэндокринные опухоли высокой степени злокачественности
- 8041/3 мелкоклеточный нейроэндокринный рак;
- 8013/3 крупноклеточный нейроэндокринный рак;
Степени дифференцировки РШМ:
- G1 – высокодифференцированная
- G2 – умереннодифференцированная
- G3 – низкодифференцированная или недифференцированная
- Gх – невозможно определить степень дифференцировки
Диагноз устанавливается только на основании гистологического исследования.
РШМ стадируется клинически до начала специальной терапии и никогда не изменяется.
При затруднении точного определения стадии устанавливается более ранняя.
Морфологические находки при хирургии не изменяют клиническую стадию, но отмечаются в TNM.
Стадирование по классификации FIGO (2009г.) и TNM (7 изд, 2009г.)
2. Диагностика
Сбор жалоб и анамнеза для выявления факторов, влияющих на выбор тактики.
Дисплазия и преинвазивный РШМ не имеют патогномоничных клинических проявлений и диагностируются только морфологически.
- физикальный осмотр,
- гинекологический осмотр,
- ректовагинальное исследование.
- Развернутый клинический анализ крови
- Развернутый биохимический анализ крови с показателями функции печени, почек
- Анализ крови на онкомаркер SCC (при плоскоклеточном раке)
- Исследование свёртывающей системы крови
- Общий анализ мочи.
Биопсия всех подозрительных участков шейки матки, одной цитологии для диагноза недостаточно.
Выскабливание цервикального канала
Конизация при необходимости.
Расширенная кольпоскопия для определения наиболее измененного участка шейки и его биопсии.
Цистоскопия:
- при опухоли шейки более 4 см,
- при переходе опухоли на передний свод влагалища,
- при наличии жалоб.
Ректороманоскопия:
- при опухоли шейки матки более 4 см,
- при переходе опухоли на задний свод влагалища,
- при наличии жалоб.
УЗИ брюшной полости, забрюшинного пространства, малого таза и шейно-надключичной области.
Рентгенография грудной клетки.
МРТ малого таза с контрастированием (точность определения глубины инвазии 71-97%)
КТ малого таза и забрюшинного пространства с контрастированием при невозможности МРТ.
ПЭТ или ПЭТ-КТ наиболее информативна для выявления метастазов.
Рентгенография костей скелета или остеосцинтиграфия при подозрении на метастазы.
МРТ или КТ головного мозга с контрастированием при подозрении на метастазы в ЦНС.
Морфологическое заключение после удаления:
1. Гистологический тип опухоли;
2. Степень дифференцировки опухоли
3. Размеры опухоли;
4. Глубина инвазии опухоли
5. Толщина шейки матки в месте наибольшей инвазии опухоли
6. Опухолевые эмболы в кровеносных и лимфатических сосудах
7. Опухоль в крае резекции влагалища, параметриев, по границе резекции шейки матки (при конизации/ампутации или трахелэктомии)
8. Переход опухоли на влагалище
9. Опухолевое поражение параметрия справа, слева
10. Общее число удаленных и поражённых тазовых лимфоузлов справа, слева;
11. Общее число удаленных и поражённых лимфоузлов параметрия справа, слева
12. Общее число удаленных и поражённых поясничных лимфоузлов
13. Переход опухоли на тело матки
14. Метастатическое поражение яичников
15. Прорастание опухоли в стенку мочевого пузыря, прямой кишки (при выполнении экзентерации или резекции смежных органов)
16. Степень лечебного патоморфоза первичной опухоли и метастазов в лимфоузлах в случае предоперационной терапии.
Дополнительное обследование при подготовке к лечению:
- эхокардиография,
- холтеровское мониторирование,
- исследование ФВД,
- УЗДГ сосудов шеи и нижних конечностей,
- забор мазков с шейки матки и из канала шейки матки,
- забор аспирата из полости матки,
- цервикогистероскопия,
- раздельное диагностическое выскабливание полости матки и цервикального канала,
- экскреторная урография,
- МРТ / КТ брюшной полости с контрастным усилением,
- ирригоскопия,
- колоноскопия,
- диагностическая лапароскопия,
- ренография,
- консультации специалистов (уролога, терапевта, эндокринолога, невролога и др.).
3. Лечение
Тяжелая дисплазия (CIN III) и внутриэпителиальный РШМ (рак in situ)
- Конизация шейки с последующим выскабливанием оставшейся части цервикального канала и, по показаниям, полости матки.
РШМ IA1 ст. (инвазия ≤ 3 мм и ≤7 мм по горизонтали)
- Конизация шейки матки с последующим выскабливанием оставшейся части цервикального канала и, по показаниям, полости матки.
- Экстирпации матки I типа при сопутствующей гинекологической патологии или отсутствии необходимости сохранения репродуктивной функции.
- Реконизация при дисплазии или клетках рака в краях резекции шейки матки или в соскобе из оставшейся части цервикального канала.
- При невозможности реконизации лечат как IB1 ст. РШМ.
- Модифицированная расширенная экстирпация матки II типа при глубине инвазии в строму до 3 мм, раковых эмболах в сосудах.
РШМ IA2 ст. (инвазия>3 мм и ≤ 5 мм и ≤ 7 мм по горизонтали)
- Модифицированная расширенная экстирпации матки II типа.
- ЛТ при противопоказаниях к хирургическому лечению.
- Широкая конизация шейки матки с экстраперитонеальной или лапароскопической тазовой лимфаденэктомией либо расширенная трахелэктомия тип II при необходимости сохранения детородной функции.
РШМ IB1 и IIА1 ст. (опухоль
- Расширенная экстирпация матки III типа.
- ЛТ / химиолучевая терапия по радикальной программе.
- Комбинации операции с ЛТ достоверно увеличивает частоту осложнений, поэтому не показана.
- Обязательная поясничная лимфодиссекция при метастазах в тазовых лимфоузлах.
- Адъювантное лечение проводят в зависимости от факторов риска прогрессирования.
- Расширенная трахелэктомия тип III при необходимости сохранить детородную функцию.
- ЛТ/ химиолучевая терапия по радикальной программе не более 6-7 недель. при невозможности хирургии.
Группы риска прогрессирования после расширенной экстирпации матки:
- высокий - при одном факторе высокого риска (метастазы в ЛУ, поражение параметрия или опухоль в краях резекции влагалища) адъювантное ХЛТ с ЛТ + еженедельно цисплатин 40 мг/м 2 ; при метастазах в поясничных ЛУ - облучение расширенным полем
- промежуточный - при отсутствии факторов высокого риска, но при 2-х из 3-х факторов (инвазия более 1/3 миометрия шейки; инвазия сосудов; опухоль более 4 см) - адъювантная ЛТ.
- низкий -при отсутствии факторов высокого риска, но при 1 из 3 факторов (инвазия более 1/3 миометрия шейки; инвазия сосудов; опухоль более 4 см) адъювантное лечениене показано.
IB2 и IIА2 стадий РШМ
- Расширенная экстирпация матки III типа - стандарт.
- Поясничная лимфодиссекция при метастазах в тазовых лимфоузлах.
- Адъювантное лечение как при IB1 и IIА1 ст. РШМ.
- Облучение расширенным полем при метастазах в поясничных лимфоузлах.
- Химиолучевое лечение по радикальной программе: сочетанная ЛТ + еженедельно цисплатин 40 мг/м 2 – альтернатива экстирпации.
- Адъювантная гистерэктомия после химиолучевой терапии не рекомендуется.
- Неоадъювантная ХТ препаратами платины с последующей расширенной экстирпацией матки III типа – альтернатива стандарту.
IIВ–IVA стадий РШМ
- Химиолучевое лечение по радикальной программе не более 6-7 недель: сочетанная ЛТ + еженедельно цисплатин 40 мг/м2 – стандарт.
- Хирургического вмешательства при IIB ст. РШМ - 1 этап комбинированного лечения или после неоадъювантной ХТ при благоприятном прогнозе. При метастазах в ЛУ транспозиция яичников из зоны облучения.
- Экстраперитонеальная лимфаденэктомиия с последующим ХЛТ по радикальной программе при метастазах в тазовые и/или поясничные ЛУ.
- Облучение расширенным полем при метастазах в поясничных лимфоузлах.
- Альтернатива ХЛТ при IVA ст. – экзентерация малого таза и редко - передняя/задняя экзентерация.
Отдаленные метастазы (IVВ ст. РШМ)
- Системная платиносодержащая ХТ.
- Возможна ЛТ по индивидуальному плану.
Рецидив
Экзентерация малого таза и редко передняя/задняя экзентерация при центральном рецидиве:
- вовлекающем мочевой пузырь и/или прямую кишку,
- не переходящем на стенку таза,
- при отсутствии диссеминации по брюшине,
- без регионарных и отдаленных метастазов.
Расширенная экстирпация матки после ЛТ/ХЛТ по радикальной программе, если размер рецидивной опухоли в шейке матки не превышает 2 см.
Паллиативное лечение при триаде - односторонние отек нижней конечности, ишиалгия и блок мочеточника в большинстве случаев диагностируется переход опухоли на стенку таза, не подлежащий хирургическому лечению.
Конформная ЛТ - стандарт при проведении курса дистанционного облучения.
Планируемый объем облучения включает:
- первичную опухоль (при отсутствии хирургического этапа);
- параметральную область;
- крестцово-маточные связки;
- оптимальный уровень резекции влагалища – более 3 см от опухоли;
- группу тазовых лимфатических узлов;
- при отсутствии метастазов в подвздошных ЛУ облучаются группа наружных, внутренних подвздошных и запирательные лимфатические узлы;
- при метастазах в подвздошных и/или парааортальных ЛУ - верхняя граница поля достигать уровня L1–L2, или с учетом уровня поражения группы параортальных лимфатических узлов, соответственно, верхняя граница поля может достигать уровня Th12.
При микроскопических метастазах в региональных ЛУ при РОД 2 Гр достаточна СОД до 46 Гр.
При поражении региональных ЛУ увеличение СОД на 10-15 Гр в виде локального буста.
При облучении парааортальной областиIMRT и другие методологии конформного облучения помогают уменьшению дозовых нагрузок на кишечник и другие органы риска.
Конформное облучение (IMRT) при распространенных формах РШМ не заменяет брахитерапии.
Для конформного облучения и методологии IMRT определены:
- GTV - определяемый опухолевый объем,
- CTV - клинический объем мишени, включающий GTV,
- PTV - планируемый объем мишени,
- OAR - органы риска,
- DVH - гистограммы доза-объем.
Внутриполостное облучение (брахитерапия) - определяющий и обязательный этап лечения, проведение контактного облучения - основной прогностический фактор в локальном контроле РШМ.
Внутриполостное облучение проводят после полного курса ДГТ, при хорошей регрессии опухоли и формировании шейки - на 4-5 неделе облучения в дни, свободные от дистанционного облучения.
Методика сочетанной лучевой терапии по радикальной программе, СОД сочетанной ЛТ:
- в точке А 80–90 Гр,
- в точке В 60 Гр.
1. Дистанционная лучевая терапия
Конформная ЛТ малого таза и зон регионарного метастазирования СОД 46-50 Гр при РОД 2 Гр ежедневно 5 раз в неделю.
1. Внутриполостная лучевая терапия (на брахитерапевтических аппаратах): HDR ( 192 Ir, 60 Co)
Дозиметрическое планирование исходя из технического оснащения клиники:
- Осуществляемое по 2D изображениям.
- Осуществляемое по 3D изображениям.
- Ни один режим фракционирования не показал преимуществ.
Через 21–28 дней после хирургического вмешательства методика послеоперационной СЛТ:
1. ДГТ на ложе опухоли и зоны регионарного метастазирования РОД 2 Гр ежедневно 5 раз в неделю, СОД 46-50 Гр (4-польное, IMRT).
1. Внутриполостная лучевая терапия (на брахитерапевтических аппаратах): HDR ( 192 Ir, 60 Co) РОД 3–5 Гр. 2–3 раза в неделю, СОД 21–25 Гр.
АХТ при IB—IIВ ст. в группе высокого риска прогрессирования – цисплатин 40 мг/м 2 1 раз в неделю до 6 недель на фоне ЛТ.
ХЛТ по радикальной программе при IB—IVA ст. - цисплатин 40 мг/м 2 1 раз в неделю до 6 недель на фоне ЛТ.
Роль АХТ после химиолучевого лечения по радикальной программе не ясна, возможны на фоне ЛТ по радикальной программе цисплатин 40 мг/м 2 + гемцитабин 125 мг/м 2 еженедельно и 2 курса АХТ после окончания ЛТ цисплатин 50 мг/м 2 1 день + гемцитабин 1000 мг/м 2 1 и 8 дни с интервалом в 3 недели.
При IB2 и IIА2 (опухоль >4 см) и IIB ст. возможна 2-3 курса неоадъювантной ХТ: паклитаксел 175 мг/м² + цисплатин 75 мг/м² или карбоплатин AUC 6 в 1 день с интервалом 3 недели.
При IVВ ст. РШМ или при прогрессировании заболевания - системная ХТ до 6 курсов по режимам:
- цисплатин 50 мг/м 2 1 раз каждый 21 день (не проводится при анамнезе ХЛТ);
- цисплатин 50 мг/м 2 1 день + 5-фторурацил 500 мг/м 2 1-3 дни с интервалом в 21 день;
- паклитаксел 175 мг/м² + цисплатин 75 мг/м² 1 день с интервалом 3 недели, (при анамнезе ЛТ на малый таз возможна редукция цисплатина до 60 мг/м 2 и паклитаксела до 150 мг/м 2 , с последующим повышением при удовлетворительной переносимости);
- паклитаксел 175 мг/м 2 + карбоплатин AUC 5–6 1 день с интервалом 3 недели;
- цисплатин 50 мг/м 2 1 день + топотекан 0,75 мг/м 2 1– 3 дни с интервалом 3 недели;
- цисплатин 50 мг/м 2 1 день + ифосфамид 5000 мг/м 2 24-часовая инфузия с месной 400 мг/м 2 3 раза в день в 1 день каждые 3 недели;
- цисплатин 50 мг/м 2 1 день + гемцитабин 1000 мг/м 2 1 и 8 дни с интервалом 3 недели;
- цисплатин 40 мг/м 2 1 и 8 дни + иринотекан 60 мг/м 2 1 и 8 дни с интервалом 3 недели;
- паклитаксел 175 мг/м 2 1 день + топотекан 0,75 мг/м 2 1-3 дни с интервалом 3 недели (при невозможности применения платины).
Добавление к ХТ бевацизумаба 15 мг/кг с интервалом 3 недели до прогрессирования.
При прогрессировании РШМ на одной линии ХТ возможна 2-я линия:
- митомицин 7,5 мг/м 2 1 раз в 6 недели;
- иринотекан 125 мг/м 2 1, 8, 15 дни с интервалом 3 недели;
- гемцитабин 1000 мг/м 2 1, 8, 15 дни с интервалом 3 недели;
- доцетаксел 75 мг/м 2 с интервалом 3 недели;
- капецитабин 2500 мг/м 2 1-14 дни с интервалом 3 недели.
При интервале от последней ХТ более 6 месяцев возможны платиносодержащие режимы.
Возможно добавление бевацизумаба 15 мг/кг к режимам ХТ.
При рецидиве в малом тазу (без отдаленных метастазов) с анамнезом ЛТ, возможны:
1. системная ХТ;
2. экзентерация малого таза;
3. симптоматическая терапия.
При рецидиве в малом тазу (без отдаленных метастазов) без ЛТ, возможны:
1. химиолучевая терапия;
2. экзентерация малого таза.
При прогрессировании РШМ (при наличии отдаленных метастазов) с анамнезом ХЛТ монотерапия цисплатином менее эффективна, чем комбинация цитостатиков.
4. Реабилитация
Общие принципы реабилитации после хирургических вмешательств и/или ХТ и/или ЛТ.
5. Профилактика
1 раз в 3 месяца в течение первых 2 лет, каждые 6 месяцев в течение 3-го и 4-го года, затем ежегодно:
- анализ крови на SCC (при плоскоклеточном раке),
- осмотр гинеколога и взятие мазков на цитологическое исследование,
- УЗИ брюшной полости, забрюшинного пространства и малого таза
ежегодно рентгенография органов грудной клетки;
при росте SCC, появлении жалоб или находок при гинекологическом осмотре или УЗИ – углубленное обследование (КТ/МРТ брюшной полости и малого таза, рентгенография/КТ грудной клетки).

- Симптомы рака шейки матки
- Причины возникновения
- Разновидности рака шейки матки
- Распространение рака шейки матки в организме
- Диагностика рака шейки матки
- Лечение рака шейки матки
- Профилактика
- Прогноз при плоскоклеточном раке шейки матки
- Цены на лечение рака шейки матки
Симптомы рака шейки матки

Проявления заболевания неспецифичны и могут встречаться при других патологиях, например, урогенитальных инфекциях :
- Обильные, длительные месячные. Этот симптом имеет значение, если месячные изменились недавно, если прежде они были нормальными.
- Вагинальные кровотечения в промежутках между месячными, после полового акта, после наступления менопаузы.
- Необычные выделения из влагалища: обильные, розового цвета, с неприятным запахом.
- Тазовые боли во время полового акта.
В большинстве случаев эти проявления вызваны не онкологическим заболеванием. Но риск, пусть и небольшой, есть всегда, поэтому при возникновении первых симптомов нужно посетить врача.
На более поздних стадиях к перечисленным симптомам присоединяются такие признаки, как резкая беспричинная потеря веса, боли в пояснице и в ногах, постоянное чувство усталости, патологические переломы костей (признак костных метастазов), подтекание мочи из влагалища.
Причины возникновения
Точные причины рака шейки матки назвать сложно. Но известны факторы риска, которые повышают вероятность возникновения рака шейки матки.
Наиболее значимый фактор риска – папилломавирусная инфекция. По разным данным, до 99% случаев рака шейки матки связаны с вирусами папилломы человека (ВПЧ). До 80% женщин в течение жизни оказываются инфицированы этим возбудителем. Всего существует около 100 типов ВПЧ, из них 30–40 передаются половым путем, лишь 165 повышают риск рака. Но это не значит, что они гарантированно вызовут рак. Типы вируса 16, 18, 31, 33, 35, 39, 45, 51, 52, 56 и 58 относят к высокоонкогенным, 6, 11, 42, 43 и 44 – к низкоонкогенным. Чаще всего виновниками рака шейки матки становятся ВПЧ 16 и 18 типов. Наиболее уязвима к ним зона трансформации (см. ниже). Помимо рака шейки матки, ВПЧ вызывают злокачественные опухоли других органов репродуктивной системы, глотки, ротовой полости, анального канала.
Другие факторы риска:
- Ослабленная иммунная система. Если иммунитет женщины работает нормально, ее организм избавляется от вируса папилломы в течение 12–18 месяцев. Но если защитные силы ослаблены, инфекция сохраняется дольше и повышает риск рака.
- Беспорядочные половые связи. Частая смена партнеров повышает вероятность заражения ВПЧ.
- Акушерский анамнез. Если у женщины было три или более беременностей, либо если первая беременность была до 17 лет, риски повышены в два раза.
- Наследственность. Если у матери или родной сестры женщины диагностирован рак шейки матки, ее риски повышены в 2–3 раза.
- Курение. Вредная привычка также повышает риски вдвое.
- Применение оральных контрацептивов в течение 5 лет и дольше. После прекращения их приема риски снижаются в течение нескольких лет.
Разновидности рака шейки матки
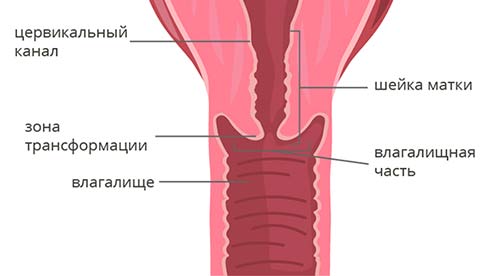
Чтобы понять классификацию рака шейки матки, в первую очередь нужно немного разобраться в ее анатомическом и гистологическом строении. Шейка матки имеет длину 2–3 см и состоит из двух частей:
- Влагалищная часть (экзоцервикс) выступает во влагалище, это то, что гинеколог видит во время осмотра на зеркалах. Слизистая оболочка эндоцервикса состоит из многослойного плоского эпителия .
- Цервикальный канал (эндоцервикс) находится внутри и соединяет влагалище с маткой. Он выстлан цилиндрическим эпителием .
Граница между влагалищной частью и цервикальным каналом называется зоной трансформации.
В 70–90% случаев злокачественные опухоли шейки матки представлены плоскоклеточным раком. Он развивается из многослойного плоского эпителия. Чаще всего злокачественное перерождение происходит в зоне трансформации. В зависимости от того, как выглядит опухолевая ткань под микроскопом, плоскоклеточный рак шейки матки делят на ороговевающий и неороговевающий:
- Ороговевающий плоскоклеточный рак шейки матки называется так потому, что клетки, из которых он состоит, склонны к ороговению. Они крупные, имеют неправильную форму, относительно низкую интенсивность деления. При микроскопическом исследовании обнаруживаются образования, которые называются кератогиалиновыми гранулами и “раковыми жемчужинами”.
- При неороговевающем плоскоклеточном раке шейки матки клетки не склонны к ороговению. Они крупные, имеют форму овала или многоугольника, размножаются более интенсивно.
В зависимости от того, насколько раковые клетки отличаются от нормальных, злокачественные опухоли шейки матки делят на высоко-, умеренно- и низкодифференцированные. Последние ведут себя наиболее агрессивно. Плоскоклеточный ороговевающий рак относят к зрелым формам, он встречается примерно в 20% случаев. Неороговевающий рак - это опухоли средней степени зрелости, они составляют 60-70%. Незрелая форма - это низкодифференцированный рак.
В остальных случаях рак шейки матки представлен аденокарциномой. Она развивается из железистых клеток, продуцирующих слизь. За последние 20–30 лет этот тип злокачественных опухолей стал более распространенным.
Намного реже встречаются аденосквамозные карциномы. Эти опухоли сочетают в себе черты плоскоклеточного рака и аденокарциномы. Чтобы определить тип злокачественной опухоли, нужно провести биопсию.
Распространение рака шейки матки в организме
По мере роста, рак шейки матки распространяется на соседние органы. В первую очередь поражаются регионарные лимфатические узлы, окружающая клетчатка (параметрий).
Часто отмечается поражение верхней трети влагалища, что неудивительно, так как оно находится в непосредственном контакте с шейкой матки. Распространение раковых клеток происходит прямым путем при прорастании опухоли во влагалище, лимфогенно (через лимфатические сосуды), путем контактной имплантации – там, где стенка влагалища соприкасается с опухолью. Также вовлекается тело матки.
Распространение опухолевых клеток в прямую кишку, мочевой пузырь и мочеточники, как правило, происходит контактным путем.
Отдаленные метастазы чаще всего встречаются в забрюшинных лимфатических узлах, легких, костях, печени. Менее чем в 1% случаев метастазирование происходит в селезенку, почки, головной мозг.
Диагностика рака шейки матки
Высокие показатели смертности от рака шейки матки связаны с поздним выявлением заболевания: в 35–40% случаев в России диагноз впервые ставится пациенткам с III–IV стадиями болезни.
Так как рак шейки матки может долго протекать бессимптомно, своевременная диагностика возможно только при регулярном прохождении специальных обследований у гинеколога.

Но даже выявление ВПЧ высокого онкогенного риска не превращает рак шейки матки в нечто фатальное.Во-первых, болезнь может вообще не развиться.Во-вторых, современные технологии позволяют выявлять данную форму рака на самых ранних стадиях и с успехом лечить его, не допуская превращения предраковых изменений в собственно онкологическое заболевание. Следовательно, положительные результаты анализа на ВПЧ должны рассматриваться только как основание для регулярного наблюдения у гинеколога, знакомого с эффективными алгоритмами ведения пациенток из групп риска.
Иногда рак шейки матки выявляется непосредственно во время осмотра на гинекологическом кресле. Однако так определяется, как правило, запущенный онкологический процесс. И напротив, ранние стадии заболевания обычно проходят без каких-либо заметных изменений, поэтому для своевременной диагностики рака шейки матки используются дополнительные исследования. Во время кольпоскопии влагалищную часть шейки матки осматривают с помощью кольпоскопа – прибора, напоминающего бинокль с источником освещения.
Также полученный в ходе этого анализа материал может быть использован для определения активности ВПЧ, которая является важным фактором прогноза и может влиять на тактику лечения. И, наконец, раствор с находящимися в нем клетками пригоден для проведения анализа на определение особого белка (Р16ink4a), появляющегося в клетках еще до начала непосредственно онкологического процесса. Таким образом, метод жидкостной цитологии способен не только выявить рак шейки матки, но и предупредить о повышении риска его развития. После одной-единственной процедуры в распоряжении врача появляются результаты трех точных и информативных анализов, позволяющих определить тактику и стратегию ведения конкретной пациентки.
В профилактических целях (при отсутствии жалоб) данные анализы рекомендуется проводить 1 раз в год.
Прогноз при первичной диагностике рака шейки матки определяется степенью запущенности процесса. К сожалению, в нашей стране на протяжении последних десятилетий сохраняется очень высокая доля женщин, впервые обращающихся за медицинской помощью на поздних стадиях заболевания. При своевременно поставленном диагнозе у пациентов на 1-й стадии рака шейки матки показатель 5-летней выживаемости составляет 75-80%, для 2-й стадии — 50-55%. Напротив, при выявлении на 4-й стадии рака шейки матки большинство пациенток не доживает до пятилетнего рубежа, умирая от распространения опухоли или осложнений.
Лечение рака шейки матки
Исходя из опыта клиники, сохранить матку и возможность деторождения возможно при предраковых изменениях шейки матки. При раке шейки матки одинаково широко используют лучевую терапию и хирургическое лечение — расширенная экстирпация матки с придатками.
Лечение зависит от стадии заболевания. При ранних стадиях рака шейки матки проводится преимущественно хирургическое лечение. Во время операции производится удаление матки. Иногда операцию необходимо дополнять удалением лимфатических узлов малого таза. Вопрос об удалении яичников решается индивидуально, при ранней стадии опухоли у молодых женщин возможно оставление яичников. Не менее значимым является лучевое лечение. Лучевая терапия может как дополнять хирургическое лечение, так и являться самостоятельным методом. При ранних стадиях рака шейки матки результаты хирургического и лучевого лечения практически одинаковы. В лечении рака шейки матки может применяться химиотерапия, но к сожалению, возможности химиотерапии при этом заболевании значительно ограничены.
При 0 стадии раковые клетки не распространяются за пределы поверхностного слоя шейки матки. Иногда эту стадию даже рассматривают как предраковое состояние. Такая опухоль может быть удалена разными способами, но при органосохраняющих вмешательствах в дальнейшем сохраняется риск рецидива, поэтому после операции показаны регулярные сдачи цитологических мазков.
Методы лечения плоскоклеточного рака шейки матки, стадия 0:
- Криохирургия – уничтожение опухоли с помощью низкой температуры.
- Лазерная хирургия.
- Конизация шейки матки – иссечение участка в виде конуса.
- Петлевая электроконизация шейки матки.
- Гистерэктомия. К ней прибегают в том числе при рецидиве злокачественной опухоли после вышеперечисленных вмешательств.
Методы лечения аденокарциномы шейки матки, стадия 0:
- Гистерэктомия.
- В некоторых случаях, если женщина планирует иметь детей, может быть выполнена конизация. При этом важным условием является негативный край резекции по данным биопсии. Впоследствии женщина должна наблюдаться у гинеколога, после родов выполняют гистерэктомию.
Выбор метода лечения всегда осуществляется индивидуально лечащим врачом.
При 1а стадии — микроинвазивный рак шейки матки — выполняют экстирпацию матки с придатками. В случаях, когда опухоль прорастает в кровеносные и лимфатические сосуды, также показано удаление тазовых лимфатических узлов. Если женщина планирует иметь детей, возможны органосохраняющие операции. При стадии Iб — рак ограничен шейкой матки — проводят дистанционное или внутриполостное облучение (брахитерапию) с последующей расширенной экстирпацией матки с придатками. В ряде случаев первоначально проводят операцию, а затем дистанционную гамма-радиотерапию.
При 2-й стадии рака шейки матки — вовлечение верхней части влагалища, возможен переход на тело матки и инфильтрация параметрия без перехода на стенки таза — основным методом лечения является лучевая терапия. Также может быть назначена химиотерапия, обычно препаратом цисплатином или его сочетанием с фторурацилом. В этом случае хирургическое лечение проводится редко.
При 3-й стадии рака шейки матки — переход на нижнюю часть влагалища, инфильтрация параметрия с переходом на кости таза — показана лучевая терапия.

Профилактика
Один из главных факторов риска рака шейки матки — вирус папилломы человека. Поэтому меры профилактики в первую очередь должны быть направлены на предотвращение заражения:
- Беспорядочные половые связи нежелательны, особенно с мужчинами, у которых было много партнерш. Это не защищает от заражения на 100%, но все же помогает сильно снизить риски.
- Презервативы помогут защититься не только от ВПЧ, но и от ВИЧ-инфекции. Стопроцентную защиту они тоже не обеспечивают, потому что не могут полностью исключить контакт с инфицированной кожей.
- Вакцины против ВПЧ — хорошее средство профилактики, но они работают лишь в случае, если женщина пока еще не инфицирована. Если вирус уже проник в организм, вакцина не поможет. Девочек начинают прививать с 9–12 лет.
Второй фактор риска, который связан с образом жизни, и на который можно повлиять — курение. Если вы страдаете этой вредной привычкой, от нее лучше отказаться.
Огромное значение имеет скрининг — он помогает вовремя выявить предраковые изменения и рак шейки матки на ранних стадиях. Нужно регулярно являться на осмотры к гинекологу, проходить PAP-тест и сдавать анализы на ВПЧ.
Основным прогностическим фактором выживаемости пациенток при раке шейки является степень распространенности процесса. Поэтому самым эффективным средством против развития рака являются регулярные профилактические осмотры у специалистов.
Прогноз при плоскоклеточном раке шейки матки
Ориентировочный прогноз определяют на основании статистики. Среди женщин, у которых был диагностирован рак шейки матки, подсчитывают процент выживших в течение определенного времени, как правило, пяти лет. Этот показатель называют пятилетней выживаемостью. Он зависит от того, на какой стадии было выявлено онкологическое заболевание. Чем раньше диагностирован рак и начато лечение — тем лучше прогноз:
- При локализованных опухолях (рак не распространяется за пределы шейки матки, соответствует I стадии) пятилетняя выживаемость составляет 92%.
- При опухолях, которые распространились на близлежащие структуры (стадии II, III и IVA) — 56%.
- При метастатическом раке (стадия IVB) — 17%.
- Средняя пятилетняя выживаемость при всех стадиях рака шейки матки — 66%.
Несмотря на низкие показатели пятилетней выживаемости, рак с метастазами — это не повод опускать руки. Существуют методы лечения, которые помогают затормозить прогрессирование заболевания, продлить жизнь, справиться с мучительными симптомами. Врачи в Европейской клинике знают, как помочь.
Читайте также:

