Грыжа опухоль в слове клубника
Повреждение связок голеностопного сустава случается при неаккуратном движении, при ходьбе по неровностям, при подвороте стопы внутрь и ее изгибе в направлении подошвы.
Любое воспаление сегодня далеко не редкость. Организм реагирует на плохую экологию, постепенно слабеет иммунитет населения, сидячий образ жизни провоцирует появление заболеваний. Устранить воспаление связок помогает врач-травматолог, который назначает необходимую терапию после травмы.
Травмы капсульно-связочного аппарата голеностопа занимают особое место среди всех видов повреждений голеностопного сустава.
Речь, в частности, идет о разрыве наружных боковых связок голеностопа. В последнее время проводятся эффективные операции по восстановлению капсульно-связочного аппарата. Операции производят в стартовые часы после травмирования и заключаются в ревизии области травмы, удалении сгустков крови с дальнейшим восстановлением капсульно-связочного аппарата.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Фиксация голеностопа осуществляется тремя группами связок.
С внешней стороны сустава располагаются пяточно-малоберцовая, передне — задний таранно-малоберцовый связочный аппарат, проходящие снаружи лодыжки и удерживающие при этом таранную кость от сдвига вбок.
На внутренней стороне сустава находится дельтовидная связка, которая является двуслойной, состоит из глубокого и поверхностного слоев. 1-ый прикрепляется внутри таранной кости, а 2-ой — к ладьевидной и таранной костям. Дельтовидная проходит веером с локализации ее исхода на большеберцовой кости, закрепляется на ладьевидной кости по внутреннему краю суставной связки и фиксирует малый отросток пяточной кости. Дельтовидная связка не имеет крепления с таранной костью. Травма дельтовидной связки бывает крайне редкой ситуацией.
Третья группа связочного аппарата – межберцовый синдесмоз, задняя поперечная, задняя и передняя межберцовые связки, которые осуществляют соединение берцовых костей между собой.
В основном распространено воспаление и травмирование наружного связочного аппарата – больше других повреждается передняя таранно-малоберцовая связка.
В медицине выделяют 3 степени травмирования связок голеностопа:
- При первой степени травмирования происходит срыв или разрыв определенных тканей связочного аппарата. Подобное повреждение, как правило, рассматривается как растяжение связки, хотя связки растягиваться в прямом смысле этого слова не могут.
- Вторая степень характеризуется частичным разрывом связки. Происходит разрыв значительной части связки, однако она не теряет своей функции.
- При третьей степени случается абсолютный разрыв связки либо ее срыв с локализации прикрепления.
Первая степень повреждения связок голеностопного сустава вызывает у пациента слабые боли при ходьбе, при пальпации связочного аппарата или голеностопа. В районе крепления связки образуется воспаление: отечность и припухание. Болевой синдром при ходьбе есть, однако нет нарушения функции ходьбы.
Признаки второй степени травмы связки (частичный разрыв) – распространение отечности на передней и наружной поверхности стопы.
Во время пальпации боли ярко выраженные, в особенности в месте надрыва. Могут быть проблемы при ходьбе из-за сильных болей в голеностопном суставе, которые только усиливаются при движениях. 
Частичный разрыв является умеренным растяжением, однако оно сопровождается припуханием и подкожными кровоизлияниями локального характера. Появляются синие и черные пятна, пальпация которых и вызывает боли.
Рентгенографическое исследование не покажет отклонений при 1-ой и 2-ой степенях травмирования связок голеностопа.
Третья степень характеризуется сильными болями при попытке опереться на травмированную ногу. Воспаление сопровождает кровоизлияние, отечность и припухлость существенно выражаются и их распространение происходит по всей стопе, захватывая даже область подошвы. Ходьба резко ограничена и весьма болезненна. Воспаление и отек мягких тканей провоцирует сустав к значительному увеличению в размерах.
Полный отрыв связки в редких случаях сопровождается отрывом кусочка костной ткани, к которой крепится связка. Такой костный участок отображается на снимке рентгена.
Естественно, нельзя определить степень повреждения связочного аппарата без диагностики. Диагностика заключается в осмотре пациента, рентгенографии голеностопа. По рентгенограмме не получится выявить разрыв, тем не менее будет дана информация о том, есть ли перелом костей голени и стопы. Разрыв же, его степень и локализация определяется только после проведения МРТ (магнитно-резонансной томографии).
Воспаление связочного аппарата голеностопа – это всегда повод для обращения к врачу.
Лечение 1-ой и 2-ой степеней повреждения связок голеностопа осуществляется в амбулаторном режиме.
Лечение растяжения голеностопа основывается на следующих задачах:
- устранить боль;
- ликвидировать воспаление;
- удалить кровь, если есть гематома и гемартроз;
- восстановить двигательные функции голеностопа.
Лечение такой травмы нужно начинать с обездвиживания (иммобилизации) сустава. У пациента с растяжением связочного аппарата голеностопа должна быть наложена тугая восьмиобразная повязка. В первые два дня после травмирования к локализации травмы прикладывают сначала холод, а потом – тепло. На 2-ой и 3-ий дни назначается лечение физиотерапией – массаж, парафин, озокерит, методика переменного магнитного поля. Пациенту разрешается ходить.
Сроки восстановления зависят от глубины и площади разрыва сухожилий. Как правило, повреждение связок голеностопного сустава заживает всего за несколько суток.
Тугая повязка поможет лишь в случае соблюдения техники ее накладывания. Травмы наружной группы капсульно-связочного аппарата требуют вывода стопы в супинацию (подошвенная сторона кнутри), надрывы и разрывы межберцовых связок нуждаются в положении сгибания. 
В таких положениях натяжение травмированных связок будет минимизировано. Бинт накладывается так, чтобы все туры повязки соединяли концы травмированных связок.
Важно! Ни в коем случае нельзя пренебрегать болью. Если Вы сидите на стуле или в кресле, подставьте пуфик и положите на него ногу. Во время сна нога должна располагаться на подставке или подушке. Таким образом, кровь будет отходить из травмированного района и повреждение связок голеностопного сустава излечится скорее.
При растяжениях способность к труду восстанавливается в течение одной-двух недель.
Лечение надрывов связок голеностопа проводится с помощью гипсовой лонгеты сроком на 10 дней. Лечение физиотерапией назначается со 2-3 суток после травмирования. На период терапии гипс снимается. Трудоспособность возвращается по прошествии 3-х недель.
Пациентов, получивших полный разрыв капсульно-связочного аппарата, отправляют в отделение травматологии. Если боли очень сильные, в район повреждения вводят инъекцию 1-2% Новокаина. При наличии гемартроза выполняется пункция с целью устранения крови и ввода в суставной район 10-15 мл Новокаина. Лонгета накладывается на весь срок восстановления (примерно 2-3 недели). На локализацию травмирования определяют лечение методикой УВЧ (электрополя с ультразвуковой частотой).
При лечении всех степеней повреждения голеностопного сустава целесообразно применять нестероидные противовоспалительные препараты, которые могут уменьшить боль, воспаление и отечность. 
Из НПВП лучше выбирать Ибупрофен, Нурофен и Кеторол. Применяется 1 таблетка 2 раза в сутки после приема пищи. Курс должен составлять не более 5 дней, так как препараты разрушительно воздействуют на слизистую желудка.
Чтобы улучшить питание травмированной области, больной должен с начальных дней производить движения пальцами стопы, сгибание и разгибание колена, постепенно давать нагрузку мышцам голени. После снятия лонгеты назначается дальнейшее лечение и реабилитация курсами ЛФК, массажа и теплыми лечебными ваннами. Путем такого восстановления поврежденный связочный аппарат заживает гораздо быстрее. Спустя два месяца после травмирования необходимо носить тугую повязку, чтобы полностью восстановить связочный аппарат и предупредить повторные разрывы.
Реабилитация после травмирования – это, конечно же, различные упражнения. Например, прыжки на одной ноге.
Упражнение является также и своеобразным тестом. На полу чертится прямая линия, которая позволяет проанализировать дальность прыжка. Пациенту необходимо прыгать на одной ноге, при этом приземляться по разные стороны от проведенной линии. Данное упражнение помогает развить координацию движений, силы мышц бедра и чувство баланса. О том, как проходит реабилитация, можно определить по расстоянию.
Важно! Самостоятельная, непрофессиональная реабилитация может стать опасной. Лучше проконсультироваться с лечащим врачом о программе упражнений для Вашей конкретной ситуации.
2016-06-20Содержание:
- Причины возникновения
- Симптомы
- Виды
- Диагностика
- Лечение
- Опасности и последствия
Происхождение рака голосовых связок, по статистике, чаще всего связано с курением и употреблением алкоголя. Рак до 10% случаев образуется в связи с ранее перенесённой дисплазией. В 50% случаев причиной данного типа рака считается курение. Алкоголь также является виновником этого недуга. Считается, что окружающая среда и питание играют важную роль в развитии рака голосовых связок. Около 3% опухолей образованы на фоне инфекции. Другой причиной их возникновения может быть ионизирующее излучение, воздействие токсических веществ и радиация.

В большинстве случаев развития опухолей достаточно сложно выявить причину их возникновения. При выявлении причины также рассматривается влияние вирусной инфекции.
Одним из первых симптомов рака голосовых связок является изменение голоса, охриплость или раздражение при кашле, продолжающемся более двух недель. Опухоль на голосовых связях постепенно перемещается и захватывает всё больше пространства, затрагивая окружающие ткани, которые находятся в стенках гортани.
Типичными проявлениями также являются нарушения глотания: сначала трудно проглотить крупные куски, а затем и мелкие кусочки вызывают дискомфорт при проглатывании. Еще одним из наиболее частых симптомов является необычный запах изо рта, несмотря на соблюдение всех гигиенических норм.

Симптомы включают боль в горле, которая не проходит, а скорее ухудшается. Этот симптом может вызвать увеличение лимфатических узлов, которые затрудняют глотание.
Очень часто случается так, что первые симптомы рака скрываются до очень позднего времени, когда опухоль уже распространяется на окружающую среду и метастазирует. В дополнение к опухлости и отёку, пациент может страдать от чувства инородного тела в горле и может испытывать трудности с дыханием.
Карцинома на голосовых связках чаще всего проявляется трудностью при глотании. Что касается общего хода заболевания, очень важно выяснить, какой именно вид рака гортани наблюдается у пациента. Потому что помимо рака в этой области может наблюдаться большое количество других типов опухолей, и течение болезни очень различно.
В гортани могут присутствовать злокачественные опухоли, такие как папиллома. Первым признаком их наличия является изменение голоса, охриплость и затруднения дыхания. Другими злокачественными опухолями являются хондромы и гемангиомы.
Трудности при глотании и длительная хрипота являются основными симптомами, при обнаружении которых нужно обратиться к врачу. Основой диагностики является подробный и грамотно собранный анамнез, который позволит выяснить, когда возникли первые проблемы, что именно вас беспокоит, курите ли вы, как часто вы употребляете алкоголь, наблюдаются ли такие же жалобы у кого-то из членов семьи. После сбора анамнеза ЛОР осмотрит вас с помощью специального приспособления для осмотра гортани.

Врач также должен проверить ротовую полость, вход в пищевод, голосовые связки и надгортанник. При этом ощупывая внешне шею записывать размеры шейных лимфатических узлов. Если врач обнаружит увеличение узлов, он может порекомендовать пройти биопсию тканей, которая проводится способом удаления небольших образцов из различных частей гортани.
Образец может быть удален только с местной анестезией, для взятия более крупных и сложных образцов проводится общий наркоз. Затем образцы подробно исследуются специалистом, который определяет, является ли образец на самом деле опухолью, определяет ее тип и стадию. Такие исследования очень важны для дальнейшего лечения.
После подтверждения диагноза, происходят последующие исследования. Необходимо определить, затрагивает ли патология ближайшие ткани и органы, распространяется ли дальше. Распространение опухоли возможно через кровь в другие органы через лимфатические сосуды.
Так как это злокачественное раковое образование, лечение должно быть радикальным и быстрым. Основным методом лечения является хирургия — удаление опухоли, лучевая терапия или комбинированная терапия. Выбор метода лечения зависит от типа заболевания, её локализации, размера.

Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Лечение всегда подбирается очень индивидуально и практически всегда разное в каждом отдельном случае. По возможности хирурги удаляют всю опухоль гортани с целью сохранения здоровых тканей. При самых ранних стадиях метастазирования используется метод, при котором удаляют только пораженную часть гортани и голосовые связки. На более поздних стадиях, лечение проводят путём частичной или полной резекции гортани.
Своевременное лечение даёт возможность сохранить важные функции гортани, а также обеспечить правильное формирование голоса и дыхания. К сожалению, в некоторых случаях это невозможно.
Многие опухоли имеют тенденцию к быстрому метастазированию. Во время заболевания мы можем встретить ряд осложнений, одним из них является блокировка дыхательных путей и риск заражения окружающих кровеносных сосудов.
Также существует вероятность недостаточного кровоснабжения мозга с его гибелью или непосредственным удушением. Другая опасность заключается в том, что опухоль разрушает кровеносные сосуды, вызывая серьезное кровотечение, которое несёт угрозу для жизни.
Другие осложнения проявляются в виде рецидивов, когда после успешного удаления опухоли она появляется снова. Еще одно осложнение — это поздний метастаз. Даже после удаления, опухолевые клетки могут распространяться по крови и попадать на лимфатические ткани. Ларингеальная карцинома чаще всего метастазирует в легкие и на лимфатические узлы.
Она действительно может возникнуть от подъёма тяжестей.
Что такое пупочная грыжа
Этот вид грыжи возникает Umbilical hernia , когда мышцы брюшной стенки расходятся и часть кишечника выпирает через расширившееся пупочное отверстие.
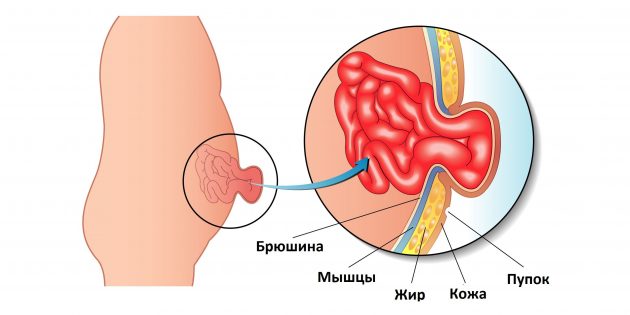
Иллюстрация: rob3000 / Depositphotos
Такое часто случается у младенцев, особенно тех, кто родился раньше срока. Когда ребёнок заходится в плаче, кашле или, например, напрягается, пытаясь сесть, пупок начинает ощутимо выпирать. Это классический признак пупочной грыжи.
Хотя она может возникнуть и во взрослом возрасте.
Чем опасна пупочная грыжа
В случае маленьких детей — практически ничем Umbilical Hernia Repair . Слабость мышц брюшной стенки обычно проходит с возрастом. Уже к третьему-четвёртому году жизни у большинства детей от пупочной грыжи не остаётся и следа.
Взрослые — разговор особый. Грыжа, образовавшаяся в немладенческом возрасте, редко исчезает сама собой. Дело в том, что разошедшиеся по каким-то причинам мышцы достаточно сильны. Пытаясь снова сомкнуться, они могут защемить выпирающую через пупочное отверстие часть кишечника. Это приводит к целому ряду неприятных последствий, среди которых:
- Боль в животе.
- Тошнота и рвота.
- Нарушения пищеварения.
- Непроходимость кишечника.
- Некроз. Если выпавший участок кишечника недополучает крови, он начинает отмирать. Это смертельно опасная ситуация.
Когда надо срочно обращаться за помощью
Если вы обнаружили выпуклость в районе пупка (неважно, у себя или у младенца), проконсультироваться с терапевтом или педиатром надо в любом случае.
Иногда может потребоваться экстренная помощь. Немедленно набирайте 103 или 112, если Umbilical hernia :
- болит живот в области грыжи;
- появилась рвота;
- к грыже больно прикасаться;
- в районе грыжи появился отёк или кожа изменила цвет.
Такие симптомы говорят о том, что дело дошло до осложнений.
Сейчас читают 🔥
- Что делать, если держится температура 37 °С
Откуда берётся пупочная грыжа
Расхождение мышц в районе пупка есть у каждого младенца: через это так называемое пупочное кольцо проходит пуповина. Как правило, кольцо стягивается сразу после рождения. Но у некоторых детей этот процесс может занять несколько месяцев и даже лет. Всё это время пупочная грыжа даёт о себе знать.
У взрослых причины Umbilical Hernia Repair появления грыжи другие: брюшные мышцы расходятся из-за повышенной нагрузки или давления внутри живота. Такую нагрузку могут спровоцировать:
- многоплодная беременность;
- избыточный вес или ожирение;
- недавняя операция на брюшной полости;
- подъём тяжестей;
- постоянный сильный кашель.
Как лечить пупочную грыжу
Единственный способ избавиться от грыжи — сделать операцию. Детям её назначают не раньше трёх-четырёх лет, в надежде на то, что выпуклость исчезнет самостоятельно. В некоторых случаях грамотный педиатр может втолкнуть грыжу обратно в брюшную полость. Но этот способ срабатывает не всегда, и его ни в коем случае нельзя применять самостоятельно: есть риск повредить кишечник.
Взрослым операция рекомендована Umbilical hernia. Diagnosis and Treatment в любом случае, даже если грыжа небольшая и не болит.
Операция простая Umbilical Hernia Repair , занимает не более 20–30 минут и проводится под общим наркозом. Хирург проделывает небольшой разрез возле пупка и сквозь него возвращает выпавший участок кишечника в брюшную полость. Затем кожу сшивают. Чтобы грыжа не повторилась, в некоторых случаях пупочное отверстие закрывают специальной хирургической сеткой Umbilical Hernia .
Сразу после операции пациент может вернуться домой. Скорее всего, врач порекомендует взять больничный на 1–2 недели. А уже через месяц большинство прооперированных людей снова возвращаются к обычной жизни — работе, спорту, активному отдыху.

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…
Повреждение связок голеностопного сустава случается при неаккуратном движении, при ходьбе по неровностям, при подвороте стопы внутрь и ее изгибе в направлении подошвы.
Любое воспаление сегодня далеко не редкость. Организм реагирует на плохую экологию, постепенно слабеет иммунитет населения, сидячий образ жизни провоцирует появление заболеваний. Устранить воспаление связок помогает врач-травматолог, который назначает необходимую терапию после травмы.
Травмы капсульно-связочного аппарата голеностопа занимают особое место среди всех видов повреждений голеностопного сустава.
Речь, в частности, идет о разрыве наружных боковых связок голеностопа. В последнее время проводятся эффективные операции по восстановлению капсульно-связочного аппарата. Операции производят в стартовые часы после травмирования и заключаются в ревизии области травмы, удалении сгустков крови с дальнейшим восстановлением капсульно-связочного аппарата.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Фиксация голеностопа осуществляется тремя группами связок.
С внешней стороны сустава располагаются пяточно-малоберцовая, передне — задний таранно-малоберцовый связочный аппарат, проходящие снаружи лодыжки и удерживающие при этом таранную кость от сдвига вбок.
На внутренней стороне сустава находится дельтовидная связка, которая является двуслойной, состоит из глубокого и поверхностного слоев. 1-ый прикрепляется внутри таранной кости, а 2-ой — к ладьевидной и таранной костям. Дельтовидная проходит веером с локализации ее исхода на большеберцовой кости, закрепляется на ладьевидной кости по внутреннему краю суставной связки и фиксирует малый отросток пяточной кости. Дельтовидная связка не имеет крепления с таранной костью. Травма дельтовидной связки бывает крайне редкой ситуацией.
Третья группа связочного аппарата – межберцовый синдесмоз, задняя поперечная, задняя и передняя межберцовые связки, которые осуществляют соединение берцовых костей между собой.
В основном распространено воспаление и травмирование наружного связочного аппарата – больше других повреждается передняя таранно-малоберцовая связка.
В медицине выделяют 3 степени травмирования связок голеностопа:
- При первой степени травмирования происходит срыв или разрыв определенных тканей связочного аппарата. Подобное повреждение, как правило, рассматривается как растяжение связки, хотя связки растягиваться в прямом смысле этого слова не могут.
- Вторая степень характеризуется частичным разрывом связки. Происходит разрыв значительной части связки, однако она не теряет своей функции.
- При третьей степени случается абсолютный разрыв связки либо ее срыв с локализации прикрепления.
Первая степень повреждения связок голеностопного сустава вызывает у пациента слабые боли при ходьбе, при пальпации связочного аппарата или голеностопа. В районе крепления связки образуется воспаление: отечность и припухание. Болевой синдром при ходьбе есть, однако нет нарушения функции ходьбы.
Признаки второй степени травмы связки (частичный разрыв) – распространение отечности на передней и наружной поверхности стопы.
Во время пальпации боли ярко выраженные, в особенности в месте надрыва. Могут быть проблемы при ходьбе из-за сильных болей в голеностопном суставе, которые только усиливаются при движениях. 
Частичный разрыв является умеренным растяжением, однако оно сопровождается припуханием и подкожными кровоизлияниями локального характера. Появляются синие и черные пятна, пальпация которых и вызывает боли.
Рентгенографическое исследование не покажет отклонений при 1-ой и 2-ой степенях травмирования связок голеностопа.
Третья степень характеризуется сильными болями при попытке опереться на травмированную ногу. Воспаление сопровождает кровоизлияние, отечность и припухлость существенно выражаются и их распространение происходит по всей стопе, захватывая даже область подошвы. Ходьба резко ограничена и весьма болезненна. Воспаление и отек мягких тканей провоцирует сустав к значительному увеличению в размерах.
Полный отрыв связки в редких случаях сопровождается отрывом кусочка костной ткани, к которой крепится связка. Такой костный участок отображается на снимке рентгена.
Естественно, нельзя определить степень повреждения связочного аппарата без диагностики. Диагностика заключается в осмотре пациента, рентгенографии голеностопа. По рентгенограмме не получится выявить разрыв, тем не менее будет дана информация о том, есть ли перелом костей голени и стопы. Разрыв же, его степень и локализация определяется только после проведения МРТ (магнитно-резонансной томографии).
Воспаление связочного аппарата голеностопа – это всегда повод для обращения к врачу.
Лечение 1-ой и 2-ой степеней повреждения связок голеностопа осуществляется в амбулаторном режиме.
Лечение растяжения голеностопа основывается на следующих задачах:
- устранить боль;
- ликвидировать воспаление;
- удалить кровь, если есть гематома и гемартроз;
- восстановить двигательные функции голеностопа.
Лечение такой травмы нужно начинать с обездвиживания (иммобилизации) сустава. У пациента с растяжением связочного аппарата голеностопа должна быть наложена тугая восьмиобразная повязка. В первые два дня после травмирования к локализации травмы прикладывают сначала холод, а потом – тепло. На 2-ой и 3-ий дни назначается лечение физиотерапией – массаж, парафин, озокерит, методика переменного магнитного поля. Пациенту разрешается ходить.
Сроки восстановления зависят от глубины и площади разрыва сухожилий. Как правило, повреждение связок голеностопного сустава заживает всего за несколько суток.
Тугая повязка поможет лишь в случае соблюдения техники ее накладывания. Травмы наружной группы капсульно-связочного аппарата требуют вывода стопы в супинацию (подошвенная сторона кнутри), надрывы и разрывы межберцовых связок нуждаются в положении сгибания. 
В таких положениях натяжение травмированных связок будет минимизировано. Бинт накладывается так, чтобы все туры повязки соединяли концы травмированных связок.
Важно! Ни в коем случае нельзя пренебрегать болью. Если Вы сидите на стуле или в кресле, подставьте пуфик и положите на него ногу. Во время сна нога должна располагаться на подставке или подушке. Таким образом, кровь будет отходить из травмированного района и повреждение связок голеностопного сустава излечится скорее.
При растяжениях способность к труду восстанавливается в течение одной-двух недель.
Лечение надрывов связок голеностопа проводится с помощью гипсовой лонгеты сроком на 10 дней. Лечение физиотерапией назначается со 2-3 суток после травмирования. На период терапии гипс снимается. Трудоспособность возвращается по прошествии 3-х недель.
Пациентов, получивших полный разрыв капсульно-связочного аппарата, отправляют в отделение травматологии. Если боли очень сильные, в район повреждения вводят инъекцию 1-2% Новокаина. При наличии гемартроза выполняется пункция с целью устранения крови и ввода в суставной район 10-15 мл Новокаина. Лонгета накладывается на весь срок восстановления (примерно 2-3 недели). На локализацию травмирования определяют лечение методикой УВЧ (электрополя с ультразвуковой частотой).
При лечении всех степеней повреждения голеностопного сустава целесообразно применять нестероидные противовоспалительные препараты, которые могут уменьшить боль, воспаление и отечность. 
Из НПВП лучше выбирать Ибупрофен, Нурофен и Кеторол. Применяется 1 таблетка 2 раза в сутки после приема пищи. Курс должен составлять не более 5 дней, так как препараты разрушительно воздействуют на слизистую желудка.
Чтобы улучшить питание травмированной области, больной должен с начальных дней производить движения пальцами стопы, сгибание и разгибание колена, постепенно давать нагрузку мышцам голени. После снятия лонгеты назначается дальнейшее лечение и реабилитация курсами ЛФК, массажа и теплыми лечебными ваннами. Путем такого восстановления поврежденный связочный аппарат заживает гораздо быстрее. Спустя два месяца после травмирования необходимо носить тугую повязку, чтобы полностью восстановить связочный аппарат и предупредить повторные разрывы.
Реабилитация после травмирования – это, конечно же, различные упражнения. Например, прыжки на одной ноге.
Упражнение является также и своеобразным тестом. На полу чертится прямая линия, которая позволяет проанализировать дальность прыжка. Пациенту необходимо прыгать на одной ноге, при этом приземляться по разные стороны от проведенной линии. Данное упражнение помогает развить координацию движений, силы мышц бедра и чувство баланса. О том, как проходит реабилитация, можно определить по расстоянию.
Важно! Самостоятельная, непрофессиональная реабилитация может стать опасной. Лучше проконсультироваться с лечащим врачом о программе упражнений для Вашей конкретной ситуации.
2016-06-20Содержание:
- Причины возникновения
- Симптомы
- Виды
- Диагностика
- Лечение
- Опасности и последствия
Происхождение рака голосовых связок, по статистике, чаще всего связано с курением и употреблением алкоголя. Рак до 10% случаев образуется в связи с ранее перенесённой дисплазией. В 50% случаев причиной данного типа рака считается курение. Алкоголь также является виновником этого недуга. Считается, что окружающая среда и питание играют важную роль в развитии рака голосовых связок. Около 3% опухолей образованы на фоне инфекции. Другой причиной их возникновения может быть ионизирующее излучение, воздействие токсических веществ и радиация.

В большинстве случаев развития опухолей достаточно сложно выявить причину их возникновения. При выявлении причины также рассматривается влияние вирусной инфекции.
Одним из первых симптомов рака голосовых связок является изменение голоса, охриплость или раздражение при кашле, продолжающемся более двух недель. Опухоль на голосовых связях постепенно перемещается и захватывает всё больше пространства, затрагивая окружающие ткани, которые находятся в стенках гортани.
Типичными проявлениями также являются нарушения глотания: сначала трудно проглотить крупные куски, а затем и мелкие кусочки вызывают дискомфорт при проглатывании. Еще одним из наиболее частых симптомов является необычный запах изо рта, несмотря на соблюдение всех гигиенических норм.

Симптомы включают боль в горле, которая не проходит, а скорее ухудшается. Этот симптом может вызвать увеличение лимфатических узлов, которые затрудняют глотание.
Очень часто случается так, что первые симптомы рака скрываются до очень позднего времени, когда опухоль уже распространяется на окружающую среду и метастазирует. В дополнение к опухлости и отёку, пациент может страдать от чувства инородного тела в горле и может испытывать трудности с дыханием.
Карцинома на голосовых связках чаще всего проявляется трудностью при глотании. Что касается общего хода заболевания, очень важно выяснить, какой именно вид рака гортани наблюдается у пациента. Потому что помимо рака в этой области может наблюдаться большое количество других типов опухолей, и течение болезни очень различно.
В гортани могут присутствовать злокачественные опухоли, такие как папиллома. Первым признаком их наличия является изменение голоса, охриплость и затруднения дыхания. Другими злокачественными опухолями являются хондромы и гемангиомы.
Трудности при глотании и длительная хрипота являются основными симптомами, при обнаружении которых нужно обратиться к врачу. Основой диагностики является подробный и грамотно собранный анамнез, который позволит выяснить, когда возникли первые проблемы, что именно вас беспокоит, курите ли вы, как часто вы употребляете алкоголь, наблюдаются ли такие же жалобы у кого-то из членов семьи. После сбора анамнеза ЛОР осмотрит вас с помощью специального приспособления для осмотра гортани.

Врач также должен проверить ротовую полость, вход в пищевод, голосовые связки и надгортанник. При этом ощупывая внешне шею записывать размеры шейных лимфатических узлов. Если врач обнаружит увеличение узлов, он может порекомендовать пройти биопсию тканей, которая проводится способом удаления небольших образцов из различных частей гортани.
Образец может быть удален только с местной анестезией, для взятия более крупных и сложных образцов проводится общий наркоз. Затем образцы подробно исследуются специалистом, который определяет, является ли образец на самом деле опухолью, определяет ее тип и стадию. Такие исследования очень важны для дальнейшего лечения.
После подтверждения диагноза, происходят последующие исследования. Необходимо определить, затрагивает ли патология ближайшие ткани и органы, распространяется ли дальше. Распространение опухоли возможно через кровь в другие органы через лимфатические сосуды.
Так как это злокачественное раковое образование, лечение должно быть радикальным и быстрым. Основным методом лечения является хирургия — удаление опухоли, лучевая терапия или комбинированная терапия. Выбор метода лечения зависит от типа заболевания, её локализации, размера.

НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Лечение всегда подбирается очень индивидуально и практически всегда разное в каждом отдельном случае. По возможности хирурги удаляют всю опухоль гортани с целью сохранения здоровых тканей. При самых ранних стадиях метастазирования используется метод, при котором удаляют только пораженную часть гортани и голосовые связки. На более поздних стадиях, лечение проводят путём частичной или полной резекции гортани.
Своевременное лечение даёт возможность сохранить важные функции гортани, а также обеспечить правильное формирование голоса и дыхания. К сожалению, в некоторых случаях это невозможно.
Многие опухоли имеют тенденцию к быстрому метастазированию. Во время заболевания мы можем встретить ряд осложнений, одним из них является блокировка дыхательных путей и риск заражения окружающих кровеносных сосудов.
Также существует вероятность недостаточного кровоснабжения мозга с его гибелью или непосредственным удушением. Другая опасность заключается в том, что опухоль разрушает кровеносные сосуды, вызывая серьезное кровотечение, которое несёт угрозу для жизни.
Другие осложнения проявляются в виде рецидивов, когда после успешного удаления опухоли она появляется снова. Еще одно осложнение — это поздний метастаз. Даже после удаления, опухолевые клетки могут распространяться по крови и попадать на лимфатические ткани. Ларингеальная карцинома чаще всего метастазирует в легкие и на лимфатические узлы.
Новосибирские нейрохирурги выписали молодую сибирячку Ольгу Демакову, которую лечили полтора месяца, — ей удалили из малого таза 8-килограммовую опухоль, опасно сдавившую органы.
Опухоль росла в теле 33-летней учительницы из Томска Ольги Демаковой около 10 лет — выявили её почти случайно на МРТ, когда девушка почувствовала боль в спине.
С тех пор опухоль сильно выросла — она заняла всю область малого таза, разрушив треть костей в тазу, сдавила матку, кишечник, почки, мочеточник, желудок и угрожала органам дыхания. К 2017 году вес новообразования достиг 8 килограммов.
Опухоль заняла весь малый таз
По словам Ольги, она обратилась в несколько крупных больниц в Томске, Санкт-Петербурге, Москве и за рубежом, но, изучив снимки, медики отказывались — хирургическое вмешательство могло закончиться смертью на операционном столе. Врачи новосибирского центра подробно изучили обследования Демаковой и решили оперировать, говорит Климов.
«Если бы мы не стали оперировать, с большой вероятностью был бы очень неблагоприятный исход в течение непродолжительного времени.
Заведующий отделением анестезиологии и реанимации Всеволод Лучанский подчеркнул, что сложность была не столько в удалении опухоли, сколько в состоянии пациентки, которая потеряла на операции ещё и много крови.
«Пациентка изначально была очень тяжёлая. Она была истощена, потому что из-за болезни она очень плохо кушала, она была истощена, как люди в концлагерях и в блокадном Ленинграде, у неё был серьёзный дефицит питания.
Пациентка была истощена
Ольга пролежала в реанимации три недели, затем её перевели в обычную палату — и только к этим выходным врачи её выписали. Она поедет в Томск с мужем и вернётся в Новосибирск только в январе — нужно провести небольшие операции, которые помогут восстановиться пострадавшим органам.
«Её жизни ничего не угрожает, потому что нам удалось удалить опухоль целиком, невзирая на её очень большие размеры.
Как сообщалось ранее, врачи московского центра им. В. Ф. Войно-Ясенецкого провели сложную операцию малышу с опухолью кисти. Подробнее читайте: Московские врачи удалили ребенку сложную опухоль: грозила ампутация кисти.
Читайте также:

