Гистология при опухоли поджелудочной железы
Гистологическая классификация эпителиальных опухолей
- Опухоли из ацинарных клеток:
А. Доброкачественные (аденома)
Б. Злокачественные (ацинарноклеточный рак)
2. Опухоли из протокового эпителия:
А. Доброкачественные (цистаденома)
Б. Злокачественные (аденокарцинома, плоскоклеточный рак, анапластический рак)
3. Опухоли из эндокринных клеток (островковых и диффузной эндокринной
— средней степени дифференцировки;
- Опухоли смешанного строения
- Опухоли неясного гистогенеза
Доброкачественные опухоли
Клиническая картина и диагностика. Доброкачественные опухоли могут располагаться во всех отделах поджелудочной железы, быть одиночными или множественными и достигать различных размеров. Патогномоничных симптомов опухоли нет. Небольшие опухоли, как правило, протекают бессимптомно и являются случайной находкой при ультразвуковом исследовании, компьютерной томографии или лапаротомии, выполненных по поводу другого заболевания. При крупных опухолях (более 5 см в диаметре) больные обычно жалуются на тупые, нередко постоянные боли в животе, диспепсические расстройства, запор или понос, что обычно обусловлено сопутствующим хроническим панкреатитом. При локализации опухоли в головке железы наблюдают симптомы компрессии двенадцатиперстной кишки, еще реже развивается механическая желтуха, обусловленная сдавлением терминального отдела общего желчного протока.
Объективное исследование больного имеет малую диагностическую ценность. Пропальпировать саму опухоль удается достаточно редко (чаще всего при цистаденоме или тератоме).
Наиболее информативны данные УЗИ и КТ, при которых в ткани поджелудочной железы выявляют образование с ровными контурами. Окончательный диагноз возможен только после морфологического исследования биоптата опухоли, выполненного чрескожно под контролем УЗИ или КТ.
Лечение доброкачественных опухолей поджелудочной железы только хирургическое. При отсутствии клинической симптоматики и твердой уверенности в доброкачественной природе заболевания по данным чрескожной биопсии возможно наблюдение за больным с ежегодным ультразвуковым контролем за динамикой роста новообразования. Больным с большими опухолями, когда нельзя исключить злокачественное перерождение, а тем более при компрессионном синдроме показано оперативное лечение. Объем операции зависит прежде всего от размеров новообразования и его локализации. Опухоли, расположенные в головке и теле поджелудочной железы, обычно энуклеируют. При опухолях хвоста железы чаще используют дис-тальную резекцию органа.
Злокачественные опухоли
Злокачественные новообразования поджелудочной железы принято подразделять на эпителиальные (рак), неэпителиальные (различные виды сарком), смешанные и неклассифицируемые. Среди них наиболее часто наблюдают рак поджелудочной железы, в то время как другие виды опухолей встречаются крайне редко.
Опухоль занимает третье место в структуре злокачественных опухолей органов пищеварительной системы, уступая по частоте лишь раку желудка и колоректальному раку.
Метастазирует рак поджелудочной железы наиболее часто в забрюшин-ные лимфатические узлы и в лимфатические узлы, расположенные в пече-ночно-двенадцатиперстной связке. Гематогенное метастазирование происходит в печень, легкие, почки, надпочечники, кости.
Клишическая картина и диагностика. Клинические проявления заболевания зависят от размеров новообразования и его локализации. Рак головки поджелудочной железы в ранней стадии протекает бессимптомно или проявляется общими расстройствами — слабостью, повышенной утомляемостью, диспепсическими явлениями, тяжестью в животе. Иногда возникает понос, свидетельствующий о нарушениях внешнесекреторной функции поджелудочной железы. Позднее появляются боли в животе, постоянные, тупые, локализующиеся в эпигастральной области или правом подреберье. Нередко они иррадиируют в спину, поясницу, имеют опоясывающий характер (особенно часто при прорастании опухоли в чревное нервное сплетение). Перечисленные симптомы являются неспецифичными, обычно расцениваются как проявление хронического панкреатита или остеохондроза позвоночника. У многих больных первым и зачастую единственным симптомом рака головки поджелудочной железы является механическая желтуха, развивающаяся без предшествующего приступа острых болей в животе. Желтуха постепенно прогрессирует и сопровождается интенсивным кожным зудом. Менее чем у трети больных раком головки поджелудочной железы отмечаются боли в животе, а первым симптомом болезни является механическая желтуха. У больных с распространенным раком наблюдаются симптомы дуоденальной непроходимости, обусловленные компрессией вертикального, реже — нижнегоризонтального участка двенадцатиперстной кишки.
Опухоли в теле или в хвосте из-за отсутствия клинических проявлений болезни обнаруживаются в поздней стадии, когда возникают интенсивные боли в эпигастральной области или в спине. Они усиливаются в положении больного лежа на спине и ослабевают в положении сидя или в согнутом вперед положении. При сдавлении опухолью селезеночной вены иногда наблюдают ее тромб’оз, что клинически проявляется спленомегалией, реже — варикозным расширением вен пищевода (кровотечение при их разрыве) в связи с развитием регионарной портальной гипертензии.
У 15—20 % больных с распространенными формами рака отмечаются клинические и лабораторные признаки впервые выявленного сахарного диабета. Иногда первым клиническим признаком рака поджелудочной железы, особенно у пожилых больных, является приступ острого панкреатита без каких-либо очевидных провоцирующих факторов.
При объективном исследовании больных раком головки поджелудочной железы довольно часто (примерно у 30—40 % пациентов) выявляют гепато-мегалию и удается пропальпировать дно желчного пузыря. При механической желтухе наблюдается симптом Курвуазье. Асцит свидетельствует о запущенности опухолевого процесса и невозможности выполнения радикальной операции.
У больных раком дистальных отделов поджелудочной железы данные объективного исследования малоинформативные, и лишь при запушенных новообразованиях можно пропальпировать опухоль или опухолевый инфильтрат и нередко обнаруживать асцит и спленомегалию.
В рутинных анализах крови у больных с ранними формами рака поджелудочной железы обычно не выявляют каких-либо отклонений от нормы. В поздних стадиях можно обнаружить ускорение СОЭ, умеренную анемию. В биохимическом анализе крови обычно определяется гипопротеинемия, гипоальбуминемия, а у больных с механической желтухой — гипербилиру-бинемия, повышение уровня щелочной фосфатазы и трансаминаз, причем щелочная фосфатаза повышается в большей степени, чем трансаминазы.
Значительно более информативным является определение уровня опухолевых маркеров в крови. Из всех известных маркеров наиболее чувствительным и специфичным (около 90 %) при раке поджелудочной железы является карбоангидратный гликопротеин (СА-19-9) эмбрионального происхождения. У здоровых лиц его содержание в крови не превышает 37 ЕД, в то время как при раке поджелудочной железы этот показатель возрастает в десятки, а иногда и в сотни и тысячи раз. К сожалению, уровень СА-19-9 при раннем раке железы обычно не повышен, что существенно ограничивает применение данного метода в скрининговом исследовании на предмет выявления ранних форм рака поджелудочной железы, даже у больных, входящих в группу риска.
В последнее время появились сообщения о высокой степени информативности метода определения антигена СА 494 в крови при ранней диагностике рака поджелудочной железы и особенно при дифференциальной диагностике с хроническим панкреатитом.
Основное место в диагностике принадлежит инструментальным методам исследования.
У больных с протоковым раком весьма эффективным является цитологическое исследование аспирата из вирсунгова протока. Если же при компьютерной или магнитно-резонансной томографии удается выявить новообразование, а тем более верифицировать диагноз с помощью чрескожной пункции, необходимость выполнения данного исследования отпадает. Применявшаяся ранее селективная ангиография (целиакография и верхняя ме-зентерикография), при которой обнаруживают изменения архитектоники сосудов поджелудочной железы, появление зон гиперваскуляризации за счет вновь образованных сосудов, в настоящее время применяется редко. Это связано с гораздо более высокой информативностью неинвазивных инструментальных способов исследования
Дифференциальная диагностика.
Лечение.
На ранних стадиях заболевания применяют радикальные операции, на поздних — паллиативные. Выбор метода операции зависит от локализации опухоли и ее размеров.
При раке головки поджелудочной железы выполняют панкреатодуоденальную резекцию: удаляют головку и часть тела поджелудочной железы, двенадцатиперстную кишку и 10—12 см начального отдела тощей кишки, антральный отдел желудка, желчный пузырь и резецируют общий желчный проток, примерно на уровне впадения в него пузырного протока. Необходимо также удалить забрюшинные лимфатические узлы, а также лимфатические узлы, расположенные по ходу печеночно-двенадца-типерстной связки. У больных с небольшими опухолями стремятся сохранить антральный отдел желудка и привратник. Реконструктивный этап операции предусматривает формирование панкреатоеюнального, холедо-хоеюнального и гастроеюнального анастомозов. К сожалению, резекта-бельность при раке головки поджелудочной железы составляет не более 20 % в связи с местным распространением опухоли и наличием отдаленных метастазов. Послеоперационная летальность составляет в среднем 10—15 %. В специализированных хирургических центрах этот показатель не превышает 5—8 %. Отдаленные результаты панкреатодуоденальной резекции также малоутешительны. Пятилетняя переживаемость обычно не превышает 3—8 %.
При раке головки и тела поджелудочной железы,а также диффузном раке железы показана тотальная панкреатодуоденэктомия. Операция заключается в удалении всей поджелудочной железы, двенадцатиперстной кишки, антрального отдела желудка, дистальной части общего желчного протока, селезенки и регионарных лимфатических узлов. Операцию завершают наложением двух анастомозов — холедохоеюноанастомоза и гастроеюноанастомоза. Операция неизбежно приводит к развитию тяжелого сахарного диабета, плохо поддающегося инсулинотерапии, а отдаленные результаты операции панкреатэктомии значительно хуже, чем при панкреатодуоденальной резекции. В связи с этим данный тип вмешательства применяется редко.
При раке тела и хвоста поджелудочной железы выполняют левостороннюю (дистальную) резекцию органа в сочетании со сплен-эктомией. Культю проксимальной части поджелудочной железы ушивают наглухо. К сожалению, опухоли этой локализации обычно выявляют в запущенной стадии, когда радикальное хирургическое лечение невыполнимо. Отдаленные результаты дистальной резекции поджелудочной железы также малоутешительны. Средняя продолжительность жизни оперированных больных — около 10 мес, 5-летняя переживаемость — 5—8 %.
Рентгенотерапия в комбинации с химиотерапией несущественно продли-вает жизнь как оперированных пациентов, так и при их изолированном применении у неоперабельных больных.
Паллиативные операции при неоперабельных формах рака поджелудочной железы применяют для устранения обтурационной желтухи и непроходимости двенадцатиперстной кишки. Наиболее распространенными паллиативными билиодигестивными операциями являются операции холецисто- и холедохоеюностомии на выключенной по Ру петле тощей кишки.
При резком сужении опухолью просвета двенадцатиперстной кишки может возникнуть необходимость в гастроэнтеростомии для обеспечения эвакуации желудочного содержимого в тонкую кишку.
Не менее эффективным, но менее травматичным способом декомпрессии желчных путей является наружная холангиостомия, выполняемая под контролем УЗИ или КТ, а также эндопротезирование терминального отдела общего желчного протока с помощью пластиковых или металлических протезов, вводимых чреспеченочно в просвет общего желчного протока и далее через его суженный участок в двенадцатиперстную кишку. Средняя продолжительность жизни больных после различных типов паллиативных вмешательств составляет около 7 мес.
Современные методы полихимиотерапии и лучевое лечение лишь незначительно увеличивают продолжительность жизни пациентов.
Аденомы (простая и панилярная цистаденомы). Кистозная опухоль чаще многокамерная, с кистами от 0,5 до 5—6 см в диаметре. Содержимое кист прозрачное желеобразное, а в случаях нагноения гноевидное. Локализуется чаще в хвосте поджелудочной железы в виде четко отграниченного, инкапсулированного опухолевою узла до 15 см в диаметре. Цистаденому следует отличать от врожденного поликистоза железы, для которого характерно наличие кистозпых образований но всем длиннику органа с резкой атрофией других отделов паренхимы.
Кисты выстланы цилиндрическим или уплощенным эпителием, расположенным в один ряд. В редких случаях отмечается пролиферация клеток эпителия и образование папиллярных разрастаний. Строма фиброзная. В капсуле можно обнаружить отдельные группы ацинусов и островки Лангерганса. Возможна малигнизация.
Рак поджелудочной железы в 90% обнаруживается у лиц старше 40 лет, в 1,5 раза чаще у мужчин. Головка поджелудочной железы поражается в 63,8%, тело в 23,1%, хвост в 7,2%. Остальные 5,9% приходятся на сочетанные поражения тех или иных отделов органа. При этом чаще речь идет о поражении тела и хвоста железы. Макроскопически опухоль имеет вид плотного узла неправильной формы, без четких границ, чаще волокнистого вида, белесовато-серого цвета.
Размеры опухоли могут достигать 10 см в диаметре. Нередко в центре опухоли можно обнаружить очаги распада с формированием полостей неправильной формы. Подразделение опухолей на узловую форму, которая чаще наблюдается в головке, и диффузно-инфильтративную, чаще описываемую в теле и хвосте органа, является условным, так как при изучении гастотопограмм в обоих случаях отмечается выраженный инфильтративный рост опухоли.
Наибольших размеров опухоли достигают в теле и хвосте железы, что связано с их более поздним распознаванием.
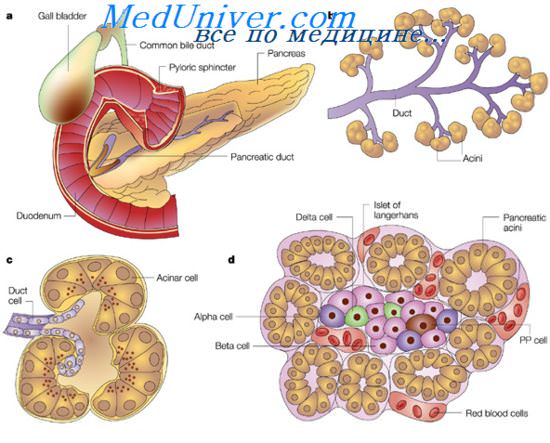
Поджелудочную железу желательно изучать на гистотопографических срезах, что позволяет более точно установить топографию опухоли, степень инвазии опухолевыми клетками соседних органов, а также детальнее оценить ее гистологическое строение. В поджелудочной железе, как ни в каком другом органе, выражено несоответствие между структурной и клеточной дифференцировкой раковой опухоли, т. е. способностью к формированию железистых сгруктур и степенью дифференцировки выстилающих их клеток. Это обстоятельство усложняет выделение гистологических типов рака.
Основной гистологической формой рака поджелудочной железы является светлоклеточная аденокарцинома с разной степенью тканевой и клеточной дифференцировки, выраженности и развития cтромы. Ниже приводятся наиболее часго встречающиеся формы аденокарциномы.
Плоскоклеточный рак в чистом виде встречается в 3,1%. Чаще он является компонентом злокачественных низкодифференцированных форм инкреторных гранулоцитом.
- альфа-клетки—расположены по периферии островка, выделяют гормон глюкагон. под действием которого из гликогена образуются простые сахара, вследствие чего в периферической крови возрастает содержание глюкозы.
- бета-клетки—располагаются в центре островка, выделяют гормон инсулин, который превращает глюкозу, поступающую в печень и мышечную ткань, в гликоген.
- дельта-клетки—немногочисленны, расположены по периферии островка, вырабатывают соматостатин. Он обладает ингибирующим действием на процессы выделения глюкагона и инсулина альфа- и бета-клетками, а также тормозит синтез ферментов ацинозными клетками поджелудочной железы.
Помимо этого, в островках описаны Д 1 клетки, продуцирующие гормональный полипептидный фактор, известный под названием вазоактивный интестинальный полипептид (ВИГТ), Д 2 клетки, вырабатывающие панкреатический полипептидный гормон (ПП) Часть авторов выделяет в составе островков недифференцированные клетки (С-клетки). Альфа- и бета-клетки иногда свободно лежат вблизи мелких выводных протоков, а также между клетками ацинусов. Функциональное значение расположенных таким образом клеток неясно Наряду с описанными в эпителии протоков поджелудочной железы обнаружены клетки, вырабатывающие полипептидные гормоны, а также биогенные амины. К ним относятся Ес-клетки, вырабатывающие серотонин и мелатонин. Последний обладает широким спектром метаболических и гомеостатических свойств. Наиболее важными физиологическими действиями мелатонина являются: усиление обменных процессов, влияние на пигментный обмен, регуляция суточных и сезонных биологических ритмов, антигонадотролные эффекты, седативное и галлюциногенное действие на ЦНС, ингибирующее действие на процессы пролиферации и деления клеток Среди клеток эпителия протоков выявлены также клетки, продуцирующие гастрин (G-клетки).
Поджелудочная железа представляет собой сложный орган, в котором развиваются доброкачественные и злокачественные опухоли. Доброкачественные новообразования представлены аденомой, липомой (липоматозом), фибромой (фиброматозом). К серозным доброкачественным опухолям относятся микроцистические и макроцитарные серозные цистаматомы, твёрдые серозные аденомы и серозные новообразования. Доброкачественные опухоли поджелудочной железы длительное время протекают бессимптомно. Их гастроэнтерологи Юсуповской больницы часто находят случайно во время обследования пациента по поводу заболевания пищеварительной системы.
Врачи индивидуально подходят к лечению пациентов. При отсутствии симптомов опухоли и признаков злокачественности новообразования активно наблюдают пациентов с помощью новейших лабораторных и инструментальных методов исследования. Если доброкачественная опухоль быстро увеличивается в размерах, сдавливает панкреатические протоки или имеет признаки озлокачествления, проводят комбинированное лечение. Хирурги виртуозно выполняют все оперативные вмешательства на поджелудочной железе. Медицинский персонал осуществляет профессиональный уход за пациентами.
Причины доброкачественных новообразований поджелудочной железы
Причины доброкачественных опухолей поджелудочной железы не установлены. Считается, что они развиваются под воздействием следующих факторов:
- Генетической патологии, предрасполагающей к неопластическим процессам;
- Неблагоприятной экологической обстановки;
- Курения табака;
- Злоупотребления алкоголем.
Большая роль в развитии доброкачественных опухолей поджелудочной железы воспалительным процессам органа, в первую очередь – хроническому панкреатиту. К факторам риска развития доброкачественных новообразований относится нерациональное питание – преобладание в рационе жирной пищи, преимущественно животного происхождения, недостаток протеинов, клетчатки, витаминов, неправильный режим питания (переедание, отсутствие регулярных приёмов пищи).
Симптомы доброкачественных опухолей поджелудочной железы
Симптомы новообразований поджелудочной железы доброкачественной природы определяются типом опухоли. Гормонально неактивные ново образования обычно являются диагностической находкой. Они не проявляются никакими симптомами до достижения существенных размеров и сдавления соседних органов, растяжения панкреатической капсулы или нарушения кровотока. Обычно такие новообразования врачи выявляют при проведении инструментальной диагностики других заболеваний.
Их отличают от злокачественных опухолей следующие признаки: отсутствие клинических симптомов (в том числе проявлений интоксикационного синдрома –утомляемости, слабости, тошноты, снижения аппетита, субфебрильной температуры тела), медленный рост при нормальном уровне онкомаркеров в крови.
При сдавлении доброкачественной опухолью поджелудочной железы больших размеров соседних органов возможен болевой синдром. Пациенты жалуются на наличие постоянных, ноющих, усиливающихся при смене положения тела болей. Их локализация зависит от расположения доброкачественного образования.
Опухоли головки поджелудочной железы проявляются болью в правом подреберье и подложечной области, тела органа – в верхних отделах живота, хвоста – в поясничной области и левом подреберье. Объёмное образование может сдавливать панкреатический или общий желчный протоки. В этом случае появляются признаки механической желтухи:
- Иктеричность (желтушность) склер и кожи;
- Зуд;
- Появление тёмной окраски мочи;
- Обесцвечивание кала.
Если сдавливается какой-либо отдел кишечника, может развиться кишечная непроходимость.
Гормонпродуцирующие доброкачественные опухоли поджелудочной железы имеют специфические признаки. Они определяются выделяемым гормоном. Инсуломы продуцируют г инсулин. Этот гормон влияет на уровень глюкозы крови. Гастринома (гастрин-продуцирующая доброкачественная опухоль поджелудочной железы, развивающаяся из клеток островков Лангерганса) проявляется развитием множественных язв желудка и двенадцатиперстной кишки, устойчивых к фармакотерапии. Пациенты ощущают интенсивные боли в подложечной области. Их беспокоит отрыжка кислым, изжога.
Вследствие избыточной продукции гастрина в просвет желудочно-кишечного тракта попадает большое количество соляной кислоты. Это приводит к нарушению моторики кишечника, повреждению его слизистой оболочки и ухудшению процессов всасывания.
Глюкагонома проявляется симптомами повышения уровня глюкозы в крови:
- Значительным снижением веса;
- Появлением некролитической мигрирующей эритемы (красно-коричневой сыпи на различных участках тела, преимущественно в области паха, бёдер, ягодиц);
- Шелушением кожи;
- Поражением слизистых оболочек (гингивитом, стоматитом, вагинитом).
На фоне глюкагономы может развиться сахарный диабет. Его отличительными особенностями является довольно быстрое достижение компенсации и редкое развитие кетоацидоза, нефропатии и ангиопатии (поражения почек и сосудов).
Диагностика доброкачественных опухолей поджелудочной железы
Врачи Юсуповской больницы устанавливают окончательный диагноз на основании характерной клинической картины некоторых доброкачественных опухолей, результатах инструментальных и гистологических методов исследования. Консультация гастроэнтеролога позволяет предположить тип опухоли, выяснить, как давно появились симптомы и прогрессируют ли они.
Биохимический анализ крови в случае глюкагономы и инсуломы подтверждает изменение уровня глюкозы в крови. Обязательно проводится определение онкомаркеров: карциноэмбрионального антигена, СА 19-9. Их уровень в случае доброкачественной природы заболевания не повышен.
Наиболее информативными методами диагностики доброкачественных опухолей поджелудочной железы в гастроэнтерологии являются инструментальные исследования. Ультразвуковое исследование органов брюшной полости врачи Юсуповской больницы проводят с целью визуализации образования, определения размеров опухоли, состояния регионарных лимфатических узлов. Высокоинформативными методами исследования являются магнитно-резонансная и компьютерная томография. Они позволяют обнаружить доброкачественные опухоли поджелудочной железы небольших размеров.
Для определения доброкачественных опухолей поджелудочной железы с множественными очагами в Юсуповской больнице проводится сцинтиграфия. В организм вводят радиоактивные препараты, которые активно накапливаются клетками опухоли. Их излучение фиксируется на снимке. При подозрении на гемангиому поджелудочной железы врачи выполняют ангиография с целью оценки тока крови в образовании и его связи с системным кровотоком. Для того чтобы изучить гистологическую структуру новообразования, провести дифференциацию его от злокачественных опухолей хирурги выполняют пункционную биопсию поджелудочной железы с последующим морфологическим исследованием биоматериала.
Лечение доброкачественных опухолей поджелудочной железы
Лечение новообразований поджелудочной железы доброкачественной природы только хирургическое. Хирурги Юсуповской больницы проводят вылущивание (энуклеацию) опухоли. Резекцию головки железы или хвоста выполняют при наличии новообразования в соответствующем отделе органа. Если крупная опухоль располагается в области головки железы и вызывает нарушение оттока желчи, осуществляется панкреатодуоденальная резекция – новообразование удаляется вместе с частью железы и двенадцатиперстной кишкой). Эффективным методом лечения гемангиомы поджелудочной железы является селективная эмболизация артерий – блокирование кровоснабжения объёмного образования.
В случаях, когда при множественных гормонпродуцирующих доброкачественных опухолях поджелудочной железы радикальное хирургическое вмешательство выполнить невозможно, врачи Юсуповской больницы проводят симптоматическое лечение. При инсулиноме и глюкагономе эндокринологи назначают препараты для нормализации уровня глюкозы в крови. При развитии эпизодов гипогликемии и гипергликемии проводят соответствующую коррекцию растворами глюкозы или инсулина.
Обязательно назначают диетотерапию. Повара Юсуповской больницы готовят диетические блюда из качественных продуктов. Их органолептические свойства не отличаются от домашней кухни.
При лечении гастриномы используют препараты, которые подавляют желудочную гиперсекрецию (ранитидин, омепразол, фамотидин). В тяжёлых случаях хирурги проводят иссечение гастриномы с гастрэктомией (для предупреждения рецидивов из-за неполного удаления новообразования).
Аденома поджелудочной железы
Серозные цистаденомы поджелудочной железы могут возникать в любом возрасте, но чаще встречаются у лиц пожилого возраста. Они преимущественно протекают бессимптомно. Если новообразование находится в головке поджелудочной железы, оно может мешать оттоку желчи.
Средний диаметр серозных новообразований составляет около четырёх сантиметров. Они встречаются в теле поджелудочной железы. Опухоль имеет вид очерченного и хорошо дифференцированного от окружающих тканей поджелудочной железы объёмного образования. Серозные доброкачественные опухоли поджелудочной железы частично инкапсулированные, дольки состоят из бесчисленных небольших кист. В более крупных аденомах поджелудочной железы можно увидеть кальцинаты.
Доброкачественные аденомы эндокринной части поджелудочной железы встречаются гораздо реже других панкреатических опухолей. Около 60% всех эндокринных опухолей поджелудочной железы секретируют инсулин. Это проявляется синдромом гипогликемии:
- Повышенным потоотделением;
- Дрожью;
- Приступами резкой слабости;
- Периодической потерей сознания.
Наиболее часто аденомы возникают в хвосте и теле поджелудочной железы. Они располагаются под капсулой. Размеры образований могут составлять от нескольких миллиметров до 3-6 см в диаметре. Опухоль округлой формы, покрыта тонкой капсулой. Консистенция новообразований может быть плотной или мягкой.
Выделяют следующие варианты микроскопического строения аденом поджелудочной железы, образовавшихся из островковых клеток:
- Паренхиматозный (тубулярный, солидный, трабекулярный, криброзный, аденоматозный, перицитарный);
- Фиброзный (с гиалинозом или амилоидозом);
- Ангиоматозный;
- Смешанный.
По характеру продуцируемого гормона аденомы поджелудочной железы разделяют на 3 группы:
- Ортоэндокринные – секретируют гормоны, которые свойственны физиологической функции островков (инсулинома, глюкагонома);
- Параэндокринные – продуцируют гормоны, как свойственные, так и несвойственные нормальным эндокринным клеткам (кортикотропинома, гастринома, випома, меланоцитостимулирующие новообразования);
- Полиэндокринные – их клетки одновременно вырабатывают несколько гормонов.
Расположение аденомы в поджелудочной железе врачи Юсуповской больницы определяют с помощью ангиографии, эхографии и компьютерной томографии. При небольших размерах доброкачественной опухоли хирурги осуществляют её энуклеацию. Если новообразование больших размеров или имеется подозрение на множественные опухоли, резецируют часть поджелудочной железы. При подозрении на доброкачественную опухоль поджелудочной железы записывайтесь на приём к гастроэнтерологу по телефону.

Биопсия поджелудочной железы – это важное диагностические исследование, поскольку поджелудочная железа (ПЖ) является важнейшим органом пищеварительной и эндокринной системы. ПЖ секретирует жизненно важные гормоны и ферменты, участвующие в процессах метаболизма и пищеварения.
В связи с этим, нарушения функционирования поджелудочной железы относятся к жизнеугрожающим состояниям, требующим незамедлительной терапии.
К наиболее достоверным методам определения состояния поджелудочной железы относят оценку уровня гормонов и ферментов ПЖ в крови, УЗИ органа и биопсию поджелудочной железы.
Что такое биопсия поджелудочной железы
Биопсия поджелудочной железы относится к инвазивным методам диагностики (инвазивными называют медицинские процедуры, связанные с проникновением через кожу или слизистые оболочки), поэтому проводиться процедура должна только по назначению врача, в условиях гастрологического, онкологического или хирургического стационара.
Для снижения риска развития осложнений и увеличения точности забора материала, биопсия ПЖ проводится под контролем УЗИ.
При проведении биопсии поджелудочной железы врач при помощи специальных биопсийных иголок берет для исследования образец тканей поджелудочной. В дальнейшем, полученные образцы отправляются в лабораторию, где их окрашивают и исследуют под микроскопом.
По показанию могут дополнительно проводиться иммуногистохимические исследования со специальными реактивами.
Результаты биопсии трактуются в комплексе с показателями других исследований, поэтому заниматься расшифровкой также должен лечащий врач.
Основным показанием к выполнению биопсии ПЖ является наличие у пациента опухоли поджелудочной.
Также биопсия поджелудочной железы позволяет определить:
- стадию новообразования,
- наличие прорастания опухоли в близлежащие ткани (степень инвазивности опухоли),
- риск метастазирования.
Биопсия позволяет также составить прогноз и подобрать максимально эффективную терапию.
Проведение биопсии поджелудочной железы позволяет:
- оценить гистологический состав тканей ПЖ;
- оценить состояние клеток органа и их способность продуцировать ферменты и гормоны;
- выявить в полученном образце тканей злокачественные клетки;
- оценить риск развития новообразований поджелудочной железы;
- провести дифференциальную диагностику между различными заболеваниями поджелудочной железы.
Показания к проведению биопсии поджелудочной железы
Основным показанием к проведению биопсии ПЖ является подозрение на наличие злокачественной опухоли.
В большинстве случаев, рак поджелудочной железы может долгое время имитировать симптомы псевдотуморозного хронического панкреатита. Дифференциальная диагностика между хроническим панкреатитом и опухолью часто бывает крайне проблематичной, и биопсия является единственным способом получения достоверной информации.
Показаниями к проведению биопсии поджелудочной железы являются:
- подозрение на наличие у пациента опухолей поджелудочной железы;
- необходимость проведения дифференциальной диагностики между злокачественными и доброкачественными опухолями, а также новообразованиями и псевдотуморозными хроническими панкреатитами;
- необходимость диагностики тяжести хронического панкреатита;
- неинформативность других неинвазивных методов диагностики (УЗИ органа, клинические анализы т.д.);
- необходимости принять решения о сохранении или удалении части поджелудочной железы (резекция поджелудочной).
Биопсия при раке поджелудочной железы является наиболее эффективным и достоверным методом диагностики.
Биопсия поджелудочной железы – противопоказания
Биопсия поджелудочной железы не проводится при наличии у пациента:
- тяжелых нарушений свертываемости крови;
- тяжелых соматических патологий в стадии обострения.
Также биопсия противопоказана беременным женщинам. Детям биопсию поджелудочной железы проводят только при крайней необходимости.
Виды биопсии ПЖ
На данный момент, применяют следующие типы биопсии:
- интраоперационные;
- лапароскопические;
- чрескожные;
- эндоскопические.
При интраоперационных биопсиях забор тканей ПЖ осуществляется непосредственно во время проведения открытого хирургического вмешательства на органе. Чаще всего, данный тип диагностики применяют при необходимости получения материала из хвостовой части ПЖ.
Интраоперационная биопсия может проводиться следующими методами:
- прямым – данный метод биопсии возможен при наличии у пациента крупной поверхностной опухоли, расположенной на верхнем или нижнем крае железы. Данный тип биопсии проводится через надрез на передней брюшной стенке. Для забора биопсийного материала применяют специальную иглу или пистолет;
- трансдуоденальным – исследование выполняют через 12-типерстную кишку. Для пунктирования опухоли используют длинную тонкую иглу, соединенную с 10- миллилитровым шприцем, содержащим до 4 миллилитров воздуха.
Наименее травматичным и часто применяемым исследованием является чрескожная биопсия поджелудочной железы. В основном применяют тонкоигольную аспирационную биопсию, однако может назначаться и трепанобиопсия.
Игла вводиться под местной анестезией через маленький разрез на коже. Проведение биопсии контролируется при помощи УЗИ или КТ.
При тонкоигольной биопсии получают клетки органа, а при трепанобиопсии – столбик тканей.
Следует отметить, что такая биопсия может применяться и с лечебной целью для дренирования кист, абсцессов и т.д.
Лапароскопические биопсии проводятся при помощи эндоскопа и применяются при наличии у пациента объемных псевдокист или абсцессов, рака ПЖ, тяжелых патологий желчных путей.
Как подготовиться к процедуре биопсии
Перед назначением биопсии пациент проходит комплексное обследование: 
- общий анализ крови и мочи;
- биохимические исследования крови;
- коагулограмму;
- УЗИ поджелудочной железы;
- аллергопробы на применяемые при биопсии анестетики (по показаниям);
- тест на беременности (для женщин репродуктивного возраста).
Также за 12-ть часов до процедуры следует исключить курение.
За три-четыре дня рекомендовано исключить прием спиртных напитков, а также придерживаться облегченной диеты (исключить прием жареного, острого, жирного, копченого и т.д.).
Дополнительно, за три дня до проведения биопсии поджелудочной железы, следует убрать из рациона все продукты, которые могут приводить к повышенному газообразованию и метеоризму (следует исключить прием сырых овощей, бобовых, жирных молочных продуктов, черного хлеба).
При необходимости, за три-четыре дня до проведения биопсии пациенту назначают медикаменты, уменьшающие вздутие живота.
Биопсия поджелудочной железы – как делают и сколько лежат в больнице

Непосредственно перед процедурой врач обрабатывает место проведения биопсии антисептиками и проводит местное обезболивание. По показаниям, процедура биопсии поджелудочной железы может выполняться под наркозом.
При необходимости, для профилактики кровотечений пациенту вводят Дицинон.
Для увеличения точности проводимой процедуры и снижения риска развития побочных эффектов, биопсия поджелудочной железы выполняется под контролем УЗИ.
После обработки зоны биопсии и обезболивания, врач под контролем УЗИ (или КТ) вводит специальную биопсийную иглу и производит забор тканей опухоли ПЖ. После этого, через биопсийную иглу может проводиться промывание антисептиками или антибиотиками.
Вся процедура занимает около пятнадцати минут.
Аспирационная биопсия хорошо переносится и редко вызывает побочные эффекты. В редких случаях могут отмечаться осложнения, обусловленные повреждением сосудов.
По показаниям, вместо аспирационной биопсии могут проводиться:
- эндоскопические ретроградные холангиопанкреатографии (ЭРХПГ). При этой процедуре через рот, в тонкую кишку (до области ПЖ) вводят гибкую трубку с камерой (эндоскоп). Проведение данной процедуры позволяет сделать снимки органа и одновременно выполнить биопсию;
- эндоскопические ультразвуковые исследования. При данной методике, так же как и при ЭРХПГ в область поджелудочной железы вводят эндоскоп. После этого датчиком УЗИ выявляют расположение опухолевидного образования и осуществляют забор биопсийной иглой образца опухолевых тканей.
- лапароскопические исследования. При лапароскопических исследованиях эндоскоп вводят через небольшой надрез в брюшной стенке. В процессе выполнения исследовании врач может осмотреть орган и оценить расположение и распространенность опухоли. После этого производится забор тканей для исследования.
Собранные при биопсии поджелудочной железы ткани отправляются в лабораторию для дальнейшего гистологического или иммуногистохимического исследования.
Биопсия поджелудочной железы – последствия и жизнь после
По показаниям, пациент может быть переведен на парентеральное питание на 24-48 часов.
В дальнейшем, пациент должен строго соблюдать диету №5п по Певзнеру. Диета соблюдается минимум месяц, при этом, по рекомендации гастроэнтеролога диета постепенно расширяется.
Принимать пищу следует дробными порциями, в кашицеобразном или перетертом виде, по пять-шесть раз в сутки. Пища должна быть теплой.
Дополнительно, после проведения биопсии поджелудочной железы, могут назначаться Сандостатин (препарат блокирует выработку ферментов ПЖ, создавая функциональный покой органа) и Церукал.
В течении нескольких дней после выписки рекомендовано соблюдать полупостельный режим. В течение месяца рекомендовано избегать физических нагрузок, также следует отказаться от приема спиртных напитков.
Чаще всего, аспирационная биопсия поджелудочной железы хорошо переносится. При соблюдении всех правил подготовки и дальнейшего восстановления, осложнения возникают редко.
Чаще всего, осложнения после биопсии ПЖ могут проявляться:
- лихорадочной симптоматикой;
- слабостью;
- болями в животе;
- тошнотой и рвотой;
- ознобом;
- головокружениями.
Для снижения риска развития осложнений, процедура биопсии поджелудочной железы должна выполняться только квалифицированными специалистами, под контролем УЗИ, КТ и т.д.
Расценки на процедуру зависят от региона проживания пациента, а также типа биопсии органа.
В среднем по Москве, биопсия поджелудочной железы стоит от 1300 рублей. В регионах цены ниже – от 800 рублей.
Читайте также:

