Гистологические формы рака матки характерен для
МЕТОДИЧЕСКАЯ РАЗРАБОТКА
ДЛЯ СТУДЕНТОВ
ТЕМА ЗАНЯТИЯ
Рак шейки и тела матки
ЗНАЧЕНИЕ ТЕМЫ
Широкая распространенность злокачественных опухолей половых органов, занимающих, как известно, ведущее место в структуре онкологической заболеваемости женщин, а также непрерывное совершенствование методов их диагностики и лечения вызывают настоятельную необходимость ознакомления студентов с современными достижениями в этой области.
ЦЕЛЬ ОБУЧЕНИЯ
Ознакомить студентов с клиникой, диагностикой, терапией и профилактикой рака шейки матки и тела матки. Рассмотреть современные вопросы этиопатогенеза рака шейки и тела матки. Овладеть клиническими методами диагностики различных вариантов проявления данного заболевания и приемами дифференциальной диагностики. Научить составлять план лечения рака шейки и тела матки и ознакомить с современными методами профилактики.
Студент должен знать: Этиологию. Методы диагностики, кольпоскопические картины. Алгоритм обследования больных с патологией шейки матки. Принципы лечения. Классификация, клиника, диагностика и лечение рака шейки матки в зависимости от стадии процесса. Оказание неотложной помощи при кровотечениях из пораженной раком шейки матки. Профилактика рака шейки матки. Этиология и патогенез гиперпластических процессов эндометрия. Классификация. Понятие о предраке эндометрия. Рак тела матки. Классификация. Клиника, диагностика, прогноз. Тактика ведения больных гиперпластическими процессами эндометрия в зависимости от возраста, характера и распространения процесса. Пути профилактики рака тела матки.
Студент должен уметь: самостоятельно собрать анамнез, производить общий и гинекологический осмотр, овладеть клиническими методами диагностики, установить диагноз и выбрать метод лечения для конкретной больной
Рак шейки матки.
Классификация рака шейки матки
Классификация по стадиям (Минздрав СССР, 1985 г.)
О стадия - преинвазивный рак, Са in situ, внутриэпителиальный./
Ia стадия - опухоль, ограниченная шейкой матки, с инвазией в строму не более 3 мм (диаметр опухоли не должен превышать 1 см), микроинвазивный рак.
Ia1 стадия - инвазия до 1 мм
Iа2 стадия - инвазия от 1 до 3 мм.
I6 стадия - опухоль ограничена шейкой матки с инвазией более 3 мм.
IIа стадия - рак инфильтрирует влагалище, не переходя на его нижнюю треть и/или распространяется на тело матки.
IIб стадия - рак инфильтрирует параметрий на одной или обеих сторонах, не переходя на стенку таза.
IlIa стадия- рак инфильтрирует нижнюю треть влагалища и/или имеются метастазы в придатках матки; регионарные метастазы отсутствуют.
III6 стадия- рак инфильтрирует параметрий на одной или обеих сторонах дo стенки таза и/или имеются регионарные метастазы в лимфатических узлах таза, и/или определяются гидронефроз и нефункционирующая почка, обусловленные стенозом мочеточника.
IVa стадия - рак прорастает мочевой пузырь и/или прямую кишку.
IV6 стадия - определяются отдаленные метастазы за пределами таза.
Клинико-анатомические формы рака шейки матки:
2. Эндофитные формы (52%). Шейка матки гипертрофирована, имеет бочкообразную форму, плотная, но эластичная, темно-багрового цвета, с выраженной сетью поверхностно расположенных капилляров.
3. Смешанные формы (16%). Отмечаются кровоточащие бугристые разрастания.
4. Язвенно-инфильтративные формы встречаются при запущенных стадиях рака шейки матки и являются следствием распада и некроза опухоли в основном при эндофитных формах.
Характер опухоли оказывает существенное влияние на закономерности распространения злокачественного процесса. Так, экзофитные формы наиболее благоприятны в прогностическом отношении. Эндофитные - обладают высокой способностью к распространению. Распространение рака шейки матки происходит либо по протяжению, либо метастатическим путем (лимфогенным, гематогенным или лимфогематогенным). Для рака шейки матки закономерно раннее метастазирование. Метастазирование происходит в крестцовые, запирательные, наружные и внутренние подвздошные, параметральные, параректальные лимфоузлы.
Классификация рака шейки матки по системе ТNM:
Т – первичная опухоль
Tjs - преинвазивный рак (Са in situ).
t0 - первичная опухоль не определяется.
t1 - рак, ограниченный шейкой матки.
Т1а - микроинвазивная карцинома (инвазия до 3 мм). Случаи, которые могут быть распознаны только гистологически.
Т1Ь - инвазивная карцинома.
Т2 - рак, распространяющийся за пределы шейки матки, но не достигающий стенок таза, и/или рак, вовлекающий стенки влагалища без распространения на ее нижнюю треть, и/ или рак, переходящий на тело матки.
Т2а - рак, инфильтрирующий только влагалище или тело матки (без инфильтрации параметриев).
Т2ь - рак, инфильтрирующий параметрий.
Т3 - рак, инфильтрирующий нижнюю треть влагалища, и/или параметрий до стенок таза (отсутствует свободное пространство между опухолью и стенкой таза).
Тза - карцинома вовлекает нижнюю треть влагалища.
Т3ь - карцинома распространяется до стенок таза и/или вызывает гидронефроз или отсутствие функции почки вследствие сдавления мочеточника опухолью. Т4 - рак, выходящий за пределы малого таза или инфильтрирующий слизистую оболочку мочевого пузыря или прямой кишки (наличие буллезного отека недостаточно для отнесения к символу Т4).
Тх - недостаточно данных для оценки первичной опухоли.
N - регионарные лимфатические узлы таза
nq - метастазы в регионарных лимфоузлах не выявляются.
ni - выявляются метастазы в регионарных лимфоузлах.
N2 - пальпируется фиксированное уплотнение на стенке таза при наличии свободного пространства между ним и первичной опухолью.
Nx - оценить состояние регионарных лимфатических узлов невозможно.
М - отдаленные метастазы
М0 - нет признаков отдаленных метастазов.
М1 - имеются отдаленные метастазы, включая поражение поясничных и паховых лимфатических узлов.
Мх - недостаточно данных для определения отдаленных метастазов.
Гистологические формы рака шейки матки
1. Рак плоскоклеточный.
1а. Рак плоско клеточный неороговевающий.
16. Рак плоскоклеточный ороговевающий.
1в. Низкодифференцированный плоскоклеточный рак.
2. Рак железистый.
Диагностика рака шейки матки:
1. При выяснении анамнеза необходимо обратить внимание на перенесенные заболевания, нарушение менструальной и репродуктивной функции, изменение функции кишечника и мочевого пузыря, возраст больной, семейное положение, образ жизни.
2. Жалобы. Рак шейки матки принадлежит к опухолям, которые длительное время протекают бессимптомно. Появление клинических симптомов и жалоб говорит о далеко зашедшем опухолевом процессе. Наиболее часто больные предъявляют жалобы на обильные бели, кровянистые выделения и боли.
Первые симптомы. Бели носят жидкий, водянистый характер. Они обусловлены лимфореей из участка опухоли, подвергшегося некрозу или распаду.
Кровотечения - самый частый клинический симптом. Кровотечения при раке шейки матки носят характер многократно, беспорядочно повторяющихся кровянистых выделений, усиливающихся в предменструальном и постменструальном периодах. В начале заболевания кровянистые выделения часто носят характер контактных, возникают после полового сношения, натуживания или пальцевого исследования шейки матки. Боли по своему характеру, локализации, интенсивности бывают различны. Локализуются в по|ясничной области, крестце и под лоном.
Вторичные симптомы. Развиваются в результате регионарного метастазирования, прорастания соседних органов, присоединения воспалительного компонента (боли, температура, отек конечностей, нарушение функции кишечника, мочевыделительной системы).
Общие симптомы: общая слабость, утомляемость, снижение работоспособности.
Влагалищно-прямокишечное исследование позволяет определить форму, консистенцию, подвижность шейки матки, состояние связочного аппарата и тазовой клетчатки.
дополнительные методы диагностики
1. Цитологический и гистологический методы описаны выше.
Проба Шиллера. Участки шейки матки, пораженные раком, не окрашиваются раствором Люголя (йоднегативные зоны) и выглядят светлыми пятнами на темном фоне окружающей слизистой оболочки шейки матки. Эта проба не специфична для рака.
Выделяют следующие кольпоскопические типы ранних стадий рака шейки матки:
/ тип - отчетливо ограниченные, несколько возвышающиеся очаги светло-розового или белого цвета, состоят из мелких кругловатых или овальных бугорков, в каждом из них расположен штопоровидно извитой крупный сосуд. На периферии очага петли сосудовкороче и мельче. Клинически диагностируется как псевдоэрозия или эрозированный эктропион.
// тип - возвышающиеся очаги, поверхность которых состоит из многочисленных крупных, розоватых различной ширины и длины неправильных овалов или многоугольников. Между овалами располагаются крупные извилистые петли или длинные извилистые сосудистые сплетения.
III тип - отчетливо ограниченный возвышающийся участок, состоит из продолговатых несколько уплощенных отростков, различной величины с несколько утолщенной вершиной. В каждом отростке располагается удлиненная, утолщенная, извилистая петля, имеющая форму шпильки. Иногда вершина петли может иметь форму запутанного клубочка. Клинически на поверхности шейки матки у наружного зева выявляется несколько возвышающиеся кровоточащие при дотрагивании участки. Гистологически - Са in situ или микрокарцинома.
I, II, III тип - от 3% раствора уксусной кислоты ткань белеет и набухает. Раствором Люголя окрашивается в желтый цвет, но вскоре вновь принимает розовый оттенок.
IV тип - небольшие и неглубокие изъязвления с желто-розовым мелкобугристым дном, ограниченные несколько возвышенным краем. У поверхности дна язвы располагаются атипичные кровеносные сосуды - штопорообразные или извитые петли в виде шпилек.
V тип - толстые чешуйчатые лейкоплакии.
Принципы и методы лечения рака шейки матки
Терапия больных раком шейки матки в современных условиях развивается в трех основных направлениях:
- метод сочетанной лучевой терапии,
- метод комбинированного лечения,
- хирургический метод лечения.
Выбор метода лечения определяется стадией рака шейки матки, зависит от общего состояния и возраста больной, сопутствующих заболеваний, формы роста опухоли, состояния репродуктивной и менструальной функции.
О стадия (Са in situ). Преинвазивный рак
Метод выбора - конусовидная эксцизия (конизация) шейки матки электрохирургическим (ДЭЭ - диатермоэлектроэксцизия), ножевым способом с применением С02-лазера или ампутация шейки матки. Для радикальности лечения высота конуса должна быть 1,5-2,0 см. Удаленный препарат должен содержать всю патологическую ткань эктоцервикса + 1 см здоровых тканей и захватывать 3/4 эндоцервикса.
При 0 стадии в возрасте старше 50 лет, сочетании с миомой матки, опухолью яичника, при рецидивах 0 стадии после ДЭЭ показана экстирпация матки с придатками.
I стадия рака шейки матки
У молодых (до 50 лет) женщин показано хирургическое лечение в объеме расширенной экстирпации матки - операция Вертгейма. Как компонент комбинированного лечения операция Вертгейма показана также при сочетании рака шейки матки с:
- воспалительными заболеваниями придатков, наружных половых органов,
- опухолевыми процессами придатков,
- пороками развития наружных половых органов.
Эти заболевания препятствуют проведению внутриполостной гамма-терапии.
Операция Вертгейма включает экстирпацию матки с придатками, удаление параметральной клетчатки, лимфатических узлов, расположенных по ходу общих и наружных подвздошных сосудов, подчревных сосудов и запирательного нерва (лимфаденэктомия), а также удаление верхней трети влагалища. При данном виде лечения наблюдаются частые интра- и послеоперационные осложнения:
После операции проводится дистанционная гамма-терапия.
Предоперационное облучение ослабляет организм больной, снижает защитные силы организма.
У остальных больных с I стадией, а также при II стадии и III стадии проводится только сочетанная лучевая терапия - ведущий метод лечения рака шейки матки.
Сочетанная лучевая терапия предусматривает внутриполостное облучение и дистанционную (наружную) гамма-терапию.
Для внутриполостной гамма-терапии используются современные шланговые гамма-терапевтические аппараты АГАТ-ВУ с высокой активностью источников излучения и дистанционным управлением всем режимом облучения.
Больная лежит на гинекологическом кресле, продолжительность сеанса 10-15 мин. Управление ведется врачом-радиологом из другой комнаты.
Преимущество лучевой терапии аппаратом АГАТ-ВУ состоит в резком сокращении продолжительности облучения (в 20-40 раз по сравнению со старыми общепринятыми методами). Благодаря этому внутриполостная гамма-терапия стала возможной и у больных с тяжелой сердечно-сосудистой патологией, не позволяющей им длительно, в течение нескольких часов, находиться в постели в неподвижном состоянии.
Сочетанная лучевая терапия проводится в радиологическом отделении онкодиспансера в течение 1,5 месяца.
IV стадия рака шейки матки
Является показанием к паллиативной лучевой терапии, назначению химиотерапевтических противоопухолевых лекарств и симптоматической терапии. Химиотерапия малоэффективна и проводится при рецидивах и метастазах рака шейки матки.
Рак тела матки
Классификация рака тела матки основана на выявлении стадии распространения (Минздрав СССР) , 1985г.
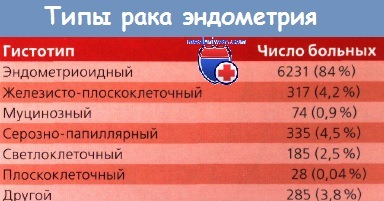
Тщательное исследование матки патоморфологом — важное условие постановки правильного диагноза и выбора оптимального метода лечения рака эндометрия (РЭ). Рак эндометрия (РЭ) может начинаться в виде отдельного патологического очага, например полипа. Он также может быть диффузным, располагаясь в нескольких участках, а в некоторых случаях — поражать всю поверхность эндометрия.
Аденокарциноме, наиболее часто встречающемуся гистологическому варианту, обычно предшествует предраковое состояние — атипическая гиперплазия эндометрия. Только те формы гиперплазии, которые сопровождаются клеточной атипией, считаются предшественниками аденокарциномы эндометрия. В процессе роста происходит распространение опухоли в пределах эндометрия и миометрия. Затем наступает дисссминация и метастазирование.
Аденокарцинома — самый частый морфологический вариант злокачественного новообразования эндометрия. Для нее характерно наличие желез, порядок расположения которых относительно друг друга нарушен, с отличительным признаком небольшого количества или полным отсутствием связующей стромы между ними. Размер желез может быть различным, характерна их складчатость. Размер клеток, как правило, увеличен, так же как и ядер, наряду с образованием скоплений хроматина и увеличением ядрышка. Митозы могут быть частыми.

а - высокодифференцированная аденокарцинома эндометрия (G1): железы расположены тесно, строма между ними скудная.
Железы выстланы высокими цилиндрическими опухолевыми клетками.
Окраска гематоксилином и эозином, х20
б - низкодифференцированная аденокарцинома эндометрия (G3) характеризуется утратой железистой структуры практически во всей опухоли.
По форме клетки округлые полигональные, но не цилиндрические. При данной патологии часто наблюдается некроз клеток (вверху справа).
Окраска гематоксилином и эозином, х20.
Степень дифференцировки аденокарциномы (высокая, умеренная и низкая, или степени I—III) имеет большое прогностическое значение и включена в утвержденные FIGO критерии хирургического определения стадии опухоли. По данным большинства исследований, приблизительно в 60— 65% всех случаев РЭ представлен именно аденокарциномой.
Sivridis и соавт. различают две отдельные формы рака эндометрия (РЭ). Одна из них тесно связана с атипической гиперплазией эндометрия в результате ее злокачественной трансформации, прогностически относительно благоприятна. Другая форма развивается из атрофичного эндометрия или эндометрия, который редко претерпевает циклические изменения, и характеризуется неблагоприятным прогнозом. Полагают, что этиологический фактор рака, связанного с гиперплазией, — гиперэстрогения, но для развития злокачественной опухоли из эндометрия с нормальной трофикой необходимы определенные генетические нарушения.
Биологическое поведение новообразований G1 одинаково для обоих видов РЭ. Опухоли G2—G3 степени дифференцировки чаще развиваются из атрофичного эндометрия.
На протяжении целого столетия принято, что плоскоклеточный компонент может быть связан с аденокарциномой эндометрия. Это характерно примерно для 25% опухолей эндометрия. В течение многих лет эти опухоли делят на две группы в зависимости от характера плоскоклеточного компонента: адепоакантома, если этот компонент доброкачественный, или железисто-плоскоклеточный рак, если компонент злокачественный. Прогноз для аденоакантомы благоприятный, а для железисто-плоскоклеточного РЭ — неблагоприятный.
Позднее возник вопрос о прогностической значимости такого разделения. Zaino и соавт. на основании данных GOG пришли к выводу, что выделение плоскоклеточного компонента без учета степени дифференцировки опухоли не имеет значения для прогноза выживаемости. Эти авторы проанализировали результаты обследования и лечения 456 пациенток с типичной аденокарциномой (АК) и 175 с аденокарциномой с плоскоклеточной дифференцировкой (АК + ПКД). У всех больных клинически установлены I и II стадии РЭ.
В группу АК + ПКД вошло 99 пациенток с аденоакантомой (АА) и 69 — с железисто-плоскоклеточным раком (ЖПК). Многие известные прогностические факторы были сопоставлены с дифференцировкой как железистого, так и плоскоклеточного компонента опухоли.
Возраст, глубина инвазии в миометрии, атипия ядер эпителиальных клеток, сосудистая архитектоника и степень дифференцировки опухоли были аналогичными в группах АК и АК + ПКД, хотя АА по сравнению с ЖПК были более дифференцированными и отличались менее выраженной инвазией в миометрии. Степень дифференцировки как железистого, так и плоскоклеточного компонента коррелировала с частотой возникновения метастазов в тазовых и парааортальных лимфоузлах. Показатели метастазирования в лимфоузлы после стратификации по степени дифференцировки и глубине инвазии у пациенток с АК и АК + ПКД были аналогичными.
Позднее Abeler и Kjorstad провели обзор 255 случаев РЭ и сформулировали аналогичные рекомендации.
Морфология карциномы определяет лечебную тактику. Основные виды рака шейки матки разделяются на 2 типа: при проведении диагностики необходимо определить гистологию опухоли, чтобы подобрать оптимальную терапию.
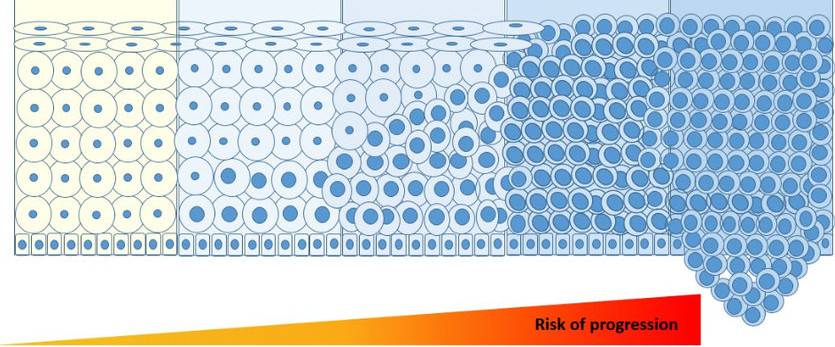
От здоровых клеток к перерождению в карциному
Виды рака шейки матки
Анатомически влагалищная часть шейки матки состоит из 2 частей:
- Экзоцервикс (наружный отдел);
- Эндоцервикс (внутренний цервикальный канал).
Снаружи шеечная поверхность выстлана плоскоклеточным эпителием, внутри – железистый цилиндрический эпителий. Именно эта особенность определяет многообразие разновидностей цервикальной онкологии. Все опухолевые болезни в области шеечной поверхности разделяются на 3 варианта:
- Доброкачественные новообразования;
- Предопухолевые (цервикальная неоплазия – CIN);
- Инвазивные варианты карцином.
В последнем случае выделяют следующие основные гистологические типы:
- Плоскоклеточный рак;
- Железистый (аденокарцинома).
Первый вид встречается в подавляющем большинстве случаев (86%), второй значительно реже (9%). Оставшиеся 5% – это редкие гистотипы:
- Смешанная аденосквамозная аденокарцинома (3%);
- Карциноид (нейроэндокринная опухоль);
- Лейомиосаркома (новообразование в мышечных слоях);
- Стромальная саркома (перерождение фиброзных клеток);
- Аденосаркома (железистый вариант).
Полностью проведенная диагностика цервикальной карциномы всегда завершается оформлением диагноза, соответствующего международной гистологической классификации.
Плоскоклеточные виды рака шейки матки
После взятия биопсии или в послеоперационном периоде врач-гистолог в лаборатории оценивает клеточный состав злокачественного новообразования. Выделяют 3 разновидности плоскоклеточного гистотипа:
- Ороговевающий;
- Неороговевающий;
- Папиллярный.
Эти же варианты характерны для предраковых состояний и микроинвазивного рака – даже на уровне цервикальной неоплазии можно выделить типичный морфологический тип опухоли.
Плоскоклеточные варианты рака шейки матки выявляются у подавляющего большинства пациенток. И это в какой-то степени хорошо, потому что эти варианты карцином чувствительны к лучевой терапии и хорошо поддаются нехирургическим видам лечения. Именно поэтому при 2-4 стадиях опухолевого роста оптимальным выбором будет курсовое облучение.
Железистые варианты опухолевого роста
Помимо обычной аденокарциномы, при проведении диагностики рака шейки матки встречаются редкие виды новообразований:
- Муцинозная;
- Эндометриоидная;
- Серозная;
- Светлоклеточная;
- Мезонефроидная.
Прогностически для подбора эффективного лечения и для выздоровления наиболее неблагоприятны любые формы аденокарциномы. Особенно опасна смешанная аденосквамозная аденокарцинома (смесь из плоскоклеточных и железистых раковых клеток). Нечувствительность к лучевой терапии заставляет врача применять химиотерапию в дополнение к хирургическому вмешательству.
Морфологическая диагностика цервикального рака проводится всегда. Выявленные виды шеечной карциномы косвенно указывают на месторасположение опухоли и определяют выбор лечебной тактики.
С точки зрения гистологии в шейке матки могут развиваться плоскоклеточный (ороговевающий и неороговевающий), железистый, низкодифференцированный рак.
Гистологические типы рака шейки матки
С уменьшением дифференцировки клеток агрессивность опухоли возрастает. По гистологическому строению рак шейки матки примерно в 70% имеет строение плоскоклеточного, высокодифференцированного — ороговевающего, образующего роговые жемчужины, состоящего из крупных полиморфных клеток, местами напоминающих хорионэпителиому и менее дифференцированного — неороговевающего из более монотонных по строению вытянутых клеток. В 10-15% может наблюдаться низкодифференцированный и недифференцированный рак, состоящий из мелких, круглых и вытянутых клеток.
Примерно 5-7%, по некоторым данным, до 10-20%, эпителиальных опухолей шейки матки, составляют аденокарциномы. Из-за исходной локализации в цервикальном канале аденокарциномы обычно диагностируются на более поздних стадиях, чем плоскоклеточный рак шейки матки.
Чаще всего наблюдаются эндометриоидные или цервикальные типы рака. Цервикальный вариант аденокарциномы цервикального канала характеризуется наличием различных по размерам и ориентации атипичных железистоподобных комплексов, эпителиальная выстилка которых в той или иной степени напоминает нормальный эпителий цервикальных желез. Клетки высокие, цилиндрические, зачастую содержат слизь, ядра умеренно полиморфные, расположенные преимущественно базально.
Эндометриоидная аденокарцинома по гистологическому строению сходна с классической эндометриальной аденокарциномой тела матки, что вызывает большие трудности в дифференциальной диагностике РШМ и рака тела матки, особенно в соскобах.
Также выделяются несколько различающихся по прогнозу вариантов аденокарциномы: кишечная, стекловидноклеточная, аденоидная базальная, серозная аденокарциномы. Большое разнообразие вариантов гистологического строения аденокарцином шейки матки связано с разнонаправленностью дифференцировки базальных мультипотентных клеток цервикальных желёз.
Дифференциальную диагностику при гистологическом исследовании рака шейки матки проводят прежде всего с ботриоидной саркомой, разновидностью рабдомиосаркомы. Ботриоидная саркома (гроздьевидная) чаще локализуется в шейке матки, встреча ется у девочек и молодых женщин. По виду это небольшая опухоль в виде полипа или отёчного образования, напоминающего пузырный занос. Микроскопически наблюдают картину отёчной фибромы, без изъязвления, выстланной по поверхности цилиндрическим эпителием. Среди отёчной стромы определяются мелкие округлые лимфоцитоподобные опухолевые клетки, которые могут формировать альвеолоподобные структуры, среди которых можно выявить единичные волокна поперечно-полосатых мышц. Эмбриональная рабдомиосаркома шейки матки, в отличие от рабдомиосарком других локализаций, метастазирует редко и чаще всего наблюдается инфильтрирующий рост по протяжению. В шейке матки могут встречаться лейомиомы, крайне редко лейомиосаркомы.
1. Рак плоскоклеточный.
1а. Рак плоско клеточный неороговевающий.
16. Рак плоскоклеточный ороговевающий.
1в. Низкодифференцированный плоскоклеточный рак.
2. Рак железистый.
Диагностика рака шейки матки:
1. При выяснении анамнеза необходимо обратить внимание на перенесенные заболевания, нарушение менструальной и репродуктивной функции, изменение функции кишечника и мочевого пузыря, возраст больной, семейное положение, образ жизни.
2. Жалобы. Рак шейки матки принадлежит к опухолям, которые длительное время протекают бессимптомно. Появление клинических симптомов и жалоб говорит о далеко зашедшем опухолевом процессе. Наиболее часто больные предъявляют жалобы на обильные бели, кровянистые выделения и боли.
Первые симптомы. Бели носят жидкий, водянистый характер. Они обусловлены лимфореей из участка опухоли, подвергшегося некрозу или распаду.
Кровотечения — самый частый клинический симптом. Кровотечения при раке шейки матки носят характер многократно, беспорядочно повторяющихся кровянистых выделений, усиливающихся в предменструальном и постменструальном периодах. В начале заболевания кровянистые выделения часто носят характер контактных, возникают после полового сношения, натуживания или пальцевого исследования шейки матки. Боли по своему характеру, локализации, интенсивности бывают различны. Локализуются в по|ясничной области, крестце и под лоном.
Вторичные симптомы. Развиваются в результате регионарного метастазирования, прорастания соседних органов, присоединения воспалительного компонента (боли, температура, отек конечностей, нарушение функции кишечника, мочевыделительной системы).
Общие симптомы: общая слабость, утомляемость, снижение работоспособности.
Влагалищно-прямокишечное исследование позволяет определить форму, консистенцию, подвижность шейки матки, состояние связочного аппарата и тазовой клетчатки.
дополнительные методы диагностики
1. Цитологический и гистологический методы описаны выше.
Проба Шиллера. Участки шейки матки, пораженные раком, не окрашиваются раствором Люголя (йоднегативные зоны) и выглядят светлыми пятнами на темном фоне окружающей слизистой оболочки шейки матки. Эта проба не специфична для рака.
Выделяют следующие кольпоскопические типы ранних стадий рака шейки матки:
/ тип — отчетливо ограниченные, несколько возвышающиеся очаги светло-розового или белого цвета, состоят из мелких кругловатых или овальных бугорков, в каждом из них расположен штопоровидно извитой крупный сосуд. На периферии очага петли сосудовкороче и мельче. Клинически диагностируется как псевдоэрозия или эрозированный эктропион.
// тип — возвышающиеся очаги, поверхность которых состоит из многочисленных крупных, розоватых различной ширины и длины неправильных овалов или многоугольников. Между овалами располагаются крупные извилистые петли или длинные извилистые сосудистые сплетения.
III тип — отчетливо ограниченный возвышающийся участок, состоит из продолговатых несколько уплощенных отростков, различной величины с несколько утолщенной вершиной. В каждом отростке располагается удлиненная, утолщенная, извилистая петля, имеющая форму шпильки. Иногда вершина петли может иметь форму запутанного клубочка. Клинически на поверхности шейки матки у наружного зева выявляется несколько возвышающиеся кровоточащие при дотрагивании участки. Гистологически — Са in situ или микрокарцинома.
I, II, III тип — от 3% раствора уксусной кислоты ткань белеет и набухает. Раствором Люголя окрашивается в желтый цвет, но вскоре вновь принимает розовый оттенок.
IV тип — небольшие и неглубокие изъязвления с желто-розовым мелкобугристым дном, ограниченные несколько возвышенным краем. У поверхности дна язвы располагаются атипичные кровеносные сосуды — штопорообразные или извитые петли в виде шпилек.
V тип — толстые чешуйчатые лейкоплакии.
Принципы и методы лечения рака шейки матки
Терапия больных раком шейки матки в современных условиях развивается в трех основных направлениях:
— метод сочетанной лучевой терапии,
— метод комбинированного лечения,
— хирургический метод лечения.
Выбор метода лечения определяется стадией рака шейки матки, зависит от общего состояния и возраста больной, сопутствующих заболеваний, формы роста опухоли, состояния репродуктивной и менструальной функции.
О стадия (Са in situ). Преинвазивный рак
Метод выбора — конусовидная эксцизия (конизация) шейки матки электрохирургическим (ДЭЭ — диатермоэлектроэксцизия), ножевым способом с применением С02-лазера или ампутация шейки матки. Для радикальности лечения высота конуса должна быть 1,5-2,0 см. Удаленный препарат должен содержать всю патологическую ткань эктоцервикса + 1 см здоровых тканей и захватывать 3/4 эндоцервикса.
При 0 стадии в возрасте старше 50 лет, сочетании с миомой матки, опухолью яичника, при рецидивах 0 стадии после ДЭЭ показана экстирпация матки с придатками.
I стадия рака шейки матки
У молодых (до 50 лет) женщин показано хирургическое лечение в объеме расширенной экстирпации матки — операция Вертгейма. Как компонент комбинированного лечения операция Вертгейма показана также при сочетании рака шейки матки с:
— воспалительными заболеваниями придатков, наружных половых органов,
— опухолевыми процессами придатков,
— пороками развития наружных половых органов.
Эти заболевания препятствуют проведению внутриполостной гамма-терапии.
Операция Вертгейма включает экстирпацию матки с придатками, удаление параметральной клетчатки, лимфатических узлов, расположенных по ходу общих и наружных подвздошных сосудов, подчревных сосудов и запирательного нерва (лимфаденэктомия), а также удаление верхней трети влагалища. При данном виде лечения наблюдаются частые интра- и послеоперационные осложнения:
После операции проводится дистанционная гамма-терапия.
Предоперационное облучение ослабляет организм больной, снижает защитные силы организма.
У остальных больных с I стадией, а также при II стадии и III стадии проводится только сочетанная лучевая терапия — ведущий метод лечения рака шейки матки.
Сочетанная лучевая терапия предусматривает внутриполостное облучение и дистанционную (наружную) гамма-терапию.
Для внутриполостной гамма-терапии используются современные шланговые гамма-терапевтические аппараты АГАТ-ВУ с высокой активностью источников излучения и дистанционным управлением всем режимом облучения.
Больная лежит на гинекологическом кресле, продолжительность сеанса 10-15 мин. Управление ведется врачом-радиологом из другой комнаты.
Преимущество лучевой терапии аппаратом АГАТ-ВУ состоит в резком сокращении продолжительности облучения (в 20-40 раз по сравнению со старыми общепринятыми методами). Благодаря этому внутриполостная гамма-терапия стала возможной и у больных с тяжелой сердечно-сосудистой патологией, не позволяющей им длительно, в течение нескольких часов, находиться в постели в неподвижном состоянии.
Сочетанная лучевая терапия проводится в радиологическом отделении онкодиспансера в течение 1,5 месяца.
IV стадия рака шейки матки
Является показанием к паллиативной лучевой терапии, назначению химиотерапевтических противоопухолевых лекарств и симптоматической терапии. Химиотерапия малоэффективна и проводится при рецидивах и метастазах рака шейки матки.
Не нашли то, что искали? Воспользуйтесь поиском:
Рак эндометрия
Изучение начальных форм РЭ показывает, что они с высоким постоянством возникают в области дна и трубных углов матки. В дальнейшем рост опухоли затушевывает место ее возникновения. Начальный РЭ не имеет патогномоничной макроструктуры, а выявляется при цитологическом и гистологическом исследованиях. Клинически развитые формы РЭ представлены в виде экзофитных разрастаний, реже полиповидных. Эндофитная форма роста РЭ — редкое исключение, она отмечается менее чем в 5% наблюдений. Различают локальные и диффузные формы РЭ.
Существуют различные методы определения глубины инвазии: по отношению к толщине матки (1/3, 2/3, весь миометрий) или измерением степени прорастания — до 1 см, более 1 см, всего миометрия, серозной оболочки. По гистоструктуре более чем у 90% больных РЭ определяется аденокарцинома, а остальные наблюдения распределяются между имеющими несколько худший прогноз светлоклеточной мезонефроидной аденокарциномой и диморфным железисто-плоскоклеточным раком.
Случаи так называемой аденоакантомы (или аденоэкантокарциномы), при которой в аденокарциноме (в 20—30%) находят островки и жемчужины, состоящие из плоского, чаще всего ороговевающего, эпителия, относят к группе аденокарцином.
Клиническое течение этих опухолей не зависит от псевдоплоскоклеточных включений, а определяется степенью дифференцировки железистого компонента. Их правильнее обозначать как аденокарциному с очагами аденоакантомы. Эти опухоли не следует отождествлять с диморфным железисто-плоскоклеточным раком, в котором оба компонента малигнизированы. При цитогенетическом исследовании выявляются существенные отличия между аденоакантомой и диморфным раком.
В аденокарциноме с очагами аденоакантомы сохраняется диплоидный (46) или близкий к нему набор хромосом в стволовых клетках, дающих начало железистому раку и доброкачественным плоскоклеточным очагам. В диморфных железисто-плоскоклеточных опухолях в обоих компонентах отмечается гиперплоидный набор хромосом (чаще тетраплоидный). Такие опухоли отличаются более агрессивным клиническим течением.
Эндокринные клетки при гиперпластических процессах и раке эндометрия
Своеобразным связующим звеном между патогенезом и морфологией АГЭ и РЭ стали новые исследования диффузной эндокринной системы. Анудоциты обнаружены во многих органах, а также в злокачественных гормонозависимых опухолях. Эндокринные клетки выявлены при РЭ в 18,6—25,6% наблюдений [Сережин Б. С, 1985; Okudaira et al., 1980]. Детальные исследования анудоцитов, вырабатывающих биогенные амины и пептидные гормоны (норадреналин, мелатонин, хорионический гонадотропин и др.), проведены Е. С. Столяровой (1985, 1986). Гиперплазия анудоцитов эндометрия способствует развитию присущего I патогенетическому варианту РЭ эндокринно-обменного паранеопластического синдрома и влияет па клиническое течение опухоли, ингибируя процессы деления клеток.
Установлено, что нормальный эндометрий содержит анудоциты в небольшом количестве (5, 4 в 10 полях зрения х280). В атрофичном эндометрии они отсутствуют, что связано с низким уровнем происходящих в нем обменных процессов. При ЖГЭ эндокринные клетки определяются в 18,3%, при АГЭ — в 25,0% случаев. В высокодифференцированной аденокарциноме эндометрия анудоциты обнаружены в 47,4% наблюдений; частота их обнаружения уменьшается в умереннодифференцированном РЭ до 15%.
Применение аргирофильной методики Гримелиуса показало, что среднее число анудоцитов при ЖГЭ составляет 24,6 клеток (в 10 полях зрения х280), а при РЭ — 105,3. Эндокринные клетки преобладают у больных I (гормонозависимым) вариантом РЭ. Установленная антипролиферативная активность норадреналина и серотонина, синтезируемых в эндокринных клетках РЭ, может служить косвенным объяснением более благоприятного клинического течения при I патогенетическом варианте. Вместе с тем обнаружение высокого содержания анудоцитов (более 35 клеток в 10 полях зрения х280) у больных ЖГЭ и АГЭ указывает на высокий риск малигнизации.
Читайте также:

