Гистероскопическая картина при опухолях
Актуальность темы
В гинекологической практике нередко встречается необходимость осуществления малого оперативного вмешательства с целью установления диагноза.
Неинвазивные дополнительные методы обследования не всегда могут дать полный ответ для постановки точного диагноза. Так, например, при гиперплазии эндометрия при УЗИ-исследовании видно расширение М-ЭХО, но о точности происходящих изменений в эндометрии может сказать лишь цитологическое исследование соскоба из полости матки.
Современную гистероскопию среди всех инструментальных методов исследований считают наиболее информативной для диагностики и эффективной для лечения практически всех видов внутриматочной патологии. Визуальный осмотр полости матки позволяет обнаружить внутриматочную патологию, провести топическую диагностику и при необходимости прицельную биопсию или хирургическое вмешательство в пределах полости матки.
За последние 10-15лет частота встречаемости эндометриоза возросла. Это может быть связано с применением более современных методов диагностики заболевания, в частности эндоскопических методов исследования для диагностики внутреннего эндометриоза тела матки .
С целью уточнения характера внутриматочной патологии и коррекции нашел широкое применение метод гистероскопии.
Гистероскопия
Гистероскопия - метод визуального обследования полости матки с помощью оптического прибора в гинекологии. Выделяют диагностическую и операционную гистероскопию. Современную гистероскопию среди всех инструментальных методов исследований считают наиболее информативной для диагностики и эффективной для лечения практически всех видов внутриматочной патологии. Визуальный осмотр полости матки позволяет обнаружить внутриматочную патологию, провести топическую диагностику и при необходимости прицельную биопсию или хирургическое вмешательство в пределах полости матки.
Как любой инвазивный метод, гистероскопия требует большого хирургического мастерства, навыков и соблюдения всех необходимых правил её проведения. При нарушении этих условий могут возникать серьёзные осложнения, представляющие собой опасность для здоровья, а иногда и для жизни женщины.
Показания к выполнению диагностической гистероскопии
Нарушения менструального цикла в различные периоды жизни женщины (ювенильный, репродуктивный, перименопаузальный).
2. Кровяные выделения в постменопаузе.
3. Подозрение на: подслизистую ММ; аденомиоз; рак эндометрия; аномалии развития матки; внутриматочные синехии; наличие в полости матки остатков плодного яйца; наличие инородного тела в полости матки; перфорацию стенки матки.
Уточнение места расположения ВМК или его фрагментов.
Бесплодие.
Невынашивание беременности.
7. Контрольное исследование полости матки после ранее перенесённых операций на матке, пузырного заноса, хорионэпителиомы.
Оценка эффективности и контроль при проведении гормонотерапии.
9. Осложнённое течение послеродового периода.
Противопоказания к диагностической гистероскопии:
Общие инфекционные заболевания (грипп, ангина, пневмония, острый тромбофлебит, пиелонефрит и т.д.);
2. острые воспалительные заболевания половых органов;
III-IV степень чистоты влагалищных мазков;
4. тяжёлое состояние больной при наличии заболеваний сердечнососудистой системы и паренхиматозных органов (печени, почек);
Беременность (желанная);
6. распространённый РШМ;
Профузное маточное кровотечение.
Подготовка к исследованию
Гистероскопию следует рассматривать как оперативное вмешательство, которое в зависимости от показаний проводят как в экстренном, так и в плановом порядке. Плановую гистероскопию проводят после клинического обследования больных, включающего исследование крови, мочи, мазков из влагалища на степень чистоты, рентгенографию грудной клетки, электрокардиографию. Больным пожилого возраста, особенно с ожирением, целесообразно проводить определение уровня глюкозы в крови. Данные двуручного исследования, анализы крови и результаты мазков содержимого влагалища не должны указывать на наличие воспалительного процесса. Клиническое обследование позволяет составить определённое представление о патологических изменениях в матке, выявить сопутствующие заболевания, выбрать метод обезболивания. При наличии у больной экстрагенитальной патологии (заболевания сердца, лёгких, гипертоническая болезнь и т.д.) необходима консультация соответствующего специалиста и проведение патогенетической терапии до полной компенсации выявленных нарушений. III-IV степень чистоты мазков из влагалища считают показанием к его санации.
Плановая гистероскопия должна включать следующие мероприятия:
· подготовку кишечника (накануне манипуляции делают очистительную клизму);
· опорожнение мочевого пузыря перед исследованием.
Операцию проводят натощак
Плановую гистероскопию лучше проводить в ранней пролиферативной фазе менструального цикла (оптимально на 5-7-й день менструального цикла), когда эндометрий тонкий и слабо кровоточит. Однако бывают исключения, когда необходимо оценить состояние эндометрия в секреторную фазу менструального цикла. В этих случаях гистероскопию проводят за 3-5 дней до менструации. Состояние стенок матки можно оценить при контрольной гистероскопии, после удаления слизистой оболочки.
У пациенток перименопаузального и постменопаузального периода, а также в экстренных ситуациях, при кровотечении, время проведения гистероскопии не имеет принципиального значения.
Методика гистероскопии
В норме полость матки представляет собой сомкнутую щель небольших размеров. Для полноценной визуализации полости матки необходимо расширить её с помощью какой-либо среды. В зависимости от используемой среды для расширения полости матки различают газовую и жидкостную гистероскопию.
Применение газовой среды целесообразно при проведении диагностической гистероскопии и при отсутствии кровяных выделений. В качестве расширяющей среды используют углекислый газ.
Большинство хирургов предпочитают жидкостную гистероскопию. При достаточно чёткой видимости жидкостная гистероскопия позволяет легко контролировать процесс гистероскопических операций.
Для расширения полости матки используют высоко и низкомолекулярные жидкости. Основные расширяющие среды в современной гистероскопии: 0,9% раствор натрия хлорида, раствор Лактат Рингера по Хартману, 5%раствор глюкозы, 1,5% раствор глицина.
Независимо от вида проводимой гистероскопии и используемой среды для расширения полости матки, пациентку размещают на гинекологическом кресле. Наружные половые органы и влагалище обрабатывают 5% раствором йода или спиртом. Гистероскопии предшествует бимануальное исследование для определения расположения матки, её величины. Шейку матки фиксируют пулевыми щипцами за переднюю губу, что позволяет подтянуть её и выровнять направление цервикального канала, определить длину полости матки. Это также необходимо для расширения цервикального канала расширителями Гегара.
После извлечения расширителя в полость матки вводят корпус гистероскопа без оптической трубки. Через канал корпуса в полость матки вводят 40-50 мл изотонического раствора хлорида натрия (для промывания полости матки от крови), который затем с помощью отсоса удаляют. К оптической трубке гистероскопа подключают световод, оптическую систему фиксируют к корпусу гистероскопа. К одному из вентилей в корпусе присоединяют трубку, по которой поступает углекислый газ из гистерофлятора со скоростью 50-60 мл/мин, при этом давление в полости матки не должно превышать 40-50 мм рт. ст.
Телескоп помещают в корпус гистероскопа и фиксируют запирающим замком. К нему подсоединяют гибкий световод от источника освещения, проводник со средой для расширения полости матки и видеокамеру. Перед введением гистероскопа в полость матки проверяют подачу среды для расширения полости матки, включают источник света и фокусируют камеру.
Гистероскоп вводят в цервикальный канал и под контролем зрения постепенно продвигают в полость матки. Вначале необходимо выждать пока полость матки достаточно не расширится, чтобы произвести её осмотр. Ориентирами в полости матки считают устья маточных труб.
Поочерёдно тщательно осматривают все стенки матки, область устьев маточных труб и, на выходе, цервикальный канал. При осмотре необходимо обращать внимание на цвет и толщину эндометрия, его соответствие дню менструального цикла, форму и величину полости матки, наличие тех или иных патологических образований и включений, рельеф стенок, состояние устьев маточных труб. При обнаружении очаговой патологии эндометрия берут прицельную биопсию эндометрия с помощью биопсийных щипцов, проведённых через операционный канал гистероскопа. При отсутствии очаговой патологии телескоп удаляют из полости матки и производят раздельное диагностическое выскабливание слизистой оболочки матки. Кюретаж может быть и вакуумным.
Нормальная гистероскопическая картина
Фаза пролиферации
Гистероскопическая картина эндометрия в фазе пролиферации зависит от дня менструального цикла. В фазе ранней пролиферации (до 7-го дня менструального цикла) эндометрий тонкий, ровный, бледно-розового цвета, на отдельных участках просвечивают мелкие кровоизлияния, видны единичные неотторгнувшиеся участки эндометрия бледно-розового цвета. Устья маточных труб легко осмотреть с помощью телескопа с углом обзора 30 градусов или при его поворачивании. При приближении телескопа к устьям маточных изображение увеличивается. Поскольку давление на устья возрастает, и они то открываются, то закрываются.
У молодых пациенток дно матки как бы вдаётся в её полость (выбухает), также видны углубления в области углов матки. Это часто ошибочно расценивают как седловидную или двурогую матку, хотя это вариант нормы. На самом деле при двурогой матке перегородка обычно опущена низко, а иногда она доходит до области внутреннего зева и, если телескоп сразу же проходит в ту или другую сторону от перегородки, диагноз может быть ошибочным.
Постепенно (начиная с 9-10-го дня менструального цикла) происходит утолщение эндометрия, он становится более сочным, бледно-розового цвета, сосуды не видны. В фазу поздней пролиферации эндометрий на отдельных участках выявляют в виде утолщённых складок. Можно осмотреть устья маточных труб.
Важно отметить, что при нормальном менструальном цикле, в фазе пролиферации эндометрий может иметь различную толщину в зависимости от локализации: более толстый в дне матки и по задней стенке и менее толстый по передней стенке и в нижней трети полости матки.
Фаза секреции
Эндометрий сочный, отёчный, утолщён с образованием складок, особенно в верхней трети тела матки. Нередко складки приобретают полиповидную форму, цвет эндометрия бывает желтоватым. За 2-3 дня до менструации эндометрий приобретает красноватый оттенок. Из-за выраженного утолщения и складчатости эндометрия устья маточных труб не всегда возможно увидеть. В этой фазе эндометрий легко можно повредить расширителями Гегара или телескопом, это может вызвать кровотечения из эндометрия. Накануне менструации эндометрий может быть ошибочно принят за патологию (полиповидную гиперплазию). В связи с этим время проведения гистероскопии (фазу менструального цикла) считают очень существенным, и оно должно быть зафиксировано для патоморфолога.
Фаза менструации
В первые 2-3 дня менструации полость матки выполнена большим количеством обрывков эндометрия от бледнорозового до тёмнобагрового цвета, особенно в их много в верхней трети. В нижней и средней трети эндометрий тонкий, бледнорозового цвета с мелкоточечными кровоизлияниями и участками старых кровоизлияний. При полноценном менструальном цикле уже ко 2-му дню менструации происходит почти полное отторжение слизистой оболочки матки, лишь на отдельных участках, как правило, в дне матки выявляют мелкие обрывки слизистой оболочки
Эндоцервикс
Цервикальный канал имеет веретенообразную форму, соединяясь через наружный зев с влагалищем, а через внутренний зев -- с полостью матки. Внутренний зев имеет хорошо выраженное мышечное кольцо. Слизистая оболочка цервикального канала состоит в основном из кубического эпителия, который проникает в строму, образуя глубокие и разветвлённые трубчатые железы. На поверхности слизистой оболочки видны глубокие щели, бороздки. В постменопаузе эта складчатость исчезает, поверхность становится более гладкой. Можно увидеть фиброзные волокна, иногда синехии белесоватого цвет. Также выявляют кисты небольших размеров (наботовы кисты) с белесоватой прозрачной стенкой, слизистым содержимым, голубовато-сероватого цвета. Слизистая оболочка цервикального канала иногда бывает представлена мелкими полиповидными разрастаниями. Одиночные полипы цервикального канала видны чётко. Необходимо определить место расположения ножки полипа для прицельного и полного её иссечения.
Цервикальный канал необходимо проходить телескопом с особой осторожностью под контролем зрения, во избежание его травмирования и образования ложного хода.
4. Осложнения:
Осложнения можно разделить на следующие группы:
2. Осложнения, вызванные средой для расширения полости матки;
Анестезиологические. Чаще всего возникают аллергические реакции на вводимые анестетики, вплоть до развития анафилактического шока. В связи с этим перед операцией необходимо полное обследование пациенток. Необходим тщательный сбор анамнеза, особенно в отношении непереносимости ЛС. Во время операции возможны и любые другие анестезиологические осложнения, поэтому операционная, где проводят гистероскопию, должна быть полностью оснащена для оказания необходимой помощи. Желательно проводить операцию при постоянном мониторировании пульса и давления. Анестезиолог в ходе операции вправе решить вопрос о досрочном прекращении процедуры.
Осложнения, вызванные средой для расширения полости матки: При использовании углекислого газа возможны следующие осложнения:
1. сердечные аритмии вследствие метаболического ацидоза;
2. газовая эмболия, которая может привести к смертельному исходу.
Названные осложнения лечат анестезиологи. Успех лечения зависит от времени диагностирования осложнения и раннего начала коррекции. В связи с этим операционная должна быть оснащена всем необходимым для проведения реанимационных мероприятий.
Профилактическими мерами для предотвращения этих грозных осложнений считают:
1. соблюдение рекомендуемых параметров скорости подачи газа (50-60 мл/мин)и давления в полости матки (40- 50 мм рт.ст.);
2. для подачи газа в полость матки допустимо использовать только приборы, приспособленные для гистероскопии (гистерофлятор).
При использовании жидкостей возникают различные проблемы в зависимости от абсорбированного количества. Наиболее грозным осложнением считают жидкостную перегрузку сосудистого русла, которая проявляется гиперволемией, гипонатриемией, отёком лёгких. Риск гипонатриемии связан с применением растворовдиэлектриков, используемых для электрохирургических вмешательств. При жидкостной перегрузке сосудистого русла вводят диуретики, проводят ингаляции кислородом, вводят сердечные препараты. Гипонатриемию лечат внутривенным введением диуретиков и гипертонического раствора. При этом обязательно необходимо контролировать уровень электролитов в крови.
Хирургические осложнения послеоперационном периоде.
К интраоперационным осложнениям относят:
1. перфорацию матки;
В послеоперационном периоде наиболее часто наблюдают следующие осложнения:
1. кровотечение послеоперационного периода;
2. инфекционные осложнения;
3. образование внутриматочных синехий;
Список литературы
1. Кулаков В.И., Адамян Л.В. Эндоскопия в гинекологии. -- М.: Медицина, 2000.
2. Руководство к практическим занятиям по гинекологии; под ред. проф. Ю.В. Цвелёва и д.м.н. В.Г. Абашина; Санкт-Петербург, Фолиант, 2007г.
5. Гинекология - национальное руководство под ред. В.И. Кулакова, Г.М. Савельевой, И.Б. Манухина 2009 г.
В современной гинекологической практике существует много методов обследования женщин с целью диагностики тех или иных заболеваний. Одним из самых эффективных является гистероскопия матки, когда пациентку обследуют с помощью специального медицинского прибора – гистероскопа. Благодаря ему врач может увидеть полость матки изнутри и поставить точный диагноз. Давайте разберемся, как делают гистероскопию матки.
Что такое гистероскопия матки и какие типы бывают
Современная гистероскопия бывает диагностической и лечебной. Исследователи считают, что из всех инструментальных обследований этот метод более информативен и эффективен для лечения любых патологий матки. Осмотр маточной полости с помощью гистероскопа позволяет не только обнаружить проблему, но и произвести в пределах матки хирургическое вмешательство, если это необходимо.
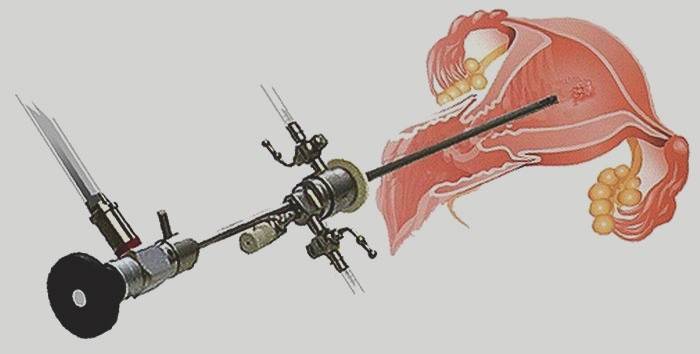
Диагностическая или офисная гистероскопия проводится амбулаторно для диагностики или подтверждения диагноза. Процедура занимает от 5 до 25 минут, а для ее проведения пациентке нет необходимости ложиться в больницу. Как правило, вся процедура записывается на видео, чтобы впоследствии была возможность просмотреть материал повторно. При диагностике гистероскопом целостность тканей полости матки не нарушается. Офисная диагностическая процедура проводится без использования наркоза, иногда под местным обезболиванием.
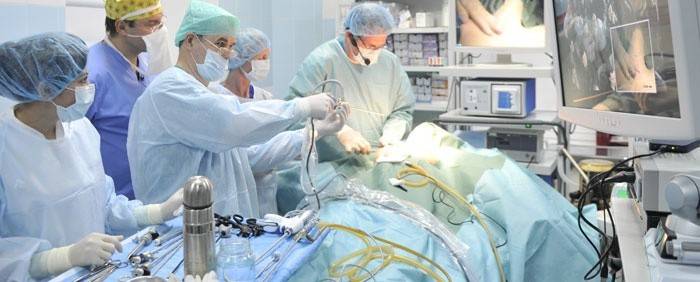
Хирургическая гистероскопия – это внутриматочное оперативное вмешательство, когда нарушается целостность ткани. Условием ее выполнения является растяжение полости матки в целях создания возможности тщательно осмотреть стенки. Хирургическая гистероскопия матки делится на газовую и жидкую, в зависимости от метода применения растяжения полости. А разница во времени осуществления процедуры предполагает разделение на послеоперационную, интраоперационную, дооперационную, срочную, экстренную, плановую. Проводится операция под кратковременным общим наркозом.
Показания к выполнению гистероскопии
Гистероскопия маточной полости проводится в следующих случаях:
- Если женщина не может выносить беременность и нет возможности иным способом выявить причину.
- При аномалии матки.
- Для контроля после родов и извлечения остатков плодного яйца.
- При подозрении на эндометриоз.
- При нарушении у женщин детородного возраста менструального цикла.
- При подозрение на узлы миомы.
- При патология эндометрия.
- При подозрение на рак.
- Перед ЭКО.
- Для определения непроходимости маточных труб.
- При кровотечении при менопаузе.
- Для удаления внутриматочных контрацептивов.
Однако существуют и противопоказания для данной процедуры:
- инфекционные заболевания;
- беременность;
- стеноз шейки матки;
- воспалительные процессы;
- маточное кровотечение.
Подготовка к операции и необходимые анализы
Прежде чем делать операцию, врач направляет пациентку на обследование и рассказывает, как подготовиться к гистероскопии матки. Итак, перед процедурой нужно сдать следующие анализы:
- реакция Вассермана;
- общие анализы мочи/крови;
- бактериоскопическое исследование влагалищных выделений;
- исследование на ВИЧ-инфекцию.
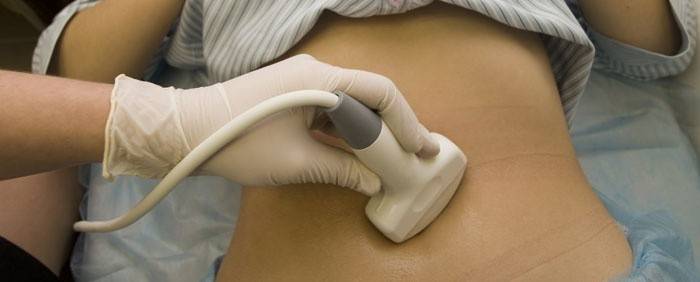
Обследование включает УЗИ малого таза, флюорографию, ЭКГ, общий осмотр терапевта. Анализы перед гистероскопией матки и другие результаты обследований нужны врачу для ориентации тактики выбора жидкости для манипуляции, препарата для наркоза и ведения периода восстановления после операции. Накануне процедуры пациентке должна быть сделана очистительная клизма, а непосредственно перед операцией она должна помочиться. Также в этот день женщине нельзя ничего пить и есть, что является обязательным условием для всех наркозных препаратов.
- Боли внизу живота у мужчин: заболевания мочеполовой системы
- Что можно есть кормящей маме после родов
- Менингиома головного мозга
Где и как проводится гистероскопия матки
Большинство гинекологических отделений в больницах имеют возможность осуществлять диагностику или хирургическое вмешательство с помощью гистероскопа. Можно найти через интернет многочисленные клинико-диагностические центры, в которых проводится гистероскопия матки, и прочитать отзывы о профессионализме врачей. После того, как выбор клиники сделан, нужно дождаться промежутка между 7 и 10 днем менструального цикла, так как в эти дни в полости матки созданы идеальные условия для видимости эндометрия.

Важной особенностью данной манипуляции является то, что врач не производит ни одного разреза – введение инструментов осуществляется через влагалище пациентки. Перед началом операции спиртовым раствором обрабатываются наружные половые органы, внутренняя поверхность бедер. Затем при помощи вагинальных зеркал обнажается шейка, обрабатывается спиртом. После вводится зонд, который отмеряет длину полости матки, а затем внедряются расширители Гегера, осуществляющие постепенное раскрытие цервикального канала для свободного оттока жидкости, когда матка начнет кровить.
Через цервикальный канал вводится гистероскоп, соединенный с источником света, видеокамерой, системой подачи жидкости. Многократное увеличение матки на мониторе дает врачу возможность безошибочно провести оперативное лечение, включающее в себя выскабливание, удаление полипов или другие необходимые процедуры. После окончания операции гистероскоп выводится из полости, а закрытие шейки матки происходит самопроизвольно. Подробнее об этой операции смотрите в видео:
Восстановление после гистероскопии
Послеоперационный период предполагает нахождение пациентки в условиях стационара от двух часов до четырех дней, в зависимости от сложности оперативного вмешательства. После перенесенной операции женщине рекомендуется щадящий режим, исключение половой жизни, усиленные физические нагрузки. Запрещается принимать ванну, пока не закончится следующее менструальное кровотечение, которое должно наступить без задержки. В течение 3-5 дней после гистероскопии матки у пациентки могут наблюдаться незначительные кровяные выделения.
- Повязка спицами на голову
- Пирожки в духовке: рецепты
- Цвет волос молочный шоколад
Осложнения и последствия после операции
Последствия гистероскопии полностью зависят от физиологических особенностей организма пациентки, но осложнения, как правило, не протекают более 5 дней. В этот период наблюдается метеоризм в желудочно-кишечном тракте, который вызван попаданием газа, влияющего на внутренние органы, а еще выделение сукровицы в паре со спазмами, напоминающими менструальные боли.
После проведения диагностической гистероскопии выделения из матки незначительны. Если был проведен медицинский аборт, то будут наблюдаться в первые сути мажущие выделения, а в следующие 3-5 дней – желтые или сукровичные. После удаления фиброматозного узла или полипа эндометрия кровянистые выделение тоже незначительны, если нет осложнений, в противном случае маточное кровотечение может быть обильным.
В этом случае врачи назначают повторное хирургическое вмешательство, кровоостанавливающие препараты или лекарства, сокращающие матку. Если после гистероскопии матки у пациентки наблюдаются кровянисто-гнойные выделения, которые сопровождаются повышением температуры, то это значит, что у женщины после процедуры развилось воспаление, требующее незамедлительного лечения.

Реабилитация после гистероскопии матки длится у пациентки максимум 10 дней, в течение которых она ощущает боли ноюще-тянущего характера. Они локализованы в пояснично-крестцовой области или нижней части живота, бывают умеренной или слабой интенсивности. Если боли после оперативного вмешательства сильно беспокоят, то врачи назначают прием лекарственных препаратов из группы нестероидных, которые купируют острую боль. Если болезненность низа живота в течение 10 дней не проходит, то нужно обратиться к врачу – это развился воспалительный процесс.
Противопоказания к проведению операции
Гистероскопическое исследование маточной полости считаются самой безопасной операцией в микрохирургии, но и у нее существует целый ряд противопоказаний. В первую очередь это касается своевременности и техники проведения хирургической операции. Несвоевременность может стать причиной многих серьезных осложнений. Например, наличие в матке у пациентки раковой опухоли является противопоказанием против гистероскопического исследования, ведь оно может только навредить женщине.
Развивающаяся беременность тоже не допускает подобного вмешательства, ведь гистероскоп вводится глубоко в полость матки и может навредить плоду или даже прервать беременность. К факторам риска относятся пациентки с инфекционными и воспалительными заболеваниями, и девушки, не желающие терять девственность или не достигшие детородного возраста (15-16 лет).
Сколько примерно стоит гистероскопия матки
Цена на проведение гистероскопии маточной полости зависит от уровня сложности проводимой процедуры, квалификации врача, качества используемого оборудования. Например, диагностика в среднестатистической больнице может обойтись в 4-6 тысяч рублей, а оперативное вмешательство (когда удаляют полипы или выскабливают полость матки) обойдется женщине в сумму от 15 до 30 тысяч рублей. Гистероскопия в условиях стационара тоже обойдется дороже, но она имеет свои плюсы: пациентка будет круглосуточно находиться под наблюдением врача.
Отзывы
Наталия, 28 лет, Тольятти Обратилась к врачу по поводу болей внизу живота, после УЗИ поставили диагноз полип эндометрия. После нескольких курсов лечения антибиотиками новообразование никуда не исчезло и не уменьшилось. Врач предложила гистероскопию. Процедура заняла 10 минут, а через 2 часа я была уже дома. Очень довольна, что согласилась, ведь быстро избавилась от полипа без осложнений.
Александра, 32 года, Нижний Новгород После родов у меня изменился менструальный цикл и каждые месячные начинались с большого количества выделений. Мне назначили диагностическое выскабливание и направили на гистероскопию. После нескольких анализов мне ввели внутривенно наркоз и провели выскабливание, после чего сильные кровотечения у меня прекратились.
Екатерина, 35 лет, Калининград Мне гистероскопия матки была назначена для уточнения диагноза. Проводилась она по медицинскому полису бесплатно, поэтому ждала я ее по очереди 2 недели. В назначенное время меня привели в операционную, ввели анестезию и я отключилась, а пришла в себя уже в палате. Спустя полчаса мне выдали подтверждение диагноза, и я отправилась домой, не чувствуя никакой слабости.
Контрастная рентгенодиагностика опухолей внутренних половых органов у женщин имеет большое практическое значение. Чаще всего приходится проводить дифференциальную диагностику между фибромиомой матки, полипом и раком тела матки. Гистерография оказывает особенно большую помощь при миомах матки.
Увеличение полости матки, гипотония и деформация полости, нередко с выраженным дефектом наполнения в цолости матки, дают ясное представление о миоме матки.
Субсерозные миомы мацки мало или совсем не изменяют полости матки и рентгенологически не определяются. Для интерстициальной миомы характерно увеличение полости матки. Последняя теряет свою треугольную форму и часто представляется асимметричной. Интерстициальная миома с центрипетальным ростом и при расположении в дне матки может дать тень контрастной жидкости, напоминающую блюдце или чашку (см. рис. 82).
При субмукозной опухоли контрастная тень полости матки принимает весьма разнообразные формы: опухоль, исходящая из дна матки, дает дефект наполнения, напоминающий тюльпан (см. рис. 83, 84); опухоль, растущая из боковых стенок, часто как бы сплющивает полость матки, придавая ей причудливую форму (см, рис. 85, 86). Субмукозная миома, расположенная на задней или передней стенке, дает круглый дефект наполнения, окруженный контрастной жидкостью в виде кольца (см. рис. 87).
Давая рентгенологическое заключение о субмукозной миоме матки, необходимо указать величину опухоли и по возможности ширину основания, что даст возможность выбрать правильный метод лечения.
Нередко встречаются обызвествленные миомы матки, которые на снимке таза (без введения к 1 . Несмотря на то что мы не дщяемся сторонниками проведения гистерографии при подозрении на рак тела матки, все же в некоторых случаях это заболевание может бытц случайно обнаружено даже у молодых женщин (см. рис, 106).
При раке тела матки контуры полости на рентгенограмме как бы разлохмачены (см. рис. 102) или изъедены (см. рис. 103, 104), дефекты наполнения в самой полости матки бывают нередко множественными и мелкокалиберными (см. рис. 100, 101). В редких случаях при гистерографии рак тела матки можно принять за субмукозную миому (см. рис. 109). Для правильной диагностики в таких случаях следует использовать другие методы.
Не надо забывать, что основным методом диагностики рака тела матки остается диагностическое выскабливание. На основании только рентгенологической картины рака матки нельзя подвергать больную оцерации.
1 Не имея опыта, мы использовали материалы атласа Дальзаса и Гарсия-Кальдерон (ВаЕасе и Слагсіа-СаМегоп), из которого заимствовали ряд фоторентгенограмм, характерных для рака тела матки, а также фоторентгенограммы с осложнениями - перфорации матки, которые во всех приведенных ими случаях произошли при злокачественных опухолях в матке.

Рис. 82. Больная 48 лет. Менометроррагия 6 месяцев. Интерстициальная миома с центрипитальным ростом, расположенная в дне матки. Полость тела матки неправильной формы, увеличена в поперечном размере (пальпаторно матка увеличена, как при 13-14-недельной беременности). Обе трубы заполнены контрастной жидкостью.

Рис. 83. Больная 45 лет. Менометроррагия 4У2 месяца. Два субмукоз-еых миоматознь^х узла, исходящих из дна матки. Пальпаторно: матка увеличена до 10-11-недельной беременности.

Рис. 84. Больная 51 года. Метроррагия. Субмукозный миоматозный узел, исходящий из дна матки. Обе трубы заполнены контрастной жидкостью.

Рис. 85. Больная 47 лет. Мрнометроррашя. Субмукозный узел, исходящий из правой стенки матки.

Рис. 86. Больная 43 лет. Менометроррагия 4 месяца. Субмукозный миоматозный узел заполняет собой почти всю полость матки (исходит из левой половины дна матки).

Рис. 87. Больная 39 лет. Менометроррагия 6 месяцев. Дефект наполнения окружен контрастной жидкостью в виде кольца. Контуры дефекта наполнения гладкие. Субмукозная миома исходит из задней стенки матки (на удаленном препарате узел исходил из задней стенки).

Рис. 88. Субмукозная миома. Дефект наполнения в нижней половине полости тела матки.

Рис. 89. Больная 42 лет. Метроррагия в течение 472 месяцев. Пальпа-торно матка увеличена, как при 11-12-недельной беременности. В полости тела матки имеется большой дефект наполнения с неровными контурами. Операция - надвлагалищная ампутация матки. Субмукозная миома исходила из задней стенки матки.

Рис. 90. Больная 58 лет. Метроррагия. Гистеросальпинго-графический диагноз: карцинома т.ела матки.
Гистологический диагноз: фибромиома тела матки (из атласа
J. Dalsace und Garcia-Calderon).

Рис. 91. Больная 68 лет. Менопауза 19 лет. Клинический диагноз: рак яичников. Обзорный снимок малого таза без введения контрастного вещества. На снимке видна тень неправильной формы размерами 10X12 см, густо инкрустирована известью.
Рентгенологический диагноз: обызвествленная миома (в 35-летнем возрасте была диагностирована миома; к гинекологу с тех пор не обращалась).

Рис. 92. Больная 70 лет. Менопауза 20 лет. Беременностей не было. В 45-летнем возрасте была обнаружена фибромиома матки размером с 12-недельную беременную матку. В 56-летнем возрасте тело матки было увеличено, как при 7-8-недельной беременности. С тех пор к гинекологу не обращалась. При профилактическом осмотре была обнаружена массивная, плотная, бугристая неподвижная опухоль, выполняющая почти весь малый таз. Клинический диагноз: двусторонний рак яичников.
Обзорный снимок без введения контрастного вещества в полость матки. В центре малого таза участки извести густо расположены, справа они расположены редко.
Рентгенологический диагноз: обызвествленная миома.

Рис. 93. Больная 28 лет. Virgo mtacta. Вторичная аменорея. Паль-паторно: слева в области придатков плотная опухоль каменистой консистенции.
Рентгенография малого таза без введения контрастного вещества в полость матки.
Рентгенологический диагноз: сплошное обызвествление левого яичника.

Рис. 94. Больная 43 лет. Меноррагия по 8-10 дней. В полости тела* матки - два небольших дефекта наполнения: один - овальной формы* другой - четырехугольной.
Рентгенологический диагноз: полипы слизистой матки.

Рис. 95. Больная 39 лет. Меноррагия. В полости тела матки два небольших дефекта наполнения с неровными контурами.
Рентгенологический диагноз: полипы слизистой матки.

Рис. 96. Больная 37 дет. Первичное бесплодие. В полости тела матки видно два маленьких дефекта наполнения круглой формы с ровными контурами.
Рентгенологический диагноз: пузыри воздуха.

Рис. 97. Больная 65 лет. Менопауза с 55 лет, Метроррагия. Гистеросальпингографический диагноз: карцинома тела матки.
Гистологический диагноз: фиброзный полип (из атласа J. Daldaee und Garcia - Calderon).

Рис, 98. Больная 61 года. Метроррагия.
Гистологический диагноз: богатый сосудами полип (из атласа J. Dal-sace und Garcia - Calderon).

Рис. 99. Больная 69 лет. Метроррагия.
Гист ер осальц ицгогр а фи я : полость тела матки деформирована с зазубренными контурами, дефектами наполнения. Диагноз: карцинома тела матки.
Гистологический диагноз: железистая гиперплазия, полипы слизистой тела матки (из атласа J. Dalsace und Garcia - Calderon).

Рис, 100. Больная 42 лет. Меноррагия, позднее метроррагия. Гистеросальпингография: в области цервикального канала и тела матки виден ряд мелких дефектов наполнения. Операция.
Гистологический диагноз: рак шейки и тела матки (из атласа J. Dal-saice und Garcia - Calderon).
Рентгенологическую картину можно спутать с полипозом слизистой матки.

Рис. 101. Больная 50 лет. Метроррагия.
Гистеросальпингография: в полости тела матки виден ряд мелких дефектов наполнения (рентгенологическая картина почти та же, что и на рис. 100).
Выскабливание слизистой тела матки. Гистологический диагноз: гипертрофический метрит (из атласа J. Dalsace und Garcia - Calderon).

Рис. 102. Больная 60 лет. Метроррагия 2 года. Гистеросальпингография: контуры тела матки разлохмачены. Типичная картина рака тела матки (из атласа J. Dalsace und Garcia - Calderon).

Риє. 103. Больная 62 лет. Менопауза 7 лет. Метроррагия 4 месяца. Гистеросальпингография: контуры полости тела матки неровные, как бы изъеденные. В самой полости мелкие дефекты наполнения. Контрастное вещество (липиодол) проникло в сосуды. Осложнений не было.
Рентгенологический диагноз: рак тела матки. Произведена операция. Диагноз подтвердился (из атласа J. Dais а се und Garcia - Calderon).

Рис. 104. Больная 60 лет. Метро ррагия 6 месяцев. Гистеросальпингография: правый контур матки как бы изъеденный. Типичная картина рака тела матки (из атласа J. Dalsace und Garcia - Calderon).

Рис. 105. Карцинома тела матки. Через левую трубу контрастная жидкость проникла в свободную брюшную полость (из атласа J. Dalsace und Garcia - Calderon).

Рис. 106а. Больная 37 лет. Первичное бесплодие. Метроррагия. Гистерография показала картину рака.
В соскобе слизистой тела матки элементов рака не обнаружено.

Рис. 1066. Та же больная.
Кровотечение из матки продолжается. Через 3 месяца произведена вторая гистеро-сальпингография.
Рентгенологический диагноз: карцинома тела матки. Вторичное выскабливание слизистой тела матки.
Гистологический диагноз: полипоз слизистой матки.
Рис. 106в. Та же больнаи. Кровотечение из матки продолжается. Произведена третья гистеросальпингография.
Рентгенологический диагноз: карцинома тела матки. Третье выскабливание слизи-зистой тела матки. Гистологическое исследование: карцинома тела матки. Произведена операция, Диагноз рака тела матки подтвердился. Раковый процесс находился в правом углу матки (случай Dr Olof Norman).

а - рентгенологическая картина рака тела матки; контуры матки как бы изъеденные; дефект наполнения в правом углу матки; б - рентгенологическая картина через 5 недель после лечения радием; в - через 8 недель после лечения радием

Рис. 108. Больная 65 лет. Трое родов. Менопауза с 56 лет. Метрор-рагин 3 года. Типичная картина карциномы тела матки. Смерть через 3 месяца после гистеросальпингографии (из атласа J. Dais асе und Carcia - Calderon).

Рис. 109, Больная 65 лет. Метроррагия. Потость тела матки выглядит, как при субмукозной миоме (большой дефект наполнения). Экстирпация матки.
Диагноз: карцинома тела матки (из атласа J. Dalsace und Garcia - Calderon).

Рис. 110. Рак шейки и нижнего отдела тела матки. Контрастная жидкость проникла в сосуды (из атласа J. Dalsace und Garcia - Calderon).
Читайте также:

