Гинекологические заболевания и рак молочной железы

Гинекологические заболевания у женщин бывают до и после менопаузы. Пациентки с раком молочной железы нуждаются в особом подходе к лечению гинекологических заболеваний, сопряженном с определенными ограничениями из-за особого риска вследствие наличия онкозаболевания груди.
Предменструальный синдром (ПМС) наиболее распространен на третьем десятке жизни, в большинстве случаях поддается лечению. Во многих случаях лечение включает гормональные средства, противопоказанные больным раком груди.
Встречаются довольно часто, причем их распространенность возрастает с возрастом, особенно до наступления менопаузы. У больных раком груди, в особенности у тех, кто лечится тамоксифеном, это явление более распространено из-за прямого воздействия препарата на гормоны яичников и репродуктивной системы. В результате часто возникают функциональные кисты яичников, вызывающие высокий уровень эстрогена. Поэтому эти женщины должны находиться под постоянным наблюдением гинеколога, регулярно проходить анализы на гормональные показатели и УЗИ влагалищным путем. В случае появления кист яичников, а также при высоком уровне астрогена, можно использовать инъекции, временно парализующие яичники, и тогда все эти симптомы исчезают. У некоторых женщин первоначальное лечение рака молочной железы включает в себя комбинацию тамоксифена с инъекцией, подавляющей функциональность яичников до двух лет. Эта процедура приводит к появлению симптомов менопаузы.
Для женщин, страдающих раком молочной железы, пользование противозачаточными таблетками должно быть ограничено. Для эффективной контрацепции этим женщинам рекомендуется использовать внутриматочную спираль. Можно также использовать внутриматочную спираль с прогестероном (мирена).Гормональное влияние на организм при этом крайне незначительно. В определенных случаях предлагается перевязка маточных труб. Местная контрацепция (например, презервативы) менее эффективна.
В большинстве случаев при онкологии груди беременность нежелательна, рекомендуется подождать с беременностью как минимум два года после постановки диагноза. Предположительно, сама по себе беременность безвредна для заболевания груди, также как заболевание груди не представляет опасности для беременности. Во время беременности и грудного вскармливания нельзя получать антиретровирусную терапию рака молочной железы.
Лечение бесплодия при раке груди не желательно, так как при лечении вырабатывается очень высокий уровень гормона эстрогена, который может вызвать раздражение клетчатки молочной железы. Стимуляция овуляции возможна с помощью тамоксифена.
Химиотерапия часто приводит к разрушению яичников. В некоторых случаях разрушение яичников необратимо. Можно удалить и заморозить яичник в надежде на его трансплантацию в будущем. Однако, эта процедура все еще является экспериментальной. В некоторых случаях можно произвести экстракорпоральное оплодотворение (пробирочное зачатие) до начала химиотерапии. Эмбрионы замораживаются до тех пор, пока женщине можно будет беременеть, и тогда эти эмбрионы внедряют в матку. Наиболее доступным лечением являются инъекции для подавления функции яичников на протяжении всего периода химиотерапии. Подобная профилактика эффективна примерно у 50% женщин.
Менопауза наступает вследствие то, что яичники перестают вырабатывать женские гормоны эстроген и прогестерон. В результате у женщины прекращается менструальный цикл, и она утрачивает свою детородную функцию, в связи с чем в ее организме происходят соответствующие изменения. У большинства женщин менопауза наступает в возрасте около пятидесяти лет, у женщин, проходящих лечение химиотерапией, менопауза обычно наступает в более раннем возрасте.
Приливы – один из симптомов менопаузы, часто сопровождаются потоотделением и ускоренным сердцебиением. 50-80% женщин ощущают внезапно нарастающие волны жара в области груди, шеи, лица, рук, сопровождающиеся потливостью, учащенным сердцебиением и румянцем. Эти приступы длятся до 3 минут. Приливы не опасны, и их частота сугубо индивидуальна. Женщины, больные онкологией груди, проходят антигормональное лечение, и обычно больше страдают от приливов. Наиболее эффективным средством против приливов является гормональная терапия, включающая эстроген и прогестерон. Данное лечение не рекомендуется больным раком груди, несмотря на то, что исследования показали, что гормональное лечение не приводит к обострению онкологии молочной железы и поэтому в определенных случаях это лечение применяется.
Как бы то ни было, гормональную терапию не совмещают с антигормональной терапией, применяемой для лечения онкологии молочной железы. Важно отметить, что в свете последних исследований гормональную терапию в период менопаузы рекомендуется давать малыми дозами в течение кратчайшего периода. Примерно в половине случаев эффективны такие препараты как прозак, сероксат и эффексор в малых дозах. Хлонирит также помогает в определенных случаях. Действие дополнительного препарата – ливиал – до сих пор не подтверждено как безопасное при раке груди. Иногда можно пользоваться препаратом с прогестероном. В любом случае перед началом лечения необходимо проконсультироваться с лечащим онкологом.
Для ослабления приливов рекомендуется носить одежду из хлопка, а не из синтетических тканей. Рекомендуется сократить потребление животных жиров, сахара и соли, увеличить потребление свежих фруктов и овощей. Желательно также не употреблять горячих напитков, алкоголь, острую пищу, не курить . Женщины, ведущие активный образ жизни и регулярно занимающиеся физическими упражнениями, меньше страдают от приливов и волн жара. Вместе с тем, нерегулярные физические нагрузки и нервное напряжение могут спровоцировать приступы приливов.
Все эти явления можно успешно лечить с помощью альтернативных гормональных препаратов.
Можно пользоваться кремом во время полового акта. В определенных случаях можно локально использовать крем с гормональными добавками.
Морщины на лице появляются вследствие утраты гибкости подкожных тканей, подкожного жира и коллагена в коже. Тенденция к развитию морщин является наследственной.
Происходит из-за снижения уровня эстрогена и, в особенности, прогестерона. В таких случаях можно прибегнуть к альтернативным гормональным препаратам и либиалу. Вместе с тем наиболее эффективным методом лечения является локальное применение крема, содержащего небольшое количество тестостерона, перед половым актом.
Это явление можно лечить с помощью физических упражнений по укреплению мышц малого таза, а также с помощью введения специального кольца во влагалище. Применяются также лекарственные препараты и хирургическое вмешательство.
Происходит в результате ухудшения переваривания пищи и снижения эффективности сжигания калорий, а также вследствие малоподвижного образа жизни. В большинстве случаев могут помочь подбор подходящей диеты и физических упражнений.
С возрастом наступает снижение плотности костной ткани. Это явление усиливается во время менопаузы. Поэтому остеопороз чаще встречается у женщин преклонного возраста, у каждой четвертой женщины старше 60 лет. Во время менопаузы прекращается выработка женских гормонов, особенно эстрогенов, и тем самым нарушается баланс между процессом строения кости и процессом ее разрушения. В результате наступает потеря костной массы, снижение плотности и прочности костей. Кости становятся более хрупкими и могут легко ломаются даже при легкой травме, а иногда и без травм. Остеопороз поражает позвоночник, вызывает боли в спине и сгорбленность. На более продвинутых стадиях болезни возможны переломы позвонков, запястья и бедра, вызывающие страдания и приводящие к инвалидности.
Факторы риска развития остеопороза: преждевременное прекращение менструаций, худощавое телосложение, семейная предрасположенность, отсутствие физической активности, недостаточное потребление продуктов, содержащих кальций (например, молочные продукты), чрезмерное употребление кофе и алкоголя, а также лечение с помощью препаратов типа кортизон. У больных раком молочной железы риск заболеть остеопорозом возрастает вследствие принятия лечебных препаратов, противодействующих выработки гормона эстрогена (армидекс и фемара). Развитию остеопороза способствуют также инъекционное лечение золадексом на протяжении длительного периода до наступления менопаузы, и угасание функции яичников в раннем возрасте из-за химиотерапии. Вместе с этим, лечение тамоксифеном снижает риск развития остеопороза.
Уровень остеопороза может быть диагностирован с помощью денситометрии (измерение плотности костной ткани) сканированием костей позвоночника и бедра. Результат до 1,0 говорит о норме, диагноз остеопороза ставится при уровене 2,5 или выше. Для профилактики остеопороза рекомендуется принятие кальция и витамина D. Для лечения остеопороза необходимо принимать препараты, способствующие восстановлению костной структуры (Fosalan). В особых случаях можно принимать препарат Эвиста (Raloxifen), доказано, что этот препарат значительно снижает риск заболевания раком молочной железы у здоровых женщин. В любом случае, рекомендуется обратиться к врачу за получением профессиональной консультации.
Профессор Илан Коэн,
Заведующий клиникой гинекологического наблюдения женщин, болеющих раком груди при гинекологическом отделении МЦ Меир.

- Как возникает рак молочной железы?
- Типы рака молочной железы
- Причины и факторы риска
- Симптомы рака молочной железы
- Самостоятельная диагностика рака груди
- Диагностика
- Стадии рака молочной железы
- Лечение рака молочной железы
- Прогноз при раке молочной железы
Как возникает рак молочной железы?
Рак груди развивается так же, как и любая другая злокачественная опухоль в организме. Одна или несколько клеток железистой ткани в результате произошедшей в них мутации начинают аномально быстро делиться. Из них образуется опухоль, способная прорастать в соседние ткани и создавать вторичные опухолевые очаги — метастазы.
Мутации, которые приводят к РМЖ, бывают наследственными и приобретенными .
Распространенными наследственными генетическими причинами рака молочной железы становятся мутации в генах BRCA1 и BRCA2. Носительницы мутации BRCA1 имеют риск заболеть раком молочной железы 55–65%, а носительницы BRCA2 — 45%. Такие генетические дефекты передаются по наследству от родителей детям, они становятся причиной рака молочной железы примерно в 15% случаев.
Намного чаще опухоль возникает из-за приобретенных мутаций: они возникают в клетках молочной железы и не передаются по наследству. Например, в 20% случаев увеличено количество копий гена, кодирующего HER2 — белок-рецептор, который находится на поверхности клеток и стимулирует их размножение.
Типы рака молочной железы
Злокачественные опухоли груди делятся на два типа: протоковые и железистые. Протоковый рак молочной железы встречается чаще. Он может быть внутриэпителиальным (in situ) и инвазивным. У внутриклеточного протокового рака молочной железы более благоприятный прогноз, он редко дает метастазы и излечивается в 98% случаев. Инвазивный же вариант опухоли склонен к бесконтрольному росту и генерализации процесса.
Железистый рак молочной железы может быть дольковым (инвазивная лобулярная карцинома) или произрастать из других клеток железистой ткани. Для долькового рака нередко характерен мультицентричный рост. Скорость увеличения в размерах и сроки метастазирования форм узлового рака груди зависят от степени дифференцировки опухоли.
Причины и факторы риска
К сожалению, полной информации о причинах возникновения рака молочной железы у ученых пока нет. Существует список факторов риска, влияющих на вероятность появления опухоли, однако у некоторых болезнь диагностируют при отсутствии этих факторов, другие же остаются здоровыми при наличии сразу многих из них. Тем не менее, ученые все же связывают развитие рака груди с определенными обстоятельствами, наиболее часто предваряющими его появление. К ним относятся:
- Возраст. Большинство случаев РМЖ приходятся на женщин в возрасте 55 лет и старше.
- Наследственность. Если РМЖ диагностирован у кого-то из близких родственников, риск повышается вдвое.
- Рак молочной железы в анамнезе.
- Повышенная плотность ткани молочной железы по результатам маммографии.
- Некоторые доброкачественные новообразования в молочной железе.
- Раннее начало менструаций — до 12 лет.
- Поздняя менопауза — после 55 лет.
- Отсутствие детей или поздние (после 35 лет) первые роды.
- Воздействие радиации, например, в ходе лучевой терапии, проводимой для лечения другого типа рака.
- Курение и злоупотребление алкоголем. Если женщина ежедневно потребляет 28–42 г этилового спирта, ее риски повышаются на 20%.
- Лишний вес и низкая физическая активность.
- Использование гормональных препаратов: оральные контрацептивы, заместительная гормональная терапия в постменопаузе.
- Травмы молочных желез.
- Сахарный диабет.
- Работа по графику с ночными сменами.
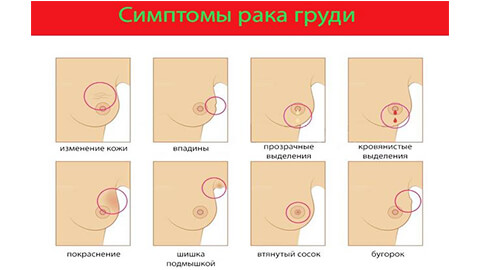
Симптомы рака молочной железы
На ранних стадиях рак молочной железы, как правило, никак клинически не проявляется. Чаще всего опухоль обнаруживается самими больными или выявляется случайно при проведении профилактических исследований.
Пациентки обычно жалуются на наличие пальпируемого образования, выделения из соска. Боль является редким симптомом рака грудной железы, однако болевой синдром может выйти на первый план на этапе генерализации процесса, в особенности при распространении метастазов в кости.
Довольно часто выявляются такие признаки рака груди, как появление асимметрии вследствие изменения размеров пораженной железы. Уменьшение, смещение кверху, деформация и сморщивание молочной железы может наблюдаться при скиррозной (фиброзной) форме опухоли. Напротив, увеличивается грудь на стороне поражения при быстром росте образования или из-за отека, который формируется по причине нарушенного оттока лимфы.
При распространении новообразования в подкожную клетчатку могут наблюдаться изменения кожи. При этом выявляются следующие симптомы рака молочной железы:
Иногда, при распространении опухоли на поверхность кожи могут наблюдаться такие признаки рака груди, как покраснение и изъязвление. Наличие этих симптомов говорит о запущенности процесса.
Изменения соска тоже могут определяться, но только на поздних стадиях. При этом имеют место такие симптомы рака грудной железы, как:
- Симптом Форга — на стороне поражения сосок находится выше, чем на здоровой стороне.
- Симптом Краузе — сосок утолщен, складки ареолы заметно выражены.
Такой признак рака молочной железы, как патологические выделения, является довольно редким, но в ряде случаев может быть единственным симптомом, который выявляется при осмотре. Часто выделения носят кровянистый характер, реже встречаются серозные и гнойные.
Также были выделены особые формы рака груди, которые проявляются типичной симптоматикой. К ним относятся:
- Отечно-инфильтративная форма, для которой характерно увеличение и отечность железы, мраморный цвет кожи, выраженная гиперемия.
- Маститоподобная. Данный вид рака груди проявляется уплотнением пораженной груди, повышением температуры тела.
- Рожистоподобная форма, при которой на коже выявляются очаги (иногда появляются изъязвления), которые внешне напоминают рожистое воспаление.
- Панцирная форма характеризуется наличием множественных узлов, за счет которых происходит сморщивание и деформация железы.
- Рак Педжета — поражает сосок и ареолу. При данной разновидности наблюдают утолщение соска, изменение кожи в виде покраснения и уплотнения, образование корок и чешуек.
Иногда люди, интересуясь по каким признакам можно распознать наличие опухоли молочной железы, по ошибке ищут симптомы рака грудины. Данное название является неверным, так как грудина является центральной плоской костью грудной клетки и даже при метастазировании злокачественного образования груди практически никогда не поражается.
Самостоятельная диагностика рака груди
Самостоятельно проверять грудь на наличие узелков или каких-либо других изменений стоит раз в месяц после менструации. Домашнюю диагностику удобнее всего проводить, принимая ванну или находясь под душем. О любых изменениях, которые удалось обнаружить, стоит как можно быстрее рассказать врачу.
Порядок проведения самообследования молочных желез:
- Разденьтесь выше пояса и встаньте перед зеркалом.
- Поднимите руки вверх и заведите их за голову. Внимательно осмотрите грудь. Повернитесь правым, левым боком.
- Ощупайте молочные железы в положении стоя сложенными указательным, средним и безымянным пальцем. Начинайте с верхней наружной части груди и двигайтесь по часовой стрелке.
- Сожмите сосок двумя пальцами. Проверьте, выделяется ли из него что-нибудь.
- Снова ощупайте молочные железы — теперь в положении лежа.
70% случаев рака молочной железы выявляются пациентами самостоятельно в результате самообследования груди.
Диагностика
Диагностика рака молочной железы начинается с беседы. На этом этапе для врача важно оценить жалобы женщины и выяснить, встречались ли случаи рака молочной железы в её семье, если да — насколько часто. Это помогает заподозрить наследственную форму рака, связанную с мутациями в генах BRCA1, BRCA2, NBS1, CHECK, TP53.
Далее врач осматривает, ощупывает молочные железы, проверяет, нет ли в них узлов и уплотнений, не увеличены ли лимфатические узлы в подмышечной, надключичной и подключичной областях.
После осмотра врач может направить женщину на маммографию — рентгенографию молочной железы. Показаниями к этому исследованию являются: уплотнения в молочной железе, изменения со стороны кожи, выделение крови из соска, а также любые другие симптомы, которые могут указывать на злокачественную опухоль. Также для диагностики рака молочной железы назначают ультразвуковое исследование. Маммография и УЗИ являются взаимодополняющими методами, каждый из них имеет свои преимущества:
Маммография
УЗИ молочных желез
Позволяет обнаружить патологические изменения за 1,5–2 года до появления симптомов.
При кровянистых выделениях из соска можно провести дуктографию — рентгенографию с контрастированием молочных протоков. Это помогает получить дополнительную полезную информацию.
Высокая чувствительность — точная диагностика до 90% случаев рака.
Возможность обнаружить микрокальцинаты до 0,5 мм.
Безопасность — нет воздействия на организм рентгеновскими лучами.
Хорошо подходит при высокой плотности ткани молочной железы, у молодых женщин (до 35–45 лет).
Позволяет отличать кисты (полости с жидкостью) от плотных опухолей.
Позволяет оценить состояние регионарных лимфатических узлов.
Хорошо подходит для контроля положения иглы во время биопсии.
Магнитно-резонансная томография — высокоинформативный метод диагностики злокачественных опухолей молочной железы. Ее применяют при лобулярном раке, когда неинформативны маммография и УЗИ, а также для оценки размеров и расположения опухоли, что помогает определиться с тактикой хирургического лечения. МРТ может применяться для скрининга у женщин-носительниц аномальных генов, связанных с повышенным риском рака молочной железы, при отягощенном семейном анамнезе.
О роли биопсии в диагностике рака молочной железы рассказывает врач Европейской клиники Портной С.М.:

В лаборатории проводят цитологическое и гистологическое исследование, то есть оценивают строение отдельных клеток и ткани. В настоящее время доступны молекулярно-генетические исследования: они помогают выявить мутации, за счет которых произошло злокачественное перерождение, и подобрать оптимальную противоопухолевую терапию.
Биопсия позволяет выяснить, является ли опухоль злокачественной, а также определить ее тип и стадию. Кроме того, исследование биопсийного материала дает ответ на вопрос, является ли опухоль гормонозависимой , что также влияет на схему лечения.
После того как рак диагностирован, важно определить его стадию и понять, насколько сильно он распространился в организме. Для этого применяют следующие исследования:

Стадии рака молочной железы
Стадирование при раке молочной железы опирается на общепринятую систему TNM. Буква T в этой аббревиатуре обозначает размер первичной опухоли:
Буквой N обозначают наличие метастазов в регионарных лимфатических узлах. N0 — очаги в лимфатических узлах отсутствуют. N1, N2 и N3 — поражение разного количества лимфатических узлов.
Буква M обозначает наличие отдаленных метастазов. Рядом с ней может быть указана одна из двух цифр: M0 — нет отдаленных метастазов, M1 — отдаленные метастазы имеются.
В зависимости от значений T, N и M, выделяют пять основных стадий рака молочной железы (внутри некоторых из них есть подстадии):
- Стадия 0: рак на месте.
- Стадия I: опухоль в молочной железе диаметром до 2 см.
- Стадия II: опухоль в молочной железе диаметром до 5 см и более, могут быть метастазы в подмышечных лимфоузлах на стороне поражения.
- Стадия III: опухоль в молочной железе до 5 см и более, может прорастать в грудную стенку или в кожу, имеются очаги в регионарных лимфатических узлах.
- Стадия IV: опухоль может быть любых размеров, не имеет значения, поражены ли регионарные лимфоузлы. Если обнаруживают отдаленные метастазы, всегда диагностируют рак четвертой стадии.
Лечение рака молочной железы
Стратегия лечения рака молочной железы должна подбираться индивидуально для каждой пациентки с учетом таких факторов, как тип опухоли, стадия, чувствительность новообразования к гормональной терапии. Берется во внимание и общее состояние больной. Если опухоль обнаружена на ранних стадиях и выбрана правильная тактика ведения пациентки, то шанс полностью вылечить рак груди является весьма высоким.
Выберите врача-онколога и запишитесь на приём:

Пластический хирург, онколог-маммолог, доктор медицинских наук

Современные женщины меньше рожают детей, больше подвержены стрессам и негативным экологическим факторам, что незамедлительно сказывается на состоянии репродуктивной системы. Молочные железы — наиболее уязвимый орган, который чувствителен к любым гормональным изменениям в организме женщины.
Рак молочной железы — это злокачественное образование, которое возникает из видоизмененного эпителия ткани груди. Этой патологии свойственен быстрый агрессивный рост, который сопровождается развитием метастазов в лимфатическую систему.
По статистике ВОЗ, злокачественные опухоли груди занимают лидирующее положение среди других онкологических диагнозов. С каждым годом женщин с такой патологией становится все больше.
Основные причины и факторы риска болезни
Научно доказана генетическая предрасположенность к этой патологии. При этом в 68% случаев возникает случайный (спорадический) рак, то есть у женщины в семье не было случаев онкопатологии ни у кого из близких родственников.
Другие причины, которые способствуют возникновению патологии груди:
- Гормональная терапия или прием оральных контрацептивов без контроля врача. Наибольшую роль в процессе перерождения играет эстроген (женский половой гормон). Если количество гормона в женском организме значительно выше нормы, то это увеличивает риск возникновения опухоли, так как в большинстве случаев она является гормонозависимой.
- Врожденная мутация определенных генов, которые приводит к возникновению патологической клетки и ее последующему делению.
- Предраковые заболевания молочной железы. Это доброкачественные уплотнения — мастопатия и фиброаденома. Их появлению также способствует гормональный сбой в женском организме.
Также есть провоцирующие факторы, наличие которых должно заставить женщину более ответственно и внимательно относится к своему здоровью. Это ранняя менструация (до 12 лет), возраст после 40 лет, отягощенный семейный анамнез.
Также в группу риска по онкологии входят нерожавшие женщины или родившие ребенка после 30 лет (поздние роды). Наличие абортов, злоупотребление алкоголем или курение, проживание в неблагоприятных экологических районах, ожирение и частые стрессы могут влиять на гормональный баланс в организме. Поэтому важно после 30 лет контролировать уровень женских гормонов.
Классификация рака молочной железы
Различают следующие формы злокачественных новообразований:
- Папиллярная — характеризуется развитием образования в просвет млечного протока. Имеют низкую степень злокачественности.
- Медуллярная — объемное по размеру образование, которому свойственно медленное развитие и рост. Имеет строго ограниченную структуру.
- Воспалительная (маститоподобная) — диагностируется в 5-10% случаев. Распространяется по лимфатическим узлам. Это приводит к сильному воспалению и уплотнению груди.
- Протоковая инфильтрирующая — является самым распространенным, выявляется в 70% случаев рака молочной железы. Характерен для старшего возраста (40-50 лет). Имеет склонность к быстрому агрессивному росту и распространению.
- Болезнь Педжета — поражает область соска. Редкая форма, которая характерна как для женщин, так и для мужчин. Часто протекает в язвенной форме.
Также различают узловую, диффузную, панцирную и другие атипичные разновидности опухолевых образований.
Стадии рака молочной железы
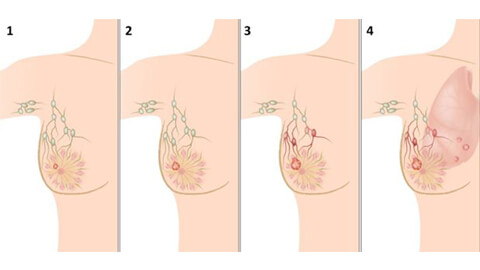
Определить стадию патологического процесса может только врач-онколог или маммолог. Всего выделяют 4 стадии заболевания:
- Нулевая стадия — опухоль имеет четкие границы, вовлечения других органов в процесс не наблюдается.
- Стадия I — диаметр образования не более 2 см. Лимфатические узлы не поражены.
- Стадия II — образование может достигать 4-5 см. Метастазы отсутствуют, иногда возможно распространение процесса на лимфоузлы в подмышечных впадинах.
- Стадия III — характерно распространение опухоли за пределы молочной железы. Метастазы поражают шейные, надключичные и подмышечные лимфатические узлы.
- Стадия IV — терминальная. Опухоль прорастает в грудную клетку. Чаще всего заканчивается летальным исходом.
На последней стадии патологии опухоль может достигать огромных размеров. Возможные внешние повреждения кожи, гнойные выделения. Патологический процесс распространяется вглубь, поражая внутренние органы, костную систему и головной мозг.
Рак молочной железы: симптомы
Начальные стадии долгое время протекают бессимптомно. Женщина может и не подозревать о наличии такого страшного недуга. Врачи на профилактических осмотрах при помощи пальпации обнаруживают рак на 1 или 2 стадии только в 20% случаев.
Насторожить должны следующие симптомы:
- болезненность груди при малейшем касании;
- выделения из сосков (при отсутствии беременности или грудного вскармливания);
- уплотнения, которые нащупываются самостоятельно;
- изменение размера или цвета ареола вокруг сосков;
- покраснение или воспаление груди;
- втяжение соска (если это не является постоянным состоянием);
- кровяные выделения;
- язвенное поражение кожи молочной железы, которое долго не заживает;
- внутренние уплотнения в подмышечных впадинах;
На последних стадиях человек может ощущать боль в позвоночнике и грудной клетке, слабость. При поражении костной ткани характерны частые переломы.
Повышение температуры без причины, любое воспаление или дискомфорт в области молочных желез нельзя оставлять без внимания. Наличие вышеперечисленных симптомов не всегда указывает на развитие раковой опухоли. Но консультация маммолога или гинеколога в таких случаях необходима.
Возможные осложнения
Рак молочных желез у женщин — опасное заболевание, которое осложняется быстрым прогрессированием, и возникновением метастазов в другие органы и системы. Эта патология способна привести к полному удалению органа, а в запущенных случаях — к смерти.
Поражение лимфатической системы приводит к тому, что вместе с лимфой патологические клетки продвигаются дальше в грудную клетку. Процесс, в редких случаях, может затрагивать грудь с обеих сторон. Язвы и воспаление затрагивают кожный покров, что может привести к присоединению инфекции.
При отсутствии адекватного лечения онкологический процесс охватывает все органы. В этом случае даже оперативное лечение не даст положительного результата.
Возможны послеоперационные осложнения:
- отек мягких тканей;
- искривление позвоночника в результате изменения нагрузки из-за удаления груди на одной стороне;
- двигательная дисфункция плечевого сустава;
- нарушения работы иммунной системы из-за удаления части лимфатических узлов.
Все эти болезненные состояния после операции корректируются медикаментозным лечением, ЛФК и соблюдением рекомендаций врача.
Современные методы лечения помогают справиться с болезнью, при условии своевременного обращения к специалисту.
Диагностика патологии
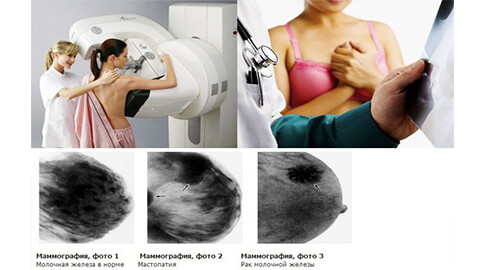
Важным моментом при раннем выявлении патологии является самостоятельный осмотр груди и профилактические диагностические мероприятия. Это ежегодное посещение маммолога, если женщина входит в группу риска, то раз в 6 месяцев. После 40 лет прохождение маммографии раз в 2 года, в более молодом возрасте рекомендуется УЗИ молочных желез.
- Самостоятельный осмотр с пальпированием груди и области подмышечных впадин должен проводиться ежемесячно после окончания менструального цикла. Осуществляется в положении стоя перед зеркалом.
- Физикальный осмотр у врача. Специалист осматривает пациентку в вертикальном положении — с опущенными руками и с поднятыми вверх. Оценивается состояние кожных покровов, размер и окраска ареолы, положение соска.
- Маммографический скрининг (в зрелом возрасте) — самый доступный и эффективный аппаратный метод, который помогает обнаружить бессимптомную стадию заболевания (размер до 5 мм).
- Молодым девушкам от 20- до 35 лет рекомендовано УЗИ молочных желез из-за более плотного строения молочных желез.
- Термография — изучение температуры кожного покрова. На участках с новообразованием температура выше.
- Контрастная маммография назначается при наличии выделений из соска.
Также врач может назначить тонкоигольную биопсию. При которой берется образец биоматериала из видоизмененного участка для лабораторного исследования. Для точности взятия материала это исследование проводится под контролем УЗИ.
Лечение и прогноз
В зависимости от стадии, размера опухоли и степени распространения патологического процесса за пределы молочных желез, используются следующие методы:
- Фармакотерапия
Медикаменты применяются с целью уменьшения размера опухоли перед операцией либо после оперативного вмешательства для исключения осложнений или рецидива болезни. Сюда относится и гормонотерапия. Продолжительность ее от 5 до 10 лет.
- Хирургические методы — основные методы борьбы с опухолью.
На начальных стадиях возможно проведение операции органосохранным методом (лампэктомия). В этом случае иссекается только патологическое образование, но форма груди деформируется.
- Лучевая терапия
Относится к дополнительному методу, эффективность которого проверена временем. Используется после операции с целью уничтожения возможных патогенных клеток, которые могли остаться после хирургического лечения. Воздействие осуществляется при помощи ионизирующих лучей. Помогает снизить риск рецидива болезни. Побочные эффекты кратковременные.
- Химиотерапия
При определенных формах рака может заменить операцию, если раковые клетки чувствительны к препарату. Доза и вид химического препарата подбирается индивидуально. Проводится в стационаре под контролем врача.
- Таргетная терапия — подвид медикаментозного лечения.
Она не заменяет другие виды лечения. Может применяться одновременно с ними, или до операции. Специальные таргет-препараты помогают долгое время сдерживать распространение опухоли. При этом заболевание становится вялотекущим, а не агрессивным. Эта терапия помогает контролировать опухоль, когда по показаниям операция невозможна.
Лечение обычно является комплексным. Методы могут использоваться одновременно друг с другом.
Прогноз во многом зависит от формы и стадии рака молочной железы. Медицина постоянно развивается в этом направлении. Появляются более совершенные и чувствительные диагностические методы, а также органосохранные малотравматичные операции. Но здесь важно отношение женщины к своему здоровью. При своевременном обращении прогноз благоприятный.
Профилактика рака молочных желез
Профилактические мероприятия могут быть направлены на предупреждение возникновения болезни (первичная профилактика) и снижения риска возвращения онкозаболевания (вторичная профилактика).
В первом случае рекомендуется:
- Продолжительное грудное вскармливание.
- Своевременное рождение ребенка.
- Самостоятельный ежемесячный осмотр груди.
- Удовлетворение сексуальной жизнью.
- Проверка гормонального фона после 30 лет.
- Минимизация стрессов.
- Контроль за весом тела.
- Прохождение профилактических осмотров.
Следует знать, что некоторые гинекологические заболевания могут приводить к мастопатии (предраковое состояние). Важно посещать гинеколога и проходить все рекомендуемые исследования. Нарушение эндокринной системы и работы печени также требует раннего выявления и полноценного лечения.
Женщинам, которые прошли лечение от рака молочной железы, рекомендуется соблюдать рекомендации лечащего врача-онколога. Придерживаться правильного питания, временно отказаться от дальних путешествий (изменение климата), ежегодно проходить маммографию или УЗИ.
Читайте также:

