Гигантоклеточная опухоль синовиального влагалища
Д иффузный тип гигантоклеточной опухоли (пигментированный ворсинчато-узлова тый синовит) и гигантоклеточная опухоль сухожильного влагалища (доброкачественная синовиома, тенонодулярный синовит) — обычно моноартикулярные пролиферативные процессы, локализующиеся в синовиальных оболочках суставов и сухожильных влагалищ. Идентифицируют три формы синовита: изолированное повреждение сухожильного влагалища — гигантоклеточная опухоль сухожильного влагалища, солитарный внутрисуставной узел (локализованный нодулярный синовит) и диффузное вовлечение синовиальной ткани, часто с формированием ворсин и отложением пигмента (диффузный тип гигантоклеточной опухоли). Эти три формы синовита имеют значительное сходство по гистологической картине и биологическому поведению. Заболевания редко полиартикулярны, не метастазируют, могут вызывать эрозию кости. Встречаются преимущественно в третьем – четвёртом десятилетиях жизни, с равной частотой у мужчин и женщин. Наиболее часто повреждаются коленный сустав, пальцы рук, пальцы ног; редко — тазобедренный, локтевой, плечевой, лучезапястный суставы. Проведенные цитогенетические исследования, показавшие наличие анэуплоидии и хромосомных аберраций у больных с пигментированным ворсинчато-узловатым синовитом, с большой вероятностью свидетельствуют о неопластическом характере патологического процесса.
Клиническая картина. Боли, припухлость поражённой области, ограничение движений.
Рентгенологически — кость обычно не изменена, очаги деструкции при прорастании в кость (до 10% случаев); изменения, характерные для остеоартрита.
Патоморфология.
Макроскопически при диффузной форме — уплотнение синовиальной оболочки, при узловатой — одиночные или множественные узлы (до 3–4 см в диаметре), обычно инкапсулированные; на разрезе ткань от серовато-охряного до буро-коричневого (отложение железа) цвета; рост образования не в полость сустава или сухожильного влагалища, а кнаружи от них.
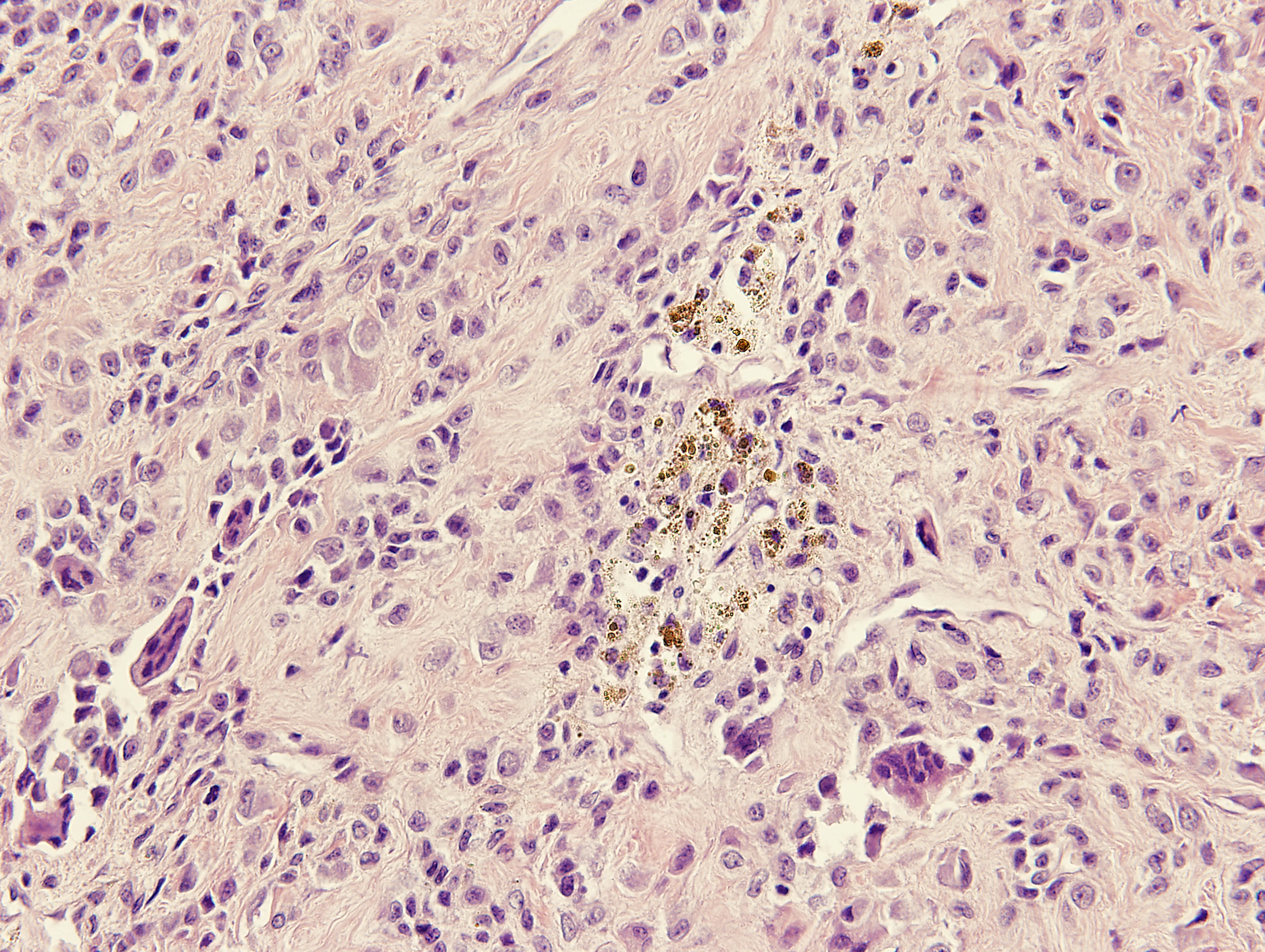
Микроскопия. Преобладают два типа клеток — гистиоцитоподобные клетки и продуцирующие коллаген синовиальные фибробласты (пролиферация этих клеток происходит под синовиальной мембраной); характерно наличие гигантских многоядерных клеток, часто в цитопзазме гистиоцитоподобных клеток видны зёрна гемосидерина; также встречаются лимфоциты, ксантомные клетки и др.; фиброзирование (иногда гиалиноз) стромы, формирование псевдосиновиальных щелей.
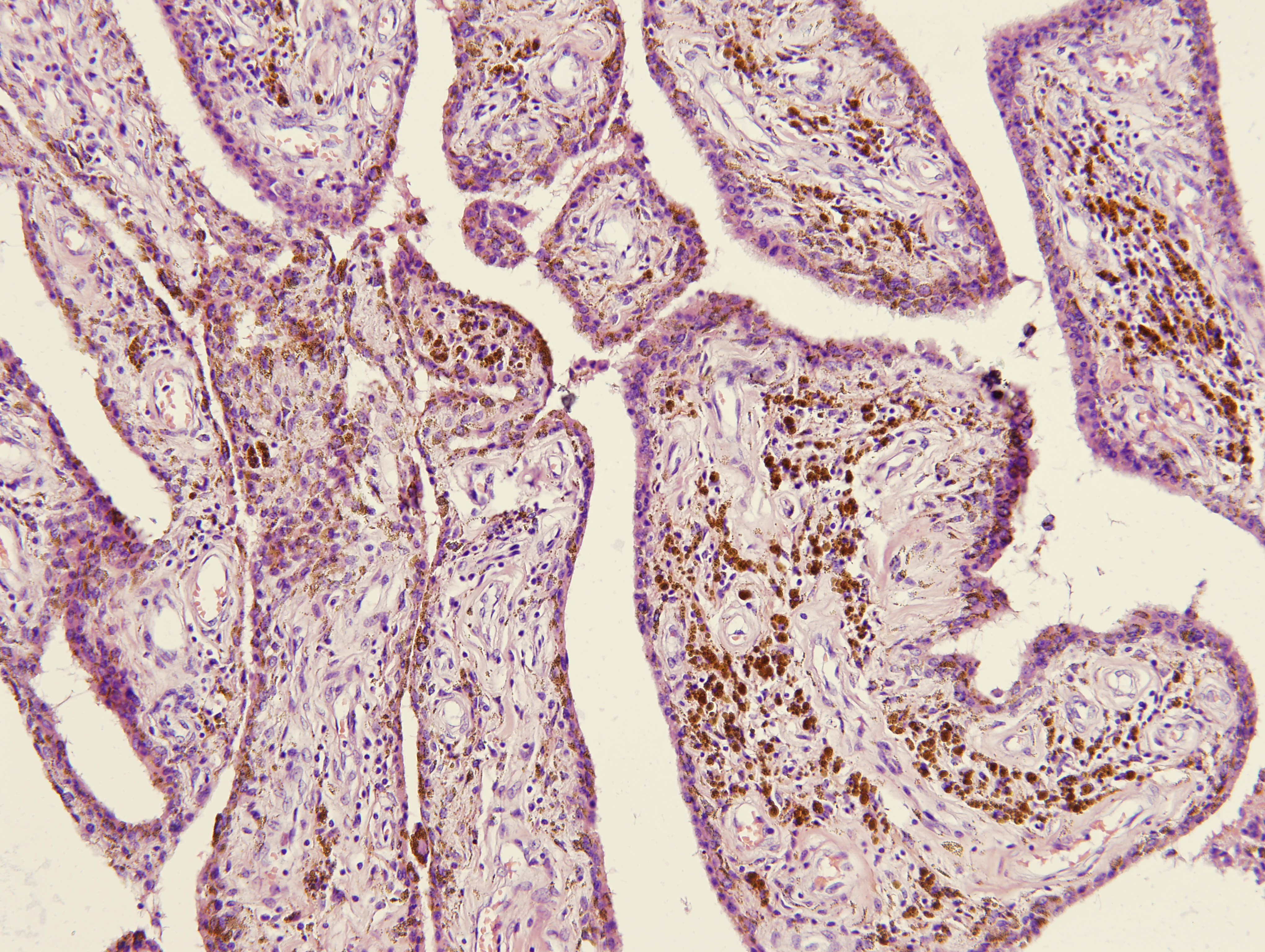
Дифференциальная диагностика. Хронический синовит при ревматоидном или травматическом артрите, фиброма, мочекислая подагра, синовиальная саркома, гемангиома, гемангиоперицитома.
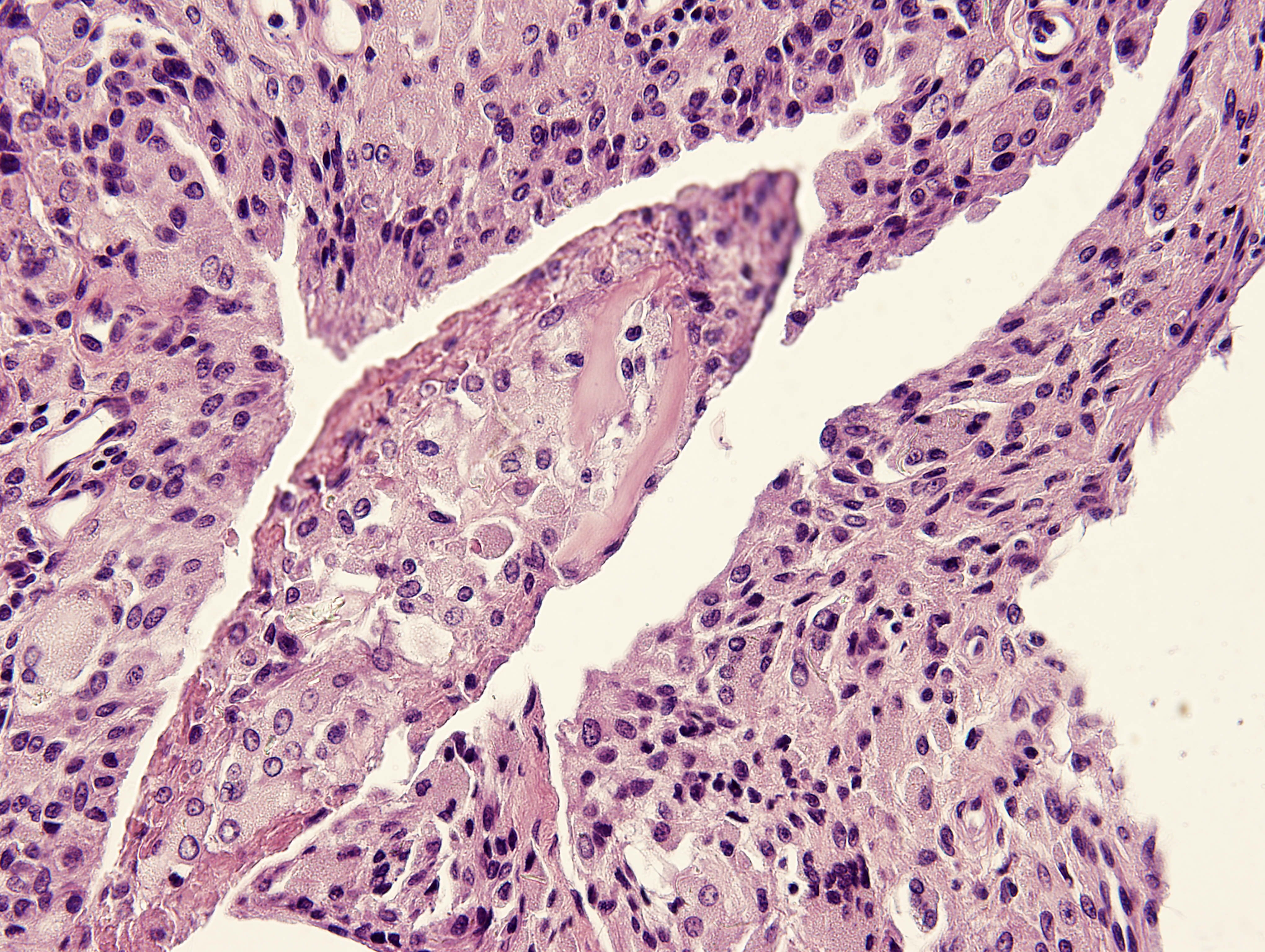
Лечение. Основным методом лечения является операция.
Исход благоприятный; после хирургического лечения рецидивы развиваются при гигантоклеточной опухоли сухожильного влагалища до 30% случаев, при пигментированном ворсинчато-узловатом синовите — до 25%.
Плексиформные фиброгистиоцитарные опухоли - группа новообразований, локализующихся в глубоких отделах дермы и подкожных тканях, имеющих узловатое строение, как правило, мультинодулярных. Процесс заключается в пролиферации клеток гистиоцитарного ряда и фибробластов, опухоли содержат также остеокластоподобные гигантские многоядерные клетки. Ультраструктурный и иммуногистохимический анализ образований указывает на гистиопитарную и миофибробластическую дифференцировку опухолевых клеток.
Узловатый псевдосаркоматозный фасциит характеризуется псевдосаркоматозной пролиферацией фибробластов в зоне поверхностных фасций. Принято считать, что процесс имеет реактивный характер.
Узловатый псевдосаркоматозный фасциит встречается в возрасте 20-40 лет. Возникает после травм или каких-либо термических воздействий, а также после воспалительных процессов, но может развиваться спонтанно.
Клинически узловатый псевдосаркоматозный фасциит представлен болезненным при пальпации узлом, не имеющим четких границ. Быстро увеличиваясь, узел может достигать 10 см в диаметре. Локализуется в глубоких отделах подкожной жировой клетчатки, крайне редко — в толще поперечнополосатой мышцы.
Макроскопически узел псевдосаркоматозного фасциита тесно связан с поверхностными фасциями. На разрезе ткань серо-розовая, по периферии слегка слоистая, в центре — миксоматозного вида.
Гистологически для узловатого псевдосаркоматозного фасциита характерно наличие трех структурных зон. По периферии узла клетки (веретенообразные фибробласты) и волокна сгруппированы в беспорядочно переплетающиеся пучки, разделенные сосудами синусоидного типа. Некоторые фибробласты имеют в цитоплазме мелкие гранулы, подобные клетки называют миоидными. Нередко клетки расположены компактно, ядра их гиперхромные, могут встречаться типичные митозы. Подобные участки напоминают фибросаркому.
Центральная зона узловатого псевдосаркоматозного фасциита похожа на эмбриональную соединительную ткань или эмбриональную фиброму. Малочисленные клетки звездчатой формы расположены в отечной, богатой мукополисахаридами субстанции.
Важным диагностическим признаком узловатого псевдосаркоматозного фасциита являются гигантские многоядерные клетки, обнаруживаемые в периферических участках, близ фасций. Гистиоциты с содержащей двоякопереломляющие липиды цитоплазмой располагаются небольшими группами в строме или в полостях, лишенных эндотелия. В новообразовании всегда присутствуют лимфоциты, рассеянные диффузно или образующие небольшие очаговые скопления. Характерны очаги гиалиноза, особенно в центральной зоне. В единичных случаях возможно обызвествление образование хрящевой и костной ткани. В окружающей узел жировой клетчатке наблюдаются лимфогистиоцитарная инфильтрация, липогранулемы.
Дифференциальный диагноз узловатого псевдосаркоматозного фасциита проводится с фибросаркомой, злокачественной фиброзной гистиоцитомой, эмбриональной фибромой. В отличие от фибросаркомы и злокачественной гистиоцитомы, при узловом псевдосаркоматозном фасциите отсутствует выраженный полиморфизм клеточных элементов, атипичных митозов, очагов некроза, выражена зональность. В эмбриональной фиброме отсутствует пучковая группировка.
Лечение узловатого псевдосаркоматозного фасциита заключается в хирургическом иссечении образования. Несмотря на инфильтративноподобный быстрый рост, рецидивирует редко, даже после неполного удаления. Напротив, описаны случаи регрессии и спонтанного исчезновения опухолевого узла после частичного удаления.
Гигантоклеточная опухоль влагалища сухожилий (син.: нодулярный теносиновит) является разновидностью доброкачественной фиброзной гистиоцитомы.
Гигантоклеточная опухоль влагалища сухожилий имеет плотную консистенцию, диаметр от 1 до 3 см. Обычно локализуется на пальцах кистей и запястья, редко на пальцах стоп. Практически всегда видна связь с влагалищем сухожилий, капсулой сустава. Среди больных преобладают женщины в возрасте от 20 до 60 лет.
Макроскопически гигантоклеточная опухоль влагалища сухожилий определяется плотный узел, имеющий желтый цвет на разрезе.
Гистологическая картина гигантоклеточной опухоли влагалища сухожилий довольно характерна. Опухоль окружена фиброзной капсулой и состоит из нескольких узлов, отделенных друг от друга прослойками гиалинизированных коллагеновых волокон. В клеточных участках преобладают гистиоциты с вакуолизированными ядрами, часть из которых содержит гемосидерин и жир. Ксантомные клетки и гемосидерофаги формируют целые поля в глубине опухоли, придавая ей желтоватый цвет. Менее клеточные поля представлены фибробластами в гиалинизированной строме. Самый яркий гистологический признак — наличие многочисленных многоядерных гигантских клеток с гомогенной ярко-эозинофильной цитоплазмой, неровными границами и различным количеством ядер. Структурной особенностью также являются щелевидные пространства, выстланные светлыми вытянутыми клетками и гигантскими многоядерными клетками.
Гистологическим вариантом гигантоклеточной опухоли сухожилий является фиброма сухожилий. Микроскопически в ней отсутствуют ксантомные клетки и гемосидерофаги, многоядерные гигантские клетки единичны, преобладают мономорфные клетки типа фибробластов, расположенные в грубоволокнистой коллагеновой строме с участками гиалиноза.
Лечение гигантоклеточной опухоли влагалища сухожилий только хирургическое, образование должно быть удалено вместе с капсулой, в пределах здоровых тканей. После неполного иссечения опухоль обычно рецидивирует.
Гигантоклеточная опухоль сухожильного влагалища и пигментированный ворсинчато-узловатый синовит у детей и подростков
Пигментированный ворсинчато-узловатый синовит и гигантоклеточная опухоль сухожильного влагалища (нодулярный теносиновит или теносиновиальная гигантоклеточная опухоль) - это обычно локальный, моноартикулярный пролиферативный процесс, который может локализоваться в синовиальных оболочках суставов, бурс, сухожильных влагалищ, прилежащих фасциях и сухожилиях. Эти формы синовита имеют значительное сходство по гистологической картине и биологическому поведению.
В настоящее время пигментированный ворсинчато-узловатый синовит подразделяют на внутри- и вне-суставные формы. Среди внутрисуставной формы выделяют диффузный и локализованный (полипоидный или нодулярный) синовиты. Внесуставная форма подразделяется на диффузный (внесуставной пигментированный ворсинчато-узловатый синовит или диффузная форма гигантоклеточной опухоли сухожильного влагалища) и нодулярный (гигантоклеточная опухоль сухожильного влагалища) синовиты. Заболевания редко полиартикулярны, не метастазируют, могут вызывать эрозию кости. Встречаются преимущественно в 3-4 десятилетиях жизни, с равной частотой у мужчин и женщин.
Проанализирован биопсийный и операционный материал от 95 больных с диагнозом пигментированный ворсинчато-узловатый синовит и 78 пациентов с диагнозом гигантоклеточная опухоль сухожильного влагалища, оперированных в отделениях костной патологии детского и взрослого возраста, а также консультационные случаи, за период с 1987 по 2002 год. За исследуемый период у детей и подростков пигментированный ворсинчато-узловатый синовит выявлен у 21 пациента (22,1% случаев), гигантоклеточная опухоль сухожильного влагалища у 11 больных (14,1% случаев).
Распределение больных по возрасту: пигментированный ворсинчато-узловатый синовит - до 5 лет - 1 (4,76%) случай, от 5 до 10 лет - 0 случаев, от 10 до 15 лет - 9 (42,86%) случаев, от 15 до 18 лет - 11 (52,38%) случаев; гигантоклеточная опухоль сухожильного влагалища: до 5 лет - 0 случаев, от 5 до 10 лет - 1 (9,09%) случаев, от 10 до 15 лет - 6 (54,55%) случаев, от 15 до 18 лет - 4 (36,36%) случая.
Макроскопически: при диффузной форме - уплотнение синовиальной оболочки, при узловатой - одиночные или множественные узлы (до 3-4 см в диаметре), обычно инкапсулированные. На разрезе ткань от серовато-охряного до буро-коричневого цвета. Рост патологической ткани не в полость сустава или сухожильного влагалища, а кнаружи от них.
Гистологически определяется гистиоцитарно-фибробластическая пролиферация стромальных клеток в синовиальной мембране, при этом преобладают два типа клеток - гистиоцитоподобные клетки и продуцирующие коллаген синовиальные фибробласты. Эти клетки округлой или овальной формы с эозинофильной цитоплазмой и большим круглым ядром. Характерно наличие многоядерных остеокластоподобных клеток, также встречаются лимфоциты, ксантомные клетки и др. Отмечается очаговое или диффузное отложение внутриклеточного и внеклеточного гемосидерина. Различное количество гемосидерин-содержащих макрофагов придают синовиальной мембране темно-бурую окраску. Однако в некоторых случаях гемосидерин может не определяться. Характерно наличие полей фиброзирования или гиалинизации стромы при длительно текущих заболеваниях. Патологические митозы обычно не встречаются.
Дифференциальную диагностику необходимо проводить со следующими заболеваниями: хронический синовит при ревматоидном или травматическом артрите, гемосидерозный синовит (реакция на хронический гемартроз), дендритный синовит, фиброма, мочекислая подагра, синовиальная саркома, гемофилия, гемангиома, гемангиоперицитома, туберкулез кости, ганглион, хондросаркома, метастатическая карцинома. При поражении кости дифференциальная диагностика также проводится с гигантоклеточной опухолью кости; при выраженном поражении вовлекаются в патологический процесс эпифиз и метафиз.
Таким образом, пигментированный ворсинчато-узловатый синовит и гигантоклеточная опухоль сухожильного влагалища являются деструктивно-пролиферативным процессом, поражающим суставные и внесуставные синовиальные мембраны, который по данным патологоанатомического отделения ЦИТО им. Н.Н. Приорова диагностирован в 18,5% случаев у детей и подростков.
Берченко Т.Н., Франтов А.Р.
ФГУ "Центральный НИИ травматологии и ортопедии им. Н.Н. Приорова", г. Москва
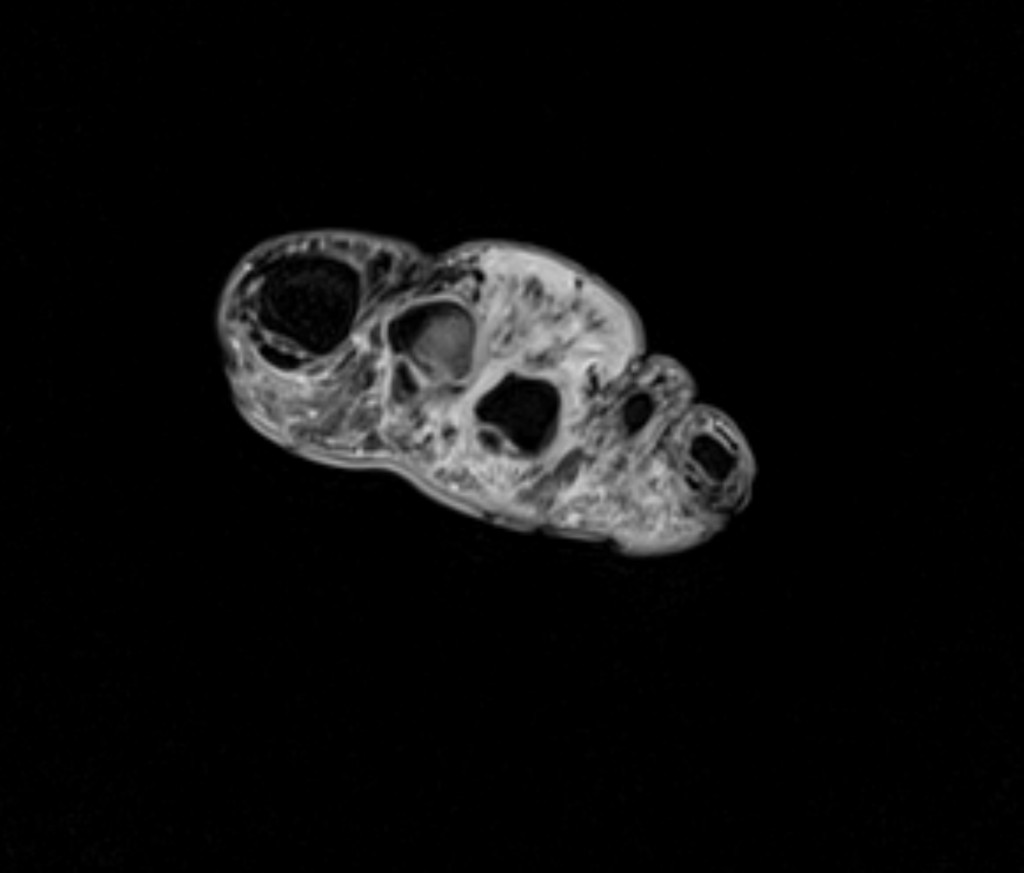
Гигантоклеточная опухоль сухожильного влагалища (GCTTS), также известная как пигментная виллонодулярная опухоль сухожильного влагалища (PVNTS) или внесуставная пигментная виллонодулярная опухоль сухожильного влагалища, является нечастым и обычно доброкачественным поражением, возникающим из оболочки сухожилия. Существует дискуссия относительно того, является ли данное поражение истинным новообразованием или псевдонеопластическим раективным процессом.
При визуализации эти поражения обычно представлены локализованными одиночными подкожными мягкотканными узлами с низким сигналом на Т1 и Т2 и умеренным усилением.
Как правило, они присутствуют в 3-й - 5-й декадах жизни, с небольшим пристрастием к женскому полу - Ж:М 1,5-2,1:1 [4].
Обычно эти поражения присутствуют в кисти (хотя также встречаются в других местах) с локализованным отеком, с или без боли, медленно растут.
GCTTS может вызвать эрозию прилежащей кости или, редко, может вторгаться в кость, имитируя внутрикостное поражение [8] .
GCTTS разделены макроскопически на локализованные или диффузные формы и представлены хорошо отграниченными эластичными многоузловыми массами. Они имеют фиброзную капсулу, поверхность среза переменно окрашена в зависимости от относительных пропорций фиброзной ткани, гемосидерина и пигментных пенистых клеток [2].
Опухоль гистологически идентична пигментному виллонодулярному синовиту (PVNS) и состоит из фибробластов и многоядерных гигантских клеток, пенистых гистиоцитов и воспалительных клеток на фоне волокнистой матрицы 1.
Поскольку эти массы возникают из сухожилий (обычно в кисти), они могут вызвать эрозию подлежащей кости (в 10-20% случаев.) Чаще всего эти массы возникают из ладонных сухожилий. Сама масса имеет плотность мягких тканей. Периостальная реакция и кальцификация редки [4,5].
Ультразвук полезен, поскольку он позволяет не только охарактеризовать поражение, но и продемонстрировать связь с соседним сухожилием. При динамическом сканировании происходит свободное движение сухожилия в пределах поражения.
Обычно они представлены как:
- связанные с волярной поверхностью пальцев
- неподвижные при сгибании или разгибании соседних сухожилий
- обычно однородно гипоэхогенные, хотя, в меньшем числе случаев, может наблюдаться некоторая гетерогенность эхотекстуры [1]
- большинство имеет некоторую внутреннюю васкуляризацию
Неудивительно, что, учитывая гистологическое сходство с PVNS, гигантоклеточные опухоли сухожильных оболочек также имеют схожую картину на МРТ, главным образом из-за накопления гемосидерина.
- T1
- низкий сигнал
- переменное усиление
- T2: низкий сигнал
- T1 C + (Gd): обычно, умеренное усиление [6]
- GE: низкий сигнал, могут демонстрировать "цветение"
Обычно достаточно местного хирургического иссечения; местный рецидив наблюдается в 10-20% случаев, и требует более обширной хирургии с или без лучевой терапии [1]. Злокачественная трансформация и метастазирование (чаще всего в лимфатические узлы и легкие) редки [4].
Общие дифференциальные соображения включают:
- ганглиевая киста
- кистозный компонент
- связана с прилежащей суставной капсулой или сухожильной оболочой [7]
- может выгдядеть идентично, если ранее присутствовал разрыв [1]
- пигментный виллонодулярный синовит (PVNS)
- гистологически идентичны
- поражает крупные суставы
- десмоидная опухоль
- фиброма / фибросаркома
В кисти также следует рассмотреть:
- гломангиома: имеет высокий сигнал T2 на МРТ
Текущая версия является переводом публикации Радиопедии [10]

- Информация о Центре
- История ЦИТО
- ЦИТО сегодня
- Руководство
- Информация для пациентов
- Законодательство о медицине
- Документы и лицензии
- Медицинский туризм
- СМИ о нас
- Вакансии
- Новости
- Для благотворителей и партнеров
- Отделения
- Услуги и цены
- Врачи ЦИТО
- Наука
- Клинические испытания медицинских изделий
- Диссертационный совет Д208.112.02
- Члены диссертационного совета Д208.112.02
- Диссертационный совет Д208.112.01(Архив)
- Конкурсы на замещение научных должностей
- Статьи
- Журнал
- Клинические рекомендации
- Академия ЦИТО
- Образование
- Сведения об образовательной организации
- Документы. Приказы по учреждению
- Законодательные и нормативные правовые акты
- ПРИЁМНАЯ КАМПАНИЯ-2020
- Кафедра травматологии и ортопедии
- Дополнительное профессиональное образование
- Требования к государственной итоговой аттестации
- Бально-рейтинговая система оценки знаний ординаторов
- Телемедицина
- Для врачей
- Для пациентов
- Центры компетенций
- Центр инфекционной патологии
- Центр онкологической ортопедии
- Отзывы и вопросы
- Контакты
Диффузный тип гигантоклеточной опухоли (пигментированный ворсинчато-узловатый синовит) и гигантоклеточная опухоль сухожильного влагалища (доброкачественная синовиома, тенонодулярный синовит) — обычно моноартикулярные пролиферативные процессы, локализующиеся в синовиальных оболочках суставов и сухожильных влагалищ. Идентифицируют три формы синовита: изолированное повреждение сухожильного влагалища — гигантоклеточная опухоль сухожильного влагалища, солитарный внутрисуставной узел (локализованный нодулярный синовит) и диффузное вовлечение синовиальной ткани, часто с формированием ворсин и отложением пигмента (диффузный тип гигантоклеточной опухоли). Эти три формы синовита имеют значительное сходство по гистологической картине и биологическому поведению. Заболевания редко полиартикулярны, не метастазируют, могут вызывать эрозию кости. Встречаются преимущественно в третьем – четвёртом десятилетиях жизни, с равной частотой у мужчин и женщин. Наиболее часто повреждаются коленный сустав, пальцы рук, пальцы ног; редко — тазобедренный, локтевой, плечевой, лучезапястный суставы. Проведенные цитогенетические исследования, показавшие наличие анэуплоидии и хромосомных аберраций у больных с пигментированным ворсинчато-узловатым синовитом, с большой вероятностью свидетельствуют о неопластическом характере патологического процесса.
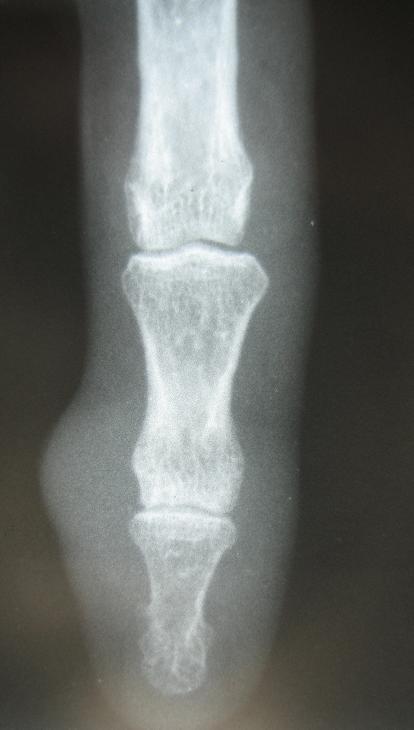
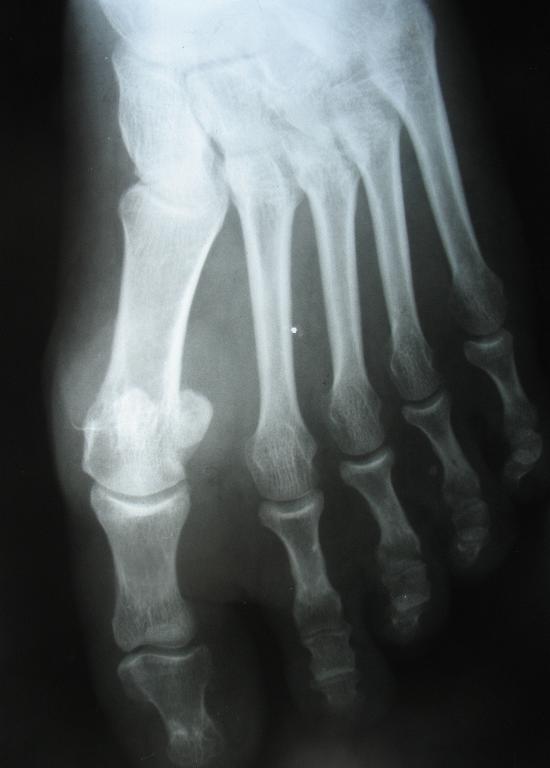
Клиническая картина. Боли, припухлость поражённой области, ограничение движений.
Рентгенологически — кость обычно не изменена, очаги деструкции при прорастании в кость (до 10% случаев); изменения, характерные для остеоартрита.
.jpg)
Патоморфология.
Макроскопически при диффузной форме — уплотнение синовиальной оболочки, при узловатой — одиночные или множественные узлы (до 3–4 см в диаметре), обычно инкапсулированные; на разрезе ткань от серовато-охряного до буро-коричневого (отложение железа) цвета; рост образования не в полость сустава или сухожильного влагалища, а кнаружи от них.

Микроскопия. Преобладают два типа клеток — гистиоцитоподобные клетки и продуцирующие коллаген синовиальные фибробласты (пролиферация этих клеток происходит под синовиальной мембраной); характерно наличие гигантских многоядерных клеток, часто в цитопзазме гистиоцитоподобных клеток видны зёрна гемосидерина; также встречаются лимфоциты, ксантомные клетки и др.; фиброзирование (иногда гиалиноз) стромы, формирование псевдосиновиальных щелей.

Дифференциальная диагностика. Хронический синовит при ревматоидном или травматическом артрите, фиброма, мочекислая подагра, синовиальная саркома, гемангиома, гемангиоперицитома.

Лечение. Основным методом лечения является операция.
Исход благоприятный; после хирургического лечения рецидивы развиваются при гигантоклеточной опухоли сухожильного влагалища до 30% случаев, при пи

-
5 минут на чтение
Гигантоклеточная опухоль – новообразование доброкачественного характера, появляется из остеобластов и остеокластов – клеток, что отвечают за формирование и разрушение костной ткани. Гигантоклеточная, или бурая опухоль, с одинаковой долей вероятности может возникнуть у людей вне зависимости от их возраста и половой принадлежности.
- Виды
- Причины
- Симптомы
- Диагностика
- Возможные виды терапии
- Хирургическое лечение
- Краевая резекция
- Ампутация
- Альтернативные методы лечения
- Радиационное облучение
- Хирургическое лечение
- Возможные осложнения
- Прогноз
- Профилактика
Теносиновиальная гигантоклеточная опухоль по своему характеру, может быть злокачественной и доброкачественной. По месту локации патологическое образование чаще диагностируется на костях черепа, в костной структуре челюсти, в суставах, в особенности в пальцах ног и рук, в хрящевых структурах, к которым подходит большое количество сухожилий.
Может поражать и головной мозг, приводя к отклонениям неврологического характера. У женщин теносиновиальная гигантоклеточная опухоль нередко диагностируется на сухожилиях влагалища.
Причины
Почему возникает гигантоклеточная опухоль, медицине доподлинно неизвестно. Есть ряд провоцирующих факторов, наличие и влияние которых увеличивает вероятность развития патологического образования. К данным факторам относятся:
- перенесенные переломы костей;
- сильные ушибы хрящевых структур;
- наличие вялотекущих воспалительных процессов;
- гормональный сбой.
Существует и наследственная предрасположенность к формированию гигантоклеточной опухоли. Данные факторы провоцирую и перерождение доброкачественного патологического образования в злокачественную опухоль.
Симптомы
Признаки гигантоклеточной опухоли зависят от места локации патологического образования. К общим признакам относятся боль в суставах и костях, постоянная, ноющего характера, усиливается при физических нагрузках.
На месте формирования опухоли отмечается развитие воспаления, которое стремительно увеличивается в размере.
Наиболее выраженная симптоматическая картина присутствует у гигантоклеточной опухоли, что сформировалась на месте суставов.
- боль;
- покраснение кожи на месте пораженной опухолью кости;
- нарушение двигательной функции, или ее полное отсутствие в пораженном суставе, конечности;
- усиление интенсивности боли при надавливании на пораженную область;
- нарушение симметрии пораженно и здоровой конечности;
- хруст в суставах, что сопровождает каждое движение и пальпацию пораженной области.
Какова этиология гигантоклеточной синовиомы сухожильных влагалищ? Большинство авторов считают гигантоклеточную опухоль сухожильных влагалищ (пигментный виллонодулярный синовит) лишь доброкачественной воспалительной реакцией на действие ряда агентов неустановленного происхождения и поэтому не относят ее к истинным опухолям.
Каковы признаки гигантоклеточной синовиомы?
Для гигантоклеточной синовиомы характерен медленный рост, поражение, как правило, одного сустава. Опухоль имеет вид виллезонодулярных разрастаний, которые могут сдавливаться между суставными поверхностями, при этом возникают отек, острая боль, ограничение подвижности, блокада сустава. При осмотре больного отмечают увеличение сустава, опухоль удается пальпировать, она может быть мягкая или плотная, имеет неправильную форму, упругую консистенцию и довольно четкие контуры. При пункции сустава чаще всего получают серозно-геморрагическую желто-коричневого цвета жидкость. При диффузном поражении всей синовиальной оболочки методом выбора является тотальная синовэктомия, при ограниченных формах синовиомы — частичная синовэктомия. В ходе операции необходимо выполнить максимально широкое иссечение, высокая частота рецидивов (20-50%) обусловлена попытками вылущить синовиому (при этом в ране остаются неудаленные частицы опухоли).
Какая из злокачественных опухолей стопы встречается чаще всего?
Синовиальная саркома (злокачественная синовиома). Она составляет 9% от общего числа всех сарком и в 25% случаев расположена на стопе. Среди сарком стопы синовиальная саркома составляет 56%, являясь наиболее частой. Опухоль имеет мезенхимальное происхождение, источник опухоли — ткани суставов, синовиальные влагалища сухожилий, синовиальные сумки.
Какова клиника синовиальной саркомы? Какова тактика лечения?
Синовиальная саркома — довольно редкая опухоль, для нее характерны медленный рост и длительный бессимптомный период. Поэтому диагностировать эту опухоль на ранних стадиях очень трудно. Основная жалоба больного — наличие опухолевидного образования. Болезненность опухоли, нарушение функции конечности возникают редко. Гистологическое исследование опухоли — наиболее достоверный метод диагностики. При подозрении на синовиальную саркому выполняют инцизионную биопсию (хирургическая травма при этом минимальна). Макроскопически опухоль может иметь различны ft ни i\ от единичных четко отграниченных узлов до неправильной формы опухолевидных разрастаний, без четкой морфологической структуры. Опухоль белесого, бледно-розового или телесного цвета с красными и желтыми вкраплениями, которые соответствуют участкам кровоизлияния и некроза. Синовиальная саркома растет экспансивно, отодвигая окружающую соединительную ткань, формирующую псевдокапсулу. Поэтому хирурги, проводя операцию, видят опухоль в капсуле, и по ошибке иногда выполняют энуклеацию (вылущивание) онуходн. Писде энуклеации синовиальная саркома в 100% случаев рецидивирует. В связи с этим методом выбора при подозрении на синовиальную саркому (вообще при любых опухолях мягких тканей) является инцизионная биопсия (не аспирация!) с гнеттогичеекон верификацией диагноза и последующим радикальным иссечением опухши или ампутацией. Плевральные метастазы — наиболее частый вариант генерализации опухоли. Частое лимфогенное метастазирование опухоли требует иссечения регионарных лимфоузлов, а иногда и ампутации, даже если лимфоузлы не увеличены и не пальпируются.
Назовите доброкачественную опухоль периферической нервной системы, которая имеет нейроэктодермальное происхождение и состоит из шванновских клеток и коллагеновых волокон.
Нейродеммома (доброкачественная шваннома). Это очень редкая опухоль. Она, как правило, одиночна, обладает медленным ростом, расположена в капсуле, распространяется под периневрием. Провоцирует и активизирует рост опухоли травма. Клинические проявления нейролеммомы — боль, онемение, нарушение чувствительности, парестезия, гиперестезия, ослабление тонуса мышц в зоне иннервации пораженного нерва. Довольно часто наблюдают положительный симптом Тинеля (ощущение покалывания при перкуссии по ходу нерва). В отличие от одиночной нейрофибромы, при нейролеммоме все нервные волокна, вовлеченные в опухоль, оттесняются только в одном направлении. Сама опухоль упругая, имеет гомогенную структуру, при осторожной препаровке нерв хорошо отделяется, виден ход нервных волокон. В ходе операции периневрий осторожно надсекают в продольном направлении, опухоль вылущивают, затем периневрий ушивают, используя оболочки нерва как ориентир для точного сопоставления поврежденных волокон (предотвращается транспозиция чувствительных и двигательных волокон). Если нерв был сдавлен опухолью, то восстановление такого нерва после операции длится около 18 мес.
Назовите два типа саркомы Капоши, опишите их клинику.
В последнее время в результате распространения СПИДа саркома Капоши стала довольно частым заболеванием. Это злокачественная опухоль, чаще всего расположена на коже стопы.
Североамериканский тип саркомы Капоши возникает у больных с иммунодефицитными состояниями. Проявляется болезненными темно-вишневыми или фиолетовыми пятнами, бляшками или узлами, расположенными на коже ног. Кроме того, поражаются регионарные лимфоузлы, в результате чего возникает отек. Отдельные кожные образования могут сливаться, формируя большие бляшки или опухоли. При этом возникают глубокие эрозии и язвы, распространяющиеся даже на здоровую кожу. У гомосексуалистов мужчин саркома Капоши встречается в 35 раз чаще, чем в обычной популяции.
Читайте также:

