Гигантоклеточная опухоль кости у ребенка
Гигантоклеточная опухоль — распространенная онкологическая болезнь, с которой чаще всего сталкиваются люди в возрасте от 15 до 40 лет. Заболевание характеризуется доброкачественным течением, а сама опухоль образуется в тканях костей.
С другой стороны, под воздействием некоторых факторов возможно злокачественное перерождение, которое чревато опасными последствиями. Так что представляет собой недуг и на какие симптомы стоит обращать внимание?
Что такое остеобластокластома? Особенности строения
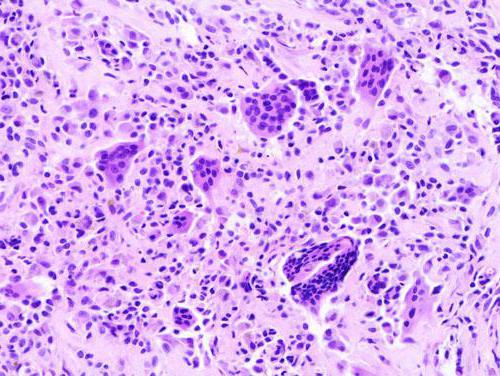
Гигантоклеточная опухоль представляет собой довольно специфическую структуру, которая образуется в костных тканях. Известно, что остеобластокластома состоит из двух типов клеток: мелких одноядерных (клетки округлой или овальной формы со светлым ядром и небольшим количеством хроматина) и гигантских многоядерных (содержат 20-30 ядер и внешне напоминают нормальные остеокласты; они равномерно распределены в толще новообразования и изолированы друг от друга).
В разрезе можно увидеть, что внутри опухоли имеется мягкая ткань бурого цвета со следами мелких геморрагий (кровоизлияний) и некроза.
Классификация новообразований
В современной медицине подобные новообразования классифицируют в зависимости от структуры, формы и прочих характеристик. Если говорить об особенностях строения, то гигантоклеточная опухоль может быть:
- ячеистой (состоит из мелких ячеек, разделенных неполными костными перегородками);
- кистозной (опухоль представляет собой полость в кости; она заполнена жидкостью, поэтому внешне напоминает кисту);
- литическая (это агрессивный вид опухоли, рост которой сопровождается быстрым разрушением костных тканей; специфический костный рисунок определить невозможно).
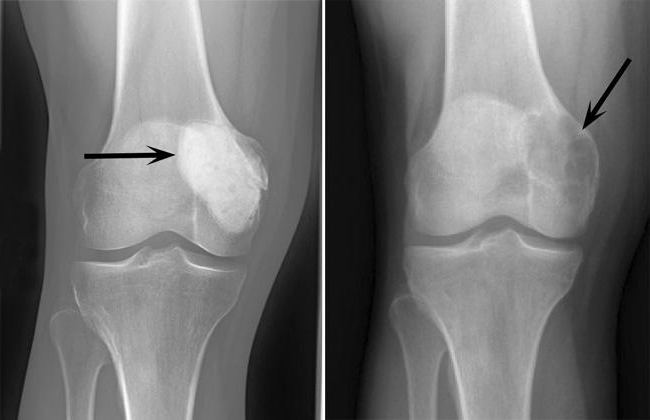
Во время диагностики обращают внимание и на локацию новообразования. Опухоль может быть центральной (образуется в толще кости) или периферической (поражает поверхностные костные структуры и надкостницу).
Примерно в 50 % случаев новообразование располагается в тканях костей вокруг коленного сустава. Часто опухоль обнаруживают в дистальной части лучевой кости. Тем не менее остеобластокластома может поражать практически любую кость, включая позвонки, крестец, большеберцовую, бедренную и плечевую кость, нижнюю челюсть. Иногда патологический процесс распространяется на сухожилия и мягкие ткани.
Основные причины развития заболевания
К сожалению, на сегодняшний день причины появления и роста опухоли неизвестны. Считается, что имеет место наследственный фактор, особенно если закладка и развитие костного аппарата ребенка с самого начала протекали неправильно.
Некоторые специалисты утверждают, что вероятность развития гигантоклеточной опухоли возрастает в том случае, если у пациента имелись воспалительные заболевания, затрагивающие кость и надкостницу. К факторам риска также можно отнести частые переломы и прочие травмы опорного аппарата.
На какие симптомы стоит обратить внимание?
На начальных этапах развития гигантоклеточная опухоль редко дает о себе знать. К ранним признакам можно отнести лишь ноющую боль, которая возникает периодически. Более выраженные симптомы возникают в результате интенсивного роста новообразования.
Костная ткань начинает разрушаться. Возможны спонтанные переломы в месте локализации новообразования. По мере роста опухоли под кожей появляется припухлость, иногда с четкими очертаниями. На наружных покровах в области поражения прорисовывается сетка сосудов.
Если новообразование расположено близко к суставу, то возможна частичная или полная потеря его подвижности. Болезненность также становится более выраженной — дискомфорт беспокоит пациента и во время физической активности, и в состоянии покоя.
Злокачественный процесс и его признаки
Гигантоклеточная опухоль кости считается сравнительно безопасной. Тем не менее всегда существует риск злокачественного перерождения новообразования. На сегодняшний день точные причины, запускающие процесс, неизвестны. Некоторые ученые считают, что виной всему - изменения гормонального фона и частые травмы. Есть врачи, которые утверждают, что перерождение является результатом ранее проведенной лучевой терапии.
В любом случае стоит понимать, что злокачественное новообразование опасно. Кстати, процесс сопровождается рядом симптомов, на которые стоит обратить внимание. Наблюдается интенсивный рост образования. Нередко патологический процесс выходит за пределы кости — в таких случаях образуется гигантоклеточная опухоль мягких тканей или сухожилий.
Во время обследования можно опередить изменение структуры новообразования — оно становится литическим, костные перемычки между ячейками исчезают, контуры кистозной опухоли становятся размытыми. Увеличивается диаметр очага поражения — недуг сопровождается интенсивным разрушением костной ткани.
Диагностические процедуры
Наличие тех или иных симптомов должно натолкнуть врача на мысль о наличии ракового заболевания. Разумеется, гигантоклеточная опухоль требует тщательной диагностики. После сбора анамнеза пациенту назначают:
- Биохимический анализ крови, который позволяет не только проверить работу всего организма, но и обнаружить маркеры, свидетельствующие о разрушении костной ткани.
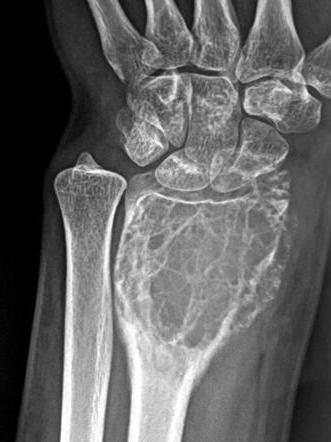
- Обязательным является рентгенологическое исследование. На снимках врач может увидеть опухоль, оценить ее размеры, изучить состояние кости. Оборудование для подобной диагностики имеется практически в каждой больнице, да и стоимость процедуры доступная.
- Самым информативным методом является магнитно-резонансная томография (столь же точные результаты можно получить с помощью компьютерной томографии). У врача есть возможность определить размеры и структуру опухоли, оценить состояние костной ткани, увидеть имеющиеся метастазы. К сожалению, это достаточно дорогое исследование.
- После обнаружения опухоли рекомендуется биопсия. Во время процедуры врач проводит забор тканей из новообразования — образцы затем отправляются в лабораторию. Анализ биоптата помогает проверить, содержит ли опухоль злокачественные клетки.
На основе полученных данных врач может определить, является ли новообразование опасным, после чего выбрать максимально эффективный способ лечения.
Гигантоклеточная опухоль: лечение
Сразу же стоит сказать, что терапия напрямую зависит от размера новообразования, наличия злокачественного процесса, локации метастазов и т. д.
Удаление гигантоклеточной опухоли обязательно. Во время операции проводится резекция не только новообразования, но и участка пораженной кости. Удаленную часть опорного аппарата заменяют протезом. При воспалении или инфицировании опухоли врач может принять решение об ампутации всей конечности. Если в теле пациента были обнаружены метастазы (например, в легком или печени), то проводится частичное удаление пораженных тканей.
Довольно часто в схему включается лучевая терапия. Такое лечение необходимо в том случае, если опухоль невозможно удалить (например, она образовалась внутри бедренной кости, позвонка или крестца). Облучение проводят и при наличии злокачественного процесса, даже если во время хирургического вмешательства удалось избавиться от всех патологических формирований. В некоторых случаях пациенты осознанно отказываются от резекции кости.
Выбор метода лечения нужно доверить врачу. Для лечения остеобластокластомы применяют дистанционную гамма-терапию, ортовольтную рентгенотерапию, тормозное или электронное излучение.
Гигантоклеточная опухоль: прогноз для пациентов и возможные осложнения

В большинстве случаев прогнозы для больных положительные. Безусловно, новообразование нужно удалить, нередко и вместе с участком пораженной кости. Но рецидивы регистрируются редко.
А вот злокачественная гигантоклеточная опухоль опасна, ведь заболевание сопровождается образованием метастазов, которые могут быть расположены практически в любом органе. Далеко не всегда хирургу удается провести резекцию всех новообразований.
Гигантоклеточная опухоль кости диагностируется у 5-10% пациентов со злокачественными опухолями костей, пик заболеваемости приходится на 20-40 лет. Встречается также остеобластокластома у детей и подростков 10-20 лет.
Гистогенез гигантоклеточной опухоли (ее еще называют гигантома или остеобластокластома) не известен. Ее относят к классу сарком, так как она развивается внутри кости. Располагается опухоль в зоне метафиза и эпифиза длинных трубчатых костей, ближе к коленному суставу. Остеобластокластома бедренной кости и большеберцовой кости составляет 60% случаев. Иногда ее диагностируют в тазу, позвоночнике, дистальном отделе лучевой кости, плече, а также в челюстях.
Гигантоклеточная опухоль кости: лечение и прогноз
Особенности строения данной опухоли создают определенные трудности в диагностике. Ее тяжело отличить от нет некоторых видов хондросаркомы, фибросаркомы и фиброзной гистиоцитомы.
Характерные черты остеобластокластомы:
- имеет способность к активному росту, может перейти из одной кости на соседнюю;
- преимущественно локализуется вблизи суставного хряща;
- под микроскопом видно, что она состоит из множества хаотично расположенных гигантских клеток c сотней ядер. Они напоминают остеокласты. Второй тип клеток — округлые или веретенообразные одноядерные клетки, схожие с остеобластами;
- 4 на разрезе выглядит, как рыхлая, сосудистая ткань, буро-коричневой, желтой или сероватой окраски. Не редко присутствуют участки некроза, перегородки, геморрагии и кистозные полости;
- 5 как правило, развивается в зрелых костях, в которых эпифизарный рост уже прекратился.
Остеобластокластома приводит к истончению коркового слоя кости, а на поздних стадиях – к полному его исчезновению. Периостальная реакция наблюдается в редких случаях и выглядит как тонкая яичная скорлупа на поверхности новообразования.
В 1-2% случаев встречаются литические формы гигантоклеточной опухоли с единичным метастазом в легких. Их клетки обладают выраженным полиморфизмом и атипией. Подобные варианты называют доброкачественная метастазирующая остеобластокластома.
Недавно было установлено, что истинно злокачественных гигантом не существует. В таких новообразованиях всегда встречаются участки остеогенной саркомы. Развиваются они на фоне доброкачественной гигантоклеточной опухоли.
От чего возникает гигантоклеточная опухоль кости?
Доброкачественные остеобластокластомы кости, если их неправильно лечить, могут трансформироваться в злокачественные. Малигнизация наблюдается в 15% случаев, вследствие чего гигантоклеточную опухоль нельзя считать полностью доброкачественной.
Причиной возникновения гигантоклеточной опухоли костей могут стать такие заболевания, как болезнь Педжета, костно-хрящевые экзостозы, фиброзная дистрофия. Также установлено, что у людей, проходивших лучевую терапию или получивших высокие дозы радиации, могут впоследствии появиться онкоопухоли.
Травмы не являются прямой причиной остебластокластомы, они возникают, как следствие патологических процессов в кости.
Классификация остеобластокластомы
Классификация рака костей относит остеобластокластомы к опухолям неясного генеза.
Теоретически, они имеют 4 степени злокачественности:
- в клетках опухоли первой степени нет клеточного атипизма, фигуры митозов встречаются редко;
- на второй стадии наблюдается слабовыраженный полиморфизм клеток, но без явной малигнизации;
- 3 степень — это высокозлокачественные малигнизированные саркомы, с умеренным клеточным атипизмом и большим количеством митозов;
- на последней 4 степени клетки утрачивают свои свойства, видна явная дедифференцировка.
На практике эта классификация не всегда оказывается верной. Некоторые специалисты считают целесообразным объединить 2 и 3 степени в одну, так как различия между ними небольшие.
На данный момент остеобластокластому разделяют на доброкачественную и злокачественную, но, такое разделение не совсем верно, учитывая, что доброкачественная форма может расти инфильтративно и разрушать окружающую ткань. Есть достаточно высокая вероятность ее малигнизации и метастазирования. Скорее ее можно отнести к переходной форме, но никак не к доброкачественной.
В зависимости от расположения, различают 2 вида гигантомы:
- периферическая. К такой форме относится остеобластокластома челюсти.
- центральная. Располагается внутри кости, представляет собой солитарное образование. Отличается наличием гемморагичеких участков, из-за которых опухоль приобретает бурый цвет.
Симптомы остеобластокластомы
К основным симптомам гигантоклеточной опухоли кости относятся:
- раннее появление опухлости;
- хрустящий звук при пальпации;
- болевые ощущения, которые усиливаются по ночам.
Также можно обратить внимание на нарушение функции суставов. При остеобластокластоме коленного сустава становится трудно или невозможно согнуть ногу. Появляются проблемы с передвижением, человек хромает. В 10% случаев развитие симптоматики происходит после травмы. Особенно переломы характерны для гигантоклеточной опухоли бедренной кости.
На фоне прогрессирования болезни состояние человека ухудшается: появляется усталость, сонливость, пропадает аппетит. Возможна лихорадка.
Остальные симптомы остеобластокластомы зависят от ее расположения. Зубная боль, деформация челюсти, проблемы с пережевыванием пищи характерны для поражения челюсти. Такая опухоль встречается в юном возрасте. Она чаще возникает в нижней челюсти, растет медленно. В запущенных случаях охватывает всю кость и кожу над ней, изъязвляясь при этом.
Остеобластокластома позвоночника, которая обыкновенно локализуется в крестцово-копчиковом отделе, проявляется в виде сильных болей, иррадиирующих в ноги и ягодицы. Она может развиться у женщин во время беременности.
Стадии злокачественного процесса
- 1 стадия самая благоприятная. К ней относятся опухоли низкой степени злокачественности, которые:
- ограничены кортикальным слоем кости;
- находятся за пределом этого слоя.
- Вторая стадия остеобластокластомы характеризуется повышением степени злокачественности (G3-4), но метастазы не присутствуют. Опухоли могут быть:
- в пределе кости;
- за ее пределом.
- 3 стадия обозначает, что присутствует множественное поражение кости.
- На 4 стадии остеобластокластома может иметь любой размер и степень злокачественности, но определяются региональные или отдаленные метастазы.
Диагностика заболевания
Самый первый этап диагностики остеобластокластомы – это сбор анамнеза и внешний осмотр пациента. При ощупывании определяется мягкотканая, рыхлая опухоль, чаще безболезненная. В запущенных случаях деформация тканей становится сильно заметной, кожа вокруг патологического узла отекает, меняет свой цвет.
Человек жалуется на основные симптомы гигантоклеточной опухоли кости: боль по ночам, усталость, слабость, повышение температуры.Для того чтобы подтвердить онкологию, пациента направляют на рентгенологическое исследование.
Лучевая диагностика гигантоклеточной опухоли покажет такие изменения в кости:
- Участок деструкции, крупноячеистой или просветленной структуры, с перфорацией переднего кортикального слоя.
- Истончение коркового слоя, вплоть до толщины бумаги. Контуры его волнистые, но четкие.
- Вздутие кости.
- Прорастание опухоли в мягкие ткани.
Такие изменения, как склероз и козырьки Кодмена встречаются очень редко. Среди уточняющих методик, необходимых для определения степени распространенности опухоли и ее границ, находится компьютерная и магнитно-резонансная томография, а также осцеосцинтиграфия скелета. С помощью КТ проверяют легкие на наличие метастазов.
Для постановления точного диагноза делают биопсию: пункционную или экцизионную. Во время такой процедуры берут частицу новообразования и исследуют в лаборатории на гистологию и цитологию.
Дифференциальная диагностика проводится по остеолитической саркоме, хондробластоме, аневризматической костной ткани. Обязательно нужно убедиться, что у больного действительно гигантоклеточная опухоль, а не одна из вышеперечисленных сарком. При необходимости проводят повторные лабораторные исследования. Это важно, так как ранее были зафиксированы неоднократные случаи принятия остеогенной саркомы или хондросркомы за гигантому, вследствие чего назначалось неадекватное лечение. Такие ошибки ведут за собой повторные рецидивы и уменьшение выживаемости.
Дополнительно рекомендуют провести биопсию метастазов.
Остеобластокластома: лечение
Основные методы лечения остеобластокластомы:
- хирургическое удаление пораженной кости (или ее участка);
- химиотерапия (применяется до и после операции);
- лучевая терапия (используется, как дополнительный метод).
Назначают его только после морфологической верификации опухоли, основываясь на размере, локализации, стадии и виде остеобластокластомы. Наилучшие показатели безрецидивной выживаемости наблюдаются у пациентов, которым была проведена полная ликвидация онкоочага, поэтому хирургический метод считается основным. Нерадикальная операция увеличивает не только риск рецидивов, но и малигнизации опухоли, а также метастазирования. Если же пациент признан неоперабельным ввиду высокого риска опасных для жизни осложнений (такое бывает при саркомах черепа, позвоночника, костей таза), то прогнозы будут неутешительные.
Выбор тактики хирургического лечения остеобластокластомы зависит от стадии болезни:
- на 1 и 2 стадии при остеобластокластоме бедренной кости, плечевой кости, ребра, локтя или в других доступных местах проводят сегментарную или краевую резекцию кости (при поражении челюсти — кюретаж), без замещения дефекта или с последующим установлением трансплантатов или протезов. Линия резекции должна проходить на расстоянии 4-5 см от края опухоли. Послеоперационная полость заполняется аутоспонгиозой. Рекомендуют дополнительно обрабатывать ложе опухоли антибластическими препаратами. Обширные повреждения требуют более радикального подхода.
- на 3 стадии показана расширенная резекция или удаление кости одним блоком, с обязательной обработкой антибластическими средствами. Если в процесс вовлечен большой участок ноги, важные нервы или сосуды, или есть признаки инфицирования, то проводят ампутацию конечности. Также могут полностью удалить челюсть.
После операции практикуется местная криотерапия, то есть воздействие на ткани жидким азотом, а также электрокоагуляция.На 1 стадии при маленькой, узловой остеобластокластоме лечение может ограничиться операцией. Начиная со второй стадии, требуется дополнительное воздействие.
Включение лучевой терапии, несомненно, снижает риск рецидивов. Также ЛТ помогает облегчить боль, и уменьшить размер образования.
Эту методику широко используют для неоперабельных больных с опухолями в позвоночнике или черепе. Лучевую терапию проводят курсами. Радиологи устанавливают общую очаговую дозу и распределяют ее на несколько фракций. На 3 и 4 стадии при высокозлокачественных саркомах обязательно проводят химиотерапию. Единого курса для злокачественных гигантоклеточных опухолей нет. В основном применяют схемы для остеосаркомы.
Неоадьювантная химиотерапия включает 2-3 курса препаратами Цисплатин и Доксорубицин, между которыми делается интервал в 2 недели. После восстановления показателей крови проводят операцию и, на основании полученного материала опухоли, оценивают эффективность химии. При исследовании вычисляют количество жизнеспособных клеток: если их осталось менее 10%, то проводят еще 4 курса теми же препаратами, с интервалом в 3-4 недели.
При плохом ответе (>10% жизнеспособных клеток) к Цисплатину и Доксорубицину прибавляют высокие дозы Метотрексата и Ифосфамида, дополняя лечение препаратом Месна, гидрацией организма и ощелачиванием мочи.
При наличии противопоказаний на Метотрексат и Ифосфамид назначают Этопозид и Карбоплатин.
Больным с 4 стадией остеобластокластомы с метастазами назначают высокие дозы химии и облучений с паллиативной целью. Также проводят симптоматическую терапию: обезболивают, снижают температуру тела, нормализуют работу печени. В ходе лечения опухоль может стабилизироваться, что дает возможность провести операцию на первичном очаге. В случае ухудшения состояния (распад опухоли, переломы и кровотечения) рекомендуют делать ампутацию или экзартикуляцию.
Метастазирование и рецидив гигантоклеточной опухоли кости
Для остеобластокластом характерно частое рецидивирование. Обычно это происходит спустя 1-2 года после лечения. Безусловно, такие случаи увеличивают риск озлокачествления саркомы.
При возникновении местного рецидива гигантоклеточной опухоли показана повторная операция, во время которой удаляют весь патологический участок. Также назначают вторую линию химиотерапии, которая зависит от ранее назначавшихся препаратов. Если в первой линии не использовали Метотрексат, то нужно его добавить.
Метастазы при остеобластокластоме распространяются гематогенно, поражая другие кости и легкие. Долгое время они могут протекать бессимптомно. Прогноз для таких больных будет благоприятным, только если был обнаружен и удален единичный метастаз. Лечение вторичных гигантом совершают только после излечения первичного очага.
Метастазирование гигантоклеточной опухоли может произойти в разное время, в зависимости от степени ее злокачественности: от 1 года до 10.
Прогноз жизни при остеобластокластоме кости
Прогноз при остеобластокластоме кости, в целом, благоприятный. Опухоли могут расти в течение длительного времени и не образовывать метастазы. Если обнаружить ее на ранних стадиях и провести адекватное лечение – выживаемость составит 80-90%.
Высокая степень злокачественности, невозможность проведения хирургической операции или низкая радикальность операции, наличие метастазов и рецидивы – все эти факторы негативно влияют на прогноз.
Профилактика онкоопухоли
Так как точных причин онкологии костей ученные не могут назвать, то предотвратить болезнь невозможно. Вы можете только снизить риск заболевания. Профилактика остеобластокластомы должна включать проведение радикальных операций при доброкачественных формах опухоли. Постарайтесь избегать ситуаций, в которых можно получить травму. Также сторонитесь радиоактивного воздействия.
Гигантоклеточная опухоль — это, как правило, солитарная опухоль кости челюсти.
Она характеризуется своеобразным клиническим течением, полиморфной рентгенологической картиной и особым видом кровообращения, обусловливающим специфическую гистологическую картину.
По данным нашей клиники, гигантоклеточная опухоль, или остеобластокластома, встречается в 25% случаев опухолей и опухолеподобных образований лицевого скелета в детском возрасте.
Оно наиболее точно отражает сущность процесса: опухоль относится к группе опухолей собственно костной ткани остеогенного происхождения и наблюдается как в доброкачественном, так и в злокачественном варианте [Русаков А. В., 1959; Виноградова Т. П., 1973; Волков М. В., 1985, и др.].
В зависимости от характера роста мы различаем два вида доброкачественной остеобластокластомы: литическую, характеризующуюся быстрым ростом и значительными разрушениями кости литического характера, что на рентгенограммах, сделанных в динамике, напоминает картину злокачественного роста, и ячеистую, которой свойственно более медленное увеличение ячеистого очага. Описанная А. В. Русаковым и Т. П. Виноградовой кистозная форма расценивалась патологоанатомами как исход остеобластокластомы. В настоящее время костные неэпителиальные кисты рассматриваются нами в соответствии с Международной гистологической классификацией опухолей (МГКО).
Гигантоклеточная опухоль челюстных костей наблюдается в молодом возрасте: 60% больных составляют лица моложе 30 лет.
В 175 наблюдениях, которыми мы располагали к 1984 г., большинство составляли дети 8-16 лет. По возрасту дети с гигантоклеточными опухолями челюстных костей распределялись следующим образом: до 1 года — 3, от 1 года до 3 лет — 6, от 4 до 7 лет — 38, от 8 до 11 лет — 60, от 12 до 15 лет — 68 детей.
Среди больных было 109 (62,3%) мальчиков и 66 (37,7%) девочек. При гигантоклеточных опухолях в других костях скелета у детей соотношение почти не изменяется (58% мальчиков и 42% девочек) [Волков М. В., 1974].
Гигантоклеточная опухоль чаще всего локализуется в нижней челюсти в области малых и больших коренных зубов и в верхней челюсти, причем у большинства больных в области малых коренных зубов. Преимущественного поражения той или иной стороны челюстей в детском возрасте не отмечено.
По данным наших наблюдений, к редким локализациям гигантоклеточной опухоли следует отнести поражение скуловой кости и венечного отростка нижней челюсти.
Клиническая картина
При распознавании гигантоклеточной опухоли очень важно учитывать одиночность очага. Множественное поражение костей скелета встречается при многокостной регионарной фиброзной дисплазии или болезни Реклингхаузена.
Начало заболевания при литической и ячеистой формах неодинаковое. Первыми признаками при еще не прощупываемой опухоли могут быть боли. При клинически выраженной опухоли отмечаются чувствительность и потепление кожи в области расположения опухоли. При истончении кортикального слоя и в отсутствие его наряду с болями в покое появляется боль при пальпации.
При прорастании опухоли за пределы кортикального слоя кости слизистая оболочка рта приобретает синюшно-багровую окраску. Под ней пальпируется мягкотканное образование.
В области поражения могут быть патологические переломы челюсти; на верхней челюсти отмечается прорастание опухоли в верхнечелюстную, пазуху, полость носа и другие кости лицевогого скелета. Литическая форма гигантоклеточной опухоли нередко диагностируется как остеолитическая саркома челюсти.
При осмотре: асимметрия лица за счет припухлости угла и тела челюсти справа. По сравнению с другими участками кожа в этой области заметно гиперемирована, собрана в складку, подкожные вены расширены. Пальпация в области утолщения челюсти болезненна. Поднижнечелюстные лимфатические узлы увеличены, безболезненны. Открывание болезненно. Слизистая оболочка над опухолью несколько цианотична, венозная сеть сосудов подслизистого слоя расширена.
Переходная складка сглажена за счет выбухания опухоли; 7 | зуб резко подвижен. Патологическая подвижность фрагментов кости нижней челюсти. Прикус нарушен. Электровозбудимость пульпы 7 | зуба резко снижена. Рентгенограмма: дефект кости в пределах от 5 | до 7 зуба с неровными, смазанными границами. Кость резко вздута и истончена. Корни 7 | зуба резервированы. Непрерывность тела челюсти нарушена, малый фрагмент ее смещен вверх. Диагноз: остеолитическая саркома, литическая форма остеобластокластомы.
Гистологическое исследование ввиду недостаточности биопсированного материала определенного ответа не дало, но элементов злокачественного роста не обнаружено.
Произведена резекция нижней челюсти в пределах здоровой ткани. При гистологическом исследовании операционного материала обнаружена остеобластокластома (гигантоклеточная опухоль).
Клинические симптомы при этой форме гигантоклеточной опухоли появляются быстро, что значительно затрудняет дифференциацию от остеолитической саркомы.
При ячеистой форме опухоль чаще наблюдается в возрасте 3-5 лет и вначале развивается бессимптомно. Следует подчеркнуть, что по темпам роста ячеистые формы гигантоклеточной опухоли отличаются друг от друга в весьма широких пределах.
При ячеистой форме опухоль развивается на одном участке верхней или нижней челюсти, в большинстве случаев без внешнего воздействия, безболезненно, незаметно для ребенка и родителей. Кость в этом месте с бугристой поверхностью, диффузно утолщена. Отграничить опухоль от здоровых — участков клинически не удается. Челюсть часто имеет веретенообразную форму.
Зубы, находящиеся в области опухоли, редко меняют положение и бывают подвижными. Слизистая оболочка альвеолярного отростка, покрывающая опухоль, несколько анемичная и блестящая.

Рис. 37. Остеобластокластома верхней челюсти — рентгенограмма в боковой проекции
Пальпация слегка болезненна. У детей старше 5 лет может выявляться, симптом пергаментного хруста, или хруста снега, который объясняется вдавлением и мельчайшими переломами кортикального слоя. У детей младшего возраста симптом пергаментного хруста при различных новообразованиях отсутствует в связи с эластичнастью растущей кости. При поражении верхней челюсти деление опухолей на ячеистую и литическую формы весьма условно из-за отсутствия выраженных дифференциальных признаков.
Рентгенологическая картина
При ячеистой форме в очаге поражения отмечаются множество мелких ячеистых образований, отделенные друг от друга костными перегородками различной толщины (рис. 38).

Рис. 38. Остеобластокластома нижней челюсти. Рентгенограмма аксиальной проекции.
Рост опухоли происходит в основном вдоль горизонтальной оси тела нижней челюсти. Четкость границ опухоли определяется не со всех сторон. Значительное истончение и рассасывание кортикального слоя в нижней челюсти наблюдается реже, чем в верхней. Реакции со стороны надкостницы нет. Подобная картина во многом сходна с рентгеновской картиной амелобластомы (адамантиномы).
При ячеистой форме поражения кортикальный слой кости более плотный. Опухоль больше распространяется в горизонтальном направлении челюсти по костномозговым пространствам. Ткань опухоли располагается среди костных перекладин и напоминает паренхиматозную ткань печени; отмечается большое количество кист (рис. 39).

Рис. 39. Остеобластокластома — ячеистая форма. Препарат резецированной челюсти.
Микроскопическое исследование
Основными элементами опухоли являются мелкие одноядерные клетки с округлым или овальным ядром типа остеобластов, между которыми рассеяны многоядерные клетки-гиганты типа остеокластов с центральным расположением ядер.
Наряду с этим в опухоли можно наблюдать серозные и кровяные кисты или кровяные поля, окаймленные гигантскими клетками. А. В. Русаков (1952), Т. П. Виноградова и А. М. Вахуркина (1962, 1973) подтвердили, что это особый эмбриональный вид кровообращения в опухоли: кровь движется не по сосудам, а между опухолевыми элементами, напоминая реку, протекающую через болото. Такая система циркуляции крови создает условия для отстоя плазмы, оседания эритроцитов, в результате чего и возникают их распад, образование серозных и кровяных кист, а скопление гемосидерина придает опухоли бурую окраску.
Диагностика
Диагностика гигантоклеточной опухоли в челюстных костях трудна вследствие ее сходства с другими патологическими процессами: остеогенной саркомой, саркомой Юинга, эозинофильной гранулемой, амелобластомой, фиброзной дисплазией, аневризмальной костной кистой, хондромой (энхондромой). Особые затруднения возникают при локализации опухоли в верхней челюсти, где рентгенологические признаки теряют свою типичность.
В отдельных случаях диагностическая пункция кости помогает поставить предварительный диагноз на основании характера пунктата (кровь или белковая жидкость с примесью кристаллов холестерина).
Следует отметить, что большинство больных с литической формой опухоли поступили в нашу клинику с диагнозом остеогенной саркомы. В раннем детском возрасте быстрый рост опухоли и лизис кости были основанием для такой диагностической ошибки.
Окончательный диагноз устанавливают, сравнивая данные клинического и рентгенологического исследований и инцизионной биопсии.
Лечение
Лечение детей с гигантоклеточными опухолями хирургическое. Лучевую терапию опухоли, применяемую отдельными авторами у взрослых, детям не назначают.
Против лучевой терапии гигантоклеточных опухолей у детей и взрослых и за преимущества оперативного лечения высказалось большинство участников VII Международного конгресса ортопедов в 1957 г. (D. С. Dahlin, N. Capener и др.), а также симпозиума по остеобластокластомам в Москве в 1960 г. (Н. Н. Приоров, И. Т. Шевченко, В. Я. Шлапоберский, С. Д. Терневский, М. В. Волков).
Сторонниками комбинированного лечения являются И. А. Кожевников и Б. А. Аксенов (1960), Н. Н. Мазалова (1960). Б. М. Эйдельштейн (1960) и американские хирурги во главе с В. L. Coley категорически высказываются против комбинированного метода лечения гигантоклеточных опухолей, считая,что после этого отмечается наибольший процент малигнизации первично доброкачественных форм опухоли в случаях их рецидивирования. С этим согласны и рентгено-радиологи [Бенцианова В. М., Бальсевич С. Я., 1960], имеющие большой опыт в лечении остеобластокластом челюстных костей.
На малую эффективность рентгенотерапии остеобластокластом и факты нарушения зон роста у детей под влиянием этого лечения указывают М. В. Волков (1974), L. Lichtenstein (1957) и др. Противник рентгенотерапии гигантоклеточных опухолей костей у детей S. Cade (1949) отметил ее вред и отрицательное влияние на рост челюстей. По его мнению, о последствиях лечения детей этим методом можно судить не раньше чем через 10-15 лет. Автор ссылается на 11 случаев озлокачествления первично доброкачественных опухолей, причем в одном из них малигнизация произошла через 22 года после лучевой терапии.
Комбинированное лечение проведено нами 29 детям. Из них у 8 детей возник рецидив роста литической формы опухоли, причем у 3 дважды — после рентгенотерапии и выскабливания. Рентгенотерапия проведена у 3 больных. Из них у мальчика 14 лет с литической формой опухоли, несмотря на два курса лучевого лечения, рост опухоли не прекратился.
Наш опыт подтверждает положение, что первое место в терапии гигантоклеточных опухолей у детей должно быть отведено хирургическому лечению. Хирургическое лечение остеобластокластом челюстей у детей, проводившееся нами в период. с 1952 по 1962 г. (кафедра хирургической стоматологии ММСИ) и в 1963-1986 гг. (кафедра стоматологии детского возраста того же института), было во многом различным.
Из 56 больных детей с остеобластокластомой в первом периоде оперировано 34; из них выскабливание произведено у 24 (у 5 дважды, поскольку наблюдались рецидивы), частичная резекция челюсти — у 14, резекция с одномоментной костной пластикой ауторебром — у одного ребенка.
Рентгенотерапия проведена в 2, комбинированное лечение — в 20 случаях. Во втором периоде оперировано 113 детей; из них у 70 проведены частичные резекции челюсти, у 32 — резекции, у 11 — выскабливание с обработкой прилежащей к опухоли кости фрезой до видимых здоровых участков, чем и объясняется уменьшение числа рецидивов.
Во втором периоде рецидивы отмечены у 4 больных: после выскабливания— у одного, частичной резекции — у 2, резекции челюсти — у одного больного. Резекция нижней челюсти с одномоментной пластикой аллокостью проведена у 17 детей.
Необходимо отметить, что из 9 случаев рецидивов в 8 имела место литическая форма и только в одном — ячеистая форма опухоли. Рентгенотерапия проведена у одного ребенка, комбинированное лечение — у 9 детей.
Возможность рецидивирования даже после тщательного выскабливания заставила нас в последние 15 лет отказаться от этой операции при гигантоклеточных опухолях у детей. Такого же мнения придерживаются М. В. Волков (1985) и R. Marie d'Aubigne и A. Mazabraud (1964), наблюдавшие рецидивы после выскабливания гигантоклеточных опухолей в 60% случаев.
Прогноз при доброкачественных гигантоклеточных опухолях следует определять осторожно, так как, по данным литературы, такие опухоли больше, чем другие новообразования,, склонны к малигнизации. Это относится главным образом к литическим формам. По данным В. Я. Шлапоберского (1960)v малигнизация происходит в 15%, по данным I. Doherti и соавт. (1958) — в 18% случаев. Озлокачествление первично доброкачественной остеобластокластомы нижней челюсти наблюдали и мы.
Больная К., 16 лет. В лечебных учреждениях по месту жительства произведены три операции, после которых возникали рецидивы и наступал более интенсивный болезненный рост опухоли. При верификации данных гистологических исследований удаленной опухоли после второй операции; выявлена типичная картина доброкачественной остеобластокластомы.
В клинике для уточнения диагноза произведена биопсия. При микроскопическом исследовании отмечена картина остеогенной саркомы с резким полиморфизмом как одноядерных, так и многоядерных клеток. Операция: резекция нижней челюсти с обширным иссечением мягких тканей подбородка и нижней губы. Образовавшийся дефект нижней трети лица закрыт при помощи филатовского стебля. При рентгенологическом исследовании легких метастазы не обнаружены. Через год связь с больной потеряна.
В описанном наблюдении при общей длительности заболевания 6 лет трижды осуществлено выскабливание. Озлокачествление наступило в конце третьего года от начала заболевания,, видимо, вследствие нерадикальных операций.
Повторное развитие гигантоклеточной опухоли может иметь, место не только в кости, недостаточно радикально резецированной при удалении опухоли, но и в пересаженном костном трансплантате при поражении мягких тканей [Бойчев Б., 1960].
Запущенные и запоздало леченные доброкачественные гигантоклеточные опухоли челюстей у детей ведут к тяжелым, трудно устранимым дефектам костей лица, нарушению функций жевания, глотания и речи, что в дальнейшем требует длительной реабилитации больных.
Колесов А.А., Воробьев Ю.И., Каспарова Н.Н.
Читайте также:

