Генерализацией оппортунистических опухолей и инфекций
ВИЧ-инфекция – инфекционное заболевание, вызываемое вирусом иммунодефицита человека, характеризующееся многолетним течением, клинически связанным с прогрессирующим снижением иммунитета, приводящим на последней стадии заболевания к синдрому приобретенного иммунодефицита (СПИД), для которого характерно развитие тяжелых форм оппортунистических заболеваний.
Диагностика ВИЧ-инфекции включает два этапа: установление собственно факта инфицирования ВИЧ и клиническая диагностика. Установление факта инфицирования осуществляется путем комплексной оценки эпидемиологических данных, результатов клинического обследования и лабораторных исследований. Клиническая диагностика ВИЧ-инфекции проводится после того, как факт инфицирования установлен. Традиционно клиническая диагностика сводится к установлению стадии заболевания и характеристике его течения. За определением стадии неразрывно следует прогнозирование течения заболевания, а также выбор тактики лечения.
Как во время острой стадии, так и на стадии СПИДа, клинические проявления ВИЧ-инфекции неспецифичны и не позволяют однозначно поставить диагноз. Лабораторная диагностика ВИЧ-инфекции включает исследования для постановки диагноза ВИЧ-инфекции, мониторинга течения заболевания и эффективности терапии.
Оппортунистические паразитозы и микозы становятся все более распространенными; появляются новые для человека паразитозы (микроспоридиоз); в качестве оппортунистических агентов более часто выявляют патогенных возбудителей (токсоплазмы, аспергиллы, криптококки); ряд этих возбудителей может передаваться при оказании медицинской помощи: например, пневмоцисты (распространение которых и раньше было актуальным в проблеме внутрибольничных инфекций), а также токсоплазмы и висцеральный лейшманиоз, которые могут передаваться при переливании крови, трансплантации костного мозга и других органов. Кроме этого, токсоплазмоз и лейшманиоз, а также стронгилоидоз приводят к тяжелому поражению клеточного иммунитета, в основном к снижению уровня CD4+ Т-лимфоцитов; таким образом, при этих заболеваниях на фоне ВИЧ-инфекции происходит еще большее усугубление иммунодефицита, что способствует массивной диссеминации возбудителей в организме больного с развитием тяжелого течения заболевания.
Из бактериальных инфекций наибольшее значение в настоящее время имеет туберкулез, который на поздних стадиях ВИЧ-инфекции приобретает все черты тяжелого вторичного заболевания. Туберкулез — основная причина смерти больных ВИЧ-инфекцией: на поздних стадиях ВИЧ-инфекции от туберкулеза умирает более 50% больных. Причиной бактериальных пневмоний чаще всего бывает Streptococcus pneumoniae, реже регистрируют пневмонии, вызванные стафилококками, гемофильной палочкой, клебсиеллами. Увеличивается число больных с атипичным микобактериозом. Чаще стал диагностироваться бациллярный ангиоматоз как проявление бартонеллезной инфекции.
По частоте и значимости среди оппортунистических вирусных инфекций лидирует ЦМВИ. Развиваясь на поздних стадиях ВИЧ-инфекции, цитомегаловирусные поражения периферической и центральной нервной системы, ЖКТ, легких, глаз занимают одно из первых мест среди причин смерти больных. Часто регистрируют поражения, вызванные вирусами простого герпеса 1 и 2 типов, вирусом Varicella zoster, однако среди причин летальных исходов они пока фигурируют редко. Саркома Капоши регистрируется все реже благодаря внедрению в клиническую практику высокоактивной АРВТ. Среди опухолей актуальны различные лимфомы (ходжкинского и неходжкинского типов).
Особенности развития и проявления оппортунистических поражений у больных ВИЧ-инфекций определяют требования к применению тестов лабораторной диагностики. Самый распространенный способ диагностики инфекционных болезней – определение специфических АТ (серологическая диагностика) не эффективен при наличии выраженного иммунодефицита. Выявление ДНК/РНК микроорганизма без определения концентрации может свидетельствовать о носительстве и не является однозначным подтверждением активной инфекции. Одна из задач лабораторной диагностики оппортунистических инфекций – разработка методов ПЦР для определения концентрации ДНК/РНК микроорганизма и установление диагностически значимого уровня для выявления манифестной инфекции.
Второй период – период персистирующей генерализованной лимфоаденопатии – характеризуется стойким, в течение нескольких месяцев, увеличением различных групп лимфатических узлов. В основе лимфоаденопатии лежит неспецифическая гиперреактивность В-клеток, проявляющаяся фолликулярной гиперплазией лимфатических узлов (увеличение лимфоидных фолликулов и их светлых центров). Длительность стадии - 3-5 лет.
Третий период заболевания, возникающий на фоне умеренного иммунодефицита, называют преСПИД, или СПИД-ассоциированным комплексом. Для него характерны лихорадка, лимфоаденопатия, диарея, незначительная потеря массы тела. На этом фоне появляется наклонность к развитию вторичных инфекций – острых вирусных респираторных инфекций, опоясывающего лишая, пиодермии и др. Этот период длится несколько лет.
Четвертый период заболевания, который продолжается около двух лет,- это период синдрома приобретенного иммунодефицита (СПИД). Для него характерны оппортунистические инфекции и опухоли, истощение и деменция. В этот финальный период, как правило, снижается количество анти-ВИЧ-антител (они могут вообще не определяться), а количество вирусных антигенов нарастает, что необходимо учитывать при диагностике СПИДа.
Патологическая анатомия.
Происходят изменения лимфатических узлов, характерные поражения ЦНС и изменения, типичные для оппортунистических инфекций и опухолей. Фолликулярная гиперплазия лимфатических узлов сменяется полным истощением их лимфоидной ткани (рис. 253). Лимфатические узлы резко уменьшаются, определяются с трудом. Поражение ЦНС представлено ВИЧ-энцефаломиелитом, при этом основные изменения находят главным образом в белом веществе и подкорковых узлах мозга. При микроско-пическом исследовании находят микроглиальные узелки, многоядерные симпласты, в которых удается обнаружить частицы ВИЧ. В боковых и задних столбах спинного мозга определяются очаги размягчения и вакуолизация белого вещества. Благодаря демиелинизации белое вещество приобретает сероватый оттенок. Для оппортунистических инфекций при СПИДе характерно тяжелое рецидивирующее течение, часто с генерализацией процесса и устойчивостью к проводимой терапии. Оппортунистические инфекции могут вызываться простейшими (пневмоцисты, токсоплазмы, криптоспоридии), грибами (рода Candida, криптококки), вирусами (цитомегаловирусы, герпетические вирусы, некоторые вирусы медленных инфекций), бактериями (Mycobacterium avium intracellular, легионелла, сальмонелла). Одна из самых частых и характерных инфекций при СПИДе вызывается пневмоцистами. Она приводит к развитию тяжелой пневмонии с образованием в альвеолах большого количества пенистых эозинофильных масс, в которых выявляются пневмоцисты. Довольно часто возникает и токсоплазменная инфекция, при которой находят энцефалит; для него характерны фокусы некроза и абсцедирования. При криптоспоридиозе поражается кишечник, развиваются энтериты и колиты, проявляющиеся длительной профузной диареей. Среди поражений грибами часто отмечается кандидоз с вовлечением пищевода, трахеи, бронхов, легких, а также криптококков, склонный к диссеминации процесса. Из вирусных инфекций наиболее типична цитомегаловирусная с развитием ринита, пневмонита, колита, энцефалита. Герпетической инфекции свойственно длительное поражение слизистых оболочек и кожи. Среди бактериальных инфекций наиболее характерна атипичная микобактериальная инфекция Mycobacteria avium intracellulare, которая приводит к развитию диссеминированного процесса с поражением лимфатических узлов и внутренних органов.
Злокачественные опухоли при СПИДе встречаются в 40% случаев. Наиболее характерными являются саркома Капоши (у 30% больных) и злокачественные лимфомы.
Саркома Капоши (множественная идиопатическая геморрагическая саркома) – редкое заболевание, возникающее обычно у мужчин старше 60 лет, характеризуется медленным довольно доброкачественным течением. Проявляется багрово-красными пятнами, бляшками и узлами, расположенными обычно на коже дистальных отделов нижних конечностей. Характерны изъязвления. Возможна самопроизвольная инволюция с возникновением на месте опухоли рубцов и депигментированных пятен. Микроскопически опухоль состоит из множества новообразованных хаотично расположенных тонкостенных сосудов с хорошо определяемым эндотелием и пучков веретенообразных клеток (рис. 254). В рыхлой строме часто видны кровоизлияния и скопления гемосидерина. У больных СПИДом саркома Капоши имеет злокачественный характер и отличается от классического варианта генерализацией процесса с поражением лимфатических узлов, желудочно-кишечного тракта, легких и других внутренних органов.
Злокачественные лимфомы при СПИДе преимущественно В-клеточные. Часто встречается лимфома Беркитта (см. Лимфомы).
Многообразие оппортунистических инфекций, часто сочетающихся между собой, а также с опухолями, делает клиническую картину СПИДа чрезвычайно полиморфной. В связи с этим выделяют несколько наиболее типичных клинических вариантов СПИДа: легочный, синдром поражения центральной нервной системы, желудочно-кишечный синдром, лихорадку неясного генеза.
Легочный вариант – самый частый (у 80% больных). Он представлен сочетанием пневмоцистной пневмонии, цитомегаловирусной и атипичной микобактериальной инфекции и саркомы Капоши. Синдром поражения центральной нервной системы включает ВИЧ-энцефалит, поражения, связанные с токсоплазмозом, криптококкозом и цитомегаловирусной инфекцией, а также лимфому; приводит к развитию деменции. Желудочно-кишечный синдром – это сочетание кандидоза, цитомегаловирусной инфекции, криптоспоридиоза и атипичной микобактериальной инфекции; сопровождается диареей и развитием в финале кахексии. Лихорадка неясного генеза; в ряде случаев удается обнаружить атипичную микобактериальную инфекцию или злокачественную лимфому.
Причины смерти.
Смерть наступает чаще от оппортунистических инфекций и генерализации опухолей. В развитых странах 50% больных умирают в течение 18 мес со дня постановки диагноза и 80% – в течение 36 мес. Летальность достигает 100%.
Натуральная оспа
Натуральная оспа (variola vera, лат. variolus – пестрый) – острое конта-гиозное вирусное заболевание из группы карантинных инфекций с поражением легких, кбжи и реже других органов. Оспа ликвидирована во всем мире, но это не исключает случаи заражения.
Этиология и патогенез.
Возбудителем оспы является ДНК-содержащий вирус (Poxvirus variola). Колонии вируса видны под световым микроскопом в виде элементарных телец. Тельца Пашена представляют собой мелкие кокковидные образования, тельца Гуарниери – более крупные образования. Источ-ник инфекции – больной человек. Заражение происходит воздушно-капельным и контактным путем. Входными воротами чаще являются органы дыхания, где появляется первичное поражение. Из места первичного поражения вирус в короткие сроки распространяется в организме, как следствие вирусемии возникают множественные вторичные поражения, которые особенно выражены в коже.
Патологическая анатомия.
При натуральной оспе поражаются кожа и дыхательные пути, наиболее типично поражение кожи. Различают три основные формы натуральной оспы: папулопустулезную, геморрагическую и вариолоид.
Два основных проявления СПИДа — это опухоли и ряд оппортунистических инфекций. Саркома Капоши — самый распространенный и описанный первым пример; в настоящее время выделяют и другие опухоли: неходжкиновская лимфома (обычно экстранодальная) и плоскоклеточные карциномы ротовой полости и прямой кишки. У большинства больных вначале возникает пневмония, вызванная Pneumocystis carinii, за которой следуют другие дополнительные инфекции и саркома Капоши.
Разнообразные сопутствующие СПИДу инфекции затрагивают практически любую систему организма. Больше всего распространена и характерна для больных как в США, так и в Великобритании пневмоцистная пневмония. Возбудителями пневмонии у больных СПИДом могут быть и другие организмы.
У больных СПИДом в Африке саркома Капоши может сочетаться с так назывемой болезнью Слима (диарея) и другими оппортунистическими инфекциями. Более типичны для африканского континента — туберкулез, криптококкоз, криптоспоридиоз.
Спектр клинических проявлений все время расширяется. Первоначально описанные проявления саркомы Капоши и певмоцистной пневмонии относились к болезни с коротким инкубационным периодом. Однако у тех больных, у которых СПИД развивается после более длительного периода, клиническая картина может быть иной. Это как будто уже наблюдается: например, появляются новые виды опухолей и неврологических заболеваний. Наконец, накапливаются данные в пользу того, что поздняя стадия болезни сопряжена с лимфоидной интерстициальной пневмонией, гранулематозным гепатитом и энтеропатией.
Средняя продолжительность жизни больных СПИДом после постановки диагноза варьирует в зависимости от имеющихся клинических проявлений. В Америке она составляет около 9 месяцев для больных с пневмоцистной пневмонией и 31 месяц для больных с саркомой Капоши.
Благодаря многообразию проявлений инфекции ВИЧ — от бессимптомного состояния до развернутого СПИДа — Центры контроля над заболеваниями предприняли попытку разделить весь диапазон инфекций на четыре группы.
| Прием первичный врача-дерматовенеролога , лечебно-диагностический, амбулаторный | 1 800 руб. 1 000 руб. |
| Прием первичный врача-дерматовенеролога К.М.Н., лечебно-диагностический, амбулаторный | 2 100 руб. |
| Обобщение результатов обследования и составление индивидуальной программы лечения 2 степень сложности | 1 000 руб. |
| Дезинфекция кожи и обработка специфическими средствами /1 сеанс | 270 руб. |
| Удаление кондилом на слизистой / за одну зону 0,1см*0,1 см.или (1мм.х1мм.), за 1 поле. | 1 000 руб. |
| Дерматоскопия | 800 руб. |
| Смотреть весь прайс-лист | Записаться |
Полный список ВИЧ-маркерных заболеваний
- Криптоспоридиоз — диарея, продолжающаяся более 1 месяца
- Изоспороз
- Пневмония, вызванная Pneumocystis carinii
- Стронгилоидоз — пневмония, расстройства ЦНС, рассеянные патологии
- Токсоплазмоз — пневмония, расстройства ЦНС
- Аспергиллез — расстройства ЦНС, рассеянные патологии
- Кандидоз — Поражения бронхов, легких пищевода
- Криптококкоз — расстройства ЦНС, легочные и рассеянные патологии
- Гистоплазмоз — рассеянные патологии
Атипичный микобактериоз — рассеянные патологии, вызванные микобактериями, но не возбудителями туберкулеза или лепры.
- Вызванные цитомегаловирусом — поражения легких, кишечника и ЦНС
- Вызванные вирусом простого герпеса — тяжелые поражения кожи и слизистой, длящиеся более месяца; поражения легких, кишечника, рассеянные патологии
- Прогрессирующая многоочаговая лейкоэнцефалопатия
- Саркома Капоши — в любом возрасте
- Церебральная лимфома
- Неходжкинская лимфома — диффузная, недифференцированная, образована В-клетками или клетками неизвестного фенотипа
- Лимфоретикулярные новообразования — по меньшей мере через 3 месяца после оппортунистических инфекций
Хронический лимфоидный интерстициальный пульмонит у детей до 13 лет
Теперь опишем последовательность развития клинических симптомов при ВИЧ-инфекции.
Примерно через 2—4 недели после внедрения ВИЧ у половины зараженных появляется лихорадка, длящаяся от 2 до 10 дней, увеличиваются лимфатические узлы, печень и селезенка, снижается количество лимфоцитов в крови. Затем все проходит будто бы бесследно: инфицированный человек ни на что не жалуется. Однако через несколько месяцев (а чаще лет) у него медленно но неуклонно начинают обнаруживаться симптомы заболевания.
Отмечено, что при переливании крови, инфицированной ВИЧ, средняя продолжительность инкубационного периода составляет у детей два года, у пожилых лиц — пять лет, у людей среднего возраста — восемь.
Обычно, прежде чем развернуться полной картине заболевания, у больного наступает пре-СПИД: постепенно повышается температура до 38—39шС, отмечается обильное потоотделение, особенно в ночное время, резкая утомляемость, разбитость, исчезает аппетит. Важный, а то и самый ранний признак — стойкое увеличение лимфатических узлов: шейных, подчелюстных, затылочных, но, как правило, не паховых. Расстраивается деятельность кишечника: частый водянистый стул. Происходит прогрессирующая потеря веса.
Все эти симптомы рассматриваются как пре-СПИД только в том случае, если у больных установлено вирусоносительство и если при обследовании иммунной системы обнаруживается снижение количества Т-хелперовпри относительно увеличенном или неизмененном количестве Т-супрессоров. В присутствии вируса особое значение имеет лимфаденопатия неясной этиологии. И чтобы исключить лимфомы, сифилис, туберкулез, делается биопсия лимфатических узлов.
В дальнейшем болезненные симптомы начинают нарастать. Похудение может достигать 10—15 килограммов и более. Нередко присоединяются оппортунистические инфекции, и прежде всего пневмоцистная пневмония. У значительной части больных развивается саркома Капоши. Наличие ее у лиц моложе 60 лет в сочетании с положительными результатами лабораторных исследований (появление антител к ВИЧ, снижение числа Т-хелперов) служит несомненным доказательством СПИДа. Так же как лимфомы головного мозга.
Злокачественные опухоли характерны для 40% больных СПИДом, причем из этой цифры 85% приходится на саркому Капоши и 10% на злокачественные лимфомы.
Заболевание длится от нескольких месяцев до 4—5 лет. Исход его - смерть.
При СПИДе могут быть периодические обострения и временные улучшения. У разных больных отмечается преобладание тех или иных симптомов: у одних поражаются преимущественно легкие, у других — нервная система, третьих мучает острая диарея и др. Но, как правило, самый ранний признак — лимфаденопатия, тем более если она продолжается больше двух месяцев без видимых причин.
При диагностике принимаются во внимание эпидемиологические данные: особенно подозрительно, если саркома Капоши и лимфомы диагностируются у гомосексуалистов, наркоманов, лиц с беспорядочными половыми связями.
В последние годы вызывают тревогу сопровождающие СПИД, а также пре-СПИД признаки поражения центральной нервной системы. Наиболее опасный и частый симптом — прогрессирующее слабоумие (деменция) как результат атрофии коры головного мозга. Этот симптом регистрируется сейчас примерно у 50% больных. По мнению многих специалистов, мозговые нарушения, преимущественно слабоумие, могут развиться у каждого человека, инфицированного ВИЧ. При вскрытии у 2/3 больных, умерших от СПИДа, наблюдалась атрофия ткани мозга.
Размножение ВИЧ в клетках мозга приводит к утрате кратковременной памяти, нарушению координации, мышечной слабости, расстройству речи, психики. При этом поражение мозга не всегда сопровождается иммунодефицитом.
Врачей очень тревожит, что эпидемия слабоумия распространится среди молодежи, инфицированной ВИЧ.
Вместе с тем самые ранние и выраженные мозговые нарушения наблюдаются у детей, особенно — у заразившихся в утробе матери или сразу после рождения.
Оппортунистические инфекции у взрослых – это патологические процессы, которые возникают и розвиваются на фоне сниженного имуного ответа. Лечение подобных инфекций усложняется неакдекватной реакцией всего организма, невозможностью подключить естественные защитные механизмы. Оппортунистические инфекции – это причина смерти при ВИЧ/СПИДе человека.
Не все инфекционные возбудители способны вызывать оппортунистическую инфекцию, а только те, которые долго способны персистировать (бессимптомно пребывать) в ослабленном организме. Заболевания могут развиться даже при активации условно-патогенной микрофлоры (той, которая в нормальном состоянии неспособна вызвать инфекционный процесс).
Виды и особенности оппортунистических инфекций
Особенности оппортунистических инфекций заключаются не только в специфических возбудителях, но и в тактике подбора лечения:
- возбудители слабо поддаются классическим схемам лечения и часто рецидивируют,
- у организма отсутствует полноценный иммунный ответ (болезни развиваются на фоне иммунодефицитов, опухолевых процессов),
- возбудитель диссеминирует (распространяется) по всем органам и системам.
Распространенные оппортунистические инфекции, которые развиваются на фоне ВИЧ/СПИДа, поданы в таблице.
| Бактериальные инфекции | Грибковые | Вирусные | Паразитарные | Другие |
| Туберкулез | Кандидозный эзофагит | Герпес-вирусы | Токсоплазмоз в церебральной форме | Саркома Капоши |
| Респираторные инфекции, а именно пневмонии | Кандидоз ротовой полости | Папилломавирус | Микроспоридиоз | Лимфома Ходжкина |
| Кишечные инфекции | Криптококкоз | Гепатит С, В | Криптоспоридиоз | Цервикальный рак у женщин |
| Гистоплазмоз | Лейшманиоз | Энцефалопатии | ||
| Стафилококковый фоликуллит | Миелопатии | |||
| Многоочаговая лейкоэнцефалопатия |
Кроме того, развиваются кардио- и нефропатии.
Среди респираторных инфекций преобладают пневмонии. Возбудителями может быть типичная или атипичная флора. Чаще остальных находят Streptococcus pneumoniae, Haemophilus influenza, Staphylococcus aureus, Moraxella catarrhalis. Клинические проявления не отличаются от обычной пневмонии.
Лечится подобная пневмония как заболевание у третьей клинической группы с пневмониями (Аминопенициллином или Цефалоспорином четвертого поколения с внутривенным введением макролидов). Важно при пневмониях и приеме антибиотиков продолжать лечение антиретровирусными препаратами, а также назначить антимикотики (Флуконазол, Гризеофульвин, Амфотерицин В).
Но особенную опасность представляет пневмоцистная пневмония. Она вызывается грибком, который активно размножается в организме при снижении CD-4 клеток меньше 200 кл/мкл. Инкубационный период без клинических проявлений продолжается до двух недель, затем переходит в первую стадию. В ней преобладают интоксикационные явления (с незначительным повышением температуры до 37,5 , 38).
Вторая стадия характеризуется отдышкой, коклюшеобразным кашлем, который иногда сопровождается пенистой мокротой. На рентгене можно выявить мелкоочаговые тени, но не во всех случаях. В крови происходит снижение всех элементов (эритроцитов, тромбоцитов, лейкоцитов) и ускорение СОЭ.
Эта пневмония лечится при помощи симтоматической терапии (средства от кашля), а также антимикотических средств против грибка (Амфотерицин В). Назначают Триметоприм в комбинации с Сульфаметоксазолом (Бисептол в дозе 15/75 или 20/100 мг).
Оппортунистические инфекции, влияющие на кишечник при СПИДе:
- шигеллез,
- сальмонеллез, а именно сальмонеллезный сепсис,
- криптоспоридиоз,
- изоспороз.
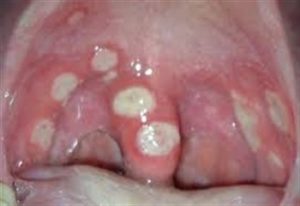
Типичные проявления кишечных инфекций – нарушение стула, постоянные диареи, которые приводят к потере массы тела. На фоне этого нарушается функционирование кишечных ворсинок, не происходит всасывание полезных веществ. Сальмонеллез может осложниться септической формой, а также образовать абсцессы в разных органах, путем заноса бактерии по кровяному руслу.
Лечение кишечных инфекций должно сопровождаться оральной или парентеральной регидратацией с восстановлением солевого баланса. Применяются растворы типа Дисоль, Трисоль, важно контролировать уровень калия и натрия в крови.
Дополнительно назначают нитрофураны (Нифуроксазид), а также антибиотики макролиды (Гентамицин, Кларитромицин).
При СПИДе в организме человека начинают активно размножаться грибки. Это проявляется в виде заболеваний:
![]()
грибковый дерматит, чесоточный дерматит,- ангулярный хейлит (заиды в уголках рта),
- онихомикоз,
- кандидоз (ротовой полости, трахеи, пищевода, генерализованный).
Кандидозу более подвержены женщины, дети, пациенты с сахарным диабетом, а также те, кто принимает антибиотики. Лечить кандидоз, как оппортунистическую инфекцию, необходимо антимикотиками. Редко используется Нистатин, по причине формирования резистентности, чаще Флуконазол. При распространении кандидоза на два органа или более, используется Амфотерицин В, Гризеофульвин.
Лечение вирусных оппортунистических инфекций затруднено по причине их протекания под маской других заболеваний. Чаще всего организм поражают герпес-вирусы.
То есть, на фоне ВИЧ/СПИДа, герпес-вирусная инфекция остается незамеченной. Основные проявления можно перепутать с главной болезнью (слабость, усталость, увеличение лимфоузлов). Для ВИЧ наиболее характерно поражение третьим и пятым типом вируса герпеса.
Третий тип или Варицелла протекает не в форме ветряной оспы, а в форме опоясывающего лишая.
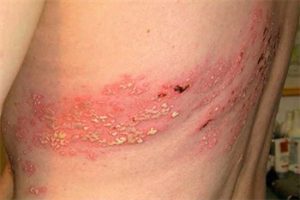
На коже появляются везикулы, которые потом превращаются в папулы (мешочки) с прозрачным содержимым, они чешутся. Со временем папулы покрываются корками и отпадают, оставляя незначительные пигментации (изменение цвета кожи, потемнение). Типичная локализация: на грудкой клетке, между ребрами, по ходу межреберных нервов, но высыпания могут развиваться в любом месте, где проходят нервные волокна.
Лечение инфекции заключается в приеме ударных доз Ацикловира или Валацикловира (по 800 мг 5 раз в день).
Опухолевые процессы относят к оппортунистичным инфекциям при СПИДе. Они развиваются при четвертой клинической стадии болезни. Их лечение – исключительно паллиативное, направленное на облегчение состояния пациента.
Самые распространенные опухолевые поражения: саркома Капоши и лимфомы (ходжкинские или неходжкинские).
Саркома Капоши характеризуется появлением многочисленных сосудистых узелков и бляшек на коже. Их примерные размеры до 3 сантиметров, а цвет: от красного до коричневого. Элементы сыпи не болят, но имеют тенденцию к разрастанию и сливанию, что в дальнейшем приводит к диссеминации опухоли и ее поражению внутренних слизистых оболочек органов. Опухоль ассоциируется с вирусным поражением (предполагаемая причина , герпес-вирус 8 типа). Но специфического лечения не существует. Используется лазерная деструкция или криодеструкция (жидким азотом) элементов сыпи.
Лимфомы (ходжкинские или неходжкинские) не имеют особо опасных или заметных клинических проявлений. Они определяются лабораторно, происходит гиперпродукция незрелых В-лимфоцитов, что делает реакции гуморального иммунитета менее эффективными.
Единственный признак, который можно увидеть на крайних стадиях лимфомы, увеличение регионарных и внутренних лимфоузлов, а также гепатолиенальный синдром. Эти признаки появляются и вследствие самого ВИЧ. Это может вызывать портальную гипертензию, синдром верхней полой или нижней полой вены, что приводит к потерям сознания. Лечение паллиативное, радиотерапия или хирургическое иссечение пакетов лимфоузлов.
Лечение оппортунистических инфекций при СПИДе направлено на улучшение качества жизни пациента. Количество данных заболеваний прямопропорционально зависит от количества Т-хелперов (клеток CD4). Без лечения основной патологии (ВИЧ), полностью избавиться от сопутствующих заболеваний, которые приводят к смерти, невозможно.
Лімфома – пухлина, яка розвивається із лімфоїдної тканини. За типом росту розпізняють нодулярні і дифузні лімфоми, причому вони часто трансформуються в інші. Лімфома – друга за частотою пухлина у хворих на СНІД, приблизно 12-16 % хворих в стадії СНІДу помирають від лімфоми. На відміну від саркоми Капоші, лімфома не пов’язана з будь-якою групою ризику. Вона може бути індукована самим ВІЛ і призводити до поліклональної гіпергамаглобулінемії, яка притаманна для ВІЛ-інфекції. При генералізованій лімфаденопатії формується В-клітинна гіперплазія. Найбільш імовірною першопричиною імунобластної лімфоми є вірус Епштейна-Барр, ДНК якого постійно виявляють в клітинах пухлини. Найчастішими формами лімфом у ВІЛ-інфікованих є неходжкінські лімфоми, лімфома Беркітта, первинна лімфома ЦНС та інші.
Неходжкінська лімфома формується в результаті тривалої стимуляції і проліфереції В-клітин, рідко Т-клітин. Факторами швидкого прогресування лімфоми є число СD4 <, 100 кл/мкл, вік старше 35 років, анамнез ін’єкційної наркоманії. Ризик розвитку лімфоми у хворих на СНІД в 100 разів вище, ніж у популяції в цілому.
Первинна лімфома ЦНС зустрічається у 1-3 % хворих на СНІД і розвивається, як правило, при кількості лімфоцитів <, 50 кл./мкл.
Клінічно при лімфомі Беркітта у половини хворих спостерігається первинне ураження периферійних, внутрішньогрудних, заочеревинних лімфатичних вузлів. Процес розвивається частіше в мигдаликах, шлунково-кишковому тракті, шкірі, кістках та інших органах. Захворювання перебігає з проявами інтоксикації, яка проявляється лихоманкою, схудненням, надмірним виділенням поту вночі, локальним зудом. Притаманні автоімунна гемолітична анемія, тромбоцитопемія, екзантема.
При локалізації лімфоми на шиї або надключичній області лімфатичні вузли збільшені у розмірах, ущільнені, рухомі, не спаяні з оточуючою клітковиною. При ураженні лімфатичних вузлів міжстіння розвивається синдром верхньої порожнистої вени (розширення вен передньої грудної стінки), при ураженні мигдаликів з’,являється відчуття сторонього тіла в горлі. Мигдалик швидко збільшується у розмірах. При локалізації лімфом в шлунку клініка нагадує рак або виразкову хворобу. Можливі ураження і паренхіматозних органів.
Читайте также: