Гемартроз коленного сустава опухоль
Терапия травм колена (ушибы, разрывы связок) часто осложняется гемартрозом — кровоизлиянием в сустав. Оно происходит в результате разрыва сосудов, основной функцией которых является кровоснабжение внутрисуставных структур. Гемартроз возникает и на фоне патологий, развивающихся из-за нарушения свертываемости крови. Его ведущие симптомы — боль, отек, скованность движений.
Что такое гемартроз коленного сустава
Важно знать! Врачи в шоке: "Эффективное и доступное средство от АРТРОЗА существует. " Читать далее.
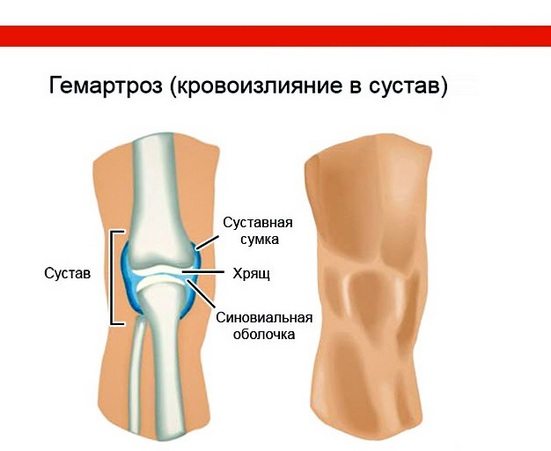
В основе классификации гемартроза лежит объем крови, который излился из поврежденных сосудов в полость колена. Для каждой степени патологии характерны специфические клинические проявления, что часто определяет выбор ортопедом тактики лечения.
| Степень тяжести гонартроза коленного сустава | Характерные особенности |
| Первая | В суставе накапливается менее 15 мл крови. Колено немного отечно, возникающие боли локализованы непосредственно в области сустава. Пациент свободно опирается на стопу или появляются некоторые ограничения |
| Вторая | В колено изливается менее 10 мл крови. Сустав увеличен в объеме, принимает шарообразную форму, его контуры нечеткие. При пальпации ощущается колебание жидкости внутри уплотнения |
| Третья | В сочленении скапливается более 100 мл крови. Кожа над коленом разглаживается, становится красно-синего цвета, формируется обширный отек, отмечается гиперемия |
Любая травма колена может стать причиной кровоизлияния в полость сустава — перелом, вывих, подвывих, повреждение связочно-сухожильного аппарата. Гемартроз возникает вследствие падений или прямых направленных ударов. Разрыву мениска наиболее подвержены люди, активно занимающиеся спортом (футболисты, баскетболисты, гандболисты, волейболисты). Выраженные кровоизлияния часто диагностируются после дорожно-транспортной катастрофы или падения с большой высоты.
Кровоизлияние в колено может произойти в постоперационном периоде после планового хирургического вмешательства — удаления мениска, восстановления целостности крестообразной связки, остеосинтеза бедренных мыщелков с помощью пластин или винтов. Развитие гемартроза провоцируют самые незначительные травмы, если человек болен гемофилией, цингой, геморрагическим диатезом. Причем они настолько несущественные, что на приеме у ортопеда пациент даже не вспоминает о них. Причиной кровоизлияния может стать плохое состояние сосудов, характерное для сахарного диабета высокой степени тяжести.
Интенсивность клинических проявлений гемартроза зависит от количества крови, излившейся в сустав, а также тяжести полученной травмы. Если повреждение было незначительным (ушиб) или кровотечение в сустав возникло на фоне системных патологий, то отмечаются тянущие, распирающие боли. Человек может опираться на стопу, но подвижность колена несколько ограничена.
При тяжелом травмировании (вывих, разрыв связок или мышц) гемартроз проявляется симптомами, характерными для того или иного повреждения. Обычно кожа над суставом опухает, приобретает синюшный оттенок. Надавливание на воспалительный отек сопровождается флуктуацией — перемещение скопившейся жидкости. Пострадавший не способен сделать упор на стопу по нескольким причинам. Во-первых, шагнуть мешает острая, пронизывающая боль. Во-вторых, коленный сустав утрачивает стабильность.
Диагностика патологии
Первичный диагноз выставляется на основании внешнего осмотра пациента, его жалоб, данных анамнеза. Проводится ряд функциональных тестов для оценки мышечной силы, подвижности колена. Для подтверждения диагноза необходимы результаты инструментальных, а в некоторых случаях и биохимических, серологических исследований.
Пункция — это не только диагностическая методика, но и эффективный способ лечения гемартроза. Толстой иглой под местной анестезией врач прокалывает кожу и мягкие ткани над суставом и извлекает скопившуюся кровь. По составу экссудата определяется тяжесть и давность патологии:
- алая, свежая кровь скапливается в колене сразу после травмы или рецидива системного заболевания сустава;
- если в выпоте есть кровяные темные сгустки, то это признак застарелой травмы;
- при обнаружении гнойных примесей требуется проведение биохимического исследования для выявления патогенных микроорганизмов (эпидермальных, золотистых стафилококков).
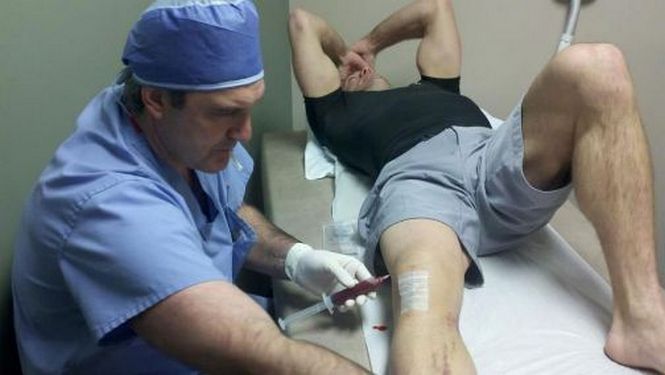
Пункция проводится только при обнаружении в суставе не менее 25 мл крови. После удаления экссудата полость колена промывается антисептиками, а при необходимости — глюкокортикостероидами. Гормональные средства оказывают сразу противоотечное, противовоспалительное, антисептическое действие. После пункции накладывается повязка, затем сустав иммобилизуется гипсовой лангеткой. Через 2 дня врач оценивает состояние колена, а при обнаружении нового кровоизлияния извлекает скопившуюся жидкость. Всего проводится до 3 пункций в зависимости от тяжести травмы.
Стандартное исследование выполняется в двух проекциях (прямой и боковой). Рентгенография малоинформативна в обнаружении гемартроза, так как на полученных изображениях жидкость не определяется. При обильном кровоизлиянии, характерном для серьезных травм, косвенным подтверждением патологии может стать увеличение размеров суставной щели.
Рентгенография при гемартрозе — вспомогательное диагностическое мероприятие, которое проводится для исключения переломов.
Так называется малоинвазивная процедура, выполняемая с диагностическими и лечебными целями. Артроскопия проводится при гонартрозе для оценки состояния внутренних поверхностей сустава и при необходимости удаления разрушенных хрящей, менисков, поврежденных связок. Под местной анестезией через проколы кожи и мягких тканей в полость колена вводятся артроскопические инструменты. Один из них снабжен миниатюрной видеокамерой, передающей изображение с объектива на экран монитора.
При проведении артроскопии изотоническим раствором хлорида натрия вымываются мелкие фрагменты и скопившаяся кровь. Затем полость сустава обрабатывается антисептиками, антибактериальными или гормональными средствами.
Наиболее информативны в диагностике гемартроза КТ или МРТ коленного сустава — методы лучевой диагностики, используемые для визуализации костных, хрящевых, мягких тканей. При подозрении на сильное повреждение кровеносных сосудов эти исследования делаются с контрастным усилением.
Даже "запущенный" АРТРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
МРТ и КТ нередко назначаются пациентам с серьезными травмами колена, спровоцировавшими гемартроз, например, внутрисуставными переломами. На полученных снимках хорошо просматриваются надколенник, дистальная часть кости бедра, проксимальные части большеберцовой и малоберцовой костей.
Как лечить коленный гемартроз
Любое клиническое проявление гемартроза служит сигналом для немедленного обращения за медицинской помощью. Это позволит избежать развития инфекционного или деструктивно-дегенеративного процесса. В первые дни лечения пациентам показан постельный режим. Нельзя нагружать поврежденную ногу, а при передвижении следует пользоваться посторонней помощью, тростью, костылями.
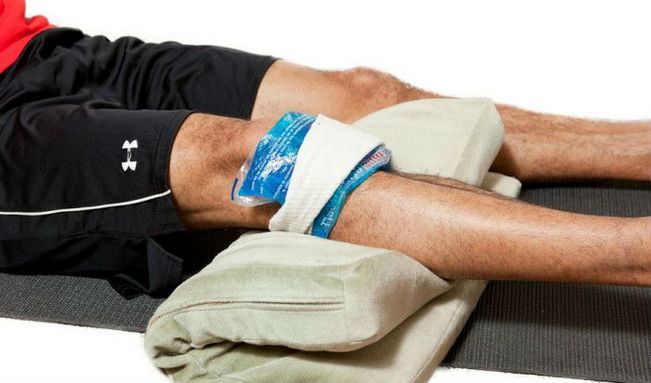
При гемартрозе 1 степени тяжести гипсовая лангетка не накладывается. Поэтому возможно применение холодовых компрессов. К колену нужно приложить пакет, наполненный кубиками льда, или смоченное в очень холодной воде полотенце на 10 минут. Процедура повторяется каждый час.
Самый эффективный способ терапии гемартроза — пункция с последующим промыванием полости колена растворами гормональных или антисептических средств. После проведения этой малоинвазивной процедуры в течение нескольких дней (при тяжелых травмах недель) сохраняются остаточные боли. Для их устранения в терапевтические схемы включаются нестероидные противовоспалительные средства (НПВС) в таблетках — Найз, Кеторол, Ибупрофен, Диклофенак, Целекоксиб.
Избавиться от слабых болей помогает применение гелей и мазей с НПВС. Это Финалгель, Артрозилен, Вольтарен, Фастум, Долгит. В лечении гемартроза часто используется гель Индовазин. В его состав входит НПВС Индометацин и венопротектор Троксерутин. Также для ускорения рассасывания отека и гематом применяются наружные средства Троксевазин, Лиотон, Венолайф. При долго непрекращающихся кровотечениях пациентам назначаются Викасол, Дицинон, Аминокапроновая кислота. При гемофилии часто требуется переливание плазмы.
Показанием к проведению операции в большинстве случаев становится рецидивирующий гемартроз, часто осложняющийся синовитами (воспалением синовиальной оболочки). Хирургическое вмешательство осуществляется методами артроскопической или открытой синовэктомии. Врач полностью или частично иссекает синовиальную оболочку, предварительно удалив скопившийся экссудат.
После снятия гипсовой лангетки, купирования воспаления и острых болей, сращения связок, мышц, костей и хрящей пациенту рекомендованы ежедневные занятия лечебной физкультурой. Врач ЛФК при составлении комплекса упражнений учитывает тяжесть полученной травмы, общее состояние здоровья. Первые тренировки проходят под его контролем. Обычно в комплекс включаются следующие упражнения:
Тренировку следует остановить при появлении дискомфортных ощущений. Возобновить ее можно только после продолжительного отдыха.
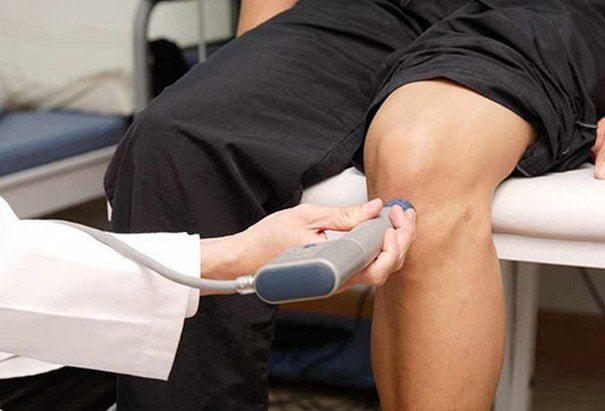
Для снижения выраженности болевого синдрома назначаются электрофорез, ультрафонофорез с глюкокортикостероидами, анестетиками, витаминами группы B. В период реабилитации проводятся такие физиопроцедуры:
- УВЧ-терапия;
- магнитотерапия;
- лазеротерапия;
- гальванические токи;
- ударно-волновая терапия.
Действие всех физиотерапевтических мероприятий направлено на улучшение кровообращения в области колена, укрепление его мышечного корсета, ускорение регенерации поврежденных суставных структур.
Во время лечения гемартроза нельзя использовать народные средства с разогревающим или местнораздражающим действием. Как правило, в состав таких растирок, настоек, компрессов входят скипидар, спирт или водка, индийский лук, чеснок, жгучий перец. Допускается наружное применение отваров, водных настоев, но только после проведения основной терапии.
Врачи рекомендуют применять в лечении гемартроза травяные чаи для устранения воспалительной отечности и повышения общего тонуса организма. Антиэкссудативным действием обладают медвежьи ушки, кукурузные рыльца, шерстистая эрва. Чтобы приготовить чай, нужно залить чайную ложку сухого растительного сырья стаканом кипятка и оставить на час. Процедить, пить по 50 мл 2 раза в день.
Осложнения и последствия
При распаде кровяных клеток в суставе постепенно кумулируется пигмент гемосидерин, что приводит к потере эластичности синовиальной капсулы, гиалинового хряща, связок. К тому же скопление крови является благоприятной средой для роста и размножения патогенных микроорганизмов, поэтому при гемартрозе вероятность развития инфекционного процесса существенно повышается.

Разрушение хрящевых тканей может стать причиной развития тяжелого дегенеративно-дистрофического заболевания — гонартроза. Это медленно прогрессирующая патология колена, пока не поддающаяся полному излечению. А постоянное нахождение в суставе экссудата приводит к частым воспалениям синовиальной оболочки.
Реабилитация и профилактика заболевания
Ускорить выздоровление, восстановить все функции колена позволяют аппликации с озокеритом и парафином, бальнеолечение, гирудотерапия, иглорефлексотерапия. В реабилитационный период пациента также показаны плавание, аквааэробика, йога, скандинавская ходьба и просто прогулки на свежем воздухе.
Профилактика гемартроза заключается в исключении травмоопасных ситуаций. Врачи рекомендуют носить удобную обувь на небольшом каблуке, а при занятиях спортом использовать бандажи, наколенники из воздухопроницаемых материалов.
Прогнозы специалистов
Если гемартроз спровоцирован травмой, то при своевременном обращении за медицинской помощью прогноз на полное выздоровление благоприятный. Развитие гонартроза и других осложнений возможно при тяжелом повреждении коленного сустава и гемофилии.
Как забыть о болях в суставах и артрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки - не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРОЗА существует! Читать далее >>>
Из этой статьи вы узнаете о гемартрозе коленного сустава: что это такое, по каким причинам он появляется. Симптомы и зависимости от степени гемартроза, как диагностируют патологию. Первая помощь после травмы, методы лечения.

Автор статьи: Стоянова Виктория , врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Гемартроз коленного сустава – кровоизлияние в полость сустава. Причиной патологии являются травмы. Они приводят к повреждению стенок кровеносных сосудов, окружающих коленный сустав. Кровь из них вытекает и скапливается внутри синовиальной капсулы, жидкость заполняет капсулу и вызывает у пострадавшего чувство распирания, боль, отек, ограничения подвижности колена.

Нажмите на фото для увеличения
Такое кровоизлияние опасно. Оно может осложниться до:
- синовита – воспаления синовиальной оболочки;
- гнойного артрита – воспаления сустава;
- артроза – разрыхления хрящей и постепенного разрушения коленного сустава.
В 80 % случаев при своевременном обращении к врачу-травматологу патология полностью излечима.
При тяжелом авитаминозе и нарушении свертываемости крови, а также после тяжелых травм (переломов, раздробления колена) гемартроз может повторяться и быстрее приводить к развитию осложнений.
Причины патологии, кто находится в группе риска
Патология возникает вследствие повреждения стенок кровеносных сосудов, кровоснабжающих ткани коленного сустава.
Основные причины гемартроза коленного сустава – это различные травмы и повреждения колена. Реже кровоизлияние случается при некоторых болезнях кровеносной системы. Это группа заболеваний, при которых:
- хрупкость сосудов настолько выражена, что разрыв стенок происходит из-за любого неловкого или резкого движения;
- свертываемость крови настолько снижена, что остановить кровотечение очень сложно (нетравматический гемартроз).
Подробнее про травмы и возможные патологии:
Геморрагические диатезы – группа болезней, протекающих с неожиданными кровотечениями и кровоизлияниями
Гемофилия – наследственное нарушение свертываемости крови
Разрывы мягких тканей, связок и менисков
Цинга – заболевание, вызванное острым недостатком витамина С
Оперативные вмешательства – протезирование, пластика, удаление тканей колена
- Спортсмены – борцы, атлеты, фигуристы, футболисты.
- Танцоры.
- Автомобилисты.
- Альпинисты.
- Любители кататься на роликах.
- Лыжники.
- Пожилые люди (после 60 лет, из-за возрастного ослабления околосуставных мышц и связок колена).
- Больные с некоторыми с нарушениями свертываемости крови.
- Работающие в тяжелых условиях (шахтеры, грузчики, строители).
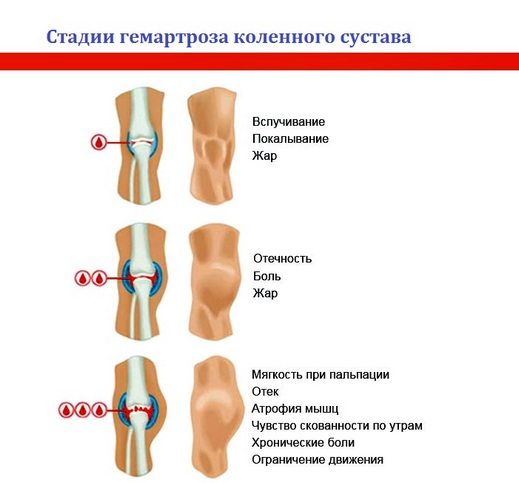
Степени и характерные симптомы гемартроза
Симптомы находятся в прямой зависимости от степени повреждения сосудов. Чем больше крови скапливается в капсуле сустава, тем более выраженными становятся признаки гемартроза.
1 степень (объем жидкости в полости – до 15 мл)
Сопровождается незначительными отеком, болями
Больной может наступать на ногу и сгибать колено
2 степень (до 100 мл)
Колено увеличено в объеме, контуры сглажены
При надавливании ощущаются колебания жидкости внутри сустава (флюктуация)
Пациенту сложно наступать на ногу из-за распирающей боли, движения ограничены из-за сильного отека
3 степень (больше 100 мл)
Колено отечное, контуры сглажены
Окружающие ткани синюшного оттенка, плотные, горячие (такие симптомы гемартроза коленного сустава возникают при обильном, продолжающемся кровотечении)
Подвижность и опорные функции сильно ограничены, опираться на ногу невозможно
Наиболее характерные общие признаки гемартроза:
- боль, распирание разной степени выраженности (в зависимости от количества крови в суставе);
- отечность, изменение формы колена (сглаживание контуров, выбухание жидкости);
- ограничение подвижности.
При большом количестве жидкости в полости к общим симптомам присоединяются:
Травматический и нетравматический гемартроз протекает одинаково. Однако кровоизлияния в коленный сустав на фоне нарушений свертываемости крови сложнее лечатся, чаще повторяются и быстрее приводят к развитию различных осложнений – синовита, артроза.
Возможные осложнения, если не лечить болезнь
Продукты распада крови (гемосидерин) довольно агрессивны. Они быстро разрыхляют хрящевую поверхность и провоцируют воспаление клеток синовиальной оболочки. Поэтому часто повторяющийся или застарелый (более суток) гемартроз может стать причиной осложнений:
- синовита – воспаления синовиальной оболочки;
- нарушений эластичности и прочности окружающих тканей – спаек, рубцов;
- разрушения хрящевых поверхностей и артроза – хронической деформации сустава;
- гнойного артрита (развивается при проникновении в капсулу инфекционных возбудителей).

Диагностика: пункция сустава, артроскопия
Гемартроз диагностируют на основании опроса, осмотра, инструментальной диагностики (МРТ, УЗИ, КТ).
При подозрении на перелом травматолог может назначить рентгенографию коленного сустава.
Часть методов применяют в диагностических и лечебных целях одновременно:
- Пункция сустава. После обезболивания из полости с помощью шприца извлекают жидкость, определяя ее характер (кровь, синовиальная жидкость с кровью, сгустки) и давность травмы (свежая, больше суток).
В дальнейшем процедуру производят еще несколько раз (пока жидкость не перестанет накапливаться). 
Пункция при гемартрозе
Артроскопия. Ее применяют, если необходимо определить, насколько повреждены внутрисуставные поверхности. В полость через небольшой прокол вводят зонд с оптическим прибором на конце.
При необходимости через другой прокол вводят хирургические инструменты (скальпель, ножницы) и удаляют скопившуюся жидкость, отломки хряща, другие омертвевшие ткани.
Первая помощь
Сразу после травмы пострадавшему нужно оказать первую помощь:
- больного укладывают горизонтально;
- ногу обездвиживают (пострадавший не должен сгибать-разгибать колено, двигать ногой);
- гемартроз коленного сустава обычно сопровождается отеком, поэтому под колено и голень подкладывают валик или подушку, чтобы его уменьшить (приподнимая на 30–45 градусов);
- к суставу прикладывают холодный компресс или лед (на 15–20 минут в час, 5–7 раз в течение первых суток).
Свежий гемартроз лучше поддается лечению, поэтому за медицинской помощью нужно обратиться сразу после травмы.
При гемартрозе, возникшем из-за болезней крови (на фоне гемофилии), пациенту колют кровоостанавливающие медикаменты – Этамзилат, Дицинон, Адроксон.
Методы лечения
В 80 % случаев при раннем обращении патология излечивается полностью и без последствий.
- При небольших кровоизлияниях (до 15 мл крови в полости) достаточно консервативных методов лечения. Жидкость обычно рассасывается.
- Если кровоизлияние объемное (больше 25 мл) – жидкость извлекают, пунктируя сустав.
- При серьезных сопутствующих повреждениях (вывихи, разрывы тканей, переломы) применяют малоинвазивное хирургическое вмешательство – артроскопию.
- Раздробление костей и тканей колена – показание к эндопротезированию (замене сустава).
При незначительном скоплении крови (до 15 мл):
- Колено обездвиживают, накладывая гипсовый лонгет (длинную фиксирующую повязку).
- В первые сутки после травмы прикладывают ледяные компрессы.
- Если гемартроз появился на фоне нарушений свертываемости крови (гемофилии), пациенту вводят кровоостанавливающие препараты (антигемофильный глобулин), делают переливание крови.
- На 5–7 день назначают физиопроцедуры (курс УВЧ, лазеротерапию), статические упражнения лечебной физкультуры (напряжение мышц без движения сустава).
Нагрузку сводят к минимуму на 4–5 дней (не рекомендуют наступать, активно двигаться), ногу рекомендуют держать в возвышенном положении.
Продолжительность лечения зависит от сопутствующих травм. Обычно иммобилизация (обездвиживание) длится от 2 до 3 недель. Затем пациент начинает выполнять восстановительные упражнения лечебной гимнастики.
При значительном кровоизлиянии (более 15 мл в полости):
- жидкость извлекают, делая пункцию (предварительно в полость сустава колют обезболивающие препараты, например Новокаин);
- в сустав вводят раствор антисептика (чтобы предотвратить развитие гнойного воспаления);
- могут вводить противовоспалительное гормональное средство (Гидрокортизон);
- на колено накладывают тугую, давящую повязку (в виде кольца);
- обездвиживают гипсовым лонгетом.

При скоплении крови в коленном суставе любую нагрузку на ногу сводят к минимуму (можно двигаться, опираясь на костыли).
Спустя 2–3 дня колено осматривают и при необходимости производят повторную пункцию (процедуру могут повторять несколько раз, обычно 3–4).
При серьезных сопутствующих повреждениях назначают артроскопическое малоинвазивное вмешательство. В ходе процедуры зачищают поврежденные суставные поверхности, удаляя кусочки хрящей и омертвевших тканей.
После операции конечность обездвиживают так же, как и после пункции, – на срок от 2 до 4 недель.
При тяжелых травмах колена – раздробление костей, разрывы мягких тканей – производят эндопротезирование (замену сустава).
Чтобы мышцы ноги не атрофировались, начиная с 7 дня после наложения фиксирующей повязки, пациент должен выполнять статические упражнения. Они заключаются в напряжении и расслаблении мышц голени и бедра, без движения суставов.
Одновременно, чтобы ускорить восстановление мягких тканей и улучшить состояние, лечащий врач назначает УВЧ или лазеротерапию.

Лазеротерапия коленного сустава
После того, как гипсовую повязку снимают (спустя 2–4 недели после травмы), больному рекомендуют процедуры, направленные на восстановление подвижности колена:
- комплекс упражнений ЛФК;
- лечебный массаж;
- прогревающие компрессы (парафинотерапию, озокерит);
- бальнеотерапию (лечебные ванны).
Профилактика гемартроза – защита коленных суставов от повреждений наружными ортезами или фиксаторами (особенно для спортсменов и людей, выполняющих тяжелую физическую работу).
Больные с нарушениями свертываемости крови должны состоять на учете у гематолога (специалиста по заболеваниям крови) и проходить профилактические осмотры каждые 6 месяцев.
Народные средства можно использовать для скорейшего восстановления подвижности колена после того, как кровотечение остановлено и жидкость перестала набираться в полость сустава.
Два рецепта домашних средств:
- Обезболивающая и рассасывающая мазь. 3 ч. л. медицинской желчи, 1 ст. л. нашатыря смешайте со 150 мл меда. По готовности нанесите смесь на широкий бинт, сложенный вчетверо. Приложите к колену (вокруг него) на 1 час.
- Противовоспалительный компресс. Заварите в 100 мл кипятка 1 ст. л. полыни, дайте настояться под крышкой до остывания. Добавьте настой полыни в косметическую глину любого цвета, разведя ее до консистенции густой сметаны. Обмажьте колено вокруг, сверху прикройте пищевой пленкой. Оставьте компресс на 1–2 часа.
Курс лечения предложенными средствами продолжают до полного исчезновения беспокоящих симптомов (и только после консультации с лечащим врачом).
Первоисточники информации, научные материалы по теме
- Вконтакте
- Одноклассники
- Мой мир
![]()
Протезирование коленного сустава![]()
Периартрит коленного сустава![]()
Лечение разрыва заднего рога медиального мениска коленного сустава
Нередко может наблюдаться феномен колебания надколенника, ограничение подвижности в сочленении – вплоть до полной дисфункции ноги. Заболевание требует точной и быстрой диагностики, выбора адекватных методов лечения. Это позволит улучшить результаты терапии, ускорить восстановление функций конечности, исключить развитие осложнений и повторные обращения за врачебной помощью.
Краткое описание патологии
Гемартроз колена выявляется у людей любого возраста. Он возникает вследствие нарушения целостности сосудистой стенки, что приводит к вытеканию крови из поврежденных кровеносных сосудов. Из-за особенностей строения данного сочленения кровь самостоятельно вытечь никуда не может (это замкнутая область), поэтому собирается внутри капсулы. Гемартроз коленного сустава классифицируют по количеству крови в суставе и по этиологии, различая травматический и нетравматический тип.
Механизм развития
Коленный сустав – наиболее часто встречаемая локализация патологического процесса. Это объясняется высокой подвижностью сочленения, подверженностью высоким нагрузкам. Колено считается самым частым местом спортивных и уличных травм, но от накопления крови в тканях и полостях организма не застрахован ни один сустав.
Сложнее всего распознать гемартроз тазобедренного сустава, т.к. он расположен достаточно глубоко, скрыт за слоем мышц. Если же местом развертывания патологического процесса стал поверхностно расположенный сустав (таким, судя по рентгеновским фото, является коленный, локтевой сустав), то создается более выраженная клиническая картина. Еще одна особенность: в мелких сочленениях кровоизлияния бывают меньшего размера, а кровь может рассасываться самостоятельно, без остаточных явлений.
Ввиду больших размеров и анатомических особенностей строения коленного сустава, в этой части тела наблюдается наиболее значительное скопление крови, которая:
-
заполняет полость, завороты сустава; пропитывает синовиальную оболочку; вызывает раздражение внутрисуставных образований; провоцирует усиление выделения серозной жидкости и накопление ее внутри сустава; нарушает функции синовиальной оболочки; при смешивании с синовиальной жидкостью долго не свертывается.
Причины гемартроза коленного сустава
Разобравшись с тем, как по-научному называется скопление крови в коленном суставе и чем оно грозит, важно понять, почему это происходит. Существует несколько причин развития патологии. К несостоятельности сосудистой стенки и последующему кровоизлиянию может привести прямая механическая травма (возникает на месте приложения внешней механической силы) и непрямая травма (появляется в отдалении от точки контакта с разрушительной силой). Она может быть закрытой или открытой.
В большинстве случаев травмирующим фактором выступает:
-
ушиб при падении, прыжке с высоты; подвывих, вывих; прямой удар по колену или удар о неподвижный предмет; ДТП; сдавливание, раздробление колена; оперативное вмешательство на область колена.
Скопление крови в коленном суставе после травмы – самый распространенный вариант формирования патологии. Это позволяет отнести к группе риска людей, повседневная деятельность которых связана с повышенной нагрузкой на нижние конечности и высокой вероятностью травмирования. Такими являются:
-
спортсмены; танцоры; любители экстрима; автомобилисты; военные; люди рабочих профессий; люди пожилого возраста (в силу возрастных изменений опорно-двигательного аппарата).
Причиной развития нетравматического гемартроза являются:
-
наследственные и приобретенные геморрагические диатезы (в частности гемофилия); дефекты в строении сосудистой стенки – аневризма, авитаминозы; метаболические заболевания, проявляющиеся отеками.
Симптоматика гемартроза коленного сустава
Количество излившейся крови варьируется в зависимости от характера и объема повреждения суставных элементов. С накоплением крови возрастает и тяжесть симптомов.
Различают несколько степеней гемартроза:
-
I – если у пациента диагностирован легкий ушиб, растяжение. Отек и боль незначительные, являются симптомами основной травмы. II – при разрыве капсулы или мениска, повреждении мягких тканей, в т.ч. выражающемся в растяжении или разрыве сухожилий, связок, мышц. Изливается от 15 до 100 мл крови. Визуализируется увеличение сустава, его контуры сглаживаются, движения становятся болезненными. III – при вывихе, внутрисуставном переломе. Объем излившейся крови превышает 100 мл. Сустав принимает форму шара, выше коленной чашечки появляется бобовидное выбухание, подвижность ноги ограничена, наблюдаются повышенные мышечные сокращения. У кожи в районе колена появляется синюшный оттенок, она становится плотной и теплой на ощупь. Может подняться температура (38 градусов и выше).
Большие кровоизлияния приводят к расширению, напряжению суставной сумки, что вызывает:
Перечисленные проявления – превалирующие симптомы гемартроза.
Что же происходит при гемартрозе
Из-за разрыва связки, мениска, капсулы сустава, внутрисуставного перелома костей или просто повреждения кровеносного сосуда начинается проникновение крови внутрь сустава. Это приводит к значительному увеличению его в объеме, особенно это заметно, если сустав хорошо доступен. При повреждении скрытого глубоко в мышечной ткани тазобедренного сочленения отек может быть виден не так отчетливо.
Боль возникает из-за повышения внутрисуставного давления, перераздражения нервных рецепторов капсулы. В первый раз она может быть не столь выражена, в дальнейшем, при повторных случаях гемартроза, в результате образовавшихся ранее фиброзных сращений даже небольшое количество попавшей крови вызывает очень сильную болевую реакцию.
Возможные осложнения
Кровь и продукты ее распада негативно влияют на все элементы сустава: хрящ, связочно-капсульный аппарат. В синовиальной оболочке капсулы начинает вырабатываться большее количество синовиальной жидкости, что в свою очередь приводит к усилению припухлости, добавляет болевых ощущений. Если к процессу присоединяется воспаление синовиальных оболочек, то развивается гемартрит коленного сустава, который тяжело поддается лечению, приводит к хроническим болям.
Из отсроченных последствий оставшегося без должного лечения гемартроза коленного сустава следует отметить:
-
потерю тонуса окружающих сустав мышц и понижение стабильности больного участка, которая обеспечивается мышечным равновесием; разрыхление хрящевого слоя, дистрофию и дегенерацию суставных поверхностей – развитие остеоартроза; возникновение рубцовых изменений во внутреннем слое суставной сумки, спаечные процессы в суставе; утрата тканями эластичности, прочности, возможности выполнять свои функции; переход в хроническое течение, развитие асептического синовита – когда воспаление ограничено синовиальной оболочкой; проникновение бактерий в полость сустава, что становится причиной гнойного артрита.
Методы диагностики
Постановкой диагноза, выполнением медицинских манипуляций и выбором оптимальной схемы лечения занимается травматолог. Предварительный диагноз формулируется на основании данных, полученных в ходе опроса и первичного осмотра пострадавшего. Медицинское заключение необходимо для разработки плана основного обследования. Только сопоставив симптомы, врач переходит к следующему этапу диагностического процесса.
К важным исследованиям относят следующие методы:
- Пункция: пунктат получают при помощи шприца путем прокола тканей сустава. Позволяет определить присутствие крови, давность травмы, выявить экссудат, заподозрить перелом.
- Рентгенография: просвечивание рентгеновскими лучами с получением изображения внутренних структур. Применяется с целью исключить разрывы, переломы, вывихи.
- Артроскопия: малоинвазивная хирургическая операция, предполагающая введение через микроразрез медицинского прибора с камерой на конце. Детально показывает повреждения, при необходимости позволяет провести лечение (промыть сустав, удалить отломки кости, омертвевшие ткани, лишнюю жидкость, восстановить связки и пр.).
Решающим методом является также и МРТ, его проведение позволит снизить количество инвазивных вмешательств. Магнитно-резонансная томография покажет соотношение мягких тканей в суставе, наличие повреждения отдельных элементов сустава.
Пункцию сустава при гемартрозе проводить нужно обязательно. Во-первых, состояние больного облегчается благодаря уменьшению внутрисуставного давления, во-вторых, поможет врачу более точно и правильно оценить ситуацию. Анализ поможет отличить истинное кровоизлияние в сустав от синовита , при котором тоже будет отек и увеличение его в объеме, а на рентгенограмме картина выглядит приблизительно одинаково. Кроме того, введение после пункции новокаина снизит болевые ощущения, что поможет быстрее начать разработку конечности.
При подозрении на гемартроз нетравматической природы выполняют лабораторные анализы – коагулограмма, анализ крови на специфические антитела, изучение биохимических показателей.
Лечение гемартроза коленного сустава
Как лечить гемартроз коленного сустава, врач определяет, опираясь на клиническую картину и результаты обследования. Терапия комплексная. Иногда ее начинают одновременно с диагностикой. Что предстоит сделать специалисту:
-
Оказать первую помощь – включает обездвиживание конечности, возвышенное положение, холодные компрессы или лед. В первые несколько суток после травмы накладывают давящую повязку и обеспечивают покой, затем необходимо начать разрабатывать сустав, чтобы избежать плотных фиброзных сращений и стойкого ограничения движений в дальнейшем. Обеспечить максимально быструю откачку крови из коленного сустава – провести пункцию с соблюдением асептических условий и введением раствора новокаина (местная анестезия), удалить кровь. В случае серьезной травмы использовать артроскопию. В дальнейшем могут потребоваться повторные процедуры. Провести медикаментозное лечение – в зависимости от обстоятельств, применяют кровоостанавливающие препараты (гемостатики), обезболивающие из группы нестероидных противовоспалительных средств, глюкокортикостероиды, антибактериальные и другие медикаменты, которые назначают в рамках лечения первичного заболевания. Зафиксировать ногу в стабильном положении – осуществляется посредством накладывания гипсовой гильзы, задней лонгеты, создающей постоянное давление на поврежденный участок тела. В течение 1-3 дней нужен полный покой, на протяжении 2-3 недель носят давящие повязки. Длительная фиксация противопоказана ввиду риска развития тугоподвижности. Лечебная физкультура – к занятиям приступают уже через 7-12 дней, у детей рекомендуются более ранние сроки. Начинают с легких движений, массажа, затем постепенное усложнение. ЛФК в ранний период способствует рассасыванию жидкости и предупреждает рефлекторную мышечную атрофию. Нагрузка на больной сустав должна быть строго дозированной. Физиотерапия – курс УВЧ (со 2-х суток, через повязку), облучение кварцевой лампой, лазерная терапия, парафинотерапия, лечебные ванны, аппликации с использованием озокерита. Хирургическое лечение – показано при значительных повреждениях, раздроблении костей. Производится артроскопическая хирургия, электрокоагуляция через артроскоп, операция резекция сустава, швы на кости, эндопротезирование.
Ходить на костылях в большинстве случаев разрешают уже на 4-5 день. Двигательная активность восстанавливается обычно через 20-25 дней.
Профилактика гемартроза
Профилактические меры сводятся к выполнению следующих правил:
-
избегать травм, чрезмерной нагрузки на колени; иметь правильную экипировку – бандажи для занятия спортом, наколенники, другие защитные приспособления; поддерживать себя в хорошей физической форме; питаться сбалансировано; принимать витамины, препараты кальция; отказаться от спиртных напитков; своевременно выявлять и лечить патологии.
Заключение
Обе разновидности гемартроза на начальном этапе протекают одинаково. При раннем обращении за врачебной помощью (сразу после травмы или обнаружения первых симптомов) удается достичь положительных результатов в лечении. В случае травматического гемартроза возможно полное излечение. Нетравматический тип лечить сложнее, возможно повторное развитие патологии, тяжелые дегенеративные изменения, стойкое нарушение функций сустава.
Не пытайтесь убедить себя, что отек пройдет самостоятельно, вы можете усугубить протекание и значительно увеличить срок лечения. Кроме того, не упускайте вероятность проявления первых признаков артрита, для этого диагностика необходима как можно оперативнее.
Видео про гемартроз
Читайте также:




