Гемангиоперицитома головного мозга степень злокачественности
б) Визуализация:
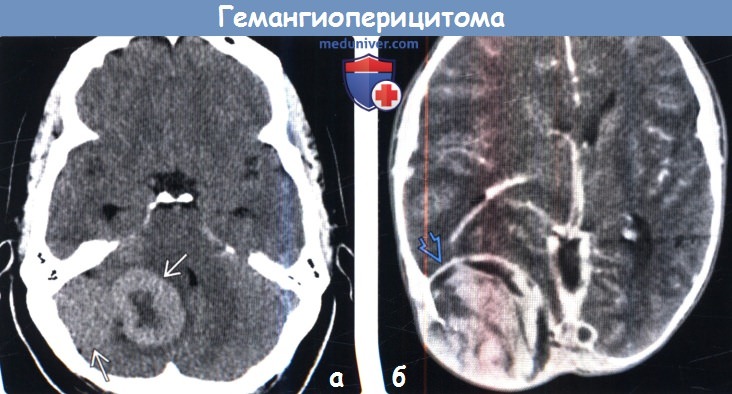
(а) Бесконтрастная КТ, аксиальный срез: в задней черепной ямке определяется гиперденсное объемное образование с локальным масс-эффектом. При резекции была диагностирована анапластическая гемангиоперицитома III степени злокачественности по классификации ВОЗ (grade III).
(б) КТ с контрастированием, аксиальный срез: в затылочной области определяется объемное образование с гетерогенным характером контрастирования и протяженной эрозией кости. Обратите внимание на перифокальный отек и масс-эффект. Локализация и внешние признаки характерны для гемангиоперицитомы. Эти редкие опухоли характеризуются высокой частотой рецидивирования и частым метастатическим поражением за пределами ЦНС.
2. КТ при гемангиоперицитоме (ГПЦ):
• Бесконтрастная КТ:
о Гиперденсное внемозговое объемное образование с перифокальным отеком
- Часто присутствуют участки кистозной и некротической трансформации с низкой КТ-плотностью
о Может наблюдаться эрозия костей свода черепа
о Са++ или гиперостоз отсутствуют
• КТ с контрастированием:
о Интенсивный гетерогенный характер накопления контрастного вещества
5. Радионуклидная диагностика:
• Сцинтиграфия костей:
о Полезна в обнаружении внечерепного метастатического поражения
• ПЭТ:
о Ранее была обнаружена более низкая степень метаболизма ФДГ в ГПЦ по сравнению с серым веществом
6. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о КТ полезна в оценке степени эрозии кости о Мультипланарная МРТ является наиболее чувствительным методом диагностики • Советы по протоколу исследования:
о Мультипланарная МРТ с контрастным усилением ± МР-спектроскопия
о Сцинтиграфия костей полезна для определения тактики дальнейшего ведения пациента, поскольку внечерепные метастазы в кости встречается часто
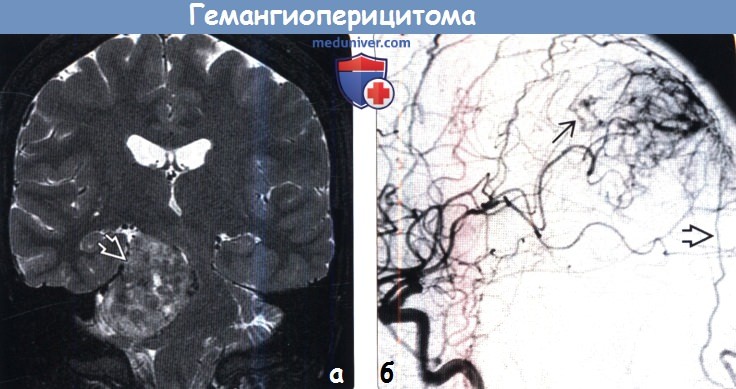
(а) МРТ, Т2-ВИ, режим подавления сигнала от жира, корональный срез: определяется крупное гетерогенное объемное образование, сконцентрированное в правом мостомозжечковом углу и имеющее связь с твердой мозговой оболочкой. При резекции была диагностирована гемангиоперицитома.
(б) ЦСА, контрастирование ВСА, боковая проекция: определяется артериовенозное шунтирование с ранним венозным дренированием. Также наблюдается дополнительный питающий сосуд — ветвь затылочной артерии. Для гемангиоперицитом характерно смешанное кровоснабжение из сосудов твердой и мягкой мозговых оболочек. Часто полезно проведение предоперационной эмболизации.
в) Дифференциальная диагностика гемангиоперицитомы (ГПЦ):
2. Метастатическое поражение твердой мозговой оболочки:
• Метастатическое поражение твердой мозговой оболочки с инвазией костей свода черепа может быть неотличимо от гемангиоперицитомы (ГПЦ)
• Обычно множественный характер поражения
• Часто известна первичная опухоль:
о Наиболее часто рак груди и простаты
3. Глиоскаркома:
• Редкая глиальная опухоль, часто с поражением твердой мозговой оболочки
• Паренхиматозное объемное образование с гетерогенным характером накопления контраста
4. Лимфома:
• Вовлечение твердой мозговой оболочки при лимфоме может имитировать ГПЦ:
о Объемное образование твердой мозговой оболочки с диффузным характером накопления контраста, часто мультифокальное
о Низкая интенсивность сигнала на Т2-ВИ, обусловленная высокой целлюлярностью
• Вовлечение костей свода черепа наблюдается нечасто
• Участки потери сигнала за счет эффекта потока обычно отсутствуют
5. Нейросаркоидоз:
• Возможны объемные образования, имеющие связь с твердой мозговой оболочкой; часто мультифокальный характер поражения
• Вовлечение костей свода черепа отсутствует
• Характерно контрастирование лептоменинкс
6. Солитарная фиброзная опухоль:
• Хорошо отграниченное от окружающих структур и накапливающее контраст объемное образование, имеющее связь с твердой мозговой оболочкой
• Может наблюдаться сочетание с гиперостозом
• Встречается крайне редко, сообщается о 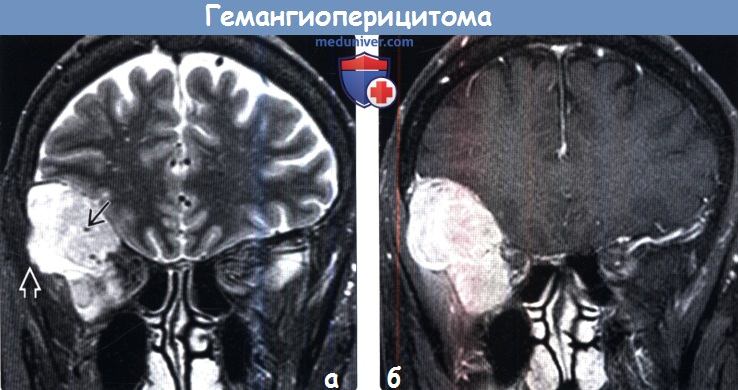
(а) МРТ, Т2-ВИ, режим подавления сигнала от жира, корональный срез: в нижних отделах лобной доли определяются гетерогенное гиперинтенсивное объемное образование с участками потери сигнала за счет эффекта потока в его центральной части, а также эрозия кости, что является характерными признаками гемангиоперицитомы.
(б) МРТ, постконтрастное Т1-ВИ, режим подавления сигнала от жира, корональный срез: у того же пациента определяется диффузный характер контрастирования дольчатого объемного образования. Картина при визуализации имитирует менингиому. КТ может быть полезна для более точного определения эрозии кости. В круг дифференциального диагноза при диагностической визуализации также должны быть включены метастатическое поражение твердой мозговой оболочки и лимфома.
г) Патология:
1. Общая характеристика:
• Этиология:
о Особая мезенхимальная опухоль, не связанная с менингиомой:
- Считается фибропластической саркомой
о Неясный гистогенез:
- Считается, что принадлежит к морфологической группе СФО
о Развивается из примитивных мезенхимальных клеток:
- Наиболее часто вовлекаются мягкие ткани нижних конечностей, таза и забрюшинного пространства
- 15% развиваются в области головы и шеи (кожа головы, лицо, шея, придаточные пазухи носа)
- При поражении ЦНС прогноз менее благоприятный
• Генетика:
о Характерные хромосомные дупликации и делеции отсутствуют
о Имеются сообщения об аберрациях 12 и 3 хромосом
2. Стадирование и классификация гемангиоперицитомы:
• II степень злокачественности по классификации ВОЗ (grade II)
о IIa: высокая целлюлярность, некротический компонент отсутствует, 5 митозов/10 ПМВУ
• III степень злокачественности по классификации ВОЗ (grade III):
о Высокая целлюлярность, некротический компонент, > 5 митозов/10 ПМУ
3. Макроскопические и хирургические особенности:
• Крайне богатая васкуляризация с тенденцией к кровотечению при оперативном вмешательстве
• Плотное инкапсулированное объемное образование, хорошо отграниченное от окружающих структур и имеющее связь с твердой мозговой оболочкой
• Поверхность среза варьирует от серой до красно-коричневой с видимыми сосудистыми пространствами
д) Клиническая картина:
1. Проявления гемангиоперицитомы:
• Наиболее частые признаки/симптомы:
о Головная боль
• Другие признаки/симптомы:
о Связаны с локализацией опухоли: очаговая неврологическая симптоматика, судороги
2. Демография:
• Возраст:
о Обычно возникает на 4-6 десятке лет, средний возраст - 43 года
о Встречается в любом возрасте, у детей нечасто
• Пол:
о Легкая предрасположенность у мужского пола
• Эпидемиология:
о Составляет
Редактор: Искандер Милевски. Дата публикации: 4.4.2019
"NEIRODOC.RU - это медицинская информация, максимально доступная для усвоения без специального образования и созданная на основе опыта практикующего врача."

Это небольшая статья. Но я думаю, что те, кому интересно, должны знать о том какие вообще бывают опухоли головного мозга и в чем их отличие между собой. Поэтому представляю вам максимально полную классификацию опухолей головного мозга. Знание классификации очень важно для диагностики и определения тактики лечения. Классификация опухолей основана на расположении и гистологическом типе новообразования.
Классификация опухолей головного мозга по расположению.
По отношению к ткани мозга:
- Внутримозговые (интрацеребральные) опухоли головного мозга располагаются внутри ткани мозга, от которой не имеют четкой границы. По мере роста такие опухоли замещают и разрушают вещество мозга. К таким опухолям относятся глиальные и метастатические опухоли. Кроме того надо понимать, что все внутримозговые опухоли злокачественные, только имеют разную степень злокачественности (Grade по классификации ВОЗ). У взрослых внутримозговые опухоли встречаются примерно в 50% случаев, у детей - в 80-90%.
- Внемозговые (экстрацеребральные) опухоли головного мозга находятся вне мозгового вещества. По мере своего роста они сдавливают и отодвигают мозговую ткань, не прорастая ее. К таким опухолям относятся опухоли мозговых оболочек и черепно-мозговых нервов. Такие опухоли чаще доброкачественные.
По отношению к намету мозжечка:
- Супратенториальные опухоли головного мозга - располагаются выше намета мозжечка, встречаются у взрослых в 65-70% случаев, у детей в 20-45% случаев.
- Субтенториальные опухоли головного мозга - располагаются в задней черепной ямке под наметом мозжечка и чаще всего встречаются у детей - до 80% случаев.
Классификация опухолей по происхождению.
По происхождению опухоли головного мозга делят на первичные и вторичные. Первичные опухоли головного мозга - это опухоли, которые первично появляются и растут в головном мозге. Вторичные опухоли головного мозга - опухоли, появление которых в головном мозге вторично и есть первичный очаг в других органах и тканях, т.е. это все метастатические опухоли.
Гистологическая классификация опухолей головного мозга (ВОЗ, 2007г.).
| Опухоли из нейроэпителиальной ткани | ||||
| Астроцитарные опухоли | ||||
| 1 | 9421/1(*) | Пилоидная астроцитома | WHO grade I | |
| 9425/3 | Пиломиксоидная астроцитома | WHO grade II | ||
| 2 | 9384/1 | Субэпендимальная гигантоклеточная астроцитома | WHO grade I | |
| 3 | 9424/3 | Плейоморфная ксантоастроцитома | WHO grade II | |
| 4 | 9400/3 | Диффузная астроцитома | WHO grade II | |
| 9420/3 | Фибриллярная астроцитома | |||
| 9411/3 | Гемистоцитарная астроцитома | |||
| 9410/3 | Протоплазмамтическая астроцитома | |||
| 5 | 9401/3 | Анапластическая астроцитома | WHO grade III | |
| 6 | 9440/3 | Глиобластома | WHO grade IV | |
| 9441/3 | Гигантоклеточная астроцитома | WHO grade IV | ||
| 9442/3 | Глиосаркома | WHO grade IV | ||
| 7 | 9381/3 | Глиоматоз мозга | ||
| Олигодендроглиальные опухоли | ||||
| 8 | 9450/3 | Олигодендроглиома | WHO grade II | |
| 9 | 9451/3 | Анапластическая олигодендроглиома | WHO grade III | |
| Олигоастроцитарные опухоли | ||||
| 10 | 9382/3 | Олигоастроцитома | WHO grade II | |
| 11 | 9382/3 | Анапластическая Олигоастроцитома | WHO grade III | |
| Эпендимальные опухоли | ||||
| 12 | 9383/1 | Субэпендимома | WHO grade I | |
| 13 | 9394/1 | Миксопапиллярная эпендимома | WHO grade II | |
| 14 | 9391/3 | Эпендимома | WHO grade II | |
| 9391/3 | Целлюлярная | |||
| 9393/3 | Папиллярная | |||
| 9391/3 | Светлоклеточная | |||
| 9391/3 | Таницитарная | |||
| 15 | 9392/3 | Анапластическая эпендимома | WHO grade III | |
| Хориоидальные опухоли | ||||
| 16 | 9390/0 | Хориоидпапиллома | WHO grade I | |
| 17 | 9390/1 | Атипическая Хориоидпапиллома | WHO grade II | |
| 18 | 9390/3 | Хориоидкарцинома | WHO grade III | |
| Другие нейроэпителиальные опухоли | ||||
| 19 | 9430/3 | Астробластома | WHO grade I | |
| 20 | 9444/1 | Хордоидная глиома третьего желудочка | WHO grade II | |
| 21 | 9431/1 | Ангиоцентрическая глиома | WHO grade I | |
| Нейрональные и смешанные нейронально-глиальные опухоли | ||||
| 22 | 9493/0 | Диспластическая ганглиоцитома мозжечка (Lhermitte-Duclos) | ||
| 23 | 9412/1 | Десмопластическая инфантильная астроцитома / Ганглиоглиома | WHO grade I | |
| 24 | 9413/0 | Дизэмбриопластическая нейроэпителиальная опухоль | WHO grade I | |
| 25 | 9492/0 | Ганглиоцитома | WHO grade I | |
| 26 | 9505/1 | Ганглиоглиома | WHO grade I | |
| 27 | 9505/3 | Анапластчисекая ганглиоглиома | WHO grade III | |
| 28 | 9506/1 | Центральная нейроцитома | WHO grade II | |
| 29 | 9506/1 | Экстравентрикулярная нейроцитома | WHO grade II | |
| 30 | 9506/1 | Церебеллярная липонейроцитома | WHO grade II | |
| 31 | 9509/1 | Папиллярная глионейрональная опухоль | WHO grade I | |
| 32 | 9509/1 | Розеточная глионейрональная опухоль IV желудочка | WHO grade I | |
| 33 | 8680/1 | Параганглиома | WHO grade I | |
| Опухоли пинеальной области | ||||
| 34 | Пинеоцитома | WHO grade I | ||
| 35 | Пинеальная паренхимальная опухоль промежуточной дифференцировки | WHO grade II, III | ||
| 36 | Пинеобластома | WHO grade IV | ||
| 37 | Папиллярная опухоль пинеальной области | WHO grade II, III | ||
| Эмбриональные опухоли | ||||
| 38 | 9470/3 | Медуллобластома | WHO grade IV | |
| 9471/3 | Десмопластическая/Нодуллярная Медуллобластома | |||
| 9471/3 | Медуллобластома с экстенсивной нодуллярностью | WHO grade IV | ||
| 9474/3 | Анапластическая медуллобластома | WHO grade IV | ||
| 9474/3 | Крупноклеточная медуллобластома | |||
| 39 | 9473/3 | Примитивная нейроэктодермальная опухоль ЦНС | WHO grade IV | |
| 9500/3 | Нейробластома ЦНС | |||
| 9490/3 | Ганглионейробластома ЦНС | |||
| 9501/3 | Медуллоэпителиома | |||
| 9392/3 | Эпендимобластома | |||
| 40 | 9508/3 | Атипическая тератоид/рабдоидная опухоль | WHO grade IV | |
| Опухоли краниальных и спинальных нервов | ||||
| 41 | 9560/0 | Шваннома (Неврилеммома, Невринома) | WHO grade I | |
| 9560/0 | Клеточаня | |||
| 9560/0 | Плексиформная | |||
| 9560/0 | Меланоцитарная | |||
| 42 | 9540/0 | Нейрофиброма | WHO grade I | |
| 9550/0 | Плексиформная | |||
| 43 | Периневрома | WHO grade I, II, III | ||
| 9571/0 | Периневрома, NOS | |||
| 9571/3 | Злокачественная периневрома | |||
| 44 | Злокачественная опухоль оболочек периферических нервов (MPNST) | WHO grade II, III, IV | ||
| 9540/3 | Эпителиоидная MPNST | |||
| 9540/3 | MPNST с мезенхимальной дифференцировкой | |||
| 9540/3 | Меланоцитарная MPNST | |||
| 9540/3 | MPNST с железистой дифференцировкой | |||
| Опухоли оболочек | ||||
| Менинготелиальные опухоли | ||||
| 45 | 9530/0 | Менингиома | WHO grade I | |
| 9531/0 | Менинготелиальная | |||
| 9532/0 | Фибробластическая | |||
| 9537/0 | Смешанная | |||
| 9533/0 | Псаммоматозная | |||
| 9534/0 | Ангиоматозная | |||
| 9530/0 | Микроцистическая | |||
| 9530/0 | Секреторная | |||
| 9530/0 | Лимфоплазмоцитарная | |||
| 9530/0 | Метапластическая | |||
| 9538/1 | Хордоидная | |||
| 9538/1 | Светлоклеточная | |||
| 9539/1 | Атипическая | WHO grade II | ||
| 9538/3 | Папилдлярная | |||
| 9538/3 | Рабдоидная | |||
| 9530/3 | Анапластическая (злокачественная) | WHO grade III | ||
| Мезенхимальные опухоли | ||||
| 46 | 8850/0 | Липома | ||
| 47 | 8861/0 | Ангиолипома | ||
| 48 | 8880/0 | Гибернома | ||
| 49 | 8850/3 | Липосаркома | ||
| 50 | 8815/0 | Солитарная фиброзная опухоль | ||
| 51 | 8810/3 | Фибросаркома | ||
| 52 | 8830/3 | Злокачественная фиброзная гистиоцитома | ||
| 53 | 8890/0 | Лейомиома | ||
| 54 | 8890/3 | Лейомиосаркома | ||
| 55 | 8900/0 | Рабдомиома | ||
| 56 | 8900/3 | Рабодомиосаркома | ||
| 57 | 9220/0 | Хондрома | ||
| 58 | 9220/3 | Хондросаркома | ||
| 59 | 9180/0 | Остеома | ||
| 60 | 9180/3 | Остеосаркома | ||
| 61 | 9210/0 | Остеохондрома | ||
| 62 | 9120/0 | Гемангиома | ||
| 63 | 9133/1 | Эпителиоидная гемангиоэндотелиома | ||
| 64 | 9150/1 | Гемангиоперицитома | WHO grade II | |
| 65 | 9150/3 | Анапластическая гемангиоперицитома | WHO grade III | |
| 66 | 9120/3 | Ангиосаркома | ||
| 67 | 9140/3 | Саркома Капоши | ||
| 68 | 9364/3 | Саркома Юинга - PNET | ||
| Первичные меланоцитарные поражения | ||||
| 69 | 8728/0 | Диффузный меланоцитоз | ||
| 70 | 8728/1 | Меланоцитома | ||
| 71 | 8720/3 | Злокачественная меланома | ||
| 72 | 8728/3 | Менингеальный меланоматоз | ||
| Другие опухоли, относящиеся к оболочкам | ||||
| 73 | 9161/1 | Гемангиобластома | WHO grade I | |
| Опухоли кроветворной системы | ||||
| 74 | 9590/3 | Злокачественная лимфома | ||
| 75 | 9731/3 | Плазмацитома | ||
| 76 | 9930/3 | Гранулоцитарная саркома | ||
| Герминативно-клеточные опухоли | ||||
| 77 | 9064/3 | Герминома | ||
| 78 | 9070/3 | Эмбриональная карцинома | ||
| 79 | 9071/3 | Опухоль желточного мешка | ||
| 80 | 9100/3 | Хориокарцинома | ||
| 81 | 9080/1 | Тератома | ||
| 9080/0 | Зрелая | |||
| 9080/3 | Незрелая | |||
| 9084/3 | Тератома со злокачественной трансформацией | |||
| 82 | 9085/3 | Смешанные герминативно-клеточные опухоли | ||
| Опухоли хиазмально-селярной области | ||||
| 83 | 9350/1 | Краниофарингиома | WHO grade I | |
| 9351/1 | Адамантиматозная | |||
| 9352/1 | Папиллярная | |||
| 84 | 9582/0 | Гранулоцитарная опухоль | WHO grade I | |
| 85 | 9432/1 | Питуицитома | WHO grade I | |
| 86 | 8991/0 | Веретеноклеточная онкоцитома аденогипофиза | WHO grade I | |
(*) Морфологический код Международной классификации болезней (онкология) (ICD-O). Степень злокачественности кодируется так: /0 для доброкачественных опухолей, /3 для злокачественных опухолей и /1 для переходных форм или с неуточненной злокачественностью. Grade – это классификация опухолей центральной нервной системы по степени злокачественности в зависимости от гистологической картины, введенная Всемирной организацией здравоохранения (ВОЗ).
- Нейрохирургия / Марк С.Гринберг; пер. с англ. – М.: МЕДпресс-информ, 2010. – 1008 с.: ил.
- Практическая нейрохирургия: Руководство для врачей / Под ред. Б.В.Гайдара. – СПб.: Гиппократ, 2002. – 648 с.
- В.В. Крылов. Лекции по нейрохирургии. 2008. 2-е изд. М.: Авторская Академия; Т-во научных изданий КМК. 234 с., ил., вкл.
- Нейрохирургия / Под ред. О.Н. Древаля. – Т. 1. – М., 2012. – 592 с. (Рук-во для врачей). – Т. 2. – 2013. – 864 с.
Материалы сайта предназначены для ознакомления с особенностями заболевания и не заменяют очной консультации врача. К применению каких-либо лекарственных средств или медицинских манипуляций могут быть противопоказания. Заниматься самолечением нельзя! Если что-то не так с Вашим здоровьем, обратитесь к врачу.
Если есть вопросы или замечания по статье, то оставляйте комментарии ниже на странице или участвуйте в форуме. Отвечу на все Ваши вопросы.
При использовании материалов сайта, активная ссылка обязательна.
(495) 506 61 01
Гемангиоперицитома - это редкая опухоль, которая развивается из сосудов капиллярного типа, поэтому она может встречаться везде, где есть кровеносные сосуды, но преимущественно на коже го¬ловы и конечностей, в подкожной жировой клетчатке и скелетных мышцах нижних конечностей. В редких случаях гемангиоперицитома может локализоваться в околоносовых пазухах. Обычно она одинаково отмечается как у мужчин, так и у женщин, чаще всего в пожилом возрасте. Гемангиоперицитома редко как проявляется и зачастую выявляется случайно. Для гемангиоперицитом характерно агрессивное течение с тенденцией к рецидивированию и метастазированию. Эта опухоль может также встречаться и в головном мозге, вызывая типичную клиническую картину опухоли мозга. По своему гистологическому типу могут быть доброкачественными, с медленным ростом, и злокачественными, с характерным инфильтрирующим ростом и метастазированием в отдаленные органы (в легкие, костную ткань и т.д.).
Симптоматика гемангиоперицитомы головного мозга
Гемангиоперицитома обычно выявляется в виде мягкотканых образований с бугристой узловатой поверхностью. Кожа над гемангиоперицитомой обычно не изменена, иногда может быть синюшно-красной. Опухоль чаще всего безболезненная. Если гемангиоперицитома локазилизуется в головном мозге, могут возникать такие симптомы, как головная боль, тошнота и рвота, головокружения, нарушения координации движений, нарушение зрения, повышение внутричерепного давления, и другая очаговая неврологическая симптоматика. Обычно проявления интракраниальной локализации гемангиоперицитомы зависит от того, в каком отделе развилась опухоль.
Диагностика гемангиоперицитомы головного мозга
Диагностика гемангиоперицитомы основана на таких методах исследования, как неврологическое обследование и инструментальные методы. Неврологическое исследование включает в себя оценку рефлексов и кожной чувствительности. Врач также оценивает движения в конечностях. При нарущениях зрения проводится консультация офтальмолога. Из других методов диагностики могут применяться электромиография или электронейрография.
При локализации гемангиоперицитомы в головном мозге применяются такие методы, как компьютерная томография и магнитно-резонансная томография, а также рентгенологические методы, как пневмомиелография и вентрикулография. Для их проведения проводится люмбальная пункция, с помощью которой также проводится анализ спинномозговой жидкости на атипичные клетки.
Ключевую роль в диагностике гемангиоперицитомы играют такое методы, как компьютерная томография и магнитно-резонансная томография. Они позволяют получить послойное изображение тканей головного мозга. Это неинвазивные методы, которые основаны на рентгеновском излучении (КТ) и мощном магнитном поле (МРТ). Эти методы диагностики отличаются высокой точностью и позволяют врачу определить точную локализацию опухоли, ее размеры, форму, отношение к соседним тканям и органам.
В некоторых случаях может также применяться УЗИ головного мозга (М-эхо), которое позволяет оценить смещение срединных структур мозга. Помимо указанных методов могут применяться ангиография сосудов головного мозга, электроэнцефалография и сцинтиграфия.
Лечение гемангиоперицитомы
Лечение гемангиоперицитомы включает в себя все методы, которые используются в лечении опухолей головного мозга. Это хирургическое вмешательство и лучевая терапия, а при злокачественных гемангиоперицитомах - химиотерапия.
Стандартным методом лечения гемангиоперицитом головного мозга является хирургическое вмешательство. Выбор того или иного метода оперативного вмешательства зависит от таких факторов, как локализация и размеры опухоли. Хирургическое вмешательство может быть как традиционное открытое, в виде трепанации черепа, так и малоинвазивное, эндоскопическое. Этот метод применяелся при локализации гемангиоперицитомы в области околоносовых пазух. При этом используется эндоназальный доступ через носовые ходы. Преимуществом малоинвазивного метода является его меньшая травматичность, меньший риск осложнений и более быстрое заживление, что означает более короткий послеоперационный период. В некоторых случаях оперативное вмешательство дополняется лучевой терапией, как до операции, так и после нее. Это проводится для уменьшения размеров опухоли, или для полного уничтожения опухолевых клеток, которые могли остаться после операции.
Лучевая терапия может применяться как самостоятельный метод лечения в случае, когда опухоль имеет труднодоступную локализацию, а также когда риск осложнений операции слишком высок. Лучевая терапия проводится в виде курса, который длится несколько недель. Обычно в неделю проводится пять сеансов облучения. Недостатками лучевой обычной терапии может быть риск возникновения лучевого дерматита и выпадение волос на облучаемом участке. Кроме того, традиционная лучевая терапия не приводит к полному уничтожению опухоли, так как для этого пришлось бы применять слишком большие дозы радиации. Однако, сегодня лучевая терапия все чаще уступает место стереотаксической лучевой терапии - так называемой радиохирургии.
Радиохирургия - это инновационная современная неинвазивная технология применения радиации, которая позволяет получить эффект, сравнимый с операцией без всяких разрезов. Суть радиохирургии заключается в том, что с помощью специального аппарата опухоль облучается тонким слабым пучком радиации каждый раз с разных сторон. При этом, через окружающие опухоль мягкие ткани проходит безопасная доза радиации, а на самой опухоли концентрируется максимальная доза облучения. Метод радиохирургии очень точный, и позволяет всегда направлять луч радиации на опухоль. Преимуществами технологии радиохирургии является, прежде всего, ее неинвазивность, что снижает риск осложнений. Кроме того, этот метод совершенно безболезненный, то есть, нет необходимости в проведении анестезии, что также снижает определенную долю риска осложнений.
Радиохирургия применяется обычно в тех случаях, когда оперативное вмешательство невозможно, например, при тяжелом состоянии пациента, высоком риске осложнений, а также при затрудненном доступе к опухоли.
Для радиохирургии не требуется никакой специальной подготовки, а также нет необходимости в восстановительном периоде, и пациент после сеанса облучения может сразу идти домой. По сравнению с традиционной лучевой терапией, лечение кибер-ножом протекает быстрее и после него не требуется никакого периода восстановления. Ограничением к применению радиохирургии является размер гемангиоперицитомы.
(495) 506-61-01 - где лучше оперировать головной мозг
Кибер-нож - современная инновационная технология применения лучевой терапии, позволяющая воздействовать на опухоль мозга и служит альтернативной оперативным методам лечения. Кибер-нож относится к методам так называемой радиохирургии, как и гамма-нож. Подробнее

На базе нейрохирургической клиники Аахенского Университета с 1998 года применяется специальная методика гамма-кобальтового облучения для лечения опухолей и сосудистых новообразований головного мозга. Подробнее
Национальный Онкоцентр Им. Сураски является интегральной частью крупнейшей муниципальной мед. клиники Сураски и предоставляет передовое лечение опухолей мозга всех видов.Подробнее
Читайте также:

