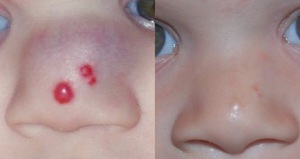
Гемангиома яичника у женщин
Гемангиома - это врожденная доброкачественная опухоль, гиперплазия сосудистой ткани. Она не дает метастазы, но часто обладает инфильтрационным ростом, который характерен для злокачественных новообразований. Данная патология обнаруживается в детском возрасте, располагается на коже или внутри тела. Однако с пяти лет гемангиомы могут подвергнуться обратному развитию без применения лекарств. Эта особенность опухоли позволяет не производить манипуляций по ее лечению, оно проводится только в случае выраженного косметического дефекта, или когда нарушается работа внутренних органов и опорно-двигательного аппарата.
- Особенности течения болезни
- Поражение внутренних органов
- Отличия взрослой и детской гемангиомы
- Классификация гемангиом
- Гемангиома: причины возникновения в позвоночнике и симптомы
- Диагностика
Особенности течения болезни
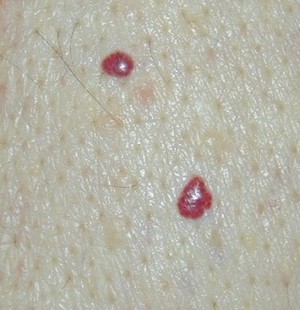
Особенностями развития гемангиомы является то, что у взрослых без врожденного присутствия опухоли она не развивается. Это означает, что первичных новообразований не может быть, и если они проявляются там, где их раньше не было, то дает о себе знать выросшая имеющаяся опухоль. Часто их невозможно заметить, так как располагаются внутри организма. Гемангиома у взрослых проявляется и на коже, если в детстве не подвергалась лечению. Такие новообразования не опасны, ведь место их локализации находится далеко от основных органов.
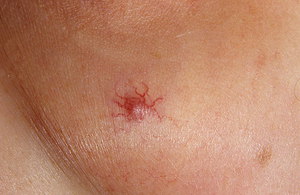
Гемангиома у взрослых может находиться и во внутренних органах. Протекает данное заболевание часто бессимптомно, что позволяет человеку чувствовать себя совершенно здоровым. Однако бывают случаи, когда локализация находится в области печени, мышц и позвоночника, поэтому происходят различные нарушения. У них есть название, называющееся осложнениями, так как вызываются они воздействием опухоли и проявляются нарушением функций органов.
Если рост гемангиомы происходит в печени, то симптомов ее наличия может не наблюдаться долгое время. Но проявиться могут во время получения тупой травмы, когда взрослый человек ударяется животом. Так как сосуды опухоли слабые, то в этом случае может возникнуть разрыв гемангиомы, что повлечет за собой сильное кровотечение, нередко приводящее к смерти.
По этой причине необходимо проводить общее обследование в любом возрасте. Благодаря УЗИ брюшной полости можно обнаружить объемное новообразование, которое можно удалить из организма хирургическим путем без особого вреда организму. Этот метод применяется относительно больших опухолей, если же гемангиома невелика, то чаще всего применяют консервативное лечение, направленное на остановку ее развития и уменьшение размеров.
По структуре опухоль взрослого практически ничем не отличается от детской. Состоит из сосудистой ткани, локализующейся в различных частях тела. В зависимости от гистологического строения различают:
![]()
Капиллярная или ювенильная опухоль состоит из капилляров, которые расположены в один слой клеток эндотелия. Расположены на поверхности тела. Поверхностная гемангиома способна к быстрому инфильтрационному росту.- Кавернозная или пещеристая располагается под кожей, состоит из сосудистых полостей разного размера и форм, разделяется перегородкой. Кровь, как правило, сворачивается, и образуются ее сгустки. Происходит возникновение тромбов, так как прорастают соединительной тканью тромботические массы.
- Рацемическая гемангиома встречается редко. Состоит из толстостенных извитых венозных или артериальных сосудов. Внешне выглядит как врожденное уродство. Местами локализации являются шея и голова.
- Комбинированная опухоль имеет признаки простой и пещеристой опухоли. Возникает на поверхности кожи и в подкожной клетчатке одновременно. Преобладает либо пещеристый, либо капиллярный компонент.
- Смешанная капиллярно-кавернозная опухоль отличается сложным строением. Она состоит из элементов разных тканей: сосудистой, лимфоидной, соединительной, нервной. Гемангиомами смешанного типа являются: гемлимфангиома, ангионеврома, ангиофиброма и другие. Они имеют вид в зависимости от состава входящей в нее ткани. Данный тип гемангиом часто встречается у взрослых.
Такие виды опухоли, как кавернозная, капиллярная и смешанная, одинаково часто встречаются как у детей, так и у взрослых. Причем у девочек и женщин это заболевание встречается в 7 раз чаще, они находят у себя на теле красные и розовые новообразования. Если присутствуют гемангиомы в скрытых местах, тогда на помощь приходит диагностические процедуры, которые их выявляют благодаря характерным симптомам.
Отличаться опухоль взрослого от детской может только в очаге ее локализации. У ребенка сосудистая гемангиома удаляется с видимых окружающим мест до поступления ребенка в школу. У взрослых часто встречается опухоль, расположенная под одеждой. Ранее не производилось лечение, так как врачи поставили инволюцию. Если гемангиома не мешает человеку, не травмируется и не подает признаков роста, не воспаляется, тогда ее трогать нельзя. Какая опухоль не опасна, она не становится злокачественной и не дает метастаз. Это позволяет заключить, что степень дифференциации клеток такая же, как и в период новорожденности.
Классификация гемангиом
В зависимости места локализации различают виды новообразования:
![]()
Кожная опухоль. Располагается в верхнем слое кожного покрова. Такая гемангиома не является опасной и не ведет к осложнениям, исключением становится поражение области глаз, ушей и половых органов. Кожный вид гемангиом может располагаться на голове, включая волосистую часть, на лице. У взрослых может наблюдаться на любом участке тела - руке, ноге, пальцах. Возможны множественные очаги поражения кожи небольшими гемангиомами на разных частях тела.- Слизистых. Данная гемангиома локализуется на слизистой оболочке губ, языка и половых органов.
- Внутренняя опухоль. Поражаются паренхиматозные органы - селезенка, печень, половые железы, головной мозг и другие. На контроль берут маленькие гемангиомы в случае их остановки развития. Если опухоль имеет достаточно большие размеры, то врач назначает консервативное лечение, которое предотвращает ее рост. Атипичная форма гемангиомы чаще всего локализуется в печени.
- Гемангиома опорно-двигательной системы. Она считается менее опасной, но из-за быстрого роста, опережающего рост костей ребенка способна привести к деформации скелета.
На открытых местах тела, например, на черепе, половых органах, шее, лице, локтевых впадинах у взрослых гемангиомы невозможно увидеть. Чаще они располагаются на тех участках, которые не подвержены травмам или прикрываются одеждой. Сегодня можно увидеть заметную гемангиому только у асоциальных людей или у тех, кто в период детства не получал медицинской помощи. Но, как правило, таких людей найти в наши дни практически невозможно. Поэтому гемангиомы на кожном покрове практически всегда излечиваются или удаляются в детском возрасте.
Но медицина не коснулась внутренних локализаций опухолей. Об их наличии узнают только в случаях, когда получена травма, возникают сопутствующие патологии или производится оперативное вмешательство. У новорожденных обычно не диагностируется гемангиома, угрожающая жизни. Если с возрастом будет наблюдаться ее развитие, приводящее к нарушению роста костей или внутренних органов, тогда прибегают к лечению. До периода совершеннолетия, как правило, все опухоли, которые могут вызвать осложнения в будущем, удаляются. Поэтому у взрослых данное заболевание проявляется реже. Но есть виды, не проявляющиеся до пожилого возраста, когда появляются новые симптомы при сопутствующих заболеваниях, к примеру, остеохондроз, системный склероз и так далее.
Такая картина наблюдается при гемангиоме позвоночника. Данная локализация является сложной в случае лечения оперативным путем. Опухоль может располагаться снаружи и внутри позвоночного столба. Так как она практически недоступна, ее трудно удалить полностью, хотя из оставшихся частей она не начинает расти. Поэтому при оперативном лечении гемангиомы позвонка производится освобождение отверстий позвоночника от давления на корешки нервов с максимально полным удалением опухоли.
Лечение народными средствами при гемангиоме позвоночника невозможно, так как любое растительное вещество не способно проникнуть в нужной концентрации к месту локализации патологии.
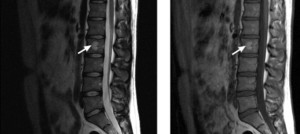
Если опухоль находится в позвоночнике, то проявляется она исключительно редко, что часто связано с большим ее размером. Располагается она при этом в теле позвонка, то есть там, где происходят самые большие нагрузки, ведь позвоночный столб держит на себе всю массу тела. Причины возникновения такой опухоли еще не изучены до конца. Врачи предполагают, что развитие гемангиомы связано с нарушениями инволюции сосудов в очаге кроветворения в жизни плода матери.
Во всех губчатых костях обнаруживается красный костный мозг. Он представляет собой разрастание сосудов, а рядом с ними находятся клетки кроветворных ростков. Возникновение опухоли происходит посредством нарушения их утилизации, ведь они становятся ненужными организму.
Симптомы не имеют специфических признаков. Как правило, они объясняются возрастными изменениями в костях. Стоит упомянуть ощущение болезненности в позвоночнике, которое возникает при длительном стоянии или неудобной позе. Но данный признак не имеет под собой основания диагностической важности, так как лишен объективности. Эти признаки могут наблюдаться у каждого здорового человека, жалующегося на боль в позвоночнике.
Осложнением гемангиомы позвоночника является перелом его в слабом месте. Опухоль не показывает хорошие показатели прочности, как кость, поэтому, если была травма, можно заподозрить ее существование. Это означает, что если обнаружена опухоль позвоночника, то следует ограничить физическую активность и воздержаться от физических нагрузок, заключающихся в занятии спортом, включая различные виды гимнастики. Так как наличие гемангиомы в позвоночнике может привести к переломам в месте ее локализации. Однако не во всех случаях следует ограничивать себя по причине того, что сосудистая опухоль в позвоночнике является редким заболеванием. Частота заболеваемости составляет 1-3 человек на 10 тысяч населения.
Диагностика
Методы, применяемые для установки диагноза наличия гемангиомы:
![]()
Исследование посредством пальпации, осмотра.- Лабораторная диагностика.
- Неинвазивные информативные методы.
- При внутренней локализации опухоли применяют УЗИ в сочетании с допплерографией гемангиомы.
- МРТ или КТ.
- Рентген позвоночника, костей, черепа и других частей тела.
- Инвазивные способы:
- Ангиография.
- Взятие пункции с последующим исследованием морфологии.
Течение большинства гемангиом доброкачественное, что является благоприятным прогнозом. Простые опухоли могут регрессировать, многие виды не развиваются. В случаях, когда гемангиома воздействует негативно на соседние органы, нарушая их функции, тогда подбирается оптимальный способ лечения, восстанавливающий все показатели и работу органов.
Сосудистые опухоли на УЗИ

Сосудистые опухоли являются частой причиной обращения пациентов на УЗИ по поводу образований, особенно у молодых людей, и могут быть спутаны с другими клиническими проявлениями опухоли мягких тканей, особенно если нет каких-либо проявлений на коже. Визуализация при ультразвуковом обследовании опухоли часто демонстрирует характерные особенности.
Доброкачественные гемангиомы (сосудистые мальформации) на ультразвуковом исследовании составляют 7% от всех опухолей мягких тканей. Присутствие кроме сосудистых элементов, таких компонентов как жир, гладких мышц и фиброзной ткани, можно сделать подклассификацией трудно.
Поэтому гемангиомы обычно классифицируются по преобладанию сосудистого русла (капиллярная, кавернозная, артериовенозная или венозная), хотя степень пересечения выраженности сосудов может быть существенно разнообразным.
Капиллярная гемангиома наиболее распространена у младенцев и детей, как правило, связаны с характерными изменениями на коже и часто проходит спонтанно.
Кавернозные гемангиомы имеют расширенные сосуды, наполненные кровью и выстланные эпителием. Они обычно присутствуют у подростков и молодых взрослых с образованием на УЗИ глубокой внутримышечной опухоли, которая может колебаться в размерах и болезненна, особенно после физической нагрузки. Поверхностные повреждения могут продемонстрировать посинение кожи.
Артериовенозные гемангиомы или артериовенозные мальформации (АВМ), бывают поверхностными или глубокими. Глубокая АВМ на УЗИ с цветным допплером показывает высоко скоростной поток в месте поражения с артериовенозным шунтированием. При этом могут периодически присутствовать сердечно-сосудистые симптомы и очаговые отеки конечностей.
Внешность гемангиом на ультразвуковом исследовании частично зависит от различных гистологических составляющих. Поражения с большим жировым компонентом гиперэхогенные. Сжимаемые сосудистые пространства могут содержать низкоскоростные потоки крови.
Допплеровское исследование при УЗИ опухоли сильно варьируется от высокоскоростного потока до едва заметного допплеровского сигнала в зависимости от преобладающего типа сосуда. Обычно сосудистый кровоток во время систолы и диастолы имеет низкое сопротивление, что может быть видно на допплерографии.
Но нет допплеровской модели, которая надежно могла отличать гемангиомы от других сосудистых опухолей.
Флеболиты могут вызвать акустические тени в 20-67% случаях при кавернозных гемангиомах. Другие модели включают криволинейные или аморфные кальцификации.
Гемангиомы расположенные близко к кости, могут вызывать периостальную реакцию, которая обычно зрелая и неагрессивная. Кортикальное утолщение или эрозия на УЗИ опухоли встречается реже.
Рентгенограммы могут показать участки кальцификации мягких тканей.
Ангиоматоз является диффузной инфильтрацией мягких тканей по типу поражения, которые встречаются при гемангиоме или лимфангиоме, а также могут включать изменения костей и внутренних органов. Особенности УЗИ схожи с теми, что характерны для очаговой гемангиомы, но поражения имеют более широкое распространение.
Ангиоматоз может быть связан с синдром Маффуччи, Ослера–Вебера-Рандю и Клиппеля–Треноне. Ультразвуковое исследование может потребоваться в случае возникновения осложнений, например, злокачественная трансформация эндондромы или гемангиомы при синдроме Маффуччи. МРТ обычно является методом выбора.
Промежуточные сосудистые опухоли гемангиоэпителиома и гемангиоперицитома сосудистые опухоли проявляют агрессивность и имеет несколько гистологических подтипов. Как правило, страдают взрослые, а вероятность рецидивирования бывает переменной.
Показатели смертности низкие, но при этом метастазы могут быть обнаружены.
Данные УЗИ сосудистой опухоли и особенности МРТ часто неспецифичны. Образования обычно состоят из сплошной массы с компонентом высоко скоростного сосудистого потока. Прогноз хороший после широких локальных иссечений, но есть риск местных рецидивов.
Ангиосаркома включает поражение кожи и более глубокие мягкие ткани, чаще возникает у пожилых пациентов. Висцеральное поражение также может возникнуть. Лимфатический отек, как правило, возникает после хирургии, является признанным предрасполагающим фактором и происходит в 10% случаев.
Клинический диагноз может быть очевиден. Особенности визуализации неспецифичны, хотя поражения кожи с основой твердой сосудистой опухоли на УЗИ и диффузный подкожный отек наводит на размышления. Саркома Капоши – злокачественная сосудистая опухоль кожи и встречается в ассоциации с ВИЧ-инфекцией.
Диагноз клинический и подтверждается биопсией.
Многие опухоли, возникающие в мышечной и не мышечной ткани имеют различное происхождение, например, внутримышечные гемангиомы и липомы. Наоборот, опухоли мышечного происхождения, либо гладкие мышцы (лейомиомы) или скелетных мышц (рабдомиомы), могут возникнуть вне мышцы.
Лейомиомы
Поверхностные лейомиомы и ангиолейомиомы происходят в коже и подкожных мягких тканях.
Они не являются редкостью, как правило, имеют яйцевидную форму и неоднородную эхо картину и могут продемонстрировать внутренние участки обызвествления и васкуляризации.
Лейомиомы в глубоких мягких тканях могут быть интра – или межмышечными, и часто большими и склонными к обызвествлению. Рабдомиомы редко на УЗИ встречаются в конечностях.
Миксома
Внутримышечные миксомы – опухоли, состоящие из желатиновой миксоидной стромы. Они наиболее распространены у пациентов в пятой-седьмом десятилетии жизни и чаще в области бедра (>50%). На УЗИ они четко определены в границах и значительно гипоэхогенны, часто с небольшими анэхогеннымих кистами и акустическим усилением.
Существует слабое или полное отсутствие кровоснабжения на допплерографии. Дифференциация от саркомы мягких тканей может быть затруднено и это требует проведения МРТ и биопсии. Миксом связаны с фиброзной дисплазией при синдроме Mazabraud по.
Другие разновидности миксома включают околосуставные, подкожные и глубокие агрессивные ангиомиксомы.
Злокачественные опухоли мышц
На злокачественные лейомиосаркомы приходится почти 10% всех сарком мягких тканей у взрослых. Они находятся внутри или снаружи мышцы, и на УЗИ опухоли могут сопровождаться большим и центральным некрозом. Кровоснабжение образования является изменчивым. Минерализация происходит в 12% случаев.
Рабдомиосаркома является наиболее распространенной саркомы мягких тканей у детей и 15% случаев приходится на конечности. Ультразвуковое исследование показывает неспецифические внутримышечные образования. Рабдомиосаркома встречается очень редко и имеет особенно неблагоприятный прогноз у взрослых.
Локальная инвазия в кость и отдаленные метастазы часто встречаются как грозное осложнение.
Может ли гемангиома рассосаться или перейти в злокачественную опухоль?

Кавернозная гемангиома – диагноз, с которым нередко сталкиваются дети или сразу после рождения, или в течение первого года жизни. Постараемся разобраться, что это за заболевание, как чаще всего локализуется, может ли пройти само и может ли перейти в злокачественную опухоль?
Кавернозная гемангиома – это врожденная патология, которую ученые дифференцируют как патологическое разрастание стенок сосудов с образованием полостей(каверны). Фактически, гемангиома представляет собой доброкачественную, а не злокачественную опухоль, но все же она требует своевременного лечения.
Природа патологии – в сбое морфологии сосудов во время внутриутробного развития плода. Наблюдается неправильная закладка кровеносной системы.
Спровоцировать развитие заболевания могут:
- Многоплодная беременность;
- Тяжелые роды;
- Родовая травма;
- Интоксикация;
- Недоношенность;
- Поздняя беременность;
- Проблемы с плацентой, эклампсия;
- Болезни в период беременности;
- Экология, курение беременной.
Совершенно уверенно можно утверждать, что кавернозная гемангиома не является наследственным заболеванием, то есть не передается по наследству.
Серьезную опасность несут образования, расположенные рядом с физиологическими отверстиями на слизистых оболочках:
- Наружный слуховой проход;
- Глаза;
- Полость рта;
- Область половых органов или заднего прохода.
При разрастании образования могут нарушать работу органов и вызывать тяжелые последствия – глухоту или слепоту.
Другая опасность ─ возникновение обильных кровотечений в случае повреждений поверхности опухолей. Они появляются в местах с повышенной травматизацией:
- Зона декольте;
- Плечи и шея;
- Живот (травмы от ремня);
- У женщин это сдавливаемая бюстгальтером область вокруг груди.
У страдающих диабетом людей в пожилом возрасте повреждение гемангиомы чревато инфицированием раны, образованием язв. Вылечить такое осложнение очень непросто.
Когда опухоль расположена на печени, ее разрыв (как следствие травмы или спонтанный) спровоцирует внутреннее кровотечение. Причем, так как состоит печень из огромного количества сосудов, то в случае кровотечения остановить данный процесс очень трудно.
Новообразования классифицируются по степени локализации. Классификация включает следующие виды гемангиом:
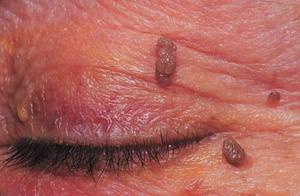
- Кожные (гемангиома лица, глаз, губ и т.д). Такие гемангиомы характеризуются расположением на поверхностных слоях кожи, поэтому лечащий врач может даже предложить не убирать новообразование, при условии, что оно не доставляет больному неудобств. Исключением являются опухоли шеи и лица, слухового прохода, органов зрения и половых органов.
- Паренхиматозных органов. Среди таких новообразований выделяют кавернозные гемангиомы головного мозга, яичника, печени, селезенки, половых желез, пищевода, матки и т.д. Для получения более стойкого эффекта рекомендуется незамедлительно начать лечение.
- Гемангиомы опорно-двигательного аппарата. У детей они менее опасны, чем паренхиматозные гемангиомы. Однако тоже способны доставить своему владельцу немало неприятных минут, так как новообразование растет гораздо быстрее скелета ребенка.
Существует также вторая классификация – по типу сосудов, изменяющихся в процессе развития новообразования:
- Капиллярная гемангиома. Встречается примерно у 90% пациентов с гемангиомой. Гемангиома образуется из стенки капилляров, а иногда рассасывается самостоятельно.
- Артериальная. Встречается гораздо реже капиллярной. Опухоль имеет бордовый или красноватый оттенок. Отличительными чертами данной разновидности гемангиомы являются глубокое залегание и большие размеры.
- Венозная. Венозная гемангиома имеет синеватый оттенок, а также может быть расположена глубоко в тканях.
- Кавернозная. Это один из самых редких видов новообразования. В данном случае речь идет о разрастании стенок сосудов, происходящем с образованием каверн (широких полостей). Подобные гемангиомы характерны слизистым оболочкам и коже. Иногда имеет место капиллярно-кавернозная, смешанная гемангиома.
Не зависимо от типа заболевания, следует немедленно обратиться к врачу для определения оптимального курса лечения.
Как показали клинические наблюдения, подавляющая часть гемангиом проходит следующие стадии развития:
- Активный рост. Данная фаза особенно ярко проявляется при гемангиоме у детей в течение первых нескольких недель жизни. Новообразование стремительно разрастается, приобретая характерную синеватую или пурпурную окраску.
- Остановка роста. Этот период может длиться вплоть до 6-7 лет. У детей гемангиомы изменяют размеры в соответствии с пропорциями тела, не наблюдается активный рост либо усиление окраски.
- Обратное развитие, либо же самоучнитожение. Примерно в 17-20% случаев специалисты регистрируют уменьшение интенсивности окрашивая и размеров. В некоторых случаях при исчезновении гемангиомы появляются язвочки либо образуются рубцы при глубоком прорастании новообразования в ткани и обширном поражении кожной поверхности.
Человек или рождается с гемангиомой, или она появляется на первых неделях либо месяцах жизни. Часто местом локализации является кожа головы. Наблюдается поражение ушных раковин, лица, шеи и кожи под волосяным покровом. Несколько реже гемангиома появляется на руках, животе, спине.
Если рассматривать опухоль в увеличенном виде, можно заметить разросшиеся сосуды, сплетенные в клубки. У опухоли пещеристая структура, выступающая над кожей, так что всегда существует вероятность повреждения поверхности.
Среди ранних симптомов можно отметить появление красных точек, пятен и царапин на коже, причем их происхождение не обусловлено бытовой травмой. Новообразования имеют тенденцию расти с разной интенсивностью.
К зрелым признакам заболевания можно отнести следующие:
- Разрастание опухоли в подкожную клетчатку и все слои кожи.
- Бывает диффузная ─ занимает большую площадь, не имеет четких границ. Или локальная ─ имеет определенную форму, часто напоминающую ягоду.
- Припухлость бордового или темно-красного цвета, иногда из-за скопления вен имеет фиолетовый оттенок.
- Самопроизвольные кровотечения, для остановки которых требуется больше времени, чем обычно. Провоцирует инфицирование и дальнейший некроз, образование язв и ран.
Гемангиома безболезненна, а также очень васкуляризована (высокая насыщенность кровеносными сосудами). Если надавить, то гемангиома бледнеет и уменьшается в размерах из-за оттока крови. Потом она возвращает прежний вид. При физическом напряжении и во время кашля она, наоборот, приобретает яркую окраску и увеличивается.
Крайне редко подобная опухоль встречается на внутренних органах: почки, печень, селезенка, головной мозг. Протекает развитие новообразований без симптомов. Показанием к УЗИ является наличие кожных гемангиом в количестве 3 – 6 штук и более.
Диагностируется кавернозная гемангиома клинически, диагноз ставится на основе отмеченных симптомов.
Показанием к началу лечения являются угрозы:
- Постоянная травматизация;
- Поражение глаза;
- Поражение слухового аппарата;
- Риск внутреннего кровотечения.
В зависимости от активности роста опухоли и создаваемых рисков, врач принимает решение о начале лечения ─ возможно ли помочь пациенту терапевтическими методами или необходимо вмешиваться агрессивно (хирургическая операция).
К оперативному вмешательству прибегают, когда гемангиома имеет большие размеры и глубоко поражает ткани. Поврежденные участки иссекаются поэтапно. Как правило, оперативное решение применяется вместе с другими способами лечения. Если поражается обширная часть печени, то с гемангиомой удаляют и часть органа.
Применяются следующие методы удаления кавернозных гемангиом:
- Лазерная деструкция. Это склеивание стенок сосудов под действием тепловой энергии. Новообразование постепенно исчезает из-за прекращения поступления крови.
- Криотерапия – с использованием жидкого азота на поверхности новообразования проводят аппликацию. Под влиянием низких температур пораженные участки подвергаются асептическому некрозу.
- Склерозирование ─ введение в новообразование специального раствора. В результате его действия наблюдается спайка сосудов, отмирание и их замещение соединительной тканью. Данный метод эффективен в случае глубокого расположения гемангиомы, его также используют для удаления гемангиом внутренних органов. Применение этой методики не всегда позволяет полностью удалить патологическое разрастание, однако он останавливает его рост и существенно уменьшает его объем. Это снижает вероятность кровотечения.
Иногда назначается гормонотерапия.
В лечении эффективно применяется комбинирование методов. Глубокие гемангиомы удаляют хирургически, а участки, где был изменен лишь капиллярный слой ─ методом криодеструкции или лазером.

Новообразования вульвы – это опухолевые заболевания наружных половых органов. Образование инородных тел может протекать бессимптомно. Если развитие опухоли развивается стремительно, она увеличивается в размерах, женщина ощущает дискомфорт и болевые ощущения. Сопровождается кровянистыми или гнойными выделениями с промежности. Вызывает зуд и раздражение вульвы. Диагностируется на осмотре у гинеколога. Проводятся различные исследования. Новообразования вульвы распознаются при сдаче мазков и биопсии.
Определяется тип новообразования и назначается лечение. Доброкачественные иссекаются или вылущиваются. Для лечения злокачественных опухолей применяют специальные технологии и индивидуальную терапию.
Совокупность наружных половых женских органов называется вульва. К ней относится лобок, клитор, половые губы, преддверие влагалища. Органы служат защитным барьером для мочеполовой системы. Девственная плева является границей между репродуктивной системой и вульвой. Вульва несет чувствительную функцию. Ее внешние органы отвечают за возбуждение во время полового акта. Сигнал передается в секрецию желез, тем самым, увлажняет влагалищную щель. К врожденным порокам вульвы относится нарушение развития какого-либо органа, например, гермафродитизм. Провести визуальный осмотр вульвы можно у гинеколога. Самостоятельно это возможно сделать при помощи зеркала или полового партнера.
Повредить органы вульвы возможно при родах и травмировании. Процесс сопровождается болью, отечностью, ранами. Наблюдаются кровотечения, страдает область клитора и преддверия. Вульва подвергается ряду заболеваний воспалительного характера, таких как гонорея, вульвовагинит, вульвит, трихомоноз, кандидоз. Встречаются наросты: папиллома, кондилома, крауроз, лейкоплакия. Эти заболевания частые предшественники раковых новообразований. Лечение включает оперативный лучевой или медикаментозный метод.
Новообразования вульвы встречаются в таких местах:
Большие и малые половые губы.
Промежность и задняя спайка.
Отверстие мочеиспускательного канала.
Новообразования доброкачественного характера
Часто встречаемыми доброкачественными образованиями является фибриома, папиллома, миома. Доброкачественные опухоли не несут опасности. Отличаются такими характеристиками:
§ не повреждают другие органы метастазами;
§ прорастание в соседние органы не наблюдается;
§ обильный размер нароста может сдавливать близлежащие органы;
§ имеют четкие границы.
Опасность новообразования в том, что они продолжают развиваться, даже после того, как устранились все провоцирующие факторы. Выделяют несколько типов доброкачественных новообразований в гинекологии:
Миома. Это новообразование, состоящее из мышечного волокна, разделяется на 2 подвида: рабдомиома и лейомиома. Одна обусловлена поперечными, а другая гладкими мышечными волокнами. Главные характеристики это подвижность, плотная консистенция, самостоятельное существование без связи с соседними тканями. Миома диагностируется, чаще всего, на поверхности больших половых губ.
Фиброма. Состоит из отростков соединительной ткани. Представляет собой пучки фибрилл из коллагена. Не имеет спаек с находящимися рядом тканями. Имеет ножку и основное тело. Отличается медленным ростом. Плотность консистенции зависит от степени уплотнения цитоплазмы и коллагеновых фибрилл. Местонахождение в глубине мышечной ткани половых губ. Иногда встречается перед влагалищным входом.
Фибромиома вульвы. Это новообразование обнаруживается в больших связочных мышцах. Имеет объединенные характеристики предыдущих типов.
Папиллома (кондилома). Образование состоит из эпителиального покрова. Связанно с папилломовирусом человека. Имеет многослойную структуру и насыщенную пигментацию. Преимущественно коричневого цвета, иногда белого. Нарост наружный. Распространяется одиночно и множественно. Ножка может быть широкой или тонкой. Внешне напоминает сосочковую форму. Локализируется на больших половых губах и в преддверии влагалища. Опасный вид новообразования. После попадания на слизистую влагалища высокий риск перерождения в злокачественную опухоль.
Липома. Жировая структура с вкраплениями соединительной ткани. Это капсула, которая имеет круглую форму. Консистенция мягкая. Новообразование имеет небольшую подвижность. Месторасположение – губы или лобок.
Лимфагиома. Состоит из лимфотических волокон. На поверхности много полостных выемок. Визуально напоминает узелок синеватого оттенка. Консистенция мягкая. Содержит уплотнения и белковые скопления. Локализуется в больших половых губах.
Миксома. Новообразование располагается на коже половых губ или лобка. Диагностируется чаще у женщин пожилого возраста. На микроскопическом осмотре имеет круглую форму. Капсула наполнена светло-желтый цвет. Консистенция желеобразная.
Гемангиома. Находится на половых губах. Это маленькие узелки красноватого или синеватого оттенка, которые нависают над кожным покровом или слизистой. Гемангиома имеет капиллярную структуру. Быстро разрастается. Интенсивно поражает влагалищные ткани, а также попадает в матку и шейку матки.
Доброкачественные опухоли, если они не приносят вреда здоровью, могут находиться под врачебным контролем. Не прогрессирующие и бессимптомные новообразования не имеют опасности. Оперативное вмешательство применяется в случае малигнизации, обострении симптомов, причинению дискомфорта, ускорении роста.
Если новообразования имеет ножку, то проводится иссечение основания. Опухоль из толщи тканей вылущивается, а ложе ушивается. Если расположение вблизи уреты, операция выполняется крайне осторожно, с привлечением врача-уролога. При воздействии на опухоль можно повредить мочеиспускательный канал.
При удалении образования какого-либо типа, используются различные методы лечения и хирургических операций. Обычно, маленьких размеров новообразования не вызывают симптомов. Мышечные, фиброидные и жировые опухоли выпячиваются на поверхность из-за стремительного роста. Это становится причиной ощущения влагалищного инородного тела. В зоне промежности женщина чувствует дискомфорт, ограничение движения и полового сношения. Если происходит нарушение целостности некоторых видов новообразований, открываются кровотечения. Если опухоль воздействует на мочевой пузырь, нарушается мочеиспускание. При давлении на капилляры и сосуды, появляется некроз и кровоизлияние. Появляется отек и боль в области вульвы. Отечность изменяет цвет тканей.
Диагностические процедуры
Вульва осматривается на гинекологическом осмотре. Гинеколог проводит влагалищные исследования. Назначается трансвагинальное УЗИ. По необходимости вульвоскопия и кольпоскопия. Бактериозный мазок исследуется с целью исключения инфекционных заболеваний. Уточнение природы новообразования с помощью гистологического исследования. Для биологического анализа берутся соскобы и пункции опухолей.
Удаление новообразование часто вызывает появление нового нароста. Удаление папиллом требует длительно лечения. Операции и послеоперационный период может протекать с осложнениями. Могут образоваться гематомы, нарушиться мочевая система, сильные кровотечения.
Виды оперативного вмешательства
По характеристике опухоли назначается ее лечение. Оперативные вмешательства по устранению данного заболевания:
Криодиструкция. Проводится воздействие азотом. Замораживание тканей останавливает развитие клеток. По ходе операции на кондилому наносится жидкий азот низкой температуры. Операция делается без анестетика. Не болезненная. Операция переносится хорошо. Удаление новообразований жидким азотом специальная технология, не каждая клиника выполняет данные манипуляции. Операция имеет минимальные осложнения. Может остаться небольшой рубец или ожог.
Иссечение радиоволновое. Направленный поток низких частот рассекает опухоль. Радиоволна самый бережный метод по отношению к соседним тканям. Болевые ощущения отсутствуют. Отсутствует риск развития рубцов, кровотечений, нагноений, некроза. Заживление происходит в кротчайшие сроки.
Лазер. Направленный лазер испаряет пучковые наросты. Лазерное удаление применяется к иссечению устойчивых кондилом. Кожа не травмируется, а под воздействием лазера клетки эпителия разрастаются. Глубина воздействия лазера контролируется. Не оставляет рубцов. Никаких контактов с тканями не происходит.
Электрическая коагуляция. Электрическим током прижигают поврежденную область. Удаленный материал отправляется на гистологический анализ. Процесс имеет ряд противопоказаний. Например, герпес, онкология, гемостаз, воспаление новообразований. Встречаются случаи рецидива. Может остаться небольшой рубец на поверхности вульвы.
Химическое воздействие. Метод деструкции заключается в нанесении специального препарата на пораженный участок. Специальный состав с органическими и неорганическими кислотами, нитратами, вызывает выжигание и отмирание клеток кондилом. Не сопровождается болевым синдромом, применяется без обезболивания.
Плазменная коагуляция. Дуговой разряд, содержащий газ, проникает в ткани и выпаривает участки с наростами. Прижигает кровеносные сосуды. Метод имеет высокий уровень эффективности. Термальное поражение тканей происходит на минимальной глубине, это способствует быстрому заживлению. Рубцы не образовываются, болевые ощущения минимальны.
Злокачественные новообразования
Наружная часть женских половых органов подвергается появлению рака. У молодых женщин диагностируется папиллома, которая, чаще всего, перерастает в злокачественное новообразование. Проникая на клеточный уровень, возбудитель вызывает генные изменения. Это приводит к аномальному выбросу белка и ускоренному размножения клеток.
Известны различные факторы развития рака вульвы:
1. Возрастные изменения. Более половины женщин старше 70 лет имеют данный диагноз.
2. Вредные привычки. Курение оказывает пагубное влияние на сосуды. Повышает риск развития онкологических заболеваний.
3. ВИЧ. Инфекция ослабляет иммунодефицит женщины. Повышается риск заболевания папилломовирусом.
4. Неоплазия вульвы. Предраковое состояние. Аномальное количество эпителиальных клеток находятся в подкожных слоях, затем трансформируется в онкологию.
5. Рак шейки матки. Онкология имеет переходящий характер на вульву.
Появление злокачественных опухолей обусловлены возникновением аденома карциномами. Они находятся в толще половых губ. Опухоли ошибочно путают с кистой. Аденокарцинома может возникать в бартолиновых железах и клетках потовых желез вульвы. В этой области иногда встречается базальноклеточная карцинома. Меланомы возникают из клеток, которые вырабатывают меланин. Она, чаще всего, возникает на участках кожи, куда воздействуют солнечные лучи.
Рак вульвы разделяют на 4 стадии:
1. Первая стадия опухоли обусловлена ростом опухоли в пределах вульвы. Она не поражает лимфатические узлы и соседние органы.
2. Опухоль второй стадии прорастает в рядом находящиеся органы. Это может быть влагалище, анус и мочеиспускательный канал.
3. Новообразования на третьей стадии поражают лимфатические узлы.
4. Последняя стадия характеризуется повреждением лимфы, влагалища, мочевого пузыря, тазовых костей. Метастазы проникают в отдаленные области.
Стадия новообразования определяет дальнейший прогноз жизнедеятельности и лечения пациентки. Прорастание опухоли вглубь вызывает проявления, до этого никаких предпосылок может не проявляться. Цвет кожного покрова существенно отличается от здоровых тканей, преобладает розовый или красный оттенок. Проявляется кожное уплотнение, это может быть бородавка, папиллома, язва. Возникновение болевых ощущений, появляется жжение и зуд.
Многие женщины встречаются с кровавыми выделениями вне менструального цикла. Данные симптомы свидетельствуют о наличии злокачественного новообразования вульвы. Аденокарцинома находится в глубине больших половых губ и прощупывается, создавая ощущение инородного тела.
Диагностика
Рак диагностируют с помощью биопсии. Высокая точность исследования помогает отличить злокачественную опухоль от доброкачественной. Гинеколог осматривает женщину с помощью кольпоскопа. Кожа обрабатывается специальным раствором, который проявляет очаги более выражено. При распространении опухоли за пределы вульвы выполняют следующие действия:
Исследования мочеполовой системы и прямой кишки.
Обнаружение роста опухоли и проникновение в лимфатические узлы и органы с помощью КТ или МРТ.
Поиск метастазов с помощью рентгенографии.
Лечение
Онкологическое лечение проводят тремя методами: хирургическое вмешательство, лучевая и химиотерапия. Лечебный курс зависит от стадии опухоли и состоянии пациентки. Во время хирургического вмешательства целью является полное удаление ткани опухоли. Врач старается сохранить эстетичный вид вульвы и не нарушить мочеполовую функцию.
Локальное иссечение применяется на ранних стадиях. На вырезанных участках должны отсутствовать опухлевые клетки. Это говорит о том, что раков клеток в организме больше нет.
Удаление вульвы или ее части. Иногда не удается сохранить нормальный внешний вид органов. Реконструктивная пластика в некоторых случаях помогает восстановить вульву.
Если раковые клетки поразили внутренние тазовые органы, то они удаляются. Объемы удаляемых органов зависит от проникновения метастазов. Операция сложная и проводится на последних стадиях рака.
Лимфатические узлы удаляют в том случае, если распространение пошло на лимфу. Биопсия помогает узнать область распространения рака.
Ели после операции возникает рецидив или разрастание раковых новообразований не поддается полному удалению, назначается курс химиотерапии. Иногда, его сочетают с лучевыми облучениями.
Химиотерапия при раке вульвы помогает снизить воспаление и уменьшить размер опухоли. Сочетание с лучевой терапией помогает ограничить ее рост. После хирургической операции понижается риск возникновения рецидива.
Лучевую терапию используют как до, так и после операции. Она так же является самостоятельным методом лечения лимфоузлов. Комплексная терапия назначается женщинам, которым противопоказаны хирургические вмешательства.
Читайте также: