Гемангиома наружного слухового прохода

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Гемангиомы среднего уха - болезнь уха, которая характеризуются развитием ангиоматозных образований из сосудов слизистой оболочки барабанной полости и распространением их на окружающие ткани, сопровождающимися их атрофией посредством давления и различными функциональными нарушениями.

[1], [2], [3]
Симптомы гемангиомы среднего уха
Симптомы гемангиомы среднего уха зависят от величины опухоли и ее распространения. Обычно - это кондуктивный тип тугоухости, при давлении на медиальную стенку барабанной полости и ее узурах присоединяется перцептивный тип тугоухости и симптомы вестибулярной дисфункции (головокружение, спонтанный нистагм, вестибуло-вегетативные симптомы). Разрушение медиальной стенки барабанной полости, как и при гломусной опухоли, ведет к параличу лицевого нерва, а выход гемангиомы в область ММУ и боковой цистерны головного мозга - к поражению нервов слухолицевого пучка и каудальной группы. В указанных признаках - много общего с гломусной опухолью, отличие заключается в отсутствии пульсирующего шума в ухе и появлении в наружном слуховом проходе кровоточащих мясистых тканей и отореи.

[4], [5], [6], [7], [8], [9]
Диагностика гемангиомы среднего уха
Диагностика гемангиомы среднего уха основана на клинических признаков и данных отоскопии, при которой через истонченную барабанную перепонку просвечивает бледно-розовое образование, не разрушающее ее. Гемангиома среднего уха диагностируется с помощью методов ангиографии, при которой сосудистая фаза указывает на размеры участвующих в образовании опухоли сосудов, а тканевая фаза - на ее распространенность. Ценность этого метода заключается в том, что по его результатам можно планировать объем хирургического вмешательства и прогнозировать его результат. Применимы также методы рентгенографии, КТ и МРТ.
При гистологическом исследовании могут определяться морфологические структуры, характерные для капиллярной (наиболее часто), пещеристой, ветвистой артериальной или ветвистой венозной гемангиомы, или для гемангиоэпителиомы.

[10], [11], [12], [13], [14]
Лечение гемангиомы среднего уха
Лечение гемангиомы среднего уха может включать в себя различные методы: непосредственное воздействие на ткани опухоли посредством радиотерапии, облитерация опухоли путем введения в нос склерозирующих средств; разрушение опухоли термокоагуляцией или воздействием углекислотным лазером и хирургическое удаление. Последнее может включать в себя неоперативные методы (перевязка питающих сосудов) и радикальные - путем тотального выскабливания опухоли с последующей диатермокоагуляцией оставшихся островков. Перед радикальным хирургическим вмешательством производят перевязку наружной сонной артерии и наложение провизорной лигатуры на общую сонную артерию.
Какой прогноз имеет гемангиома среднего уха?
Ангиомы наружного слухового прохода встречаются далеко не редко. В последнее десятилетие описано по Чурда (Czurda) 28 случаев ангиом уха. из них гистологически: в 6 случаях обнаружена гемангиома, в 3 — ангиофиброма, в 2 — телеангиэктотическая гранулема, в одном случае — гемангиоэндотелиома. Следует различать ангиомы и ангиомоподобные опухоли.
Хотя клинически они протекают одинаково, но микроскопически построены различно. В отечественной литературе в последние годы описания ангиом наружного слухового прохода нередки. Фиброангиому правого наружного слухового прохода описал Април (V. Aprill); О. Чурда описал один случай гемангиомы и 2 случая ангиомоподобных опухолей среднего уха и наружного слухового прохода. Гекуп (Goekoop) наблюдал 3 сестер, у которых к 20 годам были обнаружены ангиомоподобные опухоли наружного слухового прохода и среднего уха.
Во время беременности у двух сестер появилось резкое ухудшение слуха, парез лицевого нерва, что автор относит за счет кровенаполнения опухоли во время беременности, после которой эти явления исчезли.
Ангиомы в наружном слуховом проходе обычно имеют вид полипозных образований. Реже они выступают через интактную барабанную перепонку.
Мы проводим лечение больных с ангиомами большей частью консервативно: электрокоагуляцией, рентгенотерапией (А. Поташев). В наружном слуховом проходе описан еще ряд доброкачественных опухолей, довольно редких, но представляющих несомненный интерес.
Эндотелиома наружного слухового прохода относится к доброкачественным опухолям. Она растет медленно, не дает метастазов, но нередко рецидивирует. Два случая эндотелиомы наружного слухового прохода приводит Маркс; из литературы им собрано всего 14 случаев эндотелиомы наружного слухового прохода.
Л. Агапова описала больную с эндотелиомой наружного слухового прохода. Опухоль удалена радикальной трепанацией. Через год наблюдения рецидивов нет.
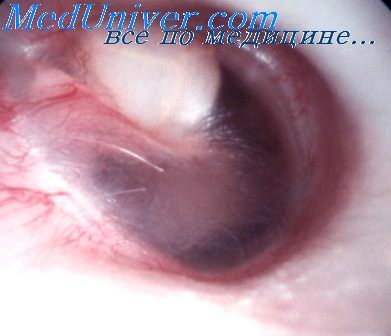
Случай лимфоэпителиомы наружного слухового прохода с переходом на среднее ухо описал В. Супрунов.
Смешанные опухоли наружного слухового прохода исходят из слюнных желез, в частности из околоушной железы. В доступной нам иностранной и отечественной литературе мы встретили за последние десятилетия описание только 2 случаев таких опухолей: Рейниш в 1936 г. и Марк (Mark) и Роттберг (Rottberg) в 1951 г. Опухоли эти относятся к доброкачественным.
Меланома наружного слухового прохода протекает большей частью злокачественно, бурно; она сопровождается зловонным отделяемым из уха, быстро изъязвляется. Меланома наружного слухового прохода часто дает метастазы, как отдаленные, так и в близраслоложенные ткани—в мозговые оболочки, головной мозг (Р. Усманов и др.). Поражение уха меланомой возможно и вторичное (Савоки, Тагучи и Икараши).
Интересные данные о меланоме наружного слухового прохода приводят Силвен (Sylven) и Гамбергер (Hamberger). За 1928—1944 гг. авторы наблюдали 36 случаев меланомы наружного слухового прохода и покровов вокруг уха. Из 36 больных один был в возрасте 10 лет и один в возрасте 12 лет, остальные — в возрасте от 21 года до 83 лет. Авторы предлагают различать три стадии в течении меланомы наружного слухового прохода: I стадия — опухоль расположена ограниченно в наружном слуховом проходе; II стадия — имеются метастазы в регионарные для слухового прохода лимфатические узлы; III стадия — имеются метастазы в отдаленные группы лимфатических узлов (генерализация опухоли).
С локализацией опухоли в наружном слуховом проходе было 19 человек; метастазы в пре- и инфрааурикулярные узлы — у 12; на коже сосцевидного отростка — у 5.
Лечение меланомы наружного слухового прохода в I стадии консервативно-хирургическое: удаление по возможности первичной опухоли с последующим облучением радием лимфатических узлов. Такой способ дает в 52% выздоровление (наблюдение в течение 5 лет); после 5 лет были здоровы 32% (Сильвен и Гамбергер). При глубоком распространении опухоли за пределы наружного слухового прохода должна производиться большая операция удаления опухоли en bloc с мягкими тканями, фасцией, пораженной частью наружного слухового прохода. В последующем необходима рентгено- и радиотерапия.
Однако Фосс (1958) не рекомендует производить биопсию, также как и оперативно удалять меланому, ввиду опасности быстрого метастазирования опухоли. Он рекомендует только рентгено-радиотерапию.
Доброкачественные поражения среднего уха представлены довольно большим количеством местных и системных поражений, локализующихся по всей глубине среднего уха и не выходящих за пределы височной кости. Несмотря на их доброкачественные гистологические характеристики, эти поражения могут быть локально разрушительными для организма человека и, прежде всего, для его нервной системы. Точная диагностика и направленное лечение необходимы для предотвращения или остановки прогрессирования аудиологической и вестибулярной дисфункции, а также нарушений в работе лицевого нерва, которые часто присутствуют при доброкачественных опухолях и других новообразованиях. Некоторые из этих поражений довольно редки и не охарактеризованы до мелочей, поскольку база прецедентов малочисленна, а методы лечения не установлены.
Понимание патофизиологии и молекулярной биологии этих поражений позволит более объективно классифицировать, охарактеризовать доброкачественную опухоль и дать прогресс лечению.
Далее будут рассмотрены наиболее часто встречающиеся доброкачественные новообразования среднего уха, этиология и патофизиология которых в основном изучена хорошо.
Гломусная опухоль
Гломусные опухоли разделяют на барабанные и яремные. Барабанные возникают по ходу расположения ветви нерва Якобсона - языкоглоточного нерва, а яремные - на аурикулярной ветви нерва Арнольда (блуждающего). Оба типа поражений характеризуются медленным ростом и распространяются по пути наименьшего сопротивления: например, сквозь височную кость по нейронным отверстиям и сосудистым каналам, а также по евстахиевой трубе и гаверсовы каналы — небольшие отверстия в трубчатых костях человека и других млекопитающих.
Динамика появления спорадическая, но известны и случаи наследственной предрасположенности к появлению гломусных опухолей. Дефектный ген передается носителями мужского пола, но наследственные случаи заболевания проявляются лишь у женщин. Опухоль может проявляться через поколение, обычно это происходит в возрасте старше 50 лет.
Внешне — это красновато-фиолетовые, сосудистые, дольчатые массы. Они напоминают обычные параганглии с характерными типами клеток.
Симптомы
Поскольку в первую очередь опухоль поражает кровеносные сосуды, характерным признаком является шум в ушах. Этот симптом проявляется раньше других. Дальнейший рост опухоли приводит к тугоухости вследствие нарушения мобильности слуховых косточек. Чем больше разрастается опухоль, тем сильнее нарушается целостность барабанной перепонки, возникает кровотечение, дисфункция лицевого нерва, нейросенсорная потеря слуха и головокружение. Если опухоль будет выделять катехоламины, больной будет страдать от головных болей, диареи, тахикардии или гипертонии. Прочие симптомы: боль и давление в ушах, оторея кровавая, пульсация и шум.
Лечение
Основной способ лечения — хирургический. Маленькие поражения обычно удаляются после отоскопии. Иногда для резекции применяются лазеры. Чем больше размер опухоли, тем труднее её удалить. Полное удаление производится более чем у 90% пациентов. Еще у 10% опухоли становятся неоперабельными, в таких случаях показана паллиативная лучевая терапия (она останавливает рост).
Периферические опухоли нервных оболочек (шванномы)
Периферические опухоли нервных оболочек происходят из шванновских клеток в периферической нервной системе. Наиболее распространенные доброкачественные опухоли такого типа — это шванномы и нейрофибромы, около 45% этих поражений образуется именно в голове или шее. Наиболее распространенной опухолью височной кости и мостомозжечкового угла является шваннома, она составляет примерно 6% всех внутричерепных опухолей и около 91% опухолей, возникающих вокруг височной кости.
Шванномы обычно возникают в пределах внутреннего слухового прохода, над мостомозжечковым углом или яремной впадиной. Тем не менее, они иногда возникают и в пределах среднего уха, мешая работе лицевого нерва. Расширение шванномы за пределы среднего уха вызывает порой необратимые слуховые нарушения или частичную потерю слуха даже после успешного лечения.
Симптомы
Шванномы бывают вестибулярными и лицевого нерва. Последние растут медленнее и часто никак себя не проявляют очень долгое время. Шванномы лицевого нерва встречаются в 30% случаев и приводят к параличу или тремору лица. Наиболее распространен у больных медленно прогрессирующий паралич, сопровождающийся гемифациальными спазмами. Последовательные приступы паралича означают, что лицевой нерв поврежден. Прочие симптомы: ноющая боль в половине лица, онемение щеки и виска, потеря слуха и шум в ушах, головокружение, оторея.
Лечение
Лечение заключается в наблюдении, микрохирургии или стереотаксической радиохирургии. Простое наблюдение и периодические сеансы МРТ являются оправданными для опухолей, которые малы в размере и несимптоматичны. Хирургическое лечение показано опухолям с интенсивным ростом. Удаление опухоли почти всегда означает удаление лицевого нерва частично или целиком. Тем не менее, операция должна быть проведена как можно раньше, если соседние участки тканей находятся под угрозой (ЦНС или другие части уха).
Аденома среднего уха
Аденома среднего уха — это еще одно новообразование, симптомами которого является боль в ушах, головокружение, частичная потеря слуха. Часто развивается эрозия слуховых косточек. Внешне аденома среднего уха — мягкая ткань, не затрагивающая барабанную перепонку, но ухудшающая качество слуха. На ранних стадиях это поражение часто путают с хроническим отитом, диагноз редко ставится до операции, и обычно аденома среднего уха диагностируется во время процедуры мастоидэктомии. Единственный эффективный способ лечения — хирургическое удаление аденомы. Если слуховые косточки так же содержат больную ткань, их удаляют во избежание рецидива (фиксируется около 18% повторяющихся после удаления аденом).
Хористома
Хористома — плотная масса гистологически нормальной ткани, расположенная в анатомически неприемлемом для этого месте. Большинство хористом развиваются в слюнных железах, однако хористомы нервных клеток и сальных желез также встречаются.
Микроскопически хористома среднего уха выглядит как хорошо сформированные серозные и слизистые ацинусы произвольного или лобулярного формирования. Также могут присутствовать муцинозные микроцисты и компоненты фиброзно-жировой ткани.
Среди самых распространенных симптомов хористомы среднего уха можно выделить перекос мышц лица, кондуктивную тугоухость, серозный отит, шум в ушах, оторею.
Если опухоль не растет, её можно не удалять. Вероятность перерождения хористомы в рак довольно мала.
Гемангиомы и сосудистые мальформации
Гемангиомы обычно проявляются в течение первого месяца жизни и характеризуются быстрым периодом роста (пролиферативной фазой) с последующим медленным периодом инволюции. Гемангиомы среднего уха встречаются крайне редко. Эти сосудистые аномалии почти всегда присутствуют у ребенка с рождения или развиваются в течение первых месяцев жизни, и потом либо растут, либо начинают рубцеваться и исчезать.
Гемангиомы бывают артериальными, капиллярными, венозными, лимфатическими или сочетают в себе несколько типов. Сосудистые аномалии височной кости составляют менее 1% от всех костных опухолей. Возможно хирургическое удаление гемангиом в случае, если новообразование приводит к потере слуха. При медленном росте или его отсутствии операция не нужна.
Гистиоцитоз X (эозинофильная гранулема)
Гистиоцитоз Лангерганса (ретикулоэндотелиоз либо эозинофильная гранулема) является редким расстройством, которое характеризуется накоплением клеток Лангерганса. Бывает множественным и одиночным, описывается в трех формах: легкой, протекающей в виде костных эрозий длинных костей, позвонков, костей таза, верхней и нижней челюсти.
Синдром Леттерера-Сиве и синдром Ханда-Шуллера являются хроническими и более тяжелыми формами гистиоцитоза. В последних двух случаях обычно задействованы несколько органов. Точная причина аномальных пролифераций неизвестна, однако предполагаемые причины относятся к таким категориям: метаболические, генетические, инфекционные, опухолевые, иммунологические.
Внешне эозинофильная гранулема — это мягкая, рыхлая, красная масса, состоящая из гистиоцитов, эозинофилов, лимфоцитов, плазматических клеток и многоядерных гигантских клеток. В лабораторных условиях наличие гистиоцитов распознается по трехслойным палочковидным органеллам в цитоплазме внутри ядра клетки.
Для заболевания характерны повреждения сосцевидного отростка височной кости или всей височной кости. Одиночные формы эозинофильной гранулемы чаще встречаются у детей в возрасте старше 5 лет, а во взрослом возрасте проявляются более тяжелые, системные формы гистиоцитоза.
Основные симптомы при гистиоцитозе среднего уха: отек заушной области, оторея, скопление грануляционной ткани в наружном слуховом проходе, наружный отит. Последствия: потеря слуха или эрозия слуховых косточек, возможна нейросенсорная тугоухость. Остеолитические поражения височной кости часто принимают за симптомы гнойного мастоидита или холеастому.
Лечение обычно заключается в хирургическом удалении или (при неоперабельных случаях) в низких дозах лучевой терапии. При мультисистемных поражениях показаны стероиды внутривенно. Для предотвращения повторного образования гранулемы хирургическая резекция подразумевает чистку костной полости, созданной опухолью. Эозинофильная гранулема исчезает полностью после удаления, без рецидива
Мультисистемные поражения без участия костной ткани имеют гораздо более негативный прогноз, процент смертности в этих случаях равен 40%.
Ангиомы наружного слухового прохода встречаются далеко не редко. В последнее десятилетие описано по Чурда (Czurda) 28 случаев ангиом уха. из них гистологически: в 6 случаях обнаружена гемангиома, в 3 — ангиофиброма, в 2 — телеангиэктотическая гранулема, в одном случае — гемангиоэндотелиома. Следует различать ангиомы и ангиомоподобные опухоли.
Хотя клинически они протекают одинаково, но микроскопически построены различно. В отечественной литературе в последние годы описания ангиом наружного слухового прохода нередки. Фиброангиому правого наружного слухового прохода описал Април (V. Aprill); О. Чурда описал один случай гемангиомы и 2 случая ангиомоподобных опухолей среднего уха и наружного слухового прохода. Гекуп (Goekoop) наблюдал 3 сестер, у которых к 20 годам были обнаружены ангиомоподобные опухоли наружного слухового прохода и среднего уха.
Во время беременности у двух сестер появилось резкое ухудшение слуха, парез лицевого нерва, что автор относит за счет кровенаполнения опухоли во время беременности, после которой эти явления исчезли.
Ангиомы в наружном слуховом проходе обычно имеют вид полипозных образований. Реже они выступают через интактную барабанную перепонку.
Мы проводим лечение больных с ангиомами большей частью консервативно: электрокоагуляцией, рентгенотерапией (А. Поташев). В наружном слуховом проходе описан еще ряд доброкачественных опухолей, довольно редких, но представляющих несомненный интерес.
Эндотелиома наружного слухового прохода относится к доброкачественным опухолям. Она растет медленно, не дает метастазов, но нередко рецидивирует. Два случая эндотелиомы наружного слухового прохода приводит Маркс; из литературы им собрано всего 14 случаев эндотелиомы наружного слухового прохода.
Л. Агапова описала больную с эндотелиомой наружного слухового прохода. Опухоль удалена радикальной трепанацией. Через год наблюдения рецидивов нет.

Случай лимфоэпителиомы наружного слухового прохода с переходом на среднее ухо описал В. Супрунов.
Смешанные опухоли наружного слухового прохода исходят из слюнных желез, в частности из околоушной железы. В доступной нам иностранной и отечественной литературе мы встретили за последние десятилетия описание только 2 случаев таких опухолей: Рейниш в 1936 г. и Марк (Mark) и Роттберг (Rottberg) в 1951 г. Опухоли эти относятся к доброкачественным.
Меланома наружного слухового прохода протекает большей частью злокачественно, бурно; она сопровождается зловонным отделяемым из уха, быстро изъязвляется. Меланома наружного слухового прохода часто дает метастазы, как отдаленные, так и в близраслоложенные ткани—в мозговые оболочки, головной мозг (Р. Усманов и др.). Поражение уха меланомой возможно и вторичное (Савоки, Тагучи и Икараши).
Интересные данные о меланоме наружного слухового прохода приводят Силвен (Sylven) и Гамбергер (Hamberger). За 1928—1944 гг. авторы наблюдали 36 случаев меланомы наружного слухового прохода и покровов вокруг уха. Из 36 больных один был в возрасте 10 лет и один в возрасте 12 лет, остальные — в возрасте от 21 года до 83 лет. Авторы предлагают различать три стадии в течении меланомы наружного слухового прохода: I стадия — опухоль расположена ограниченно в наружном слуховом проходе; II стадия — имеются метастазы в регионарные для слухового прохода лимфатические узлы; III стадия — имеются метастазы в отдаленные группы лимфатических узлов (генерализация опухоли).
С локализацией опухоли в наружном слуховом проходе было 19 человек; метастазы в пре- и инфрааурикулярные узлы — у 12; на коже сосцевидного отростка — у 5.
Лечение меланомы наружного слухового прохода в I стадии консервативно-хирургическое: удаление по возможности первичной опухоли с последующим облучением радием лимфатических узлов. Такой способ дает в 52% выздоровление (наблюдение в течение 5 лет); после 5 лет были здоровы 32% (Сильвен и Гамбергер). При глубоком распространении опухоли за пределы наружного слухового прохода должна производиться большая операция удаления опухоли en bloc с мягкими тканями, фасцией, пораженной частью наружного слухового прохода. В последующем необходима рентгено- и радиотерапия.
Однако Фосс (1958) не рекомендует производить биопсию, также как и оперативно удалять меланому, ввиду опасности быстрого метастазирования опухоли. Он рекомендует только рентгено-радиотерапию.
В статье рассмотрены основные проблемы, с которыми сталкивается врач-оториноларинголог при диагностике и анализе клинической картины новообразований наружного уха. Представлены этиология, симптоматика, диагностика опухолей наружного уха.
В статье рассмотрены основные проблемы, с которыми сталкивается врач-оториноларинголог при диагностике и анализе клинической картины новообразований наружного уха. Представлены этиология, симптоматика, диагностика опухолей наружного уха.
Среди новообразований ЛОР-органов поражения уха занимают одно из последних мест. Из всех отделов уха в процесс чаще вовлекаются ушная раковина и наружный слуховой проход. За последние 10–20 лет отмечается заметный рост подобных новообразований [1, 2]. Их подразделяют на опухолеподобные образования, доброкачественные и злокачественные опухоли наружного уха.
Материал и методы
Исследование основано на результатах анализа особенностей заболевания и методов диагностики у 152 пациентов с опухолеподобными образованиями, доброкачественными и злокачественными опухолями наружного уха. Лица женского пола преобладали над лицами мужского пола – 82 (54%) и 70 (46%) соответственно.
Опухолеподобные образования зафиксированы у 58 (38%) больных, доброкачественные опухоли – у 48 (32%), злокачественные – у 46 (30%).
Среди опухолеподобных образований невусы встречались в 22 (14,4%) случаях. Атеромы имели место у 16 (10,5%) пациентов, старческий кератоз – у 8 (5,1%), келоиды – у 7 (4,6%), кожный рог – у 3 (2%), кисты – у 2 (1,4%).
Из доброкачественных опухолей доминировала плоскоклеточная папиллома – 14 (9,2%) случаев. Второе место занимали гемангиома – 11 (7,2%) и остеома – 11 (7,2%) случаев, третье – церуминома – 7 (5%), четвертое – дерматофиброма – 3 (2%) и последнее место – гемангиоперицитома и лейомиома – по одному наблюдению (1,4%).
Из 46 (30%) пациентов со злокачественными опухолями у 26 (17%) отмечался базально-клеточный рак, у 20 (13,%) – плоскоклеточный.
В 84 (55,3%) случаях первичной локализацией новообразования стала ушная раковина, в 68 (44,7%) – наружный слуховой проход. Поскольку ушная раковина доступна для осмотра самому больному и врачу, новообразования подобной локализации выявляются быстрее, чем опухоли наружного слухового прохода [3].
Завиток и противозавиток стали исходной локализацией опухоли у 31 (20,3%) больного, полость ушной раковины – у 24 (16%), мочка уха – у 15 (9,8%), задняя поверхность раковины – у 14 (9,2%) пациентов.
Новообразования наружного слухового прохода недоступны для осмотра, и определенное время заболевание развивается незаметно. Об этом свидетельствует тот факт, что в ряде наблюдений доброкачественные опухоли и опухолеподобные образования выявлены случайно [4].
В хрящевом отделе наружного слухового прохода начали рост новообразования у 51 (33,5%) пациента, в костном отделе – у 9 (6%), в области istmus – у 8 (5,2%).
В 27 (17,7%) случаях новообразования наружного слухового прохода обнаружены случайно (при профосмотре или посещении ЛОР-врача по поводу других заболеваний). При этом свыше половины пациентов оперированы поздно, спустя год и более после выявления опухоли. Очевидно, что, как и для опухолей ушной раковины, для новообразований наружного слухового прохода характерна неравномерность роста. Определить ускорение роста опухоли наружного слухового прохода трудно, практически невозможно.
В большинстве случаев причиной обращения пациентов к специалисту стало либо снижение слуха, либо появление зуда и боли в ухе. Невусы, папилломы, остеомы, церуминомы, хондромы и другие опухолеподобные образования нарушают эвакуацию серы из наружного слухового прохода, способствуя формированию серной пробки. Серная пробка закрывает полностью слуховой проход, вследствие чего резко снижается слух на это ухо и больной вынужден обратиться за медицинской помощью. После удаления серной пробки опухоль выявлена у 29 больных. В 7 случаях диагностирована церуминома после длительного лечения по поводу наружного диффузного отита. 30 из 65 больных первым признаком заболевания при опухоли наружного слухового прохода назвали снижение слуха, что послужило основной причиной обращения в поликлинику. Боль в ухе в качестве первопричины заболевания назвали 28 больных, а 6 больных сочли, что заболевание у них началось с зуда в наружном слуховом проходе.
Боль нехарактерна для доброкачественных опухолей и опухолеподобных образований, за исключением невриномы и церуминомы. Боль может появиться только при сопутствующем опухолевому процессу воспалении. Пациенты обращались к врачу, только убедившись в росте опухоли и нарастании симптоматики [2]. Проанализировав сроки обращения больных за медицинской помощью, мы установили, что доброкачественные опухоли увеличиваются в размерах неравномерно.
Келоид выявлен у 7 (4,7%) больных. Локализация данного опухолеподобного образования была связана исключительно с ушной раковиной, преимущественно мочкой уха. Во всех наблюдениях келоида в обеих группах больных его появлению предшествовала травма ушной раковины. Это подтверждает теорию возникновения такого образования. В течение нескольких лет келоид способен занять почти всю раковину, причем не только деформировать ее, но и обезобразить внешность больного. Операционный микроскоп позволяет изучить сосудистый рисунок келоида. Сосуды на поверхности рубца хорошо видны, они просвечивают сквозь тонкую эпителиальную оболочку образования.
Двое больных с дерматофибромой отмечали появление образования после травмы.
Киста обнаружена в ушной раковине и преддверии наружного слухового прохода – по одному случаю (1,2%).
Атерома, как правило, исходила из мочки уха и вблизи нее (в заушной области) – 16 (11%) случаев. Такие новообразования имеют гладкую поверхность, шарообразную форму. Кожа над новообразованием обычно не изменена, лишь слегка натянута. Через натянутую кожу просвечивает содержимое атеромы. Атерома чаще желтоватого цвета. Боль может появиться только при воспалении с последующим нагноением. Окончательный диагноз ставится на основании гистологического исследования.
Для невуса, церуминомы и плоскоклеточной папилломы характерно то, что они исходят из хрящевой части уха (ушная раковина, хрящевой отдел наружного слухового прохода).
Невус достаточно часто встречается в ушной раковине, наружном слуховом проходе и околоушной области. Клинически целесообразно подразделять эти образования на врожденные и приобретенные, поскольку они ведут себя по-разному. Прогноз и результаты лечения тоже разные. В наших наблюдениях первым признаком приобретенного невуса было его появление в 10 случаях. Поверхность новообразования шероховатая, плотной консистенции, цвет зависит от содержащегося в нем пигмента и варьируется от светлого с сероватым оттенком (беспигментные невусы) до темно-коричневого, иногда с лиловым оттенком (пигментный невус). Чаще это плоское пятно, выступающее над поверхностью кожи, реже – бугристое образование на широком основании с четкими неровными краями (границей). Под микроскопом поверхность невуса ворсинчатая или покрыта сосочкоподобными выростами. Эпидермис вокруг невуса слегка приподнят. Невус уха редко достигает больших размеров [5].
Папиллома, как и ряд других новообразований, в том числе опухолеподобных, локализуется в основном в ушной раковине и хрящевой части наружного слухового прохода. Локализация опухоли в ушной раковине отмечалась у 6 больных, в наружном слуховом проходе – у 8 пациентов.
Остеома также исходит из наружного слухового прохода, но исключительно из костной его части, чаще из задней или нижней стенки. Остеома растет эндофитно в толщу сосцевидного отростка. Рост этой опухоли начинается обычно из задней стенки костной части наружного слухового прохода, причем не в просвет наружного слухового прохода, а в толщу сосцевидного отростка. Опухоль растет медленно. Первым ее признаком может быть деформация сосцевидного отростка, образование серных пробок, снижение слуха на пораженное ухо. На рентгенограммах все эндофитно растущие остеомы связаны с задней стенкой костной части наружного слухового прохода [6].
Сосудистыми опухолями являются гемангиомы, отличающиеся деструирующим ростом. Они локализуются в любой части уха и способны разрушать кожу, хрящ и кость, склонны к изъязвлению и кровотечению [2]. 11 больных гемангиомой наружного уха отмечали наличие опухоли и связывали ее появление с травмой (2 случая) и беременностью (4 случая). 4 пациента знали о существовании опухоли с детства, двое ни с чем не связывали ее появление.
В большинстве наблюдений гемангиома имела неровную, бугристую поверхность. Пальпаторно можно было определить пульсацию опухоли. Пульсация в большей степени характерна для ветвистой гемангиомы артериального типа, в меньшей – для ветвистой опухоли смешанного типа. При сдавлении опухоль спадается, уменьшается в размере, затем очень быстро наливается кровью и достигает прежних размеров.
Микроскопия может дать ценную дополнительную информацию о характере опухоли, ее локализации и границах.
Ангиографическое исследование было произведено у 3 больных. При диагностике гемангиомы ангиография является важным методом исследования наряду с наружным осмотром, пальпацией, микроскопией.
У 9 (22,5%) больных плоскоклеточный рак локализовался в ушной раковине, у 11 (27,5%) – в наружном слуховом проходе. В 5 случаях плоскоклеточный рак наблюдался в хрящевом отделе и в 6 случаях исходил из костного отдела наружного слухового прохода.
Базально-клеточный рак в ушной раковине выявлен у 9 (22,5%) больных, в хрящевом отделе наружного слухового прохода – у 11 (27,5%).
Первые признаки появления злокачественного новообразования ушной раковины характеризуются наличием пятнышка, бугорка, незначительного инфильтрата в различных ее отделах, чаще в cavum conchae, – 18 случаев. У 9 из 40 пациентов болезнь началась с нестерпимого зуда в том месте ушной раковины, где вскоре появилась опухоль. В течение короткого периода эти образования стали изъязвляться, покрываясь корочкой [5].
В силу анатомических особенностей наружного слухового прохода, его иннервации, а также того обстоятельства, что опухоль растет в замкнутых полостях, одним из ведущих симптомов являлась боль (11 пациентов). Вслед за болью и зудом появлялось серозное либо гнойное отделяемое из слухового прохода с примесью крови (11 больных). Увеличиваясь в размерах, опухоль перекрывала слуховой проход. В таких случаях у 16 больных появлялось снижение слуха различной выраженности по типу поражения звукопроводящего аппарата. При пальпации определяли пастозность или уплотнение мягких тканей околоушной области и шеи на стороне поражения.
Для раковых опухолей, исходящих из наружного слухового прохода, характерны три формы роста опухоли: эндофитная, экзофитная и фунгоидная [1].
Эндоскопии наружного слухового прохода (отоскопии) предшествовала процедура его очистки, поскольку осмотру мешают отделяемое из среднего уха, слущенный эпидермис, сера. Слуховой проход может быть сужен за счет отека, инфильтрации кожи в результате хронического воспаления или роста новообразования.
Распространенные опухоли наружного уха проявляют себя многообразием симптомов. При прогрессировании опухолевого процесса злокачественная опухоль прорастала в соседние органы и ткани у 12 больных. У шести из них новообразование из хрящевого отдела наружного слухового прохода распространялось на околоушную слюнную железу. 6 больных предъявляли жалобы на боль при жевании, наблюдался тризм жевательной мускулатуры. У этих пациентов рак прорастал в височно-нижнечелюстной сустав через переднюю стенку наружного слухового прохода.
Локализуясь на задней стенке костного отдела слухового прохода, новообразование прорастало в систему клеток сосцевидного отростка. При этом у 13 пациентов отмечался парез или паралич мимической мускулатуры соответствующей половины лица. Парез или паралич возникал в результате нарушения целостности нисходящего колена костного канала лицевого нерва в месте выхода через шилососцевидное отверстие или вследствие поверхностной инфильтрации медиальной стенки барабанной полости. 6 больных жаловались на болезненность при повороте головы, наличие припухлости вдоль грудино-ключично-сосцевидной мышцы и в заушной области. Нарастающая приступообразная головная боль наблюдалась у 4 больных. У них диагностировано прорастание опухоли в полость черепа.
Скрупулезно проанализировав данные литературы, а также основываясь на собственном клиническом опыте, мы можем констатировать, что ранняя диагностика новообразований наружного уха является залогом их успешного лечения. Последнее в свою очередь зависит от первичной локализации, гистологической структуры образования и его распространенности.
Читайте также:

