Гемангиома на плаценте при беременности
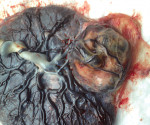
Хориоангиома плаценты — это сосудистая плацентарная опухоль, происходящая из тканей зародыша. Обычно протекает бессимптомно. Может проявляться многоводием, признаками фетальной гипоксии. Диагностируется с помощью УЗИ, допплерографии маточного кровотока. Рекомендован мониторинг состояния плода с использованием фетометрии, КТГ, фонокардиографии, эхокардиографии. Для лечения применяют производные индолилуксусной кислоты, токолитики, ангиопротекторы, мембраностабилизаторы, противогипоксические средства, разгрузочный амниоцентез, внутриматочную внутриутробную гемотрансфузию, методы деваскуляризации опухоли. При наличии больших хориоангиом плаценты показано кесарево сечение.
МКБ-10
- Причины
- Патогенез
- Классификация
- Симптомы хориоангиомы плаценты
- Осложнения
- Диагностика
- Дифференциальная диагностика
- Лечение хориоангиомы плаценты
- Консервативная терапия
- Хирургическое лечение
- Родоразрешение
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Хориоангиома (гемангиома, гамартома) плаценты — наиболее распространенная доброкачественная неоплазия плацентарной ткани, которая встречается с частотой 0,2-139 случаев на 10 000 родов. Однако при более тщательном морфологическом исследовании последа характерные патогистологические изменения обнаруживают не менее чем в 1% материалов.
Хориоангиомы плаценты представляют собой нетрофобластические опухоли, которые состоят из множества капилляров, образованных на 2-3 неделе гестационного срока из примитивной хориальной мезенхимы. Обычно плацентарные гемангиомы выявляют на 19-36 неделях беременности. Актуальность своевременной диагностики заболевания обусловлена высоким риском гипотрофии плода и его антенатальной гибели при гиперваскуляризированных опухолях размерами больше 50 мм.

Причины
Этиология формирования гамартом плацентарной ткани на сегодняшний день окончательно не установлена, что связано с небольшим количеством клинических случаев заболевания. На основании тщательного анализа статистических данных специалисты в сфере акушерства и гинекологии выделили три возможные причины, с которыми чаще ассоциируется хориоангиоматоз:
- Хромосомные аномалии. Подтверждением роли генетических факторов и врожденных пороков развития служит увеличение частоты патологии в 4-6 раз при наличии единственной артерии пуповины, гемангиом кожи плода. Хориоангиомы часто сочетаются с болезнью Эдвардса, врожденными пороками сердца, сосудистыми аномалиями, гидроцефалией.
- Осложнения беременности. Вероятной причиной образования гамартомы плаценты может служить изосерологическая несовместимость крови матери и ребенка. В пользу этой теории свидетельствует более частое выявление разрастания сосудов при Rh-конфликтах. Факторами риска также служат многоплодная беременность, внутриутробное инфицирование плода.
- Экстрагенитальная патология. Пациентки с диагностированной хориоангиомой чаще других беременных страдают сахарным диабетом. Опухолевый процесс, вероятно, вызывается характерными для эндокринопатии микроциркуляторными нарушениями. Повреждение сосудов никотином может провоцировать образование плацентарных гемангиом у женщин с никотиновой зависимостью.
Патогенез
Классификация
Систематизация вариантов хориоангиом плаценты основана на учете особенностей их гистологического строения, соотношения стромы и сосудистых элементов. Хотя зачастую состав опухоли является смешанным, на основе ведущего компонента оправдано выделять три гистологических типа плацентарных гемангиом, которые отличаются вероятностью развития опасных для ребенка осложнений и степенью выраженности симптомов:
- Низкодифференцированные солидные образования. В структуре неоплазии преобладают клеточные элементы с низкой степенью дифференциации. Степень развитости сосудистого компонента может быть разной. Клиническая симптоматика обычно отсутствует.
- Ангиобластические хориоангиомы. Опухоли с преобладанием ангиоматоза – наиболее распространенные и опасные. Для них характерна разветвленная сосудистая сеть и артериовенозные шунты. Фетальные потери при таких гемангиомах достигают 30%.
- Дегенеративные опухоли. Новообразование обычно является солидным и отличается низкой степенью васкуляризации. За счет дегенеративных изменений внутри хориоангиомы и по ее периферии формируются бессосудистые полости. Протекает бессимптомно.
Симптомы хориоангиомы плаценты
При небольших новообразованиях нарушения в работе фетоплацентарного комплекса минимальны или отсутствуют. Беременная обычно не предъявляет каких-либо жалоб на субъективное ухудшение состояния. Выраженность клинической симптоматики при плацентарных хориоангиомах напрямую связана с размером сосудистой неоплазии. По данным исследований, в 14-33% случаях заболевания отмечается многоводие, которое внешне проявляется увеличением объема живота больше гестационного срока. При возникновении осложнений со стороны плода женщина может отмечать сначала учащение его шевелений, а затем урежение вплоть до замирания.
Осложнения
Осложненное течение хориоангиоматоза обычно отмечается при сосудистых образованиях ангиобластического типа размерами более 50,0 мм. Артериовенозное шунтирование приводит к развитию фетальной анемии, тромбоцитопении, гипопротеинемии, кардиомегалии, сердечной и печеночной недостаточности. При выраженных метаболических нарушениях возможна задержка развития плода, а в тяжелых случаях — его антенатальная гибель. У беременных с хориоангиомой плаценты повышен риск невынашивания беременности, возникновения гипотонических и коагулопатических кровотечений после родов. В четыре раза чаще, чем в целом по популяции, отмечается преждевременная отслойка плаценты и преэклампсия.
Диагностика
В большинстве случаев низкодифференцированные и дегенеративные плацентарные гемангиомы небольших размеров становятся находкой во время планового УЗИ-скрининга беременности. Диагностический поиск при подозрении на хориоангиому плаценты направлен на обнаружение опухоли и оценку состояния ребенка. Наиболее информативными для постановки диагноза являются:
- УЗИ плаценты. На плодовой поверхности плацентарной ткани возле места отхождения пуповины выявляются единичные кистозные или солидные образования с четкими границами (хорошо выраженной капсулой либо псевдокапсулой). Иногда хориоангиомы бывают множественными, размещаются на плодных оболочках, сосудистой ножке, в толще плаценты.
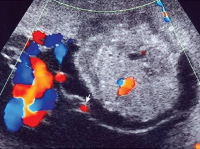
- Допплерография маточно-плацентарного кровотока. Исследование назначают для определения степени васкуляризации и моделирования структуры сосудистого русла хориоангиомы. С его помощью можно обнаружить связь кровоснабжения опухоли с сосудами пуповины. Для большей информативности метод дополняют цветовым допплеровским картированием.
- Дополнительные методы диагностики. В качестве методов, позволяющих объективно оценить состояние ребенка, рекомендованы кардиотокография, фетометрия, фонокардиография плода. При проведении фетальной эхокардиографии можно выявить возможную кардиомегалию. В послеродовом периоде диагноз хориоангиомы подтверждается гистологически.
Для разграничения хориоангиом и других патологий назначают консультации онколога, маммолога, гематолога. Заболевание дифференцируют с:
- тератомами плаценты;
- метастазами в плацентарную ткань злокачественных опухолей матери (меланом, лимфом, сарком, рака молочных желез, новообразований яичников) и ребенка (нейробластомы, гигантского пигментного невуса);
- частичным пузырным заносом;
- хориокарциномой;
- субмукозными миомами матки;
- ретроплацентарными гематомами.
Лечение хориоангиомы плаценты
Выбор тактики ведения беременности и метода родоразрешения при выявлении в плаценте гамартомы зависит от размеров новообразования, его локализации, выраженности патологических симптомов, наличия осложнений. При обнаружении небольшой плацентарной гемангиомы, которая никак не проявляется клинически, рекомендован УЗИ-контроль в динамике для наблюдения за скоростью роста опухоли.
Пациенткам с ангиобластическими хориоангиомами и наличием клинических признаков заболевания показана медикаментозная и инвазивная терапия, основными задачами которых являются:
- Уменьшение многоводия. По наблюдениям акушеров-гинекологов, назначение индометацина оказывает положительный эффект при значительном увеличении объема околоплодных вод, способном спровоцировать преждевременные роды. В некоторых случаях для пролонгации беременности до безопасного для ребенка срока применяют серийный разгрузочный амниоцентез.
- Лечение последствий фетоплацентарной недостаточности. При отсутствии показаний для срочного родоразрешения для улучшения питания ребенка используют ангиопротекторы и токолитики, улучшающие маточно-плацентарный кровоток. Устойчивость тканей плода к гипоксии повышают противогипоксические препараты и мембраностабилизаторы.
- Коррекция тяжелой фетальной анемии. Чтобы улучшить гематологические показатели ребенка при их значительном снижении, применяют современные методики внутриутробного переливания крови. При этом выполняют прокол передней стенки живота беременной и матки, в пунктированную пуповинную вену вводят отмытые донорские эритроциты.
Быстрый рост хориоангиомы во II и начале III триместра беременности останавливают с помощью введения в опухолевую ткань чистого этилового спирта или эмболизации ее сосудов под УЗ-контролем. Внутриопухолевый кровоток можно уменьшить или полностью прекратить в ходе фетоскопической электро- или лазерной коагуляции сосудов.
Вопрос о родоразрешении при неосложненном течении заболевания решается на 36-37 неделе. Большинству пациенток показаны естественные роды. При обнаружении большой плацентарной хориоангиомы, формировании множественных жидкостных образований на поверхности плаценты, значительной васкуляризации и наличии артериовенозного шунта показано досрочное кесарево сечение. Нарастание признаков гипотрофии плода, отслойка плаценты, появление других угрожающих ребенку осложнений служит показанием для экстренного родоразрешения.
Прогноз и профилактика
При небольших солидных и дегенеративных плацентарных гемангиомах прогноз благоприятный. Своевременная диагностика, адекватное сопровождение беременности и родов при ангиобластических хориоангиомах плаценты позволяет снизить риск перинатальной заболеваемости и смертности. Первичная профилактика заболевания не предложена. План мероприятий по вторичной профилактике включает раннюю постановку на учет в женской консультации и соблюдение сроков проведения УЗИ-мониторинга беременности, особенно при наличии предрасполагающих факторов (сахарного диабета, курения, многоплодной беременности в анамнезе).
- Что такое Хориоангиома плаценты
- Патогенез (что происходит?) во время Хориоангиомы плаценты
- Симптомы Хориоангиомы плаценты
- Диагностика Хориоангиомы плаценты
- К каким докторам следует обращаться если у Вас Хориоангиома плаценты
Что такое Хориоангиома плаценты
Размеры хориоангиомы могут варьировать от нескольких миллиметров до 7-8 см. В большинстве наблюдений хориоангиома остается бессимптомный и может стать случайной находкой при осмотре последа. Достаточно часто эта опухоль сочетается с многоводием (т.е. повышенным количеством околоплодных вод) и пороками развития у плода (особенно - врожденными пороками сердца).
При большой хориоангиоме возможна преждевременная отслойка плаценты.
Хориоангиома является, как правило, одиночной опухолью, но может быть представлена несколькими мелкими узлами. Обычно она располагается на плодовой поверхности плаценты. Реже хориоангиома может локализоваться на материнской поверхности плаценты, на амниальных оболочках, прикрепляясь к плаценте сосудистой ножкой, а также на корне пуповины.
Иногда в плаценте встречается особое патологическое состояние, которое называется хорангиоз (ангиоматоз сосудов плаценты). По своей сути - это ненормально увеличенное количество кровяных капилляров (самых мелких по диаметру сосудов) в ворсинах ограниченной области плаценты. Чаще всего самостоятельного значения это явление не имеет, но нередко сочетается с врожденными пороками развития у плода.
Хориоангиомы больших размеров могут приводить к формированию артериовенозных шунтов. Это создает реальную угрозу адекватному развитию плода за счет увеличения венозного возврата к сердцу плода и усиления сердечного выброса. Следствием таких изменений является тахикардия, гиперволемия и кардиомегалия, а также отеки и антенатальная гибель. В некоторых случаях гемодинамические нарушения приводят к фетальной анемии, которая в свою очередь способствует возникновению ЗВРП. В случае, если опухоль непосредственно не вовлечена в фетальный кровоток, в артерии пуповины плода регистрируется обычные типы кривых скоростей кровотока. При формировании артериовенозного шунта в сосудах опухоли и в артерии пуповины обычно регистрируется нулевой или отрицательный диастолический кровоток, однако, по мнению Ю.В. Войковой и соавт., компенсаторно-приспособительные механизмы в плаценте могут нивелировать отрицательное воздействие хориоангиомы на развитие плода.
В настоящее время нет доказательных данных о достоверной связи хориоангиом с врожденными пороками плода. Однако прослеживается взаимосвязь между опухолью и единственной артерией пуповины (2,7% по сравнению с 0,7% в группе контроля), а также между гемангиомами кожи плода и хориоангиомой (12,2% против 2,1% в контроле). В работах З.М. Дубоссарскои и соавт. и А.Е. Волкова и соавт. отмечено, что хориоангиома часто сочетается с пороками развития плода, в частности с сердечно-сосудистыми аномалия ми. По данным P.P. Ибрагимова, хориоангиома может сочетаться с гидроцефалией.
По мнению ряда авторов, имеется определенная ассоциация междухориоангиомой и хромосомными аномалиями.
Течение беременности при хориоангиоме плаценты зависит в первую очередь от размеров опухоли. Наиболее часто при хориоангиоме отмечается многоводие. Степень выраженности многоводия зависит от размеров опухоли. Многоводие отмечается у 18-35% пациентов с большим узлом.
Первое сообщение о пренатальной диагностике хориоангиомы относится к 1978 г.. При ультразвуковом исследовании хориоангиома представляет собой образование с четкими контурами сложной эхоструктуры с кистозным и солидным компонентом. Иногдахориоангиомы бывают гомогенными с множественными эхогенными септами или образованиями, локализованными на плодовой поверхности плаценты, пониженной эхогенности с неоднородной структурой. При прогрессировании беременности эхогенность опухоли может меняться. С. Caldwell и соавт. и L. Вгасего и соавт. диагностировали диффузный тип хориоангиомы с множественными округлыми эхонегативными включениями в плаценте больших размеров.
В ряде случаев узлы хориоангиомы имеют большое эхографическое сходство с миоматозными узлами, гематомами в стадии организации, гидатидомольной трансформацией плаценты, липомой плаценты. В отличие отхориоангиом миоматозные узлы локализованы под материнской поверхностью плаценты, а не на ее плодовой поверхности. Гематомы любой локализации имеют изменяющуюся во времени эхоструктуру. Дифференциальный диагноз между хориоангиомой и гидатидомольной трансформацией плаценты весьма проблематичен в связи с высоким эхографическим сходством.
Гемангиома плаценты при беременности – доброкачественное новообразование плацентарной ткани. Такая опухоль являет собой совокупность большого количества капилляров, которые образовываются из хориальной мезенхимы на 19-36 неделе беременности.
Современные исследования в области акушерства и гинекологии подтверждают возможные причины возникновения хориоангиомы:
1. Аномалии хромосомной формы.
Роль генетических и врожденных патологий увеличивает риск развития данного состояния при наличии одной пуповинной артерии, капиллярных гемангиом на кожном покрове плода. Очень часто хориоангиомы возникают при гидроцефалии, врождённом пороке сердца, аномальными процессами в сосудистых соединениях.
2. Осложнения в период беременности.
Существует высокая вероятность развития хориоангиомы при несовместимости крови плода и женщины. При резус-конфликте могут быть выявлены разрастания сосудистых соединений, что свидетельствует о возможном образовании хориоангиомы. Также причиной развития данного состояния может быть многоплодная беременность, развитие внутриутробных инфекционных процессов.
3. Патологические процессы эксрагенитального типа.
При постановке диагноза хориоангомы в большинстве случаев женщина страдает таким заболеванием, как сахарный диабет. Образование опухолей вызывается развитием микроциркуляторных патологий. Также спровоцировать развитие гемангиомы плаценты может никотиновая зависимость беременной женщины.
Опухоль состоит из капиллярных структур плода, которые разрастаются внутри ворсинок хорионического типа. На сегодняшний день ещё нет подтверждения, что является пусковым механизмом возникновения ангиогенеза плаценты.
При депонировании кровяного потока наличие хориоангиомы влияет на состояние плода, он получает недостаточное количество кислорода и питательных элементов. Кровоток в сосудистых соединениях извитой формы может привести к нарушениям в процессе гемостаза.
Если в большой плацентарной опухоли образовываются артериовенозные шунты, то соответственно увеличивается венозный возврат к сердцу плода и усиливается сердечный кровяной выброс. В некоторых случаях при нарушениях гемодинамического типа может развиться анемия фетальной формы. Весь процесс развития плацентарной хориоангиомы носит доброкачественный характер и не образуются метастазы в другие органы.
В зависимости от особенностей гистологического строения хориоангиомы, состоянии сосудистых структур и характера симптоматики выделяют три типа хориоангиом плаценты:
1. Образования низкодифференцированного типа.
В сосудистом новообразовании большую часть составляют клеточные структуры с невысокой дифференцирующей степенью. При данном типе хориоангиомы клинические симптомы в большинстве случаев отсутствуют.
2. Хориоангиома ангиобластического типа.
Данный тип сосудистого новообразования является самым опасным и распространённым среди всех хориоангиом. Для такой опухоли характерно наличие очень разветвленной сосудистой сетки, а также шунтов артериовенозного типа.
3. Хориоангиома дегенеративного типа.
Опухоль данного типа имеет низкую васкуляризационную степень. Дегенеративные изменения в новообразовании и по его контуру приводят к образованию полостей без сосудистых соединений. Данный тип хориоангиом характеризуется бессимптомным течением.
При наличии опухолей небольшого размера какие-либо нарушения в развитии плода минимальны. Женщина не ощущает существенных изменений в общем состоянии здоровья. Клинические симптомы носят выраженный характер в зависимости от размера сосудистой опухоли.
По статистике в трети случаев данного состояния наблюдается многоводие, для которого характерно увеличение размера живота. При осложнениях развития плода, часто учащаются шевеления, а потом они становятся редкими, что может привести к замиранию.
При развитии хориангиомы больше 5 см существует вероятность возникновения гипотрофических процессов, а в некоторых случаях гибель плода. Образование артериовенозных шунтов приводит к развитию таких заболеваний:
• анемия фатальной формы;
• тромбоцитопения;
• гипопротеинемия;
• сердечная недостаточность;
• кардиомегалия и др.
Если наблюдаются нарушения метаболических процессов, то часто происходит задержка в развитии плода, а при тяжёлых осложнениях возможна его гибель. У женщин при данном диагнозе повышается риск выкидыша, а после родов могут возникнуть кровотечения. Также существует вероятность преждевременной отслойки плаценты.
Рак плаценты диагностируется, как правило, во время планового ультразвукового исследования. Диагностика направлена на обнаружение хориоангиомы и оценку общего состояния плода.
Назначаются такие методы диагностики:
1. Ультразвуковое исследование плаценты.
Благодаря УЗИ на поверхности плаценты определяются опухолеобразные новообразования с чёткими контурами. В некоторых случаях опухоли могут носит множественный характер, располагаться на плодной поверхности, иметь сосудистую ножку, разрастаться в плацентарной толще.
2. Допплерографическая диагностика кровотока.
Данный метод исследования назначается для установки васкуляризационной степени сосудистых соединений опухоли. Допплер даёт возможность установить есть ли связь по кровотокам новообразования и пуповинными сосудами. Более чёткую картину может дать цветная допплер-диагностика.
Дополнительные диагностические методы:
• кардиотокография;
• фонокардиографическое исследование состояния плода;
• фетометрический метод диагностики.
В процессе проведения эхокардиографии врач может выявить такое заболевание, как кардиомегалия. После родов выявить хориоангиому можно гистологическим методом. Также женщине показаны консультации у маммолога и онколога.
При диагностировании у женщины плацентарной хориоангиомы небольшого размера, которая не отличается какой-либо симптоматикой, рекомендуется ультразвуковое исследование, которое показано для контроля динамики разрастания новообразования. При наличии ангиобластической опухоли и клинической симптоматики назначается медикаментозный курс лечения, а также инвазивная терапия.
Данные методики позволяют:
• уменьшить многоводие (назначается Индометацин);
• излечить последствия недостаточности фетоплацентарной формы (для срочных родов, при отсутствии противопоказаний, назначаются препараты ангиопротекторного действия, а также токолитики, которые дают возможность улучшить кровток);
• улучшить устойчивость тканевых соединений плода к гипоксии (назначаются медикаменты противогипоксического действия, а также препараты мембраностабилизирующей группы);
• предупредить развитие фетальной анемии тяжёлой формы (проводится внутриутробное переливание крови);
• деваскуляризировать новообразование (в опухолевое тканевое соединение вводится чистый этиловый спирт и проводится эмболизация сосудов новообразования);
• уменьшить внцтриопухолевую циркуляцию крови (проводится фетоскопическая электрокоагуляция сосудистых соединений).
Срок родоразрешения определяет врач на 36 неделе беременности. В большинстве случаев показаны роды естественным путём, а при разрастании опухоли или образовании множественных структур на плацентарной поверхности назначается операция кесарево сечение. Если развиваются осложнения для будущего ребёнка показано экстренное родоразрешение.
Снизить вероятность развития данного заболевания позволяют современные диагностические методы, правильное сопровождение женщины в период беременности. Профилактические меры включают ряд мероприятий:
• ранняя постановка на учёт к гинекологу;
• своевременное ультразвуковое исследование;
• лечение сопутствующих заболеваний.
Хориоангиома плаценты

Хориоангиома плаценты — сосудистая плацентарная опухоль, происходящая из тканей зародыша. Обычно протекает бессимптомно. Может проявляться многоводием, признаками фетальной гипоксии. Диагностируется с помощью УЗИ, допплерографии маточного кровотока.
Рекомендован мониторинг состояния плода с использованием фетометрии, КТГ, фонокардиографии, эхокардиографии.
Для лечения применяют производные индолилуксусной кислоты, токолитики, ангиопротекторы, мембраностабилизаторы, противогипоксические средства, разгрузочный амниоцентез, внутриматочную внутриутробную гемотрансфузию, методы деваскуляризации опухоли. При наличии больших хориоангиом плаценты показано кесарево сечение.
Хориоангиома (гемангиома, гамартома) плаценты — наиболее распространенная доброкачественная неоплазия плацентарной ткани, которая встречается с частотой 0,2-139 случаев на 10 000 родов. Однако при более тщательном морфологическом исследовании последа характерные патогистологические изменения обнаруживают не менее чем в 1% материалов.
Хориоангиомы плаценты представляют собой нетрофобластические опухоли, которые состоят из множества капилляров, образованных на 2-3 неделе гестационного срока из примитивной хориальной мезенхимы. Обычно плацентарные гемангиомы выявляют на 19-36 неделях беременности.
Актуальность своевременной диагностики заболевания обусловлена высоким риском гипотрофии плода и его антенатальной гибели при гиперваскуляризированных опухолях размерами больше 50 мм.
Этиология формирования гамартом плацентарной ткани на сегодняшний день окончательно не установлена, что связано с небольшим количеством клинических случаев заболевания. На основании тщательного анализа статистических данных специалисты в сфере акушерства и гинекологии выделили три возможные причины, с которыми чаще ассоциируется хориоангиоматоз:
- Хромосомные аномалии. Подтверждением роли генетических факторов и врожденных пороков развития служит увеличение частоты патологии в 4-6 раз при наличии единственной артерии пуповины, гемангиом кожи плода. Хориоангиомы часто сочетаются с болезнью Эдвардса, врожденными пороками сердца, сосудистыми аномалиями, гидроцефалией.
- Осложнения беременности. Вероятной причиной образования гамартомы плаценты может служить изосерологическая несовместимость крови матери и ребенка. В пользу этой теории свидетельствует более частое выявление разрастания сосудов при Rh-конфликтах. Факторами риска также служат многоплодная беременность, внутриутробное инфицирование плода.
- Экстрагенитальная патология. Пациентки с диагностированной хориоангиомой чаще других беременных страдают сахарным диабетом. Опухолевый процесс, вероятно, вызывается характерными для эндокринопатии микроциркуляторными нарушениями. Повреждение сосудов никотином может провоцировать образование плацентарных гемангиом у женщин с никотиновой зависимостью.
Хориоангиома плаценты образована капиллярами плода, разросшимися внутри хорионических ворсинок. Пусковой фактор усиленного ангиогенеза пока неизвестен.
Патогенез расстройств, выявляемых при крупных сосудистых опухолях, обусловлен особенностями распределения кровотока в разветвленном капиллярном русле гемангиомы. Депонирование крови хориоангиомой приводит к недостаточному получению питательных веществ и кислорода плодом.
Образование артериовенозных шунтов в больших плацентарных гемангиомах сопровождается увеличением венозного возврата к сердцу ребенка и усилением сердечного выброса. В ряде случаев гемодинамические нарушения потенцируют фетальную анемию. Течение опухолевого процесса доброкачественное. Гамартомы плаценты не метастазируют в другие органы.
Систематизация вариантов хориоангиом плаценты основана на учете особенностей их гистологического строения, соотношения стромы и сосудистых элементов.
Хотя зачастую состав опухоли является смешанным, на основе ведущего компонента оправдано выделять три гистологических типа плацентарных гемангиом, которые отличаются вероятностью развития опасных для ребенка осложнений и степенью выраженности симптомов:
- Низкодифференцированные солидные образования. В структуре неоплазии преобладают клеточные элементы с низкой степенью дифференциации. Степень развитости сосудистого компонента может быть разной. Клиническая симптоматика обычно отсутствует.
- Ангиобластические хориоангиомы. Опухоли с преобладанием ангиоматоза – наиболее распространенные и опасные. Для них характерна разветвленная сосудистая сеть и артериовенозные шунты. Фетальные потери при таких гемангиомах достигают 30%.
- Дегенеративные опухоли. Новообразование обычно является солидным и отличается низкой степенью васкуляризации. За счет дегенеративных изменений внутри хориоангиомы и по ее периферии формируются бессосудистые полости. Протекает бессимптомно.
При небольших новообразованиях нарушения в работе фетоплацентарного комплекса минимальны или отсутствуют. Беременная обычно не предъявляет каких-либо жалоб на субъективное ухудшение состояния.
Выраженность клинической симптоматики при плацентарных хориоангиомах напрямую связана с размером сосудистой неоплазии. По данным исследований, в 14-33% случаях заболевания отмечается многоводие, которое внешне проявляется увеличением объема живота больше гестационного срока.
При возникновении осложнений со стороны плода женщина может отмечать сначала учащение его шевелений, а затем урежение вплоть до замирания.
Осложненное течение хориоангиоматоза обычно отмечается при сосудистых образованиях ангиобластического типа размерами более 50,0 мм. Артериовенозное шунтирование приводит к развитию фетальной анемии, тромбоцитопении, гипопротеинемии, кардиомегалии, сердечной и печеночной недостаточности.
При выраженных метаболических нарушениях возможна задержка развития плода, а в тяжелых случаях — его антенатальная гибель. У беременных с хориоангиомой плаценты повышен риск невынашивания беременности, возникновения гипотонических и коагулопатических кровотечений после родов.
В четыре раза чаще, чем в целом по популяции, отмечается преждевременная отслойка плаценты и преэклампсия.
В большинстве случаев низкодифференцированные и дегенеративные плацентарные гемангиомы небольших размеров становятся находкой во время планового УЗИ-скрининга беременности. Диагностический поиск при подозрении на хориоангиому плаценты направлен на обнаружение опухоли и оценку состояния ребенка. Наиболее информативными для постановки диагноза являются:
- УЗИ плаценты. На плодовой поверхности плацентарной ткани возле места отхождения пуповины выявляются единичные кистозные или солидные образования с четкими границами (хорошо выраженной капсулой либо псевдокапсулой). Иногда хориоангиомы бывают множественными, размещаются на плодных оболочках, сосудистой ножке, в толще плаценты.
- Допплерография маточно-плацентарного кровотока. Исследование назначают для определения степени васкуляризации и моделирования структуры сосудистого русла хориоангиомы. С его помощью можно обнаружить связь кровоснабжения опухоли с сосудами пуповины. Для большей информативности метод дополняют цветовым допплеровским картированием.
В качестве дополнительных методов, позволяющих объективно оценить состояние ребенка, рекомендованы кардиотокография, фетометрия, фонокардиография плода. При проведении фетальной эхокардиографии можно выявить возможную кардиомегалию. В послеродовом периоде диагноз хориоангиомы подтверждается гистологически.
Заболевание дифференцируют с тератомами плаценты, метастазами в плацентарную ткань злокачественных опухолей матери (меланом, лимфом, сарком, рака молочных желез, новообразований яичников) и ребенка (нейробластомы, гигантского пигментного невуса, лейкемии), частичным пузырным заносом, хориокарциномой, субмукозными миомами матки, ретроплацентарными гематомами.
По показаниям назначают консультации онколога, маммолога, гематолога.
Выбор тактики ведения беременности и метода родоразрешения при выявлении в плаценте гамартомы зависит от размеров новообразования, его локализации, выраженности патологических симптомов, наличия осложнений.
При обнаружении небольшой плацентарной гемангиомы, которая никак не проявляется клинически, рекомендован УЗИ-контроль в динамике для наблюдения за скоростью роста опухоли.
Пациенткам с ангиобластическими хориоангиомами и наличием клинических признаков заболевания показана медикаментозная и инвазивная терапия, основными задачами которых являются:
- Уменьшение многоводия. По наблюдениям акушеров-гинекологов, назначение индометацина оказывает положительный эффект при значительном увеличении объема околоплодных вод, способном спровоцировать преждевременные роды. В некоторых случаях для пролонгации беременности до безопасного для ребенка срока применяют серийный разгрузочный амниоцентез.
- Лечение последствий фетоплацентарной недостаточности. При отсутствии показаний для срочного родоразрешения для улучшения питания ребенка используют ангиопротекторы и токолитики, улучшающие маточно-плацентарный кровоток. Устойчивость тканей плода к гипоксии повышают противогипоксические препараты и мембраностабилизаторы.
- Коррекция тяжелой фетальной анемии. Чтобы улучшить гематологические показатели ребенка при их значительном снижении, применяют современные методики внутриутробного переливания крови. При этом выполняют прокол передней стенки живота беременной и матки, в пунктированную пуповинную вену вводят отмытые донорские эритроциты.
- Деваскуляризация опухоли. Быстрый рост хориоангиомы во II и начале III триместра беременности останавливают с помощью введения в опухолевую ткань чистого этилового спирта или эмболизации ее сосудов под УЗ-контролем. Внутриопухолевый кровоток можно уменьшить или полностью прекратить в ходе фетоскопической электро- или лазерной коагуляции сосудов.
Вопрос о родоразрешении при неосложненном течении заболевания решается на 36-37 неделе. Большинству пациенток показаны естественные роды.
При обнаружении большой плацентарной хориоангиомы, формировании множественных жидкостных образований на поверхности плаценты, значительной васкуляризации и наличии артериовенозного шунта показано досрочное кесарево сечение.
Нарастание признаков гипотрофии плода, отслойка плаценты, появление других угрожающих ребенку осложнений служит показанием для экстренного родоразрешения.
При небольших солидных и дегенеративных плацентарных гемангиомах прогноз благоприятный. Своевременная диагностика, адекватное сопровождение беременности и родов при ангиобластических хориоангиомах плаценты позволяет снизить риск перинатальной заболеваемости и смертности.
Первичная профилактика заболевания не предложена.
План мероприятий по вторичной профилактике включает раннюю постановку на учет в женской консультации и соблюдение сроков проведения УЗИ-мониторинга беременности, особенно при наличии предрасполагающих факторов (сахарного диабета, курения, многоплодной беременности в анамнезе).
Гигантская хорангиома плаценты

- Е. Л. Казачков
Кафедра патологической анатомии - Е. Е. Воропаева
Кафедра акушерства и гинекологии ГБОУ ВПО “Челябинская государственная медицинская академия” Минздрава России - Ю. А.
Семенов
ГБУЗ ОПЦ
ГБУЗ “Челябинское областное патологоанатомическое бюро”
Казачкова
Кафедра акушерства и гинекологии ГБОУ ВПО “Челябинская государственная медицинская академия” Минздрава России
Журнал: Архив патологии. 2013;75(5): 52-54
Просмотрено: 1022 Скачано: 440
Хорангиома (ХА; синоним — гемангиома) плаценты встречается в 0,2—1% морфологических исследований безвыборочных плацент и является наиболее распространенной доброкачественной нетрофобластической опухолью этого органа [1, 2].
Новообразование, как правило, одиночное, реже — множественное [3], развивается из дифференцированных сосудов капиллярно-венулярного типа, входящих в состав зрелых и промежуточных стволовых ворсин, и обычно располагается на плодовой, реже — материнской поверхности плаценты [4].
Размеры ХА варьируют в широких пределах — от нескольких миллиметров до 8—10 см и более [5].
В большинстве наблюдений ХА протекает бессимптомно.
Учитывая редкость гигантской ХА плаценты, особенности развития плода и новорожденного, связанные с размером опухоли, приводим собственное наблюдение.
ХА плаценты впервые диагностирована на сроке беременности 20 нед во время эхографического скринингового исследования, проведенного в плановом порядке. Ее размер составлял 42×26×34 мм, расположение — на плодовой поверхности плаценты у края пуповины.
При ультразвуковом исследовании на сроках 22 и 32 нед зарегистрировано увеличение размера опухоли до 52×37×49 и 59×48×52 мм соответственно. Беременность при этом протекала без осложнений. На сроке 33 нед появились отеки беременной и многоводие.
При эхографической оценке плодово-плацентарного комплекса выявлена плацента толщиной 50 мм с множественными гиперэхогенными включениями 2-й степени зрелости. На плодовой поверхности плаценты парафуникулярно в субамниотической области определялось объемное образование 125×110×70 мм с эхоструктурой солидного характера, четкими контурами.
Выраженное многоводие, воды непрозрачные с эхогенной взвесью. Обнаружены асцит в брюшной полости плода, гидроперикард, гепатомегалия, увеличение правых отделов сердца плода.
Учитывая рост опухоли (гигантская ХА плаценты), наличие неиммунной водянки плода за счет формирования артериовенозных шунтов, правожелудочковой сердечной недостаточности вследствие увеличения венозного возврата к сердцу плода, выраженное многоводие, принято решение о досрочном родоразрешении пациентки путем операции кесарева сечения после профилактики респираторного дистресс-синдрома плода. Родилась живая недоношенная девочка (масса тела — 2430 г, рост — 44 см, оценка по шкале Апгар — 6—7 баллов) с респираторным дистресс-синдромом новорожденных, дыхательной недостаточностью I степени. Выявлены признаки водянки плода, не связанной с гемолитической болезнью, церебральная ишемия II степени, синдром угнетения, анемия средней степени тяжести. Околоплодные воды в количестве 6 л со взвесью.
Плацента имела форму диска диаметром 190 мм, толщиной 35 мм и массой 490 г. Пуповина прикреплена парацентрально, 190 мм длиной и 15 мм толщиной. Материнская поверхность неравномерной дольчатости с вкраплениями мелких кальцификатов. На разрезе ткань плаценты губчатая, темно-красного цвета.
Парафуникулярно под плодной оболочкой в толще плаценты определяется плотноэластическая округлая опухоль размером 123×109×70 мм, с крупнобугристой поверхностью на широком основании, покрытая тонкой полупрозрачной капсулой, сдавливающая пуповину, на разрезе — ярко-красного цвета с темно-красными вкраплениями, гомогенно-мясистого вида.
При микроскопическом исследовании строение плаценты соответствует III триместру беременности: преобладают зрелые промежуточные и терминальные ворсины с умеренным представительством синцитиальных почек среди значительных отложений фибриноида. Сосуды ворсинчатого хориона полнокровные, расширенные, с явлениями тромбоза, в межворсинчатом пространстве — обширные кровоизлияния.
Опухоль представлена обилием сосудов капиллярного и синусоидного типа (см. рисунок, а, б),Рисунок 1. Морфологическая характеристика гигантской хорангиомы плаценты.
а — опухоль плаценты образована обилием сосудов капиллярного и синусоидного типа; б — деталь рисунка, а; в — слабофуксинофильные волокнистые разрастания между элементами опухоли; г — экспрессия антигена CD34 эндотелиоцитами опухолевых сосудов. Окраска: а, б — гематоксилин и эозин, в — пикрофуксин по ван Гизону, г — иммунопероксидазный метод, докраска гематоксилином.
а, в, г — ×200; б — ×400. между которыми определяются слабофуксинофильные волокнистые разрастания (см. рисунок, в). При иммуногистохимическом исследовании во всех эндотелиоцитах новообразования обнаружен CD34-позитивный материал (см. рисунок, г). Заключение: Р02.8 (9120/0). Гигантская капиллярная ХА парафуникулярной зоны плодовой поверхности плаценты.
Катамнез через 11 мес: физическое и нервно-психическое развитие ребенка соответствует возрасту.
ХА плаценты имеет строение капиллярной гемангиомы с мозаично расположенными очагами деструкции, тромбозом и обызвествлением. ХА малого размера не влияет на течение беременности и развитие плода. По мере увеличения срока беременности наблюдается рост опухоли.
Гигантская ХА плаценты приводит к существенным нарушениям плацентарно-плодового кровотока с формированием неиммунной водянки и правожелудочковой сердечной недостаточности у плода; развивается выраженное многоводие.
Диагноз ХА плаценты может быть поставлен при эхографическом исследовании состояния плода и плаценты.
Эхографический контроль в динамике позволяет своевременно определить увеличение размера опухоли плаценты и нарушение состояния плода, вовремя поставить вопрос о родоразрешении, что способствует предотвращению случаев перинатальной смерти.
Читайте также:

