Гемангиома или поцелуй ангела
Ангелы, как всем нам известно, относятся доброжелательно к людям и их здоровью. Если у вашего ребенка есть так называемый поцелуй ангела, то вам нечего бояться, и, скорее всего, это исчезнет. Такое родимое пятно является уникальным у каждого маленького ребенка.
Общие положения
Эта родинка, которая обычно представляет собой плоский красный или розовый участок с зубчатыми краями, - очень распространенное явление, которое не наносит вреда ребенку. Фактически оно может присутствовать у большинства новорожденных. Пятно можно найти на лице у новорождённого в таких местах:
- Между бровями.
- На одном или обоих веках.
- Родинка может также тянуться от бровей до лба.
Это пятно часто появляется на теле в форме сердца или выглядит, как крылья.
Причины

Другие названия
Другое название такого пятнышка, которое родитель может услышать от лечащего врача, - невус. Он является наиболее распространенным типом сосудистой родинки и появляется в виде небольших плоских красных пятен. Он также упоминается как родимое пятно цвета лосося.
Изменения после рождения
Поскольку за пределами матки развитие плода продолжается, у многих детей родимое пятно на лице исчезает в течение первого года жизни. Есть некоторые детки, у которых родимые пятна остаются на более длительный период.
Диагностика

Но все же одно различие между этим типом родинки и более серьезным, как гемангиома, в том, что этот тип родимого пятна всегда плоский, и родители должны это знать. Возможно, другие родинки, которые начнут со временем появляться, потом могут потребовать большего вмешательства, даже если это делать только по косметическим причинам.
Когда стоит обращаться за медицинской помощью?
Лечение
Никакое лечение не требуется, чтобы убрать родимое пятно, когда ребенок маленький. Лучше повременить, так как, скорее всего, со временем оно исчезнет само по себе. Эти родимые пятна безвредны и не вызывают боли, аллергических реакций или рака кожи.
Существует много объяснений относительно появления различных родимых пятен. Многие говорят, что эти родинки — результат ярко выраженного пристрастия матери к чему-либо или невыполненных желаний во время беременности, например, поедание клубники будет провоцировать появление красной родинки у ребенка. Всегда такие явления списывают на то, что мать сделала или не сделала во время беременности.
Говорят, что это родимое пятно получило такое название, потому что ангел поцеловал ребенка до его рождения или во время самого процесса. Какая замечательная мысль! Ваш драгоценный маленький ангел был поцелован ангелом до рождения.

Если в зрелом возрасте это пятно вам будет надоедать или доставлять некий дискомфорт, обратитесь за советом к своему дерматологу и попросите его прижечь или удалить его. Такие пятна обычно удаляют лазером.
Скрыть или не скрыть такой дефект?
![]()
Заикание: Дефект или болезнь?![]()
Детей из разных регионов с сосудистыми опухолями лечат не только в Москве![]()
Молчание поневоле. Как помочь, если голос пропал
- Валерий Хайруллаевич, медицинская статистика говорит о том, что именно у девочек сосудистые новообразования развиваются чаще всего. Почему?
- В чем отличие гемангиом от винных пятен?
- Если это врожденные проблемы, их можно заметить у ребенка сразу после его появления на свет?
- Часто такое бывает?
- Часто. Если эта доброкачественное новообразование небольшого размера и не доставляет никаких проблем, то обычно назначают наблюдение и периодический УЗИ-контроль. Главное в этом случае для врача — убедиться в доброкачественности образования. При малейшем подозрении на онкологию доктор должен назначить дополнительное обследование — МРТ или КТ.
- Гемангиомы могут привести к развитию рака?
- Нет, они никогда не перерождаются в злокачественные опухоли. Однако существуют злокачественные сосудистые новообразования, с которыми нужно дифференцировать гемангиому.
- А как родители могут отличить гемангиому у ребенка от винного пятна, например?
- Можно ли не лечить винное пятно?
- А чем опасны гемангиомы?
Более чем в 50% случаев гемангиомы появляются на лице, шее, волосистой части головы. По мимо косметического дефекта, гемангиомы могут дать ряд осложнений, таких как кровотечение, инфицирование. К примеру: на ладонных, подошвенных поверхностях, в ротовой полости, в подмышечной, перианальной областях часто развиваются осложнения. Так как сосудистая стенка гемангиомы неполноценна, кровотечение останавливается плохо. Во избежание возможных осложнений, рекомендуется раннее лечение.
- А розоватые пятна на голове новорожденного, которые связывают с его прохождением по родовым путям, - тоже винные?
- Вы сказали, что винные пятна не способны к регрессу. А гемангиомы? В некоторых источниках сообщается, что к определенному возрасту они могут сами исчезнуть и можно просто подождать.
- Есть гемангиомы не требующие активного лечения. Основные стадии развития этого новообразования — активный рост, стагнация и инволюция (обратное развитие)— чаще всего проходят в первый год жизни. Однако большинство гемангиом остаются или даже растут. Поэтому чем быстрее начать лечение, тем легче справиться с заболеванием.
- Как долго можно ждать родителям, прежде чем бежать к врачу?
- К врачу стоит обратиться в любом случае, чтобы понять, что за образование у ребенка. Если оно активно не растет и бледнеет, то возможно наблюдение. Необходим контроль роста новообразования с доктором, чтобы оперативно начать или скорректировать терапию.
- К какому специалисту лучше обращаться?
- Оптимально, если в центре есть комплексный подход к лечению. К примеру, у нас есть возможность собрать мультидисциплинарную бригаду - педиатра, дерматолога, онколога, невролога, хирурга. Таким образом, пациент получает расширенное диагностическое обследование и индивидуальную тактику лечения. Кроме того, мало кто знает, что наша клиника лечит это заболевание в рамках программы ОМС.
- Какие сегодня применяются методы лечения гемангиом?
- Основные методы — медикаментозная терапия (бета-адреноблокаторы), местные аппликации лекарственными средствами и лазерное лечение. В некоторых случаях используются хирургические вмешательства и лекарственное склерозирование сосудов с помощью инъекций. Криодеструкция, близкофокусная рентгенотерапия и некоторые другие методы агрессивны и могут привести к образованию рубцов или к развитию онкологических заболеваний в будущем.
- Какие основные показания к медикаментозной терапии?
- Медикаментозная терапия - одна из составляющих комплексной терапии. Впервые положительный эффект пропранолола был отмечен французскими учеными более 10 лет назад. Во время лечения ребенка с кардиологической патологией, обнаружили что гемангиома начала регрессировать. Затем эффективность лечения гемангиом препаратами группы бета-адреноблокаторов была доказана во всем мире. Раньше для этой терапии использовали пропранолол, сейчас появились препараты с большей чувствительностью к гемангиоме. Эта группа препаратов влияет на интенсивность кровотока в образовании, и оно начинает уменьшаться.
- А минусы какие?
- Чтобы подобрать лечебную дозу, пациента обычно госпитализируют на день, два. В стационаре ему проводят мониторинг сердечно-сосудистой и дыхательной систем, лабораторную диагностику. Ведь бета-адреноблокаторы влияют на ритм сердца, поэтому важно правильно подобрать нужную дозировку.
- И как долго длится такое лечение?
- Прием препарата может длиться несколько месяцев. Как правило, лекарство принимают два раза в день. При этом прием препарата не влияет на образ жизни. Необходимо дополнение к приему лекарств - аппликации сосудосуживающих препаратов.
- В чем плюсы и минусы лечения лазером?
- Лазер используется при различных сосудистых образованиях — гемангиомах или винных пятнах. Главное, чтобы длина волны могла проникнуть в образование. Такой метод хорош тем, что не травмирует кожу и не вызывает деформаций. Воздействие лазеров нарушает структуру сосудов и они начинают склерозироваться.
- Долго надо лечиться?
- Всё индивидуально. Бывает, достаточно пары сеансов, а иногда требуется больше десятка. Сама процедура длится всего несколько секунд: вспышка и всё. Некоторые пациенты почти ничего не чувствуют, у других она вызывает небольшую болезненность — ощущения такие, будто вас ущипнули. Чаще всего даже дети проходят процедуру под местной анестезией, за исключением случаев, когда гемангиома находится на лице, к примеру, на веке. Тогда, чтобы защитить глаза от лазерного луча, используется так называемая шильда — она как линза вставляется под веко и закрывает глазное яблоко. Конечно, в этом случае применяем наркоз — уговорить ребенка сделать это под местной анестезией невозможно.
- При каких гемангиомах проводятся хирургические вмешательства?
- Если они находятся во внутренних органах и не поддаются медикаментозному лечению. А так же если можно косметично убрать образование.
- Какого самого маленького пациента вам приходилось лечить?
- Двухнедельного малыша. У него была гемангиома на губе, из-за чего он не мог нормально присосаться к материнской груди.
Почему аист рассердился?

Гемангиомы появляются примерно у 10% детей. Поэтому большое количество родителей пытаются выяснить ответы на вопросы: почему? отчего? кто виноват?
Отчего появляются подобные удивительные мифы? От того, что истинную причину проявления разноцветных образований на коже малышей не знает никто.
Определенно известно врачам лишь то, что гемангиома - не наследственное явление. Родителям нужно не паниковать в случае появления гемангиом, а обратиться к знающему специалисту, от уверенности и опыта которого зависит многое.

В нашей клинике при лечении гемангиом применяются импульсные лазерные методы для коррекции сосудистых поражений. Это значительно улучшает внешний вид ребенка и, главное, повышает уверенность детей.

Врачи придерживаются следующих предположений:
Родители часто спрашивают у врачей: гемангиома - пятна или наросты? Специалисты утверждают,что гемангиома - клеточное образование, которое бывает:
- на одном уровне с кожей;
- возвышается над ее поверхностью;
- растет в высоту или в глубину.
По ощущениям она может показаться теплой, что вызвано близким расположением аномальных кровеносных сосудов к поверхности кожи.
Главная особенность гемангиом - они не появляются у взрослых. Их не бывает после года.
К 5 годам исчезает 50% гемангиом, к 7 годам - 70%, а к 9 исчезают практически большинство гемангиом.
Оставьте свой email, чтобы всегда получать важную информацию и сервисы для сохранения вашего здоровья
Это связано исключительно с субъективным мнением о том, что общий вид поверхности образования напоминает клубничную.
Считается, что особо внимательно нужно наблюдать за теми, которые расположены на слизистых поверхностях рядом с физиологическими отверстиями: в полости рта, у наружного слухового прохода, в области глаз и половых органов. Особенно опасно, если гемангиома начинает расти вглубь.

Гемангиома — это доброкачественное сосудистое образование, которое среди новорожденных и маленьких детей является достаточно распространенным явлением. Примерно от 3 до 8 процентов патологий, выявляемых в детском возрасте, составляют именно гемангиомы.
На сегодняшний день выдвинут ряд гипотез о причинах их появления, но механизм возникновения заболевания до конца не изучен. Согласно одному из последних подходов, получившему наибольшее количество сторонников, причиной их появления считается нарушение ткани плода в период беременности матери при таких патологиях, как предлежание плаценты, гипоксия (нарушение кровообращения) плода, обвитие пуповины, анемия во время беременности и т.п.
Кроме того, имеются данные о влиянии на развитие заболевания наследственных факторов. Таким образом, нельзя исключить и влияние генетической предрасположенности на появление сосудистых аномалий кожи у детей.
Где кончается наблюдение?

- Когда обращаться к врачу, если у ребенка гемангиома?
Сразу же, как только она появилась. Многое зависит от врача. Именно специалист, который занимается непосредственно наблюдением и лечением гемангиом, должен определять ее состояние, методы и способы лечения или наблюдения.
- Когда стоит обратить особое внимание на гемангиому?
В случае, если сосудистое образование находится в местах, где может постоянно травмироваться из-за одежды или случайного повреждения ребенком - есть повод для обращения к врачу и ее лечения.
- К кому из специалистов обращаться?
К детскому хирургу. Лучше, если это будет специализированный центр, где работают врачи, которые видят гемангиомы и занимаются их наблюдением и лечением постоянно.
- Что же делать при появлении незваной гостьи?
В ее характеристике главное то, из каких клеток она состоит, а не ее форма и высота. В мире определена врачебная политика по отношению к гемангиомам: активное невмешательство, т. е. наблюдение без вмешательства.

Гемангиома — наиболее распространенная опухоль у младенцев. Шестьдесят процентов гемангиом появляются на поверхности головы и шеи и примерно 16% - на лице в области века. Поэтому многие врачи неохотно берутся за лечение таких поражений.
Как и везде на теле гемангиомы век могут быть поверхностными, глубокими или сложными (имеют поверхностный и глубокий компонент). Проявляются поверхностные поражения ярко-красными и могут выглядеть как плоские пятна или слегка приподнятые бляшки. Глубокие гемангиомы кажутся на вид голубоватыми. Это связано с тем, что аномально развитые сосуды находятся глубоко под кожей. Бывают гемангиомы комбинированные, т.е. часть красного цвета выступает над поверхностью кожи, а синеватая находится глубже.
Методы лечения гемангиом века многочисленны и выбираются врачом согласно клинической характеристике поражения.
Что касается гемангиомы века, то их состояние должен оценивать, прежде всего, педиатр-офтальмолог и определять степень угрозы для зрения пациента. Метод лечения также предлагает специалист. Это могут быть хирургические процедуры, дебуляция, внутриартериальная эмболизация, системная медикаментозная терапия.
Каждая терапия имеет свой собственный набор рисков и побочных эффектов. Следовательно, консультации с врачом, специализирующимся на лечении сосудистых опухолей, необходимы в первую очередь.
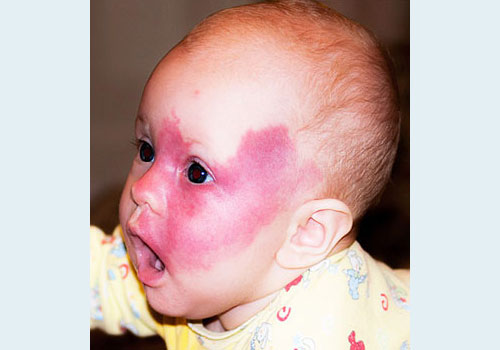
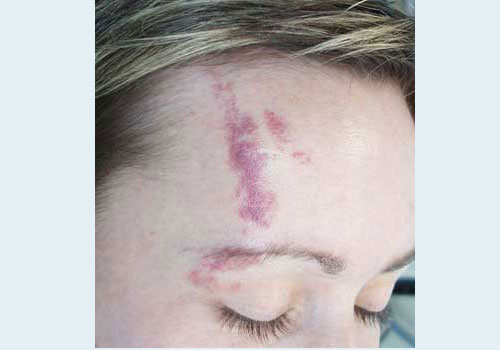
Пламенеющий невус – это врожденное родимое пятно на коже лица, шеи, туловища. Представляет собой сосудистую патологию. Само не проходит. Хорошо лечится лазером.
Синонимы: винное пятно, пятно цвета портвейна, огненный невус, капиллярная ангиодисплазия лица, пылающий невус.
Код по МКБ10: Q82.5 (врожденный неопухолевый невус)

Содержание:
Пламенеющий невус
Основная причина винного пятна – внутриутробное нарушение развития сосудов кожи. Сосуды кожи в зоне пятна расширены, но не имеют опухолевого роста, как при гемангиоме. Такое состояние в медицине называют мальформацией, или дисплазией, то есть нарушением развития.
Внимание: пламенеющий невус - это не гемангиома и не рак. Это состояние не угрожает жизни ребенка.
Основной и главный симптом огненного пятна – у новорожденного на лице, на шее, редко на туловище появляются красные или красно-синюшные пятна неправильной формы. При диаскопии (надавливании пальцем) – пятно бледнеет.
- не чешутся, нет кожного зуда,
- не воспаляются,
- не кровоточат,
- не проходят самостоятельно,
- в размерах растут вместе с ребенком,
- с возрастом могут становиться более синюшными, могут появляться узелки в центре таких пятен (это ангиофибромы).
Поставить диагноз пламенеющего невуса несложно.
Но есть большое НО:
В ряде случаев винные пятна на лице ребенка могут сочетаться с серьезными врожденными патологиями внутренних органов (головной или спинной мозг, глаза, карликовость или гигантизм конечности).
Поэтому врач-педиатр при первичном осмотре такого новорожденного должен в первую очередь исключить патологию внутренних органов. Врач должен назначить дополнительные обследования и консультации смежных специалистов (офтальмолог, невролог). И если такой патологии не будет найдено, то можно успокоиться и заняться лечением самого винного пятна на лице.
Даже в настоящее время детям с винными пятнами на коже часто ставят неверный диагноз - гемангиома. Если гемангиому вылечить очень сложно, что приводит к психологической деформации личности ребенка. То капиллярная ангиодисплазия, или пламенеющий невус, или винное пятно успешно лечится за несколько процедур. И впоследствии дети забывают о такой патологии, их никто не дразнит, у них успешно складывается личная жизнь.
- прижигать жидким азотом - читать подробнее о механизме действия жидкого азота
- использовать обычный лазер - читать статью о видах лазером при лечении заболеваний кожи
- проводить склерозирование сосудов спиртом
Внимание: пламенеющий невус, винные пятна – эта патология очень успешно лечится. Если вам дерматолог сказал – смиритесь, это на всю жизнь, - не верьте ему. Смените дерматолога.
В последние 20 лет во всем мире лечение пламенеющего невуса проводится при помощи лазера.
Внимание: использовать можно только импульсный лазер на красителях (т.н. сосудистый лазер). Все остальные лазеры могут привести к ожогу кожи лица ребенка и образованию рубца.
Механизм действия импульсного лазера на красителях: лазерный пучок определенной мощности испускается в течение нескольких миллисекунд. Определенная длина волны лазера приводит к нагреванию капилляров (сосудов) кожи в зоне пятна. Сосуды склеиваются. Кровь по ним не протекает. Как результат – пятно становится светлее.
На саму кожу воздействие не оказывается. Ожога кожи нет – а значит и рубцов на коже нет.
Можно, вреда не будет. Но они НЕ ПОМОГУТ.
Уже в первые месяцы жизни. Чем старше ребенок, тем пятно становится больше, темнее, и его сложнее вылечить.
От 1 до 5 в зависимости от размеров и цвета пятна. Промежуток между процедурами – 2-4 недели.
Зависит от возраста ребенка и расположении пятна. Грудным детям проводят общий наркоз.
Смотрим видео, как в Российском онкологическом центре лечат детей с винными пятнами:
Невус Унны
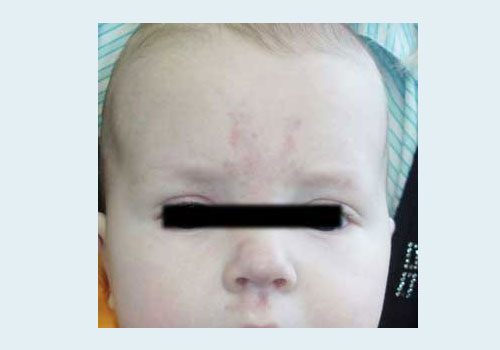
Невус Унны – это родимое пятно красного цвета на коже лица, затылка и шеи у новорожденных. Встречается у 30-40% новорожденных. Проходит самостоятельно. Лечения не требует.
Синонимы: укус (или поцелуй) аиста, родовое пятно, лососевое пятно, пятно цвета красной рыбы, поцелуй ангела, затылочный невус, исчезающее пятно, телеангиэктатический невус.
Код по МКБ10: Q82.5 (врожденный неопухолевый невус)
Причины невуса Унны: расширения капилляров на коже головы в период родов. Ряд исследователей считают, что к этому приводит временная гипоксия плода, то есть нехватка кислорода во время родов. Также важным фактором является давление костей таза матери на кожу головы ребенка. Напомним, что голова у ребенка – самая объемная часть тела во время родов.
Симптомы невуса Унны:
- пятно розового или красноватого цвета на коже носа, переносицы, лба, век, верхней губы, шеи, затылка, иногда на крестце,
- пятно плоское, не возвышается над соседней кожей,
- пятно неправильной формы, с более яркими участками проходящих сосудиков в центре (т.н. телеангиэктазии),
- при надавливании пальцем (диаскопии) пятно бледнеет в месте надавливания,
- при натуживании, плаче ребенка пятно становится ярким,
- нет зуда, не чешется, не болит.
Лечения не требуется. Проходит самостоятельно в первые месяцы, иногда – первые годы жизни ребенка.
Если с возрастом, через 3-5 лет пятно не проходит, следует направить пациента на удаление пятна лазером на красителях (сосудистым лазером).
Не помогают. Главный фактор в скорейшем заживлении пятна Унны – спокойный, бесстрессовый режим для грудного ребенка.
- невус Сеттона или галоневус - вот его и следует бояться
- диспластический невус - еще один грозный невус у человека
- невус Ота или Ито - еще один врожденный невус у ребенка

Поцелуй ангела у малышей – что это? Причины возникновения
Рождение малыша – самый счастливый момент в жизни каждой пары.
Родители пытаются еще до появления на свет ребенка тщательно следить за своим здоровьем, избегают вредных привычек, употребляют только полезную пищу, будущая мама много гуляет на свежем воздухе и регулярно посещает женского врача.
Однако не всегда такой ритм и образ жизни может быть гарантией того, что малыш родится на свет абсолютно здоровым. Поэтому любое, даже самое малое, внешнее отклонения от нормы родители воспринимают очень критично. И в панике пытаются понять, почему так произошло.
Оно имеет неровные края и красноватую окраску. Иногда, когда ребенок беспокоен и активно двигается, пятно может приобретать более темный и более насыщенный оттенок. Однако не стоит волноваться!
Это – обычное явление в педиатрии, и оно появляется практически у каждого новорожденного. Спрогнозировать его или определить с помощью диагностики невозможно.
На самом деле, это очень маловероятно, что такое пятно останется с вашим малышом вечно.
В основном оно исчезает в течение первого года после рождения ребенка. Однако даже если оно не исчезло – не стоит паниковать, ничего страшного в нем нет. Со временем его цвет станет светлее и едва заметным.
В любом случае, когда вы заметили подобное пятно у своего ребенка – стоит обратиться к специалисту и записаться на консультацию. Тем не менее, будет лучше, если педиатр еще раз осмотрит ребенка и утвердит, что это – всего лишь невус.
Поскольку всегда есть угроза того, что родимое пятно на самом деле является гемангиомой. Очень редко, но все же приходится прибегать к оперативному вмешательству, чтобы устранить этот недостаток и не позволить ему увеличиваться в размерах.
Если же врач подтвердил, что ничего страшного нет – следует просто подождать, когда пятно пройдет само по себе, без всякого вмешательства. Исключением может быть воспаление, покраснение кожи или наличие каких-либо инфекций. Тогда уже можно волноваться и немедленно мчаться к врачу.
Существует много мнений относительно появления такого родимого пятна. В основном пожилые люди говорят, что это все от того, что мать что-то не то съела, или налегала на определенные продукты.
Еще некоторые считают, что наоборот – ребенку не хватало каких-то витаминов или будущая мама вела плохой образ жизни. К слову, даже страсть к клубнике или, например, рыбе староверы уже считают причиной появления такой родинки.
Некоторые считают, что она возникает из-за того, что какое-то желание будущей матери не было выполнено. Например, она пожелала съесть арбуза, однако его не получила. Или просила мужа купить ей новое платье, но он отказал.
Иногда еще говорят, что такое явление бывает от страха.
Однако не стоит в это слепо верить. Тем более, что сами медики со смехом слушают такое объяснение. Лучше уж верить в то, что сам ангел поцеловал вашего ребенка еще до его появления на свет и тем самым подарил ему счастливую судьбу.
По данным медиков, более 40% новорожденных детей имеют красные родинки и пятна на лице, на лбу, над верхней губой или на затылке. Один из десяти детей имеют такое явление в возрасте от одного года. Как видим, ничего страшного в этом нет.
Просто будьте внимательны и следите за здоровьем вашего малыша, а также регулярно посещайте педиатра. Тогда любые отклонения от нормы вам удастся легко устранить.

КЛАССИФИКАЦИЯ ISSVA 2018 НА РУССКОМ ЯЗЫКЕ.
| Доброкачественные сосудистые опухоли |
| Младенческая гемангиома см. детали |
| Врожденная гемангиома |
| Быстро инволюционирующая врожденная гемангиома (RICH)* |
| Не инволюционирующая врожденная гемангиома (NICH) |
| Частично инволюционирующая врожденная гемангиома (PICH) |
| Пучковая ангиома*° |
| Веретеноклеточная гемангиома |
| Эпителиоидная гемангиома |
| Пиогенная гранулема (дольчатая капиллярная гемангиома) |
| Другие |
| Пограничные или умеренно агрессивные сосудистые опухоли |
| Капошиформная гемэндотелиома *° |
| Ретиформная гемэндотелиома |
| Папиллярная внутрилимфатическая ангиоэндотелиома (PILA), Опухоль Дабска |
| Сложная (композитная) гемангиоэндотелиома |
| Саркома Капоши |
| Другие |
| Злокачественные сосудистые опухоли |
| Ангиосаркома |
| Эпителиоидная гемангиоэндотелиома |
| Другие |
| CLOVES | врожденная гипертрофия жировой ткани, сосудистая мальформация, эпидермальный невус, скелетные/сколиоз патологии | КВАВМ | капиллярно-венозно-артериовенозная мальформация |
| MCAP | мегалэнцефалия-капиллярная мальформация-полимикрогирия | КВМ | капиллярно-венозная мальформация |
| MICCAP | микроцефалия-капиллярная мальформация | КГЭ | капошиформная гемэндотелиома |
| NICH | не инволюционирующая врожденная гемангиома | КЛА | капошиформный лимфангиоматоз |
| PHACE с-м | мальформация задней черепной ямки, гемангиома, аномалии артерий, сердечнососудистые аномалии, аномалии глаза | КЛАВМ | капиллярно-лимфатическая-артериовенозная мальформация |
| PICH | частично инволюционирующая врожденная гемангиома | КЛВАВМ | капиллярно-лимфатико-венозно-артериовенозная мальформация |
| PILA | папиллярная внутрилимфатическая ангиоэндотелиома | КЛВМ | капиллярно- лимфатико-венозная мальформация |
| RICH | быстро инволюционирующая врожденная гемангиома | КЛМ | капиллярно-лимфатическая мальформация |
| АВМ | артерио-венозная мальформация | КМ | капиллярная мальформация |
| АВФ | артерио-венозная фистула | КМ-АВМ | капиллярно-артериовенозная мальформация |
| БГС | Болезнь Горхема-Стаута | КСВМ | кожно-слизистые венозная мальформация |
| ВМ | венозная мальформация | ЛМ | лимфатическая мальформация |
| ВГТ | врожденная геморрагическая телеангиоэктазия | ЛВМ | лимфатико-венозная мальформация |
| ВКМТ | врожденная кожная мраморная телеангиоэктазия | МГ | младенческая гемангиома / гемангиома детского возраста |
| ГВМ | гломувенозная мальформация | М-КМ | макроцефалия – капиллярная мальформация |
| ГЛА | генерализированная сосудистая аномалия | МЛТ | множественный лимфангиоэндотелиаматоз с тромбоцитопенией |
| ГМ | гемангиома детского возраста / младенческая гемангиома | МНО | международные нормализированные отношения |
| ГСБ | болезнь Горхам-Стаута | ПА | пучковая ангиома |
| ДВС с-м | синдром диссеминированного внутрисосудистого свертывания | СКМ | Синдром Казабаха-Меррита |
| КАВМ | капиллярно-артериовенозная мальформация | ЦКМ | церебральная кавернозная мальформация |
| КАВФ | капиллярно-артериовенозная фистула | ЦНС | центральная нервная система |
| КАТ | кожно-висцеральный ангиоматоз с тромбоцитопений | ЮПГТ | ювенильный полипоз геморрагическая телеангиоэктазия |




