Фбс при онкологии легких

-
5 минут на чтение

Пульмонология или пневмология – область медицины, связанная с изучением легких и дыхательных путей. Специалисты этой медицинской отрасли диагностируют, лечат и предупреждают заболевания дыхательной системы.
- Методы проведения
- Чем отличается фибробронхоскопия
- Кому необходима
- Диагностическая фибробронхоскопия
- Лечебная фибробронхоскопия
- Ход процедуры
- Подготовительный этап
- Проведение
- Больно ли делать
- Возможные осложнения
- Расшифровка результатов
- Реабилитация
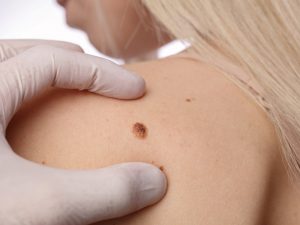
Прежде чем дать точное заключение о состоянии пациента, пульмонолог проводит тщательное обследование. После этого врач принимает решение о необходимости внутреннего осмотра. Точным, многофункциональным методом диагностики и лечения является фибробронхоскопия.
При вдыхании воздух поступает по каналам верхних дыхательных путей в трахеобронхиальное дерево. Оно состоит из трахеи, а также левого и правого бронха. Бронхоскопия (трахеобронхоскопия) — метод осмотра и анализа трахеобронхиального дерева. Процедура позволяет оценить состояние слизистых оболочек трахеи и бронхов. Она проводится с помощью специального оптического прибора — эндоскопа.
Методы проведения
При обследовании внутренних органов дыхания применяются 2 вида эндоскопа: жесткий (бронхоскоп) и гибкий (фибробронхоскоп). Жесткий бронхоскоп представляет собой систему металлических трубок с фонариком и камерой на конце.
Изображение поступает на экран, врач диагностирует состояние слизистых. Обнаружив патологии, пульмонолог может сразу ликвидировать очаг болезни. Из-за дискомфорта и болезненных ощущений у пациента процедуру проводят под общим наркозом.
Чем отличается фибробронхоскопия
Фибробронхоскопия (ФБС) проводится с помощью гибкого оптоволоконного прибора с длинным кабелем. На одном конце фибробронхоскопа находится камера со светодиодом, на другом — манипулятор, с помощью которого пульмонолог направляет трубку.
ФБС в медицине считается преимущественно диагностическим методом исследования. Однако во время процедуры есть возможность провести ряд дополнительных медицинских операций. Например, выкачать жидкость из внутренних полостей или, наоборот, впрыснуть необходимое лекарство.
Кому необходима
Направление на фибробронхоскопию дает пульмонолог после предварительного внешнего исследования грудной клетки. Оно включает в себя наружный осмотр: визуальную диагностику, простукивание и прощупывание грудной клетки, а также прослушивание.
В результате врач определяет степень необходимого вмешательства: только обследование внутренних полостей, либо осмотр со вспомогательными терапевтическими методиками.
С помощью этого исследования врачи находят очаги воспаления и рубцовые поражения слизистых тканей бронхиального дерева. Выявление патологий предотвращает развитие раковых опухолей, серьезных заболеваний органов дыхания.Основными показаниями для диагностической ФБС являются:
- постоянный, непрекращающийся кашель;
- кровохарканье;
- туберкулез;
- подозрение на рак легких;
- результаты рентгена, показывающие патологические изменения в тканях;
- продолжительное курение (более 5 лет).

- Прочие методы диагностики
![]()
Ольга Владимировна Хазова- 4 декабря 2019 г.
Во время обследования трахеобронхиального дерева у пациента повышается артериальное давление. Поэтому существует ряд ограничений, при которых проведение фибробронхоскопии невозможно.
Диагностическое ФБС исследование противопоказано при нарушениях сердечного ритма, сердечной или легкой недостаточности, обострении бронхиальной астмы. А также не рекомендуют проводить обследование пациентам в состоянии после черепно-мозговых травм или инфаркта миокарда.
Вмешательство осуществляется не только с целью осмотра, но и для устранения патологий или введения лекарственного вещества. Показанием к процедуре является необходимость в:
- промывании бронхиального дерева и гнойных полостей;
- устранении закупорки дыхательных путей слизью или гноем;
- извлечении инородного тела;
- остановке бронхиального кровотечения;
- введения лекарств.
Чтобы ФБС не привела к летальному исходу, пульмонологи не проводят эту операцию людям с нестабильным сердечно-сосудистым статусом и патологиями гортани, а также пациентам с бронхоспазмами, анемией и нарушениями газообмена.
Ход процедуры
Медицинское обследование трахеобронхиального дерева — сложная и многоступенчатая процедура. Чтобы ФБС прошла успешно, пациенту необходимо четко соблюдать предписания медицинских работников. Не следует пренебрегать подготовкой к вмешательству в организм.
На консультации у врача-специалиста человек должен рассказать об имеющихся аллергиях, принимаемых лекарственных препаратах. Это поможет врачам скорректировать ввод необходимого наркоза.
Особо важно перед исследованием соблюдать диету. Последний прием пищи разрешен не менее, чем за 8 часов до процедуры. За сутки до исследования следует отказаться от тяжелой пищи, спиртных напитков, кофеина, обязательно — от курения.
Кишечник во время обследования должен быть пустым, поэтому его необходимо опорожнить перед осмотром. При возникновении сложностей с дефекацией пациенту назначается клизма.
Непосредственно перед процедурой пациент должен опорожнить мочевой пузырь. После человеку вводится анестезия. Само вмешательство длится около 10-15 минут.
Пациент располагается сидя или лежа так, чтобы у врача был доступ к дыхательным путям. Как только человек располагается в удобной позе, врач осторожно вводит фибробронхоскоп через нос или рот. Прибор проходит через трахею в бронхиальное дерево, и передает изображение на экран компьютера.
Во время процедуры врач внимательно следит за состоянием верхних и нижних дыхательных путей. Благодаря гибкому кабелю, эндоскоп проникает в самые труднодоступные участки бронхов. Замечая очаги воспаления или опухоли, специалист сразу берет пробы подозрительных тканей.
Процесс завершается аккуратным извлечением эндоскопа.
Возникновение болевого синдрома сильно осложняет проведение процедуры. Поэтому анестезиолог ответственно подходит к выбору и введению обезболивания. Общая анестезия используется при исследовании детей или лиц с психическими заболеваниями. Это помогает обезопасить их от случайного повреждения дыхательных путей.
- Прочие методы диагностики
![]()
Ольга Владимировна Хазова- 17 октября 2019 г.
Местная анестезия — основной способ обезболивания взрослых перед фибробронхоскопией. После нее слизистая оболочка теряет чувствительность, и поэтому у пациента не происходят спазмы голосовых связок. Исключается срабатывание рвотного рефлекса.
Благодаря точным действиям врачей процедура проходит безболезненно. В процессе вмешательства возможны лишь некоторые неприятные ощущения: заложенность носа, трудность сглатывания, онемение глотки.
Возможные осложнения
Риск возникновения неприятных последствий минимален, если пациент не имеет серьезных заболеваний и соблюдает рекомендации врачей. Осложнения в таком случае могут быть вызваны нарушениями при проведении самой процедуры. К примеру, при неверном подборе анестезии возможно проявление аллергических реакций на обезболивающие препараты.
Еще одним возможным осложнением считается механическое повреждение трахеи или бронха. Такая неосторожность приводит к внутреннему кровотечению.
Особо опасным случаем считается пневмоторакс — явление, возникающее, когда повреждается внешняя оболочка легких. В плевральной полости появляется воздух, который сдавливает легкое. Вследствие этого человек испытывает резкие и сильные боли в груди.
Инфекции или серьезные заболевания у пациента повышают вероятность возникновения воспаления бронхов и легких. Более того, возбудители инфекций могут проникнуть в кровь, и привести к бактериемии.
Расшифровка результатов
Современные фибробронхоскопы оснащены фото- или видеокамерами. Изображение с них моментально передается на компьютер. Врач осматривает внутренние органы дыхания и оценивает состояние слизистых.
Воспалительные очаги бронхов также диагностируются с помощью ФБС. У врача есть возможность не только обнаружить место воспаления, но и взять на анализ кусочек ткани с места воспаления.
Увеличение дыхательной подвижности бронхов и сужение просвета бронхов тоже видно на фибробронхоскопии. Подвижность свидетельствует о нарушении тонуса бронхов. А просвет сужается, как правило, из-за разрастания опухолевой ткани.
Реабилитация
Восстановление организма завершается примерно через 2-3 часа после вмешательства. Сразу после этого времени пациенту разрешается употреблять пищу и пить воду. В первые двое суток после ФБС врачи рекомендуют воздержаться от алкоголя и табака.
Рак легкого - один из самых распространенных опухолей в республике Бурятия: каждая пятая опухоль, регистрируемая у населения, локализуется в органах дыхания. При этом в последние годы основные качественные показатели диагностики рака этого органа, как запущенные случаи и одногодичная летальность ниже среднефедеративных и составили в 1996 г. соответственно ( 24,2%, 46,5% и 34,3%, 59,9%).
Анализ несвоевременной диагностики рака легкого в республике показывает, что в структуре причин запущенности, наряду со скрытым течением болезни и несвоевременным обращением больного за врачебной помощью значительное место занимает недостаточное использование в общелечебной сети современных методов диагностики, в частности бронхоскопии.
Между тем, как показывает мировой опыт, последняя приобретает все большее значение в комплексной диагностике бронхогенного рака. Для определения возможностей этого метода в диагностике рака легкого центральной формы, составляющего две трети всего рака этого органа в республике, представлена эта работа.
При дообследовании больных, направленных из лечебных учреждений с подозрением на рак легкого, в поликлинике онкодиспансера сложилась последовательная система применения диагностических методов. После клинического осмотра больного в специализированном кабинете торако-абдоминальной онкологии при наличии качественных рентгеновских снимков они осматриваются рентгенологом, при отсутствии таковых- олиравляются на рентгеновское обследование. Показания к проведению эндоскопического исследования в последнее время расширены. Тяжелых осложнений мы не наблюдали. У части больных, направленных из других лечебных учреждений, при неопределенных заключениях бронхоскопии, или при выводах, вызывающих у нас сомнения, а также при отсутствии морфологической верификации опухоли бронхоскопия проводилась повторно.

Из 100 больных центральным раком легкого эндоскопически визуально выявлен рак у 99 больных, у одного больного - морфологическим исследованием. Мужчин было - 87, женщин -13, в возрасте от 35 до 74 лет. Более половины больных были в возрасте от 50 до 70 лет. Из них поражение правого легкого отмечено у 47 человек, левого - у 53человек. Верхнедолевые бронхи были поражены опухолью у 45 пациентов, нижнедолевые у 18, среднедолевые у 15, главные бронхи у 19 больных, сегментарные бронхи в 13 случаях.
Центральный рак, особенно локализуемый в сегментарных и субсегментарных бронхах, представляет для рентгенологов наиболее трудно диагностируемую форму этого заболевания, ввиду того, что небольших размеров образования в просвете этих бронхов вызывают хроническую гиповентиляцию легочной ткани, которая проявляется пневмонией (острой и часто рецидивирующей и хронической), хроническим бронхитом, локальным пневмосклерозом. В 15 случаях (15%) рентгенологически высказано неопределенное заключение о патологии легкого или за наличие хронической пневмонии. У 5 больных рентгенологически высказано о доброкачественном процессе в легком, у 20% больных опухоль бронхов обнаружена впервые эндоскопически, что свидетельствует о ее большей информативности. Более того этот метод позволяет диагностировать начальные и малые формы центрального рака бронха, не выявленных даже при самом тщательном рентгенологическом исследовании (рентгеннегативный рак бронха).
Такой рак выставляется на основании выявления участка утолщенной слизистой оболочки с белесоватой шероховатой поверхностью диаметром 3-10мм. Инфильтративный рост обнаружен у 31 и полиповидный у 69 больных. У 3 больных случайно выявлена вторая синхронная опухоль в противоположном легком, один из важнейших моменлов бронхоскопии является возможность взялия материала на гистологическое и цитологическое исследования.
Процент верификации возрастает при параллельном проведении этих исследований, а также в случае не менее трехкратного взятия малериала, наибольшие трудности при котором возникают при перибронхиальном росте опухоли, при наличии выраженных некротических ее изменений, иерифокальном воспалении и повышенной кровоточивости. При одновременном применении этих методов у 40 больных, цитологический диагноз выставлен у 33 (82,5%), подозрения на рак у 2 больных (5%), раковые клетки не обнаружены у 5 человек (12,5%), в то время гистологические соответствие у 25 (62,5%), подозрение на рак у 2 (5%) и у 12 (30%) опухолевых клеток не обнаружено. При чисто цитологическом исследовании у 33 больных рак легкого установлен у 30 (90,9%) и у 3 не установлен. (9,09%). При гистологическом из 27 больных рак обнаружен у 19 (70,3%) и не обнаружен 8 (29,6%).
Всего морфологическое подтверждение диагноза достигнуто в 32% случаев. Сравнение вклада гистологии и цитологии в морфологический диагноз рака легкого показывает более важную весомость последнего исследования. При раке легкого бронхоскопия позволяет не только визуально, но и затем морфологически оценить распространение опухоли по бронхиальному дереву и выполнить адекватный объем операции (лоб и пульмончктомию, резекцию бронхов).
Таким образом, фибробронхоскопия является ведущим методом первичной и уточняющей диагностики бронхогенного рака. Она позволяет не только выбрать оптимальный объем операции, но и также выработать радикальную тактику консервативного лечения.
Рак легких: диагноз, а не приговор
Злокачественные новообразования в легких — достаточно обширная группа опухолей, каждая из которых имеет свою излюбленную локализацию, скорость развития и прогноз. Некоторые виды рака способны незаметно расти на протяжении многих лет, другим свойственно молниеносное течение. Тем не менее врачи отмечают и общие свойства у новообразований легочной ткани: так, они действительно чаще обнаруживаются у людей, которые курили на протяжении долгих лет, а также у жителей городов с плохой экологией, у шахтеров и сотрудников вредных производств. Вероятность развития рака легких повышается с возрастом: в группе высокого риска — пожилые люди 50–70 лет.
Примерно каждый седьмой человек в России болеет раком легкого. Мировая статистика тоже неутешительна: по данным Всемирной организации здравоохранения, ежегодно выявляется миллион больных с этим недугом.
Между тем медики уверены, что если бы пациенты обращались к ним своевременно, на 1 и 2 стадиях заболевания, то спасти от смерти можно было бы подавляющее большинство больных. И даже при запоздалой диагностике шансы на выздоровление есть, главное — пройти полноценное обследование и эффективный курс лечения рака легких.
Классификация рака легких упрощает подбор оптимальной лечебной тактики, однако врачи анализируют ситуацию далеко за пределами условных стадий — ведь каждая опухоль и каждый пациент индивидуальны.
В это же самое время в европейских странах, известных прогрессивной организацией здравоохранения, — в Германии, Израиле, Швеции и других — врачи знают, по каким, на первый взгляд неочевидным, признакам можно заподозрить рак легкого на ранних стадиях, как достоверно установить место расположения опухоли и при помощи каких анализов и проб выяснить конкретную разновидность новообразования, чтобы подобрать наилучшую комбинацию лечебных методов.
Когда необходимые данные о заболевании собраны, врач принимает решение о тактике борьбы с раком. Ошибочно думать, что единственным эффективным методом лечения опухоли является хирургическая операция. Однако в некоторых ситуациях онкологи отдают предпочтение химиотерапии, лучевой терапии или новейшим технологиям, которые предоставляют возможность уменьшить объемы новообразования, сохранив при этом легкое.
Хирургическое лечение применяется в ситуациях, когда опухоль имеет четкие границы и может быть удалена одномоментно вместе с ближайшими лимфатическими узлами. Если стадия рака начальная, врачи принимают решение об удалении одной доли легкого (лобэктомия). Однако если у онкологов есть основания подозревать, что злокачественные клетки распространились шире, они предложат удалить сегмент (несколько долей) или все легкое целиком (пульмонэктомия). Бояться такого подхода не нужно — клиническая практика показывает, что пациенты способны жить полноценной активной жизнью и с одним легким. В некоторых случаях, когда надежды на полное исцеление нет, хирурги проводят операцию, направленную на уменьшение объема опухоли и удаление метастазов из жизненно-важных органов.
Некоторые виды рака легкого — например мелкоклеточный рак — растут так быстро, что попытка удалить его при помощи скальпеля почти всегда обречена на неудачу. На помощь приходит химиотерапия: лечение опухолей при помощи лекарств, которые губительны для злокачественных клеток (к сожалению, часто и для здоровых). В некоторых случаях этот метод является единственным, способным помочь больному. В других — химиотерапия сочетается с операцией, позволяя уменьшить объем хирургического вмешательства и исключить рецидив.
Оптимальное решение — индивидуальный подбор препаратов с учетом особенностей протекания заболевания, что возможно лишь после генетического анализа клеток опухоли, извлеченных при биопсии.
Лекарства назначаются курсами, с интервалами в несколько недель (это необходимо, чтобы дать организму оправиться от побочных эффектов). По окончании терапии пациент проходит томографию, чтобы отслеживать, как меняется опухоль под воздействием химиотерапии.
Сочетание этого метода с классической радиотерапией значительно повышает эффективность воздействия последней непосредственно на раковые клетки, вместе с тем максимально снижая губительное влияние радиации на здоровую ткань. Подход позволяет ускорить проведение сеанса радиотерапии в 5 раз.
Этот метод появился в арсенале врачей-онкологов сравнительно недавно. Фотодинамическая терапия представляет собой сеансы воздействия световыми лучами определенной длинны на опухоль, которая предварительно обрабатывается особым лекарством (фотосенсибилизирующим агентом), повышающим чувствительность злокачественных клеток к такому воздействию. Под влиянием лучей новообразование уменьшается в размерах, причем эффект от курса длится в течение нескольких месяцев. Фотодинамическая терапия может использоваться как дополнительный метод лечения рака легких, улучшающий прогноз выздоровления, так и в качестве основной лечебной тактики, для облегчения симптомов заболевания в необратимой стадии.
Несмотря на обнадеживающие результаты научных исследований, врачи по-прежнему не могут гарантировать результат в каждой конкретной клинической ситуации: рак легкого — коварный и терпеливый враг, который иногда реагирует на лечение непредсказуемым образом. Однако и больной, и его родные должны сделать все возможное, чтобы не дать опухоли шанса. Немаловажную роль в прогнозе играет психологический настрой пациента: наградой за целеустремленность, терпение и оптимизм станут счастливые годы жизни без рака.

Рак лёгкого — это опухоль, которая развивается из ткани, выстилающей изнутри поверхность бронхов, бронхиол и слизистых бронхиальных желез, — эпителия. В большинстве случаев рак лёгкого развивается у мужчин после 60 лет. Это заболевание — самое распространённое из всех онкологических: ежегодно насчитывается больше 1 миллиона новых случаев рака лёгкого, и число это растёт.
- Симптомы рака лёгкого
- Симптомы опухоли Панкоста
- Симптомы периферического рака лёгкого
- Виды рака лёгкого
- Центральный и периферический рак
- Мелкоклеточный рак лёгкого
- Стадии рака легкого
- Как распознать рак лёгкого на ранней стадии?
- Что повышает риск развития рака лёгкого?
- Возможно ли снизить риск?
- Метастазы в лёгкие
- Лечение рака легких на разных стадиях
Симптомы рака лёгкого
Если каждый год делать флюорографию грудной клетки, в большинстве случаев диагноз удастся поставить на более ранних стадиях, когда прогноз выглядит наиболее оптимистичным.
Это особенно важно ещё и потому, что симптомов, благодаря которым можно на раннем этапе заподозрить онкологию, практически нет. То, как проявляется рак лёгкого, зависит от разных факторов: стадии развития опухоли, её расположения в лёгком, нарушений, которые она вызывает и т. д. Рак лёгкого может маскироваться под различные заболевания. Например, иногда он выглядит, как длительно текущая и плохо поддающаяся лечению пневмония. Растущая опухоль может стать причиной кашля, выделения слизистой или слизисто-гнойной мокроты. Иногда в мокроте есть примесь крови — это случается при воспалении слизистой оболочки поражённого бронха. У таких пациентов бывает боль в груди, одышка, охриплость.
Из-за того, что опухоль выделяет вредные вещества, возникают и другие симптомы рака лёгкого, которые могут приниматься за проявления совершенно иных заболеваний. Это утомляемость, снижение трудоспособности, слабость, повышение температуры (обычно небольшое), а также потеря веса.
Симптомы опухоли Панкоста
Рак верхушки лёгкого (опухоль Панкоста) из-за близкого расположения других органов и нервных стволов зачастую вызывает более ярко выраженные симптомы: слабость мышц кисти, боль в плечевом поясе, по передней поверхности груди и между лопатками, также в области кисти или предплечья возникают неприятные ощущения или нарушается чувствительность, атрофируются мышцы. К сожалению, такие симптомы часто дезориентируют врача, и человек тратит время на лечение несуществующего шейно-грудного остеохондроза.
Можно ли этого избежать? Да. Достаточно обратить внимание на синдром Горнера. Из-за поражения шейных симпатических узлов верхнее веко одного глаза опускается (птоз), сужается один зрачок (миоз) и значительно уменьшается потоотделение только с одной стороны лица (ангидроз). Также голос человека может стать хриплым из-за повреждения возвратного гортанного нерва.
Симптомы периферического рака лёгкого
О том, что в организме появилась или начала появляться опухоль, в редких случаях может сообщать паранеопластический синдром. Это комплекс различных проявлений, которые возникают не из-за непосредственного воздействия опухоли на ткани, а с помощью производства раковыми клетками различных веществ. При раке лёгкого чаще, чем при любом другом онкологическом заболевании, паранеопластический синдром затрагивает нервную систему. Это, в частности, проявляется трудностями при ходьбе, нарушением координации, проблемами с удержанием равновесия, такому человеку становится трудно глотать, его речь невнятна. Помимо этого может наблюдаться ухудшение памяти, сна, зрения и т. д.
Паранеопластический синдром иногда включает в себя повышение уровня кальция. В некоторых случаях опухоль может даже производить гормоны, которые в здоровом организме синтезируют поджелудочная и паращитовидная железы, гипофиз и гипоталамусом. Именно поэтому врач должен обратить особое внимание на настораживающие признаки, чтобы провести углубленное обследование и, возможно, выявить рак лёгкого на ранней стадии.

Обычно первый симптом заболевания – упорный сухой кашель. Если он беспокоит в течение нескольких недель, и не связан с аллергическими или инфекционными заболеваниями, нужно посетить врача и пройти обследование. Еще один ранний признак – повышение температуры тела. Обычно оно незначительное, до 37,5 градусов, но сохраняется в течение длительного времени. Беспокоят такие неспецифические симптомы, как повышенная утомляемость, слабость, частые недомогания. Зачастую эти проявления списывают на бронхиты и пневмонии.
Возникают свистящие звуки во время дыхания, голос становится охриплым. Со временем кашель становится все более мучительным, во время него отходит мокрота, в которой можно заметить примесь крови. Это уже однозначно повод обследоваться на рак легких.
В легочной ткани нет болевых рецепторов. Поэтому на ранних стадиях болей практически не будет. Они возникают периодически и быстро проходят. Уже позже, когда опухоль успевает сильно вырасти, распространиться в плевру и межреберные нервы, беспокоят длительные мучительные боли в грудной клетке. Они могут распространяться в плечо, наружную часть руки.
Появление одышки говорит о том, что опухоль поражает большое количество легочной ткани, из-за чего сокращается дыхательная поверхность. Этот симптом может быть связан с экссудативным плевритом .
Виды рака лёгкого
В зависимости от типа клеток различают:
- мелкоклеточный рак (овсяноклеточный, комбинированный овсяноклеточный, промежуточно-клеточный);
- плоскоклеточный, или эпидермальный рак лёгкого (низкодифференцированный, ороговевающий, неороговевающий);
- аденокарциному лёгкого (ацинарная, папиллярная, бронхиоло-альвеолярный рак, солидный рак с образованием муцина);
- крупноклеточный рак (гигантоклеточный, светлоклеточный);
- железисто-плоскоклеточный рак;
- рак бронхиальных желёз (аденокистозный, мукоэпидермоидный и др.).
Встречаются и другие, более редкие разновидности рака лёгкого — всего их не менее двадцати. Одна опухоль может содержать разные типы клеток. Если в лёгких — метастазы , то клетки, из которых они состоят, будут выглядеть, как клетки материнской опухоли.
В 40% случаев злокачественные опухоли легких представлены аденокарциномами, которые образуются из клеток, вырабатывающих слизь. Преимущественно аденокарциномы легких встречаются у курильщиков, или у людей, которые когда-то курили. Однако, у некурящих это тоже самый распространенный тип рака легкого. Кроме того, это один из распространенных видов злокачественных опухолей у молодых людей.>
Аденокарцинома – относительно медленно растущая злокачественная опухоль. Шансы обнаружить ее на ранних стадиях довольно высоки. Впрочем, это индивидуально, у некоторых пациентов такой рак ведет себя более агрессивно.
Чтобы подобрать оптимальную схему лечения для пациента с нетипичным течением заболевания мы используем международные базы данных, включающие случаи из практики ведущих онкологических клиник, результаты медицинских исследований, научные статьи. Если возникают сомнения относительно оценки проведенного гистологического анализа, мы обращаемся к нашим зарубежным коллегам: сканируем изображения гистологических срезов и отправляем в партнерскую клинику. В течение 2-5 дней мы получаем второе экспертное мнение с гистологическим заключением и вариантом схемы лечения.
Благодаря достижениям науки можно ещё до начала лечения определить чувствительность опухоли к химиопрепаратам. Молекулярный анализ позволяет разработать более эффективный план борьбы с раком лёгкого. В Европейской клинике мы используем именно такой подход: он даёт максимально хороший шанс на успех лечения.

Центральный и периферический рак
Но при выборе лечения очень важно учитывать не только тип клеток: расположение опухоли также имеет большое значение. Существуют центральный и периферический рак лёгкого. При центральном раке поражаются крупные бронхи (главные, долевые и сегментарные), при периферическом — более мелкие бронхи.
В свою очередь, выделяют четыре типа периферической карциномы легкого:
- Субплевральный узел – к этому варианту в том числе относят опухоль Панкоста.
- Внутридолевой узел.
- Диффузная и милиарная формы.
- Полостная форма.
Кроме того, отдельно выделяют медиастинальный рак – эти злокачественные опухоли в легких обычно имеют небольшие размеры, но быстро метастазируют в лимфатические узлы средостения.
Куда растёт опухоль — тоже немаловажный фактор при определении тактики лечения. Если она растёт в просвет бронха (экзофитный рак), то может частично или полностью закупорить просвет. Тогда крайне вероятно развитие вторичной пневмонии. Если опухоль растёт в толщу лёгочной ткани (эндофитный рак), это довольно долго не влияет на проходимость бронха. Также встречается разветвлённый рак — опухоль располагается вокруг бронха и равномерно сужает просвет. Чтобы окончательно составить представление о характере роста опухоли, нужно удалить ткани хирургическим путём и изучить их.
Периферический рак бывает трёх основных типов:
- круглая или узловатая опухоль;
- пневмониеподобный рак — не имеет чётких границ и по симптоматике напоминает пневмонию;
- рак верхушки лёгкого (опухоль Панкоста).
Также существуют атипичные формы, которые имеют различные особенности метастазирования. Чтобы оценить распространённость рака лёгкого, во всём мире применяется классификация по системе TNM. Благодаря ей можно систематизировать различные клинические ситуации, определить тактику лечения, а также сделать прогноз развития заболевания — и всё это, опираясь на анатомические характеристики опухоли.
Мелкоклеточный рак лёгкого
Мелкоклеточный рак лёгкого — наиболее злокачественный из всех. Такая опухоль не только быстро растёт, но и активно метастазирует. Есть и ряд других неприятных особенностей этого вида рака.
Эти ситуации нередко бывают крайне опасны для жизни человека, и без срочной хирургической помощи зачастую невозможно обойтись.
Стадии рака легкого
Стадию злокачественных опухолей легкого определяют в соответствии с общепринятой классификацией TNM:
- Буква T обозначает размеры первичной опухоли. Рядом с ней могут стоять обозначения is, 1, 2, 3 и 4. Tis – это очень небольшая опухоль, которая находится в самых верхних слоях слизистой оболочки дыхательных путей. T4 – рак, который прорастает в соседние органы.
- N – распространение рака в близлежащие лимфатические узлы. N0 означает, что очаги в лимфатических узлах отсутствуют. Цифры 1,2 и 3 характеризуют разную степень вовлеченности лимфоузлов.
- M – наличие отдаленных метастазов. К этой букве может быть приписана одна из двух цифр: 0 – отдаленных метастазов нет, 1 – обнаружены отдаленные метастазы.
Классификация по стадиям несколько различается при немелкоклеточном и мелкоклеточном раке легкого. При НМРЛ, в зависимости от характеристик T, N и M, выделяют пять стадий, их обозначают римскими цифрами:
При мелкоклеточном раке легкого также применяется система TMN, но в клинической практике более важное значение имеет деление на две стадии:
- Местно-распространенная: опухоль обнаруживается только на одной стороне, затрагивает только одну часть легкого и близлежащие лимфатические узлы.
- Распространенная: рак распространяется на другие органы, имеются отдаленные метастазы.

Как распознать рак лёгкого на ранней стадии?
Когда центральный рак лёгкого находится на ранней стадии, распознать его очень трудно. Осмотр терапевта, рентгенологические исследования — малоэффективны. Если сделать такому человеку бронхоскопию с биопсией, то правильный диагноз может быть поставлен. Иногда распознать болезнь на ранних стадиях помогает компьютерная томография.
Если рак периферический, то сделать биопсию невозможно, так как добраться до подозрительного места с помощью бронхоскопии просто не получится. Поэтому проводится трансторакальная игловая биопсия, то есть забор кусочка ткани через прокол в грудной стенке. Если очаги есть в области средостения (части грудной полости, находящейся между грудиной, позвоночником, диафрагмой, плеврой и поверхностями лёгких), проводится медиастиноскопия (осмотр с целью биопсии через разрез на шее). Иногда нельзя обойтись без диагностических торакоскопии и торакотомии (вскрытия грудной полости). Чтобы уточнить, насколько опухоль распространена, применяются самые разные диагностические методы: УЗИ, бронхоскопия, мультиспиральная компьютерная, магнитно-резонансная и позитронно-эмиссионная томография, а также радионуклидные исследования . Без этого невозможно выбрать лучший подход к лечению конкретного пациента.
Что повышает риск развития рака лёгкого?
На данный момент связь рака лёгкого и курения не подвергается никакому сомнению. Особенно это актуально для центрального плоскоклеточного и крупноклеточного рака: в 70–95 процентах случаев такие пациенты курили или курят. Международное агентство по изучению рака (International Agency for Research on Cancer) пришло к выводу, что курильщики в 10 раз чаще заболевают раком лёгкого. В табачном дыме содержится масса канцерогенных веществ. Это, в частности, полоний-210, полиароматические углеводороды (нафтиламин, 2-толуидин, бензпирен, 4-аминобифенил), никель, ряд N-нитрозосоединений и др. Чем дольше человек курит, тем выше его риски. Кроме курения, на вероятность развития рака лёгкого негативно влияют и некоторые профессиональные факторы: например, длительный контакт с асбестом и другими опасными веществами. Вероятность возникновения рака лёгкого также зависит от загрязнения воздуха канцерогенными веществами .
Возможно ли снизить риск?
Метастазы в лёгкие
Примерно у каждого пятого пациента с метастазами в лёгких возникают кашель, кровохарканье, одышка, боль в грудной клетке, повышение температуры до невысоких значений, а также потеря веса. Зачастую возникновение этих симптомов говорит о том, что процесс зашёл довольно далеко. В большинстве случаев метастазы удаётся обнаружить при рентгенологическом исследовании, которое проводится два раза в год после лечения первичной опухоли. Если найдены метастазы, необходимо провести ряд важных исследований, чтобы выбрать наиболее подходящий метод лечения. Речь идёт о компьютерной, магнитно-резонансной и позитронно-эмиссионной томографии органов грудной клетки, а также бронхоскопии.
Лечение рака легких на разных стадиях
На ранних стадиях основным видом лечения рака легкого является хирургия. Если опухоль небольшая, можно удалить небольшую часть легкого, в которой она находится – выполнить клиновидную резекцию или сегментэктомию. В большинстве же случаев выполняют лобэктомию (удаление доли легкого) или пневмэктомию (удаление всего легкого) – это помогает снизить риск того, что в легком останутся раковые клетки, из-за которых потом может произойти рецидив.
Хирургическое вмешательство может быть дополнено курсом химиотерапии, лучевой терапией. Если есть подозрение, что рак мог распространиться в близлежащие лимфатические узлы, их также удаляют.
Начиная с III стадии хирургическое удаление опухоли становится возможным не всегда. Тем не менее, у некоторых пациентов может быть выполнена циторедуктивная операция, во время которой хирург старается удалить как можно большее количество опухолевой ткани.
При неоперабельном раке легкого на поздних стадиях основными методами лечения становятся химиотерапия, лучевая терапия, иммунотерапия.
Узнайте подробнее о лечении и химиотерапии рака легкого в Европейской клинике.
Читайте также:


