Этиология и патогенез гемангиом
Этиология и патогенез
Гемангиома - это доброкачественная сосудистая опухоль, возникающая вследствие врожденного уродства развития сосудистой системы. Встречается гемангиома в различных органах и тканях человека. Это заболевание было известно врачам еще в глубокой древности.
Первое упоминание о гемангиомах было найдено в сочинениях К. Га-лена (II в.). В XVII в. В. Видиус впервые описал клиническое течение гемангиомы кожных покровов черепа и указал на необходимость хирургического лечения. В конце ХГХ-начале XX вв. появилось большое число работ отечественных и зарубежных авторов, посвященных диагностике и лечению гемангиом различной локализации.
Согласно теории Е. Malan и A. Puglionisi (1964 г.), возникновение гемангиом является результатом сложного нарушения эмбриогенеза сосудистой системы. Схема образования сосудистой системы эмбриона и дизэмбриологических процессов была подробно представлена ранее.
Небольшие простые гемангиомы, расположенные поверхностно под слизистой оболочкой, под кожей или в коже лица и шеи, часто встречаются в клинической практике, особенно у детей. Обширные гемангиомы туловища и конечностей обнаруживаются значительно реже. Точное определение границ и локализации сосудистой опухоли нередко представляет большие трудности.
Это заболевание имеет ряд особенностей. С одной стороны, оно может быть отнесено к доброкачественным новообразованиям, так как гемангиома не перерождается в злокачественную опухоль, не дает метастазов и не вызывает кахексии, приводящей больного к смерти. С другой стороны, некоторые формы гемангиомы имеют склонность к росту и рецидивированию. Кроме того, обширные гемангиомы, прорастая ткани конечности, вызывают прогрессирующую атрофию и дегенеративное перерождение скелетной мускулатуры, а также изъязвления кожи с тяжелыми, иногда смертельными профузными кровотечениями. Все эти признаки свидетельствуют о серьезности и сложности разбираемой патологии.
Из множества классификаций гемангиом, которые приводятся в литературе, предлагаемую классификацию считаем достаточно понятной и приемлемой для практического врача.
Классификация гемангиом
I. Опухоли, состоящие из кровеносных сосудов (гемангиомы):
1. Простая гипертрофическая гемангиома:
- кожные;
- слизистых оболочек;
- подкожные;
- подфасциальные;
- внутренних органов.
2. Капиллярная (пятнистая) гемангиома:
- кожные;
- слизистых оболочек;
- подкожные.
3. Кавернозная гемангиома:
- поверхностная (кожа, подкожная клетчатка);
- подфасциальная (мышечная);
- межкостная, костная;
- внутренних органов.
4. Рацемозная гемангиома:
- поверхностная (кожа, подкожная клетчатка);
- подфасциальная (мышечная);
- межкостная;
- внутренних органов.
5. Смешанные формы (сочетание всех форм гемангиом).
6. Генерализованные формы (мягкие ткани туловища и внутренних органов).
II. Опухоли, состоящие из кровеносных сосудов и других тканей:
Клиника
Клиническое течение гемангиом чрезвычайно разнообразное и зависит от возрастных особенностей пациента, размеров, глубины прорастания и локализации опухоли. Подавляющее большинство больных с гемангиомами составляют дети раннего возраста. По сводным данным литературы, в 67% случаев гемангиомами страдают лица женского пола. Наиболее частой локализацией гемангиом являются лицо и волосистая часть головы. На туловище и конечностях гемангиомы встречаются в 14,4-43,1% случаев (Н.И. Кондрашин, 1963 г.).
Исходным пунктом всех гемангиом являются простые гипертрофические, развитие которых в естественных условиях может идти в двух направлениях: по пути спонтанной регрессии или же возрастной дифференцировки и созревания. Заканчивается дифференцировка образованием зрелых ангиом: капиллярных (пятнистых), кавернозных и рацемозных.
Простые гипертрофические гемангиомы встречаются сразу после рождения детей или в первые месяцы их жизни. Больших размеров, как правило, они не достигают, так как рост их к четырех-шестимесячному возрасту прекращается.
Капиллярные (пятнистые) гемангиомы - это сосудистые пятна на коже или слизистых оболочках. Окраска гемангиом зависит от характера капилляров, их просветов и глубины залегания. Пятнистые гемангиомы, расположенные в области затылка, лба и на веках, в большинстве случаев имеют тенденцию к побледнению и исчезают бесследно.
Кавернозные гемангиомы по частоте занимают второе место после простых гипертрофических. Состоят они из расширенных кровеносных сосудов и многочисленных больших и малых полостей, имеющих вид синусов, наполненных кровью и связанных друг с другом многочисленными анастомозами. Прорастают кавернозные гемангиомы в основном кожу и подкожную клетчатку, реже - глубжележащие ткани. Размеры их бывают различными - от самых незначительных до занимающих обширные участки и даже целые органы. Кавернозный ангиоматоз тканей и органов в большинстве случаев сочетается с другими формами ангиодисплазий. Наиболее часто он наблюдается при венозной форме. По распространенности ангиоматоз может быть ограниченным и диффузным.
Рацемозные гемангиомы встречаются редко (около 0,5%). Чаще они локализуются на волосистой части головы, конечностях, значительно реже на других частях тела. Состоят рацемозные гемангиомы из резко утолщенных, расширенных, змеевидно извитых сплетений сосудов. Рацемозные гемангиомы могут быть артериальными и венозными. В развитии артериальных форм таких гемангиом большую роль играют патологические артериовенозные свищи, поэтому эту форму гемангиом целесообразнее отнести к артериовенозным ангиодисплазиям.
Гемангиомы кожных покровов и слизистых оболочек трудностей для диагностики не представляют и выявляются обычно в раннем детском возрасте. При осмотре на участке поражения обращает внимание необычная окраска кожи, ее припухлость, легко спадающаяся при незначительном надавливании пальцем. Цвет кожи зависит от строения сосудистой опухоли. Простая капиллярная гемангиома кожи имеет ярко-красный цвет, венозная кавернозная гемангиома выглядит более темной, вплоть до вишневого цвета. При гемангиомах, глубоко залегающих в мягких тканях, кожные покровы могут иметь нормальную окраску и без каких-либо признаков нарушения трофики. Чем интимнее опухоль связана с кожей, тем чаще появляются на ней трофические нарушения: гипертрихоз, гипергидроз, трещины, экскориации и изъязвления, склонные к профузным кровотечениям.
К наиболее характерным симптомам гемангиомы относятся боль и припухлость. Боли при гемангиоме, как правило, характеризуют далеко зашедший патологический процесс, поражающий мышечные ткани и нервные стволы. Боли носят самый разнообразный характер, усиливаются при физической нагрузке на конечность, порой бывают мучительными, сопровождаются снижением функции конечности и сгиба-тельными контрактурами. Вблизи опухоли может отмечаться гиперестезия кожи. Болевой синдром при гемангиомах обусловлен сдавливанием или прорастанием нервных стволов сосудистой опухолью.
Припухлость над ангиоматозной опухолью может быть мягкоэластической и плотноэластической консистенции. Плотная консистенция указывает на относительно малое содержание функционирующих сосудистых элементов в опухоли, не склонной к дальнейшему росту. Мягкоэластическая консистенция, наоборот, свидетельствует о хорошем кровенаполнении гемангиомы и склонности к прогрессирующему росту опухоли. Гемангиоматозная опухоль может быть разных размеров: от величины просовидного зерна до обширных поражений туловища и конечностей.
Гемангиома порой может прорастать не только мышцы, но и кости, вызывая значительные нарушения функции опорно-двигательного аппарата. Поражая сосудистую систему гаверсовых каналов, гемангиома влечет за собой прогрессирующий остеопороз костной ткани с развитием мелких очагов разрежения, выявляемых рентгенологическим методом.
Если гемангиома располагается в глазничной или околоушной области или опухоль прорастает ткани вокруг трахеи и бронхиального дерева, она механически может нарушить зрение, слух и функцию дыхания.
Еще более опасны редко встречающиеся в клинической практике гемангиомы паренхиматозных органов, мозга и кишечника. Диагностика таких гемангиом весьма затруднительна, и о поражении внутренних органов можно думать тогда, когда, наряду с некоторыми клиническими проявлениями гемангиом подобной локализации, имеется множественный ангиоматоз где-нибудь на теле. Подобные поражения относятся к генерализованным гемангиомам. Обширные гемангиомы кишечника и тазовых органов нередко сопровождаются обильными, частыми, обескровливающими больного, кровотечениями, трудно поддающимися консервативной терапии.
Усиленный приток крови к кавернозной или рацемозной гемангиоме, локализующейся на лице, волосистой части головы и шее, проявляется заметным увеличением объема и интенсивностью окраски гемангиомы при малейшем напряжении. Это особенно заметно у плачущего ребенка.
Обширная гемангиома конечности способствует венозному застою и расширению подкожной венозной сети, что, в свою очередь, приводит к венозной недостаточности, периферическим отекам, чувству распирания и тяжести в конечности.
Оценивая симптоматику гемангиомы, необходимо в первую очередь обращать внимание на наличие припухлости с возможным изменением над ней окраски кожи и болевой синдром.
Избранные лекции по ангиологии. Е.П. Кохан, И.К. Заварина

Гемангиома представляет собой доброкачественную сосудистую опухоль, которая вызывается пролиферацией эндотелиальных клеток.
На сегодняшний день частота выявления данной патологии среди новорожденных достигает 12%, при этом у девочек гемангиомы диагностируются в 3-7 раз чаще, чем у мальчиков. У недоношенных детей риск развития данной доброкачественной опухоли повышается почти в два раза.
Этиология
Причины появления гемангиом на данный момент неизвестны. К предрасполагающим факторам относятся гормональные нарушения во внутриутробном периоде, приём мамой на ранних сроках беременности различных лекарственных препаратов, внешние неблагоприятные воздействия на плод.
Гемангиомы встречаются на различных участках туловища. В большинстве своём они локализуются на шее и голове, реже на туловище, верхних и нижних конечностях.
Патогенез
Гемангиома в своём развитии проходит две стадии: стадию пролиферации и стадию стабилизации. Стадия пролиферации начинается буквально сразу же после рождения. Для неё характерно активное деление ангиобластов, что ведёт к быстрому росту патологического образования. Обычно стадия пролиферации длится несколько месяцев.
Периодами наиболее активного роста гемангиом являются второй-четвёртый и шестой-восьмой месяцы жизни ребёнка. После завершения роста опухоли наступает стадия стабилизации, при этом иногда происходит обратное развитие патологического образования, что проявляется уменьшением или даже полным исчезновением опухоли.
Если стадия стабилизации переходит в стадию регрессии, то у детей к 5-10 годам гемангиома полностью исчезает. Однако, существуют ситуации, когда стадия стабилизации не наступает, и опухоль продолжает расти, в конечном итоге превращаясь в значительную косметическую проблему.
Клиническая картина
Клинические проявления гемангиомы зависят от её типа и локализации. Простая гемангиома представляет собой патологическое образование сине-багрового или красного цвета, которое имеет чёткие границы, располагается поверхностно, проникает в толщу кожи не более, чем на несколько миллиметров, и отличается периферическим ростом.
При надавливании простая гемангиома бледнеет, однако, очень быстро приобретает свой первоначальный цвет. Её поверхность гладкая, немного выступающая над поверхностью кожи.
Кавернозная гемангиома представляет собой узел, который находится под кожными покровами часто синюшного цвета. При надавливании кровь из патологического образования уходит, что проявляется его побледнением и уменьшением в размерах.
При комбинированной форме патологии присущие кавернозной и простой гемангиомам симптомы сочетаются. Также выделяют смешанную форму гемангиомы, при которой в состав опухоли входят клетки прилегающих тканей. Глубоко расположенные гемангиомы самостоятельно не рассасываются, могут прорастать внутренние органы, нарушая их работу. Наиболее частыми осложнениями гемангиомы являются изъязвление, кровотечение, вторичное инфицирование.
Диагностика
При каждом купании родители должны осматривать кожу ребёнка и при появлении подозрительных необычных образований на коже обязательно обратиться за квалифицированной медицинской помощью к педиатру.
Выявленная гемангиома требует постоянного наблюдения. Если патологическое образование продолжает увеличиваться, то, как минимум один раз в две-четыре недели необходимо консультироваться у специалиста. При переходе патологического процесса в стадию стабилизации консультации нужно посещать не реже одного раза в полгода, если происходит рецессия гемангиомы, то посещение врача следует планировать хотя бы один раз в год.
Лечение
На сегодняшний день наиболее эффективными методами лечения гемангиомы у детей являются хирургическое удаление патологического образования, лазерная коррекция, склерозирование гемангиомы и криодеструкция. Каждый из методов имеет свои показания и противопоказания и подбирается индивидуально с учётом возраста ребёнка и клинической картины.
Вы можете посмотреть комментарии или написать свой.
БЕСПЛАТНАЯ КОНСУЛЬТАЦИЯ: поможем врачам и владельцам клиник выбрать оборудование для удаления гемангиом
Гемангиома (капиллярная гемангиома, capillary hemangioma) — это доброкачественная опухоль, развивающаяся из гиперплазированного эндотелия сосудов. При рождении ребенка зачастую отсутствует, однако появляется в детском возрасте и в дальнейшем отличается прогрессирующим ростом.
В нашей компании Вы можете приобрести следующее оборудование для удаления гемангиом:
Особенностью гемангиом является возможность спонтанной инволюции, поэтому тактика лечения данных новообразований подбирается индивидуально для каждого пациента, исходя из текущего состояния опухоли и ее динамики. Спонтанная регрессия отличает гемангиомы от других сосудистых мальформаций — например, винных пятен.
Согласно статистике, капиллярные гемангиомы возникают у 1–2% новорожденных, при этом около 50% новообразований формируются на голове (зачастую в области глаз) и шее. 30% пациентов говорят о том, что их родители или врачи фиксировали признаки гемангиомы сразу после рождения, однако большинство отмечают начало манифестирования данного новообразования в возрасте 6 месяцев. Соотношение мужчин и женщин в заболеваемости гемангиомой составляет 1:3.
Этиология и патогенез
На сегодняшний день считается, что капиллярная гемангиома является гамартоматозной пролиферацией (т.е. узловым доброкачественным опухолевидным образованием, представляющим собой тканевую аномалию развития) сосудистых эндотелиальных клеток. До настоящего момента не найдено специфических генных мутаций или явных наследственных признаков, которые были бы на 100% ответственны за появление гемангиом.
В своем развитии гемангиома проходит 2 фазы — пролиферативную и инволютивную. Пролиферативная фаза обычно начинается через 8–18 месяцев после манифестации опухоли и характеризуется прогрессирующим ростом новообразования. Гистологически она характеризуется увеличением числа эндотелиальных и тучных клеток, причем последние стимулируют дальнейший рост сосудов.
Пролиферативная фаза сменяется инволютивной, которая характеризуется постепенной регрессией гемангиомы. В ней наблюдается редукция ангиогенеза, апоптоз эндотелиальных клеток, снижение активности тучных клеток и расширение васкулярных каналов. Около 50% всех новообразований подвергаются инволюции в возрасте до 5 лет, а около 75% — до 7 лет.
Клинические проявления
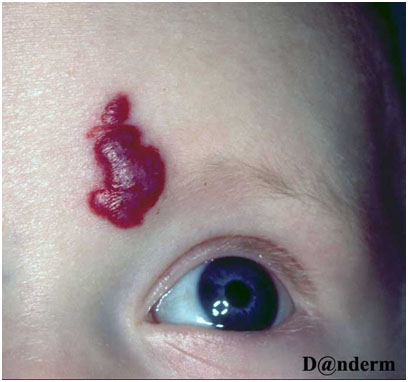
Простая гемангиома представляет собой бугристое новообразование красного цвета, возвышающееся над поверхностью окружающей здоровой кожи (рис. 1). Кавернозная гемангиома находится в подкожной жировой клетчатке и выглядит как опухоль синеватого оттенка (рис. 2). Комбинированная гемангиома расположена как на поверхности, так и внутри кожи. Есть также смешанные гемангиомы, которые сочетаются с липомами, фибромами, кератомами и другими новообразованиями.
Важным дифференциальным признаком гемангиом является побледнение при надавливании — это отличает их от винных пятен.
Рис. 1. Простая капиллярная гемангиома
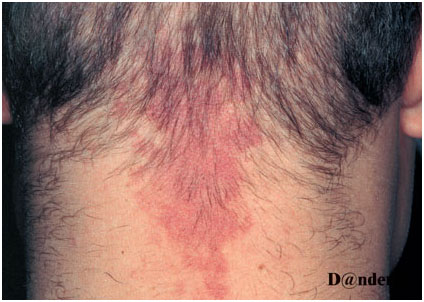
Рис. 2. Кавернозная гемангиома
Методы лечения
Первичная терапия капиллярных гемангиом представляет собой простое динамическое наблюдение. Поскольку большинство новообразований (до 75%) с возрастом регрессируют, необходимость в их лечении, как правило, отсутствует. Однако гемангиомы могут давать осложнения, которые нуждаются в терапии:
- Системные осложнения — застойная сердечная недостаточность, тромбоцитопения, гемолитическая анемия, обструкция носоглотки.
- Офтальмологические осложнения — нарушение зрительной оси, компрессия зрительного нерва, тяжелый проптоз (выпячивание) глазного яблока, анизометропия (разница в рефракции глаз).
- Дерматологические осложнения — мацерация и эрозия эпидермиса, инфицирование новообразования, выраженный косметический дефект.
Лекарственные методы
В зависимости от наличия у пациента того или иного осложнения, лечебная тактика будет различной — например, могут быть назначены топические кортикостероиды. При этом клинический ответ даже на самые сильные препараты развивается достаточно медленно — в течение нескольких недель. Поэтому данный способ не подходит при угрожающих зрению состояниях.
Инъекционные кортикостероиды обеспечивают более быстрый эффект: побледнение гемангиом наблюдается уже на 2–3 сутки, а инволюция становится заметной через 2–4 недели. Успех данной терапии составляет около 75%.
Системные кортикостероиды используются при амблиогенных угрожающих жизни поражениях. Выраженный ответ обычно наблюдается у 30% пациентов, умеренный — у 40%, отсутствие ответа — у 30%.
Альфа-2а интерферон назначается при резистентности гемангиомы к кортикостероидной терапии. Несмотря на хорошую эффективность, его прием связан с нежелательными побочными эффектами: лихорадкой, артралгией, ангиопатией сетчатки.
Для лечения гемангиом может использоваться пропранолол, хотя его доказательная база относительно слабая и в основном состоит из казуистических случаев. Однако в некоторых исследованиях отмечается, что пропранолол может предупредить снижение остроты зрения в случае периокулярной гемангиомы.
При некоторых поверхностных (а в некоторых случаях и глубоко расположенных) новообразованиях ограниченной площади может быть эффективен тимолол.
Хирургические методы
Раннее хирургическое вмешательство можно рассматривать в качестве варианта первичного лечения только для изолированных капиллярных гемангиом без значительного кожного компонента. Иссечение новообразования может предотвратить возникновение астигматизма и окклюзионную амблиопию. Сосудистую эмболизацию поражений рекомендуется использовать только для больших экстраорбитальных новообразований.
Аппаратные методы
Для удаления гемангиом ранее использовался СО2-лазер, который обладает хорошим гемостатическим эффектом. Недостатком СО2 лазера является длительная реабилитация в следствие нарушения целостности кожных покровов, а также формирование рубца на месте удаленной гемангиомы. Импульсный лазер на красителях (PDL) эффективен только для поверхностных новообразований. Его эффект развивается достаточно медленно, что не позволяет использовать PDL-лазер при осложнениях. В настоящее время для лечения гемангиом в эстетических целях используется интенсивный импульсный свет – IPL и длинноимпульсный Nd:YAG лазер 1064 нм, а также их комбинация. Эти методики относятся к неаблятивным и основаны на избирательном нагреве патологических сосудов за счет поглощения световой энергии гемоглобином.
ГЕМАНГИОМА (haemangioma; греч. haima кровь + angeion сосуд + -oma) — доброкачественная опухоль, развивающаяся из кровеносных сосудов.
Г. возникает на основе врожденного порока развития сосудов и выявляется обычно с момента рождения ребенка. По сообщению Пака и Эриэла (G. Т. Pack, I. М. Ariel), на Г. (у взрослых) приходится 22% среди всех доброкачественных опухолей и 46% среди всех опухолей мягких тканей.
Содержание
- 1 Патологическая анатомия
- 2 Клиническая картина
- 3 Диагноз
- 3.1 Рентгенодиагностика
- 4 Лечение
- 5 Прогноз
Патологическая анатомия
В формировании Г. принимают участие почти все элементы стенки сосуда, но располагаются они атипично и иногда преобладают некоторые составные части стенки. По морфол. строению различают несколько разновидностей Г.
Капиллярная (гипертрофическая), или простая, Г. состоит из большого количества переплетающихся капилляров со стенкой из набухшего эндотелия, образующего как бы несколько слоев. Ряд капилляров опухоли находится в спавшемся состоянии, эндотелий их расположен в виде концентрических групп и вытянутых тяжей. Капиллярные Г. нередко отличаются инфильтрирующим ростом, оставаясь вполне доброкачественными опухолями.
Кавернозная (пещеристая) Г. представлена крупными полостями различной формы, наполненными кровью, выстланными эндотелием и разграниченными тонкими перегородками из соединительной ткани. Иногда кровь в полостях свертывается и образовавшаяся тромботическая масса организуется.
Случаев малигнизации Г. не наблюдается. Системные опухолевидные разрастания сосудов (артериального, венозного и капиллярного типа) с образованием кавернозных полостей и сосудистых тяжей называются ангиоматозом или гемангиоматозом. Поражается чаще всего целая конечность или ее дистальный отдел. Клиническое течение гемангиоматоза и методы его лечения не отличаются от солитарной Г. Встречаются пороки развития лимф, и кровеносных сосудов одновременно. Новообразования подобного типа называют гемолимфангиомой.
Клиническая картина
Клиническая картина определяется локализацией Г. Встречаются Г. различной локализации: кожи с подкожной клетчаткой и слизистых оболочек; мышц, сухожилий и костей; паренхиматозных органов. Наиболее распространенной формой является Г. кожных покровов и слизистых оболочек. Особенно часто поражается кожа лица и шеи. На эту область приходится ок. 60% всех Г.

Г. кожи развивается преимущественно на лице, встречается в области волосистой части головы, реже на туловище и конечностях. Обычно обнаруживается при рождении или в раннем детском возрасте; увеличивается по мере роста организма. Опухоль может достигать значительных размеров и захватывать большую часть лица, приводя к косметическим и функциональным недостаткам. Встречается несколько разновидностей Г. Капиллярная Г. кожи (пятнистая, простая, плоская) — пятно пурпурного, розового или синюшно-багрового цвета (цветн. рис. 1), бледнеющее при надавливании; в ряде случаев имеет гладкую поверхность, иногда выступает над уровнем кожи. Нередко пятно состоит из центрально расположенной точки, от к-рой радиально расходятся мелкие расширенные сосуды (звездчатая Г.). Разновидностью капиллярной Г. кожи является ангиокератома (см.).

Кавернозная Г. кожи и подкожной клетчатки — отграниченное образование, цвет к-рого варьирует от вишневого до фиолетового (цветн. рис. 2), покрыто неизмененной кожей; размеры образования от булавочной головки до мужского кулака и больше. Образование мягкой консистенции, с гладкой, чаще бугристой поверхностью; при надавливании легко спадается и бледнеет, при сильном кашле или крике может увеличиваться и напрягаться. В ряде случаев кавернозная Г. развивается из плоской Г. Кавернозная Г. кожи иногда самопроизвольно исчезает. Встречаются множественные кавернозные Г., рассеянные по коже и внутренним органам.
Г. ползучая — симметричное поражение кожи с атрофией; встречается в основном у девочек.
Г. кожи с выраженным разрастанием соединительной ткани отличается плотной консистенцией и называется ангиофибромой (см.).
Артериальная Г. встречается редко, в собственно коже не развивается, располагается в подкожной жировой клетчатке. Характеризуется мягкими пульсирующими образованиями, связанными между собой ветвистыми расширенными сосудами. Кожный покров над этими образованиями или не изменен, или истончен и имеет синевато-фиолетовую окраску. В редких случаях опухоль прорастает в подлежащие ткани — мышцы, апоневроз, кости.
Г. подкожной клетчатки и мышц диффузной формы инфильтрирует окружающие ткани, чаще всего встречается на нижних конечностях. При сдавливании пальцами Г. уменьшается, уплощается, бледнеет, при отпускании — наполняется кровью и принимает прежний вид.
Если Г. сообщается с крупным артериальным сосудом, она пульсирует и над ней иногда определяется шум. Г. отличаются различным течением.
Г. слизистых оболочек чаще всего наблюдается на губах (напр., Г. старческих губ — по краям губ у стариков), на слизистой оболочке полости рта и на языке. Г. такой локализации может прорастать подслизистую оболочку, а иногда клетчатку и мышцы. При локализации на языке Г. часто прорастает всю его толщу, достигая таких больших размеров, что язык не помещается в ротовой полости. Отмечается сухость языка, на нем образуются трещины, из которых периодически возникает кровотечение; нарушаются акты глотания и дыхания. Г. слизистой оболочки жел.-киш. тракта довольно редки; появляющиеся при этом кровотечения являются основным симптомом Г., что следует учитывать при дифференциальной диагностике с заболеваниями жел.-киш. тракта. Это особенно относится к прямой кишке, где Г. может быть принята за геморрой. Г. слизистой оболочки верхних дыхательных путей и мочевыводящих путей встречается очень редко.
Г. кости встречается редко, составляя не более 0,5—1% всех доброкачественных новообразований костей. Одинаково часто наблюдается у мужчин и у женщин в любом возрасте. Чаще всего опухоль локализуется в позвоночнике, реже в костях черепа, таза и конечностей. Клинически Г. кости часто протекают бессимптомно и являются случайной рентгенол, находкой. Г. позвоночника выявляется в случае сдавления спинного мозга или спинномозговых нервов.
Г. паренхиматозных органов чаще наблюдается в печени, где она развивается преимущественно в интерлобулярной ткани. Г. печени растет обычно экспансивно и очень редко прорастает паренхиму.
Большинство Г. печени протекают бессимптомно и проявляются лишь в случае присоединения осложнений, связанных со сдавлением желчевыводящих путей или соседних органов, с появлением спаек или возникновением тромбоза; являются случайной находкой при оперативных вмешательствах по поводу других заболеваний органов брюшной полости.
Диагноз
Диагноз ставится на основании клин, проявлений, в особенности при присоединении осложнений. Г., протекающая бессимптомно, может быть диагностирована случайно. Большую роль в диагностике Г. кости играет рентгенол, исследование.




При Г. кости никогда не наблюдается сплошного остеолиза или крапчатых склеротических включений, характерных для метастазов опухолей в позвоночник. При компрессионном переломе позвонка с целью дифференциальной диагностики метастаза опухоли и Г. проводят ангиографию. Так, например, в результате ангиографии в теле поясничного позвонка (L3) вместо предполагавшегося метастаза опухоли была обнаружена кавернозная Г. (рис. 2).
Г. других костей скелета отмечаются редко и могут представлять значительные диагностические трудности. Дифференциальной диагностике помогают повторные исследования, указывающие на отсутствие увеличения или весьма незначительный рост опухоли у взрослого человека.
Нередко вторичное вовлечение кости при первичной Г. мягких тканей (рис. 3); на фоне клинически и рентгенологически выявляемого увеличения объема мягких тканей определяются типичные мелкие (костной плотности) образования — ангиолиты. Иногда наблюдается истончение участка кости, соприкасающегося с опухолью от давления, причем остеопороз, как правило, отсутствует. При прорастании Г. в кость в зоне ее внедрения наблюдается развитие центральных и краевых дефектов, окруженных склеротической каймой.
При Г. мягких тканей предплечья и голени обычно наблюдается вовлечение в процесс обеих костей на уровне локализации Г. Рентгенол, исследование подтверждает диагноз Г., выявляя в мягких тканях характерные тени ангиолитов.
Дифференциально-диагностические трудности, возникающие при глубоком расположении Г. в мягких тканях, могут быть разрешены при помощи ангиографии (рис. 4).
Лечение
При Г. с прогрессирующим течением применяются следующие методы лечения: хирургический, криотерапия, инъекции склерозирующих веществ, электрокоагуляция, лучевая терапия.
Хирургический метод лечения наиболее распространен и чаще применяется при Г. кожи и подкожной клетчатки туловища и конечностей; он также используется в ряде случаев при Г. мышц и внутренних органов (печень, кишечник и др.). Г., как правило, должна удаляться в раннем детском возрасте, пока она еще не разрослась. Раннее иссечение опухоли дает хороший косметический результат и позволяет избежать осложнений в виде изъязвлений и инфекции:
Применяют следующие виды хирургического лечения: иссечение Г., частичное удаление ее с наложением швов через кожу. Иссечение является наиболее простым и радикальным методом. Операция показана в тех случаях, когда ее можно выполнить без косметического дефекта и риска нарушить функции органа или конечности. В зависимости от локализации очага поражения и его размеров оперативное вмешательство производится под местной анестезией либо под наркозом. Очерчивающим разрезом (чаще овальным) Г. иссекают вместе с прилежащей клетчаткой. При иссечении Г., располагающейся на конечностях, целесообразно пользоваться жгутом. В тех случаях, когда жгут наложить невозможно, помощник прижимает края раны для уменьшения кровотечения. Кровотечение бывает особенно сильным в тех случаях, когда разрез прошел в пределах опухоли. При расположении Г. в клетчатке целесообразно иссекать ее из-под кожи, стараясь сохранить последнюю. Такой прием позволяет избежать натяжения кожи во время зашивания и дает хороший косметический результат. При больших Г. образующийся после иссечения дефект закрывают свободной кожной пластикой. При значительных кровопотерях переливают кровь.
Частичное иссечение производится при больших Г., которые технически одномоментно не могут быть иссечены. В таком случае операция является одним из этапов хирургического или же комбинированного лечения. После удаления части опухоли через определенный промежуток времени производится повторное оперативное вмешательство или применяется криотерапия, инъекции склерозцрующих веществ и др. Обычно такое лечение применяют при больших артериальных (ветвистых) или кавернозных Г., располагающихся в подкожной клетчатке и мышцах. Частичное иссечение Г., расположенных в подкожной клетчатке и мышцах, является опасной операцией из-за возможности сильного кровотечения. В случае возникновения кровотечения следует пользоваться всеми доступными кровоостанавливающими средствами: жгутом; прошиванием сосудов, электрокоагуляцией, гемостатической губкой, тампонадой раны.
Одним из методов лечения является наложение швов через кожу вокруг Г. Метод рассчитан на уменьшение притока крови к опухоли с последующей облитерацией и рубцеванием ее полостей. Обкалывание и прошивание производится по краю опухоли с частичным захватом ее ткани толстыми шелковыми швами, завязанными на марлевых валиках. Метод малоэффективен и почти не применяется.
При правильно и радикально проведенной операции наступает излечение с хорошим косметическим результатом. Рецидив заболевания говорит о нерадикальности проведенного оперативного вмешательства. При рецидиве опухоли могут быть повторно иссечены или излечены другими методами в зависимости от размера опухоли и ее локализации.
Комбинированное лечение Г. (хирургическое вмешательство с последующей криотерапией) требует настойчивости и терпения как от врача, так и от больного, Лучшие результаты получают при сочетании хирургического лечения и лучевой терапии.
Криохирургия — замораживание опухоли. Метод основан на получении асептического воспаления в ткани Г. с последующим склерозированием. Наибольшее распространение получила криохирургия (см.) с помощью углекислоты. Из обычного баллона, в к-ром сохраняется углекислота, в кожаный мешочек набирают снежную массу t° от —78 до —80°. К поверхности опухоли прикладывают кусочек снега на марлевой салфетке на 15—30 сек. Через 12—14 дней (при исчезновении воспалительных явлений) аппликацию повторяют (всего 3—5 замораживаний). Наиболее эффективен этот метод при небольших Г. кожи.
Введение склерозирутющих веществ производят для того, чтобы вызвать тромбоз сосудов, окружающих опухоль, с последующим склерозом, атрофией и запустеванием сосудов самой опухоли. Склерозирующее вещество желательно ввести в один из сосудов, подходящих к опухоли. Если это невозможно, то склерозирующий агент вводят вокруг опухоли и под нее. В зависимости от реакции тканей вещество вводят повторно через 1—4 нед. Из склерозирующих веществ наибольшее распространение получили 70% р-р этилового спирта и кипящий физиол, р-р в дозе от 0,5 до 5 мл — в зависимости от размера опухоли. Недостаток метода заключается в болезненности и продолжительности лечения.
Метод электрокоагуляции состоит в пропускании тока высокой частоты через кожные покровы или слизистую оболочку на месте опухоли с целью склерозирования тканей Г. Лечение повторяют через 7—10 дней. Метод простой, но болезненный и требует обезболивания; применим только при маленьких Г. (см. Диатермокоагуляция).
Лучевую тeрапию применяют при простых капиллярных и кавернозных Г. кожи и подкожной клетчатки головы и шеи, слизистых оболочек губ, полости рта, наружных половых органов, костей и паренхиматозных органов.
При капиллярной Г., являющейся косметическим недостатком, радиочувствительными являются гипертрофические формы синюшного или багрового цвета в раннем детском возрасте. При малых размерах Г. показана близкофокусная (короткодистанционная) рентгенотерапия: напряжение 10—20 кв, кожно-фокусное расстояние 5—6 см, разовая доза 200—300 рад; облучение повторяют 3 раза через каждые 2 дня, общая доза 600—900 рад. При Г. больших размеров применяют бета-терапию радиоактивными изотопами талия ( 204 Tl), промеция ( 147 Pm), фосфора ( 32 P) и других, 90% энергии которых поглощается в первых двух миллиметрах кожи. Лечение проводят с помощью гибких аппликаторов, упакованных в целлофановые пакеты и содержащих равномерно распределенный радиоактивный изотоп. Мощность дозы 200—500 рад в час. Лечение ежедневное. Разовая доза 300—400 рад, общая доза 2000 рад. У детей старшего возраста дозу увеличивают до 3000 рад, а у взрослых до 4000 рад. Допустимая реакция — эритема. Повторные курсы бета-терапии не рекомендуются.
При кавернозных Г. кожи, подкожной клетчатки, слизистых оболочек губ, полости рта, наружных половых органов показана близкофокусная рентгенотерапия при напряжении 40—60 кв, с фокусным расстоянием 5—10 см от кожи, с использованием фильтров из 0,5 мм алюминия или 0,2 мм меди. Разовая доза составляет 100—150 рад, облучение повторяют через 1—2 дня. Общая доза у детей до 1 года — 400—450 рад, от 1 до 3 лет — 450—500 рад, у детей старшего возраста — 600—700 рад и у взрослых до 1500—2000 рад. При кавернозных Г. большого размера у взрослых, напр, при Г. всей полости рта, может быть применена дистанционная гамма-терапия при расстоянии источник — кожа 35 см, разовой дозе 150 рад и общей — до 4000 рад.
При кавернозных Г. костей (позвоночник, череп) и паренхиматозных органов (печень, органы средостения) у взрослых лучевую терапию (дистанционную гамма-терапию) используют лишь при наличии клинических симптомов (боли или нарушение функции пораженных органов). Облучают обычно два поля, размер каждого из которых соответствует величине опухоли, уточненной по рентгенограммам и ангиограммам. При Г. черепа облучение проводят тангенциально, при Г. позвоночника облучают двумя паравертебральными полями, расположенными под углом 45°, при Г. органов средостения или печени — двумя противолежащими полями. Облучение ежедневное; разовая доза — 150—170 рад, общая — до 3000 рад при облучении позвоночника и 4000 рад при остальных локализациях. Излечение наступает медленно, в течение нескольких месяцев. Улучшение наблюдается в 80— 85% случаев.
Прогноз
Прогноз удовлетворительный. Часто Г. самопроизвольно исчезают, значительно реже им свойствен прогрессирующий рост, когда из точечной опухоли при рождении ребенка F. может в течение нескольких месяцев вырасти до больших размеров. С прекращением роста организма обычно прекращается и рост Г. При Г. различной локализации возможны такие осложнения, как кровотечение, изъязвление, инфицирование, тромбозы, флебиты с расстройством местного кровообращения.
При больших Г. в труднодоступных для лечения областях (напр., во внутренних органах) он значительно отягчается в связи с трудностями оперативного и другого вида лечения.
Наилучшие результаты как в косметическом отношении, так и в смысле излечения дает лучевая терапия Г. в раннем детском возрасте, когда опухоль имеет небольшие размеры.
Библиография: Вихерт А. М. и др. Опухоли мягких тканей, микроскопическая диагностика, с. 97, М., 1969; Волков М. В. Костная патология детского возраста, с. 258, М.. 1968; Злокачественные опухоли, под ред. H. Н. Петрова и С. А. Холдина, т. 3, ч. 1, Л., 1962; Клиническая онкология, под ред. H. Н. Блохина и Б. Е. Петерсона, т. 1, с. 232, М., 1971; Клиническая онкология детского возраста, под ред. М. В. Волкова, с. 283, М., 1965; Краковский Н. И. и Таранович В. А. Гемангиомы, М., 1974, библиогр.; Лагунова И. Г. Опухоли скелета, с. 173, М., 1962; Переслегин И. А. и Саркисян Ю. X. Клиническая радиология, М., 1973; Рейнберг С. А. Рентгенодиагностика заболеваний костей и суставов, т. 2, с. 404, М., 1964; Свистунова Т. М. Низковольтная рентгенотерапия гемангиом кожи у детей, Л., 1974, библиогр.; Тагер И. Л. и Дьяченко В. А. Рентгенодиагностика заболеваний позвоночника, М., 1971; Brocher J. E. Die Wir-belsaulenleider und ihre Differentialdiag-nose, Stuttgart, 1962; Die Gesunde und die Kranke Wirbelsaule in Rontgenbild und Klinik, hrsg. v. G. Schmorl u. H. Junghanns, Stuttgart, 1968.
H. H. Трапезников; А. В. Козлова (рад.), И. Л. Тагер (рент.).
Читайте также:

