Эритема при раке груди
Одной из наиболее частых локализаций паранеопластических процессов является кожа.
По-видимому, это обстоятельство объясняется тем, что кожа как орган, наиболее полно осуществляющий связь организма с внешней средой, естественно, чутко реагирует на различные отклонения в его нормальном состоянии, в том числе и на такой по существу системный с самого начала процесс, как опухолевый.
Механизмы кожных паранеоплазии во многом не ясны, но связь их с определенными неоплазмами неоспорима.
К кожным паранеоплазиям относят группу дерматопатий, которые чаще всего имеют аутоиммунный генез и сочетаются со вторичной инфекцией на фоне иммунодефицита.
Пигментация кожи может быть следствием секреции опухолями эктопического меланоцитостимупирующего гормона или адренокортикотропного гормона (АКТГ). Необходимо обратить внимание на то, что среди больных с дерматомиозитами и псориазом весьма велика вероятность развития рака.
Дерматозы группы гиперкератозов и дискератозов
Сосочково-пигментная дистрофия кожи (чернеющий акантоз) является примером классического паранеопластического дерматоза, развитие которого у 17-31% больных предшествует клиническим симптомам рака, у 61% — оба заболевания обнаруживают вместе.
Считается, что чернеющий акантоз является прогностически неблагоприятным признаком и свидетельствует о генерализации или метастатическом процессе.
Клиническая картина чернеющего акантоза (acanthosis nigricans) характеризуется меланиноподобной гиперпигментацией преимущественно на задней поверхности шеи, в подкрыльцовых областях, локтевых сгибах, субмаммарных и бедренно-паховых складках, вокруг пупка, ануса, на наружных поповых органах, в распространенных случаях захватывает также тыльную поверхность кистей и стоп.
Цвет кожи пораженных участков варьирует от желто-кофейного до черного Первоначально грубая кожа затем утолщается, образуя складки, часты папилло- и кондиломатозные разрастания грязновато-белого цвета. Иногда отмечается зуд. Клиническая картина развивается постепенно.
Приблизительно у половины больных слизистая оболочка полости рта, губы, поверхность половых губ поражаются сосочковыми разрастаниями. Грануляции, напоминающие красную или черную икру, распространяются до слизистой оболочки неба, щек, гортани, реже — на надгортанник. Волосяной покров в местах поражения отсутствует. Гистологически процесс характеризуется гиперакантозом, гиперпапилломатозом и гиперкератозом базальных клеток.
Чернеющий акантоз в 90% случаев наблюдается при абдоминальном раке (в 60% — при раке желудка), реже — при раке гениталий, молочной железы После удаления опухоли его проявления часто (но не всегда!) регрессируют, а при рецидиве появляются вновь.
Так как чернеющий акантоз многими авторами рассматривается как облигатный паранеопластический процесс, то должно стать безусловным правилом, что диагностика типичного заболевания у взрослого даже при отсутствии каких-либо иных жалоб диктует необходимость тщательного обследования с целью выявления висцерального рака, в первую очередь желудка. При отрицательных результатах обследования такие больные должны находиться под длительным диспансерным наблюдением онколога.
Ладонно-подошвенный гиперкератоз — наиболее часто наблюдается при раке молочной железы и гениталий, раке легкого, пищевода и желудка, На ладонях и подошвах появляются очаги чрезмерного шелушения. Кожа в этих местах красного цвета, пораженные участки отчетливо отграничены от неизмененных. После отшелушивания кожа истончена, сморщена, легко трескается, особенно в местах естественных складок.
Акрокератоз Базекса можно рассматривать как обпигатный паранеопластический синдром, развивающийся одновременно с клиническими симптомами злокачественной опухоли или предшествующий им за 1-2 года и в 100% случаев указывает на рак внутренних органов.
Клиническая картина этого синдрома характеризуется (часто симметричным) появлением в основном у мужчин на кончиках пальцев рук и ног, кончике носа, по краю ушных раковин псориазоподобных, пятнисточешуйчатых зудящит очагов. Акрокератоз Базекса наблюдается при раке гортани, глотки, легких, пищевода и миндалин.
Приобретенный ихтиоз — относительно редко встречающаяся форма паранеоплазий — характеризуется образованием на поверхности кожи четких ихтиозных пластинок с правильными и хорошо очерченными краями, основная масса которых симметрично рассыпана по телу. Чешуйки отделены друг от друга бороздами.
Размер их различен. Кожа чрезвычайно суха. Она похожа на рыбью чешую, вследствие чего заболевание и получило название (от греч. ichtys — рыба). Может беспокоить как местный, так и генерализованный зуд. Приобретенный ихтиоз наблюдается при раке легкого, молочной железы, наиболее часто — при лимфогранулематозе.
Фигурные эритемы и другие эриматозные дерматозы
В основе возникновения паранеопластических фигурных эритем лежат аутоиммунные изменения, их развитие чаще воего предшествует клиническим проявлениям злокачественного процесса и, как правило, плохо поддаются местному печению.
Круговидная, внезапно возникающая эритема Гаммеля (болезнь Гаммеля) чаще проявляется за несколько месяцев до появления признаков злокачественной опухоли, иногда кожные симптомы выявляются одновременно с опухолевыми. Клинически этот своеобразный дерматоз характеризуется быстро развивающимися высыпаниями с мелкопластинчатым шелушением по периферии.
В выраженных случаях высыпания образуют причудливые фигуры приниминающие кожу зебры или картину древесного узора. Отмечается постоянная тенденция расширения фигур к периферии. При этом рисунок кожи ежедневно меняется. Эритема может поражать все тело и сопровождаться сильным зудом. Эритема Гаммеля возникает наиболее часто при раке верхних дыхательных путей, молочной железы, гениталий, предстательной железы, чаще в возрасте 45-75 лет.
Центробежная кольцевидная эритема Дарье как паранеопластическое заболевание наблюдается обычно у больных после 50 лет. с одинаковой частотой у мужчин и женщин. Клинически она проявляется в виде красной сыпи покрывающей туловище, реже — шею и проксимальную часть верхних и нижних конечностей. Пятна имеют валикообразно возвышающийся ободок.
Центральная часть пятна уплощена, кожа над ней розовой или желто-розовой окраски, поверхность гладкая. Эритема Дарье обладает склонностью к периферическому росту, прогрессирует радиарно, что и дало ей название.
Узловая эритема — одна из форм полиэтиологических дерматозов. У больных в возрасте старше 50 лет, преимущественно у женщин, узловая эритема в ряде случаев является паранеопластическим синдромом при запущенных формах рака гениталий, молочной железы, желудочно-кишечного тракта, а также при лейкозах.
Клиническая картина узловой эритемы — болезненные, зудящие узлы имевшие тенденцию к расширению по периферии и слиянию отдельных узлов с образованием внутрикожных бляшек диаметром до 5-7 см. Паранеопластическая форма эритемы характеризуется ретимирующим течением процесса, без тенденции к полному излечению.
Постоянно происходит образование новых внутри-кожных инфильтратов. Регресс ранее образовавшихся часто бывает неполным, а спустя короткий срок не подвергшийся инвопюции инфильтрат вновь уплотняется, становится болезненным, кожа над ним краснеет, усиливается зуд.
Везикулезно-буллезные дерматозы
Везикулезно-буллезные высыпания паранеопластического характера наблюдаются у 1-2% онкологических больных, в основном у пожилых лиц. Развитие таких дерматозов порою на месяц или год предшествует клиническим симптомам опухоли, реже оба заболевания диагностируют одновременно.
Герпелиформный дерматит Дюринга считается именно той нозологической формой из группы везикулезно-буллезных дерматозов, которая наиболее часто протекает как паранеопластический процесс при всех локализациях и формах злокачественных опухолей, но, по-видимому, чаще при раке гениталий, яичка, легких, желудочно-кишечного тракта, хорионкарциноме.
Клиническая картина этого дерматоза характеризуется полиморфизмом высыпаний. Вначале появляется сильно зудящая пятнистая эритема. Вскоре на эритематозном фоне выступают сгруппированные герпитиформные пузырьки, которые располагаются субэпидермально. Предполагается, что возникникновение пузырьков связано с действием аутоантител, вырабатываемых опухолевым клоном и нарушающих прикрепление эпидермиса к базальной мембране.
Вслед за пузырьками на различных участках тела выступают уртикарные, эритематозные и папулезные элементы. Высыпания локализуются преимущественно на симметричных участках сгибатепьных поверхностей конечностей и туловище. Часто высыпания сопровождаются общими расстройствами; субфебрильной температурой, общей слабостью, нарушением сна и раздражительностью из-за сильного зуда.
Характерно обострение высыпаний под влиянием приема внутрь или смазывания кожи йодсодержащими препаратами (так называемая йодная проба), что имеет диагностическую ценность для распознавания герпетиформного дерматита.
Экзема как паранеопластическое заболевание встречается редко и в основном при раке молочной железы, гениталий, щитовидной железы и различных гемобластозах.
Чешуйчатый лишай — сведения о связи опухолевого процесса и псориаза единичны и очень разноречивы.
В то же время в клинике Мэйо среди больных, наблюдаемых по поводу псориаза, у 13,7% он сопровождался раком толстой и прямой кишки, желчного пузыря, легкого, предстательной железы и саркомой мягких тканей.
Кожный зуд
В то же время зуд кожи может быть не только первым симптомом рака, но и симптомом иноперабельной опухоли. Причиной данного паранеопластического явления служит повышение возбудимости полимодальных ноцирецепторов, происходящее под влиянием некоторых цитокинов выделяемых неопластиническими и иммунокомпетентными клетками.
По совремннным представлениям, большое значение имеет снижение уровня эндогенных опиатов, ингибирующих активность этих рецепторов в организме онкологического больного. В ряде случаев, когда опухоль или ее метастазы вызывают холестаз и холемию, причиной дефицита эндогенных опиатэргических влияний служит действие избытка желчных кислот.
Кожный зуд чаще появляется внезапно и бывает различной интенсивности. Это может быть зуд всего тела или определенных областей (локализованный зуд). Так, например, зуд носа может наблюдаться при опухолях мозжечка, зуд вульвы — при раке матки, зуд анальной области — при раке прямой кишки и предстательной железы, при раке внутренних органов бывает продолжительный зуд преимущественно нижних конечностей и открытых частей тела.
Особым симптомом системной карциномы является продолжающийся длительное время упорный зудголенеи, внутренней поверхности бедер, верхней половины туловища и разгибательных поверхностей верхних конечностей. Часто зуд бывает очень интенсивным и сопровождается длительно сохраняющимися расчесами.
Универсальный, а также очень интенсивный локальный зуд приводит к ряду общих расстройств. У больных нарушается сон, повышается раздражимость. Часто больные неадекватно реагируют на окружающее. Места расчесов легко инфицируются. Возникает воспалительная реакция, которая усугубляет состояние больного.
Назначаемые противозудные средства не дают эффекта, или временно снижают интенсивность зуда. Исчезает зуд только после удаления опухоли или эффективной противоопухолевой терапии. При рецидиве зуд возобновляется.
Паранеопластический кожный зуд наблюдается в основном у больных лимфогранулематозом, опухолями печени, поджелудочной железы и желчевыводящих путей, а также при опухолях гипофиза.
При раке легкого, желудка и предстательной железы описаны случаи возникновения генерализованного зуда за несколько лет до первых клинических симптомов опухоли. Об этом необходимо помнить, так как среди клиницистов распространено мнение, что кожный зуд наиболее часто встречается при лимфомах.
Коллагенозы
В настоящее время большинство исследователей считают, что в основе патогенеза коплагенозов лежит нарушение аутоиммунного гомеостаза обусловленное потерей толерантности иммунных к собственному аутоантигену.
Так, дерматомиозит, сопровождающий некоторые, прежде всего, лимфоидные опухоли, связывают с продукцией аутоантител к аминоацил-т-РНК и рибосомам, которые возникают при В-лимфомах в опухолевых клонах.
Не исключается, однако, возможность существования и обратной связи в системе злокачественная опухоль-коллагеноз. Возникший первоначально коллагеноз может вызвать дефект иммунологических механизмов, что снижает противоопухолевую защиту организма и тем самым способствует возникновению и развитию опухолевого процесса. В этих случаях может иметь значение и длительное лечение больных коллагенозами кортикостероидами, которые усиливают иммунодепрессивное состояние.
Дерматомиозит — одно из наиболее частых паранеопластических заболеваний группы коллагенозов (частота 10-30%). Известно также, что злокачественные опухоли у больных дерматомиозитом наблюдаются в 5-12 раз чаще, чем среди других лиц. Наиболее часто дерматомиозит возникает в возрасте 30-60 лет.
Женщины болеют в 1,5-2 раза чаще, чем мужчины. Особенно часто паранеопластический дерматомиозит выявляется при аденокарциноме, которая у мужчин чаще всего локализуется в желудке, а у женщин — в молочной железе. В основе клинической картины дерматомиозита лежит поражение кожи и мышц.
Заболевание начинается приблизительно у 50% больных с мышечной слабости (преимущественно в ногах), у 25% — с поражения кожи, у 15% — болей в суставах и мышцах, у 8% больных — с общих симптомов (лихорадка, общая слабость, боли в горле).
Наиболее часто при дерматомиозите поражается проксимальная группа мышц плечевого пояса и плеча, тазового пояса и бедра. Развивается мышечная слабость часто раньше, чем наступят четкие клинические симптомы заболевания. Больной испытывает затруднения при подъеме по лестнице, вставании из положения на корточках или из глубокого кресла, при попытке выпрямиться.
Ему трудно брать предмет с высокой полки, со шкафа или снять что-то с вешалки, трудно причесываться и т. д. Как признак поражения мышечной паренхимы наблюдается снижение силы в пораженных мышцах, что, наряду с ограничением в движениях, ведет к атрофии мышц. Нередко клинически и рентгенологически определяют кальциноз поперечнополосатых мышц, чаще у лиц молодого возраста.
Важную группу симптомов составляют кожные изменения, основные элементы которых — эритема и отек. Эритема мажет иметь различную окраску — от яркой, типа ожога, до пурпурно-лиловой. Эритема чаще всего локализуется на лице, передней поверхности шеи и разгибательной поверхности конечностей.
Отек придает коже восковидную окраску, порою, особенно в начале заболевания, напоминая отек Квинке. Отчетливые кожные изменения наблюдают у 60-80% больных. Приблизительно у 80% больных поражены слизистые оболочки. Наряду с эритемой встречаются и другие изменения кожи — гиперпигментация, телеангизиктазии, кровоизлияния, атрофия, воспалительные изменения.
Изменения органов дыхательного аппарата, желудочно-кишечного тракта, сердца и др, при дерматомиозите обусловлены системным поражением мышц, что ведет к дисфагии, дисфонии, недостаточной вентиляции легких, сердечным симптомам.
Диагноз дерматомиозита подтверждается данными морфологического исследования биоптата мышц, гистологическая картина при котором характеризуется воспалительными, дегенеративными изменениями и некрозами волокон мышечной паренхимы.
Развитие паранеопластического дерматомиозита приблизительно у 70% больных предшествует (в среднем за 6 мес) симптомам злокачественной опухоли и у 30% проявляется вслед за клинической картиной. Появление дерматомиозита у онкологического больного — прогностически неблагоприятный признак, так как дерматомиозит ускоряет течение основного заболевания и в ряде случаев сам по себе служит причиной смерти.
Удаление злокачественной опухоли нередко (в 10-15% случаев) приводит к регрессии паранеопластических проявлений и выздоровлению больных. Возобновление дерматомиозита обычно указывает на рецидив заболевания.
Красная волчанка — хроническое, подострое или острое заболевание из группы коллагенозов. Различают дискоидную (поражена кожа) и системную (висцеральную) формы красной волчанки. При висцеральной это уже тяжелое oбщее заболевание, при котором прогноз зависит от характера и выраженности изменений во внутренних органах (почки, сердце, легкие, центральная нервная система и т.д.).
Паранеопластическая красная волчанка чаще начинается остро или подостро с эритематозных пластинчатых высыпаний, покрывающих кожу лица, груди, коленей, бедер и околоногтевых областей протекает по типу характерной дискоидной формы. Нередко к этим симптомам присоединяются общие: высокая температура, общая слабость, боли в суставах, почечные симптомы.
Единичные наблюдения красной волчанки были описаны при раке молочной железы, желудка, легкого, мезотелиоме плевры, дисгерминоме яичника, семиноме, лимфогранулематозе, остром лейкозе, глиобпастоме.
Склеродермия относительно редко связана со злокачественными опухолями (у 1,7-2.5% больных), при этом паранеопластическая склеродермия чаще развивается при раке легкого <36-60%), желудочно-кишечного тракта(20%), молочной железы (15%); остальные формы рака приблизительно одинаково часто сочетаются с ограниченной или системной склеродермией.
Поражения придатков кожи и видимых слизистых оболочек
Приобретенный гипертрихоз пушковых волос (приобретенная пушковая волосатость). Заболевание встречается редко. Клиническая картина: внезапно, в короткий срок, иногда за одну ночь, все тело или отдельные его участки покрываются длинными пушковыми волосами; волосы вырастают на лице, придавая больному обезьяноподобный вид, на спине, груди, верхних и нижних конечностях.
Иногда у таких больных развивается также гирсутизм. Патогенез заболевания неясен, однако предполагается, что оно возникает вследствие гормонального дисбаланса. Приобретенная пушковая волосатость наблюдается при раке желчного пузыря, мочевого пузыря, легкого, толстого кишечника, с одинаковой частотой у мужчин и женщин.
Патогенез его неясен. Клиническая картина паранеопластического фолликулярного муциноза не отличается от идиопатической формы. На лице, волосистой части головы, туловище и конечностях возникают резко отграниченные красные, плоские слегка инфильтрированные, умеренно шелушащиеся бляшки; более или менее округпой формы, величиной до 4-5 см с поредевшими или совсем отсутствующими на них волосами.
Изменения на волосистых участках кожи напоминают гнездное выпадение волос, а на гладких — имеют значительное сходство с фолликулярным кератозом. При поглаживании очаги поражения производят впечатление терки. В области измененной кожи отмечаются различной степени воспалительные процессы. Наблюдается паранеопластический фолликулярный муциноз при злокачественных лимфомах.
Угляница К.Н., Луд Н.Г., Угляница Н.К.

- Как возникает рак молочной железы?
- Типы рака молочной железы
- Причины и факторы риска
- Симптомы рака молочной железы
- Самостоятельная диагностика рака груди
- Диагностика
- Стадии рака молочной железы
- Лечение рака молочной железы
- Прогноз при раке молочной железы
Как возникает рак молочной железы?
Рак груди развивается так же, как и любая другая злокачественная опухоль в организме. Одна или несколько клеток железистой ткани в результате произошедшей в них мутации начинают аномально быстро делиться. Из них образуется опухоль, способная прорастать в соседние ткани и создавать вторичные опухолевые очаги — метастазы.
Мутации, которые приводят к РМЖ, бывают наследственными и приобретенными .
Распространенными наследственными генетическими причинами рака молочной железы становятся мутации в генах BRCA1 и BRCA2. Носительницы мутации BRCA1 имеют риск заболеть раком молочной железы 55–65%, а носительницы BRCA2 — 45%. Такие генетические дефекты передаются по наследству от родителей детям, они становятся причиной рака молочной железы примерно в 15% случаев.
Намного чаще опухоль возникает из-за приобретенных мутаций: они возникают в клетках молочной железы и не передаются по наследству. Например, в 20% случаев увеличено количество копий гена, кодирующего HER2 — белок-рецептор, который находится на поверхности клеток и стимулирует их размножение.
Типы рака молочной железы
Злокачественные опухоли груди делятся на два типа: протоковые и железистые. Протоковый рак молочной железы встречается чаще. Он может быть внутриэпителиальным (in situ) и инвазивным. У внутриклеточного протокового рака молочной железы более благоприятный прогноз, он редко дает метастазы и излечивается в 98% случаев. Инвазивный же вариант опухоли склонен к бесконтрольному росту и генерализации процесса.
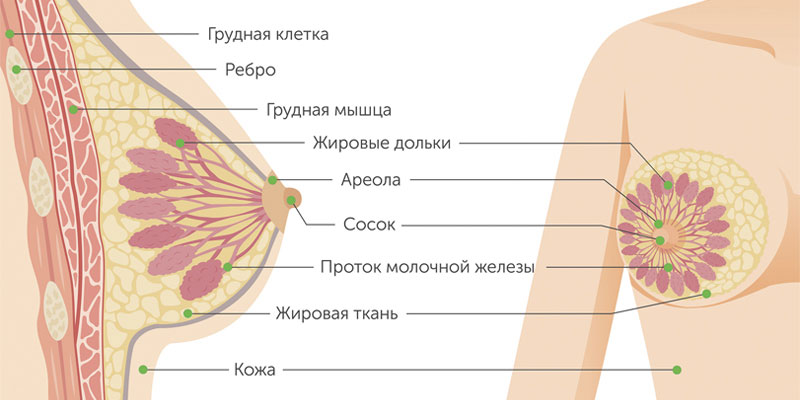
Железистый рак молочной железы может быть дольковым (инвазивная лобулярная карцинома) или произрастать из других клеток железистой ткани. Для долькового рака нередко характерен мультицентричный рост. Скорость увеличения в размерах и сроки метастазирования форм узлового рака груди зависят от степени дифференцировки опухоли.
Причины и факторы риска
К сожалению, полной информации о причинах возникновения рака молочной железы у ученых пока нет. Существует список факторов риска, влияющих на вероятность появления опухоли, однако у некоторых болезнь диагностируют при отсутствии этих факторов, другие же остаются здоровыми при наличии сразу многих из них. Тем не менее, ученые все же связывают развитие рака груди с определенными обстоятельствами, наиболее часто предваряющими его появление. К ним относятся:
- Возраст. Большинство случаев РМЖ приходятся на женщин в возрасте 55 лет и старше.
- Наследственность. Если РМЖ диагностирован у кого-то из близких родственников, риск повышается вдвое.
- Рак молочной железы в анамнезе.
- Повышенная плотность ткани молочной железы по результатам маммографии.
- Некоторые доброкачественные новообразования в молочной железе.
- Раннее начало менструаций — до 12 лет.
- Поздняя менопауза — после 55 лет.
- Отсутствие детей или поздние (после 35 лет) первые роды.
- Воздействие радиации, например, в ходе лучевой терапии, проводимой для лечения другого типа рака.
- Курение и злоупотребление алкоголем. Если женщина ежедневно потребляет 28–42 г этилового спирта, ее риски повышаются на 20%.
- Лишний вес и низкая физическая активность.
- Использование гормональных препаратов: оральные контрацептивы, заместительная гормональная терапия в постменопаузе.
- Травмы молочных желез.
- Сахарный диабет.
- Работа по графику с ночными сменами.
Симптомы рака молочной железы
На ранних стадиях рак молочной железы, как правило, никак клинически не проявляется. Чаще всего опухоль обнаруживается самими больными или выявляется случайно при проведении профилактических исследований.
Пациентки обычно жалуются на наличие пальпируемого образования, выделения из соска. Боль является редким симптомом рака грудной железы, однако болевой синдром может выйти на первый план на этапе генерализации процесса, в особенности при распространении метастазов в кости.
Довольно часто выявляются такие признаки рака груди, как появление асимметрии вследствие изменения размеров пораженной железы. Уменьшение, смещение кверху, деформация и сморщивание молочной железы может наблюдаться при скиррозной (фиброзной) форме опухоли. Напротив, увеличивается грудь на стороне поражения при быстром росте образования или из-за отека, который формируется по причине нарушенного оттока лимфы.
При распространении новообразования в подкожную клетчатку могут наблюдаться изменения кожи. При этом выявляются следующие симптомы рака молочной железы:
Иногда, при распространении опухоли на поверхность кожи могут наблюдаться такие признаки рака груди, как покраснение и изъязвление. Наличие этих симптомов говорит о запущенности процесса.
Изменения соска тоже могут определяться, но только на поздних стадиях. При этом имеют место такие симптомы рака грудной железы, как:
- Симптом Форга — на стороне поражения сосок находится выше, чем на здоровой стороне.
- Симптом Краузе — сосок утолщен, складки ареолы заметно выражены.
Такой признак рака молочной железы, как патологические выделения, является довольно редким, но в ряде случаев может быть единственным симптомом, который выявляется при осмотре. Часто выделения носят кровянистый характер, реже встречаются серозные и гнойные.
Также были выделены особые формы рака груди, которые проявляются типичной симптоматикой. К ним относятся:
- Отечно-инфильтративная форма, для которой характерно увеличение и отечность железы, мраморный цвет кожи, выраженная гиперемия.
- Маститоподобная. Данный вид рака груди проявляется уплотнением пораженной груди, повышением температуры тела.
- Рожистоподобная форма, при которой на коже выявляются очаги (иногда появляются изъязвления), которые внешне напоминают рожистое воспаление.
- Панцирная форма характеризуется наличием множественных узлов, за счет которых происходит сморщивание и деформация железы.
- Рак Педжета — поражает сосок и ареолу. При данной разновидности наблюдают утолщение соска, изменение кожи в виде покраснения и уплотнения, образование корок и чешуек.
Иногда люди, интересуясь по каким признакам можно распознать наличие опухоли молочной железы, по ошибке ищут симптомы рака грудины. Данное название является неверным, так как грудина является центральной плоской костью грудной клетки и даже при метастазировании злокачественного образования груди практически никогда не поражается.
Самостоятельная диагностика рака груди
Самостоятельно проверять грудь на наличие узелков или каких-либо других изменений стоит раз в месяц после менструации. Домашнюю диагностику удобнее всего проводить, принимая ванну или находясь под душем. О любых изменениях, которые удалось обнаружить, стоит как можно быстрее рассказать врачу.
Порядок проведения самообследования молочных желез:
- Разденьтесь выше пояса и встаньте перед зеркалом.
- Поднимите руки вверх и заведите их за голову. Внимательно осмотрите грудь. Повернитесь правым, левым боком.
- Ощупайте молочные железы в положении стоя сложенными указательным, средним и безымянным пальцем. Начинайте с верхней наружной части груди и двигайтесь по часовой стрелке.
- Сожмите сосок двумя пальцами. Проверьте, выделяется ли из него что-нибудь.
- Снова ощупайте молочные железы — теперь в положении лежа.
70% случаев рака молочной железы выявляются пациентами самостоятельно в результате самообследования груди.
Диагностика
Диагностика рака молочной железы начинается с беседы. На этом этапе для врача важно оценить жалобы женщины и выяснить, встречались ли случаи рака молочной железы в её семье, если да — насколько часто. Это помогает заподозрить наследственную форму рака, связанную с мутациями в генах BRCA1, BRCA2, NBS1, CHECK, TP53.
Далее врач осматривает, ощупывает молочные железы, проверяет, нет ли в них узлов и уплотнений, не увеличены ли лимфатические узлы в подмышечной, надключичной и подключичной областях.
После осмотра врач может направить женщину на маммографию — рентгенографию молочной железы. Показаниями к этому исследованию являются: уплотнения в молочной железе, изменения со стороны кожи, выделение крови из соска, а также любые другие симптомы, которые могут указывать на злокачественную опухоль. Также для диагностики рака молочной железы назначают ультразвуковое исследование. Маммография и УЗИ являются взаимодополняющими методами, каждый из них имеет свои преимущества:
Маммография
УЗИ молочных желез
Позволяет обнаружить патологические изменения за 1,5–2 года до появления симптомов.
При кровянистых выделениях из соска можно провести дуктографию — рентгенографию с контрастированием молочных протоков. Это помогает получить дополнительную полезную информацию.
Высокая чувствительность — точная диагностика до 90% случаев рака.
Возможность обнаружить микрокальцинаты до 0,5 мм.
Безопасность — нет воздействия на организм рентгеновскими лучами.
Хорошо подходит при высокой плотности ткани молочной железы, у молодых женщин (до 35–45 лет).
Позволяет отличать кисты (полости с жидкостью) от плотных опухолей.
Позволяет оценить состояние регионарных лимфатических узлов.
Хорошо подходит для контроля положения иглы во время биопсии.
Магнитно-резонансная томография — высокоинформативный метод диагностики злокачественных опухолей молочной железы. Ее применяют при лобулярном раке, когда неинформативны маммография и УЗИ, а также для оценки размеров и расположения опухоли, что помогает определиться с тактикой хирургического лечения. МРТ может применяться для скрининга у женщин-носительниц аномальных генов, связанных с повышенным риском рака молочной железы, при отягощенном семейном анамнезе.
О роли биопсии в диагностике рака молочной железы рассказывает врач Европейской клиники Портной С.М.:

В лаборатории проводят цитологическое и гистологическое исследование, то есть оценивают строение отдельных клеток и ткани. В настоящее время доступны молекулярно-генетические исследования: они помогают выявить мутации, за счет которых произошло злокачественное перерождение, и подобрать оптимальную противоопухолевую терапию.
Биопсия позволяет выяснить, является ли опухоль злокачественной, а также определить ее тип и стадию. Кроме того, исследование биопсийного материала дает ответ на вопрос, является ли опухоль гормонозависимой , что также влияет на схему лечения.
После того как рак диагностирован, важно определить его стадию и понять, насколько сильно он распространился в организме. Для этого применяют следующие исследования:

Стадии рака молочной железы
Стадирование при раке молочной железы опирается на общепринятую систему TNM. Буква T в этой аббревиатуре обозначает размер первичной опухоли:
Буквой N обозначают наличие метастазов в регионарных лимфатических узлах. N0 — очаги в лимфатических узлах отсутствуют. N1, N2 и N3 — поражение разного количества лимфатических узлов.
Буква M обозначает наличие отдаленных метастазов. Рядом с ней может быть указана одна из двух цифр: M0 — нет отдаленных метастазов, M1 — отдаленные метастазы имеются.
В зависимости от значений T, N и M, выделяют пять основных стадий рака молочной железы (внутри некоторых из них есть подстадии):
- Стадия 0: рак на месте.
- Стадия I: опухоль в молочной железе диаметром до 2 см.
- Стадия II: опухоль в молочной железе диаметром до 5 см и более, могут быть метастазы в подмышечных лимфоузлах на стороне поражения.
- Стадия III: опухоль в молочной железе до 5 см и более, может прорастать в грудную стенку или в кожу, имеются очаги в регионарных лимфатических узлах.
- Стадия IV: опухоль может быть любых размеров, не имеет значения, поражены ли регионарные лимфоузлы. Если обнаруживают отдаленные метастазы, всегда диагностируют рак четвертой стадии.
Лечение рака молочной железы
Стратегия лечения рака молочной железы должна подбираться индивидуально для каждой пациентки с учетом таких факторов, как тип опухоли, стадия, чувствительность новообразования к гормональной терапии. Берется во внимание и общее состояние больной. Если опухоль обнаружена на ранних стадиях и выбрана правильная тактика ведения пациентки, то шанс полностью вылечить рак груди является весьма высоким.
Выберите врача-онколога и запишитесь на приём:

Пластический хирург, онколог-маммолог, доктор медицинских наук
Читайте также:

