Экстрагонадные опухоли у мужчин
Первичные экстрагонадные герминогенные опухоли крайне редки, но развиваются в разных местах, включая забрюшинную область, переднее средостение, мозговую ткань в области турецкого седла и шишковидного тела, а также пояснично-крестцовую область.
Наиболее часто опухоли развиваются в переднем средостении (составляя 1% от всех опухолей средостения) и на задней брюшине. В отдельных случаях показана взаимосвязь между развитием этих опухолей и некоторыми врожденными аномалиями или аномалиями развития. Наиболее многочисленную группу составляют опухоли смешанного типа, однако чистые семиномы встречаются чаще, чем чистые тератомы или хориокарциномы.
Поскольку первичные тестикулярные опухоли могут быть небольшого размера и не пальпироваться, при диагностике следует иметь в виду возможность их внегонадного происхождения. Хорошо известно,что скрытые опухоли могут быть источником метастазов. Описаны случаи острого лейкоза, связанные с развитием герминогенной опухоли в средостении.
Тератомы и карциномы примерно в такой же степени чувствительны к облучению и химиопрепаратам, как и первичные опухоли яичка. При семиноме средостения эффективным оказывается хиругический метод с последующией лучевой терапией. Долговременная выживаемость больных составляет около 50%.
Однако при распространенном опухолевом процессе хорошие результаты дает химиотерапия, поскольку при этом уменьшается количество очагов опухоли и отпадает необходимость широкопольного облучения легких. Поэтому в подобных случаях предпочитают использовать химиотерапию, применяя те же схемы лечения, как при лечении первичных опухолей яичка.
В последних сообщениях приводятся хорошие результаты, полученные при лечении больных с первичными герминогенными опухолями средостения, отличными от семином. Опухоли обладают высокой чувствительностью к современным химиопрепаратам, включая цисплатин, винбластин, этопозид, блеомицин и актиномицин D.
Первичные опухоли мозга герминогенного происхождения лечатся по-другому. Большинство их развивается в области шишковидного тела или турецкого седла и представляют собой как тератомы, так и семиномы. Больные с такими опухолями иногда вылечиваются широкопольным облучением, включая облучение всей центральной нервной системы.
Пятилетняя выживаемость детей с радиочувствительными опухолями шишковидного тела составляет 50%. Обычно биопсия в этих случаях не проводилась, но предполагается, что опухоли представляют собой семиномы или редкие опухоли шишковидного тела. При тератомах шишковидного тела, когда тип опухоли был установлен (при анализе биоптатов или по определению уровня АФП и ХГЧ), облучение оказалось менее эффективным, хотя чувствительность опухоли к химиопрепаратам может быть очень высока.
Точку зрения о низкой частоте распространения экстрагонадных герминогенных опухолей может быть следует пересмотреть в свете последних данных. Вначале у некоторых больных предполагалась недифференцированная карцинома, но по клиническим признакам и по реакции на химиотерапию оказалось, что скорее всего у них внегонадная герминогенная опухоль.
В таких случаях необходимо измерить уровни сывороточного АФП и ХГЧ. Даже если этот анализ дает отрицательный результат, важно не пропустить эту потенциально курабельную опухоль и следует проверить ее чувствительность к химиотерапевтическим рецептурам на основе производных платины.
ГЕРМИНОГЕННЫ ОПУХОЛИ – достаточно редкое заболевание у детей, частота их в популяции 4-6 случаев на 1 млн детского населения. Герминогенные опухоли развиваются из предшественников половых клеток ( эмбриональных соматических клеток ). В зависимости от конкретной локализации к этой группе заболеваний относятся: герминогенные опухоли гонад ( яички и яичники ), а также внегонадные локализации ( крестцово- копчиковая область, переднее средостение, забрюшинная клетчатка, влагалище, почка. Крайне редко выявлена локализация в желудке, шее, орбите.
Подходы к лечению этих заболеваний несколько отличаются: при локализациях в гонадах - на первом этапе показано хирургическое лечение, при внегонадных локализациях – лечение начинают с химиотерапии.
Установлены два возрастных пика заболеваемости герминогенными опухолями у детей : до 3 лет ( крестцово – копчиковаые, яички, влагалище, орбита, шея, забрюшинная локализации ) и после 12 лет ( яичники, яички и средостение ).
Наиболее частые гистологические формы ГО:
- Опухоль желточного мешка ( опухоль эндодермального синуса )
- Эмбриональный рак
- Тератома ( зрелая и незрелая )
- Дисгерминоама/семинома/ герминома
- Герминогенные опухоли смешанного строения ( включают все вышеперечисленные формы, в состав которых может входить хориокарцинома и полиэмбинома – как самостоятельные формы встречаются крайне редко)
Большинство пациентов могут полностью выздороветь и полноценно вернуться к привычному
образу жизни. Исключение составляют ситуации, когда герминогенные опухоли локализованы в средостении, а так- же после проведения при ГО расширенной биопсии в неспециализированных учреждениях, длительного диагностического этапа и при выявлении множественных метастазов в печени и головном мозге.
Но даже в таких случаях, при невозможности полного излечения, пациентам можно значительно увеличить продолжительность жизни и облегчить симптомы заболевания.
Лечение герминогенных опухолей у детей – задача не одного специалиста. В зависимости от конкретной ситуации, требуется наличие в клиники квалифицированного хирурга , детского онколога, детского онкогинеколога, химиотерапевта, патоморфолога, анестезиолога, реаниматолога, кардиолога, невролога.
В НИИ Дои Г индивидуально подходят к лечению каждого пациента, план лечения составляется и обсуждается на консилиуме до госпитализации, привлекаются все необходимые специалисты .
Как и многие другие онкологические заболевания, герминогенные опухоли могут длительно протекать бессимптомно, а зачастую неверно диагностированы педиатрами и детскими хирургами. Поэтому большое значение имеет в таких случаях онкологическая настороженность в первую очередь родителей, а потом и врачей.
При локализации ГО в яичке: увеличение и уплотнение яичка на пораженной стороне, возможна болезненность мошонки, паховых областей. При метастатическом поражении забрюшинных лимфатических узлов - боли в поясничной области .
При локализации ГО в яичниках : чаще всего обмечаются боли в животе и увеличение размеров живота, возможны кровянистые выделения из половых путей.
При локализации ГО в крестцово - копчиковой области: запоры, нарушение мочеиспускания, наличие опухоли в области копчика, изменение сосудистого рисунка в области копчика. В далеко зашедших случаях – боли в нижних конечностях, нарушение походки.
При локализации ГО во влагалище – чаще всего появляются кровянистые выделения из половых путей, а учитывая, что возрастной пик заболеваемости при ГО влагалища до 2 лет, это должно насторожить родителей и педиатров.
При локализации ГО в средостении - чаще всего возникают жалобы на кашель и повышение Т, протекает как манифест длительно протекающего ОРВИ, о. пневмонии , о. бронхита. Однако данное заболевание может протекать бессимптомно и выявляется при рентгенологическом исследовании, при диспансеризации.
При появлении вышеперечисленных симптомов необходимо срочно обратиться к врачу и сдать ан. крови на опухолевые маркеры – альфафетопротеин и хорионический гонадотропин. При повышении уровня опухолевых маркеров необходимо обратиться в детскому онкологу в специализированное учреждение. В подобной ситуации показано проведение необходимого дообследования в короткие сроки и срочное начало необходимого лечения.
При постановке диагноза проводится диагностика :
1) Оценка локализации опухоли и её распространения, исключение наличия метастазов в другие органы.
УЗИ первичной опухоли, а так же органов брюшной полости, малого таза, регионарных лимфатических узлов для выявления распространенности опухолевого процесса. Далее в зависимости от локализации опухоли показано проведение компьютерной томографии с внутривенным контрастированием либо магнитно - резонансной томографии с внутривенным контрастированием. Для пациентов с ГО яичка, яичников, крестцово - копчиковой локализации, влагалища целесообразнее выполнять МРТ органов брюшной полости и малого таза. МРТ при крестцово- копчиковой области может выявить распространение опухоли в крестцовый канал. Пациентам с ГО средостения – компьютерною томографию с внутривенным усилением. Компьютерная томография легких необходимо выполнить всем пациентам, для исключения метастатического поражения легких.
В план обследования необходимо включить КТ головного мозга ( при уровне альфафетопротеина более 20 000 МЕ/мл и хорионического гонадотропина более 10 000 МЕ/мл ), а также при подозрении на метастатическое поражение костей – радиоизотопное исследований скелета с технецием.
В сложных диагностических ситуациях, при маркеронегативных опухолях показано проведение позитронно- эмиссеционной томографии ( ПЭТ )
2 ) Оценка прогноза заболевания, возможностей дальнейшего контроля эффективности
лечения.
Как уже было сказано выше, всем пациентам , без исключения, необходимо выполнить анализ крови на опухолевые маркеры : альфафетопротеин и хорионический гонадотропин ( норма до 5 МЕ/мл ) . Интерпретировать результаты проведенного анализа должен врач – детский онколог , хорошо разбирающийся в герминогенных опухолях детского возраста. У детей до 1 года, уровень альфафетопротеина может быть физиологически повышенным.
Маркеры не имеет смысла использовать для профилактического обследования здоровых людей.
Однако у пациентов с исходно повышенными маркерами их контролирование после лечения служит удобным и высокоэффективным методом контроля проведённого лечения, а также исключения рецидива заболевания
3) Пациентам с подозрением на герминогенную опухоль ( кроме опухоли, локализованной в яичке и яичнике ) с нормальным уровнем опухолевых маркеров необходимо проведение биопсии в опухоли с целью верификации диагноза в онкологическом центре.
4) Консультация детского онколога - гинеколога и генетика необходима при геримногенной опухоли у детей
5) Оценка общего состояния пациента, степени риска проведения хирургического либо химиотерапевтического лечения . Эти обследования назначаются индивидуально и обычно включают ЭКГ, ЭХОКГ, консультацию кардиолога и невролога
6) Молекулярно-генетическое исследование : хромосомные аномалии 12р
Распространенность поражения
Опухоль ограничена яичником (яичниками),перитонеальные смывы не содержат опухолевых клеток ( глиоматоз брюшины не увеличивает стадию опухолевого процесса ), опухолевые маркеры в норме после периода полураспада.
Микроскопически остаточная опухоль или позитивные лимфатические узлы (л/у) 2см, опухолевые поражения сальника, кишки, мочевого пузыря, перитонеальные смывы не содержат опухолевых клеток , опухолевые маркеры +/-
Распространенность поражения
Опухоль локализована в яичках, полностью удалена через разрез в паховой области, нет пораженных лимфатических узлов, опухолевые маркеры в норме после периода полураспада
Опухоль удалена разрезом на мошонке, микроскопически остаточная опухоль в мошонке или в семенном канатике, удаление семенного канатика (менее 5 см от проксимального края резекции), забрюшинные л/у 2см, отсутствует висцеральное или экстраабдоминальное распространение опухоли, опухолевые маркеры +/-
Распространенность поражения
Возможно радикальное удаление опухоли при любой локализации, удаление копчика вместе с опухолью крестцово-копчиковой локализации, отсутствие опухолевых клеток по границам иссечения опухоли
Микроскопически остаточная опухоль, л/узлы не поражены
Макроскопически остаточная опухоль или биопсия опухоли, поражение региональных л/у есть или нет

Согласно некоторым данным, у каждого третьего мужчины в течение жизни будет диагностирован рак. Ежегодно онкологические заболевания уносят несколько миллионов жизней во всем мире. Эксперты считают, что с каждым годом эти цифры будут только расти. При этом наиболее распространенные типы рака среди мужчин и женщин различаются. Десятка самых частых злокачественных опухолей у представителей мужского пола в России, по данным Московского научно-исследовательского онкологического института имени Герцена за 2017 год, выглядит следующим образом:
- На опухоли легкого, трахеи и бронхов приходится 17,5% всех случаев.
- Рак простаты — 14,5%.
- Злокачественные опухоли кожи, в том числе меланома — 11,9%.
- Рак желудка — 7,5%.
- Рак толстой кишки — 6,5%.
- Рак прямой и сигмовидной кишки — 5,3%.
- Злокачественные заболевания кроветворной и лимфоидной ткани — 5%.
- Рак почки — 4,8%.
- Рак мочевого пузыря — 4,7%.
- Рак поджелудочной железы — 3,2%.
- Признаки онкологии у мужчин
- Опухоли в груди у мужчин
- Когда следует обращаться к врачу?
Признаки онкологии у мужчин
Ниже мы поговорим о некоторых распространенных симптомах онкологии у мужчин. Все они неспецифичны, то есть могут встречаться (и чаще всего встречаются) при других заболеваниях. Если возникли такие признаки, нужно как можно быстрее обратиться к врачу и провериться — это помогает исключить или подтвердить диагноз рака, своевременно начать лечение.
Зачастую первыми признаками колоректального рака (в онкологии этим термином обозначают злокачественные опухоли толстой и прямой кишки) становятся нарушения стула. Поводом для визита к врачу должны стать следующие симптомы, если они сохраняются в течение нескольких дней:
К кишечным кровотечениям могут приводить злокачественные опухоли, полипы, дивертикулы и воспалительные заболевания кишечника, геморрой, проктит, анальные трещины. Существуют разные признаки кровотечения в желудочно-кишечном тракте, при возникновении любого из них нужно обратиться к врачу:
- Примеси, прожилки алой крови в стуле.
- Следы крови на нижнем, постельном белье, туалетной бумаге.
- Мелена — черный дегтеобразный стул с неприятным запахом. Такой цвет ему придает кровь, подвергшаяся воздействию желудочного и кишечного сока. Таким образом, мелена — это проявление кровотечений в пищеводе, желудке, верхних отделах кишечника.
Иногда крови в стуле настолько мало, что ее нельзя увидеть, явных признаков нет. Выявить ее помогают специальные анализы кала на скрытую кровь. Чаще всего проводят пробу Грегерсена.
При онкологических заболеваниях простаты и мочевого пузыря у мужчины возникают такие признаки заболевания, как:
- Частые мочеиспускания. Мужчина замечает, что ему приходится посещать туалет чаще, чем обычно.
- Приходится много раз вставать по ночам, чтобы помочиться.
- Неприятные ощущения во время мочеиспусканий: боли, жжение.
- Нестерпимые (императивные) позывы к мочеиспусканию. Мужчина испытывает сильное желание помочиться прямо сейчас, хотя его мочевой пузырь не наполнен.
- Затруднение мочеиспусканий, вялая струя мочи.
- На поздних стадиях злокачественная опухоль вызывает задержку мочи — невозможность помочиться.
Помимо онкологических патологий, к таким признакам могут приводить: доброкачественная гиперплазия (аденома) простаты, инфекции мочеиспускательного канала и мочевого пузыря, мочекаменная болезнь.

При раке мочевого пузыря проблемы с мочеиспусканием возникают достаточно рано. При раке простаты появление этих признаков зачастую говорит о том, что опухоль сильно выросла и распространилась в организме.
Примесь крови в моче зачастую является первым симптомом рака мочевого пузыря. При раке простаты этот признак появляется на поздних стадиях. Моча приобретает оранжевый, розовый, реже темно-красный цвет. Примесь крови может появиться в один день, а затем на несколько недель или месяцев моча снова приобретает обычный внешний вид. Но при раке этот признак всегда рано или поздно возвращается.
Другие возможные причины примеси крови в моче: инфекции, мочекаменная болезнь, некоторые заболевания почек.
Уплотнение, узел в яичке может быть первым признаком рака. Размеры злокачественных новообразований бывают разными — от горошины до очень больших, вызывающих сильное увеличение, асимметрию мошонки. Обычно опухоль безболезненная. Однако, примерно у 20% мужчин первым признаком может стать острая боль в мошонке.
Большинство опухолевидных образований в яичке — это не рак. Например, так могут проявляться инфекции. Но вы не узнаете точный диагноз, пока не проверитесь у врача-андролога.
Рак кожи легко спутать с другими заболеваниями. Обычно первые признаки выглядят так:
Со временем возникает изъязвление, опухоль кровоточит, покрывается корочками, струпьями.
Если говорить о меланоме — злокачественной опухоли из пигментных клеток, то в первую очередь должны настораживать родинки, которые асимметричны, имеют неровные, нечеткие края, неравномерную окраску, большие размеры (диаметр больше диаметра карандаша), быстро растут, меняют внешний вид. Меланома — редкая, но очень агрессивная и смертоносная опухоль. Нередко она возникает у молодых людей, особенно у любителей соляриев, пляжей, путешествий в жаркие страны.
Боль в животе и тошнота возникают при множестве самых разных заболеваний. Иногда это признаки рака кишечника или других органов брюшной полости. Если боли сохраняются долго, нужно посетить врача.
При злокачественных опухолях боли в животе нередко сопровождаются запорами, диареей, снижением аппетита, потерей веса, примесью крови в стуле, быстрым насыщением, ощущением тяжести, дискомфорта в животе. Даже если беспокоит полный набор перечисленных признаков, чаще всего это не рак. Но достоверно исключить онкологию поможет только обследование в клинике.
Хронический упорный кашель может свидетельствовать о первичном раке легких, либо о метастазах в легочной ткани, либо о раковом поражении плевры с развитием плеврита, либо (что чаще всего бывает) о других заболеваниях, не имеющих отношения к онкологии.

Нужно как можно скорее посетить доктора, если кашель сохраняется долго и становится все более сильным, частым, если он сочетается с такими признаками, как охриплость голоса, одышка, боли в грудной клетке, частые бронхиты и пневмонии, мокрота с кровью.
Около 40% пациентов, у которых были диагностированы разные виды рака, отмечают, что в последнее время они без видимой причины теряли вес. 80% пациентов с запущенными злокачественными опухолями теряют вес, вплоть до развития кахексии (истощения).
Причинами этого симптома в онкологии могут быть: нарушения в обмене веществ организма, снижение аппетита, затруднение жевания и глотания, страх перед приемом пищи из-за сильных болей, депрессия.
Если вы стали терять вес, несмотря на то, что не голодаете и не сидите на диетах, это не означает, что у вас обязательно будет диагностирован рак. Но этот признак расстройства однозначно повод для того, чтобы обратиться к врачам и проверить состояние своего организма.
Многие злокачественные опухоли на поздних стадиях метастазируют в кости. Вторичные очаги в костях встречаются намного чаще, чем первичные опухоли, и первый признак, которым они дают о себе знать — боль. Поначалу она возникает только во время физических нагрузок и сна, позже становится постоянной. Обезболивающие препараты, такие как ибупрофен или анальгин, не помогают улучшить состояние.
Со временем метастаз настолько сильно разрушает костную ткань, что происходят патологические переломы.
Опухоли в груди у мужчин
Симптомы рака молочной железы у мужчин те же, что и у женщин. Нередко первым проявлением становится узел в груди, который можно прощупать.
Когда следует обращаться к врачу?
Специфические признаки онкологии отсутствуют. Нет таких симптомов, обнаружив которые можно было бы точно сказать, что это рак. В большинстве случаев во время обследования оказывается, что жалобы больного вызваны не злокачественной опухолью, а другой патологией организма. Но в определенном проценте случаев будет диагностировано онкологическое заболевание.
Поэтому нужно внимательно относиться к своему здоровью. Конечно, это не означает, что каждый должен стать параноиком. Но при возникновении признаков патологий, которых не было раньше, если они долго не проходят, нужно посетить врача.
Существуют некоторые скрининговые тесты — они помогают выявить онкозаболевания на ранних стадиях, когда еще нет явных признаков. Именно в это время, пока рак еще не распространился в организме, с ним проще всего бороться:
- Периодические профилактические осмотры у уролога-андролога помогают своевременно выявить не только злокачественные опухоли, но и мочеполовые инфекции.
- Всем людям старше 50 лет рекомендуется регулярно проходить колоноскопию — эндоскопическое исследование толстой кишки.
- Мужчинам из групп повышенного риска стоит периодически выполнять гастроскопию.
- Если мужчина имеет большой стаж курильщика, нужно поговорить с врачом о целесообразности проведения компьютерной томографии грудной клетки.
- Периодические визиты к дерматологу и дерматоскопия помогут своевременно выявить патологические изменения на коже.
- Онкологию полости рта зачастую помогают выявлять регулярные осмотры у стоматолога.
Запишитесь на прием к врачу в Европейской клинике, он оценит ваши риски и порекомендует оптимальную программу скрининга.
Онкология в Израиле является одним из самых высокоразвитых направлений медицины. Врачи клиники Топ Ассута успешно справляются со всеми типами рака, включая и экстрагонадные гермиогенные опухоли. Новообразования этого типа развиваются, когда зародышевые клетки во время эбриогенеза мигрируют в другие части тела. Лечение экстрагонадных эмбриогенных опухолей в Израиле осуществляется с применением инновационных технологий, например таких, как гипертермическая внутрибрюшинная химиотерапия при локализации опухоли в забрюшинном пространстве, лучевая терапия с модулируемой интенсивностью при лечении внутричерепных опухолей, мультиагентная химиотерапия, таргетная терапия и другие методы.
Благодаря большому клиническому опыту онкологам клиники Топ Ассута удается добиться положительного результата при лечении как доброкачественных гермиогенных опухолей – тератом, так и злокачественных – семином, эмбриональных карцином, карциномы желтого мешка, хориокарцином и смешанно-клеточных опухолей. Лечение экстрагонадных гермиогенных опухолей в Израиле без операции возможно, если опухоль была диагностирована на ранней стадии и обладает низкой степенью агрессивности.
Методы лечения экстрагонадных гермиогенных опухолей в Израиле

Протоколы лечения гермиогенных опухолей могут значительно отличаться в зависимости от следующих факторов:
- Является ли опухоль семиномой или несеминомой
- Размер и локализация опухоли
- Уровень АПФ, бета-ХГЧ и ЛДГ в крови
- Распространилась ли опухоль на другие части тела
- Проводилось ли ранее лечение, и как пациент на него реагировал
- Диагноз поставлен впервые или болезнь рецидивировала
Поэтому терапевтический план в клинике Топ Ассута составляется исключительно в индивидуальном порядке. Общие методы лечения экстрагонадных гермиогенных опухолей в Израиле включают в себя следующие процедуры:
- Химиотерапия . Этот вид терапии может назначаться при крупных и метастазирующих опухолях. Кроме этого, он иногда применяется перед хирургическим вмешательством для того, чтобы облегчить удаление новообразования. В клинике Топ Ассута практикуется мультиагентная химиотерапия, подразумевающая лечение комбинацией сильнодействующих цитотоксических лекарств. Такой подход позволяет ускорить лечение и улучшить его результат.
- Радиотерапия . Лучевая терапия является стандартом для лечения внутричерепных гермиогенных опухолей. Коэффициент выживаемости после облучения составляет 70-100%. Однако, в связи с долгосрочной токсичностью, в последнее время врачи клиники Топ Ассута стараются применять щадящую низкодозную радиотерапию в сочетании с применением химиотерапевтических препаратов. Возможность применения лучевой терапии с модулируемой интенсивностью также помогает снизить выраженность нежелательных реакций при эффективном уничтожении раковых клеток.
- Таргетная терапия . Это новый вид лечения, цель которого заключается в блокировании определенных клеточных компонентов, которые необходимы для роста и распространения опухоли. Онкологи клиники Топ Ассута активно применяют современные таргетные препараты, позволяющие значительно улучшить прогноз пациента и повысить качество его жизни. Это уже доказавшее свою эффективность лечение экстрагонадных гермиогенных опухолей в Израиле, отзывы о котором исключительно положительные.
- Хирургическое вмешательство . Хирургия является основным и единственным эффективным методом лечения тератом. Он также используется для первичного или вторичного лечения несеменомных гермиогенных опухолей. В клинике Топ Ассута применяются инновационные хирургические подходы, позволяющие полностью удалить опухоль с минимальным повреждением окружающих тканей.
Диагностика экстрагонадных гермиогенных опухолей в Израиле
Некоторые типы гермиогенных опухолей могут быть чрезвычайно агрессивными, поэтому очень важно, чтобы диагностика была проведена в самые краткие сроки. В клинике Топ Ассута обследоваться и начать лечение можно всего за три дня.
После того, как в аэропорту вас встретит личный кейс-менеджер, вы отправитесь на консультацию к своему лечащему врачу. На первом приеме он проведет физический осмотр, задаст вопросы, касающиеся вашего здоровья, просмотрит результаты анализов (если они есть) и составит план последующей диагностики.
Диагностика экстрагонадных гермиогенных опухолей в Израиле может включать в себя следующие процедуры:
- Анализы крови на онкомаркеры, такие как сыворотка альфа-фетопротеина, бета-субъединица хорионического гонадотропина человека, лактатдегидрогеназа, плацентарная щелочная фосфатаза.
- Анализы крови на уровень эстрогена, тестостерона и вазопрессина
- Тесты функции печени
- Рентгенограмма грудной клетки
- УЗИ тестикул и органов малого таза, чтобы исключить первичную опухоль в семенниках или яичниках
- КТ, МРТ и ПЭТ+КТ грудной клетки, живота или таза для выявления и стадирования опухоли
- Цитогенетический анализ, чтобы исключить синдром Клайнфельтера
- Биопсия опухоли для последующего иммуногистохимического, гистохимического, молекулярного и электронно-микроскопического исследования
Отличительной особенностью клиники Топ Ассута является то, что постановка диагноза и составление терапевтического плана здесь осуществляется коллегиально с участием разнопрофильных специалистов. Благодаря такому подходу пациенту не нужно дополнительно запрашивать второе мнение, чтобы исключить возможность врачебной ошибки.
Лечение экстрагонадных гермиогенных опухолей в Израиле: цены
Итоговая сумма будет зависеть от ряда факторов, таких как тип и локализация опухоли, необходимость в хирургической операции и госпитализации, длительность химиотерапии и количество сеансов лучевой терапии и т. д. Однако в целом стоимость лечения в клинике Топ Ассута обойдется вам на 30-50% дешевле, чем в других зарубежных онкоцентрах с аналогичным уровнем облуживания.
Лечение экстрагонадных гермиогенных опухолей в Израиле, стоимость которого меньше средних цен, представленных на мировом медицинском рынке, становится все более привлекательным для пациентов из-за рубежа. Именно поэтому ежегодно в Израиль приезжают тысячи медицинских туристов, желающих поправить здоровье.
Герминогенные опухоли – группа неоплазий, развивающихся из первичных зародышевых клеток половых желез. Могут возникать как в яичках или яичниках, так и экстрагонадно. Проявления зависят от локализации. При поверхностно расположенных новообразованиях наблюдается видимая деформация, при узлах в яичнике отмечаются боли, дизурия и нарушения менструального цикла. При герминогенных опухолях средостения возникает одышка, при внутричерепных поражениях выявляются очаговые и общемозговые симптомы. Диагноз выставляется с учетом симптомов, данных рентгенографии, УЗИ, КТ, МРТ и других методик. Лечение – операция, химиотерапия, радиотерапия.
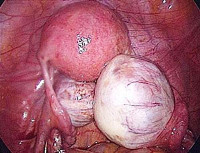
- Причины герминогенных опухолей
- Классификация герминогенных опухолей
- Симптомы герминогенных опухолей
- Диагностика и лечение герминогенных опухолей
- Цены на лечение
Общие сведения
Герминогенные опухоли – группа доброкачественных и злокачественных неоплазий, возникающих из первичных половых клеток, являющихся предшественниками яичек и яичников. Из-за миграции таких клеток в период эмбриогенеза герминогенные опухоли могут развиваться за пределами гонад: в средостении, крестцово-копчиковой области, головном мозге, забрюшинном пространстве и других анатомических зонах. Первичные экстрагонадные новообразования составляют 5% от общего количества герминогенных опухолей.
Соотношение между количеством экстра- и интрагонадных неоплазий меняется с возрастом. У детей младшего возраста преобладают поражения крестцово-копчиковой зоны, по мере взросления увеличивается частота новообразований в яичках и яичниках. Герминогенные опухоли всех локализаций составляют 3% от общего количества онкологических заболеваний у детей, герминогенные новообразования яичников – 2-3% от всех злокачественных неоплазий яичников у женщин, герминогенные поражения яичка – 95% от общего числа опухолей яичка у мужчин. Лечение проводят специалисты в сфере онкологии, гинекологии, урологии и других областей медицины.

Причины герминогенных опухолей
Герминогенные опухоли возникают из зародышевых половых клеток, которые на начальных стадиях эмбриогенеза образуются в желточном мешке, а затем мигрируют по организму зародыша к урогенитальному гребешку. В процессе миграции часть таких клеток может задерживаться в различных анатомических зонах, что в последующем обуславливает образование герминогенных опухолей внегонадной локализации. В норме герминогенные клетки превращаются в зрелые клетки яичек и яичников, однако, при определенных условиях такие клетки могут оставаться в своем зародышевом состоянии и под воздействием негативных внешних и внутренних факторов давать начало новообразованиям гонад.
Установлено, что герминогенные опухоли нередко диагностируются у пациентов с различными генетическими аномалиями, например, синдромом Клайнфельтера. Выявляется наследственная предрасположенность, которая может сочетаться либо не сочетаться с хромосомными нарушениями. Характерной особенностью герминогенных опухолей является изохромосома, возникающая в результате удвоения короткого плеча и потери длинного плеча 12-й хромосомой, однако, могут обнаруживаться и другие хромосомные аномалии. Отмечается частое сочетание герминогенных опухолей с другими онкологическими поражениями, в том числе – лейкозами, лимфомами и нейробластомами. Вероятность возникновения герминогенных неоплазий яичек увеличивается при крипторхизме.
Гистологический тип герминогенных опухолей зависит от возраста. У новорожденных чаще диагностируются доброкачественные тератомы, у детей младшего возраста выявляются неоплазии желточного мешка, у подростков обнаруживаются злокачественные тератомы и дисгерминомы, у взрослых – семиномы и т. д. Факторы, способствующие активизации роста и злокачественной трансформации зародышевых половых клеток, пока не выяснены. Предполагается, что толчком к развитию герминогенных опухолей у детей могут стать хронические заболевания матери или прием матерью определенных лекарственных препаратов.
Классификация герминогенных опухолей
Существует несколько классификаций герминогенных неоплазий, составленных с учетом морфологических характеристик новообразования, расположения и особенностей течения заболевания. Согласно классификации ВОЗ, выделяют следующие морфологические типы герминогенных опухолей:
- Герминома (дисгерминома, семинома)
- Эмбриональный рак
- Неоплазия желточного мешка
- Сперматоцитная семинома
- Хорионкарцинома
- Полиэмбриома
- Тератома, в том числе – зрелая, незрелая, с определенной направленностью дифференцировки тканей (карциноид, струма яичника), злокачественная.
- Смешанная герминогенная опухоль, представляющая собой сочетание нескольких гистологических вариантов неоплазии.
Источником гермином являются первичные половые клетки, источником остальных неоплазий – элементы окружения таких клеток.
С учетом локализации различают гонадные и экстрагонадные герминогенные опухоли. Экстрагонадные неоплазии подразделяют на экстракраниальные и интракраниальные. Кроме того, выделяют злокачественные и доброкачественные герминогенные неоплазии, а также первичные и рецидивные новообразования.
Симптомы герминогенных опухолей
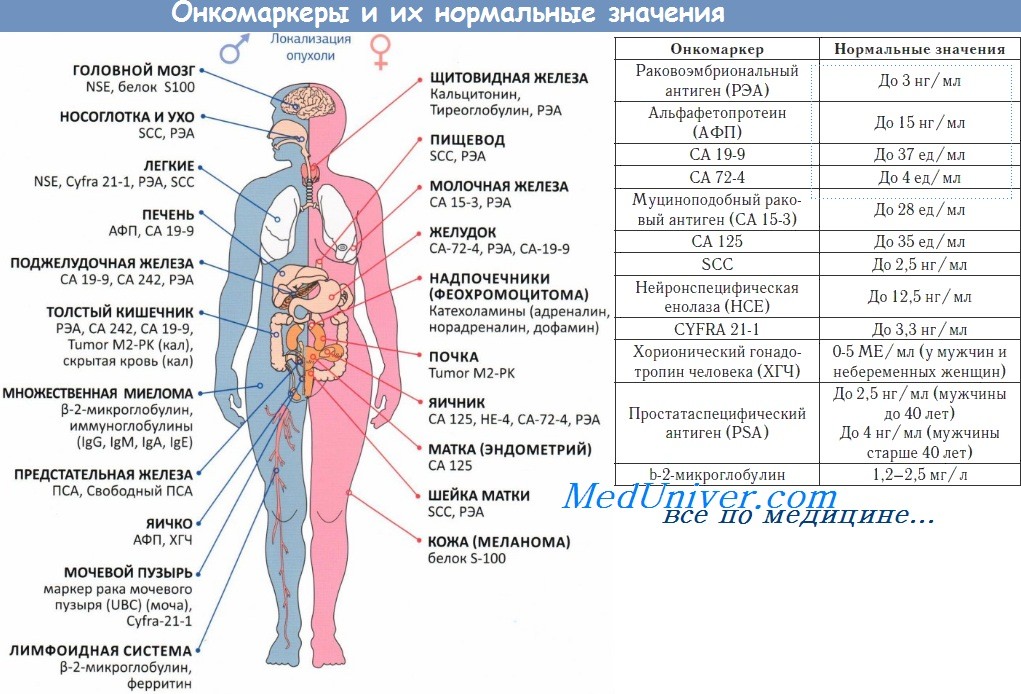
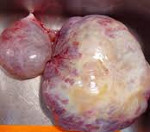
Особенности течения заболевания определяются локализацией, размером и степенью злокачественности неоплазии. Типичными симптомами герминогенных опухолей яичника являются боли в животе различной интенсивности в сочетании с нарушениями менструального цикла. У детей последний признак отсутствует, что обуславливает отсутствие настороженности в отношении поражения внутренних половых органов на начальных стадиях заболевания. При прогрессировании герминогенных опухолей к перечисленным симптомам присоединяются увеличение живота и нарушения мочеиспускания. При пальпации на начальных стадиях определяется округлый, умеренно подвижный узел с четкими контурами. В последующем узел увеличивается в размере, возникают увеличение и деформация живота. На поздних стадиях выявляется асцит и нарушения функций различных органов, обусловленные отдаленным метастазированием.
Герминогенные опухоли яичка проявляются увеличением соответствующей половины мошонки, чувством тяжести и распирания. Болезненность или повышенную чувствительность пораженной области отмечают около 25% пациентов. При пальпации определятся опухолевидное образование или равномерное увеличение яичка. У 5-10% больных герминогенными опухолями выявляется гидроцеле, у 10-14% - гинекомастия. При лимфогенном и отдаленном метастазировании возможны увеличение паховых лимфоузлов, неврологические расстройства, боли в костях, в спине и в животе.
Герминогенные опухоли средостения, как правило, локализуются за грудиной. Для доброкачественных новообразований (тератом) характерен медленный рост, для злокачественных (тератобластом и других неоплазий) – агрессивное распространение и быстрое прорастание близлежащих органов. Наиболее частыми проявлениями герминогенной опухоли являются одышка, кашель и боли в груди. При сдавлении верхней полой вены возникают шум в голове, головная боль, шум в ушах, расстройства сознания, сонливость и нарушения зрения. Возможны судороги. При злокачественных герминогенных опухолях наблюдаются гипертермия, лихорадка, снижение веса и нарушения функций различных органов, обусловленные прорастанием либо отдаленным метастазированием.
Забрюшинные герминогенные опухоли длительное время протекают бессимптомно. Могут проявляться диспепсией, болями в животе, дизурией, одышкой, отеками и варикозным расширением вен нижних конечностей. При злокачественных поражениях на поздних стадиях выявляются симптомы раковой интоксикации. Герминогенные опухоли крестцово-копчиковой зоны обычно диагностируются у детей раннего возраста и протекают доброкачественно. При крупных неоплазиях наблюдаются боли и слабость в нижних конечностях, нарушения дефекации и дизурия. Возможны кровотечения и некроз. Внутричерепные герминогенные опухоли чаще локализуются в зоне эпифиза, иногда – в области гипоталамуса либо гипофиза. Проявляются головной болью, тошнотой, рвотой и расстройствами движений глазных яблок.
Диагностика и лечение герминогенных опухолей
Диагноз устанавливается с учетом жалоб, результатов физикального обследования и данных дополнительных исследований. В зависимости от локализации неоплазии может потребоваться ректальный осмотр либо вагинальное исследование. Пациентам назначают УЗИ, КТ и МРТ пораженной области. Оценивают содержание альфа-фетопротеина в сыворотке крови. При злокачественных герминогенных опухолях для исключения лимфогенных и отдаленных метастазов проводят рентгенографию грудной клетки, УЗИ и МРТ органов брюшной полости, УЗИ лимфоузлов, сцинтиграфию костей скелета и другие диагностические процедуры. Тип неоплазии определяют с учетом данных гистологического исследования.
Доброкачественные герминогенные опухоли иссекают, при злокачественных новообразованиях назначают комбинированное лечение, включающее в себя операцию (при резектабельных неоплазиях), химиотерапию и радиотерапию. При наличии одиночных метастазов в легких и печени возможно их оперативное удаление. При низкой эффективности терапии агрессивных семином в некоторых случаях осуществляют высокодозную радиотерапию с последующей трансплантацией костного мозга, однако эффективность этого метода при герминогенных опухолях пока трудно оценить из-за недостаточного количества наблюдений.
Прогноз при доброкачественных неоплазиях обычно благоприятный. Злокачественные герминогенные опухоли ранее рассматривались как прогностически неблагоприятные, однако использование комбинированной терапии позволило повысить пятилетнюю выживаемость при данной патологии до 60-90%. На выживаемость влияют вид и распространенность герминогенной опухоли, радикальность хирургического вмешательства, наличие или отсутствие метастазов.
Читайте также:

