Доброкачественные опухоли кожи папиллома
Новообразования на кожном покрове у человека могут обладать различной структурой, но всех будет объединять одинаковый механизм их развития, то есть бесконтрольное размножение клеток, которые не достигли зрелости, в результате чего не способны выполнять полноценно прямые функции. В данной статье мы более подробно ознакомимся с различными видами доброкачественной опухоли на коже.
Отличительные особенности
Новообразования на кожном покрове принято называть опухолями или неоплазиями. Доброкачественные опухоли на коже имеют некоторые отличительные критерии, благодаря которым специалист может дифференцировать данные новообразования от злокачественной формы. К таковым критериям следует отнести:
- Медленный рост.
- Новообразование не прорастает на близлежащие ткани.
- Клеточные элементы не способны распространяться за пределы новообразования.
- Размер опухоли увеличивается равномерно.
- Доброкачественные опухоли на коже представляют собой атипичные структуры, которые не имеют тенденции к метастазированию.
- По мере роста доброкачественные новообразования отодвигают соседние ткани, давя на них, в результате чего появляется капсула.
Важно отметить, что доброкачественные опухоли на коже не являются опасными для человека, но стоит отметить, что при воздействии некоторых факторов образования могут перерасти в раковые. Чаще всего на практике отмечаются следующие неопластические доброкачественные опухоли:
- Фиброма.
- Гемангиома.
- Родимое пятно.
- Лимфангиома.
- Липома.
- Атерома.
- Папиллома.
- Нейрофиброма.
Как правило, показанием к удалению является неудачная локализация, например, на голове, лице, на месте постоянного трения с одеждой. Кроме того, большой размер, а также нарушения работы других органов, которые провоцируют новообразование, также являются показаниями к удалению. Такие доброкачественные новообразования на коже хорошо поддаются терапии как хирургической, так и аппаратной. Лишь иногда опухоли могут рецидивировать.
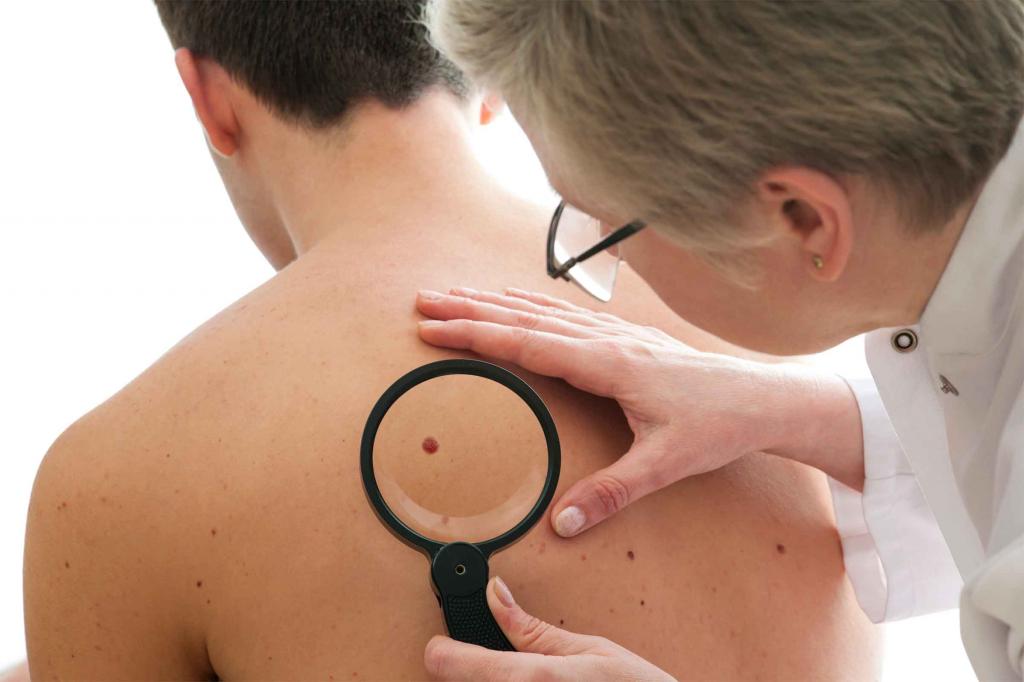
Классификация доброкачественных новообразований на коже
Новообразования доброкачественного характера можно разделить на следующие виды:
- Приобретенные.
- Врожденные.
Приобретенные представляют собой новообразования, возникающие на кожном покрове по причине таких патологий, как папилломавирус, ослабленная иммунная система, нарушение метаболизма. При папилломавирусе образуются папилломы и остроконечные кондиломы. Если у человека ослабленная иммунная система, то могут появиться бородавки на ладонях и подошвах. При нарушении метаболизма образуются мягкие и твердые фибромы, например, кератомы, ксантомы, невусы.
К врожденным неоплазиям следует отнести родимые пятна, невусы, площадь которых составляет больше 2 см, а также родинки.
Места локализации
Весьма часто такие новообразования располагаются в области паха, шеи, лица, груди, волосистой части головы, а также в подмышечной зоне. Встречаются случаи, когда располагаются родинки в нетипичных местах, например, в носу, на веке, в ушной раковине. В таких ситуациях люди хотят избавиться от новообразований, так как они доставляют эстетический дискомфорт.
Причины появления
Точных причин появления новообразований на кожном покрове не установлено. Однако специалисты имеют несколько теорий по этому поводу. Провоцирующие факторы заключаются в следующем:
- Отягощенная наследственность.
- Индивидуальные особенности организма человека.
- Воздействие ультрафиолетового, рентгеновского и радиационного излучения.
- Наличие вирусной инфекции.
- Длительная травматизация кожи.
- Хроническое воздействие на кожный покров химических канцерогенов.
- Укусы насекомых.
- Метастазы при наличии онкологического процесса в организме пациента.
- Нарушение трофики кожи, по причине чего образуются хронические язвы.
- Ослабленный иммунитет.

Симптомы и виды гемангиомы
Довольно часто можно увидеть на коже у взрослых гемангиому. Это опухоль, в основе которой находится сосудистое образование. Гемангиома может подразделяться на несколько видов, они будут зависеть от того, какие конкретно сосуды вовлечены в процесс. Рассмотрим, какие бывают виды гемангиомы на коже у взрослых и детей:
- Кавернозная. Располагается такая гемангиома глубоко в кожном покрове, представляет собой подкожный ограниченный узел, покрытый покровом синюшного цвета. Как правило, диагностируется такая гемангиома сразу после рождения ребенка, а локализуется она на голове или на шее.
- Простая капиллярная. Обнаруживается такое новообразование на поверхности кожного покрова. Данная гемангиома отличается весьма большими размерами по своей площади. Цвет может быть от красноватого до темно-синего. Растет новообразование по периферии.
- Комбинированная. Такая гемангиома является сочетанием кавернозной и простой форм данной опухоли.
- Смешанная. В данном случае в процесс вовлечены и сосуды, и близлежащие ткани. Как правило, принимают участие соединительные ткани.
Если гемангиома располагается на веке или на лице, то для удаления применяется лучевая терапия. В остальных ситуациях назначается склеротерапия, криотерапия, а также гормонотерапия. Метод оперативного вмешательства применяется только в том случае, если гемангиома располагается слишком глубоко.
Фиброма
Итак, продолжаем рассматривать виды доброкачественных опухолей на коже. В обязательном порядке следует упомянуть фиброму, которая представляет собой новообразование, формирующееся из соединительных тканей. Весьма часто фиброма диагностируется у людей молодого возраста. Преимущественно встречается такая неоплазия среди представительниц прекрасного пола.
Характерны для этой неоплазии небольшие размеры. Максимум фибромы достигают в диаметре 3 см. Представляет собой новообразование сферический узелок, глубоко посаженный в кожный покров, который слегка возвышается над поверхностью. Фиброма может быть различного оттенка, начиная от серого и заканчивая черным. Как правило, поверхность гладкая, иногда можно наблюдать бородавчатые образования. Фиброма растет медленно.
Важно отметить, что, несмотря на то, что фиброма является доброкачественной опухолью, при благоприятных условиях имеется риск перерождения в раковую форму. Чтобы удалить фиброму, применяется лазерный, оперативный, а также радиохирургический метод. Кроме того, специалисты могут назначить для удаления электрокоагуляцию.
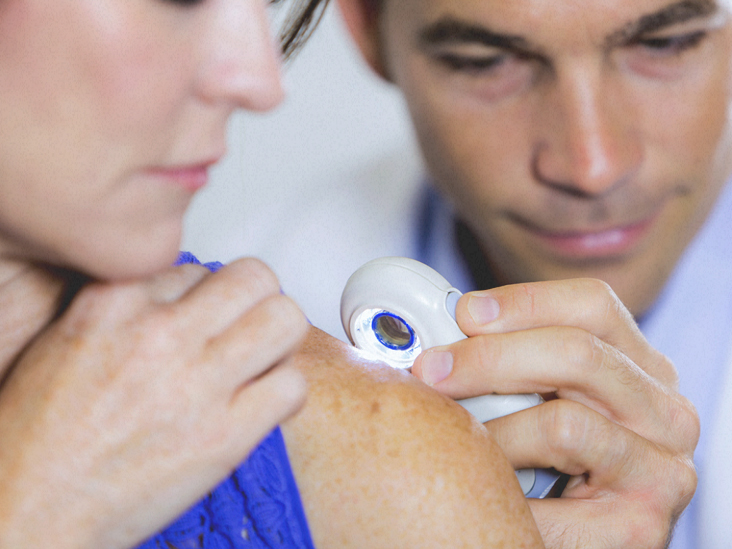
Невусы и родинки
Продолжаем изучать названия доброкачественных опухолей кожи. Часто на теле можно увидеть родинки и невусы. Такие новообразования могут быть как врожденными, так и приобретенными.
Код в МКБ-10 невуса - D22. Он представляет собой скопление клеток, имеющих слишком большое количество меланина. Для таких новообразований характерны различные формы, оттенки, а также текстура. Удаляются данные новообразования чаще всего по причине возможного перерождения в рак, а также по причине локализации в неудобных местах. Код по таблице МКБ-10 невуса может немного отличаться в зависимости от конкретного типа. Как правило, располагается где-то на лице или в месте трения с одеждой, лучше всего его удалить. В настоящее время для иссечения применяются самые различные методы.
Липома
А что же можно сказать о липоме, причинах возникновения и лечении этого новообразования? Такое новообразование формируется на основе жировой прослойки, по причине чего его часто называют жировиком. Локализуются липомы в толще соединительных тканей под кожным покровом. Часто опухоль проникает глубоко в нижележащие ткани, прорастая между сосудами и мышцами и достигая костей. Чаще всего локализуется липома в областях с тонкой жировой прослойкой, например, на бедрах, плечах, лопатке, голове.
Представляет собой липома подвижное и мягкое новообразование, которое при пальпации будет болезненным. Отличается эта опухоль медленным ростом. Липома является неопасной для здоровья, но иногда она может перерасти в рак.
Появиться липома может по причине нарушения жирового обмена, генетической предрасположенности, из-за недостаточного уровня личной гигиены, при нарушении механизма обратного регулирования жирового обмена.
Что еще можно сказать о причинах возникновения и лечении липомы? Обязательное удаление назначается в случае интенсивного роста данного новообразования, а также сдавливания окружающих тканей или органов. Следует обратить внимание на то, что специалисты советуют удалять липому в том случае, если она начала расти, при этом достигла пока небольших размеров. Благодаря этому можно будет избежать большого шрама. Для удаления липомы небольшого размера применяется пункционно-аспирационный, лазерный, радиоволновой метод терапии.
Лимфангиома
Данные опухоли формируются на основе лимфатических сосудов. В большинстве случаев лимфангиома отличается врожденным характером, так как она формируется в неудобном периоде. Обнаруживают данное новообразование у детей, возраст которых составляет менее 3 лет. Внешне лимфангиома представляет собой полость с тончайшими стенками. Размеры новообразования составляют от 1 до 5 мм в диаметре. Неоплазия растет довольно медленно, однако могут встречаться случаи скачкообразного роста, когда лимфангиома весьма быстро увеличивается в размере. В таких ситуациях показано оперативное удаление.
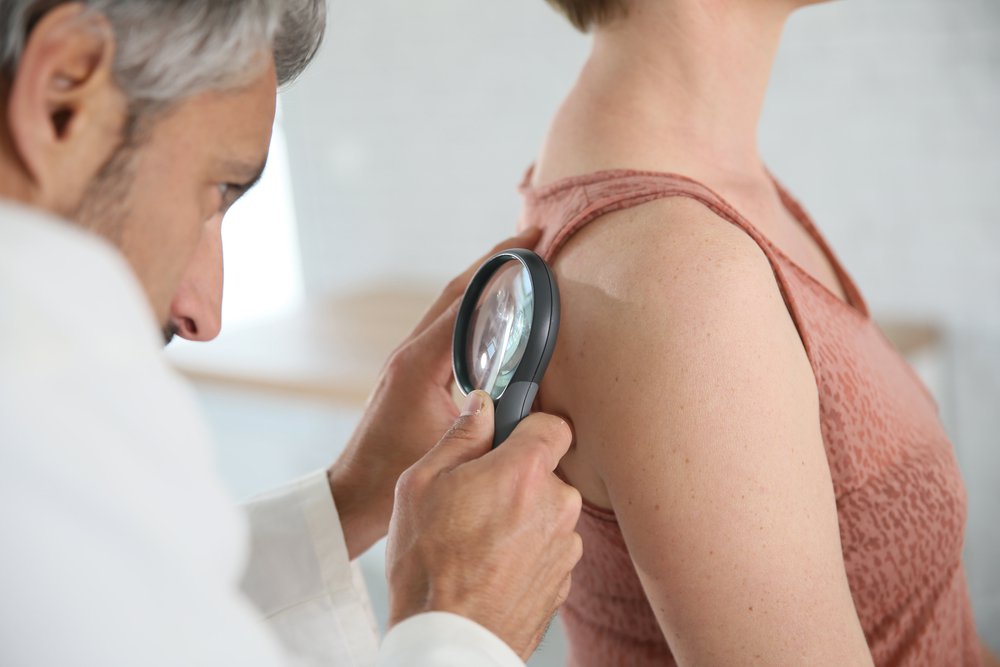
Хирургическая методика терапии доброкачественного новообразования применяется в случае лимфангиом, которые располагаются около трахеи, гортани, а также других жизненно важных органов.
Бородавки и папилломы
Бородавки и папилломы на теле, причины появления которых могут заключаться во многом, представляют собой новообразования в форме узелка или плоского сосочка. На практике можно встретить наросты различных размеров, оттенков и форм. Главная причина появления на теле папилломы и бородавки заключается в вирусе папилломы, который обладает множеством различных штаммов. Данный вирус активизируется в организме человека по причине стресса, пониженного иммунитета, а также расстройства вегетативного характера.
Имеются определенные виды бородавок, способных трансформироваться в онкологическую форму. Однако основная часть этих новообразований является все-таки безопасной. Для терапии применяют иммуномодулирующие и противовирусные средства. Чтобы удалить бородавку или папиллому, можно использовать любой метод, начиная от кислот и заканчивая хирургическим вмешательством.
Атерома
По классификации в таблице МКБ-10 атерома имеет код от L60 до L75, представляет собой кисту из сальной железы, которая возникает по причине закупорки. Чаще всего атерома локализуется в области паха, на голове, шее, спине. Таким образом, можно сделать вывод, что новообразования располагаются в зонах, где преобладает высокая концентрация сальных желез.
Код в международной таблице МКБ-10 у атеромы будет зависеть от конкретного вида. Но как ее определить внешне? Атерома обладает четкими контурами, весьма плотная, при пальпации эластичная, не приносит пациенту никакого дискомфорта. Если будет присоединена инфекция, то может возникнуть нагноение опухоли. В данном случае атерома приобретает красный оттенок, образуется отечность, болезненность. В состоянии воспаления атерома способна прорваться самостоятельно, а из нее выйдет гнойно-сальное содержимое.
Несмотря на то что атеромы представляют собой доброкачественные новообразования, они способны переродиться в злокачественную форму. Именно поэтому необходимо удалять такие новообразования на теле. Осуществляется это только методом оперативного вмешательства.
Нейрофиброма
Данная неоплазия растет из клеток, которые создают нервные оболочки. Нейрофиброма локализуется в подкожной клетчатке, а также на коже. Внешне представляет собой бугорок, который отличается плотной консистенцией. В диаметре нейрофибромы составляют около 3 см. Неоплазия покрывается эпидермисом, который сильно депигментирован или пигментирован. Такая опухоль может обладать множественным характером. Подобное состояние принято называть нейрофиброматозом. Является он результатом генетического сбоя, а передаваться может по наследству.
Одиночные нейрофибромы довольно редко перерождаются в раковую форму, но при этом могут доставлять пациенту множество проблем. Дело в том, что такие новообразования могут спровоцировать разные функциональные нарушения, постоянные боли. Лечится нейрофиброма медикаментозным путем. Удаление нейрофибромы осуществляется при помощи лучевой терапии, а также оперативного вмешательства.
Диагностика
Большое значение при ранней диагностике будет отдаваться регулярным обследованиям, а также самоанализу. Специалист при внешнем осмотре может точно диагностировать то или иное патологическое состояние, а также новообразование на кожном покрове. После этого пациент направляется на дальнейшее обследование.
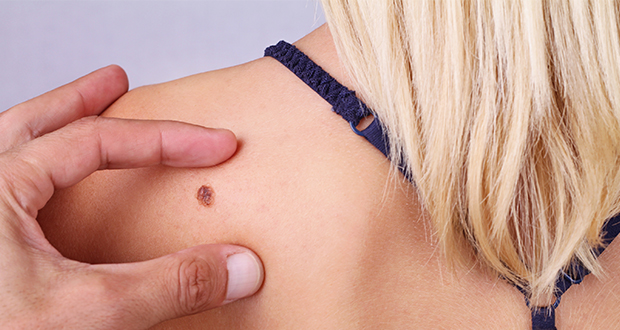
Если вы будете внимательно относиться к собственному здоровью, то сможете вовремя замечать изменения в своих родинках, родимых пятнах, а также пигментации. Например, если вы у себя заметили новые родинки на теле, причину появления должен установить врач. В некоторых случаях это является тревожным сигналом.
Если вы заметили кожные изменения, которые наблюдаются без каких-либо причин, то в обязательном порядке необходимо пройти обследование у онкодерматолога или дерматолога, где на основании внешнего осмотра, онкологического обследования, а также обследования общего состояния организма пациента будет исключена или подтверждена опухолевидная природа новообразования.
Лечение и профилактика
Какой-либо специфической профилактики новообразований на теле не существует. К профилактическим мерам следует отнести удаление бородавок и родинок на первоначальном этапе их развития, особенно если вы наблюдаете у себя большое количество их на теле. Лица, которые имеют генетическую предрасположенность к онкологическим заболеваниям, должны более внимательно относиться к лечению доброкачественной опухоли кожи, а также к профилактике. Для этого следует избегать инсоляции, наиболее тщательно подходить к выбору рабочего места, а также избегать контакта с канцерогенными веществами. Специалисты также рекомендуют исключить из своего рациона те продукты, которые могут спровоцировать перерождение новообразования в злокачественную форму.
Лечение доброкачественной опухоли кожи на лице или других частях тела будет заключаться в удалении пораженного участка. Наименьшими рецидивами обладает удаление при помощи лазера, так как в данном случае наблюдается прижигание раневой поверхности, не допускается дальнейшее диссеминирование клеток опухоли. Также для данных целей может использоваться криодеструкция и электрокоагуляция. Специалист может назначить радиоволновой метод удаления в зависимости от того или иного типа новообразования на коже.
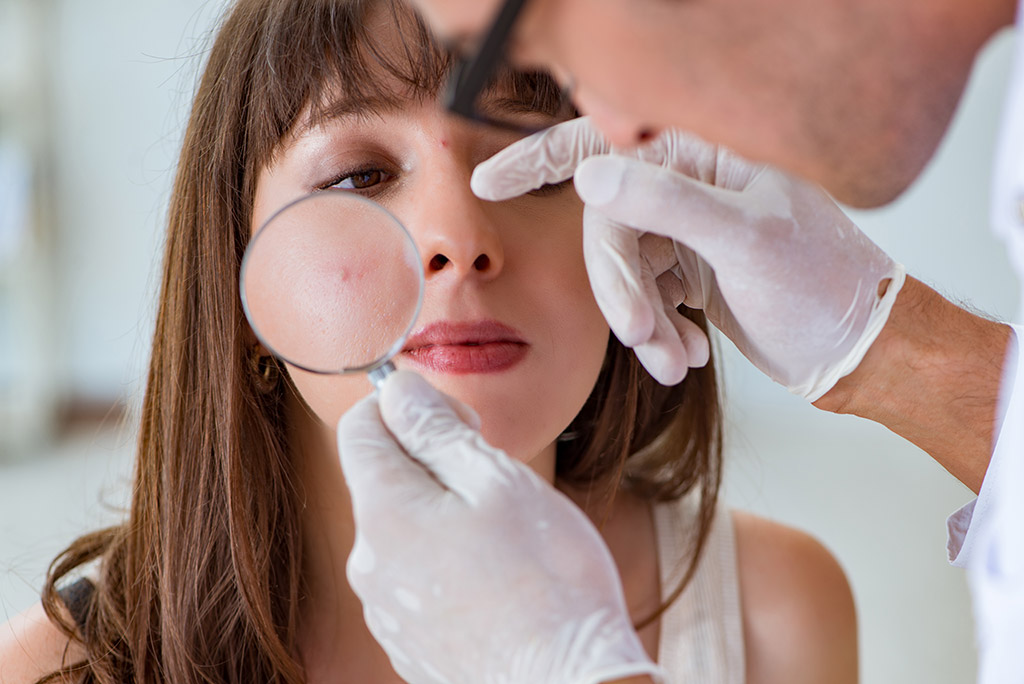
Когда существует опасность?
Итак, выше мы рассмотрели названия доброкачественных опухолей на коже, а также методы лечения данных новообразований. Но когда подобное новообразование может перерасти в злокачественную форму? Прежде всего, следует отметить, что это будет характерно далеко не для всех опухолей. Определить конкретно, какая родинка на вашем теле является потенциально опасной, сможет только опытный специалист. Если вы заметили у себя, как увеличивается родимое пятно, обязательно обратитесь за помощью в медицинское учреждение.
Доказано, что наиболее опасными являются невусы, представляющие собой родимые пятна и родинки, которые имеют выпуклую форму, а они располагаются на коже с рождения. В таких ситуациях необходимо своевременно поставить диагноз. Прежде всего, специалисты советуют удалять со своего тела кератомы. По причине сильного дискомфорта удаляются кондиломы, папилломы, бородавки, ксантомы.
Когда надо удалять?
Имеются такие случаи, когда новообразование на кожном покрове необходимо удалять независимо от разновидности. Например, если на маленьком участке кожного покрова располагается около 20 родинок, то имеется риск развития меланомы, то есть злокачественной формы.
Если неоплазии располагаются на шее, руках, лице, то их лучше всего удалить, так как опухоли подвергаются воздействию ультрафиолета, что увеличивает риск перерождения в злокачественную форму.
Если кто-то ранее в семье страдал от рака кожи, то имеет место наследственный фактор. В таком случае необходимо также обратиться за консультацией к специалисту, который назначит удаление новообразований.

Если неоплазия часто подвергается травмированию, то лучше всего удалить ее.
Никогда не откладывайте визит к врачу, если новообразование на кожном покрове начало увеличиваться, с поверхности начали выпадать волоски, изменился оттенок, изменилась консистенция, появилась кровоточивость, уменьшился размер, изменилась форма, контур стал размытым, появились воспаление и зуд, а на поверхности образовались трещинки. Если не обратиться при данных признаках к врачу, то имеется вероятность перерождения в злокачественную форму.

Своевременное выявление и лечение доброкачественных опухолей кожи является весьма важным моментом не только в онкологии, но и общей лечебной сети. При осмотре пациента, независимо от причины его визита, врачу необходимо обращать внимание на все доброкачественные опухоли кожи, которые недоступны для самоконтроля и требуют особого контроля. В свою очередь пациенты должны следить за появлением таких новообразований там, где это возможно.
Доброкачественные опухоли кожи
Основные признаки доброкачественных опухолей кожи – это медленный рост, отсутствие воспаления и боли, окружающая кожа при этом не изменена, отсутствуют язвы и кровотечения. Как видно, никаких особых знаний для определения данных симптомов нет, и никаких трудностей при самостоятельной их диагностике не должно возникать.
Доброкачественные опухоли кожи
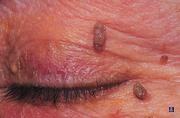
Наиболее частое доброкачественное новообразование кожи, которое, к счастью, очень редко превращается в рак. Клинические особенности папиллом: вытянутая или овальная форма, мягкая консистенция, располагается на "ножке", имеет обычный цвет кожи либо серый оттенок, характерна подвижность, гладкие или ворсинчатая поверхность, волосы чаще отсутствуют.
Лечение папиллом – хирургическое. С помощью электроскальпеля опухоль удаляется у своего основания, без захвата окружающей кожи. В первую очередь удалению подлежат папилломы на воротниковой, поясничной области, а также на кожных складках. В остальных случаях за папилломой достаточно наблюдать.
Доброкачественные опухоли кожи
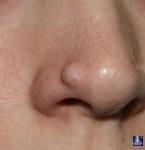
Фиброма имеет широкое основание, из-за глубокого расположения в коже имеет полушаровидную форму, плотная. Кожа над фибромой гладкая, несколько истонченная, кожный рисунок ослаблен, она подвижная, легко смещается относительно глубжележащих тканей – это твердая фиброма. Ввиду повышенного риска превращения ее в саркому – рекомендуется удаление независимо от локализации и размера. Удаляется опухоль в пределах здоровых тканей (с захватом 1-2 мм здоровой кожи), что позволяет избежать повторного роста фибромы в данной локализации.
Существует еще и мягкая фиброма. Она по внешнему виду может напоминать папиллому, однако имеет большие размеры, шаровидную форму и более плотная. Чаще располагается на шее, лбу. Опасности для здоровья не представляет, поэтому удаляется по желанию пациента с косметической целью.
Доброкачественные опухоли кожи
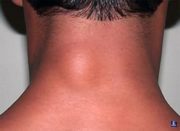
Липома – локальное разрастание жировой клетчатки в глубоких слоях кожи, поэтому располагается еще глубже, чем твердая фиброма. В виду этого, поверхность кожи не изменена, заметно лишь ее выпячивание, интенсивность которого зависит от размера липомы.
Сама липома мягкая, как правило, имеет четкие границы, подвижная относительно окружающих тканей, безболезненна. Если достигает больших размеров, то может сдавливать рядом расположенные анатомические структуры и вызывать тем самым неприятные ощущения.
Несмотря на то, что липомы очень редко приобретают злокачественный характер, их рекомендуется удалять, так как они постепенно увеличиваются и рано или поздно будут требовать хирургического вмешательства.
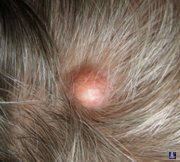
Основная причина возникновения атеромы – закупорка протока сальной железы, поэтому данная опухоль появляется в тех областях, где есть волосы. Чаще всего это кожа головы, подбородок у мужчин, интимная зона. Для атеромы характерно внутрикожное расположение, высокая плотность, четкие границы, подвижность. Над атеромой кожа растянута, не смещается.
При выявлении атеромы рекомендуется ее радикальное удаление (вместе с капсулой), так как ее частичное вскрытие либо травмирование может завершиться нагноением опухоли с последующими осложнениями. Профилактика образования атером - тщательный и правильный уход за кожей.
Современное развитие пластической и косметической хирургии позволяет удалять доброкачественные опухоли кожи, не оставляя грубых, иногда даже и заметных послеоперационных рубцов.
Плоскоклеточная папиллома — доброкачественная опухоль, происходящая из плоского эпителия покровных тканей. Чаще возникает у лиц пожилого возраста. Растет медленно. У лиц молодого возраста плоскоклеточная папиллома возникает в местах, подверженных постоянной травме.
Клиническая картина очень разнообразна и зависит от длительности существования и выраженности процессов ороговения, сосочковых разрастаний, наличия или отсутствия ножки.
Гистологическая картина . Папиллома построена из клеток разрастающегося эпителия, ороговение выражено неравномерно. Отмечается выраженная собственная мембрана. Тканевой атипизм представлен неравномерным развитием эпителия и стромы, а также избыточным образованием мелких кровеносных сосудов.
Дифференциальный диагноз проводят:
- с фибропапилломой, которая в отличие от папилломы располагается на тонкой ножке, а поверхность представлена морщинистой, слегка пигментированной, лишенной волос кожей;
- от вульгарной бородавки папиллома отличается локализацией чаще на лице и туловище, и у пациентов среднего и пожилого возраста. Также различие у этих заболеваний есть в количестве элементов и длительности их существования. Папилломы единичные и существуют десятилетиями, тогда как бородавки множественные, способны к саморазрешению. Различна и гистологическая структура;
- себорейный кератоз отличается темной окраской, значительной величиной элементов и тем, что он чаще локализуется на закрытых участках тела. Довольно часто при себорейном кератозе развиваются мощные гиперкератические разрастания. При себорейном кератозе на поверхности отмечается восковой блеск, чего не бывает при папилломе;
- при старческой кератоме очаги поражения локализуются на открытых участках тела и покрыты плотными корками, после удаления которых обнажается уплотненное кровоточащее основание;
- с кожным рогом, который отличается массивным гиперкератозом, плотно сидящими чешуйками, тогда как при папилломе они легко отторгаются. При пальпации кожный рог плотный, неподвижный;
- отличие фибромы от папилломы приводится при описании фибромы.
Лечение хирургическое. Иссечение опухоли, криодеструкция, диатермокоагуляция, лазерная деструкция. Операцию проводят под местной анестезией, чаще используя современные анестетики: лидокаин, ультракаин, мепивакаин. Преимущество следует предоставить хирургическому методу, так как при нем возможно проведение гистологического исследования и косметический эффект значительно выше.
Схематическое изображение операций, применяемых при иссечении не только папиллом, но и других доброкачественных опухолей представлено на рисунках. Надо заметить, что при удалении доброкачественных образований на нижнем веке при небольших опухолях до 0,5 см используется горизонтальный разрез. Если образование более чем 0,5 см, то лучше использовать вертикальный разрез. Такая методика используется для профилактики рубцового выворота века. Необходимо помнить, что весь иссекаемый материал подлежит обязательному гистологическому исследованию.

Схематическое изображение операций, применяемых при иссечении папиллом и доброкачественных опухолей:
а — схема иссечения образования нижнего века и линия швов; б — схема иссечения образования лба и линия швов

Схема операций при иссечении образований щечной области, внутрикожный шов
Если применяются узловые швы, то первый шов накладывается посередине раны и все последующие швы по принципу деления пополам.
Узловые швы снимаются через один на 6—7-й день при условии, что процесс заживления протекает без осложнений, на следующий день — остальные швы.
Если рана ушита внутрикожным швом, то он снимается на 7—8-й день одномоментно.
"Заболевания, повреждения и опухоли челюстно-лицевой области"
под ред. А.К. Иорданишвили
Папиллома — это сосочковый вырост на коже или слизистых оболочках у женщин и мужчин. Новообразования имеют преимущественно доброкачественную природу, но некоторые штаммы вызывают рост онкологических опухолей. При желании каждый может посмотреть фото папиллом у женщин и мужчин, чтобы сравнить внешний вид опухоли с теми выростами, которые есть на лице и теле.
Цвет папилломатозного образования может быть телесным, красным, коричневым. На гениталиях кондиломы нередко имеют коричневый оттенок и вид петушиного гребня.
Многие знают, как выглядят папилломы, но стесняются или не считают нужным обращаться к специалистам. Нередко папилломатозные образования появляются на гениталиях. Необходимость обращаться к венерологу многих пугает. С этим и связано позднее начало лечения папиллом у женщин и мужчин.
Озлокачествление вирусных бородавок возможно, особенно если они располагаются на слизистой половых органов. Даже если вид папиллом на фото не совпадает с имеющимися новообразованиями, необходимо все-таки обратиться к специалистам для постановки точного диагноза.
Виды папиллом
Папилломы могут быть следующих видов:
- обыкновенные или вульгарные бородавки;
- нитевидные;
- плоские;
- остроконечные кондиломы;
- подошвенные бородавки;
- ювенильные бородавки.
Точный тип папиллом может установить только лечащий врач. Рекомендуется сразу обращаться к профессионалам при обнаружении характерных выростов на коже и слизистых тканях.
Обыкновенные папилломы называют вульгарными бородавками. Этот вид новообразований широко распространен среди людей молодого и среднего возраста. Чаще всего подобные опухоли появляются на пальцах рук. Способствуют росту обыкновенных папиллом повреждения кожи, развитие грибковых заболеваний и постоянный контакт с агрессивными бытовыми средствами.
Вульгарные бородавки имеют небольшой размер, возвышаются над кожными покровами. Новообразования обычно телесного цвета. Бородавки не представляют угрозы для здоровья, если не повреждаются во время гигиенических мероприятий, при выполнении домашней работы. Активный рост папиллом является показанием для их удаления.
Нитевидные папилломы — это новообразования на тонкой ножке, которые напоминают узкие столбики. Появляются такие выросты в области подмышек, на шее, под молочными железами и на лице.
При повреждении нитевидные папилломы воспаляются, возможно появление кратковременного кровотечения. Цвет новообразований телесный. Специалисты рекомендуют удалять нитевидные папилломы с помощью лазера или криодеструкции, особенно если кожные выросты склонны к активному росту и повреждению.
Плоские папилломы — это классические бородавки слегка желтого цвета, которые появляются на лице, кожи тела и стоп. Могут интенсивно расти на фоне частого повреждения, склонны воспаляться и вызывать кожный зуд.
Из-за дискомфортных ощущений плоские папилломы рекомендуется удалять хирургическим путем, пока новообразования имеют небольшой размер. Крупные наросты на коже приходится иссекать скальпелем.
Излюбленное место локализации половых бородавок — гениталии и область паха. Остроконечные кондиломы появляются после незащищенных половых контактов. Отличительной особенностью новообразований является активный рост. Небольшие половые папилломы склонны к слиянию и образованию участков, которые имеют расплывчатые очертания и бугристую поверхность. Большие остроконечные кондиломы часто повреждаются, вызывая присоединение вторичной инфекции.
Важно! Аногенитальные бородавки нельзя оставлять без внимания. Некоторые штаммы ВПЧ, провоцирующие гиперплазию слизистой половых органов, могут вызвать рост злокачественных новообразований.
Для удаления остроконечных папиллом лучше всего подходит лазер, который послойно выпаривает патологические клетки, не оставляя рубцовой деформации и не нарушая функциональность рядом расположенных тканей.
Подошвенные бородавки локализуются на стопах. Выглядят в виде плотных наростов, которые могут вызывать болезненные ощущения во время ходьбы.
Новообразования такого типа нередко исчезают самостоятельно, но преимущественно в детском возрасте. Подошвенные бородавки можно спутать с мозолями, которые, в отличие от папиллом, имеют довольно гладкую поверхность.
Папилломы ювенильного типа встречаются редко. Болеют ими дети младшего дошкольного возраста. Заражение происходит во время естественных родов, если у матери в области половых органов есть остроконечные кондиломы. У ребенка папилломы могут появляться на слизистой полости рта, поражать голосовые связки, вызывать нарушения дыхательной функции. Для избежания таких неблагоприятных последствий рекомендуется проводить хирургическое лечение сразу после обнаружения ювенильных бородавок.
К редкому виду папиллом относят бородавки Левандовского-Лютца. Болеют дети младшего и подросткового возраста. На кистях и стопах у ребенка появляются темные коричневые папилломы. Они могут озлокачествляться, если медлить с проведением хирургического лечения.
Гигантская кондилома Бушке-Левенштейна является карциномоподобной половой бородавкой, которая отличается активным ростом, склонностью к рецидивированию даже после полного удаления. Опухоль разрушает здоровые ткани, способна перерождаться в плоскоклеточный рак.
Эта особенность требует проведения тщательной диагностики и срочного обращения к специалистам при появлении первых симптомов подобного новообразования.
Гигантская кондилома может встречаться как в молодом, так и в пожилом возрасте. Чаще всего она появляется на гениталиях. Излюбленное место локализации — половой член. Мужчины страдают чаще, чем женщины. Гигантскую кондилому относят к предраковым заболеваниям. Недостаточная личная гигиена, повреждающее действие внешних факторов и снижение иммунитета могут ускорять магнилизацию тканей.
Заболевание развивается в течение нескольких месяцев. Сначала на коже появляются мелкие папилломы, склонные к слиянию. Со временем они образуют одну большую кондилому. Она имеет различные разрастания в стороны с заметными бороздками. Новообразование покрыто заметными ороговевшими участками. Гигантская кондилома склонна травмироваться нижним бельем. Повреждение опухоли возможно во время интимных контактов. Между бороздками накапливается секрет, который начинает плохо пахнуть. Это создает благоприятные условия для размножения инфекционных возбудителей и образования гнойного отделяемого.
Гигантская кондилома чаще всего появляется на головке пениса или в области венечной борозды. У женщин такие папилломы локализуются на половых губах и органах мочевыделительной системы. Опухоль растет медленно, но поражает глубоко расположенные ткани, что может привести к репродуктивным нарушениям в будущем. Но самым грозным осложнением является развитие плоскоклеточного рака.
При подозрении на папилломы в области гениталий необходимо обращаться к венерологу. Специалист назначит ПЦР-диагностику и определит конкретные штаммы ВПЧ. Гигантские кондиломы необходимо дифференцировать от папилломатоза, вторичного сифилиса. Обязательно проводят гистологическое исследование, которое позволяет исключить злокачественную патологию.
Гигантские папилломы в области гениталий удаляют скальпелем. Крайне важно как можно скорее провести операцию для профилактики онкопатологии. Дополнительно рекомендуется провести криодеструкцию, чтобы минимизировать риск обострения новообразования в будущем.
Хирургические методы лечения сочетают с противовирусными и иммуностимулирующими способами. Специалисты считают, что необходимо принимать интерфероны внутрь и местно. Это позволит повысить общую эффективность лечебного процесса.
Главные принципы лечения
Схема лечения папиллом у женщин и мужчин подбирает специалист в индивидуальном порядке. Если папилломавирус обнаруживается до появления клинических проявлений, назначают цитостатики. Это позволяет предупредить активацию ВПЧ в течение следующих нескольких лет. Бессимптомность папилломавирусной инфекции — это не повод отказываться от лечения. Рекомендуется даже при отсутствии клинических проявлений регулярно проводить диагностику и использовать барьерные средства контрацепции, чтобы предупредить заражение половых партнеров.
Классическим вариантом борьбы с папилломами на любых участках тела и на гениталиях является хирургическая операция. Сегодня специалисты предлагают малоинвазивные методики, включая лазерную коагуляцию. Безопасные способы удаления папиллом решают проблему доброкачественных новообразований, спровоцированных активизацией имеющихся в организме вирусных частиц.
При небольших новообразованиях возможно применение методов химической деструкции. Однократное нанесение агрессивных составов на кожу папилломатозных выростов приводит к необратимым последствиям и разрушению опухолей.
Но удаление папиллом полностью не решает проблему папилломавирусной инфекции. Важно воздействовать на сам вирус, который находится внутри организма. Остановить рост патологических тканей можно с помощью противовирусных препаратов. Классическим примером такого средства является Инозин пранобекс. Средство подавляет дальнейшее увеличение численности возбудителя и оказывает стимулирующее действие на иммунную систему.
Иммунитет при появлении папиллом часто ослаблен. Это является одним из отличительных признаков папилломавирусной инфекции. ВПЧ подавляет активность защитных клеток, что еще больше провоцирует гиперплазию поверхностных слоев кожи.
Комплексное лечение папиллом включает применение иммуностимулирующих препаратов. Нередко они обладают также противовоспалительной и противовирусной активностью. Комбинированное действие средств как раз и позволяет добиваться максимально высокой активности применяемого лечения и сокращения количества рецидивов заболевания в год.
Иммуномодуляторы при папилломавирусной инфекции должен назначать квалифицированный специалист, который подбирает индивидуальную схему лекарственной терапии. Среди иммуностимуляторов на первое место выходят препараты интерферона (Виферон, Генферон), которые могут иметь различные лекарственные формы, включая вагинальные свечи.
Интерферон в виде геля и мази эффективен на начальных стадиях роста папиллом. Если новообразований много и они интенсивно сливаются друг с другом, местными средствами никак не обойтись. Необходимо проводить сложную системную терапию, которая включает прием интерферона в виде таблеток или даже инъекций.
Преимуществом растительных иммуностимулирующих средств является натуральность. Но добиться быстрого укрепления иммунитета с их помощью не удастся. Растительные препараты имеют накопительный эффект. Распространенным иммуностимулирующим средством с натуральным составом является эхинацея. На основе этого растения изготавливают различные лекарственные препараты, которые применяют в течение нескольких месяцев.
Обнаружение даже нескольких папиллом является тревожным знаком. Это может говорить о ослаблении естественных защитных сил организма. Необходимо обратить внимание в первую очередь на состояние иммунитета. Укреплять его можно в том числе с помощью коррекции рациона питания. Употребляемые продукты должны содержать богатое количество витаминов и микроэлементов, органических кислот и антиоксидантов. Для крепости иммунитета полезно употреблять пчелопродукты, женьшень, плоды шиповника, свежие овощи и фрукты.
Малоинвазивные методы удаления папиллом пользуется большой популярностью, главным образом благодаря высокому косметическому эффекту. Использование современных способов позволяет избавляться от новообразований небольшого и среднего размера практически бескровно. Быстрое заживление тканей не оставляет шрамов и других заметных дефектов внешности.
Но несмотря на высокую эффективность, современные хирургические способы избавления от папилломатозных выростов имеют определенные ограничения и противопоказания:
- наличие злокачественных опухолей;
- агрессивный рост папиллом и вирусных бородавок;
- присоединение вторичной инфекции, появление признаков воспалительного процесса;
- наличие герпеса;
- обострение любых соматических заболеваний и инфекционных процессов;
- беременность.
Противопоказания к использованию малоинвазивных хирургических методик выявляются во время подготовительного этапа, когда специалисты проводят комплексные лабораторные исследования, консультации профильных специалистов.
Когда стоит удалять папилломы
Папилломы можно удалить без жалоб на состояние, даже если опухоль совсем маленькая и ничем не угрожает здоровью. Кожные выросты — это дефект, от которого многие хотят избавиться.
Основные показания для удаления папиллом:
- расположение новообразований в таком месте, где они часто повреждаются и воспаляются под действием неблагоприятных внешних факторов (перепады температур, повышенная влажность, трение о предметы одежды);
- активный рост папилломатозных наростов на коже или в области слизистых гениталий, полости рта;
- нарушение функциональности здоровых тканей в результате роста папиллом;
- высокий риск озлокачествления, обнаружение потенциально опасных штаммов ВПЧ;
- планирование беременности, во время которой происходит гормональная перестройка организма, способствующая быстрому росту доброкачественных и злокачественных новообразований.
Если врач советует избавиться от папиллом, стоит прислушаться к его мнению. С каждым годом число злокачественных опухолей растет, и это является тревожным фактом. Лучше удалить доброкачественное новообразование вовремя, потому что никто из докторов не может точно сказать, что со временем папилломы не превратятся в раковые опухоли.
С помощью лазера можно удалять папилломы на любых участках тела, на лице и в области гениталий. Метод отличается максимальной эффективностью и безопасностью. Лазер послойно выпаривает патологические клетки, не оставляя кровоточащих сосудов. После удаления появляется небольшая корочка, которая будет отторгаться постепенно в течение нескольких недель.
Безрубцовое заживление является главным преимуществом применения данного метода. Многие отказываются от хирургического лечения только из-за того, что боятся ухудшения внешнего состояния кожи на открытых участках тела и лица. Папилломы склонны к рецидивам, предупредить которые можно с помощью противовирусных средств иммуннокорректирующих препаратов.
Замораживание папиллом с помощью низкотемпературного жидкого азота практически не уступает по популярности методу лазерной коагуляции.
Активное средство наносят на новообразования с помощью аппликатора. Из-за мгновенного промораживания новообразование редко белеет, но потом возникает гиперемия с небольшой отечностью. Участок покрывается плотной коркой, под которой начинается процесс эпителизации. Некротизированные участки постепенно вытесняются здоровыми тканями. При этом на коже не остаются рубцовые изменения.
Удаление папилломы с использованием электрического тока является доступным и проверенным методом хирургического лечения. Электрокоагулятор не только отсекает новообразование, но и запаивает сосуды и капилляры, предупреждая выделение крови из поврежденных сосудистых стенок. Электрокоагуляцию рекомендуется сочетать с иммуностимулирующей терапией и противовирусными средствами.
Радиоволны обеспечивают удаление доброкачественных новообразований с минимальным травматизмом. Во время процедуры радионож коагулирует сосуды. В сочетании с противовирусной терапии метод дает высокоэффективные результаты. Иммуностимулирующие препараты назначают при частых рецидивах папиллом и общем ослаблении организма.
Солкодерм — это цитотоксический препарат, который часто применяют для удаления папиллом у женщин и мужчин. Средство содержит комплекс кислот. Дополнительно в состав входит нитрат меди, который подсушивает ткани остроконечных кондилом, папиллом и бородавок.
Солкодерм позволяет безболезненно удалять небольшие новообразования. Препарат не подходит для обработки крупных папиллом и кондилом. После нанесения средства новообразование подсыхает. Если папиллома единичная, достаточно одного использования. При множественных папилломатозных выростах требуется делать несколько аппликаций. Перерыв между процедурами должен составлять не менее недели. Постепенно ткань новообразования покрывается плотной коркой, которая отпадает через несколько дней.
Восстановление обработанных участков происходит быстро. Рубцов на коже не остается. Большие кондиломы и папилломы постепенно уменьшаются в размере, но обычно добиться их полного исчезновения только с помощью одного препарата Солкодерм не удается.
Окончательное уничтожение папилломавируса невозможно. Лечение направлено в первую очередь на избавление от главных признаков заболевания и предупреждение рецидивирования в будущем. Удаление новообразований не исключает передачу ВПЧ контактным лицам, которые чаще всего уже имеют папилломавирусную инфекцию в латентной форме. Наибольшую опасность папилломы представляют для людей с неблагоприятной наследственностью, когда среди близких родственников встречаются случаи развития рака шейки матки и других злокачественных патологий.
Важно уделять внимание профилактике повторного появления папиллом. Она обязательно включает периодическое употребление интерферонов на фоне размеренного образа жизни. Рекомендуется отказаться от случайных интимных связей, использовать барьерные методы контрацепции, которые защищают от папилломавирусной инфекции и ее наиболее агрессивной формы — остроконечных кондилом. Девушкам и женщинам до 45 лет можно провести вакцинацию. Прививки доступны практически во всех регионах. Во многих областях их делают сегодня совершенно бесплатно. Вакцинацию можно начинать с 9 лет.
Читайте также:

