Диабетическая ангиома тела нижних конечностей

Ангиопатия нижних конечностей развивается при сахарном диабете, поражает кровеносные сосуды и ухудшает обмен веществ организма с нижними конечностями.
Развитую патологию невозможно полностью вылечить - можно облегчить симптомы и избежать отягощающих последствий: гангрены, некроза. Скорость оказания помощи влияет на итоговый результат: чем раньше пациент обнаружит и сообщит о проблеме, тем большую часть конечностей удастся сохранить.
Нарушение кровоснабжения нижних конечностей у диабетика - повод обратиться к нескольким специалистам:
- Эндокринологу;
- Неврологу;
- Хирургу;
- Кардиологу.
Комплексное лечение - залог сохранения здоровья.
Классификация диабетической ангиопатии
Диабетическая ангиопатия выражается двумя способами - микро и макро. В первом случае пораженными оказываются капилляры, во втором - более крупные кровеносные сосуды - вены и артерии.
Микроангиопатия ведет к нарушению питания тканей, мешает выводу вредных веществ из конечностей. Сужение тканей приводит к гипоксии.
Макроангиопатия грозит проблемами с сердцем. Данная патология развивает ишемическую болезнь различных форм, грозит инфарктом миокарда с последующими осложнениями.

Причины возникновения
Развитие патологии зависит от диабетических факторов - высокого уровня и неожиданных скачков сахара в плазме.
При диабете I типа шанс появления патологии ниже, поскольку пациент способен вручную контролировать уровень глюкозы посредством инсулина.
Диабетики второго типа находятся в группе риска - наличие продуктов распада инсулина в организме приводит к неизбежным скачкам уровня глюкозы.
Среди прочих факторов, вызывающих возникновение ангиопатии сосудов нижних конечностей, следует выделить:
- Нечувствительность структур организма к инсулину;
- Дислипидемию - нарушение обмена жиров и белковых комплексов;
- Излишний вес, малоподвижный образ жизни. В большей степени влияет висцеральное ожирение – накопление жира в области органов ЖКТ - живота;
- Артериальная гипертензия, повышенная свертываемость кровяных телец;
- Курение и вред, приносимый особенностями места жительства или работы пациента;
- Наследственность, а также возраст. В группе риска находятся диабетики старше 50 лет.
Механизм развития и симптомы

Избыток глюкозы в организме диабетика может переместиться в сосуды, начав процесс разрушения.
Ткани расщепляют глюкозу на меньшие вещества, которым свойственно притягивание жидкостей. В результате разбухшие сосуды вызывают отечность.
Нарушенная работа кровеносных сосудов нижних конечностей вызывает выброс свертывающих веществ, из-за чего образуются микроскопические тромбы.
Сумма факторов провоцирует кислородное голодание и работу фибробластов - веществ, создающих соединительную ткань, склеивающую капилляры. В артериях может начаться процесс создания атеросклеротических бляшек, уменьшающих кровоток.
Возникновение ангиопатии, вызванное поражением питающих тканей, возможно при одновременном проявлении двух процессов: голодания нервов при диабете и гипертензии. Недоступность кислорода приводит к гибели нервов, влияющих на ткани конечностей. На начальном этапе изменения в организме незначительны, но могут быть обнаружены.
Среди рано проявляющихся симптомов диабетической ангиопатии нижних конечностей:
- Периодическое необусловленное онемение и/или уменьшение температуры стопы;
- Уменьшенная чувствительность;
- Боль и/или судорога мышц;
- Скованность мышц в первые часы после пробуждения;
- Отечность различных тканей, сухость кожного покрова;
- Облысение ног;
- Шелушение, жжение кожи стопы;
- Деформация ногтей пальцев ног.

Дальнейшее развитие болезни приводит к хромоте, изменению поверхности кожи, появлению язв. В более тяжелых случаях происходит деформация тканей с образованием диабетической стопы - патологии, при которой нарушается костное строение ноги, образуются глубокие гнойные язвы.
Появление симптомов диабетической ангиопатии подразумевает посещение врача для консультации и назначения лечения. Скорейшее обращение ведет к сохранению нижних конечностей.

Комплексное обследование на наличие ангиопатии включает оценку кожного покрова стоп, ногтей, проверку наличия пульса в сосудах, замер давления артерий ног и сравнение показаний.
Специалист также проверит чувствительность ног к различным эффектам.
Назначенные анализы помогут выявить отклонения в химическом плане.
Среди методик исследования применяют:
- Ангиографию - рентген сосудов с введением контраста;
- Допплеровское цветное УЗИ;
- Компьютерную капилляроскопию ног;
- Спиральную КТ;
- МРТ.
Комплексное обследование ангиопатии нижних конечностей проводится при осмотре различными специалистами:
- Эндокринологом;
- Неврологом;
- Хирургом;
- Кардиологом;
- Окулистом.
Методы лечения
Основа терапии при ангиопатии - приведение обмена углеводов в организме к нормальному. Терапия подразумевает придерживание диеты, употребление медикаментов, снижающих уровень сахара.

Состоит в использовании медицинских препаратов, способствующих улучшению кровотока, нормализации состава крови.
Используемые препараты заключены в группах:
- Статинов, снижающих холестерин;
- Антиоксидантов, расширяющих сосуды;
- Лекарств, уменьшающих свертываемость крови; борющихся с гипертонией; провоцирующих восстановление тканей;
- Также применяют ангиопротекторы, метаболики, биогенные, вазоактивные и мочегонные вещества;
В дополнение при различных ситуациях могут использоваться нейротропные вещества и витамины.
Операции используются для восстановления начального состояния сосудов или удаления мертвых тканей.
Для лечения применяется три типа операций, восстанавливающих кровоток:
- Малоинвазивный метод помогает прочистить сосуды;
- Эндоваскулярный служит той же цели, но проводится сегментировано;
- Шунтирование применяется в более тяжелых ситуациях для проведения кровотока мимо закупоренных сосудов.
Существует несколько прочих вмешательств, используемых при ангиопатии нижних конечностей. Поясничная симпатэктомия – служит восстановлению кровотока. В тяжелых клинических ситуациях хирург вынужден провести ампутацию омертвевших тканей или полностью удалить конечность при гангрене.
Воздействие, оказываемое процессом, считается вспомогательным и применяется не часто. При ангиопатии нижних конечностей врач может порекомендовать следующие процедуры:
- Магнитная терапия;
- Лечение грязевыми ваннами;
- Массаж.
Лекарственные препараты при ангиопатии используют для принятия внутрь или растирания. Лечение травами, наравне с физиотерапией, служит дополнением медикаментам.
Определенные травы помогают выработке инсулина и улучшению обмена веществ:

Диабетическая ангиопатия нижних конечностей по своей природе является осложнением заболевания, но может вызвать более острые симптомы, среди которых гангрена, некроз тканей, сепсис.
Профилактика
Профилактические меры могут спасти жизнь, восстановить кровоснабжение в не запущенных случаях. Лечение тяжелых случаев диабетической ангиопатии не всегда эффективно, а профилактика может способствовать избежанию осложнений.
Рекомендуется:
- Постоянно контролировать уровень сахара;
- Сбросить лишний или набрать недостающий вес;
- Заниматься физическими упражнениями;
- Следить за гигиеной нижних конечностей;
- Проводить лечебный педикюр, носить специальную обувь;
- Отказаться от вредных привычек.
Полезное видео
Посмотрите полезное видео о том, как можно уберечь свои ноги от ангиопатии сосудов нижних конечностей и других тяжелых осложнений:
Диабетическая ангиопатия стопы - опасная патология, классифицируемая по международной классификации болезней (код по МКБ 10) как E10-E14 с общим окончанием .5, как сахарный диабет с нарушением периферического кровообращения.
Возникает только у диабетиков, но грозит серьезными осложнениями течения болезни. Своевременно обнаруженная, может быть остановлена и частично развернута. Незамеченная, приводит к запущенному состоянию.
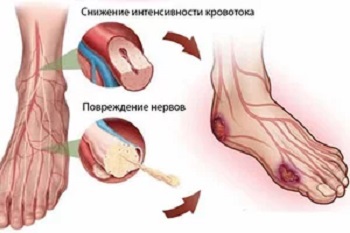
Одним из наиболее распространенных симптомов при сахарном диабете является диабетическая ангиопатия нижних конечностей. Это состояние характеризуется утолщением стенки сосудов, нарушением их проницаемости и изменением кровообращения в тех органах и тканях, которые они кровоснабжают. Ангиопатия при диабете опасна, помимо сильного дискомфорта, патология при отсутствии должного лечения может привести к гангрене, с последующей потерей конечности. В связи с этим, помимо лечения основного заболевания, необходимо особое внимание уделить признакам повреждения сосудов ног.
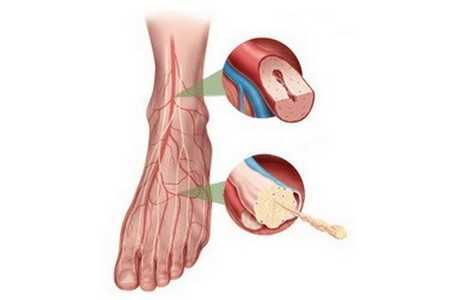
Особенности развития патологического процесса
Выделяют несколько стадий развития процесса в сосудах нижних конечностей, которые отличаются выраженностью проявления ангиопатии. К ним относят:
- Первая стадия: на этом этапе диабетические проявления ангиопатии отсутствуют. Нарушение в состоянии сосудистой стенки ног можно выявить только с помощью специальных методов диагностики. Чаще всего на этом этапе определяется диабетическая ангиопатия сетчатки.
- Вторая стадия характеризуется появлением болевых ощущений в области голени и бедра, возникающих при ходьбе на определённое расстояние и заставляющих останавливаться. Возникает также симптом перемежающейся хромоты. На этом этапе присоединяется нейропатия. К ее проявлениям относят быструю утомляемость, дискомфорт при ходьбе, заставляющий больного останавливаться.
- Третья стадия проявляется выраженной болезненностью в области нижних конечностей, которая сохраняется в покое и немного уменьшается при удержании ног в вертикальном положении. На этом этапе возникает диабетическая макроангиопатия.
- Четвертую стадию характеризуют такие симптомы, как стопа при сахарном диабете и гангрена. В этом случае необходима ампутация конечности.
Ангиопатия при сахарном диабете опасна тем, что симптомы нарастают достаточно быстро, заболевание протекает агрессивно и при несвоевременном лечении приводит к инвалидизации больного.
Если заболевание входит в стадию клинических проявлений, то основными жалобами, которые предъявляет больной, являются перемежающаяся хромота, судороги и болезненность в области ног, дистрофические изменения кожи, парестезии, трофические язвы.
Парестезии, которые включают в себя ощущение ползания мурашек, онемение и похолодание ног — это первые симптомы заболевания. Они связаны с нарушением микроциркуляции и иннервации, особенно на фоне интенсивных физических нагрузок. Чаще всего диабетическая микроангиопатия затрагивает голени и стопы.
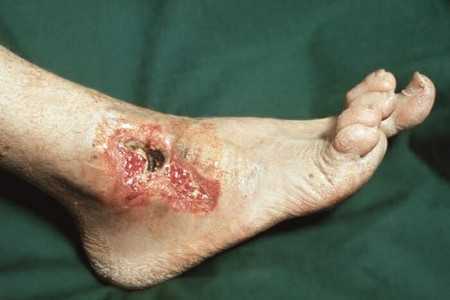
На последних стадиях заболевания появляются трофические язвы
Перемежающаяся хромота проявляется болезненностью в ногах при ходьбе, которая проходит, если человек останавливается. Это состояние возникает, когда мышцы испытывают кислородное голодание в связи с нарушением иннервации и развитием такого состояния, как диабетическая микроангиопатия.
Судорожный синдром развивается вследствие гипокалийемии. У диабетиков можно отметить частое мочеиспускание, что приводит к избыточному выделению калия с мочой. Судороги чаще всего возникают в покое, особенно во время сна.
На начальных стадиях развития такого состояния, как микроангиопатия нижних конечностей, кожные покровы становятся бледными или синюшными и холодными на ощупь, начинают истончаться и выпадать волосы на ногах. Причина этого в том, что недостаток питательных веществ, возникающий при нарушенном кровотоке, приводит к нарушению структуры кожных покровов и развитию их атрофии. Эти симптомы хорошо видно на фото.
Трофические язвы, представленные на фото, возникают на более поздних сроках заболевания. Причиной их образования может стать даже незначительная царапина, которая, если имеет место диабетическая макроангиопатия, плохо заживает, увеличивается в размерах с последующим присоединением инфекции. Опасность этого состояния связана с тем, что трофические язвы, обусловленные диабетической ангиопатией, не вызывают болезненности, и пациент обращается уже при значительной выраженности процесса.
Диабетическая стопа развивается на поздних сроках патологического процесса. Она характеризуется наличием глубоких язв, затрагивающих кости и сухожилия, а также патологическими изменениями суставов и костей в виде вывихов и переломов. Эти симптомы приводят к деформации стопы.
Как можно справиться с недугом
Лечение диабетической ангиопатии нижних конечностей зависит от выраженности процесса, уровня сахара в крови и возраста пациента. В терапии микроангиопатии применяются чаще всего консервативные средства, а при макроангиопатии используются оперативные способы борьбы с нарушением кровообращения.

Препарат применяют для улучшения кровообращения
К консервативным методам относят следующие:
- Нормализация уровня глюкозы. С этой целью применяют Глюкофаж, Метформин, Глибенкламид, инсулины. Используя эти препараты, необходимо контролировать концентрацию сахара в крови и состояние печеночных ферментов.
- Понижение уровня холестерина низкой плотности. Для этой цели применяют статины.
- Улучшение кровообращения. К препаратам этой группы относятся Троксерутин, никотиновая кислота, Пентоксифиллин.
- Разжижение крови. Этим действием обладают такие средства, как антикоагулянты прямого и непрямого действия (Гепарин, Клексан, Варфарин), дезагреганты (Клопидогрель, Кардиомагнил).
- Обезболивание (Дексалгин, Ибупрофен). Этот метод не позволяет лечить болезнь, но значительно улучшает состояние больного.
- Улучшение метаболических процессов (Милдронат, Актовегин).
- Гигиенический уход за кожей нижних конечностей.
- Борьба с инфекционными процессами с помощью антибиотикотерапии.
- Лечение нейропатии (мильгамма).
Оперативное лечение наиболее эффективно в случае макроангиопатии при сахарном диабете. Существует несколько методов, позволяющих уменьшить проявления этого заболевания. Выбор зависит от области и размера поражения сосуда. Если поражение сосуда носит единичный и ограниченный характер, то рекомендуется проведение шунтирующих операций, эндоваскулярных вмешательств или тромбэктомии. В первом случае лечение ангиопатии нижних конечностей производится путем замещения пораженного участка сосуда шунтом, как искусственного происхождения, так и из собственных тканей больного. Эндоваскулярные вмешательства представляют собой расширение пораженной части сосуда, который затронула диабетическая макроангиопатия, с помощью стента или пневматического баллона. Что такое тромбэктомия? При этом виде оперативного вмешательства производится удаление ткани, заблокировавшей кровоток.

Симпатэктомию проводят если диабетическая макроангиопатия возникла из-за спазма части сосуда
Если диабетическая макроангиопатия возникает из-за спазма части сосуда, то производится симпатэктомия. В ходе этой операции проводится удаление нервных узлов, которые отвечают за сосудистый спазм. При возникновении гнойных ран производится их санация с удалением нежизнеспособных тканей с последующей пластикой.
Если диабетическая макроангиопатия осложнилась гангреной, то проводится ампутация.
Таким образом, диабетическая ангиопатия сосудов нижних конечностей вызывает значительный дискомфорт у больного и может привести к развитию гангрены с ампутацией. В связи с этим у пациентов, страдающих сахарным диабетом, важно проводить профилактику осложнений и тщательно соблюдать правила гигиены, чтобы не допустить малейшей травматизации кожных покровов.
Общие сведения
Патогенез
В основе патогенеза обычно лежит неправильное либо неэффективное лечение гипергликемии, вызванной сахарным диабетом. При этом у больных развиваются сдвиги и тяжелые нарушения метаболизма не только углеводов, но и белков, и жиров, наблюдаются резкие перепады уровня глюкозы в течение суток – разница может составлять свыше 6 ммоль/л. Это все приводит к ухудшению обеспечения тканей организма кислородом и питательными веществами, вовлекаются в патогенез и клетки сосудов, происходит гликозилирование липопротеидов сосудистой стенки, отложение холестерина, триглицеридов, сорбитола, что приводит к утолщению мембран, а гликозилирование белков повышает иммуногенность сосудистой стенки. Таким образом прогрессирование атеросклеротических процессов сужает сосуды и нарушает кровоток в капиллярной сети. Кроме того, повышается проницаемость гемато-ретинального барьера и развивается воспалительный процесс в ответ на конечные продукты глубокого гликирования. Неблагоприятное воздействие усиливается нарушениями гормонального баланса – усиленной секрецией колебания в кровотоке соматотропного и адренокортикотропного гормона, кортизола, альдостерона и катехоламинов.
Процесс развития ангиопатии при диабете считается недостаточно изученным, но установлено, что обычно начинается с вазодилатации и усиления кровотока, в результате происходит поражение эндотелиального слоя и закупорка капилляров. Дегенартивные и дезорганизационные процессы, повышение проницаемости сосудистой стенки, нарушение реактивности ауторегуляторной функции вызывают нарушение защитных барьеров и приводят к образованию микроаневризм, артериовенозных шунтов, вызывает неоваскуляризацию. Поражения стенок сосудов и расстройства микроциркуляции в итоге выражаются в виде кровоизлияний.
Классификация
В зависимости от органов-мишеней, клинических и морфологических отличий различают такие типы ангиопатии:
- макроангиопатия сосудов шеи;
- микро- и макроангиопатия сосудов нижних конечностей;
- микроангиопатия желудка и двенадцатиперстной кишки;
- ангиопатия сосудов головного мозга;
- ишемическая болезнь сердца хроническая;
- диабетическая ангионефропатия;
- диабетическая ангиоретинопатия.
Макроангиопатия сосудов шеи выражается в виде облитерирующего атеросклероза системы сонных артерий. Такая макроангиопатия вызывает определенные диагностические трудности, так как протекает бессимптомно на первичных стадиях. Явным проявлением может стать инсульт, которому обычно предшествуют случаи транзиторной ишемической атаки.
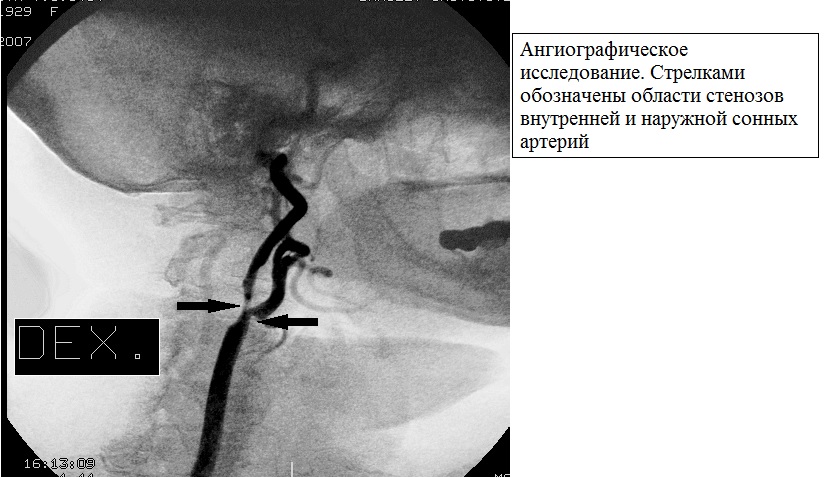
Результаты ангиографичесого исследования при стенозе внутренней и наружной сонной артерии
Обычно в патогенез вовлечены крупные магистральные, а иногда и мелкие сосуды нижних конечностей – бедренные, берцовые, подколенные артерии и артерии стопы. В них происходит ускоренное прогрессирование облитерирующих атеросклеротических процессов как результат сложных метаболических нарушений. Чаще всего встречается двусторонняя множественная локализация патогенеза, протекающая без специфических признаков. Различают четыре стадии ишемии:
- доклиническая;
- функциональная, выражающаяся в виде перемежающейся хромоты;
- органическая, провоцирующая боли в состоянии покоя и в ночное время;
- язвенно-некротическая, вызывающая трофические нарушения и непосредственно гангрену.
Гипоксия и как следствие некроз тканей и атрофия мышц нижних конечной при диабетической ангиопатиии обусловлены морфологическими изменениями микроциркуляторного русла — утолщением базальных мембран, пролиферацией эндотелия и отложением в стенках капилляров гликопротеидов, а также развитием медиакальциноза Менкеберга, представляющего собой патологию средних оболочек сосудов и имеющую характерную рентгенологическую и ультразвуковую картину.
Диабетическая ангиопатия нижних конечностей
На фоне ДАП у больных также могут развиваться полинейропатия, остеоартопатия и синдром диабетической стопы (СДС). У больных возникает целая система анатомо-функциональных изменений в сосудистом русле, нарушение вегетативной и соматической иннервации, деформации костей стопы и даже голени. Трофические и гнойно-некротические процессы с течением времени переходят в гангрену стопы, пальцев, голени и могут потребовать ампутации или иссечения некротизированных тканей.
Диабетические макроангиопатии головного мозга вызывают апоплексические или ишемические нарушения мозгового кровообращения, а также хроническую недостаточность кровообращения мозга. Основными проявлениями становится дистония, временные обратимые спазмы и парезы сосудов.
Клиническая картина чаще всего обусловлена резко выраженной пролиферацией и гиперплазией соединительной ткани интимы (утолщение стенки артерий), дистрофическими изменениями и истончением мышечной оболочки, отложениями холестерина, солей кальция и образованием бляшек на стенках сосудов.
Тромботическая микроангиопатия приводит к сужению просвета артериол и образованию множественных ишемических очагов повреждения. Проявления микроангиопатии могут быть острыми (инсульт) и хроническим, они обычно обусловлены диффузными либо очаговыми органическими изменениями сосудистого генеза. Церебральная микроангиопатия головного мозга вызывает хроническую недостаточность церебрального кровообращения.
Микроангиопатия головного мозга — что это такое? К сожалению, установлено, что заболевание является осложнением диабета для которого характерно быстрое прогрессирование атеросклероза и нарушение микроциркуляции, протекающее практически бессимптомно. Первыми тревожными звоночками могут быть приступы головокружения, вялость, ухудшение памяти и внимания, но чаще всего патология выявляется на поздних этапах, когда процессы уже необратимы.
Другой разновидностью микроангиопатии является диабетическая ангионефропатия, которая нарушает строение стенок кровеносных капилляров клубочков нефронов и нефроангиосклероз, что становится причиной замедления клубочковой фильтрации, ухудшения концентрационной и фильтрационной функции почек. В процессе диабетического гломерулосклероза узелкового, диффузного или экссудативного, вызванного нарушением углеводного и липидного обмена в тканях почек, принимают участие все артерии и артериолы клубочков и даже канальцев почек.
Такой тип микроангиопатии встречается у 75% больных сахарным диабетом. Помимо этого, может сочетаться с развитием пиелонефрита, некротизирующего почечного паппилита и некронефроза.
Ангиоретинопатия также относится к микроангиопатиями, ведь в патогенез вовлечена сеть сосудов сетчатки глаза. Встречается у 9 из 10 диабетиков и вызывает такие тяжелые нарушения как рубеозная глаукома, отек и отслойка сетчатки, ретинальные геморрагии, которые существенно понижают зрение и приводят к слепоте.
В зависимости от развивающихся поражений сосудов (липогиалинового артериосклероза, расширения и деформации, дилатации, увеличения проницаемости, местной закупорки капилляров) и осложнений бывает:
- непролиферативной (нарушения вызывают развитие микроаневризм и кровоизлияний);
- препролиферативной (выявляются венозные аномалии);
- пролиферативной (помимо преретинальных кровоизлияний наблюдается неоваскуляризация диска зрительных нервов и различных отделов глазного яблока, а также разрастание фиброзной ткани).
Причины
Патогенез диабетической ангиопатии достаточно сложный и ученые выдвигают несколько теорий поражения мелких и крупных сосудов при сахарном диабете. В основе этиологии могут лежать:
- нарушение метаболизма;
- гемодинамические изменения;
- иммунные факторы;
- генетическая предрасположенность.
В группе риска развития ангиопатии обычно находятся особы:
- мужского пола;
- с отягощенной наследственностью гипертонической болезнью;
- с ожирением;
- со стажем сахарного диабета свыше 5 лет;
- манифестация сахарного диабета произошла до 20-летнего возраста;
- страдающие от ретинопатии или гиперлипидемии;
- курящие.
Симптомы
Несмотря на то, что больные чаще всего обращают внимание на симптомы, вызванные сахарным диабетом — полиурию, жажду, кожный зуд, гиперкератоз и пр., развивающаяся на фоне ангиопатия может провоцировать:
- отечность;
- артериальная гипертензия;
- язвенно-некротические поражения на стопах;
- нарушения чувствительности;
- болевой синдром;
- судороги;
- быструю утомляемость и боли в ногах при ходьбе;
- холодные и синюшные конечности, сниженную их чувствительность;
- плохую заживляемость ран, наличие трофических язв и дистрофических изменений кожи;
- дисфункцию или хроническую почечную недостаточность;
- ухудшение зрения и возможно даже слепоту.
Анализы и диагностика
Для диабетической микроангиопатии характерно бессимптомное течение, что приводит к запоздалой диагностике, поэтому все особы страдающие от сахарного диабета проходят ежегодный скрининг, включающий:
- серологические исследования (ОАК, концентрация глюкозы, креатинина, мочевины, холестерина, липопротеидов, гликолизированного гемоглобина и пр.);
- развернутые анализы мочи, позволяющие оценить альбуминурию, скорость клубочковой фильтрации;
- измерение АД на различных уровнях конечностей;
- офтальмологическое обследование;
- проведение компьютерной видеокапилляроскопии и контрастной ангиографии с различными модификациями — РКАГ, КТА или МРА.
Лечение диабетической ангиопатии
При лечении диабетической ангиопатии важную роль играет подбор адекватной схемы дозирования и прием инсулина с сахаропонижающими препаратами, а также:
- нормализация артериального кровяного давления;
- возобновление магистрального кровотока;
- диетотерапия для восстановления липидного метаболизма;
- назначение антиагрегантов (чаще всего рекомендовано длительно принимать ацетилсалициловую кислоту) и ангиопроекторов, например: Ангинина (Продектина), Дицинона, Доксиума, а также таких витаминных комплексов, обеспечивающих организм в суточной нормевитаминов C, P, E,группы В (прим. принимать курсами 1 мес. не менее 3-4 раз в год).
Для улучшения проходимости сосудов нижних конечностей огромное значение имеет устранение основных факторов риска атеросклероза — гиперлипидемии, гипергликемии, избыточной массы тела, курения. Это дает профилактический и лечебный эффект на любой стадии диабетических макроангиопатий.
Больным даже с бессимптомным течением атеросклероза артерий конечностей назначают гиполипидемические, гипотензивные и сахаропонижающие средства, строгую диету, тренировочную ходьбу и ЛФК. Также эффективными оказываются антиагрегантные и вазоактивные препараты, применение их повышает дистанцию ходьбы без болевых симптомов в несколько раз.
Лечение церебральной микроангиопатии чаще всего проводят ноотропами и антиагрегантами. Могут быть также назначены статины как средство замедления течения микроангиопатии и снижения риска инсульта.
Однако, профилактика и лечение церебральных осложнений требуют изменения образа жизни и пищевых привычек — борьба с курением, ожирением, гиподинамией, ограничение потребления алкоголя, соли и животных жиров.
Читайте также:

