Девоньки у кого после кульдоцентеза случился рак

- Что это такое
- Показания для диагностики
- Противопоказания
- Подготовка
- Техника выполнения процедуры
- Информативность
- Осложнения
- Недостатки и преимущества
Что это такое
Кульдоцентез является диагностической манипуляцией, которая используется в гинекологии. Во время процедуры врач выполняет прокол задней стенки женского влагалища с целью получения биологического материала из брюшной полости. От того, какая жидкость будет обнаружена в позадиматочном пространстве, выбирается дальнейшая тактика действий.

Кульдоцентез предполагает забор жидкости из брюшной полости через прокол во влагалище
Пункция позадиматочного пространства не занимает много времени. Этапы анализа выполняются быстро, поскольку промедление может привести к необратимым последствиям. Диагностика требует опыта у гинеколога и наличия соответствующего инструментария.
Показания для диагностики
Технику пункции жидкости из заднего свода применяют у женщин, когда альтернативные способы диагностики не дают точного результата. При бимануальном обследовании гинеколог пальпирует органы малого таза, определяет их расположение и размер, а также может предположить некоторые патологии. УЗИ дает более точную картину, но тоже не всегда бывает информативно. Во время сканирования можно определить жидкость позади матки, но нельзя достоверно узнать об ее характере.
Пункция необходима для диагностики таких состояний:
- самостоятельно прервавшаяся внематочная беременность;
- нарушение целостности яичника;
- разрыв капсулы кисты на половой железе;
- злокачественные новообразования в малом тазу;
- внутреннее кровоизлияние;
- нарушение целостности органов малого таза.
Противопоказания
Перечень противопоказаний для пункции невелик. Манипуляцию не рекомендуют выполнять во время беременности. Не назначается пункция при остром воспалении во влагалище, поскольку высок риск инфицирования брюшной полости. Не следует делать анализ при раке матки и больших новообразованиях в полости малого таза.
При загибе полости матки кзади манипуляция выполняется с особой осторожностью.
Подготовка
Процедура не требует сложной подготовки. Чаще всего пункция проводится в экстренных условиях, когда времени на предварительные манипуляции не остается.

Принципы, методики и техника выполнения процедуры выбираются индивидуально
Перед пункцией пациентке необходимо по возможности опустошить кишечник и мочевой пузырь. Это обеспечит свободный доступ иглы и защитит выделительные органы от повреждений. Анализ является достаточно болезненным, поэтому врачи предпочитают проводить его под анестезией. На усмотрение гинеколога способ обезболивания выбирается индивидуально. Наркоз может быть внутривенным или местным. На этапе введения анестетика необходимо узнать, нет ли у пациентки аллергии на какие-либо лекарственные средства.
Техника выполнения процедуры
Принципы методики выполнения манипуляции заранее учитываются специалистом. Перед пункцией выполняется УЗИ органов малого таза и бимануальное обследование. С их помощью определяются анатомические особенности расположения органов малого таза и сопутствующие признаки патологии.
Для проведения анализа требуются гинекологические зеркала, катетер с пункционной иглой, шприц и пулевые щипцы. Во избежание осложнений необходимо соблюдать правила асептики и использовать спиртовой раствор йода.
Алгоритм выполнения пункции жидкости из позадиматочной области включает следующие действия:
- обработка наружных половых органов антисептическим раствором;
- расширение стенок влагалища;
- захват верхней губы шейки матки и выведение ее ближе к устью влагалища;
- введение пункционной иглы в задний свод – недостатком данного шага является боль, которая заметно ощущается без использования анестетиков;
- аспирация содержимого брюшной полости;
- поэтапное извлечение инструментов из влагалища;
- повторная обработка антисептиком.
После получения биологической жидкости из полости брюшины гинеколог может определить план дальнейших действий.
Информативность
Если в брюшной полости обнаруживается кровь темного насыщенного цвета, это является показателем прервавшейся внематочной беременности и нарушения целостности внутренних органов. Аналогичная картина складывается при апоплексии кисты яичника или повреждении капсулы половой железы. Также темная кровь бывает при эндометриозе, разрыве селезенке.
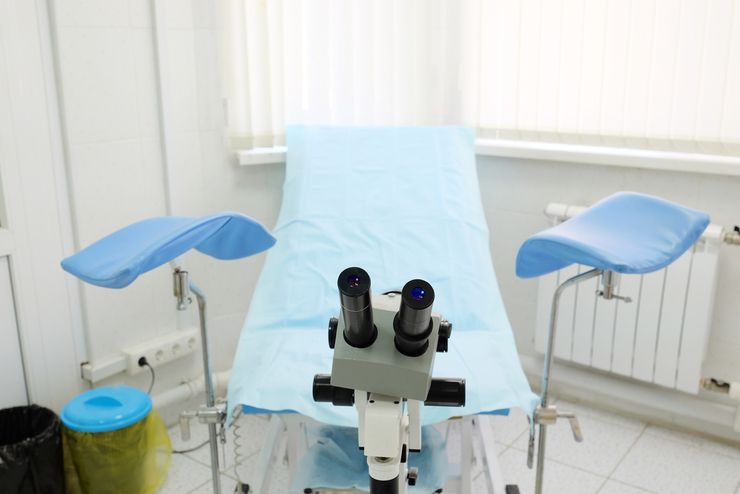
Этапы кульдоцентеза четко прописаны и соблюдаются гинекологами по типу алгоритма
Алая кровь в аспирационном приборе говорит о том, что во время пункции произошло повреждение сосудов. Такое случается при неумелом обращении с инструментами, повреждении маточной полости из-за загиба или травме сосудов влагалища.
Также в позадиматочной полости может быть обнаружен гнойный экссудат. В данном случае речь идет о серьезном воспалительном процессе, нагноении яичника, абсцессе различной локализации.
Осложнения
Осложнением пункции может быть:
- травмирование крупных сосудов;
- нарушение целостности органов малого таза;
- инфицирование брюшины;
- ранение полости матки;
- болевой шок у пациентки.
При правильном поэтапном выполнении анализа негативные последствия случаются редко. Во избежание повреждений органов малого таза гинекологи иногда выполняют прокол заднего свода влагалища под контролем аппарата ультразвуковой диагностики.
Недостатки и преимущества
Как любая лечебно-диагностическая манипуляция, кульдоцентез имеет положительные и отрицательные стороны.
Плюсы пункции брюшной полости через задний свод влагалища:
- получение максимальной информации о состоянии органов малого таза;
- возможность лабораторного исследования содержимого брюшной полости;
- достоверность результатов для назначения хирургического вмешательства;
- возможность аспирации гнойного экссудата из позадиматочной области;
- отсутствие рубцов и шрамов после вмешательства в брюшную полость.
- увеличение риска спаечной болезни;
- возможность инфицирования тканей органов малого таза;
- риск повреждения матки, придатков и кишечника;
- болезненность процедуры;
- необходимость последующего соблюдения правил – воздержание от половой жизни, защита от беременности и прием лекарственных средств.
Учитывая состояние пациентки, гинеколог может оценить риски и положительные стороны диагностической процедуры. Если польза от ее выполнения превышает негативные последствия, сомнений в необходимости прокола не остается.
Пункция является высокоинформативной, быстрой, но достаточно болезненной процедурой. Данный метод исследования позволяет дифференцировать состояние женщины и определить риски для жизни. Чаще всего прокол применяется при подозрении на внематочную беременность и апоплексию.

К слову сказать, онкология наиболее часто встречающееся заболевание среди представителей кино и шоу-бизнеса. Только за последние годы эта болезнь унесла жизни многих знаменитостей, информирует Диалог.UA.
Кристина Кузьмина
В 2013 году актрисе диагностировали рак груди. Многочисленные курсы химиотерапии и операции дали свой результат — недуг отступил, но, как оказалось, ненадолго.

Недавно у актрисы опять случился рецедив, ей снова пришлось пройти курсы лучевой терапии.
Но, несмотря на страшную болезнь, 39-летняя Кузьмина погружена в работу и воспитание 9-летней дочери.
Александра Яковлева
У звезды "Экипажа" в 2016 году обнаружили рак груди на последней стадии. Яковлева признавалась, что поначалу ей давали всего несколько месяцев и она не знала, как жить. Ее предал близкий человек, рядом остались лишь немногие друзья.
Позади десятки курсов химеотерапии и различных процедур, в какой-то момент болезни у актрисы даже ноги отказывали.
По словам Яковлевой, сегодня недуг отступил, актриса играет и живет на "полную" грудь, хотя некоторые проблемы со здоровьем все-таки присутствуют.
Татьяна Бронзова
Свою борьбу с диагнозом актриса ведет последние 13 лет. По словам 73-летней знаменитости, силы для борьбы с этой болячкой ей дает ее любимый муж Борис Щербаков.

Бронзова тщательно следит за состоянием, постоянно на связи с врачами, контролирует процесс и никогда не пропускает прием у медиков.
Альбина Чайкина
У звезды сериала "Пятая стража" врачи обнаружили агрессивную форму рака — лимфому Ходжкина в 2018 году.
33-летняя звезда поделилась, что страшный диагноз стал для нее ударом. У нее началась длительная депрессия, но от лечения Чайкина не отказалась и прошла курсы химиотерапии.

Сейчас у актрисы состояние ремиссии, она общается с поклонниками, работает.
Анастасия Заворотнюк
О четвертой стадии рака у Анастасии Заворотнюк все узнали весной этого года. Но даже спустя время семья актрисы не желает говорить публично на эту тему.
У 48-летней Заворотнюк глиобластома. Многие развитие болезни связывают с процедурой ЭКО, благодаря которой родился совместный с фигуристом Петром Чернышевым ребенок – дочь Мила.
Эксперты пациентам с такой формой рака дают неутешительный прогноз – максимум, и то при хорошем лечении, несколько лет.
Но недавно появилась информация, что якобы актрисе стало лучше. Даже супруг Заворотнюк высказался на эту тему.
Ранее Александра Яковлева сделала тяжелое признание и рассказала о том, о чем мечтает. Она отметила, что тяжелый период ей, кроме поддержки дочери, помог пережить театр. Актриса просит ее поддерживать и по возможности приходить на ее спектакли.
Мы сообщали также, что в России уже несколько раз "хоронили" Анастасию Заворотнюк. Первые данные о ее "смерти" появились еще в начале октября. Затем источники даже рассказали, где нашла "последнее пристанище" звезда.
Недавно снова появилась информация о том, что Заворотнюк "нет в живых".
Рассылка Пикабу: отправляем лучшие посты за неделю 🔥
Спасибо!
Осталось подтвердить Email - пожалуйста, проверьте почту 😊
Потому, что на работе ты должен СТРАДАТЬ!

Сообщество, посвященное авторскому эротическому контенту.
ВНИМАНИЕ. Для просмотра постов включите в настройках "Показывать NSFW-контент".












Как не умереть от рака шейки матки
Привет! Сегодня о страшном, но важном.
Рак шейки матки — вообще-то очень серьезная проблема: это самый частый вид рака у женщин 25-35 лет. Женщины часто умирают от этой болезни в возрасте, в котором в принципе нет причин умирать. А те, кто выживают, как правило, в дальнейшем не только не могут иметь детей, но даже сексом не могут нормально заниматься. Тем не менее, про рак шейки матки говорят, по моему субъективному ощущению, сильно реже, чем про рак груди. Который все-таки в меньшей степени ломает судьбы при благополучном стечении обстоятельств: грудь можно протезировать, матку — нет.
Актуальна эта рекомендация для всех женщин от 21 до 65 лет, которые прежде не болели раком шейки матки.
Что еще можно сделать? Вакцинироваться от вируса папилломы человека, заражение которым достоверно повышает шанс на рак. Это дорого, что-то около 30 тысяч рублей за три укола (полный курс), а вот целесообразность стоит обсудить с врачом. Скажем, если вы всерьез и надолго замужем и абсолютно доверяете своего партнеру, защита от ВПЧ в виде прививки, возможно, и не нужна. Заражение происходит при сексе, а если вы оба здоровы, то вирусу неоткуда взяться.
Еще один сомнительный вариант: у вас полное затишье в личной жизни. Неважно, почему. Но отношений нет и не предвидится. Или еще такое: у вас прямо сейчас зафиксировано заражение ВПЧ, лечить его бессмысленно (нету противовирусных лекарств), поэтому может быть разумным просто почаще обследовать шейку матки и ждать, когда организм поборет инфекцию. И уже тогда сделать прививку.
Но в случае, если вы сексуально активны (метод контрацепции роли не играет) и не планируете до конца жизни спать с одним-единственным партнером, прививка от ВПЧ может вас уберечь. Правда, ее наличие не означает, что вам отныне море по колено, и можно игнорировать осмотры у гинеколога. Но тут такое дело: мы не торгуемся с богом. И с раком. Все, что можно противопоставить этой конкретной болезни, которая случается не вследствие неправильного образа жизни, а безо всяких видимых причин, это научный прогресс. И, согласно его достижениям, сочетание регулярных обследований и вакцинации — лучший способ победить. В Австралии, например, которая на государственном уровне внедрила такую программу, рак шейки матки планируют полностью искоренить уже через несколько десятилетий (и все идет к тому, что так оно и будет).
![]()
Рак шейки матки
Какие причины возникновения рака шейки матки? Какие методы диагностики рака шейки матки существуют? Какие существуют факторы развития заболевания? На эти и другие вопросы отвечает кандидат медицинских наук акушер-гинеколог Хоперская Ольга Викторовна

Шабад Л.М. (онколог, профессор, академик АМН СССР)
Рак шейки матки представляет собой злокачественную опухоль, происходящую из эпителия шейки матки.
Занимает второе место по распространенности (после рака молочной железы) и первое - среди злокачественных новообразований у женщин в возрасте от 15 до 39 лет. Ежегодно в мире регистрируется около 530000 новых случаев заболевания, в РФ – около 15000. Заболеваемость раком шейки матки, к сожалению, имеет тенденцию к увеличению и омоложению, так, если в 1975 году наибольшее число заболевших составляли женщины в возрасте 53-54 лет, то в 2014 – 30 – 34 года.
Более чем в 30% случаев опухоль определяется на поздних стадиях, причем, преимущественно, у молодых пациенток, когда излечить женщину без последствий для здоровья уже невозможно.
Смертность в течение года с момента установления диагноза в среднем составляет 17%, достигая максимальных значений у молодых: в возрастной группе от 30 до 39 лет – 24%, тогда как в группе от 40 до 49 лет – 13,7%.
Вышеприведенные статистические данные пугают. Но вам, людям интересующимся, повышающим уровень своей осведомленности и ответственным за свое здоровье, бояться нечего. Регулярное обследование у гинеколога и прохождение скрининговых тестов позволяет предотвратить развитие заболевания, вовремя предприняв необходимые меры у женщин группы риска. Задумайтесь только, от момента появления первых атипических клеток до формирования рака проходит 10 – 15 лет!
Почему же так много женщин погибают от рака шейки матки?
1. Отсутствие санитарно-просветительской работы, проводимой врачами и педагогами школ
В школах старшеклассникам не объясняют правила сексуального поведения, мальчиков не учат уважать девушек, в то время как первый половой дебют происходит уже по большей части в 13-15 лет! По данным профилактических осмотров сексуальный опыт имеют 7% девочек-подростков в возрасте младше 15 лет, анонимный опрос показал картину еще печальнее: 5% опрошенных девочек имели первый контакт в 12 - 13 лет, 22% - в 14 лет и 40% - в 15! В этом возрасте анатомия половых органов девочки ещё не приспособлена к активной половой жизни, на шейке матки имеется эктопия, что делает естественные барьеры организма незащищенными от инфекций, передающихся половым путем.
Справедливости ради нужно сказать, что в женских консультациях организуют образовательные мероприятия, но они касаются в основном беременных женщин. Многие частные клиники публикуют на своих сайтах полезные статьи, написанные врачами, и проводят открытые встречи со специалистами. Медицинские образовательные учреждения по всей стране также осуществляют санитарно-просветительную работу и дают возможность получить бесплатную консультацию. Но охват населения, к сожалению, мал. Посещают подобные мероприятия только ответственные и активные люди, интересующиеся своим здоровьем.
В интернете также можно найти полезную и актуальную информацию.
Вот и выходит, что получаем знания мы путем самообразования! Но не каждый будет самостоятельно искать информацию о том, как сохранить свое здоровье, особенно в подростковом возрасте. А именно в этом возрасте современная молодежь формирует свое репродуктивное здоровье. Поэтому, уважаемые мамы девочек–подростков, именно на ваши хрупкие плечи ложится защита дочерей от нежеланных беременностей и инфекций, передающихся половым путем, со всеми возможными последствиями.
2. Низкий уровень знаний населения о причинах развития заболевания
К сожалению, не так много девушек и женщин самостоятельно изучают вопросы, связанный с такой неприятной для них темой. Из-за этого не знают, как протекает заболевание, как защитить себя от него. И, соответственно, пренебрегают мерами профилактики и правилами безопасности в сексуальной жизни.
3. Низкий охват женского населения скринингом
Согласно данным статистики только треть женщин регулярно посещает гинеколога!
Наиболее частые причины, по которым пациенты не посещают врача:
- высокий темп жизни и нехватка времени в связи с семейными и рабочими обстоятельствами;
- дискомфорт при врачебном осмотре заставляет откладывать посещение гинеколога на потом;
- женщина чувствует себя здоровой и не видит смысла в регулярных осмотрах;
- онкофобия – женщина боится, что врач найдет у нее рак, и пускает свое здоровье на самотек;
- отсутствие доверительных отношений с доктором;
- страх перед посещением врача, особенно у молодых девушек.
Помните, проверяться и наблюдаться у гинеколога ежегодно необходимо с момента начала половой жизни.
Девочки и девушки-подростки, не живущие половой жизнью, согласно приказу Министерства здравоохранения РФ 572н, должны быть осмотрены врачом-гинекологом в 3, 7, 12, 14, 15,16 и 17 лет, так как помимо заболеваний шейки матки, существуют еще и другие гинекологические патологии.
Какие исследования необходимы?
1. Определение ВПЧ – статуса (ВПЧ – вирус папилломы человека).
Оба анализа как раз и являются скрининговыми в отношении рака шейки матки. При отсутствии изменений в каждом из них, а также при осмотре шейки матки в зеркалах, вы можете не переживать, в ближайшие годы вашему женскому здоровью ничего не угрожает.
Согласно действующим клиническим рекомендациям, с 21 года до 29 лет скрининг должен проводиться не реже 1 раза в три года (по приказу 572н - ежегодно), с 30 до 69 лет – не реже одного раза в пять лет (по приказу 572н - ежегодно). Приведенные интервалы действительны, разумеется, при отсутствии ВПЧ – инфекции и заключении NILM в результатах онкоцитологии.
ВПЧ - причина развития рака шейки матки
Причиной развития рака шейки матки является инфицирование вирусом папилломы человека (ВПЧ), присутствие которого определяется в 99,7% случаев заболевания. Путь заражения – половой (известны также и другие варианты передачи, касающиеся, в основном, низкоонкогенных типов). Всего известно более 200 типов папилломавирусов, при этом онкогенными (вызывающими рак) являются далеко не все. Подробнее о ВПЧ читайте в статье
Наибольшее значение имеет 16 тип, являющийся причиной рака в 55 - 65% случаев, а также 18 тип, обнаруживаемый в 10 – 15% случаев.
В оставшихся 25-35% случаев виновниками рака выступают другие высокоонкогенные типы вируса: 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68, 73, 82. Инфицирование женщины более чем одним типом вируса увеличивает вероятность развития рака. Помимо рака шейки матки вирусы папилломы человека высокого онкогенного риска могут приводить также к раку вульвы (около 1700 случаев в год в РФ) и раку влагалища (около 400 случаев в год).
Распространенность инфицирования ВПЧ составляет от 5 до 40%, при этом с данной инфекцией сталкивается 85% женщин, живущих половой жизнью.
Но к счастью, в 90% случаев иммунитет женщины справляется с вирусом и через год – два происходит самоизлечение. Лишь у 100 из 1000 зараженных женщин инфекция продолжает существовать, приводя к изменениям в эпителиальных клетках, характерным для дисплазии легкой степени (CIN I). В 80% случаев данные изменения обратимы и также могут спонтанно исчезнуть вместе с вирусом. По статистике при отсутствии лечения у 20 пациенток из 100 с CIN I возникают более тяжелые изменения в эпителии, характерные для умеренной дисплазии (CIN II), а позже, у 4 из них – для тяжелой дисплазии (CIN III). Самоизлечение также возможно, но гораздо в меньшем проценте случаев (30 – 65%). И лишь у одной женщины из 1000 инфицированных вирусом папилломы в течение 10 – 15 лет развивается рак.
Схематичное изображение развития заболевания представлено на рисунке 1.
Месяцы - Годы - Десятилетия

Рисунок 1 – Как развивается рак шейки матки (n – количество пациенток из 1000 зараженных вирусом)
Чем длительнее вирус папилломы находится в эпителиальных клетках шейки матки, тем хуже. Если первые годы он свободно располагается в цитоплазме клетки, то впоследствии ДНК вируса встраивается в геном хозяина и изменяет в своих интересах жизнедеятельность клеток, постепенно превращая их в раковые.
Факторы риска развития заболевания
К факторам риска развития заболевания, увеличивающим вероятность длительного нахождения вируса в эпителии шейки матки, относятся:
1) раннее начало половой жизни (до 18 лет);
2) частая смена половых партнеров (3 и более половых партнера в течение года, более 6 партнеров в течение жизни);
3) заболеваемость инфекциями, передающимися половым путем;
4) иммунодефицитные состояния;
5) нарушения биоценоза влагалища;
6) ранние первая беременность и роды (до 18 лет);
7) курение (компоненты сигаретного дыма обнаружены в шеечной слизи курильщиц, страдающих раком шейки матки).
Как снизить вероятность инфицирования вирусом папилломы человека?
1. Минимизировать влияние факторов риска:
- использование барьерных методов контрацепции (позволяют снизить риск инфицирования);
- здоровый образ жизни;
- отказ от вредных привычек;
- регулярное посещение гинеколога.
2. Вакцинация девочек – подростков
На сегодняшний день на нашем рынке представлены два вида вакцин – двухвалентная (против ВПЧ 16 и 18 типов) и квадривалентная (против ВПЧ 6, 11, 16 и 18 типов).
Механизм их действия заключается во введении в организм пустых вирусоподобных частиц, собранных из белков указанных типов вируса папилломы, и выработку организмом на них защитных антител.
При контакте с 16 и 18 типами ВПЧ, на долю которых приходится 70% случаев поражений шейки матки, вирус будет уничтожен уже готовыми защитными антителами. При использовании квадривалентной вакцины женщина будет также защищена от возникновения остроконечных кондилом.
Вакцинация также возможна и у женщин, живущих половой жизнью, и даже у тех, кто уже имел контакт с указанными типами вируса – для профилактики повторных случаев заражения, так как стойкого иммунитета после контакта с вирусом не формируется.
Вакцинация эффективна, отношение к ней ведущих специалистов по вопросам заболеваний шейки матки положительное. К сожалению, вакцинация против ВПЧ не входит в перечень национального календаря профилактических прививок и оплачивается пациентом.
Регулярное посещение гинеколога и проведение скрининговых мероприятий позволит выявить заболевания шейки матки, которые с течением времени могут трансформироваться в рак. Даже вакцинация против ВПЧ не исключает необходимость скрининга.
Диагностика рака шейки матки
К сожалению, большая часть женщин посещает гинеколога только при наличии каких – либо жалоб. Коварство заболевания заключается в том, что длительное время оно протекает бессимптомно, и женщина может чувствовать себя совершенно здоровой. К ранним проявлениям рака шейки матки относятся водянистые выделения, контактные кровянистые выделения (возникающие во время полового контакта), межменструальные кровянистые выделения. Болевой синдром присоединяется очень поздно, уже при значительном распространении опухоли.
Еще одна страшная особенность заболевания в современных условиях: быстрое прогрессирование изменений, вызванных вирусом папилломы, у девушек-подростков.
Анатомические особенности строения шейки матки не приспособлены к активной половой жизни в среднем до 17 – 18 лет. Вирус может инфицировать стволовые клетки (незрелые клетки, обладающие высокой способностью к росту, размножению, и способностью становиться как клетками цилиндрического эпителия, так и многослойного плоского), в этом случае заболевание прогрессирует за 1 - 2 года, а не за десятилетие. Так, в своем выступлении академик Российской академии наук, д.м.н., профессор Ашрафян Лев Андреевич доложил о случае рака шейки матки у шестнадцатилетней девушки.
Самое печальное, что скрининговые мероприятия мы начинаем проводить в 21 год, что обусловлено экономической целесообразностью.
Сомневаюсь, что в 13 – 15-летнем возрасте подростки вообще задумываются о своем здоровье, поэтому, уважаемые мамы девочек, подумайте о профилактической прививке, расскажите своим дочерям о том, как беречь себя, постарайтесь оградить от раннего начала половой жизни. Будьте своим дочкам лучшими подругами и примером для подражания. И если уж девочка слишком рано шагнула во взрослую жизнь, поддержите и посетите врача вместе, так как первый контакт с врачом-гинекологом страшит большинство юных пациенток.
Варианты проведения скринингового исследования
1. Существует тест для определения вируса папилломы человека, исключающий контакт с врачом. Женщина самостоятельно в комфортных домашних условиях осуществляет забор материала и направляет пробирку с образцом влагалищного секрета в лабораторию, откуда получает ответ. Конечно, при позитивном тесте последует незамедлительное обращение к врачу, а при отрицательном – будет повод появляться у доктора реже. Данный метод будет вариантом выбора для девочек-подростков, в случае если уговорить их придти на осмотр проблематично, а также для женщин, испытывающих дискомфорт при вагинальном осмотре.
Уважаемые девушки, женщины, любите, берегите себя и своих дочерей. Будьте здоровы!
Мнения онкологов и гинекологов
13.09.2019 в 17:42, просмотров: 270892

Головная боль — повод стандартный. Но тогда же был поставлен дополнительный диагноз, который теперь звучит как приговор: злокачественное новообразование головного мозга.
Мы посетили Крекшино, где проживает Анастасия. Поговорили с работницей местного храма, который находится близ территории коттеджного поселка.
— Здесь живут обеспеченные люди, к нам они заглядывают редко, разве что когда у кого-то случается горе, — рассказала женщина. — Я тут мало кого знаю. Разве что Наташу Королеву, Винокура, Лещенко — они к нам на праздники заходят. Больше никого не вижу. Заворотнюк сюда не ходила. О том, что она здесь живет, только недавно узнала. В последнее время сюда часто заглядывает одна женщина, плачет постоянно, но с нами не разговаривает. Может, это мама Насти? Других прихожан я не видела.
Вчера прошла информация, что врачи опасаются делать Анастасии операцию. Но официального подтверждения этим данным нет. Как нет и сведений, в каком медучреждении оказалась Заворотнюк после возвращения из Польши (в качестве варианта назывался НИИ нейрохирургии им. Бурденко, но там эту информацию не подтвердили).
По слухам, о диагнозе близкие актрисы узнали вскоре после появления на свет ее третьего ребенка — дочери Милы. Девочка родилась в октябре прошлого года, по некоторым данным, в результате ЭКО.
Наш вопрос — гинекологу Анне ТРОФИМОВОЙ:
— Могла ли процедура ЭКО спровоцировать опухоль мозга?
— Доказательных данных по этому поводу нет, но процедура стимуляции овуляции несет риски. Дело в том, что в процессе искусственного оплодотворения стимулируются не только яичники. Мы не можем предугадать, на какие клетки еще произойдет воздействие препаратов — будут это только яичники или еще надпочечники, молочные железы… Но в случае получения ударной дозы гормонов всегда задействуется в первую очередь головной мозг. Мозг контролирует работу всех желез, всех клеток. Так что пусковым механизмом являются именно внутренние клетки мозга. Можно сказать, этот орган — в зоне риска.
— Выходит, о безопасности ЭКО не может идти речи?
— То, что процедура абсолютно безопасна, — не доказано.
— Значит, любая женщина, которая соглашается на процедуру, — в зоне риска?
— Все люди индивидуальны. Далеко не каждая подвержена тяжелым последствиям. Хотя ЭКО делают тем, у кого есть изначальные проблемы с гормональным статусом.
— Можно заранее спрогнозировать последствия?
— Таким образом, люди будут бояться делать ЭКО…
— Перед процедурой необходимо тщательно обследоваться. У нас часто случается: захотела сделать ЭКО — и пошла сделала.
— Если женщина прошла все анализы и оказалась здорова, есть гарантия, что смертельных последствий не будет?
— Долгосрочных прогнозов ни один врач не даст.
— По некоторым данным, актриса проходила лечение в Польше. Как думаете, почему там?
— Странный выбор. В Польше упадок экономики, вряд ли там есть достойные онкологические клиники. Обычно люди предпочитают проходить лечение в Германии, Израиле, Америке, где работают ведущие специалисты в этой области. Могу предположить, что Заворотнюк отправилась в Польшу с целью экономии.
А вот мнение онколога Ильи РОМАНОВА:
Теоретически все женщины перед прохождением процедуры ЭКО должны проходить тщательное обследование, в том числе на наличие возможных онкологических процессов. То есть они должны пройти рентгенографию легких, УЗИ различных органов и пр. Считается, что ЭКО лучше не делать при любых онкологических процессах. По крайней мере, мы своим пациенткам это не рекомендуем. Хотя исследований, доказывающих связь между проведением процедуры экстракорпорального оплодотворения и дальнейшим развитием злокачественных новообразований, нет. Больным, которые перенесли онкологические заболевания, мы не рекомендуем проведение ЭКО на гормональной стимуляции: теоретически она может быть связана с возможным канцерным процессом, хотя это и не доказано.
Анна ПОЗДНЯКОВА, врач гинеколог-репродуктолог сети центров репродукции и генетики:
— Вопрос, предшествует ли ЭКО развитию онкологических заболеваний, активно обсуждается научным сообществом на протяжении долгих лет применения вспомогательных репродуктивных технологий. В мире описаны единичные случаи выявления опухоли головного мозга у женщин, которые родили детей после ЭКО, и нет точных данных, подтверждающих их причинно-следственную связь. На протяжении десятков лет, прошедших с момента внедрения метода экстракорпорального оплодотворения в широкую практику, специалисты тщательно отслеживали любые возможные осложнения, которые могут возникать в результате его применения. Выводы однозначны: ЭКО не провоцирует рак. На этапе подготовки к программе лечения бесплодия с помощью ЭКО всем женщинам проводится комплексное обследование, направленное на выявление ограничений ее проведения, в том числе онкологических заболеваний, которые являются абсолютным противопоказанием. Мы, например, не допускаем проведения гормональной стимуляции женщинам с возможными рисками развития рака. Особое внимание уделяется пациенткам, перенесшим онкозаболевания, их лечение бесплодия возможно проводить только с разрешения онколога.
Читайте также:

