Деформирующий остеит при новообразованиях
Краткое описание
Деформирующий остеит — медленно прогрессирующее заболевание, характеризующееся нарушением структуры и прочности кости и повышением скорости костного обмена. Хаотичная резорбция кости с последующим дезорганизованным и чрезмерным её формированием приводит к образованию увеличенной, чрезмерно васкуляризированной кости, болезненной, легко деформируемой, склонной к переломам. Поражения позвоночника и черепа могут привести к развитию неврологической симптоматики.
Статистические данные • Около 3% европейцев в возрасте старше 50 лет имеют, как минимум, один фокус остеита • Заболевание редко наблюдают среди лиц африканского или азиатского происхождения • У лиц моложе 40 лет частота выявления не превышает 0,5%, у лиц старше 90 лет — около 10%. Преобладающий возраст — старше 50 лет. Преобладающий пол — мужской.
Генетические аспекты. У 15–50% пациентов выявляют хотя бы одного родственника первой степени родства, страдающего деформирующим остеитом.
Причины
Этиология. Предполагают роль медленной вирусной инфекции.
Патогенез и патоморфология • В поражённых участках кости происходит активное обновление костной ткани. Активные остеокласты резко увеличены в размерах и содержат большое количество ядер • Остеобласты продуцируют грубоволокнистую ткань, что приводит к утолщению вновь образованных трабекул и костных пластинок • Мозаичное расположение коллагена приводит к механическому ослаблению кости, несмотря на избыточную кальцификацию • Костный мозг может замещаться фиброзной тканью, содержащей сосуды • При электронной микроскопии — ядро и цитоплазма содержат включения, напоминающие вирусные нуклеокапсиды.
Клиническая картина (часто течение бессимптомно) • Боли в костях (переломы, сопутствующий артрит, компрессия нервов) • Чаще поражаются позвоночник, череп, бедренная и большеберцовая кости • Искривление конечностей (чаще большеберцовой кости) • Увеличение размеров головы, деформация костей черепа • Повышение температуры кожи над поражёнными костями вследствие усиления в них кровотока • Возможно вдавление костей основания черепа с развитием неврологической симптоматики • Возможны компрессионное поражение VII пары черепных нервов и нейросенсорная тугоухость • Поражение позвоночника: кифоз, возможна компрессия корешков спинномозговых нервов • Поражение околосуставных тканей — синдром запястного канала • Поражение ССС •• Хроническая сердечная недостаточность с высоким сердечным выбросом (редко) •• Кальцификация клапанов •• Атеросклероз • Поражение почек: •• камни в почках •• мочекислый диатез • Пятнистая дегенерация сетчатки (редко) • Эндокринные нарушения — гиперпаратиреоз.
Диагностика
Лабораторные данные • Содержание кальция в сыворотке крови обычно нормальное, в случае иммобилизации больного после перелома — повышено • Активность ЩФ крови обычно повышена — признак усиленной функции остеобластов • Повышенная экскреция гидроксипролина с мочой — признак усиленной функции остеокластов.
Инструментальные данные • Рентгенография костей •• Непостоянная картина с чередованием резорбции и остеогенеза в увеличенной и деформированной кости •• Граница остеолиза часто имеет форму клина •• В костях черепа появлению характерных изменений может предшествовать образование участков прогрессирующей резорбции костей • Аудиограмма при поражении черепа • Исследование полей зрения • Биопсия кости показана только в сомнительных случаях (редко) • Тепловизионное исследование визуализирует участки кожной гипертермии над поражёнными костями.
Диагностическая тактика. Постановке диагноза способствуют обнаружение характерной рентгенологической картины, а также доказательства высокой скорости костного обмена (повышение активности ЩФ в крови и содержания гидроксипролина в моче).
Дифференциальная диагностика • Первичные новообразования кости • Метастазы опухолей в кости • Гиперпаратиреоз.
Лечение
ЛЕЧЕНИЕ
Общая тактика. Режим • Необходимо избегать чрезмерных механических воздействий на поражённую кость • Редко — наложение шины при тяжёлой резорбции и угрозе переломов • Слуховые аппараты — при снижении слуха. Специальной диеты не разработано.
Лекарственное лечение
При локальных поражениях и бессимптомном течении ЛС не назначают. Иногда для уменьшения боли назначают НПВС. Для угнетения резорбции костей применяют следующие ЛС.
• Кальцитонин по 50–100 МЕ п/к или в/м ежедневно или через день не менее 3 мес. Для поддерживающей терапии по 200 МЕ интраназально 4 р/сут в течение 1,5–3 лет. Побочные эффекты: тошнота, рвота, анорексия, гиперемия, сыпь (включая уртикарную при инъекциях), раздражение носовой полости при интраназальном введении.
• Бифосфонаты •• Этидроновая кислота 5–7 мг/кг/сут (1 мес приёма, 1–2 мес перерыва) •• Алендроновая кислота по 10 мг/сут утром за полчаса до завтрака в течение 6 мес. Не назначают при заболеваниях пищевода.
Одновременно с бифосфонатами следует назначать • препараты кальция 1,0–1,5 г/сут • холекальциферол 400 МЕ/сут.
Хирургическое лечение • Остеотомия для коррекции деформаций костей, вызывающих сдавление нервов или спинного мозга • Протезирование суставов.
Осложнения • Переломы • Протрузия вертлужной впадины • Неврологическая симптоматика в результате компрессии нервных стволов • Остеосаркома — около 1% всех случаев деформирующего остеита.
Длительное наблюдение предполагает контроль клинических симптомов (в первую очередь — болей), а также костных изменений в динамике лечения. ЩФ следует контролировать 1 раз в 3 мес; рентгенографию костей проводят 1 раз в 6 мес.
Профилактика. Первичная профилактика не разработана. Лечение, направленное на восстановление нормальной костной структуры, одновременно служит вторичной профилактикой костных переломов.
Прогноз. Обычно заболевание прогрессирует медленно. У некоторых больных развивается спонтанная ремиссия. Менее чем у 1% больных диагностируют остеосаркому, которая чаще поражает плечевую кость и кости черепа.
Синонимы • Остоз деформирующий • Остеодистрофия деформирующая • Болезнь Педжета.
МКБ-10 • M88 Болезнь Педжета (костей) [деформирующий остеит] • M90.6* Деформирующий остеит при новообразованиях (C00 - D48+)
Деформирующий остеит — медленно прогрессирующее заболевание, характеризующееся нарушением структуры и прочности кости и повышением скорости костного обмена. Хаотичная резорбция кости с последующим дезорганизованным и чрезмерным её формированием приводит к образованию увеличенной, чрезмерно васкуляризированной кости, болезненной, легко деформируемой, склонной к переломам. Поражения позвоночника и черепа могут привести к развитию неврологической симптоматики.
Статистические данные • Около 3% европейцев в возрасте старше 50 лет имеют, как минимум, один фокус остеита • Заболевание редко наблюдают среди лиц африканского или азиатского происхождения • У лиц моложе 40 лет частота выявления не превышает 0,5%, у лиц старше 90 лет — около 10%. Преобладающий возраст — старше 50 лет. Преобладающий пол — мужской.
Генетические аспекты. У 15–50% пациентов выявляют хотя бы одного родственника первой степени родства, страдающего деформирующим остеитом.
Этиология. Предполагают роль медленной вирусной инфекции.
Патогенез и патоморфология • В поражённых участках кости происходит активное обновление костной ткани. Активные остеокласты резко увеличены в размерах и содержат большое количество ядер • Остеобласты продуцируют грубоволокнистую ткань, что приводит к утолщению вновь образованных трабекул и костных пластинок • Мозаичное расположение коллагена приводит к механическому ослаблению кости, несмотря на избыточную кальцификацию • Костный мозг может замещаться фиброзной тканью, содержащей сосуды • При электронной микроскопии — ядро и цитоплазма содержат включения, напоминающие вирусные нуклеокапсиды.
Клиническая картина (часто течение бессимптомно) • Боли в костях (переломы, сопутствующий артрит, компрессия нервов) • Чаще поражаются позвоночник, череп, бедренная и большеберцовая кости • Искривление конечностей (чаще большеберцовой кости) • Увеличение размеров головы, деформация костей черепа • Повышение температуры кожи над поражёнными костями вследствие усиления в них кровотока • Возможно вдавление костей основания черепа с развитием неврологической симптоматики • Возможны компрессионное поражение VII пары черепных нервов и нейросенсорная тугоухость • Поражение позвоночника: кифоз, возможна компрессия корешков спинномозговых нервов • Поражение околосуставных тканей — синдром запястного канала • Поражение ССС •• Хроническая сердечная недостаточность с высоким сердечным выбросом (редко) •• Кальцификация клапанов •• Атеросклероз • Поражение почек: •• камни в почках •• мочекислый диатез • Пятнистая дегенерация сетчатки (редко) • Эндокринные нарушения — гиперпаратиреоз.
Лабораторные данные • Содержание кальция в сыворотке крови обычно нормальное, в случае иммобилизации больного после перелома — повышено • Активность ЩФ крови обычно повышена — признак усиленной функции остеобластов • Повышенная экскреция гидроксипролина с мочой — признак усиленной функции остеокластов.
Инструментальные данные • Рентгенография костей •• Непостоянная картина с чередованием резорбции и остеогенеза в увеличенной и деформированной кости •• Граница остеолиза часто имеет форму клина •• В костях черепа появлению характерных изменений может предшествовать образование участков прогрессирующей резорбции костей • Аудиограмма при поражении черепа • Исследование полей зрения • Биопсия кости показана только в сомнительных случаях (редко) • Тепловизионное исследование визуализирует участки кожной гипертермии над поражёнными костями.
Диагностическая тактика. Постановке диагноза способствуют обнаружение характерной рентгенологической картины, а также доказательства высокой скорости костного обмена (повышение активности ЩФ в крови и содержания гидроксипролина в моче).
Дифференциальная диагностика • Первичные новообразования кости • Метастазы опухолей в кости • Гиперпаратиреоз.
ЛЕЧЕНИЕ
Общая тактика. Режим • Необходимо избегать чрезмерных механических воздействий на поражённую кость • Редко — наложение шины при тяжёлой резорбции и угрозе переломов • Слуховые аппараты — при снижении слуха. Специальной диеты не разработано.
Лекарственное лечение
При локальных поражениях и бессимптомном течении ЛС не назначают. Иногда для уменьшения боли назначают НПВС. Для угнетения резорбции костей применяют следующие ЛС.
• Кальцитонин по 50–100 МЕ п/к или в/м ежедневно или через день не менее 3 мес. Для поддерживающей терапии по 200 МЕ интраназально 4 р/сут в течение 1,5–3 лет. Побочные эффекты: тошнота, рвота, анорексия, гиперемия, сыпь (включая уртикарную при инъекциях), раздражение носовой полости при интраназальном введении.
• Бифосфонаты •• Этидроновая кислота 5–7 мг/кг/сут (1 мес приёма, 1–2 мес перерыва) •• Алендроновая кислота по 10 мг/сут утром за полчаса до завтрака в течение 6 мес. Не назначают при заболеваниях пищевода.
Одновременно с бифосфонатами следует назначать • препараты кальция 1,0–1,5 г/сут • холекальциферол 400 МЕ/сут.
Хирургическое лечение • Остеотомия для коррекции деформаций костей, вызывающих сдавление нервов или спинного мозга • Протезирование суставов.
Осложнения • Переломы • Протрузия вертлужной впадины • Неврологическая симптоматика в результате компрессии нервных стволов • Остеосаркома — около 1% всех случаев деформирующего остеита.
Длительное наблюдение предполагает контроль клинических симптомов (в первую очередь — болей), а также костных изменений в динамике лечения. ЩФ следует контролировать 1 раз в 3 мес; рентгенографию костей проводят 1 раз в 6 мес.
Профилактика. Первичная профилактика не разработана. Лечение, направленное на восстановление нормальной костной структуры, одновременно служит вторичной профилактикой костных переломов.
Прогноз. Обычно заболевание прогрессирует медленно. У некоторых больных развивается спонтанная ремиссия. Менее чем у 1% больных диагностируют остеосаркому, которая чаще поражает плечевую кость и кости черепа.
Синонимы • Остоз деформирующий • Остеодистрофия деформирующая • Болезнь Педжета.
МКБ-10 • M88 Болезнь Педжета (костей) [деформирующий остеит] • M90.6* Деформирующий остеит при новообразованиях (C00-D48+)
Деформирующий остеит — медленно прогрессирующее заболевание, характеризующееся нарушением структуры и прочности кости и повышением скорости костного обмена. Хаотичная резорбция кости с последующим дезорганизованным и чрезмерным её формированием приводит к образованию увеличенной, чрезмерно васкуляризированной кости, болезненной, легко деформируемой, склонной к переломам. Поражения позвоночника и черепа могут привести к развитию неврологической симптоматики.
Статистические данные • Около 3% европейцев в возрасте старше 50 лет имеют, как минимум, один фокус остеита • Заболевание редко наблюдают среди лиц африканского или азиатского происхождения • У лиц моложе 40 лет частота выявления не превышает 0,5%, у лиц старше 90 лет — около 10%. Преобладающий возраст — старше 50 лет. Преобладающий пол — мужской.
Генетические аспекты. У 15–50% пациентов выявляют хотя бы одного родственника первой степени родства, страдающего деформирующим остеитом.
Этиология. Предполагают роль медленной вирусной инфекции.
Патогенез и патоморфология • В поражённых участках кости происходит активное обновление костной ткани. Активные остеокласты резко увеличены в размерах и содержат большое количество ядер • Остеобласты продуцируют грубоволокнистую ткань, что приводит к утолщению вновь образованных трабекул и костных пластинок • Мозаичное расположение коллагена приводит к механическому ослаблению кости, несмотря на избыточную кальцификацию • Костный мозг может замещаться фиброзной тканью, содержащей сосуды • При электронной микроскопии — ядро и цитоплазма содержат включения, напоминающие вирусные нуклеокапсиды.
Клиническая картина (часто течение бессимптомно) • Боли в костях (переломы, сопутствующий артрит, компрессия нервов) • Чаще поражаются позвоночник, череп, бедренная и большеберцовая кости • Искривление конечностей (чаще большеберцовой кости) • Увеличение размеров головы, деформация костей черепа • Повышение температуры кожи над поражёнными костями вследствие усиления в них кровотока • Возможно вдавление костей основания черепа с развитием неврологической симптоматики • Возможны компрессионное поражение VII пары черепных нервов и нейросенсорная тугоухость • Поражение позвоночника: кифоз, возможна компрессия корешков спинномозговых нервов • Поражение околосуставных тканей — синдром запястного канала • Поражение ССС •• Хроническая сердечная недостаточность с высоким сердечным выбросом (редко) •• Кальцификация клапанов •• Атеросклероз • Поражение почек: •• камни в почках •• мочекислый диатез • Пятнистая дегенерация сетчатки (редко) • Эндокринные нарушения — гиперпаратиреоз.
Лабораторные данные • Содержание кальция в сыворотке крови обычно нормальное, в случае иммобилизации больного после перелома — повышено • Активность ЩФ крови обычно повышена — признак усиленной функции остеобластов • Повышенная экскреция гидроксипролина с мочой — признак усиленной функции остеокластов.
Инструментальные данные • Рентгенография костей •• Непостоянная картина с чередованием резорбции и остеогенеза в увеличенной и деформированной кости •• Граница остеолиза часто имеет форму клина •• В костях черепа появлению характерных изменений может предшествовать образование участков прогрессирующей резорбции костей • Аудиограмма при поражении черепа • Исследование полей зрения • Биопсия кости показана только в сомнительных случаях (редко) • Тепловизионное исследование визуализирует участки кожной гипертермии над поражёнными костями.
Диагностическая тактика. Постановке диагноза способствуют обнаружение характерной рентгенологической картины, а также доказательства высокой скорости костного обмена (повышение активности ЩФ в крови и содержания гидроксипролина в моче).
Дифференциальная диагностика • Первичные новообразования кости • Метастазы опухолей в кости • Гиперпаратиреоз.
ЛЕЧЕНИЕ
Общая тактика. Режим • Необходимо избегать чрезмерных механических воздействий на поражённую кость • Редко — наложение шины при тяжёлой резорбции и угрозе переломов • Слуховые аппараты — при снижении слуха. Специальной диеты не разработано.
Лекарственное лечение
При локальных поражениях и бессимптомном течении ЛС не назначают. Иногда для уменьшения боли назначают НПВС. Для угнетения резорбции костей применяют следующие ЛС.
• Кальцитонин по 50–100 МЕ п/к или в/м ежедневно или через день не менее 3 мес. Для поддерживающей терапии по 200 МЕ интраназально 4 р/сут в течение 1,5–3 лет. Побочные эффекты: тошнота, рвота, анорексия, гиперемия, сыпь (включая уртикарную при инъекциях), раздражение носовой полости при интраназальном введении.
• Бифосфонаты •• Этидроновая кислота 5–7 мг/кг/сут (1 мес приёма, 1–2 мес перерыва) •• Алендроновая кислота по 10 мг/сут утром за полчаса до завтрака в течение 6 мес. Не назначают при заболеваниях пищевода.
Одновременно с бифосфонатами следует назначать • препараты кальция 1,0–1,5 г/сут • холекальциферол 400 МЕ/сут.
Хирургическое лечение • Остеотомия для коррекции деформаций костей, вызывающих сдавление нервов или спинного мозга • Протезирование суставов.
Осложнения • Переломы • Протрузия вертлужной впадины • Неврологическая симптоматика в результате компрессии нервных стволов • Остеосаркома — около 1% всех случаев деформирующего остеита.
Длительное наблюдение предполагает контроль клинических симптомов (в первую очередь — болей), а также костных изменений в динамике лечения. ЩФ следует контролировать 1 раз в 3 мес; рентгенографию костей проводят 1 раз в 6 мес.
Профилактика. Первичная профилактика не разработана. Лечение, направленное на восстановление нормальной костной структуры, одновременно служит вторичной профилактикой костных переломов.
Прогноз. Обычно заболевание прогрессирует медленно. У некоторых больных развивается спонтанная ремиссия. Менее чем у 1% больных диагностируют остеосаркому, которая чаще поражает плечевую кость и кости черепа.
Синонимы • Остоз деформирующий • Остеодистрофия деформирующая • Болезнь Педжета.
МКБ-10 • M88 Болезнь Педжета (костей) [деформирующий остеит] • M90.6* Деформирующий остеит при новообразованиях (C00-D48+)
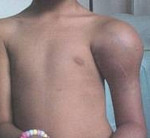
Деформирующий остеит – это воспалительное заболевание, при котором наблюдается поражение одной или нескольких костей скелета. Сопровождается образованием увеличенной в объеме, легко деформируемой, склонной к переломам кости. Проявляется болями и изменением формы области поражения. При поражении черепа и позвоночника возможны неврологические осложнения. Диагностируется на основании анамнеза, результатов физикального обследования, данных рентгенографии, КТ и МРТ, оценке уровня щелочной фосфатазы. Лечение - иммобилизация, медикаментозная терапия.
МКБ-10
- Причины
- Симптомы деформирующего остеита
- Диагностика
- Лечение деформирующего остеита
- Цены на лечение
Общие сведения
Деформирующий остеит (от лат. osteon – кость) или болезнь Педжета – воспалительное заболевание, которое поражает кости и обычно носит локальный характер. На начальных стадиях болезни наблюдается частичное разрушение костной ткани с последующим избыточным восстановлением. Восстановленная кость деформированная, непрочная, склонная к переломам. Причины развития деформирующего остеита пока не выяснены. Полностью устранить проявления болезни невозможно. Проводится симптоматическая терапия и профилактика осложнений.
Деформирующий остеит может поразить любую кость. В среднем у одного пациента поражаются 3 кости, хотя возможно как повреждение одной, так и множества костей. Болезнь достаточно широко распространена и наблюдается преимущественно у мужчин-европейцев в возрасте старше 50 лет. У лиц африканского и азиатского происхождения, а также у молодых людей любых рас встречается очень редко.

Причины
Причины возникновения деформирующего остеита пока до конца не изучены. Наиболее признанные теории – наследственная предрасположенность и вирусная природа заболевания. По данным проведенных в травматологии и ортопедии исследований, у 15-50% пациентов есть родственники первой степени, которые тоже страдают болезнью Педжета. Поэтому детям, братьям и сестрам больных рекомендуется регулярно сдавать анализы для определения уровня щелочной фосфатазы. Теория медленной вирусной инфекции предполагает, что заражение может произойти за много лет до манифестации болезни. В последующем человек является носителем вируса, пока какие-то провоцирующие факторы не вызовут симптомы заболевания.
Симптомы деформирующего остеита
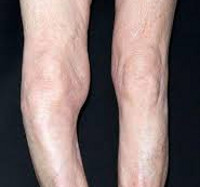
Болезнь может поразить любую часть скелета, однако чаще страдают большеберцовые кости, кости черепа, позвонки, ключицы и кости таза. Деформирующий остеит может протекать бессимптомно. Выраженность проявлений зависит от тяжести заболевания и локализации повреждения. Боли в области кости обычно ноющие, тупые, непрерывные, усиливающиеся после отдыха или в покое. При локализации поражения рядом с суставом развивается остеоартрит. Объем движений в суставе и скованность при движениях в этом случае тоже усиливаются после отдыха.
Пораженные кости утолщаются, становятся хрупкими. Перелом может возникнуть даже при небольшой травме. При локализации остеита в области костей нижних конечностей возможно искривление ног (чаще страдают голени). Если поражается позвоночник, спина может деформироваться, стать сутулой.
Поражение костей черепа может сопровождаться увеличением размеров головы и ее деформацией. Если деформированные кости черепа и позвоночника оказывают давление на нервные стволы или нервную ткань, появляется неврологическая симптоматика. При поражении седьмой пары черепных нервов развивается нейросенсорная тугоухость. При сдавлении спинномозговых корешков возникает ощущение мурашек, покалывание и онемение в туловище и конечностях. При поражении костей в области лучезапястного сустава может развиться синдром запястного канала.
Заболевание сопровождается определенными нарушениями обмена веществ. В крови увеличивается количество сывороточной щелочной фосфатазы. А возросшая потребность пораженных костей в кислороде и питательных веществах обуславливает увеличение нагрузки на сердце.
В тяжелых случаях возможны поражения сердечно-сосудистой системы, обызвествление сердечных клапанов, атеросклероз, мочекислый диатез и развитие мочекаменной болезни. Иногда выявляется гиперпаратиреоз. Зафиксированы отдельные случаи развития сердечно-сосудистой недостаточности и остановки сердца. Редко наблюдается пятнистая дегенерация сетчатки. Примерно в 1% случаев наступает злокачественное перерождение кости с развитием остеосаркомы.
Диагностика
Диагноз деформирующий остеит выставляется по результатам осмотра ортопеда на основании жалоб больного, характерной клинической картины и результатов дополнительных исследований. В обязательном порядке назначается рентгенография. На снимках выявляется деформация и увеличение кости, а также неравномерное изменение костной ткани с чередованием участков разрушения (резорбции) и образования кости (остеогенеза). Граница разрушения кости часто имеет клиновидную форму.
Обязательным исследованием также является определение уровня сывороточной щелочной фосфатазы, который при деформирующем остеите намного превышает норму. Для выявления бессимптомно текущих процессов в других костях может использоваться сцинтиграфия. При необходимости проводится неврологическое исследование, исследование полей зрения и аудиограмма. В отдельных случаях выполняется биопсия кости. Деформирующий остеит дифференцируют от гиперпаратиреоза, первичных опухолей костей и метастазов опухолей в кости.
Лечение деформирующего остеита
Пациенту рекомендуют ограничить нагрузку на пораженную кость. Редко (при угрозе переломов и тяжелом разрушении кости) требуется наложение шины. При бессимптомном течении и небольших локальных поражениях медикаментозное лечение не проводится. При болях назначают обезболивающие препараты. Для замедления процессов резорбции и неполноценного остеогенеза применяют кальцитонин, памидроновую кислоту, этидронат натрия и алендроновую кислоту.
Курс лечения миакальциком при внутримышечном введении продолжается не менее 3 месяцев, при интраназальном – в течение 1,5-3 лет. Срок приема этидроната и фосамакса в среднем составляет полгода. Длительность курсов лечения кальцитонином и памидроновой кислотой может варьироваться. Многие из перечисленных препаратов могут вызывать достаточно серьезные побочные эффекты, поэтому их следует принимать только по назначению врача.
Для пациентов разрабатывают индивидуальные программы упражнений, подбирают диету со сбалансированным потреблением витамина D и кальция, при необходимости назначают замещающие препараты. При снижении слуха подбирают слуховые аппараты. Хирургическое лечение проводится по показаниям при переломах. При поражении сустава и развитии артрита может потребоваться эндопротезирование.
Что такое деформирующий остеит
Деформирующий остеит может поразить любую кость. В среднем у одного пациента поражаются 3 кости, хотя возможно как повреждение одной, так и множества костей. Болезнь достаточно широко распространена и наблюдается преимущественно у мужчин-европейцев в возрасте старше 50 лет. У лиц африканского и азиатского происхождения, а также у молодых людей любых рас встречается очень редко.
Причины деформирующего остеита
Причины возникновения болезни пока до конца не изучены. Наиболее признанные теории – наследственная предрасположенность и вирусная природа заболевания.
По данным проведенных в травматологии и ортопедии исследований, у 15-50% пациентов есть родственники первой степени, которые тоже страдают болезнью Педжета. Поэтому детям, братьям и сестрам больных рекомендуется регулярно сдавать анализы для определения уровня щелочной фосфатазы.
Теория медленной вирусной инфекции предполагает, что заражение может произойти за много лет до манифестации болезни. В последующем человек является носителем вируса, пока какие-то провоцирующие факторы не вызовут симптомы заболевания.

Симптомы деформирующого остеита
Заболевание начинается внезапно без видимых причин, развивается крайне медленно и длительное время бессимптомно. Впоследствии постепенно обнаруживается неравномерная деформация костей, при большой длительности заболевания возможны патологические переломы.
Визуально определяется увеличение объема головы, складывается впечатление нависания мозгового черепа над лицевым, расширение скуловых областей, утолщение носовых костей. Постепенно развивается и прогрессирует глухота.
Нарушение в зубочелюстной системе проявляется в виде деформации, зубных рядов вместе с альвеолярными отростками. Слизистая оболочка истончена, растянута, бледная или бледно-синюшной окраски. Пальпаторно: деформированные участки костной плотности, безболезненны.
В трубчатых костях отмечается разволокнение кортикальных пластинок, склероз губчатого вещества, образуя пятнисто-очаговый "ватный" рисунок. В черепных костях швы почти не определяются.
В челюстных костях, кроме типичного "ватного" рисунка определяется преобладание явлений гиперплазии костной ткани, определяется прерывание нижнечелюстного канала в начальном отделе. Отмечается множественная ретенция зубов, сужение периодонтальной щели прорезавшихся зубов.
Диагностика деформирующого остеита
Значительное изменение формы позвоночника (выросты) можно определить на ощупь. Незаметные при пальпации образования выявляются только с помощью визуализационной техники. Наилучшие результаты дает рентгенографическое обследование, совмещенное со сцинтиграфией.
Стандартные рентгеновские снимки показывают глубину поражения основной структуры позвонков, форму и плотность выростов дезорганизованной костной ткани. Компьютерная томография позволяет оценить форму, размер и пространственное положение очагов разрастания тканей, плотность и структурные изменения (разреженности и уплотнения).
Сцинтиграфия также дает хорошие результаты по визуализации структурных изменений тканей. Ангиография с контрастным веществом уточнит размеры и степень гиперваскуляризации очага деформации и окрестных тканей.
Одним из самых характерных симптомов остеита является изменение уровня гидроксипролина (нестандартной аминокислоты, увеличенный уровень которой в крови означает, что в организме происходит процесс усиленной резорбции костных тканей, т.к. она входит в состав коллагена). Концентрация вещества определяется с помощью анализа мочи.
Для полной убежденности в заключении о наличии болезни Педжета можно провести гистологическое обследование образцов костных тканей, взятых с помощью биопсии.
Дифференциальная диагностика уточняет диагноз, если симптомы болезни Педжета схожи с воздействием метастазирующих опухолей или геперпаратиреозом.
Лечение деформирующого остеита
Лечение болезни Педжета направлено на контроль над активностью заболевания и предотвращение осложнений. Пациенту рекомендуют ограничить нагрузку на пораженную кость. Редко (при угрозе переломов и тяжелом разрушении кости) требуется наложение шины.
При бессимптомном течении и небольших локальных поражениях медикаментозное лечение не проводится. При болях назначают обезболивающие препараты. Для замедления процессов резорбции и неполноценного остеогенеза применяют миакальцик, кальцитонин, памидроновую кислоту, этидронат натрия и фосамакс.
Курс лечения миакальциком при внутримышечном введении продолжается не менее 3 месяцев, при интраназальном — в течение 1,5-3 лет. Срок приема этидроната и фосамакса в среднем составляет полгода. Длительность курсов лечения кальцитонином и памидроновой кислотой может варьироваться. Многие из перечисленных препаратов могут вызывать достаточно серьезные побочные эффекты, поэтому их следует принимать только по назначению врача.
Для пациентов разрабатывают индивидуальные программы упражнений, подбирают диету со сбалансированным потреблением витамина D и кальция, при необходимости назначают замещающие препараты.
При снижении слуха подбирают слуховые аппараты.
Хирургическое лечение проводится по показаниям при переломах. При поражении сустава и развитии артрита может потребоваться эндопротезирование суставов. Проводится остеотомия для коррекции деформаций костей, вызывающих сдавление нервов или спинного мозга. Иногда необходима хирургическая коррекция искривления костей ног. При потере слуха, вызванной сдавлением нервов, назначается операция на костях черепа.
Читайте также:

